Hipertensiunea pulmonar i cordul pulmonar cronic 1 Numrul



















































































- Slides: 92

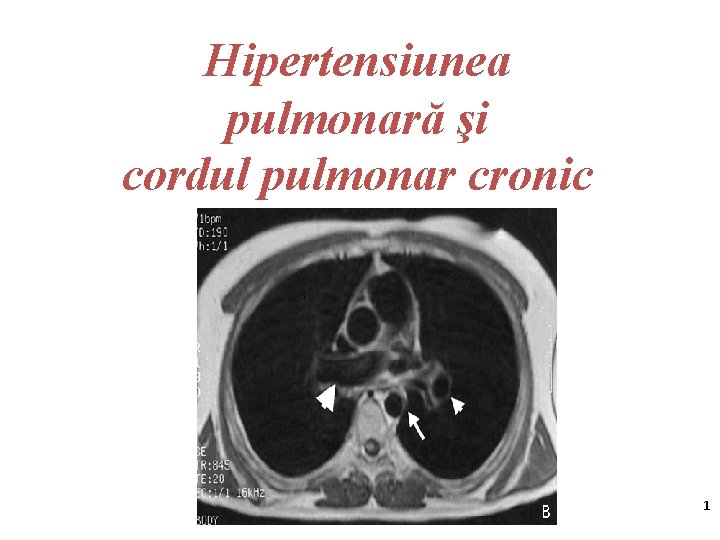
Hipertensiunea pulmonară şi cordul pulmonar cronic 1

• Numărul de bolnavi suferinzi de hipertensiunea pulmonară (HTP) şi cordul pulmonar cronic (CPC) pare să fie cu mult mai mare, decât ne imaginăm. • Abordarea complexă este rar întâlnită în literatura medicală, şi rezultă în faptul interdisciplinar al patologiei (cardiace şi pulmonologice). 2 2

Definiţie • HTP este un sindrom caracterizat prin creşterea presiunii arteriale pulmonare sistolice peste 25 mm. Hg sau a presiunii arteriale medii peste 20 mm. Hg. • Cordul pulmonar cronic este definit ca hipertrofie, dilatare şi disfuncţie a ventriculului drept ca rezultat al HTP, secundare diferitor boli. 3 3

Cauzele HTP şi CPC clasificare (etiologie) 1. Bolile pulmonare 2. Dereglări neuromusculare (poliomielita, miastenie) 3. Bolile cardiace 4. Obstrucţionarea sistemului vascular pulmonar 5. Boli colagenice vasculare 6. Substanţe exogene 7. Boli primitive vasculare pulmonare 4

Cauzele HTP şi CPC (etiologie), clasificare 1. Bolile pulmonare • Bronhopneumopatia obstructivă cronică (BPOC) • Boli pulmonare restrictive • Dereglări ventilatorii (hipoventilaţie) • Status - postrezecţie pulmonară • Sindromul de apnee în somn 5 5

Cauzele HTP şi CPC (etiologie), clasificare 2. Dereglări neuromusculare (poliomielita, miastenie) • Deformări ale cutiei toracice • Rezidenţi la mare altitudine • Sindrom de hipoventilaţie – obezitate 6 6

Cauzele HTP şi CPC (etiologie), clasificare 3. Bolile cardiace • • • Boli cardiace congenitale Disfuncţie a cavităţilor stângi ale inimii Cardiomiopatiile Bolile valvulare cardiace Pericardita constrictivă 7 7

Cauzele HTP şi CPC (etiologie), clasificare 4. Obstrucţionarea sistemului vascular pulmonar • • Trombembolismul pulmonar cronic Stenoze arteriale pulmonare periferice Hipertensiune pulmonară primitivă (HTPP) Hemoglobinopatiile Malignizări Corpi străini Fibroză mediastinală (histoplasmoză) 8 8

Cauzele HTP şi CPC (etiologie), clasificare 5. Boli colagenice vasculare • CREST – (calcinoză, sindrom Raynaud, dismobilitate esofagiană, sclerodactilie, teleangiectazie) • Sclerodermia sistemică • Artrita reumatoidă • Boala Takayasu • Vasculitele pulmonare • Virusul imunodeficite umane 9 9

Cauzele HTP şi CPC (etiologie), clasificare 6. Substanţe exogene • • Agenţi anorexici Uleiuri toxice L-triptofanul Cocaina, crack 10 10

Cauzele HTP şi CPC (etiologie), clasificare 7. Boli primitive vasculare pulmonare • Hipertensiunea pulmonară primitivă (HTPP) • Bolile pulmonare venooclusive 11 11

Clasificarea clinica a hipertensiunii pulmonare (2003) 1. Hipertensiune pulmonara arteriala 2. HP asociata disfuncţiei cordului sting 3. HP cauzata de patologii pulmonare 4. HP cauzata de patologii cronice trombebolice şi embolice 5. Forme mixte 12

Clasificarea clinica a hipertensiunii pulmonare (2003) 1. Hipertensiune pulmonara arteriala: • • • • Idiopatică (primară) Familiară Asociată patologiilor sistemice Condiţionată de afecţiunea sistemului conjunctiv In valvulopatiile congenitale Asociată hipertensiunii portale Asociată cu HIV-infecţia Toxico-medicamentoasă Asociată altor patologii (afecţiuni ale tiroidei, metabolice, hemoglobinopatii, splenectomie) Cauzată de afectarea importanta a venelor şi capilarelor Boala veno-ocluziva pulmonara Hemangiomatoza capilarelor pulmonare Hipertensiunea arteriala pulmonara persistenta a nou-născuţilor. 13 13

Clasificarea clinica a hipertensiunii pulmonare (2003) 2. HP asociata disfuncţiei cordului sting: • HP in dereglări de umplere a ventriculului sting • HP in valvulopatii (mitrala) 3. HP cauzata de patologii pulmonare: • • • HP in BPOC HP in afecţiuni pulmonare interstiţiale HP in apnee in somn HP in hipoventilaţie alveolara HP de inaltime (высокогорная) HP in afecţiunile pulmonare neonatale. 14 14

Clasificarea clinica a hipertensiunii pulmonare (2003) 4. HP cauzata de patologii cronice trombebolice şi embolice: • HP in obstrucţii trombeboliice proximale arteriilor pulmonare • HP in obstrucţii trombebolice distale arteriilor pulmonare • HP cauzate de embolii de origine canceroasa, parazitara, corpi străini. 5. Forme mixte: • HP in sarcoidoze • HP in histiocitoza X • HP in limfangioleiomiomatoza • HP in compresia vaselor pulmonare (adenopatii, tumori, mediastinita fibrozanta). 15 15

Circulaţia pulmonară: valori normale la adult (după Prichard şi Lee) • • • Volumul sanguin intrapulmonar 900 ml. Volumul sanguin capilar pulmonar 100 -200 ml. Presiunea arterială pulmonară 25/15 mm. Hg. Presiunea capilară pulmonară 7 mm. Hg. Presiunea venoasă pulmonară 5 mm. Hg. 16 16

Clasificarea funcţională a HTP (NYHA, OMS, 1998) Clasa funcţională Caracteristica I Este prezentă HTP, însă activitatea fizică nu este limitată. Efortul obişnuit nu provoacă dispnee, oboseală, durere toracică, vertije. II Toleranţa la efort fizic este uşor limitată. Efortul fizic obişnuit provoacă dispnee şi oboseală, durere toracică sau vertije. III Toleranţa la efort fizic este evident limitată. Efortul fizic nesemnificativ provoacă dispnee, oboseală, durere toracică sau vertije. IV Simptoamele sunt permanente, făcând imposibilă orice activitate. Sunt prezente semnele de insuficienţă ventriculară dreaptă. Dispneea, oboseala persistă şi în repaus. Disconfortul apare la orice efort fizic. 17 17

Mecanismele Hipertensiunii Pulmonare • Mecanismul care conduce la dezvoltarea hipertensiunii pulmonare arteriale este complicat şi nu este până la sfârşit înţeles. • Distrucţia sau obliterarea patului vascular pulmonar apare, după opinia unor autori, din cauza creşterii presiunii arteriale pulmonare concomitent cu progresarea bolii pulmonare. • Totuşi, extinderea bolii pulmonare, de exemplu a BPOC, nu întotdeauna corelează cu gradul HTP. 18 18

19

• Disfuncţia VD apare la efort fizic o dată cu creşterea volumului telediastolic al VD, presiunii pulmonare arteriale şi rezistenţei vasculare pulmonare. • Creşterea semnificativă a presiunii arteriale pulmonare medii se dezvoltă numai după ce patul vascular pulmonar este ocluzionat cu 50 -75%. 20 20

Mecanismele Hipertensiunii Pulmonare 1. 2. 3. 4. 5. 6. 7. Vasoconstricţia pulmonară hipoxică Presarcina şi postsarcina Hipertensiunea pulmonară primitivă Hipertensiunea cronică pulmonară trombembolică Hipertensiunea pulmonară şi parenchimul pulmonar normal Deformările cutiei toracice şi bolile neuromusculare Hipoventilarea şi apneea nocturnă 21

Vasoconstricţia pulmonară hipoxică Hipoxia alveolară are contribuţie majoră în dezvoltarea HTP. • Se inhibă producerea NO (oxid nitric) ce are rol în reglarea tonusului vascular pulmonar în repaus şi în timpul hipoxiei acute. • Afectarea producerii de NO şi/sau expulzarea celulelor endoteliale. • Numărul de mediatori cauzează fluxul de întrare a Ca în celulele vasculare musculare netede, activează sintetiza NO endotelială. • Impactul asupra producerii NO permite vasoconstricţia excesivă şi reduce abilitatea vascularizării pulmonare spre relaxare. • Vasoconstricţia cronică eventual duce la schimbări structurale în peretele vascular pulmonar. • Modificările vascularizarii pulmonare includ majorarea procentului vaselor cu strat muscular, datorită proliferării celulelor vasculare netede, hipertrofia musculară a mediei şi fibroza excentrică intimală. • Aceste schimbări, la rândul lor, pot duce la agregarea crescută a trombocitelor şi dezvoltarea trombilor, cauzând creşterea ulterioară a rezistenţei pulmonare vasculare. • Ca rezultat, se micşorează suprafaţa vascularizării pulmonare şi hipertensiunea arterială pulmonară devine ireversibilă. 22 22

Presarcina şi postsarcina • Rezistenţa vasculară pulmonară crescută majorează postsarcina pentru VD. • Cu presarcină mărită şi dilatare, funcţia VD poate fi ameliorată prin mecanismul Frank. Starling cu creşterea debitului cardiac. • Hipertrofia peretelui miocardial face posibilă micşorarea stresului peretelui şi menţinerea debitului sistolic adecvat. 23 23

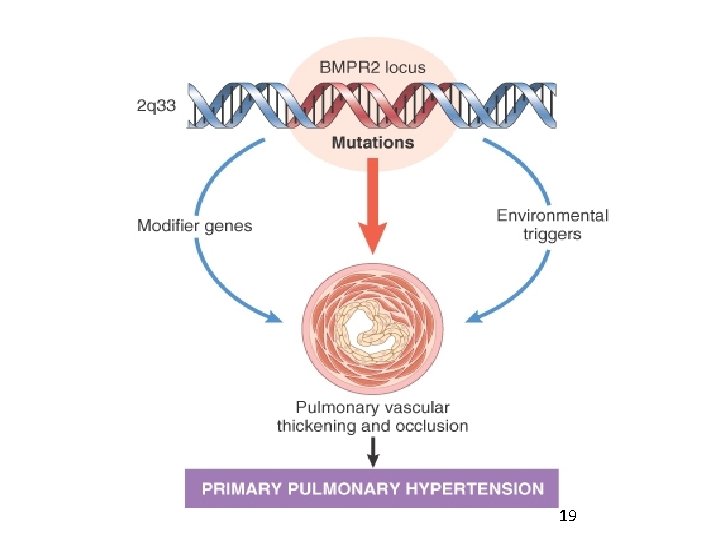
Hipertensiunea pulmonară primitivă (HTPP) • HTPP este o stare clinică care se caracterizează prin prezenţa persistentă neexplicabilă a hipertensiunii arteriale pulmonare. • Criteriul de diagnostic stabilit de registrul NIH HTPP, include presiunea arterială pulmonară medie mai mare de 25 mm Hg în repaus, sau 30 mm Hg şi mai mult la efort. 24 24

Hipertensiunea pulmonară primitivă (HTPP) • Sunt excluse cauzele cunoscute de HTP: 1. bolile valvulare a cavităţilor stângi ale cordului 2. bolile miocardului cardiac congenitale 3. bolile pulmonare ale ţesutului conjunctiv, sau cele trombembolice. 25 25

Hipertensiunea pulmonară primitivă (HTPP) • Supravieţuirea medie a 187 pacienţi cu HTPP - 2, 8 ani. • Independentă de vârstă, sex, timpul apariţiei şi durata simptoamelor sau anamneză familială de HTPP. • Profilul hemodinamic al acestor pacienţi demonstra presiune arterială medie pulmonară până la 60 mm Hg şi, cu agravarea clasei funcţionale, aveau presiunea arterială pulmonară şi mai înaltă. • Dereglările hemodinamicii pulmonare persistau pe parcursul timpului, ducând la micşorarea debitului cardiac şi creşterea rezistenţei vasculare pulmonare. • Pacienţii cu HTPP decedează, în primul rând, de insuficienţă26 26 VD, sau mai rar, de moarte subită.

Hipertensiunea cronică pulmonară trombembolică • La pacienţii sănătoşi, fără boală cardiacă în anamneză, destrucţia acută a vaselor pulmonare duce la creşterea rezistenţei vasculare, a presiunii arteriale pulmonare şi a lucrului VD. • Gradul creşterii postsarcinii se relatează la gradul de obstrucţie a patului vascular pulmonar, precum şi gradul vasoconstricţiei apărute, datorită substanţelor vasoactive care se expulzează din trombi. • Prin dilatarea VD creşte presiunea de umplere, şi există corelaţie liniară între presiunea în AD, presiunea arterială pulmonară şi gradul de obstrucţie angiografică. • Pacienţii cu embolism pulmonar acut şi presiune arterială pulmonară medie mai mare de 40 mm Hg, practic, întotdeauna au boală cardiacă în antecedente. 27 27

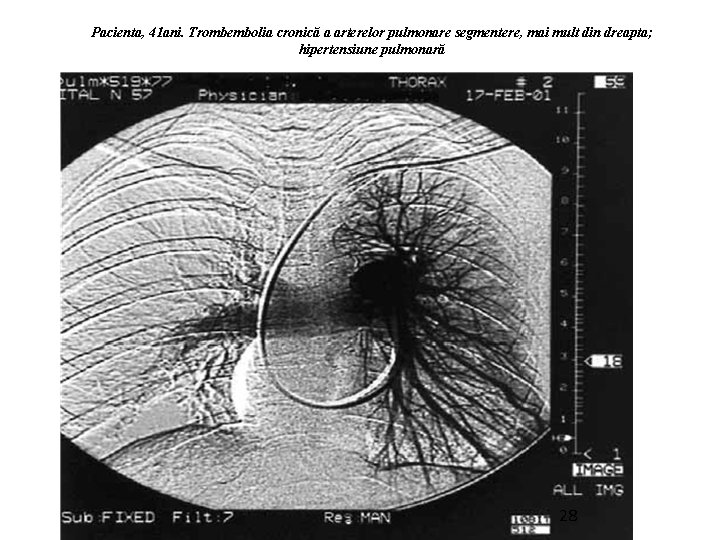
Pacienta, 41 ani. Trombembolia cronică a arterelor pulmonare segmentere, mai mult din dreapta; hipertensiune pulmonară 28

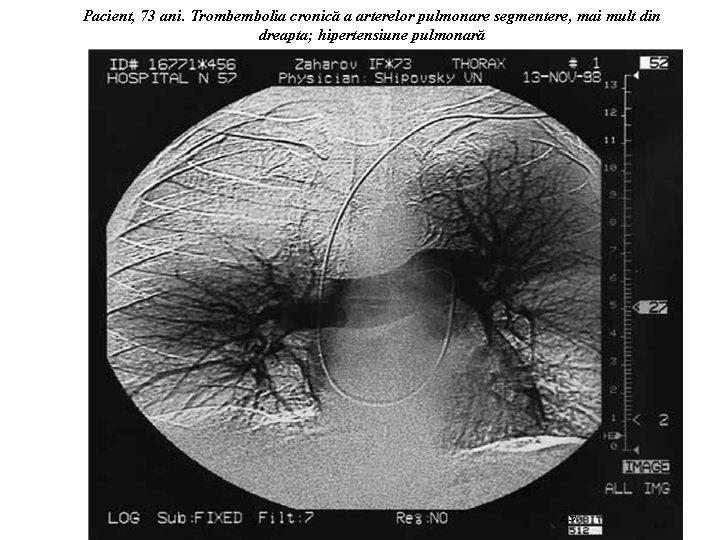
Pacient, 73 ani. Trombembolia cronică a arterelor pulmonare segmentere, mai mult din dreapta; hipertensiune pulmonară 29

Prezenţa anticorpilor către cardiolipină poate fi depistată la 10– 24 % pacienţi cu boală trombembolică cronică. Deficitul congenital de antitrombina III şi proteinelor С şi S este prezentă la mai puţin de 5% pacienţi; factorul V (Leiden) poate fi depistat în 4– 6, 5 % pacienţi cu trombembolie cronică pulmonară. 30

Procentul de supravieţuire îndelungată a pacienţilor ne trataţi cu boală trombembolică cronică a arterei pulmonare este foarte mic şi corelează cu gradul hipertensiunii pulmonare. M. Riedel şi alţii au demonstrat că supravieţuirea mai mult de 10 ani la pacienţii care au suportat trombembolie şi au presiune medie iniţială în artera pulmonară 31– 40 mm Hg, este de 50 %. Dacă presiunea în artera pulmonară iniţială este 41 – 50 mm Hg, probabilitatea supravieţuirii de 10 ani scade la 20 %, iar când presiunea medie iniţială în artera pulmonară este mai mare de 50 mm Hg, supravieţuirea pentru 10 ani este de doar 5 %. 31

Hipertensiunea pulmonară şi parenchimul pulmonar normal • • 1. 2. 3. 4. Există un număr de boli (deformarea peretelui toracic şi bolile neuromusculare) care conduc la hipertensiune pulmonară în absenţa bolilor cardiace structurale şi cu parenhimul pulmonar normal. Acestea includ: dispneea nocturnă hipoventilarea cronică alveolară scăderea ponderală exagerată bolile neuromusculare. 32 32

Deformările cutiei toracice şi bolile neuromusculare • Bolile neuromusculare care includ: 1. distrofia musculară 2. scleroza amiotrofică laterală 3. sindromul post paliotoracotomie etc. pot conduce la: • insuficienţă respiratorie • hipoxemie • hipertensiune pulmonară. Deformarea cutiei toracice include şi chifoscolioza severă. 33 33

Deformările cutiei toracice şi bolile neuromusculare 1. 2. 3. 4. • Tratamentul hipoventilaţiei este bazat pe: prevenirea reducerii ventilaţiei alveolare îmbunătăţirea corespunzătoare a gazelor arteriale reducerea HTP, cordului pulmonar prevenirea morţii premature. Pacienţii pot să se întoarcă la activitate completă. 34 34

Hipoventilarea şi apneea nocturnă • Apneea nocturnă poate conduce la dezvoltarea HTP şi insuficienţei VD. • În apneea nocturnă obstructivă respiraţia se opreşte datorită ocluziei complete a căilor respiratorii superioare. • Majoritatea pacienţilor cu apnee nocturnă au tabloul clinic mixt – obstructiv şi central. • Apneea obstructivă este însoţită de creşterea intermitentă a presiunii arteriale pulmonare mai sus de nivelul iniţial. • Creşterea maximală a presiunii arteriale pulmonare apare în timpul, sau imediat la începutul trezirii. 35 35

Hipoventilarea şi apneea nocturnă • Vasoconstricţia pulmonară indusă de hipoxie joacă un rol important în patogeneza creşterii presiunii arteriale pulmonare. • Hipercapnia şi acidoza, deasemenea, pot induce vasoconstricţia pulmonară şi ca rezultat creşte presiunii arteriale pulmonare. • Atunci când câţiva factori contribuie la dezvoltarea hipercapniei şi cordului pulmonar la pacienţii cu apnee obstructivă nocturnă, reversarea parţială a obstrucţiei, în majoritatea cazurilor, este suficientă pentru ameliorarea simptoamelor şi reversarea 36 insuficienţei VD. 36

Clinica • Una din cele mai mari dificultăţi este faptul că, în general, simptoamele HTP şi CPC se dezvoltă treptat, insidios. • Există o perioada de 2 -5 ani asimptomatici, până la documentarea diagnosticului. • Acest fapt este adevărat şi pentru alte boli cronice pulmonare, inclusiv BPOC. 37 37

• În dezvoltarea cordului pulmonar cronic se evidenţiază 3 stadii: I stadiu (preclinic) se caracterizează prin hipertensiune pulmonară tranzitorie cu semne de suprasolicitare a ventricului drept, care poate fi depistată doar la investigarea instrumentală; II stadiu se apreciază prin prezenţa semnelor de hipertrofie a ventriculului drept şi hipertensiune pulmonară stabilă fără insuficienţă circulatorie; III stadiu, sau stadiul de cord pulmonar decompensat (sinonim: insuficienţa cardiopulmonară), se instalează odată cu apariţia 38 primelor simptome de insuficienţă a ventriculului

Clinica 1. Dispneea – datorită asocierii insuficienţei pulmonare şi cardiace. La efort fizic , inspirarea aerului rece şi în poziţie culcată dispnea se intensifică. 2. Durerea toracică poate fi cu greu diferenţiată de angorul pectoral – care nu este legată de efort fizic şi nu se cupează cu nitroglicerină. Aceste dureri se explică prin prezenţa reflexului coronaropulmonar apărut în rezultatul hipertensiunii pulmonare şi dilatărea trunchiului arterei pulmonare. 3. Ortopneea este relativ comună la pacienţii cu BPOC. 4. Disfuncţia VD • dezvoltarea saturaţiei precoce • progresarea edemelor extremităţilor • suprasolicitarea lichidiană. 5. Fenomenul Raynaud 6. Presincopele şi sincopele sunt, de obicei, de efort la pacienţii cu HTPP severă datorită imposibilităţii creşterii debitului cardiac ca răspuns la cerinţele crescute. 39 39

Datele obiective • Prezenţa sunetului de tonalitate joasă şi, uneori palpabil, de închidere a valvei pulmonare. • Pulsaţia parasternală sau epigastrică, datorită VD hipertrofiat. • Agravarea cordului pulmonar, conduce la regurgitaţie tricuspidiană datorită dilatării VD, cea ce cauzează undă V jugulară proieminentă. • Pacienţii cu CPC şi HTP datorită BPOC au semne asociate de boală obstructivă pulmonară, inclusiv diminuarea zgomotelor respiratorii şi hipoventilarea. • Indivizii cu cord pulmonar au raluri uscate şi hiperinflaţie. 40 40

Datele obiective • La auscultaţia plămânilor în HTPP şi hipertensiunea pulmonară cronică trombembolică, pot fi evidente ralurile în părţile inferioare ale plămânilor. • Cianoza periferică sau centrală poate fi prezentă datorită bolilor cardiace avansate. • Alte semne fizicale includ cele asociate cu bolile vasculare colagenoase, cum sunt: 1. 2. 3. 4. 5. teleangioectaziile sclerodactilia, sau calcinoza chifoscolioza obezitatea extremităţilor oboseala musculară 41 41

Datele obiective • În această grupă de pacienţi poate fi întîlnit simptomul de unghii în formă de sticle de ciasornic – un simptom obişnuit în dereglările cronice pulmonare: 1. fibroza pulmonară 2. fibroza chistică 3. dereglările bronhoectatice. 42 42

Datele obiective • Semnele evolutive ale dilatării şi insuficienţei cronice a VD includ: 1. insuficienţa valvei pulmonare 2. zgomotul III deasupra VD 3. turgescenţa venelor jugulare 4. refluxul hepatojugular 5. hepatomegalia 6. edemele periferice 7. ascita 43 43

Explorări paraclinice 1. Explorări convenţionale: • ECG • Radiografia toracică • Probele ventilatorii 2. Explorări ale structurii şi funcţiei VD: • ECOCG+Doppler • Angiografia nucleară computerizată 3. Explorări ale structurii şi funcţiei circulaţiei pulmonare: • Scintigrama pulmonară • Cateterismul arterei pulmonare • Angiografia de contrast a VD şi AP • Biopsia pulmonară prin toracotomie minimă 4. Metode moderne: • Rezonanţa magnetică nucleară • Tomografia computerizantă 44 44

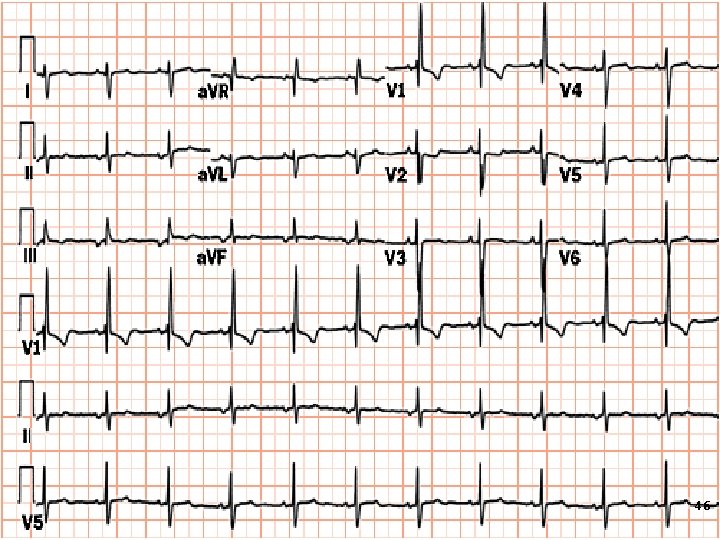
Electrocardiografia • ECG pacienţilor cu HTP şi CPC: 1. devieri ale axei electrice a cordului spre dreapta (în 80% cazuri) 2. P pulmonare 3. hipertrofia VD (vezi ECG). • Adăugător, flutterul şi fibrilaţia atrială, tahicardia atrială paroxistică, de obicei, apar când se stabilesc dereglări pulmonare cronice. • În acelaşi timp, ECG poate fi nemodificată în prezenţa HTP lejere, moderate. • ECG este informativă în stadiile avansate ale patologiei. 45 45

46 46

Electrocardiografia Unele modificări electrocardiografice sînt tranzitorii sau diminuează în timp: 1. Unde T negative în precordiale drepte, sugerând o ischemie pe VD, sau o supraîncărcare hemodinamică acută a cordului drept, însoţită sau nu de subdenivelarea segmentului ST în precordialele stângi. 2. Tahiaritmii supraventriculare, uneori rezistente la tratament, explicate mai mult prin hipoxie, hipocaliemie, abuz de medicamente simpatomimetice sau toxicitate digitalică, decât 47 47 prin supraîncărcarea acută a CPC. •

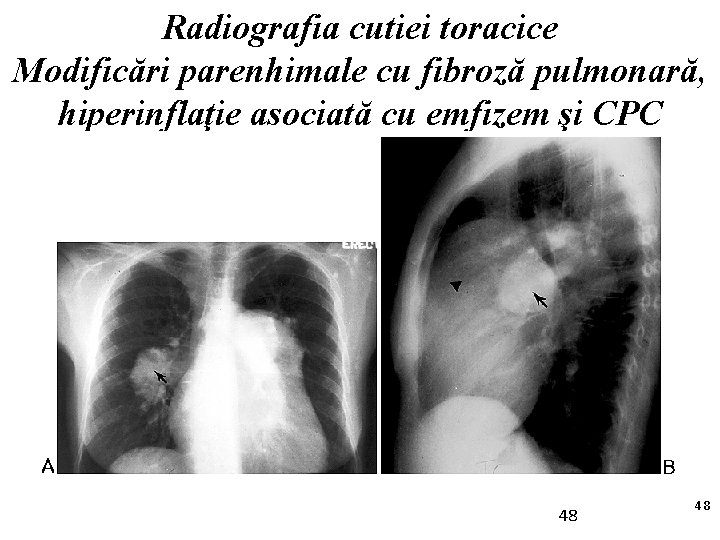
Radiografia cutiei toracice Modificări parenhimale cu fibroză pulmonară, hiperinflaţie asociată cu emfizem şi CPC 48 48

• Radiografia cutiei toracice poate fi de folos în identificarea: 1. anormalităţilor parenhimale cu fibroză pulmonară sau hiperinflaţie asociată cu emfizem 2. deformărilor scheletului care conduce la insuficienţă ventriculară dreaptă, cum sunt chifoscolioza 3. dimensiunilor cardiace, în special a VD 4. proeminenţei părţilor proximale a arterei pulmonare 49 49

Testele funcţionale pulmonare • Uneori testele funcţionale pulmonare pot sugera prezenţa bolii vasculare pulmonare şi pot ajuta la identificarea etiologiei HTP şi insuficienţei ventriculare drepte. 1. Spirometria – la un bolnav cu BPOC a unei disfuncţii ventilatorii restrictive cu capacitatea vitală mai mică de 50% din valoarea teoretică este semnul unei HTP. 50 50

Testele funcţionale pulmonare 2. Dereglările schimbului gazelor pulmonare, deasemenea, sunt găsite la pacienţii cu HTP şi cord pulmonar cronic. • Hipoxemia este des observată, totuşi severitatea depinde de boala de bază. • În afara acestui fapt, presiunea parţială a oxigenului (Pa O 2) poate fi normală sau aproape normală la debutul bolii şi poate fi nemodificată până în faza tardivă a 51 bolii. 51

Testele funcţionale pulmonare • Dereglările respiratorii în timpul somnului cu episoade apneice şi hipopneice conduc la desaturarea oxigenoasă. • Iar la trezire modificările pot fi nesemnificative. • La majoritatea pacienţilor cu hiperpnee tulburările schimburilor de gaze sunt prezente în fazele precoce ale bolii. • Vasoconstricţia hipoxică clinic semnificativă apare la valoarea presiunea parţială a oxigenului (Pa O 2) 52 mai mică de 60 mm Hg, care ulterior poate 52 agrava

Ecocardiografia • Ecocardiografia este folosită pentru determinarea: 1. prezenţei dilatării arterei pulmonare 2. prezenţei dilatării şi hipertrofiei ventriculului drept 3. deplasării diastolice a septului interventricular, conducând la configuraţie septală concavă 4. prezenţei şi severităţii HTP şi cordului pulmonar 53 53

Arteriografia pulmonară • În boala trombembolică, arteriograma poate releva: 1. ocluzionări convecţionar limitate 2. stenoze 3. ţesut conjunctiv intravascular 4. trombi mari centrali 5. defecte de umplere şi vase retezate 6. dilatarea vaselor proximale în lipsa vaselor 54 distale 54

Scanarea pulmonară • Scanarea pulmonară pentru funcţia de ventilareperfuzie – ar trebui realizată pentru evaluarea prezenţei bolii tromboembolice cronice. • Deşi scanarea perfuziei este deseori descrisă ca “heterogenă” în stabilirea HP, prezenţa oricăror defecte segmentare ar trebui explorată în continuare cu angiografie pulmonară. 55

Cateterizarea cavităţilor drepte • Cateterizarea cavităţilor drepte rămâne standardul de aur pentru diagnosticarea HTP. • Se realizează pentru evaluarea ulterioară a rezultatelor ecocardiografice ale HTP sau pentru evaluarea pacienţilor care au semne clinice de HTP neconfirmate pe ecocardiogramă. • Ajută la determinarea cauzei HTP. • Oferă informaţii prognostice importante în 56

Biopsia pulmonară • Biopsia pulmonară prin toracotomie minimă – este indicată numai atunci când este bănuită o boala pulmonară ce necesită un diagnostic histologic de confirmare (vasculită pulmonară sau boală venoocluzivă) 57 57

Tomografia computerizantă • Tomografia computerizantă toracică cu contrast crescut – poate fi folosită pentru căutarea semnelor HP secundare, cum sunt mediastinita fibroasă sau emfizemul. • TC nu exclude prezenţa unei afecţiuni tromboembolice cronice, dar absenţa modificărilor trombotice la nivelul vaselor centrale mari înlătură necesitatea intervenţiei chirurgicale pentru boală tromboembolică cronică. 58

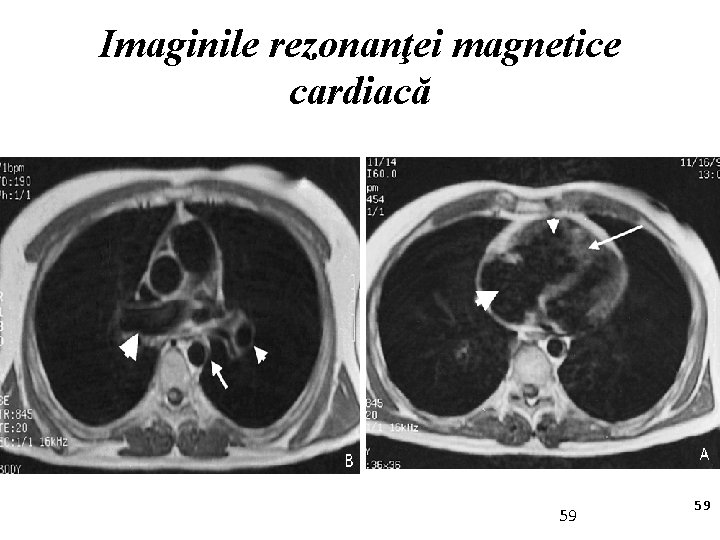
Imaginile rezonanţei magnetice cardiacă 59 59

Diagnostic pozitiv 1. CPC de origine parenhimatoasă: • prezenţa istoricului de boală pulmonară • existenţa simptomelor şi semnelor pulmonare şi cardiace relativ caracteristice • electrocardiograma sau/şi examenul radiologic toracic arată semne de hipertrofie – dilataţie de cord drept şi eventual artere pulmonare 60 largi în hil. 60

Diagnostic pozitiv 2. CPC de origine vasculară: • Semne obiective pulmonare sărace, severitatea semnelor clinice, radiologice şi electrocardiografice de HTP, care sugerează mai frecvent o afecţiune cardiacă cu HTP secundară. • Sunt necesare explorări paraclinice suplimentare (pentru a identifica cauzele sindromului HTP severă şi a HVD, şi eventual a indica unele mijloace terapeutice speciale): ecocardiografie, scintigrafie pulmonară de perfuzie, angiografie pulmonară 61 61

Evoluţie Evoluţia CPC este direct dependentă: de boala de bază care a determinat HTP de gradul HTP de elementele de reversibilitate ale afecţiunii pulmonare şi HTP 4. de insuficienţa respiratorie coexistenta • 1. 2. 3. 62 62

Complicaţii • • • aritmii cardiace tromboembolii pulmonare bronhopneumonii hemoragii digestive superioare insuficienţă renală funcţională 63 63

Tratamentul • Tratamentul CPC trebuie diferenţiat: 1. în funcţie de tipul etiopatogenetic 2. de principalul mecanism generator al HTP 64 64

Obiectivele tratamentului 1) reducerea postsarcinii VD prin scăderea valorilor HTP 2) tratamentul insuficienţei cardiace drepte acolo unde ea s-a instalat 65 65

Tratamentul nemedicamentos 1. Respectarea dietei şi a regimului hidrosalin. 2. Limitarea efortului fizic 3. Evitarea schimbărilor de clima, călătoriile la altitudini mari 4. Evitarea suprarăcirilor 5. Respectarea termenilor de vaccinare 6. Sarcina este contraindicata 7. Tratarea anemiei. 66 66

Tratamentul medicamentos 1. tratarea bolii de bază, pulmonare sau extrapulmonare, generatoare a HTP 2. oxigenoterapia 3. utilizarea medicaţiei vasodilatatoare pulmonare pentru reducerea HTP 4. diuretice, în cazuri cu retenţie hidrosalină 5. digitalice în unele forme de CPC decompensat 6. sângerări repetate, la bolnavii cu policitemie 7. evaluarea oportunităţii unei intervenţii 67 67 chirurgicale corective a bolii de fond

Deoarece 70% dintre bolnavii cu CPC recunosc drept etiologic BPOC • În tratamentul BPOC se urmăreşte: a) combaterea episoadelor de acutizare virobacteriană, realizată cu antibiotice b) combaterea disfuncţiei ventilatorii obstructive prin bronhodilatatoare beta-mimetice, anticolinergice şi teofilină c) combaterea sindromului obstructiv bronşic de natură inflamatorie prin corticoterapie d) fluidificarea secreţiilor 68 68

Oxigenoterapia • Poate fi indicată fie în administrare de scurtă durată, în timpul agravărilor CPC, fie sub formă de terapie cronică la domiciliu. • Terapia de lungă durată cu oxigen se recomandă pacienţilor cu cord pulmonar şi cu presiunea parţială a oxigenului în sângele arterial de 55 -60 mm Hg şi mai jos, celor cu policitemie, sau alte boli cardiace evidente. 69 69

Flebotomia • Flebotomia (emisia de singe) este considerata o metoda efectiva de reducere a volumului si viscosităţii sanguine. • Flebotomia poate cauza scăderea tensiunii in art. pulmonara, ameliorarea tolerantei bolnavilor la efort fizic, ameliorarea metabolismului si a statutului neuropsihic. • Indicaţiile: majorarea hematocritului mai mult de 65 -70%. • Scopul este micşorarea lui mai mic de 50%. 70 70

Digoxina Digitalizarea este recomandabilă în: • CPC cu tahiaritmii supraventriculare (neindusă de digitală). • CPC asociat cu disfuncţie sistolică a VS (ischemică sau hipertensivă). • CPC cu insuficienţă cardiacă dreaptă la care se presupune un DC scăzut (semne importante de HVD, hipotensiune, retenţie azotată prin mecanism prerenal). 71 71

• Pentru alte situaţii de CPC decompensat, digitala poate fi eventual utilizată, concomitent cu corectarea insuficienţei respiratorii, dacă tratamentul convenţional s-a dovedit puţin eficace. • Pentru evitarea dezvoltării fibrilaţiei ventriculare nu se recomandă administrarea intravenoasă a glicozidelor cardiace concomitent cu eufilina, preparatele de calciu (antagoniştii cu influenţă asupra automatismului heterogen al miocardului). 72

Blocanţii canalelor de calciu (BCC) • Vazodilatatoarele de tip arterial la care se atîrnă antagoniştii canalelor de calciu (verapamil, nifedipin) micşorează “postsarcina” inimii, care pentru ventricolul drept este rezistenţa vaselor circuitului mic sanguin. • Experimental s-a demonstrat că preparatele acestui grup au efect de vazodilatare pulmonară. • În acelaş timp antagoniştii canalelor de calciu micşorează agregarea trombocitelor, măreşte toleranţa miocardului la hipoxie, are efect antiinflamator minim. • Aceste preparate sunt de elecţie pentru întrebuinţarea îndelungată la pacienţii cu asocierea hipertensiunii 73 arteriale şi celei pulmonare. 73


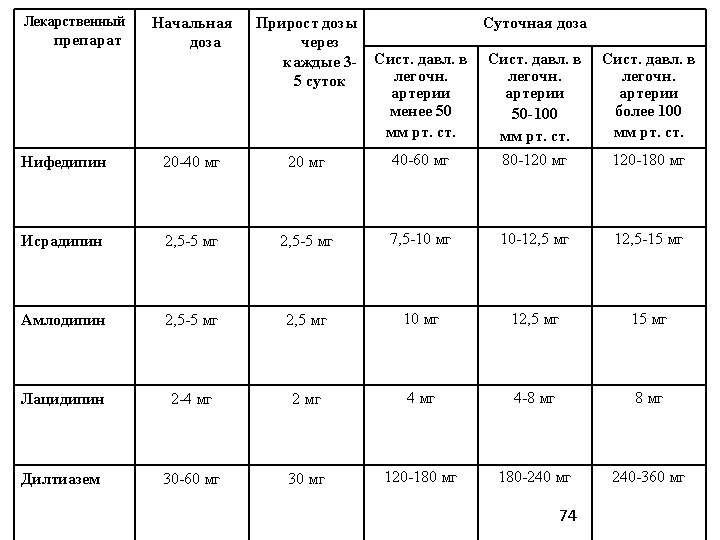
• BCC au fost cele mai testate şi folosite pentru pacienţii cu HTP primară. • La aceşti pacienţi îmbunătăţirea permanentă apare în 25% şi 30% cazuri. • Nifedipina (120 -240 mg) şi diltiazemul (240 -720 mg) au fost cele mai folosite, până când verapamilul (numai în caz de aritmii) a demonstrat efecte negative miotropice. • Agenţi farmaceutici noi ca amlodipina sunt folosiţi 75

Prostaciclina • Tratamentul continuu cu prostaciclină (epoprostenol – 2040 mg/kg/min) este indicat la pacienţii cu HTP. • Efectele clinice: se ameliorează toleranţa la efort, hemodinamica şi supravieţuirea la pacienţii cu clasa funcţională III sau IV NYHA şi la pacienţii cu sclerodermie. • Studiile au arătat că lipsa unui răspuns acut la prostaciclină nu exclude un răspuns benefic cronic. • Tratamentul cu prostaciclină ar trebui instituit în spital, iar doza iniţială este limitată de efectele secundare, cum sunt durerea facială, cefalea, diareea şi mialgiile. • Apariţia toleranţei este un fenomen obişnuit, dar răspunde deseori la creşterea dozei. 76 76

Prostaciclina • Poate apărea supradozarea prostaciclinei, ceea ce necesită micşorarea gradată a dozei. • Întreruperea tratamentului poate fi periculoasă şi aceasta se poate datora unei înnodări artificiale sau deconectării unui cateter de perfuzie. • Dozarea optimă şi frecvenţa schimbării dozelor prostaciclinei IV pentru HTP rămân neclare. 77 77

Iloprost • Forma inhalatorie prostaciclinei. • Iloprost a fost testat pe pacienţii cu HTP pe fon de fibroză pulmonară idiopatică şi pe fon sarcoidoză, unde a demonstrat eficacitatea înaltă. • Preparatul micşorează semnificativ rezistenta vasculara şi nu influenţează presiunea parţială a oxigenului şi TA 78 sistemică. 78

Sildenafil • Sildenafil inhibitor selectiv a fosfodiesterazei de tip 5 (PDE 5) (Viagra, Erectyl, Vega, Cupid). • Sildenafil inhiba degradarea a fosfodiesterazei si duce la micşorarea tensiunii arteriale pulmonare. • In studiul Alp bolnavilor cu fibroza pulmonara idiopatica administrarea a 50 mg de 2 ori pe zi timp de 3 luni - avea ca efect - micşorarea TA pulmonare de la 30 până la 24 mm. Hg, si a rezistentei vasculare pulmonare de la 401 până la 264 дин/с/см 5, si se ameliora considerabil toleranta la efort - mers timp de 6 min de 351 m la 433 m. 79 79

Sildenafil În prezent se efectuiază un studiu mare COMPASS – 2: asocierea de Bozentan (125 -250 mg) şi Sildenafil (60 mg/zi) – până în anul 2009. Sildenafil nu se asociază cu nitraţi (scade TA, risc vital), nu se recomandă în hipotensiunea arterială, IM recent, în afecţiunile degenerative ale retinei. 80 80

Treprostinil sodium (Remodulin) • Într-un studiu pe o durată de 12 săptămâni, Treprostinil sodium (Remodulin) a dus la îmbunătăţiri statistice semnificative, dar mici din punct de vedere clinic, în ceea ce priveşte dispneea, rezistenţa la efort şi hemodinamica pacienţilor cu HP primară şi secundară, cu clase funcţionale II-IV NYHA. • Nu a fost demonstrat nici un beneficiu în supravieţuire. 81 81

Bosentan (Tracleer) • Un antagonist al receptorului endotelinic PO, Bosentan (Tracleer), a fost studiat la pacienţi cu HTP severă de clase funcţionale III sau IV NYHA. • Pacienţii au avut HTPP sau HTP datorită sclerodermiei sau lupusului eritematos sistemic. • Bosentan (Tracleer) a îmbunătăţit semnificativ rezistenţa la efort şi a prelungit timpul până la agravare clinică. • Iniţial doza este 62, 5 mg – 2 ori/24 ore pe parcursul 4 săptămâni, apoi doza se măreşte până la 125 mg - 2 ori/24 ore (doza max. 250 mg - 2 ori/24 ore, sub controlul transaminazei). 82 82

Inhalarea oxidului de nitrat • Concomitent cu studierea tulburărilor producerii NO, implicarea acestor efecte în patofiziologia HTP, este investigată şi folosirea NO ca agent terapeutic. • NO este vasodilatator selectiv, se foloseşte prin inhalaţie, şi are perioadă scurtă de semieliminare. • Este de folos ca vasodilatator “de acoperire” în stadiile iniţiale HTP. 83 83

Anticoagularea • Anticoagulanţii sunt recomandaţi în tratamentul pacienţilor cu HTP pentru riscul crescut al trombozei în subgrupele acestor pacienţi. • Riscul trombembolismului apare datorită dilatării şi disfuncţiei VD, cît şi imobilităţii relative. • Chiar dacă heparina a demonstrat beneficii în modele pe animale cu HTP hipoxică, medicamentul de elecţie este Warfarina. 84 84

• La indicarea Warfarinei se observă dublarea duratei de viata de 3 ani la pacienţii cu hipertensiune pulmonara. Acest efect se observă atît la pacientii cu răspuns pozitiv cît şi la cei cu răspuns negativ la blocanţii canalelor lente de calciu. • Doza iniţială de Warfarină – 2, 5 -5 mg. • Regimul de dozare ulterior se va corija individual, în dependenţă de nivelul protrombinei. 85

Tratamentul diuretic • Tratamentul diuretic este indicat pentru consecinţele insuficienţei cardiace drepte, cum ar fi edemul periferic şi ascita, deşi diureza exagerată ar putea afecta presarcina ventriculului drept şi determina un debit cardiac scăzut şi hipotensiune sistemică. 86 86

• 1. 2. 3. Diureticele de ansă: Furosemid - 20 – 120 mg/zi Acid etacrinic – 50 – 100 mg/zi Torasemid – 5 – 10 mg/zi • Antagonişti aldosteronici: 1. Spironolacton – 25 – 150 mg/zi 87

Intervenţii chirurgicale • • 1. 2. 3. 4. 5. Intervenţiile chirurgicale pot fi corective a bolii de fond şi în cazul bolilor severe, ireversibile, se poate tenta transplantul pulmonar. Transplantul pulmonar este rezervat numai bolilor grave, avansate şi ireversibile: HTP primitivă fibroze pulmonare idiopatice histiocitoza X hemangioleiomiomatoza bronşiectazii laterale severe şi etc. 88 88

Intervenţii chirurgicale • Indicaţia de transplant pulmonar sau chiar cardiopulmonar se face după o evaluare complexă cardiacă, hemodinamică, respiratorie şi metabolică. • Mortalitatea operatorie este în jurul de 30%, iar supravieţuirea la 5 ani este de 40%, pentru boli cu prognostic vital grav în următoarele luni. 89 89

Prognostic • După prima decompensare a cordului drept, mortalitatea în CPC secundar BPOC este de aproximativ 40% în următorii 5 ani, dar oxigenoterapia cronică are efect pozitiv asupra HTP şi reduce mortalitatea în mod semnificativ. 90 90

Prognostic • 1. 2. 3. 4. Cauzele decesului sunt: insuficienţă respiratorie gravă pneumonie severă pneumotorax insuficienţa cardiacă dreaptă refractară este relativ rar cauză unică de deces 91 91

92 92