DISPLASIA BRONCOPULMONAR DR DARIO ESCALANTE 2007 ANTECEDENTES Northway

DISPLASIA BRONCOPULMONAR DR. DARIO ESCALANTE 2007

ANTECEDENTES Northway (1967): cambios clínicos, radiológicos e histológicos en los pulmones de 32 lactantes prematuros con SDR severo tratados con oxígeno y ventilación mecánica.
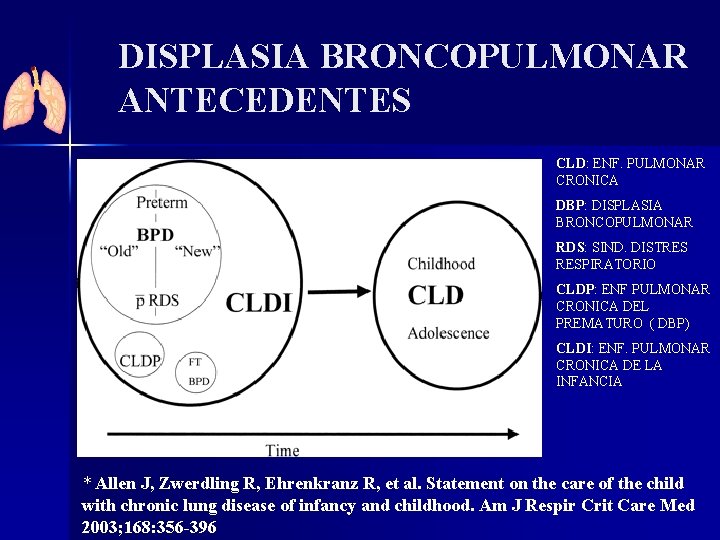
DISPLASIA BRONCOPULMONAR ANTECEDENTES CLD: ENF. PULMONAR CRONICA DBP: DISPLASIA BRONCOPULMONAR RDS: SIND. DISTRES RESPIRATORIO CLDP: ENF PULMONAR CRONICA DEL PREMATURO ( DBP) CLDI: ENF. PULMONAR CRONICA DE LA INFANCIA * Allen J, Zwerdling R, Ehrenkranz R, et al. Statement on the care of the child with chronic lung disease of infancy and childhood. Am J Respir Crit Care Med 2003; 168: 356 -396

DEFINICION: DBP CLASICA Northway (1967): § Cambios radiográficos progresivos en pretérminos (relativamente maduros) § Tratados por SDR severo § Ventilación mecánica con alta presión y altas concentraciones de oxígeno. § SDR inicialmente mejora y los requerimientos de O 2 aumentan progresivamente (por más de 28 días). *N Engl J Med 1967; 276: 357 -368. Pulmonary disease following respirator therapy of hyaline membrane disease: bronchopulmonary dysplasia. Northway WH Jr, , Rosan RC, Porter DY.

DEFINICION: NUEVA DBP Bancalari (1979): Nueva DBP: § Pretérminos § SDR menos severo § VM de corto tiempo. § Síntomas respiratorios persistentes requerimiento de O 2 por más de 28 días § Anormalidades radiológicas. y * Alan h. Jobe and Eduardo Bancalari. Bronchopulmonary Dysplasia. Am. J. Respir. Crit. Care Med. , Volume 163, Number 7, June 2001, 1723 -1729
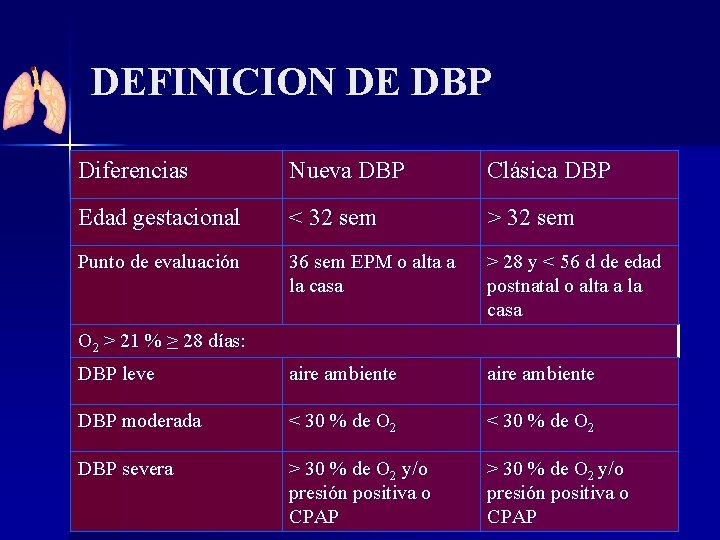
DEFINICION DE DBP Diferencias Nueva DBP Clásica DBP Edad gestacional < 32 sem > 32 sem Punto de evaluación 36 sem EPM o alta a la casa > 28 y < 56 d de edad postnatal o alta a la casa DBP leve aire ambiente DBP moderada < 30 % de O 2 DBP severa > 30 % de O 2 y/o presión positiva o CPAP O 2 > 21 % ≥ 28 días:

DEFINICION PRACTICA Shennan (1988): Oxígeno suplementario en lactante de 36 semanas de edad postmenstrual corregida n Peso de nacimiento < 1500 g. n Predicen una evolución pulmonar anormal el los dos primeros años de vida. *Shennan AT, et al. Abnormal pulmonary outcomes in premature infants: prediction from oxygen requirement in the neonatal period. Pediatrics. 1988; 82: 527 -532

DISPLASIA BRONCOPULMONAR: SEVERIDAD DEFINICION ACTUAL DE DISPLASIA BRONCOPULMONAR: OXIGENODEPENDENCIA POR LO MENOS A LOS 28 DIA S POSTNATALES. A LAS 36 SEM POSTMENSTRUALES EN < 32 SEM Y A LOS 56 DIAS DE VIDA EN NACIDOS A ≥ 32 SEM. SEVERIDAD: LEVE: FIO 2 0. 21 MODERADA: FIO 2 0. 22 -0. 29 SEVERA: FIO 2 ≥ 0. 30 OR CPAP O VENTILACION MECANICA * Eugenio Baraldi, and Marco Filippone, NEJM Vol 357: 1946 -1955 November 8, 2007 Number 19
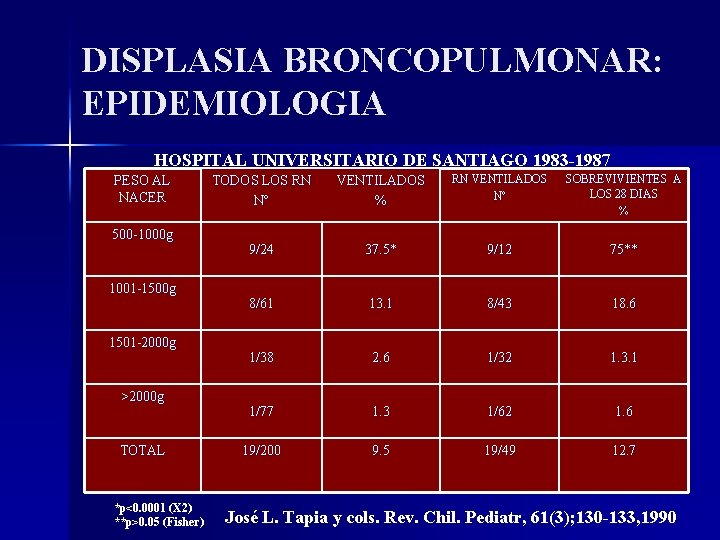
DISPLASIA BRONCOPULMONAR: EPIDEMIOLOGIA HOSPITAL UNIVERSITARIO DE SANTIAGO 1983 -1987 PESO AL NACER 500 -1000 g 1001 -1500 g 1501 -2000 g >2000 g TOTAL *p<0. 0001 (X 2) **p>0. 05 (Fisher)) TODOS LOS RN Nº VENTILADOS % RN VENTILADOS Nº SOBREVIVIENTES A LOS 28 DIAS % 9/24 37. 5* 9/12 75** 8/61 13. 1 8/43 18. 6 1/38 2. 6 1/32 1. 3. 1 1/77 1. 3 1/62 1. 6 19/200 9. 5 19/49 12. 7 José L. Tapia y cols. Rev. Chil. Pediatr, 61(3); 130 -133, 1990

CAUSAS DE ENFERMEDAD PULMONAR CRONICA 1. RECIEN NACIDOS PREMATUROS • DISPLASIA BRONCOPULMONAR ( ANTIGUA O NUEVA) • PREMATUREZ • ESTADO DESPUES DE SDR. 2. RECIEN NACIDOS DE TERMINO O CASI DE TERMINO • ANTIGUA DISPLASIA BRONCOPULMONAR • NEUMONIA O SEPSIS • SINDROMES DE ASPSIRACION • HIPERTENSION PULMONAR PERSISTENTE • HYPOPLASIA PULMONAR • HERNIA DIAFRAGMATICA • CARDIOPATIA CONGENITA. *Eugenio Baraldi, and Marco Filippone, NEJM Vol 357: 1946 -1955 November 8, 2007 Number 19
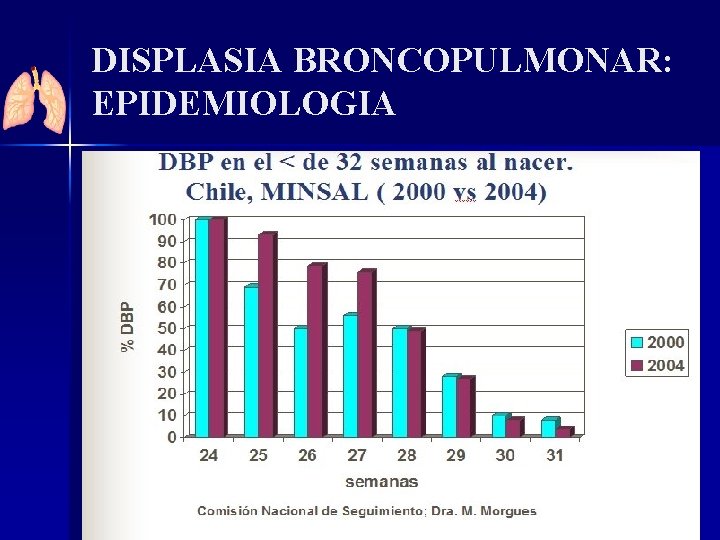
DISPLASIA BRONCOPULMONAR: EPIDEMIOLOGIA
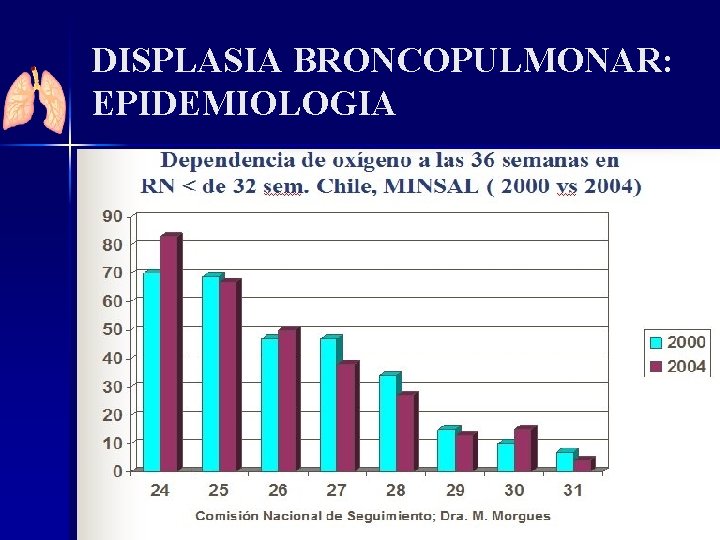
DISPLASIA BRONCOPULMONAR: EPIDEMIOLOGIA

DISPLASIA BRONCOPULMONAR: FISIOPATOLOGÍA Proceso dinámico de daño y reparación en el pulmón inmaduro del RN – Déficit de surfactante – Fase sacular del desarrollo – Déficit de los sistemas antioxidantes
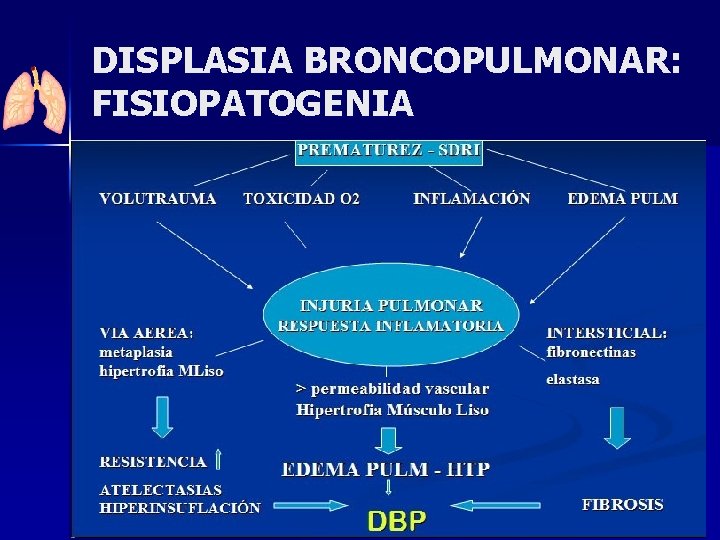
DISPLASIA BRONCOPULMONAR: FISIOPATOGENIA
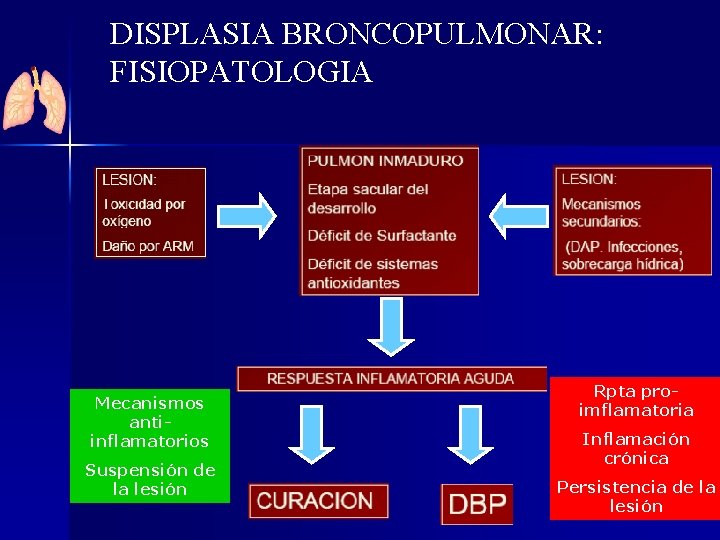
DISPLASIA BRONCOPULMONAR: FISIOPATOLOGIA Mecanismos antiinflamatorios Suspensión de la lesión Rpta proimflamatoria Inflamación crónica Persistencia de la lesión

DISPLASIA BRONCOPULMONAR: FISIOPATOGENIA

DISPLASIA BRONCOPULMONAR: FISIOPATOGENIA *Eugenio Baraldi, and Marco Filippone, NEJM Vol 357: 1946 -1955 November 8, 2007 Number 19

FISIOPATOGENIA: sinergia INFECCION más DAP n n La infección produce elevación de PG y FNT La Persistencia del ductus arterioso abierto causa: – – Flujo pulmonar aumentado Presión capilar alta Aumento del líquido pulmonar Marginación de neutrófilos con desencadenamiento de la cascada inflamatoria

DISPLASIA BRONCOPULMONAR: FISIOPATOLOGIA • MIGRACION DE CELULAS INFLAMATORIAS CIRCULANTES AL PULMON • DISBALANCE ENTRE FACTORES PRO/ ANTI-INFLAMATORIOS
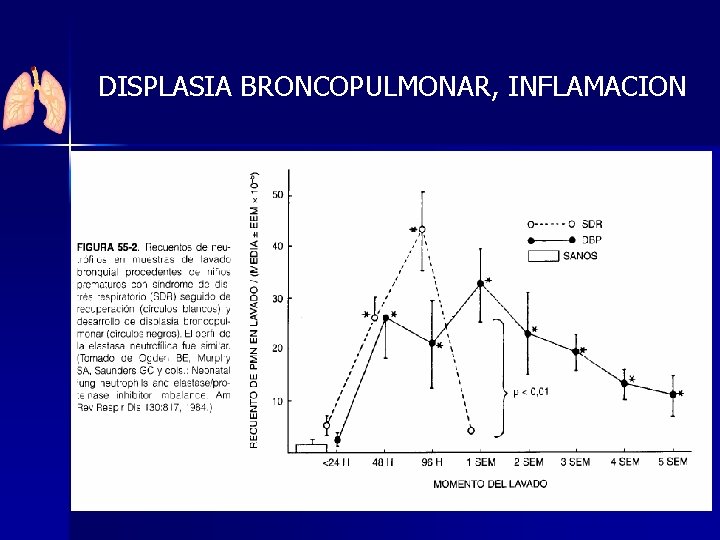
DISPLASIA BRONCOPULMONAR, INFLAMACION

DISPLASIA BRONCOPULMONAR: ANATOMIA PATOLOGICA n n Histológicamente Macroscópicamente los pulmones de pacientes fallecidos – Enfisema por DBP son: – Atelectasia – Firmes – Edema intersticial – Pesados – Fibrosis y engrosamiento de – De color oscuro la membrana alveolocapilar – Vía aérea: traqueo y – Vasos linfáticos dilatados y broncomalacia, estenosis tortuosos laríngea – Hipertrofia de la muscular de vasculatura pulmonar
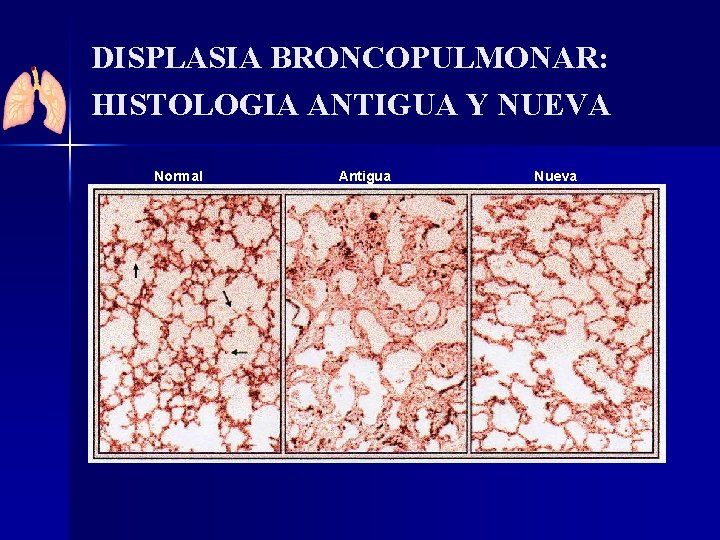
DISPLASIA BRONCOPULMONAR: HISTOLOGIA ANTIGUA Y NUEVA Normal Antigua Nueva

ANTIGUA DISPLASIA BRONCOPULMONAR: HISTOLOGIA *Eugenio Baraldi, and Marco Filippone, NEJM Vol 357: 1946 -1955 November 8, 2007 Number 19
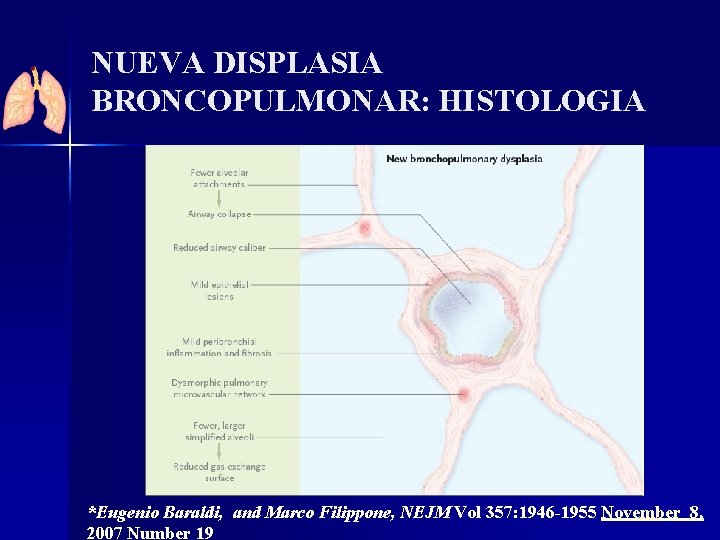
NUEVA DISPLASIA BRONCOPULMONAR: HISTOLOGIA *Eugenio Baraldi, and Marco Filippone, NEJM Vol 357: 1946 -1955 November 8, 2007 Number 19

DISPLASIA BRONCOPULMONAR: FACTORES DE RIESGO PROBADOS n n n n No administración de corticoides prenatales en APP Baja edad gestacional Bajo peso de nacimiento Sexo masculino Raza caucásica ARM con presiones altas y Fi. O 2 elevada Escape de aire

DISPLASIA BRONCOPULMONAR: FACTORES DE RIESGO PROBABLES n n n EMH severa DAP Sobrecarga de líquidos Corioamnionitis Ureaplasma urealyticum

FACTORES DE RIESGO ESPECULATIVOS n n n Factores genéticos (Bhandari V. Semin Perinatol 2006) Historia familiar de reactividad anormal de la vía aérea Desnutrición Déficit de vitamina A Otras infecciones Insuficiencia suprarrenal precoz

DISPLASIA BRONCOPULMONAR: DIAGNOSTICO n n Clínico: se sospecha cuando la ARM o la dependencia de O 2 se prolongan por más de 1014 días Radiológico – Hiperinsuflación – Densidades no homogéneas (más periféricas mientras más severa es la DBP)

DISPLASIA BRONCOPULMONAR: CRITERIOS DX n n Ventilación con presión positiva en las 2 primeras semanas por lo menos 3 días Signos clínicos de dificultad respiratoria que persisten después de los 28 días Requerimiento de O 2 después de los 28 días Cambios radiológicos difusos característicos de DBP * Alan h. Jobe and Eduardo Bancalari. Bronchopulmonary Dysplasia. Am. J. Respir. Crit. Care Med. , Volume 163, Number 7, June 2001, 1723 -1729
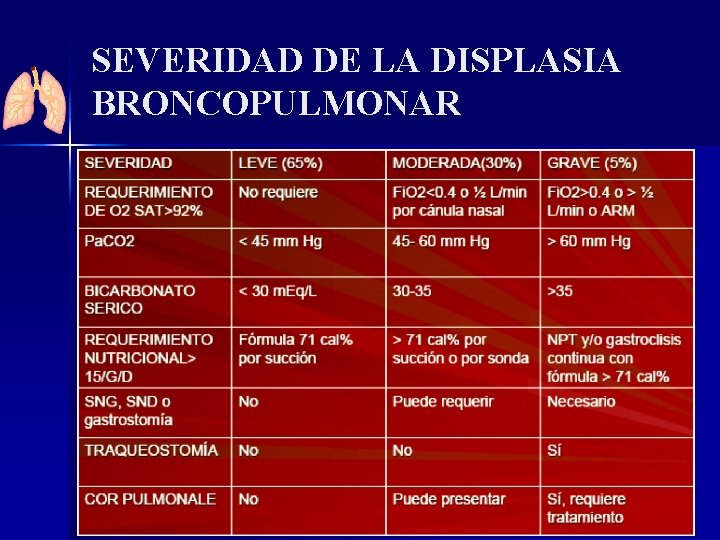
SEVERIDAD DE LA DISPLASIA BRONCOPULMONAR
12 dias 8 dias
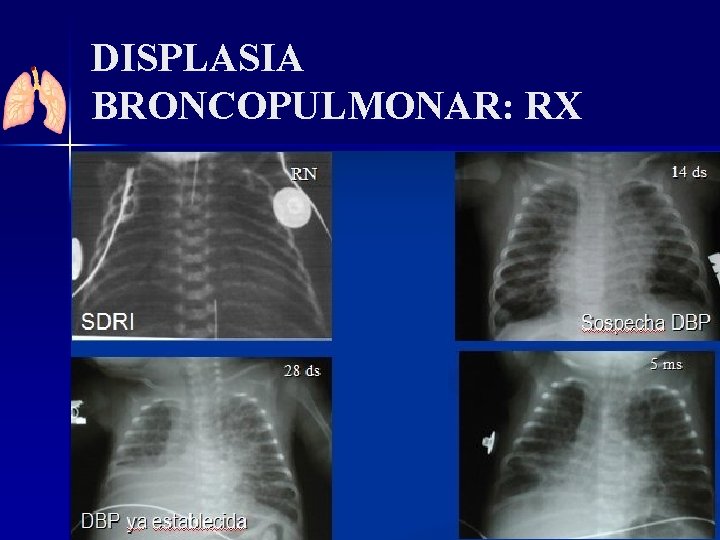
DISPLASIA BRONCOPULMONAR: RX
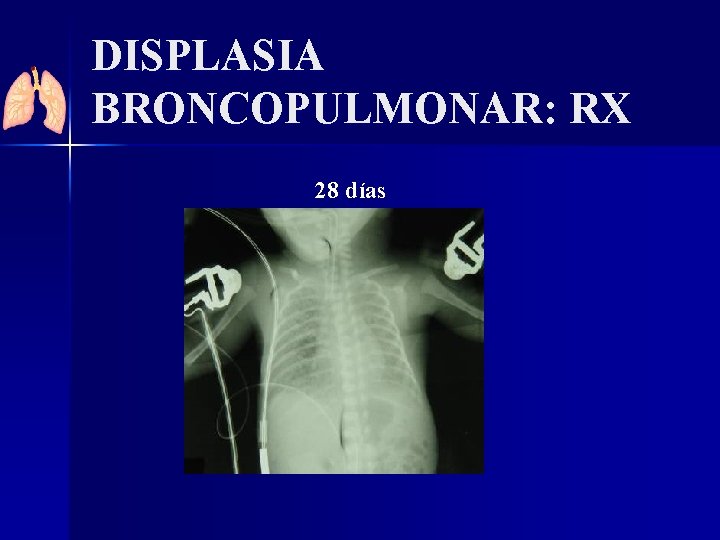
DISPLASIA BRONCOPULMONAR: RX 28 días
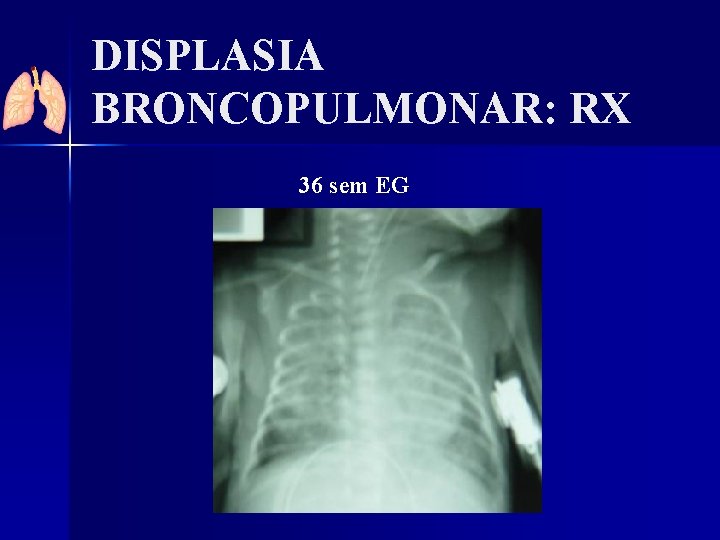
DISPLASIA BRONCOPULMONAR: RX 36 sem EG
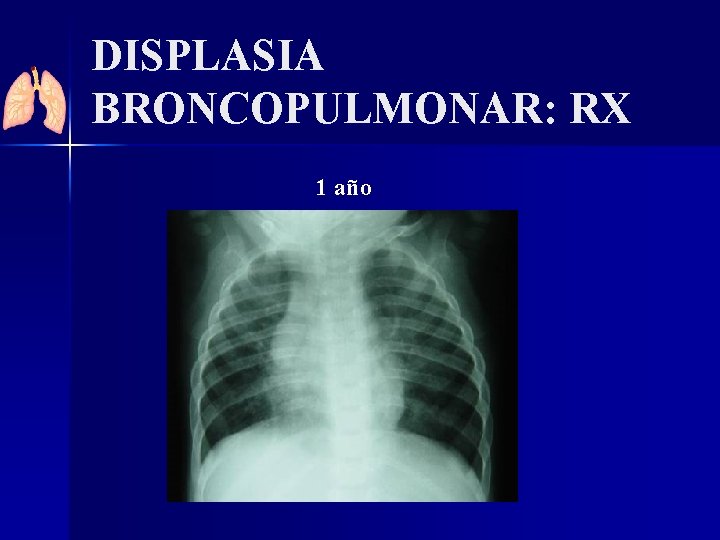
DISPLASIA BRONCOPULMONAR: RX 1 año

DISPLASIA BRONCOPULMONAR: COMPLICACIONES n Insuficiencia respiratoria aguda – Infección respiratoria aguda baja (VSR) – Edema de pulmón n Retardo de crecimiento – Déficit calórico en relación a demandas de O 2 y metabólicas aumentadas n Hipertensión pulmonar – Seguimiento c/ ecocardiograma doppler color

DISPLASIA BRONCOPULMONAR: PREVENCION n n n Eliminación de los factores predisponentes VM sólo cuando tenga clara indicación Presión inspiratoria y Fi. O 2 mínimos necesarios para una ventilación adecuada y una Pa. O 2 > 50 mm Hg Uso de CPAP Mantener buena concentración de Hb
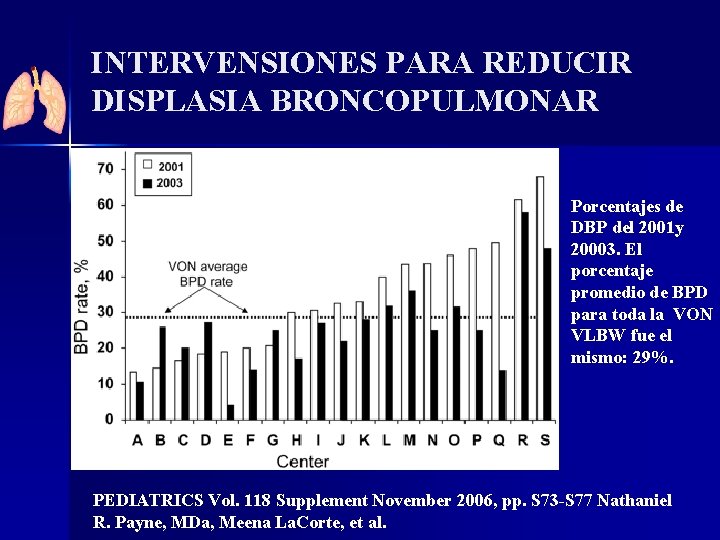
INTERVENSIONES PARA REDUCIR DISPLASIA BRONCOPULMONAR Porcentajes de DBP del 2001 y 20003. El porcentaje promedio de BPD para toda la VON VLBW fue el mismo: 29%. PEDIATRICS Vol. 118 Supplement November 2006, pp. S 73 -S 77 Nathaniel R. Payne, MDa, Meena La. Corte, et al.

INTERVENSIONES PARA REDUCIR DISPLASIA BRONCOPULMONAR El tratamiento con cafeína reduce la tasa de displasia broncopulmonar en recién nacidos prematuros con muy bajo peso, según muestra un estudio coordinado por Barbara Schmidt, de la Universidad Mc. Master, de Ontario, en Canadá. (N Engl J Med 2006; 354: 2112. 21).

DISPLASIA BRONCOPULMOAR: MANEJODE LIQUIDOS n Los niños con DBP tienden a acumular líquidos en el intersticio pulmonar n El aporte de líquidos y sodio se debe reducir al mínimo n La furosemida mejora la distensibilidad pulmonar, disminuye la resistencia y la presión capilar pulmonar(0, 5 -2 mg/kg c/12 hs)

DISPLASIA BRONCOPULMONAR: NUTRICION n La nutrición adecuada es un punto clave del tratamiento n El niño con DBP tiene un consumo de O 2 hasta un 25 % más por aumento del trabajo respiratorio n La desnutrición produce retraso del crecimiento somático y alveolar, dificulta la extubación, predispone a infecciones y a la toxicidad por O 2

DISPLASIA BRONCOPULMONAR: BRONCODILATADORES n n Los niños con DBP tienen hipertrofia de la capa muscular de la vía aérea La hipoxemia produce broncoconstricción Los agonistas beta inhalados reducen la resistencia de la vía aérea en niños con DBP Falta evidencia para apoyar o refutar el uso de broncodilatadores en el tratamiento de DBP, sería razonable su uso sólo cuando hay signos de broncoconstricción (Pediat Pulmonol 2006. 41: 703 -708) n No hay evidencia que apoye el uso de salbutamol en la prevención de la DBP (Cochrane Database Syst Rev 2001; 3: CD 003214)

DISPLASIA BRONCOPULMONAR: BRONCODILATADORES n n n Las metilxantinas también disminuyen la resistencia de la vía aérea Estimulantes respiratorios Efecto diurético Pero tienen múltiples efectos secundarios

DISPLASIA BRONCOPULMONAR: CORTICOIDES n n n Mejoran la función pulmonar y facilitan el retiro de la ventilación mecánica No se ha demostrado una mejoría clara en el largo plazo No está establecida la dosis, la edad, el régimen y la duración para su uso óptimo

DISPLASIA BRONCOPULMONAR: COMPLICACIONES DE LOS CORTICOIDES n n n n n Hipertensión arterial Hiperglucemia Aumento de la proteólisis Supresión adrenocortical Disminución del crecimiento somático y pulmonar Miocardiopatía hipertrófica Peor pronóstico neurológico Hemorragia y perforación intestinal

DISPLASIA BRONCOPULMONAR: CORTICOIDES INHALATORIOS n Su administración antes de las 2 sem de vida y durante 4 sem en REPT dependientes de respirador mejoraría los índices de extubación exitosa y reduciría la necesidad de corticoides sistémicos (N Engl J Med 1999; 340: 1005 -1010) n No hay evidencia de que reduzcan la incidencia de DBP (Lancet 1999; 354: 266 -267) n No se ha demostrado el beneficio del uso crónico de corticoides inhalados en el tratamiento de niños con DBP (Cochrane Database Syst Rev 2000; 3: CD 002311. Pediat pulmonol 2006; 41: 703 -708)

DISPLASIA BRONCOPULMONAR: OXIGENO n n n El oxígeno suplementario es clave en el tratamiento en casos de hipoxemia Asegurar la oxigenación normal cuando el niño duerme, come o llora Evita la aparición o la progresión de HTP Favorece el crecimiento somático Sólo se suspenderá cuando la oximetría sea normal, no exista HTP y el crecimiento sea normal

DISPLASIA BRONCOPULMONAR: PRONOSTICO n n n DBP grave tiene una mortalidad del 30 -40% en el primer año de vida La mortalidad suele ser secundaria a: – Insuficiencia respiratoria – Sepsis – Cor pulmonale intratable 50% serán hospitalizados en el primer año de vida debido a distress respiratorio, fundamentalmente secundario a infecciones virales

DISPLASIA BRONCOPULMONAR: PRONOSTICO n n La función pulmonar mejora progresivamente con el crecimiento pulmonar Muy pocos son oxigenodependientes a los 2 años de vida A los 3 años la función pulmonar está en el rango bajo de la normalidad, aunque persisten las anomalías al flujo de aire La mayoría de los sobrevivientes de DBP llegan a tener una actividad normal
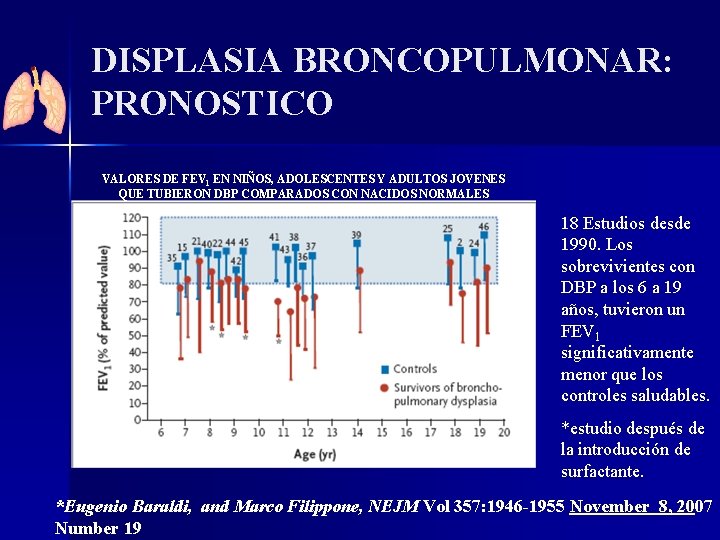
DISPLASIA BRONCOPULMONAR: PRONOSTICO VALORES DE FEV 1 EN NIÑOS, ADOLESCENTES Y ADULTOS JOVENES QUE TUBIERON DBP COMPARADOS CON NACIDOS NORMALES 18 Estudios desde 1990. Los sobrevivientes con DBP a los 6 a 19 años, tuvieron un FEV 1 significativamente menor que los controles saludables. *estudio después de la introducción de surfactante. *Eugenio Baraldi, and Marco Filippone, NEJM Vol 357: 1946 -1955 November 8, 2007 Number 19

MUCHAS GRACIAS
- Slides: 51