TVP y TEP INT CAROLINA CARRASCO CAAS DOCENTE





















































































- Slides: 105

TVP y TEP INTª CAROLINA CARRASCO CAÑAS DOCENTE DR. MEBOLD INTERNADO CIRUGIA HBLT- USACH ABRIL 2012

TROMBOSIS VENOSA PROFUNDA

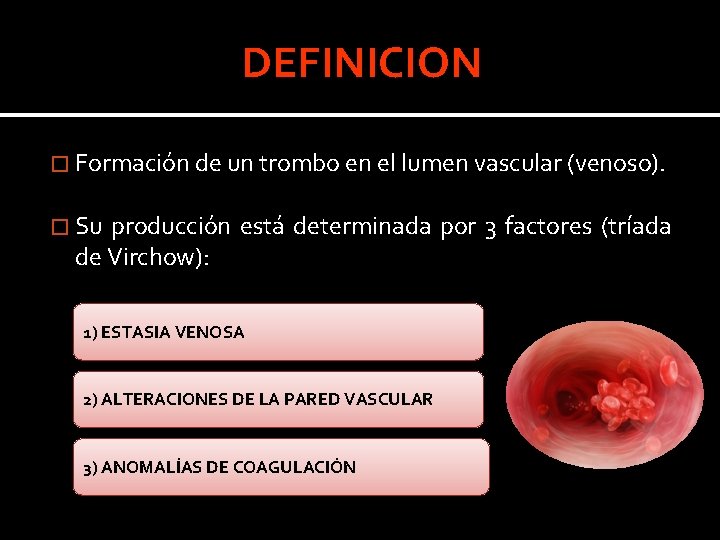
DEFINICION � Formación de un trombo en el lumen vascular (venoso). � Su producción está determinada por 3 factores (tríada de Virchow): 1) ESTASIA VENOSA 2) ALTERACIONES DE LA PARED VASCULAR 3) ANOMALÍAS DE COAGULACIÓN

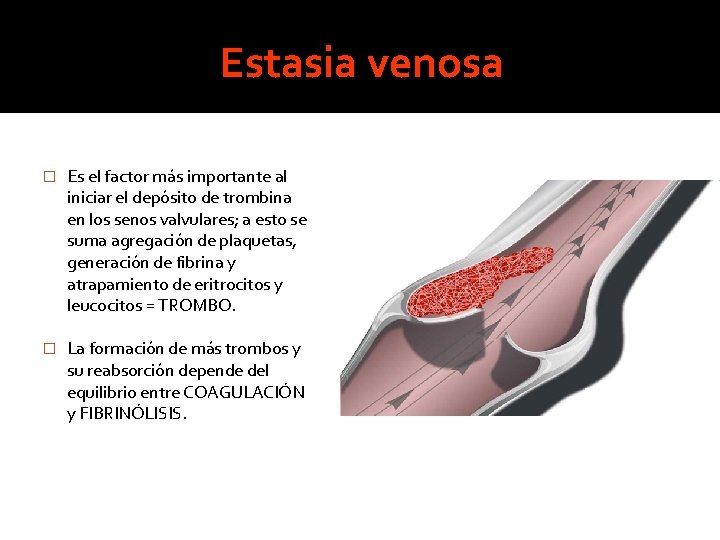
Estasia venosa � Es el factor más importante al iniciar el depósito de trombina en los senos valvulares; a esto se suma agregación de plaquetas, generación de fibrina y atrapamiento de eritrocitos y leucocitos = TROMBO. � La formación de más trombos y su reabsorción depende del equilibrio entre COAGULACIÓN y FIBRINÓLISIS.

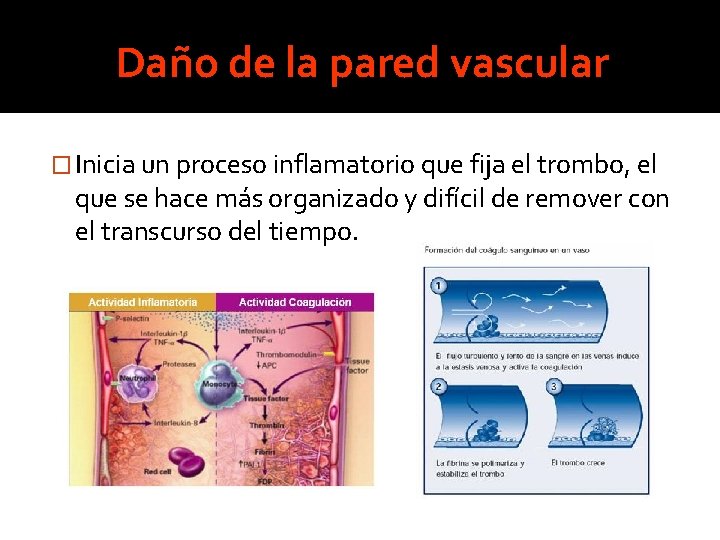
Daño de la pared vascular � Inicia un proceso inflamatorio que fija el trombo, el que se hace más organizado y difícil de remover con el transcurso del tiempo.

Alteraciones de la coagulación � Pueden ir en exceso o déficit de coagulabilidad HEREDITARIAS ADQUIRIDAS Déficit antitrombina III Déficit Prot C y S Mutación del factor V de Leyden Sd Antifosfolípido Anomalías del plasminógeno Reactividad plaqueataria anómala Déficit factor XII Disfibrinogenemias Estados neoplásicos Desnutrición Sd nefrótico Embarazo Tratamientos hormonales Cirugías mayores Traumas Cardiopatías Sd de Hiperviscosidad

TROMBOFILIAS � Alteración hereditaria o adquirida de la cadena de la coagulación � Génesis de la TVP no se rige por la tríada de Virchow � Generan episodios tromboembólicos atípicos edades no esperables (jóvenes), localizaciones atípicas, ausencia de factores desencadenantes, recurrencia, TVP extensas o multicéntricas y asociación con trombosis arteriales � No responden al tratamiento anticoagulante habitual

EVOLUCION DE LA TVP

OCURRENCIA DE LA TVP LUGAR DE INICIO: � 98 % extremidad inferior � 35% Poplíteo � 65% Ileo Femoral � 65% Unilateral � 35% bilateral TIEMPO DE OCURRENCIA DE TVP � 45% durante la cirugía � 43% los 4 primeros días post-quirúrgicos � 12% posterior a 5º día post-quirúrgico

Epidemiología 1, 15/1000 habitantes Incidencia real esta subestimada Más del 50% corresponde a hospitalizados 40% presenta un signo clínico. La mayoría se produce en venas menores y solamente 10 a 15% compromete a troncos mayores con cuadro clínico visible. � 30 -50% de TVP cursan con TEP � �

Epidemiología Las trombosis tronculares proximales (femoral, ilíaca y cava) son las con mayor incidencia de episodios embólicos � 3/4 de las trombosis de las extremidades inferiores son izquierdas � 30% desarrolla IVC a 5 años �

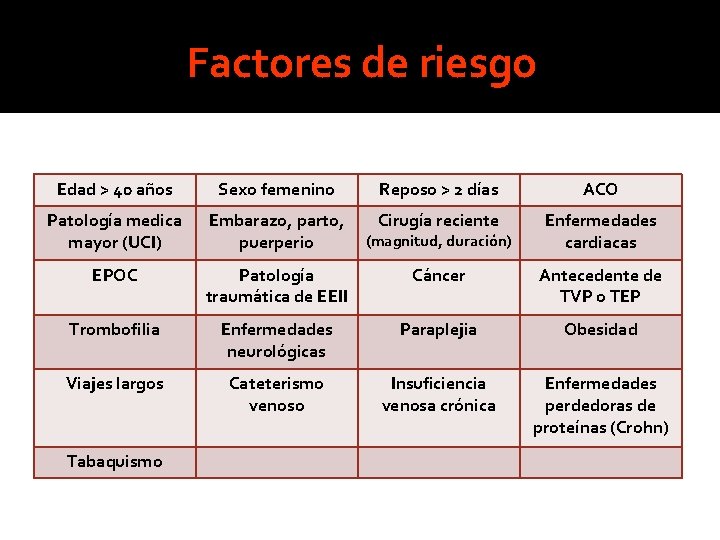
Factores de riesgo Edad > 40 años Sexo femenino Reposo > 2 días ACO Patología medica mayor (UCI) Embarazo, parto, puerperio Cirugía reciente Enfermedades cardiacas EPOC Patología traumática de EEII Cáncer Antecedente de TVP o TEP Trombofilia Enfermedades neurológicas Paraplejia Obesidad Viajes largos Cateterismo venoso Insuficiencia venosa crónica Enfermedades perdedoras de proteínas (Crohn) Tabaquismo (magnitud, duración)

Riesgo TVP BAJO RIESGO TVP 2% RIESGO MODERADO TVP 10 -12% ALTO RIEGO DE TVP 40 -45% Edad <40 años Tiempo cirugía <1 hora Deambulación precoz Sin factores de Virchow Edad >40 años Tiempo cirugía >1 hora 1 factor de Virchow (estasia venosa + frecuente) Edad >40 años Tiempo cirugía >1 hora 2 factores de Virchow

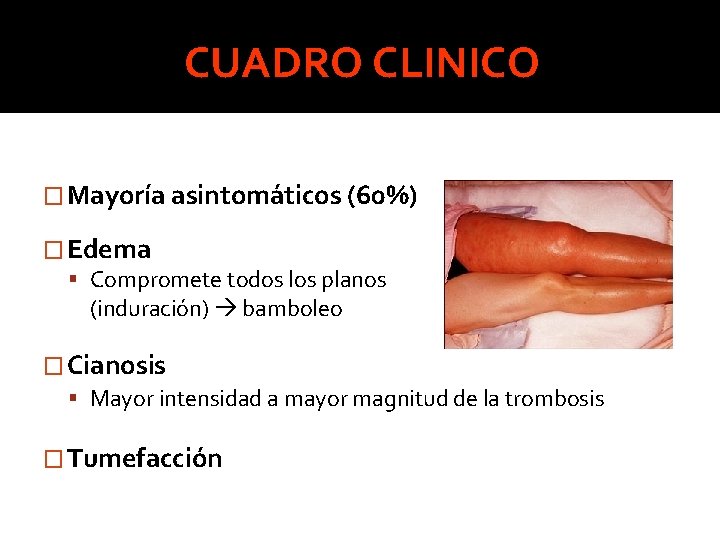
CUADRO CLINICO � Mayoría asintomáticos (60%) � Edema Compromete todos los planos (induración) bamboleo � Cianosis Mayor intensidad a mayor magnitud de la trombosis � Tumefacción

CUADRO CLINICO � Impotencia Funcional � Dolor Aparición brusca Intensidad leve a moderada Irritación de la pared venosa Su permanencia permite clínicamente medir un episodio agudo o reciente y su disminución o desaparición la remisión del mismo.

DIAGNOSTICO �CLINICA �EXAMEN FISICO SIGNO DE HOMANS ▪ Busca reproducir el dol 0 r movilizando la pantorrilla para irritar las venas inflamadas ▪ Infrecuente (6 -7%) ▪ Riesgo de embolía

DIAGNOSTICO �SIGNO DE HERMANS (EMPASTAMIENTO GEMELAR) Signo que más valor se le asigna Al ser percutidos los gemelos, éstos se desplazan en bloque Por obstrucción del drenaje venoso, el músculo es comprimido en el compartimento aponeurótico inextensible y balancea como masa única

DIAGNOSTICO �EXAMEN FISICO Distensión de venas superficiales Palpación de un cordón venoso Flegmasia cerulea (trombosis masiva)

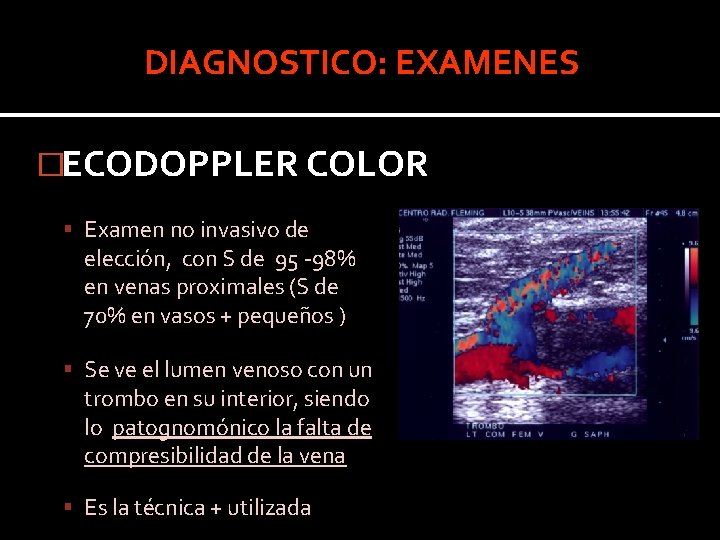
DIAGNOSTICO: EXAMENES �ECODOPPLER COLOR Examen no invasivo de elección, con S de 95 -98% en venas proximales (S de 70% en vasos + pequeños ) Se ve el lumen venoso con un trombo en su interior, siendo lo patognomónico la falta de compresibilidad de la vena Es la técnica + utilizada

ALGORITMO DEL ECODOPPLER VENOSO 1º ECO DOPPLER: Inicial � � Certificar diagnóstico Localización anatómica del trombo Tiempo de formación del trombo (edad del trombo) Trombo flotante 2º ECO DOPPLER: Durante el tratamiento � � � Recanalización venosa ( total o parcial) Restitución venosa ad integrum y/o estenosis con o sin lesión valvular Reflujo 3º ECO DOPPLER: Control � � 30 DÍAS POST TVP Diagnóstico de SPT

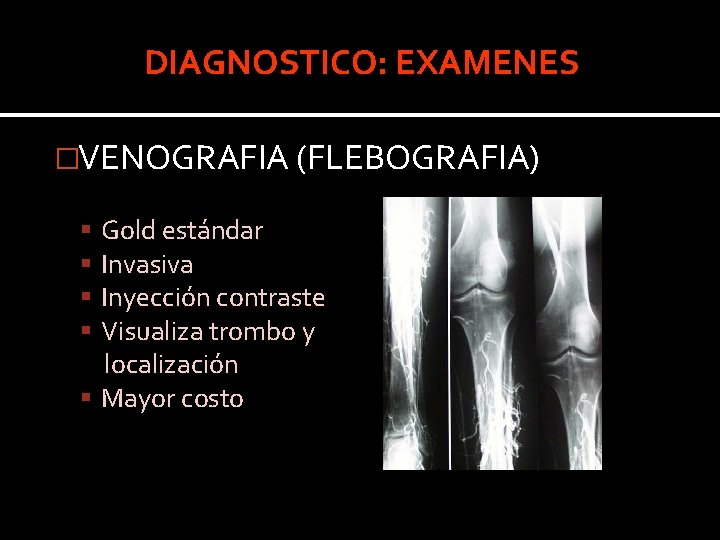
DIAGNOSTICO: EXAMENES �VENOGRAFIA (FLEBOGRAFIA) Gold estándar Invasiva Inyección contraste Visualiza trombo y localización Mayor costo

DIAGNOSTICO: EXAMENES �Otros métodos: DIMERO D ▪ Identifica un derivado del fibrinógeno ▪ Mide fibrinólisis PLETISMOGRAFIA ANGIO TAC ANGIO RNM

Diagnóstico diferencial � Distensión muscular � Hematoma � Rotura de quiste de Baker � Rotura de tendón � Celulitis, linfangitis, linfedema, inflamatorio � Tromboflebitis superficial � Miositis, artritis, sinovitis y bursitis � Insuficiencia arterial aguda � Compresión externa : linfoadenopatía, cáncer metastásico, hematomas y linfomas � Insuficiencia crónica venosa y Sd reflujo venoso

Profilaxis TVP La profilaxis supera al mejor de los tratamientos Disminuye en 90% la incidencia de TVP La mejor cirugía se ensombrece con una TVP y es fatal con un TEP � La profilaxis de TVP y TEP es una acción médica obligatoria y no aleatoria, con responsabilidad legal � � �

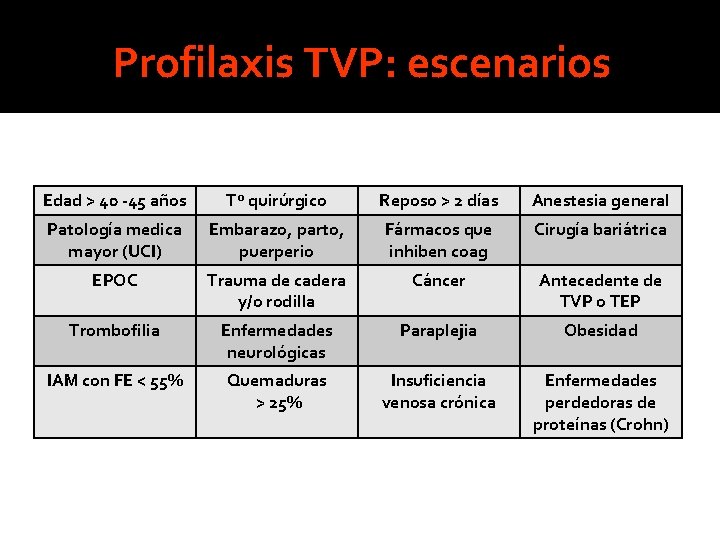
Profilaxis TVP: escenarios Edad > 40 -45 años Tº quirúrgico Reposo > 2 días Anestesia general Patología medica mayor (UCI) Embarazo, parto, puerperio Fármacos que inhiben coag Cirugía bariátrica EPOC Trauma de cadera y/o rodilla Cáncer Antecedente de TVP o TEP Trombofilia Enfermedades neurológicas Paraplejia Obesidad IAM con FE < 55% Quemaduras > 25% Insuficiencia venosa crónica Enfermedades perdedoras de proteínas (Crohn)

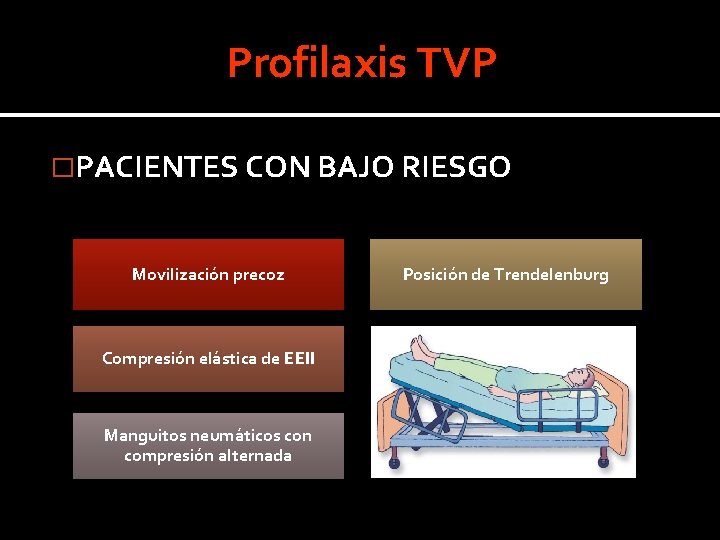
Profilaxis TVP �PACIENTES CON BAJO RIESGO Movilización precoz Compresión elástica de EEII Manguitos neumáticos con compresión alternada Posición de Trendelenburg

Profilaxis TVP

Profilaxis TVP �PACIENTES CON RIESGO MODERADO-ALTO Movilización precoz Posición de Trendelenburg Compresión elástica HEPARINAS DE BAJO PESO MOLECULAR • Dalteparina (Fragmin): 2500 -5500 UI/ día SC • Enoxaparina: 40 -60 mg/día HEPARINAS NO FRACCIONADAS • 5000 UI c/ 8 -12 hrs SC • Vía SC c/ 8 hrs antes y después de la cirugía hasta recuperación condición previa EXPANDIDORES PLASMATICOS • Disminuyen viscosidad • Aumentan volemia • Mejoran velocidad de circulación • Disminuyen agregación plaquetaria • Sobrecarga de bomba

Tratamiento de la TVP �TRATAMIENTO ANTICOAGULANTE Busca disminuir la extensión de la TVP producida, evitar la producción de embolías y facilitar la reabsorción de los trombos. a. TRATAMIENTO CON HEPARINA b. TRATAMIENTO CON ANTICOAGULANTES ORALES

Tratamiento de la TVP �TRATAMIENTO CON HEPARINA NO FRACCIONADA (HNF) Efectos máximos duran 4 horas (t 1/2) Se preconiza un bolo de 100 a 150 UI por kilo de peso (5000 a 10000 unidades) y luego infusión continua de 800 -1200 UI/hr Controlar con TTPK a las 6 hrs y ajustar dosis hasta llegar a 2 -2, 5 veces TTPK control La duración dependerá de la respuesta clínica y, en general, suele extenderse de 5 a 8 días. Debe recordarse que después de 5 días puede inducir trombocitopenias y en tiempos más prolongados osteoporosis La refractariedad al tratamiento debe hacer pensar en una trombofilia e indicar el uso de otro tipo de anticoagulación (oral)

Tratamiento de la TVP �TRATAMIENTO CON HEPARINA DE BAJO PESO MOLECULAR Tiene la ventaja de ser administradas por vía subcutánea en dosis más alejadas (12 a 24 horas) y tener menos efectos de complicaciones así como menor necesidad de controles de coagulación Sus efectos en dosis adecuadas son similares a las heparinas no fraccionadas Mayor costo ▪ Enoxaparina 1 mg/kg cada 12 horas ▪ Fraximarine 15. 000 UI cada 12 horas ▪ Dalteparina (Fragmín) 100 UI/kg cada 12 horas

Tratamiento de la TVP �ANTICOAGULANTES ORALES Deben comenzar al tercer día en cuadros de respuesta clínica rápida y más tardíamente si esta demora Sobreposición con heparinas durante 3 días por necesidad de acumulación de dosis útiles (impregnación) Suspender heparina cuando INR se mantenga en rango terapéutico por lo menos 2 días consecutivos Mantener al menos 3 meses (6 a 8 meses en cuadros clínicos más severos o proximales, o ser permanente cuando existen condiciones mantenidas de procoagulación)

Tratamiento de la TVP �ANTICOAGULANTES ORALES Los agentes más usados son los CUMARÍNICOS (acenocumarol y warfarina) Buscan obtener porcentajes de INR entre 2. 0 y 3. 0 El objetivo de estos tratamientos es impedir nuevos episodios trombóticos y secuelas post-trombóticas (SPT), logrando disminuir su incidencia en aprox. 80%. ▪ Acenocumarol: 1 -8 mg/ día ▪ Warfarina: 2 -10 mg/día

Contraindicaciones del tratamiento anticoagulante 1) Sangramiento activo o reciente (2 semanas) 2) Antecedente de sangramiento o enfermedades activas del tubo digestivo 3) Antecedentes de AVE hemorrágico 4) Tu de SNC o de otra localización con potencialidad de sangramiento 5) Diátesis hemorrágicas 6) Trombocitopenias (<20000) 7) Cirugía mayor o neurocirugía 8) HTA severa 9) Falta de responsabilidad o de apoyo en manejo 10) Antecedente trombocitopenia por heparina

Tratamiento de la TVP �FIBRINOLISIS Alto costo Complicaciones hemorrágicas o anafilaxia frecuentes Uso restringido Trombosis masivas en que otros tratamientos fracasan Complemento en pacientes en los cuales la cirugía no puede llegar (senos valvulares y venas pequeñas) Trombosis antiguas donde el efecto de los anticoagulantes es menor o nulo Vía sistémica o perfusión selectiva (cateterización e introducción de éste en el espesor del trombo) Los agentes +usados son STREPTOQUINASA Y UROQUINASA Efectos positivos entre el 40 a 50% de los enfermos en tratamientos tardíos, frente a un 4% de éxito con heparina.

Tratamiento de la TVP �CIRUGIA TROMBECTOMÍAS ▪ Pacientes con trombosis masiva ▪ Se extraen los trombos por intermedio de catéteres FILTRO DE VENA CAVA ▪ Aparatos endoprotésicos que se fijan en forma permanente o provisoria en pacientes con alto riesgo ▪ Logran cazar los émbolos en su migración hacia el pulmón y tiene alto porcentaje de éxito Su instalación es relativamente simple por punción yugular o femoral y se fijan bajo monitorización

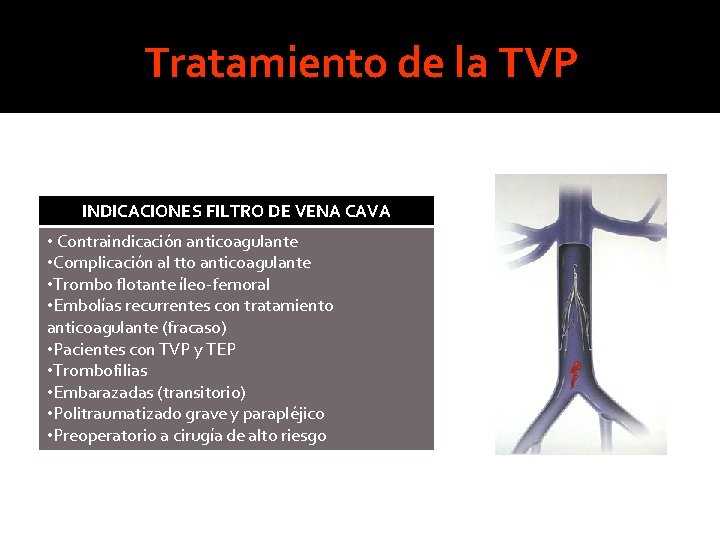
Tratamiento de la TVP INDICACIONES FILTRO DE VENA CAVA • Contraindicación anticoagulante • Complicación al tto anticoagulante • Trombo flotante íleo-femoral • Embolías recurrentes con tratamiento anticoagulante (fracaso) • Pacientes con TVP y TEP • Trombofilias • Embarazadas (transitorio) • Politraumatizado grave y parapléjico • Preoperatorio a cirugía de alto riesgo

Tratamiento de la TVP �Nuevos agentes: PENTASACARIDOS ANALOGOS ▪ ▪ Fondaparinux -Hidraparinux Efectos similares a la HBPM Vía oral Unión exclusiva y permanente a la antitrombina INHIBIDORES DE LA TROMBINA ▪ Ximelagatrán ▪ Efectos similares a la HBPM ▪ Altera enzimas hepáticas (ALA transferasa) transitoriamente (aumenta 510%)

Complicaciones de la TVP Tromboembolismo pulmonar Insuficiencia venosa crónica Sindrome postflebítico

TROMBOEMBOLISMO PULMONAR

TROMBOEMBOLISMO PULMONAR � Es la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar � Complicación aguda de la TVP � En la mayoría de los casos el émbolo proviene de la fragmentación de un trombo de las EEII � TVP y TEP “enfermedad tromboembólica venosa”

Epidemiología 30 -50% de TVP cursan con TEP � � � � R 30% en TVP infrapoplítea; R 50% en suprapoplítea 15% muertes en UTI son debido a TEP en muerte súbita 15% de las necropsias Sin tratamiento 26% de mortalidad a 2 semanas y 26% de recurrencias.

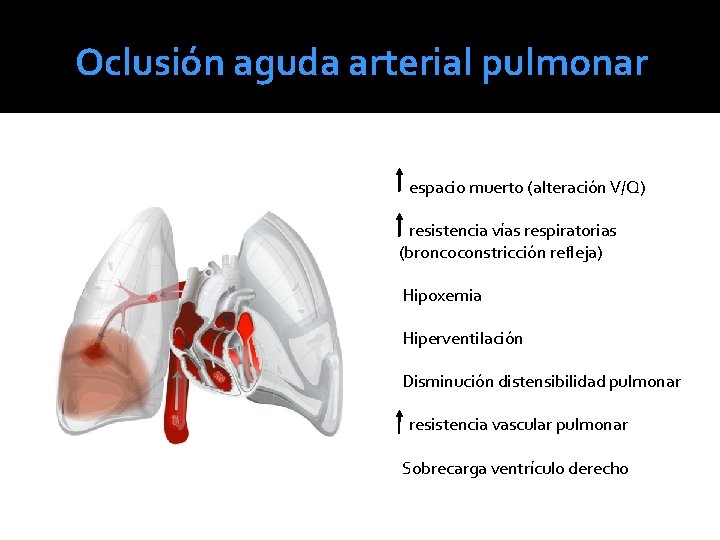
Oclusión aguda arterial pulmonar espacio muerto (alteración V/Q) resistencia vías respiratorias (broncoconstricción refleja) Hipoxemia Hiperventilación Disminución distensibilidad pulmonar resistencia vascular pulmonar Sobrecarga ventrículo derecho

CUADRO CLINICO �Disnea súbita o empeoramiento disnea preexistente (82%) �Dolor pleurítico (49%) �Tos (20%) �Síncope (14%) �Hemoptisis (7%) �Muerte súbita (25%)

EXAMEN FISICO �TEP inespecífico Taquipnea Taquicardia Hipotensión Cianosis Elevación de la presión venosa yugular Ritmo en galope Signos sugerentes de una derrame pleural y ocasionalmente broncoconstricción �TVP

DIAGNOSTICO �SOSPECHA CLINICA El diagnóstico de TEPA es confuso porque la presentación clínica puede ser atípica o estar enmascarada por otra enfermedad coexistente. �EXAMENES COMPLEMENTARIOS

SOSPECHA CLINICA El uso de tablas para predecir la probabilidad clínica de TEPA permite agrupar a los pacientes en tres grupos de prevalencia: • Baja prob. clínica (prev. menor al 10%) • Prob. clínica intermedia (prev. aprox 30%) • Alta prob. clínica (Prev del 70% o mayor)

SOSPECHA CLINICA REGLAS PARA PREDECIR LA PROBABILIDAD DE EMBOLISMO (PCP) (adaptado de Wells et. al) Variable Nº de puntos Signos y síntomas de TVP 3. 0 Dx alternativo menos prob. que TEPA 3. 0 Fr cardíaca mas de 100 por min 1. 5 Inmovilización por más de 3 días consecutivos o cirugía en las 4 semanas previas 1. 5 TVP ó TEPA previos 1. 5 Hemoptisis 1. 0 Cáncer (en tto o tratado en los últimos 1. 0 6 meses, o tto paliativo)

SOSPECHA CLINICA PROBABILIDAD CLINICA Baja Menos de 2. 0 Intermedia 2. 0 -6. 0 Alta Más de 6. 0

SOSPECHA CLINICA CRITERIOS RESPIRATORIOS � Disnea aguda o empeoramiento de disnea crónica � Dolor pleurítico � Dolor toráxico que no es pleurítico ni retroesternal � Saturación de oxígeno <92% con aire que corrige menos del 40% con O 2 � Hemoptisis � Frote pleural Wells Ann Intern Med 1998; 129: 997 -1005

SOSPECHA CLINICA �TEPA Típico: 2 criterios respiratorios y FC>90, síntomas en piernas, Rx compatible o fiebre de bajo grado �Severo: definición de Típico + síncope, PA<90 con FC>100, en ARM, o fallo cardíaco derecho de reciente comienzo Wells Ann Intern Med 1998; 129: 997 -1005

SOSPECHA CLINICA PROBABILIDAD CLINICA Clínica F de riesgo SI TIPICA NO SEVERA Dx alternativo Probabilidad NO Alta SI Moderada NO Moderada SI Baja SI Moderada NO Alta

ESTRATIFICACION DE RIESGO FACTORES QUE INCREMENTAN LA MORTALIDAD (ICOPER) • • • Edad mas de 70 años Cáncer Insuficiencia cardiaca congestiva EPOC TA sistólica inferior a 90 Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

DIAGNOSTICO �SOSPECHA CLINICA � EXAMENES COMPLEMENTARIOS Laboratorio ▪ Dímero D ▪ Gasometría arterial ▪ Marcadores cardíacos (troponinas y BNP) ECG Imágenes ▪ ▪ ▪ Rx tórax Cintigrafía pulmonar Arteriografía pulmonar Ecografía Doppler de miembros inferiores Otros: Ecocardiograma, TAC helicoidal, Angioresonancia, Venografía, Angio. TAC con multidetectores

DIAGNOSTICO �EXAMENES COMPLEMENTARIOS DIMERO D ▪ Es un producto de degradación de la fibrina ▪ E menor en pacientes >60 años ▪ Falsos positivos: IAM, cáncer, CID, infecciones severas, trauma, cirugía, vasculitis, otras enf vasculares ▪ Un valor mayor de 500 mediante ELISA tiene una sensibilidad de 98 -100% y una especificidad del 35 -40% para TVP-TEP

DIAGNOSTICO �EXAMENES COMPLEMENTARIOS DIMERO D ▪ El gran valor para dímero D es su valor predictivo negativo (VPN, 98% para ELISA). ▪ Un valor menor a 500 mg/l y una baja/intermedia probabilidad clínica pretest (PCP) permiten excluír prácticamente el TEP.

DIAGNOSTICO �EXAMENES COMPLEMENTARIOS Gases en sangre arterial • Hipoxemia e hipercapnia según el tamaño del embolo y estado funcional previo (sugiere TEP masivo) • La gasometría normal no excluye un TEP • Hipocapnia y alcalosis (hiperventilación)

DIAGNOSTICO �EXAMENES COMPLEMENTARIOS Marcadores cardiacos ▪ La elevación de las troponinas es el resultado de microinfartos en el VD, el BNP es secretado por los miocitos en respuesta al estiramiento. ▪ Los marcadores cardíacos elevados se correlacionan con la disfunción del VD, son predictores de mortalidad temprana.

DIAGNOSTICO �EXAMENES COMPLEMENTARIOS ECG ▪ El ECG puede tener alteraciones inespecíficas, afectando el segmento ST o la onda T, apareciendo imagenes sugerentes de sobrecarga aguda del ventrículo derecho (Sl-Q 3 -T 3). La utilidad mayor del ECG esta en el diagnóstico diferencial del infarto del miocardio.

DIAGNOSTICO �EXAMENES COMPLEMENTARIOS Rx Tórax ▪ ▪ ▪ Agrandamiento cardíaco 36% Elevación hemidiafragma 26% Agrandamiento arteria pulmonar 25% Atelectasias 24% Infiltrados 23% Signo de Westmark: oligohemia focal marcada con hilio pulmonar prominente


DIAGNOSTICO � EXAMENES COMPLEMENTARIOS Cintigrafía pulmonar ▪ El cintigrama de perfusión detecta áreas en las cuales hay disminución del flujo sanguíneo y es el examen no invasivo más útil en el proceso diagnóstico de esta patología. Si es normal practicamente excluye el diagnóstico de embolía pulmonar. Si es anormal no puede utilizarse como evidencia de embolía pulmonar en forma estricta ya que existen otras afecciones pulmonares que pueden asociarse a alteraciones de este examen. La cintigrafía pulmonar por ventilación debiera siempre asociarse a la cintigrafía por perfusión ya que aumenta la especificidad al demostrar áreas que siendo hipoperfundidas se encuentran bien ventiladas, lo que es característico de la embolía pulmonar cuando este examen se efectúa en forma precoz. Si se encuentra un defecto de perfusión asociado a un defecto de ventilación, probablemente no corresponda a una embolía pulmonar reciente o se enfrente a otro tipo de patología pulmonar.

DIAGNOSTICO �Cintigrafía pulmonar Alta probabilidad: 1 defecto segmentario o 2 defectos subsegmentarios en la perfusión, sin defecto correspondiente en ventilación Intermedia: no cumple criterios de alta ni de baja probabilidad Baja: defectos no segmentarios, defecto de perfusión con alteración en la ventilación, defectos pequeños. Normal: sin defectos en perfusión

DIAGNOSTICO �EXAMENES COMPLEMENTARIOS Angiografía pulmonar Es el gold standard del diagnóstico de embolismo pulmonar, pero tiene limitaciones. Debe ser interpretada por un experto y es invasiva, por lo queda reservada para un grupo reducido de pacientes en los cuales el diagnóstico no puede ser establecido por métodos menos invasivos, y la sospecha diagnóstica persiste.

DIAGNOSTICO �EXAMENES COMPLEMENTARIOS Ecocardiograma ▪ Debe realizarse ecocardigrama a los ptes con TEPA y marcadores cardíacos elevados, para evaluar la presencia de disfunción del VD. ▪ Puede ser útil en ptes con compromiso hemodinámico, permite descartar otros cuadros que simulan TEP, como IAM, disección aórtica, taponamiento pericárdico. ▪ El ecocardiograma no es sensible para diagnóstico, pero juega un importante rol en la estratificación de riesgo del ptes con TEP diagnosticada.

DIAGNOSTICO SIGNOS ECOCARDOGRÁFICOS • Trombos en cavidades derechas • Hipertensión pulmonar • Disfunción ventricular derecha dilatación del VD e hipoquinesia, regurgitación tricuspídea, movimiento paradojal del tabique y por último falla del VD (signo de mal pronóstico)

DIAGNOSTICO � EXAMENES COMPLEMENTARIOS TAC HELICOIDAL Permite la visualización directa del émbolo y la detección de anomalías en el parénquima pulmonar, que pueden dar una explicación alternativa a los síntomas del paciente. Son criterios diagnósticos de TEPA en TAC los defectos de llenado de las arterias pulmonares por el material de contraste; las arterias pueden estar dilatadas con respecto a arterias similares, o llenado parcial de las arterias por defecto de llenado central o periférico que forma un ángulo agudo con la pared arterial. 57 -100% de sensibilidad 78 -100% de especificidad

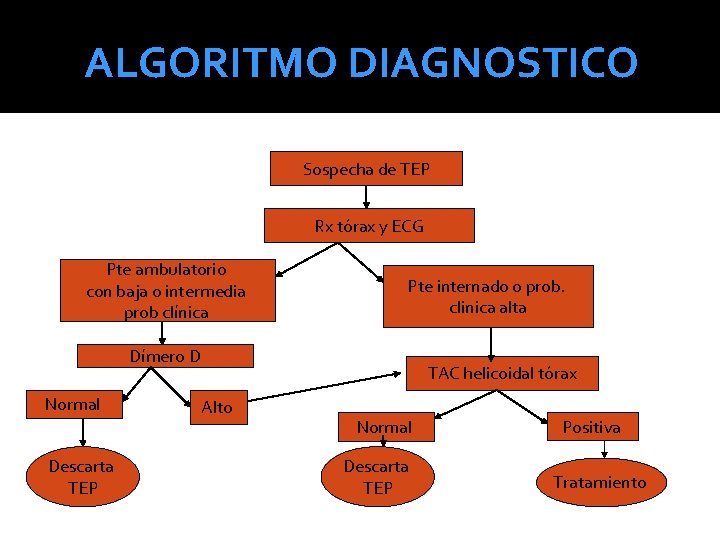
ALGORITMO DIAGNOSTICO Sospecha de TEP Rx tórax y ECG Pte ambulatorio con baja o intermedia prob clínica Pte internado o prob. clinica alta Dímero D Normal Descarta TEP TAC helicoidal tórax Alto Normal Descarta TEP Positiva Tratamiento

TRATAMIENTO DEL TEP Heparina sódica por vía intravenosa (1º bolo de 80 UI/kg de peso, seguido de 18 UI/kg en perfusión contínua) determinar KPTT a las 6 hs para ajustar dosis (obj: 1. 5 a 2. 5 veces el valor control). Suspender la heparina despues de al menos 4 -5 días de tto combinado con ACO y cuando el RIN esté en el rango deseado durante 2 días consecutivos Jack Hirsh, Robert Raschke, “Heparin and Low Molecular-Weigth Heparin: The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy”; Chest 2004; 126; 188 -203

TRATAMIENTO DEL TEP La HBPM es tan efectiva como la heparina no fraccionada contínua, ofrece mejor perfil de seguridad y puede ser utilizada en tto ambulatorio. No se necesitan controles de laboratorio excepto en situaciones especiales (factor Xa). Indicación como tto inicial en ETV no complicada. Jack Hirsh, Robert Raschke, “Heparin and Low Molecular-Weigth Heparin: The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy”; Chest 2004; 126; 188 -203

TRATAMIENTO DEL TEP La monoterapia con HBPM sin anticoagulación oral parece prometedora y sería preferible en pacientes con enfermedades malignas. Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

TRATAMIENTO DEL TEP Enoxaparina (Clexane®) 1 mg/Kg cada 12 hs. La vía de administración es subcutánea. El pte puede continuar el tratamiento en el domicilio. Jack Hirsh, Robert Raschke, “Heparin and Low Molecular-Weigth Heparin: The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy”; Chest 2004; 126; 188 -203

TRATAMIENTO DEL TEP La heparina no fraccionada es metabolizada en hígado, y la HBPM tiene metabolismo renal. Los ptes tratados con HBPM con enfermedad renal crónica, obesidad masiva, embarazo podrían beneficiarse con el monitoreo de laboratorio. Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

TRATAMIENTO DEL TEP Tanto la HBMP como la heparina no fraccionada pueden provocar trombocitopenia, se deben monitorizar las plaquetas al 3º y 7º día de tto y suspenderlo si estas bajan más del 30% o por debajo de 100000.

TRATAMIENTO DEL TEP CONTRAINDICACIONES ABSOLUTAS DE ANTICOAGULACION CON HEPARINA • Hemorragia activa severa • Hipersensibilidad a la heparina • Trombocitopenia inducida por heparina • Tto con trombolíticos en las últimas 24 hs. • Hemorragia intracraneal reciente

TRATAMIENTO DEL TEP ESPECIAL PRECAUCIÓN EN: • Ulcera gastroduodenal activa o HD reciente • Endocarditis bacteriana • Diátesis hemorrágica • Tto con antiplaquetarios • Alt. de la coag. congénitas o adquiridas • ACV hemorrágico • Post. Qx cerebral, columna u oftalmológico • HTA no controlada • Retinopatía diabética

TRATAMIENTO DEL TEP El sangrado severo por Heparina no fraccionada debe ser tratado con Protamina, terapia transfusional y de soporte. 1 mg de Protamina antagoniza 100 UI de heparina no fraccionada. Jack Hirsh, Robert Raschke, “Heparin and Low Molecular-Weigth Heparin: The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy”; Chest 2004; 126; 188 -203

TRATAMIENTO DEL TEP No hay un método probado para neutralizar la HBPM. Estudios en animales han demostrado que la protamina neutraliza la actividad antitrombinica de la HBPM, normalizando el KPTT, pero neutraliza solo el 60% de la actividad anti-factor Xa de la HBPM. Jack Hirsh, Robert Raschke, “Heparin and Low Molecular-Weigth Heparin: The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy”; Chest 2004; 126; 188 -203

TRATAMIENTO DEL TEP ANTICOAGULANTES ORALES WARFARINA (Aldocumar®): 5 mg/día ACENOCUMAROL (Sintrom®): 2 -3 mg/día (durante 4 -5 días solapado con la heparina hasta RIN en rango (2 -3) durante 2 días seguidos). J. Ansell, j: Hirsh, L. Poller, H. Bussey, A. Jacobson, E. Hylek, “The Pharmacology and Management of the Vitamin K Antagonist: The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy”, Chest 2004; 126; 204 -233

TRATAMIENTO DEL TEP CONTRAINDICACIONES ABSOLUTAS DE ACO • Alergia o intolerancia • Hemorragia activa o reciente (evaluar riesgo beneficio) • Embarazo

TRATAMIENTO DEL TEP CONTRAINDICACIONES RELATIVAS PARA ACO • Alteraciones conocidas de la coagulación • Trombocitopenia (menor a 50000) • Imposibilidad de mantener un control adecuado • Caídas y traumatismos frecuentes (3 en el año previo o acompañadas de lesiones) • Alcoholismo • HTA no controlada • Uso diario de AINES • Previsión de un procedimiento o cirugía mayor.

TRATAMIENTO DEL TEP Complicaciones durante el tto con ACO: • Hemorragias • Necrosis de piel • Sd del dedo azul • Menos importantes: alopecía, osteoporosis, molestias gastrointestinales y rash. • Embarazo: cambiar por HBPM

TRATAMIENTO DEL TEP La duración óptima de la anticoagulación depende de el riesgo de TEV recurrente. Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

TRATAMIENTO DEL TEP En pacientes con causas reversibles de TVP o TEP la enfermedad tromboembólica representa una enfermedad crónica con alto riesgo de recurrencia luego de completar la anticoagulación estandar. Varios estudios han evaluado la eficacia de la anticoagulación indefinida en pacientes con TVP idiopática. Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

TRATAMIENTO DEL TEP FRACASO DE LA ANTICOAGULACION: Es considerado ante recidiva de TVP o TEPA. Precisa ser documentada en forma objetiva (puede confundirse con Sd. Postflebítico). Puede precisarse tto alternativo, como filtro en VCI.

TRATAMIENTO DEL TEP Fármacos fibrinolíticos: inciden directamente sobre el coágulo. La disolución del coágulo es mucho más rápida y completa en los pacientes tratados con fibrinolíticos que con heparina, pero la mortalidad es la misma, el riesgo de hemorragia, mayor y el coste económico, mucho más elevado.

TRATAMIENTO DEL TEP En relación con las secuelas secundarias a la TVP, los fibrinolíticos tampoco se muestran superiores a la heparinoterapia. No han demostrado reducir la tasa de mortalidad o recurrencias de TEP a los 90 días

TRATAMIENTO DEL TEP La terapia trombolítica no ha alcanzado una aceptación general en la TEP. En cualquier caso, su indicación parece clara en los casos de TEP masiva y en los pacientes hemodinámicamente inestables. Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

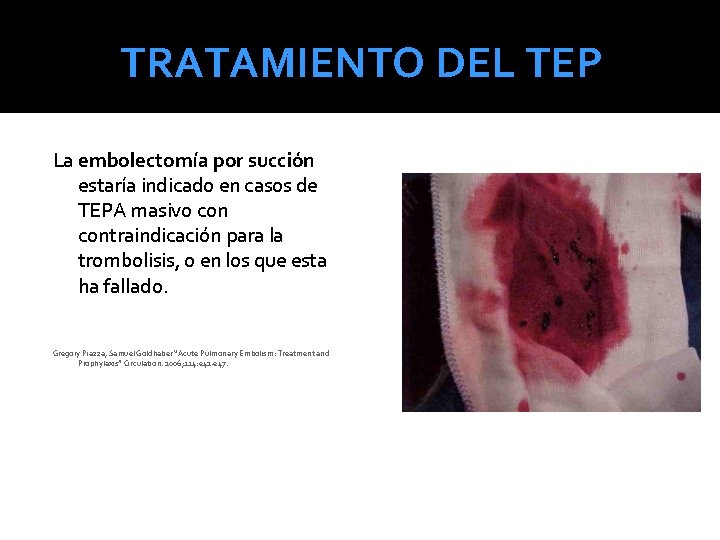
TRATAMIENTO DEL TEP La embolectomía por succión estaría indicado en casos de TEPA masivo contraindicación para la trombolisis, o en los que esta ha fallado. Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

TRATAMIENTO DEL TEP Los filtros en VCI están indicados en pacientes en los que la anticoagulación está contraindicada, en los que repiten episodios de TEP a pesar de estar correctamente anticoagulados y en los que serán sometidos a embolectomía a cielo abierto. Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

TRATAMIENTO DEL TEP Un reciente análisis de ICOPER demostró una significativa reducción en la mortalidad a 90 días con la utilización de filtros en VCI. Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

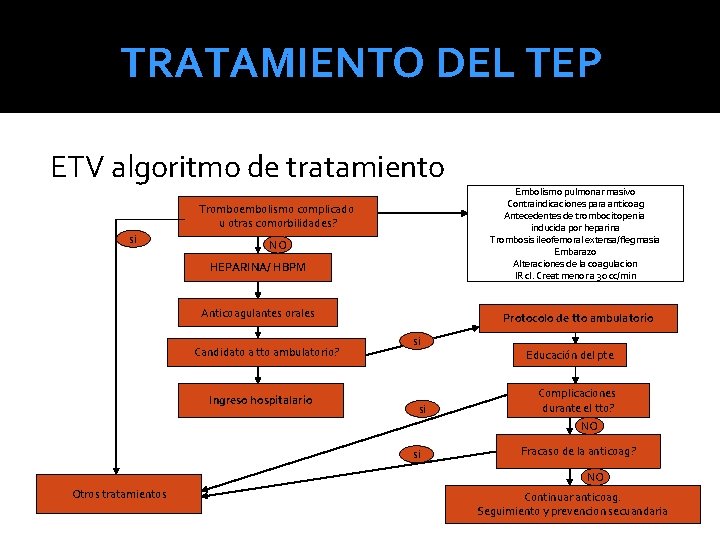
TRATAMIENTO DEL TEP ETV algoritmo de tratamiento Tromboembolismo complicado u otras comorbilidades? si NO HEPARINA/ HBPM Anticoagulantes orales Candidato a tto ambulatorio? Ingreso hospitalario Embolismo pulmonar masivo Contraindicaciones para anticoag Antecedentes de trombocitopenia inducida por heparina Trombosis ileofemoral extensa/flegmasia Embarazo Alteraciones de la coagulacion IR cl. Creat menor a 30 cc/min Protocolo de tto ambulatorio si si Educación del pte Complicaciones durante el tto? NO si Fracaso de la anticoag? NO Otros tratamientos Continuar anticoag. Seguimiento y prevencion secuandaria

PROFILAXIS La eficacia de la profilaxis se ha comprobado especialmente en los pacientes quirúrgicos, en los que se consigue evitar el desarrollo de TVP en el 75% de los casos y reducir la mortalidad por TEP en más del 60%.

Las medidas profilácticas pueden ser físicas o farmacológicas. Las físicas consisten en deambulación, medias de compresión gradual y compresión neumática intermitente en las piernas; actúan evitando estasis venosa aumentando el retorno venoso y no entrañan riesgo de sangrado. (Clase 1 C+ en ptes con riesgo de sangrado, o Clase 2 A como adyuvante de heparinoprofilaxis) Farreras Rozman. “Medicina Interna”, Decimocuarta edición, 2000, Editorial Harcourt W. Geerts, G. Pineo, J. Heit d. Berqvist, M. Lassen, C. Colwell, J. Ray “Prevention of Thromboembolism: The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy”, Chest 2004; 126; 338 -400.

Las medidas farmacológicas consisten en heparina no fraccionada a bajas dosis, HBPM y dicumarínicos; actúan impidiendo la activación de la coagulación. La HBPM es la forma más eficaz y segura por lo que su empleo se ha generalizado. Farreras Rozman. “Medicina Interna”, Decimocuarta edición, 2000, Editorial Harcourt W. Geerts, G. Pineo, J. Heit d. Berqvist, M. Lassen, C. Colwell, J. Ray “Prevention of Thromboembolism: The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy”, Chest 2004; 126; 338 -400.

Como norma se debe intentar siempre la deambulación temprana. Los que deban permanecer en reposo y presenten alguno de los factores de riesgo de TVP citados, deben recibir, HBPM mientras dure la inmovilización Farreras Rozman. “Medicina Interna”, Decimocuarta edición, 2000, Editorial Harcourt W. Geerts, G. Pineo, J. Heit d. Berqvist, M. Lassen, C. Colwell, J. Ray “Prevention of Thromboembolism: The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy”, Chest 2004; 126; 338 -400.

El riesgo de TEV persiste luego del alta hospitalaria, especialmente en pacientes postquirúrgicos. Varios estudios proponen extender la profilaxis por 4 a 6 semanas en pacientes sometidos a cirugía oncológica u ortopédica. Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

PROFILAXIS DE TEV Pacientes de Clínica Médica � HNF 5000 UI sc cada 8 hs. � Enoxaparina 40 mg sc cada 24 hs � Dalteparina 5000 UI sc cada 24 hs � Medias de compresión. Compresión neumática intermitente para pacientes contraindicación de anticoagulación. � Considerar combinar profilaxis farmacológica y mecánica para pacientes de alto riesgo. � Considerar ecografía de miembros inferiores para pacientes en UTI Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

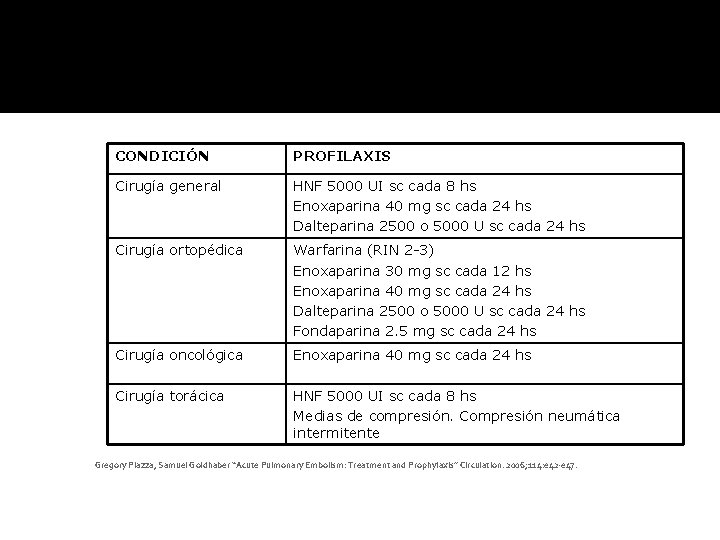
CONDICIÓN PROFILAXIS Cirugía general HNF 5000 UI sc cada 8 hs Enoxaparina 40 mg sc cada 24 hs Dalteparina 2500 o 5000 U sc cada 24 hs Cirugía ortopédica Warfarina (RIN 2 -3) Enoxaparina 30 mg sc cada 12 hs Enoxaparina 40 mg sc cada 24 hs Dalteparina 2500 o 5000 U sc cada 24 hs Fondaparina 2. 5 mg sc cada 24 hs Cirugía oncológica Enoxaparina 40 mg sc cada 24 hs Cirugía torácica HNF 5000 UI sc cada 8 hs Medias de compresión. Compresión neumática intermitente Gregory Piazza, Samuel Goldhaber “Acute Pulmonary Embolism: Treatment and Prophylaxis” Circulation. 2006; 114: e 42 -e 47.

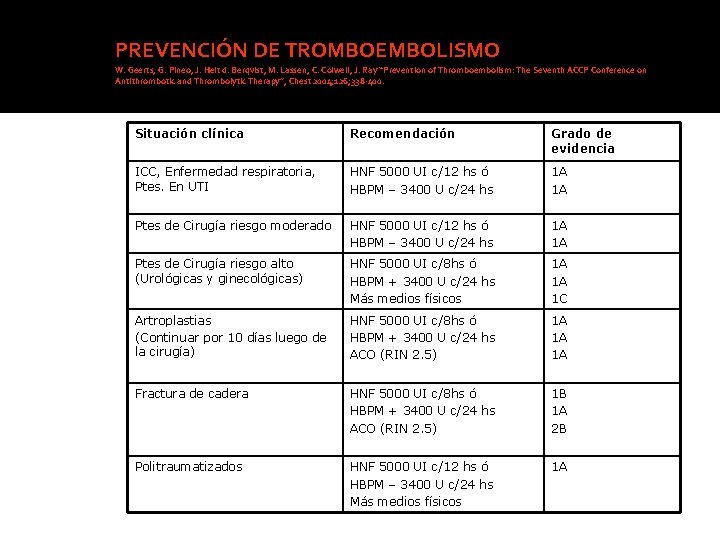
PREVENCIÓN DE TROMBOEMBOLISMO W. Geerts, G. Pineo, J. Heit d. Berqvist, M. Lassen, C. Colwell, J. Ray “Prevention of Thromboembolism: The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy”, Chest 2004; 126; 338 -400. Situación clínica Recomendación Grado de evidencia ICC, Enfermedad respiratoria, Ptes. En UTI HNF 5000 UI c/12 hs ó HBPM – 3400 U c/24 hs 1 A 1 A Ptes de Cirugía riesgo moderado HNF 5000 UI c/12 hs ó HBPM – 3400 U c/24 hs 1 A 1 A Ptes de Cirugía riesgo alto (Urológicas y ginecológicas) HNF 5000 UI c/8 hs ó HBPM + 3400 U c/24 hs Más medios físicos 1 A 1 A 1 C Artroplastias (Continuar por 10 días luego de la cirugía) HNF 5000 UI c/8 hs ó HBPM + 3400 U c/24 hs ACO (RIN 2. 5) 1 A 1 A 1 A Fractura de cadera HNF 5000 UI c/8 hs ó HBPM + 3400 U c/24 hs ACO (RIN 2. 5) 1 B 1 A 2 B Politraumatizados HNF 5000 UI c/12 hs ó HBPM – 3400 U c/24 hs Más medios físicos 1 A


TRATAMIENTO DEL TEP � Fibrinolíticos Los fibrinolíticos permiten desobstruir oclusiones vasculares de manera no quirúrgica. El tratamiento es muy efectivo en pocas horas, lo que permite su uso en embolías graves, re-estableciendo la perfusión pulmonar. Requiere de la introducción de un cateter directamente en el trombo, para la infusión de altas dosis de Uroquinasa (250. 000 UI iniciales) seguido de infusión de nuevas dosis según el resultado angiográfico. Es posible asociar métodos mecánicos de fragmentación endoluminal para acelerar la acción fibrinolítica. Debe asociarse el uso de heparina, y aconsejable además el uso de dispositivos para la interrupción definitiva de la vena cava inferior cuando las embolias se originan en las venas de las extremidades inferiores.

TRATAMIENTO DEL TEP � Anticoagulación El tratamiento mediante infusión de heparina contínua asegura niveles útiles en forma constante, con bajo riesgo de complicaciones hemorrágicas. a) Iniciamos el tratamiento con 5. 000 unidades de heparina endovenosa b) Simultáneamente, se inicial la administración de heparina en infusión continua a razón de l. 000 U/hora. (por ej 25. 000 UI de heparina en 250 ml de suero, a 10 cc/hr). La monitorización se hace mediante la determinación del TTPK y el objetivo es prolongar el tiempo de control a 2 l/2 veces el valor original. El tratamiento con heparina deberá continuarse por un lapso de 5 a l 0 días, iniciando los anticoagulantes orales desde el primer día, cuya duración dependerá del cuadro clínico inicial. Se pretende llegar a niveles de protrombina de INR entre 2 y 3 siguiendo al paciente controles seriados para ajuste de la dosis de anticoagulante. La trombosis venosa profunda de extremidades inferiores infragenicular deberá tratarse durante 3 meses con anticoagulantes orales y en caso de existir trombosis ilio-femoral y/o una embolía pulmonar, el tratamiento continua por un período de 6 meses.

TRATAMIENTO DEL TEP � Interrupción de la Vena Cava Inferior En pacientes son contraindicación relativa o absoluta para tratamiento anticoagulante, se puede utilizar la interrupción parcial de la vena cava inferior mediante la utilización de dispositivos que actuan como filtros alojados dentro de la cava (Filtro de Greenfield y otros). En pacientes portadores de procesos sépticos pelvianos con tromboflebitis séptica, el riesgo de embolización y absceso pulmonar secundario es muy alto. Esta condición clínica seria la única que justifica una ligadura completa de la vena cava inferior infrarrenal, a pesar de las secuelas tardías que esto implica.

TRATAMIENTO DEL TEP � Cirugía del tromboembolismo pulmonar En muy contados casos en que existe un compromiso hemodinámico franco por trombo embolismo crónico recurrente, existe aún la indicación quirúrgica de una tromboembolectomía pulmonar. � Tratamiento a largo plazo Una vez manejada la etapa aguda del problema tromboembólico, es necesario advertir al paciente la necesidad del uso de soporte elástico a permanencia ( medias o vendas ad hoc ), sobre todo en aquellos casos que hayan presentado trombosis venosa profunda proximal, vale decir, de muslo o sector ilíaco, para prevenir las complicaciones a largo plazo conocidas como el síndrome postflebítico: úlceras, várices, etc.