URGENCIAS PEDIATRIA Marta lvarez Solano Urgencias Hospital San























- Slides: 48

URGENCIAS PEDIATRIA Marta Álvarez Solano Urgencias Hospital San Eloy

SIGNOS DE ALARMA PEDIÁTRICA

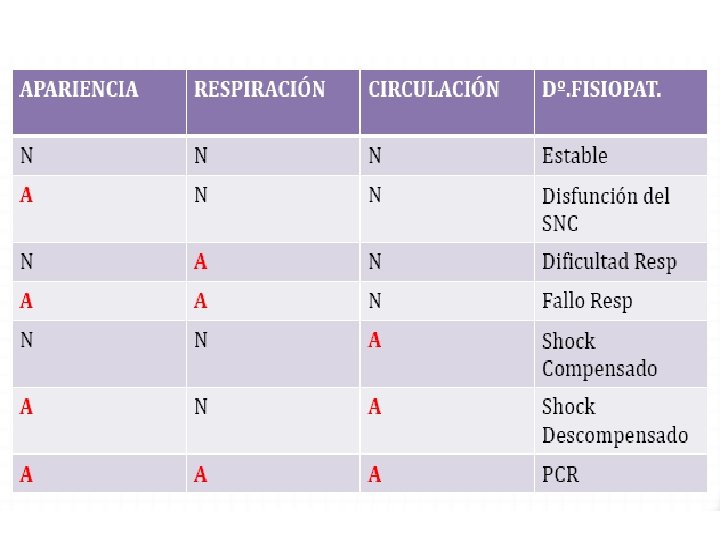
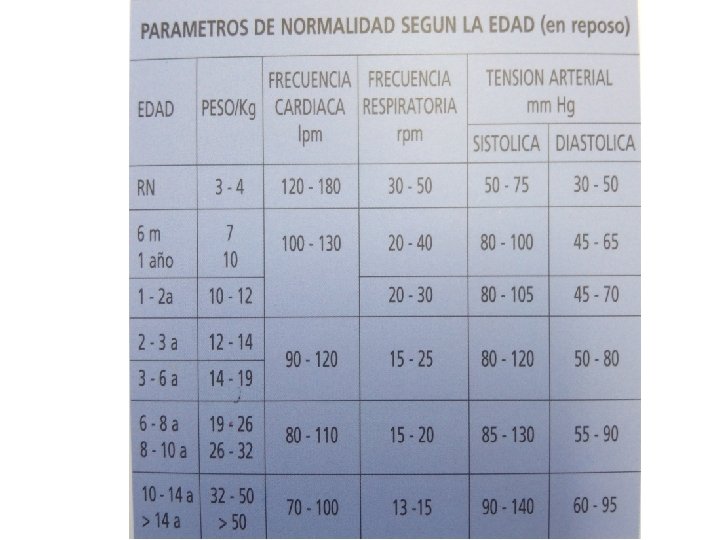
TRIÁNGULO DE EVALUACIÓN PEDIÁTRICA • Reflejan estado fisiólogico global del niño. • Estado general de oxigenación, ventilación, perfusión y función cerebral.



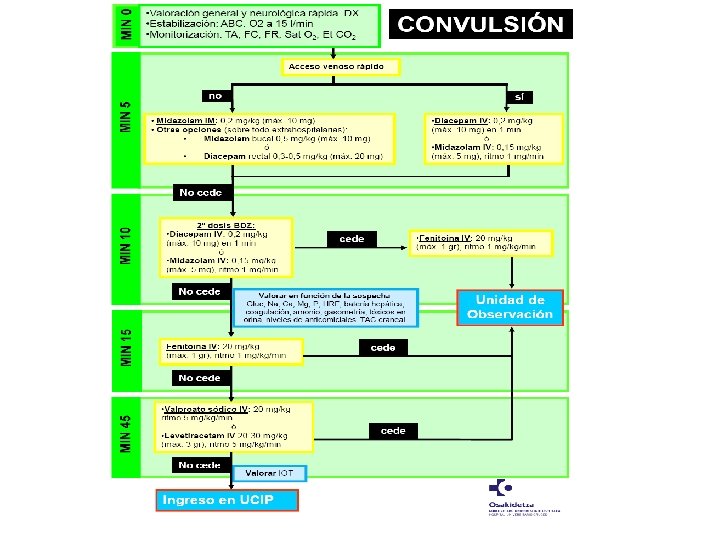
CONVULSIÓN

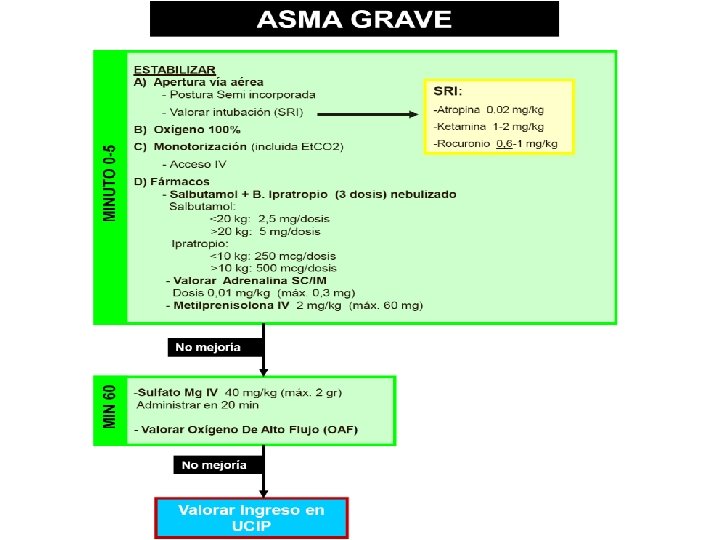
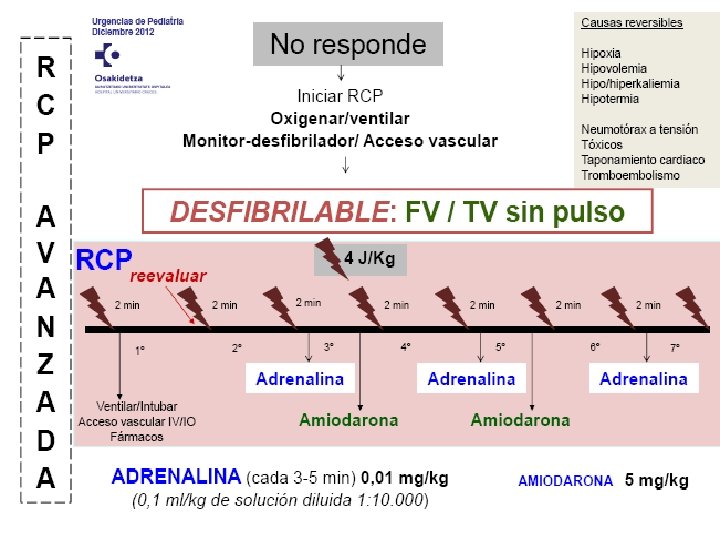
CONVULSIÓN • Urgencia neurológica más frecuente – Convulsiones febriles: 2 -5% de los niños han presentado al menos una. Entre los 3 meses y 5 años. Pico 18 -24 meses. Etiología viral CF típicas: generalizadas, únicas en un mismo episodio febril y < 10 -15 min duración. • CFA: focales, recurrentes en las 24 h siguientes, > 15 min. • • • Convulsiones afebriles – Anamnesis y exploración física detallada. – Valoracion realizar pruebas complementarias para descartar proceso expansivo intracraneal, encefalitis, alteraciones metabólicas o hidroelectrolíticas, ingesta tóxicos, espasmos del sollozo, síncopes, cuadros psicógenos…

Tratamiento convulsión activa • Vía aérea permeable (aspiración secreciones, Guedel…), Oxigenoterapia • Benzodiazepinas: si se dispone de vía iv Diazepam, si no fuera así Midazolam im. Administrar 2º dosis si no ha habido respuesta. • Fenitoína: en crisis que no ceden tras 2 dosis de BDZ como las que ceden tras 2º dosis (prevenir recurrencias). Alcanza pico a los 15 minutos. Administrar lento para reducir riesgo de hipotensión y arritmias cardiacas. • Ácido valproico: contraindicado en < 2 años, polimedicados, hepatópatas y metabolópatas conocidos. • Levetiracetam: Alternativa a ácido valproico en status refractario. Uso no indicado por ficha técnica en < 4 años. • Convulsión periodo neonatal: fenobarbital como fármaco de 1º línea (20 mg/kg)


CUADRO FEBRIL • Fiebre motivo de consulta más habitual. Tº > o = a 38ºC • Causa principal: procesos virales autolimitados. • < 2 años (<3 meses) riesgo más elevado de tener infección bacteriana potencialmente grave. (tracto urinario) • Se recomienda registro rectal de la Tº. • Estado vacunal: inmunizaciones frente Hib, meningococo C y neumococo.

• Pneumococo (Prevenar): – 3 -5 -7 -13 m – 7 -9 -13 m – 13 -18 m • Rotatec (Rotavirus) : 3 vacunas orales espaciadas 1 mes (antes de los 8 meses).

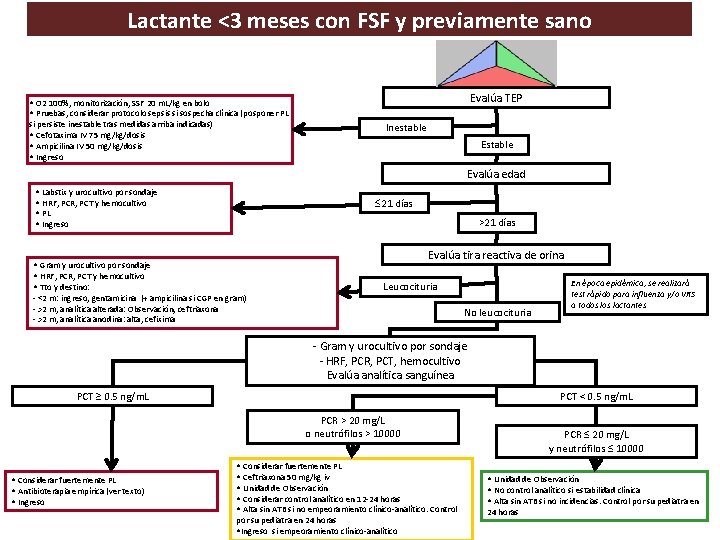
• Lactantes < 3 meses con FSF: – < 15 días requieren ingreso y tratamiento hospitalario. – > 1 mes la punción lumbar no debe realizarse de manera rutinaria. – > 1 mes pueden ser manejados de manera ambulatoria sin tratamiento ATB cumpliendo: • Excelente estado general. • Pruebas complementarias anodinas. • Observación durante unas horas en la urgencia sin incidencias. • Padres que aseguren una correcta observación domiciliaria. • Fácil acceso al Hospital. • Seguimiento posterior posible por su Pediatra.

Lactante <3 meses con FSF y previamente sano Evalúa TEP • O 2 100%, monitorización, SSF 20 m. L/kg en bolo • Pruebas, considerar protocolo sepsis si sospecha clínica (posponer PL si persiste inestable tras medidas arriba indicadas) • Cefotaxima IV 75 mg/kg/dosis • Ampicilina IV 50 mg/kg/dosis • Ingreso Inestable Evalúa edad • Labstix y urocultivo por sondaje • HRF, PCR, PCT y hemocultivo • PL • Ingreso • Gram y urocultivo por sondaje • HRF, PCR, PCT y hemocultivo • Tto y destino: 21 días >21 días Evalúa tira reactiva de orina - <2 m: ingreso, gentamicina (+ ampicilina si CGP en gram) - >2 m, analítica alterada: Observación, ceftriaxona - >2 m, analítica anodina: alta, cefixima Leucocituria No leucocituria En época epidémica, se realizará test rápido para influenza y/o VRS a todos lactantes - Gram y urocultivo por sondaje - HRF, PCR, PCT, hemocultivo Evalúa analítica sanguínea PCT ≥ 0. 5 ng/m. L PCT < 0. 5 ng/m. L PCR > 20 mg/L o neutrófilos > 10000 • Considerar fuertemente PL • Antibioterapia empírica (ver texto) • Ingreso • Considerar fuertemente PL • Ceftriaxona 50 mg/kg iv • Unidad de Observación • Considerar control analítico en 12 -24 horas • Alta sin ATB si no empeoramiento clínico-analítico. Control por su pediatra en 24 horas • Ingreso si empeoramiento clínico-analítico PCR ≤ 20 mg/L y neutrófilos ≤ 10000 • Unidad de Observación • No control analítico si estabilidad clínica • Alta sin ATB si no incidencias. Control por su pediatra en 24 horas

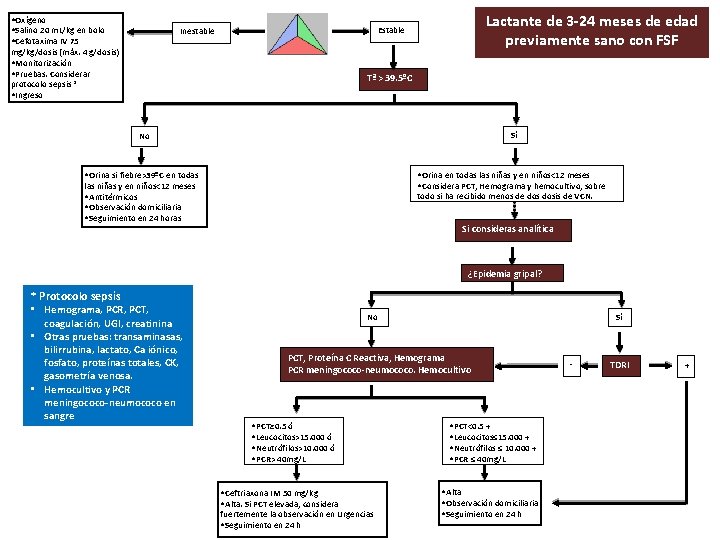
• Oxígeno • Salino 20 m. L/kg en bolo • Cefotaxima IV 75 Lactante de 3 -24 meses de edad previamente sano con FSF Estable Inestable mg/kg/dosis (máx. 4 g/dosis) • Monitorización • Pruebas. Considerar protocolo sepsis * • Ingreso Tª > 39. 5ºC Sí No • Orina en todas las niñas y en niños<12 meses • Considera PCT, Hemograma y hemocultivo, sobre • Orina si fiebre>39ºC en todas las niñas y en niños<12 meses • Antitérmicos • Observación domiciliaria • Seguimiento en 24 horas todo si ha recibido menos de dosis de VCN. Si consideras analítica ¿Epidemia gripal? * Protocolo sepsis • Hemograma, PCR, PCT, coagulación, UGI, creatinina • Otras pruebas: transaminasas, bilirrubina, lactato, Ca iónico, fosfato, proteínas totales, CK, gasometría venosa. • Hemocultivo y PCR meningococo-neumococo en sangre No Sí PCT, Proteína C Reactiva, Hemograma PCR meningococo-neumococo. Hemocultivo • PCT≥ 0. 5 ó • Leucocitos>15. 000 ó • Neutrófilos>10. 000 ó • PCR> 40 mg/L • Ceftriaxona IM 50 mg/kg • Alta. Si PCT elevada, considera fuertemente la observación en Urgencias • Seguimiento en 24 h • PCT<0. 5 + • Leucocitos≤ 15. 000 + • Neutrófilos ≤ 10. 000 + • PCR ≤ 40 mg/L • Alta • Observación domiciliaria • Seguimiento en 24 h - TDRI +

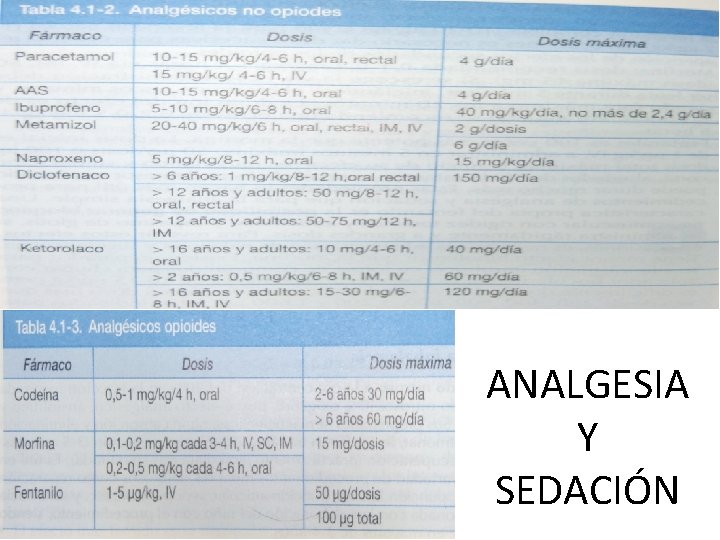
TRATAMIENTO LACTANTE FEBRIL • Antitérmicos sólo con Tº > 38 C o disconfort del niño. • Paracetamol : 10 -15 mg/kg/dosis vía oral o rectal. Se puede administrar cada 4 -6 horas. Dosis máx día: 100 mg/ kg niños, 75 mg/kg lactantes y 60 mg/kg neonatos. • Ibuprofeno: 5 -10 mg /kg/dosis vía oral cada 6 -8 horas. Dosis máxima 40 mg/kg/día. No se recomienda en menores de 6 meses. • Metamizol: 20 -40 mg/kg/dosis cada 6 horas vía oral, rectal, im o iv. Máximo 2 g/dosis y 6 g/día. No recomendado en menores de 1 año. • NO se recomienda alternancia de antitérmicos.

DISNEA

DISPOSITIVOS INHALADORES

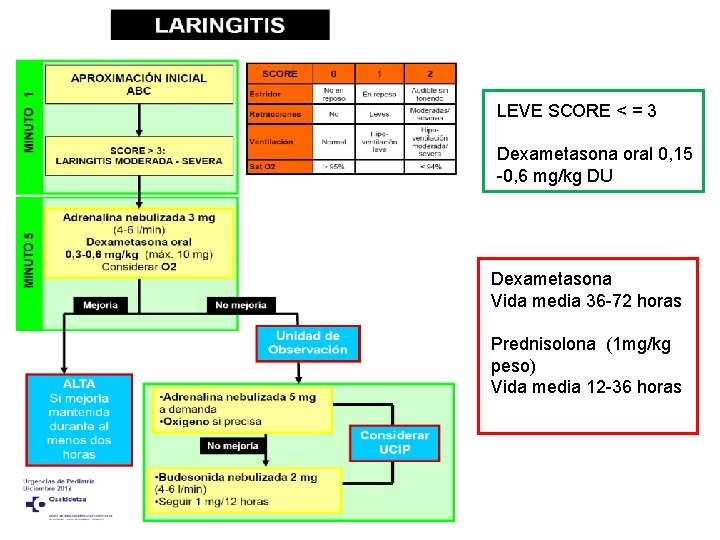
LARINGITIS / CROUP • Causa más frecuente de obstrucción de vía aérea superior en la infancia. • 6 meses-3 años. • Septiembre y Enero. • Afonía, tos perruna, estridor y dificultad respiratoria.

LEVE SCORE < = 3 Dexametasona oral 0, 15 -0, 6 mg/kg DU Dexametasona Vida media 36 -72 horas Prednisolona (1 mg/kg peso) Vida media 12 -36 horas

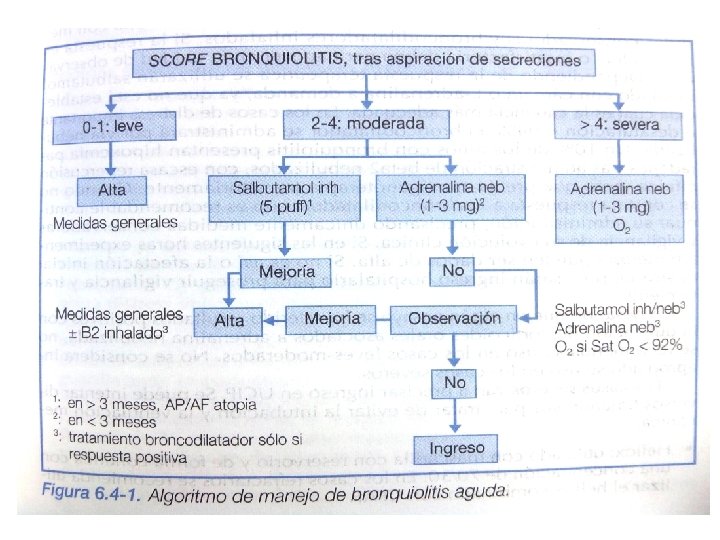
BRONQUIOLITIS AGUDA • Infección del tracto respiratorio inferior más frecuente en los primeros 24 meses (10 -15% de los niños) • Entre los meses de Noviembre y Marzo • 50 -70% causado por virus respiratorio sincitial • Primer episodio de infección respiratoria (fiebre, rinitis, tos) en < 2 años que asocia a la auscultación estertores, subcrepitantes o sibilantes espiratorios.

• No se realizan pruebas complementarias de rutina. • Test rápido VRS mediante aspirado nasofaríngeo. • Aspirar secreciones nasofaríngeas antes score de valoración. • No se recomienda uso de broncodilatadores adrenérgicos de de forma rutinaria. • No se ha demostrado clara ventaja en la utilización de salbutamol con respecto a adrenalina.

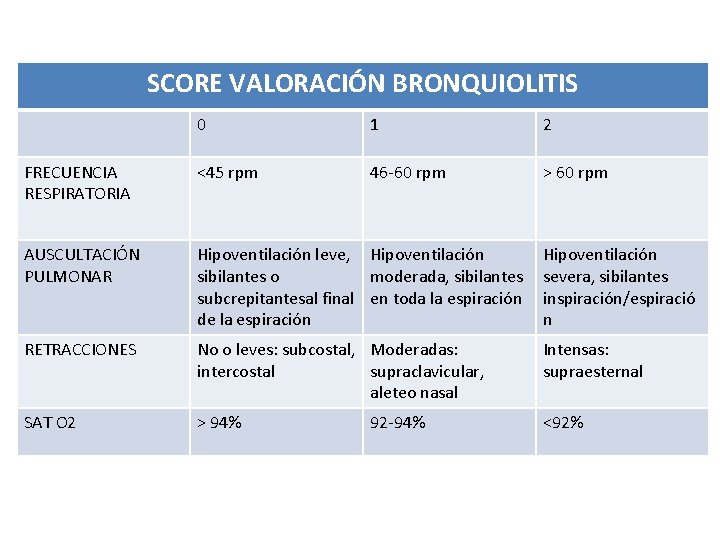
SCORE VALORACIÓN BRONQUIOLITIS 0 1 2 FRECUENCIA RESPIRATORIA <45 rpm 46 -60 rpm > 60 rpm AUSCULTACIÓN PULMONAR Hipoventilación leve, Hipoventilación sibilantes o moderada, sibilantes subcrepitantesal final en toda la espiración de la espiración Hipoventilación severa, sibilantes inspiración/espiració n RETRACCIONES No o leves: subcostal, Moderadas: intercostal supraclavicular, aleteo nasal Intensas: supraesternal SAT O 2 > 94% <92% 92 -94%


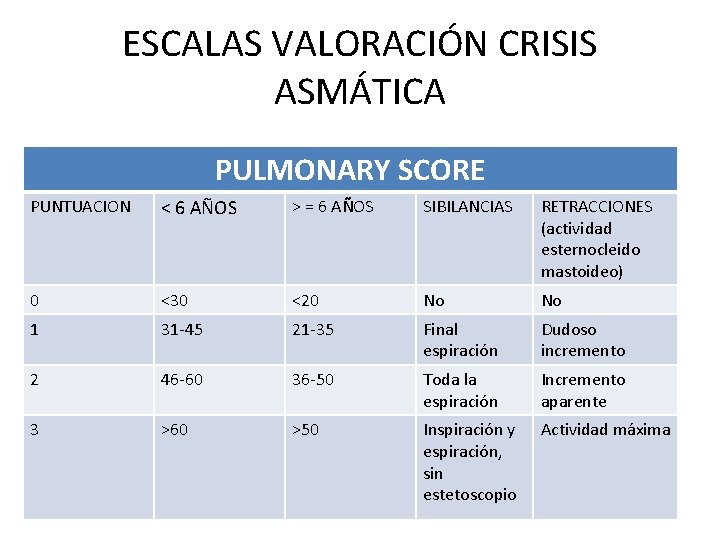
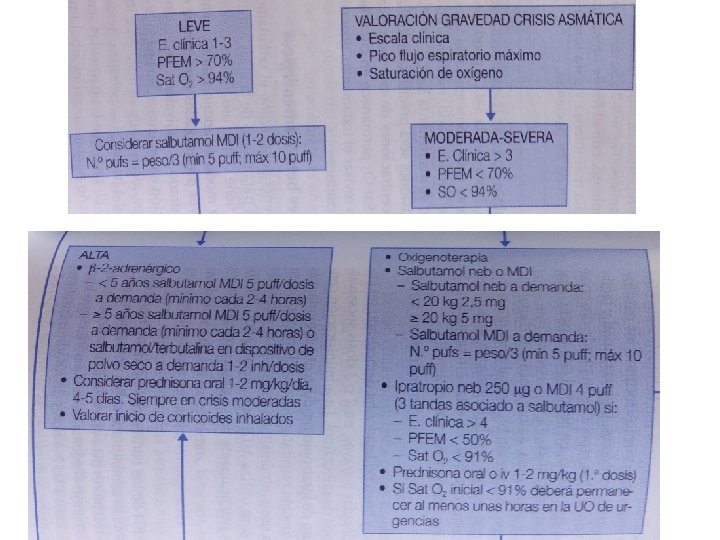
ASMA • Enfermedad crónica más frecuente durante la infancia. • Síntomas más comunes: tos, sibilancias, tiraje y disnea. • Rx tórax: no realizarse de forma rutinaria salvo existencia de fiebre elevada o mala evolución a pesar de tto adecuado.

ESCALAS VALORACIÓN CRISIS ASMÁTICA PULMONARY SCORE PUNTUACION < 6 AÑOS > = 6 AÑOS SIBILANCIAS RETRACCIONES (actividad esternocleido mastoideo) 0 <30 <20 No No 1 31 -45 21 -35 Final espiración Dudoso incremento 2 46 -60 36 -50 Toda la espiración Incremento aparente 3 >60 >50 Inspiración y espiración, sin estetoscopio Actividad máxima

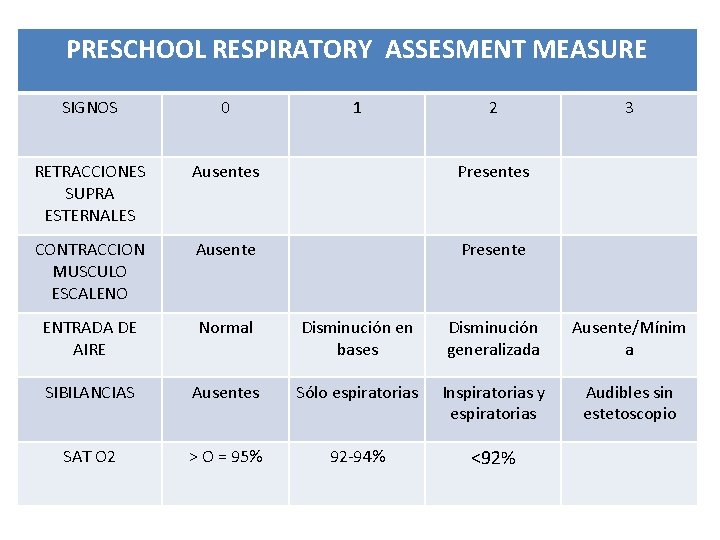
PRESCHOOL RESPIRATORY ASSESMENT MEASURE SIGNOS 0 1 2 3 RETRACCIONES SUPRA ESTERNALES Ausentes Presentes CONTRACCION MUSCULO ESCALENO Ausente Presente ENTRADA DE AIRE Normal Disminución en bases Disminución generalizada Ausente/Mínim a SIBILANCIAS Ausentes Sólo espiratorias Inspiratorias y espiratorias Audibles sin estetoscopio SAT O 2 > O = 95% 92 -94% <92%



• Oxigenoterapia: mantener Sat O 2 > 90% (lactante > 94%) • Broncodilatadores B 2 adrenérgicos: similar eficacia en nebulización e inhalación. • Bromuro de ipratropio: eficaz en crisis moderadas a graves en 2 -3 dosis sucesivas asociadas a las 2 -3 primeras dosis de salbutamol. • Corticoides: VO similar en rapidez y eficacia como IV. Prednisona oral 1 -2 mg/ kg vo seguido de ciclo corto de 5 días a 1 mg/kg/día. Corticoides inhalados como tratamiento de fondo: fluticasona 100 -150 mg/día o Budesonida 200 -400 mg/día en 2 o 3 dosis.

LESIONES EXANTEMÁTICAS PEDIATRIA

ERITEMA TÓXICO DEL RECIÉN NACIDO Causa desconocida Recién nacidos a término, no prematuros Aparece entre las 24 -72 horas Pápulas amarillas-pálidas de 1 -2 mm de diametro en fondo eritematoso. • NO afecta palmas ni plantas • NO tto, Cede solo en horas-días. • •

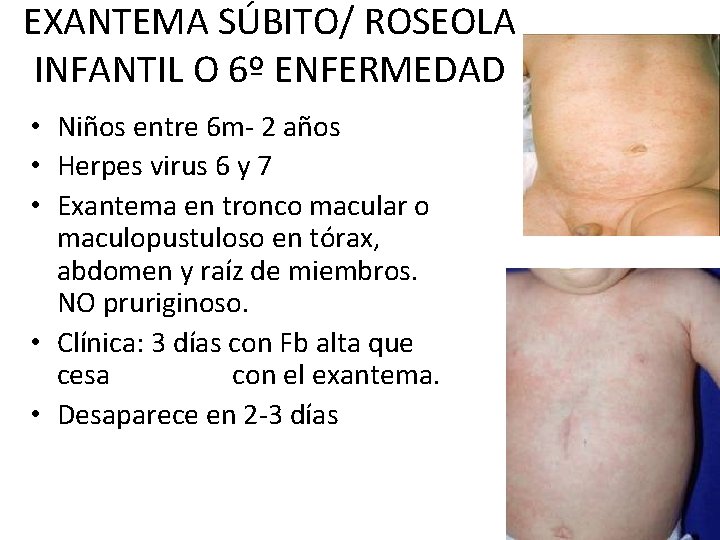
EXANTEMA SÚBITO/ ROSEOLA INFANTIL O 6º ENFERMEDAD • Niños entre 6 m- 2 años • Herpes virus 6 y 7 • Exantema en tronco macular o maculopustuloso en tórax, abdomen y raíz de miembros. NO pruriginoso. • Clínica: 3 días con Fb alta que cesa con el exantema. • Desaparece en 2 -3 días

ENFERMEDAD MANO-PIE-BOCA • Relacionada con el virus Coxsackie A 16, A 5, A 9, A 10, B 2, B 5. • Mano-pie: vesículas rodeadas por halo eritematoso. • Boca: máculas eritematosas que se convierten en vesículas y dejan una erosión erosiva. En paladar, encías y lengua. • Cuadro sistémico: malestar, febrícula, anorexia…

MENINGOCOCCEMIA • Fiebre + cefalea + rigidez de nuca. • Lesiones maculares puntiformes por extravasación sanguínea.

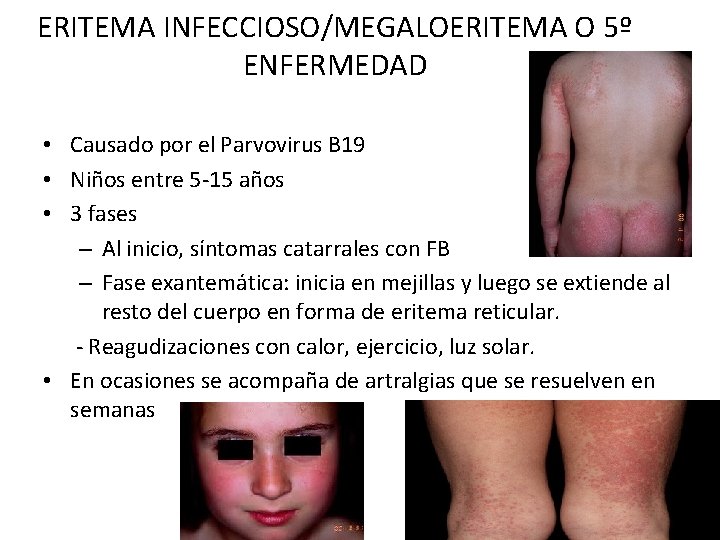
ERITEMA INFECCIOSO/MEGALOERITEMA O 5º ENFERMEDAD • Causado por el Parvovirus B 19 • Niños entre 5 -15 años • 3 fases – Al inicio, síntomas catarrales con FB – Fase exantemática: inicia en mejillas y luego se extiende al resto del cuerpo en forma de eritema reticular. - Reagudizaciones con calor, ejercicio, luz solar. • En ocasiones se acompaña de artralgias que se resuelven en semanas

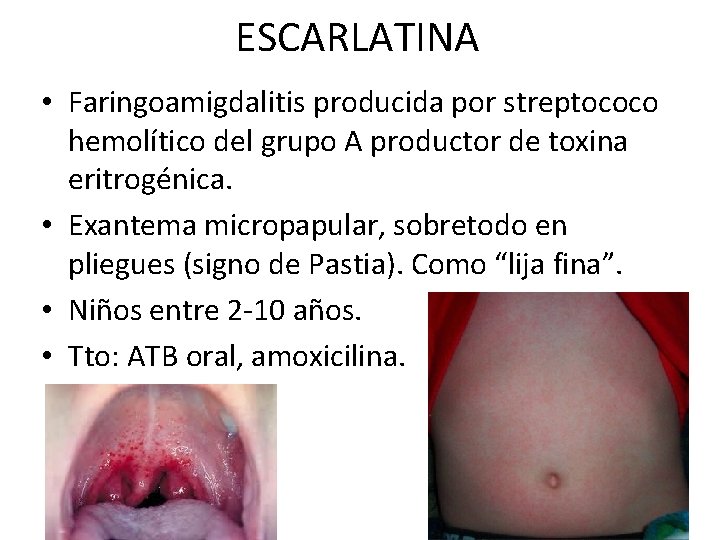
ESCARLATINA • Faringoamigdalitis producida por streptococo hemolítico del grupo A productor de toxina eritrogénica. • Exantema micropapular, sobretodo en pliegues (signo de Pastia). Como “lija fina”. • Niños entre 2 -10 años. • Tto: ATB oral, amoxicilina.

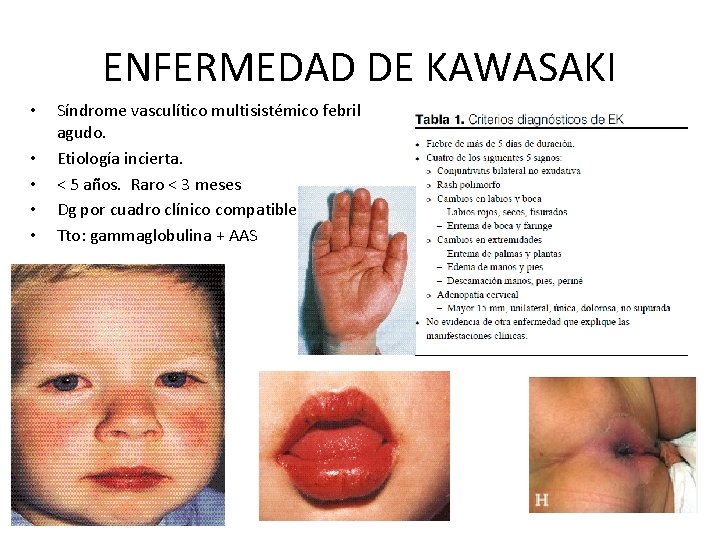
ENFERMEDAD DE KAWASAKI • • • Síndrome vasculítico multisistémico febril agudo. Etiología incierta. < 5 años. Raro < 3 meses Dg por cuadro clínico compatible. Tto: gammaglobulina + AAS

PÚRPURA DE SCHÖNLEIN-HENOCH • • Vasculitis más común de la infancia. Proceso benigno y autolimitado. Resolución 2 -3 semanas. Púrpura palpable que afecta generalmente a EEII y nalgas. Asociación con: artralgias/artritis de grandes articulaciones, dolor abdominal, rectorragia, invaginación intestinal. En algunos casos: NEFRITIS Importante: toma de TA y sedimento urinario. Si dudas dg: hematimetría y pruebas de coagulación. TTO: – Reposo y analgesia para artralgias. – Si afectación digestiva o articular importante: prednisona 1 -2 mg/kg/día – Control TA y sedimento orina semanal – Si afectación renal: seguimiento nefrológico.

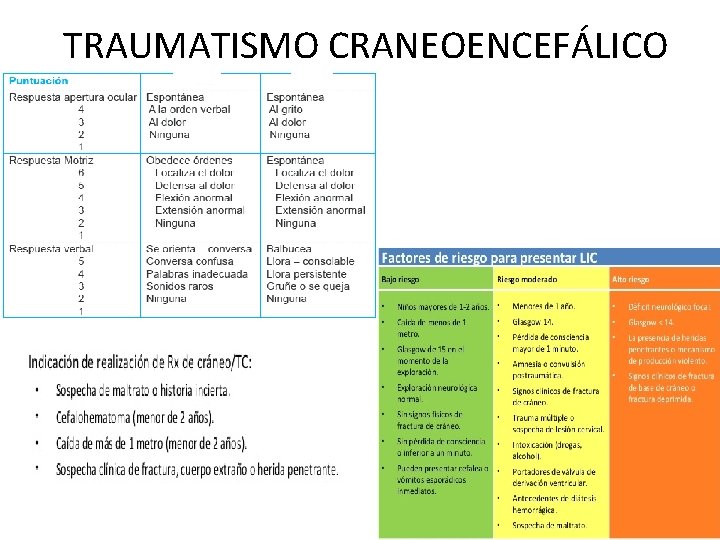
TRAUMATISMO CRANEOENCEFÁLICO


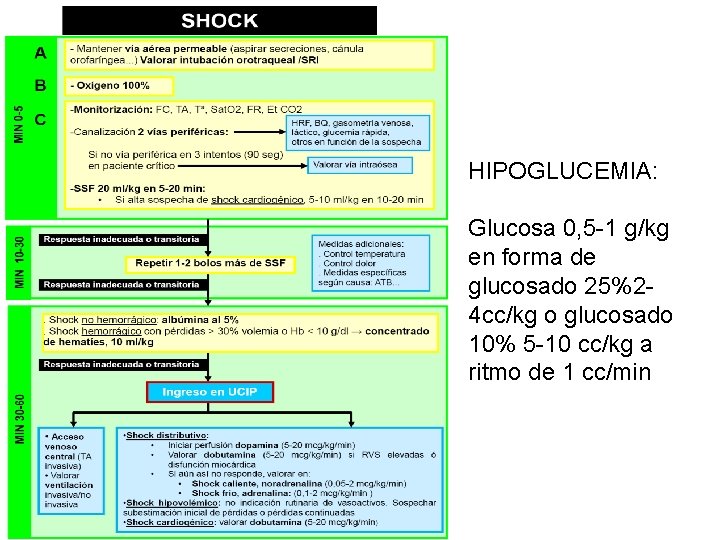
HIPOGLUCEMIA: Glucosa 0, 5 -1 g/kg en forma de glucosado 25%24 cc/kg o glucosado 10% 5 -10 cc/kg a ritmo de 1 cc/min


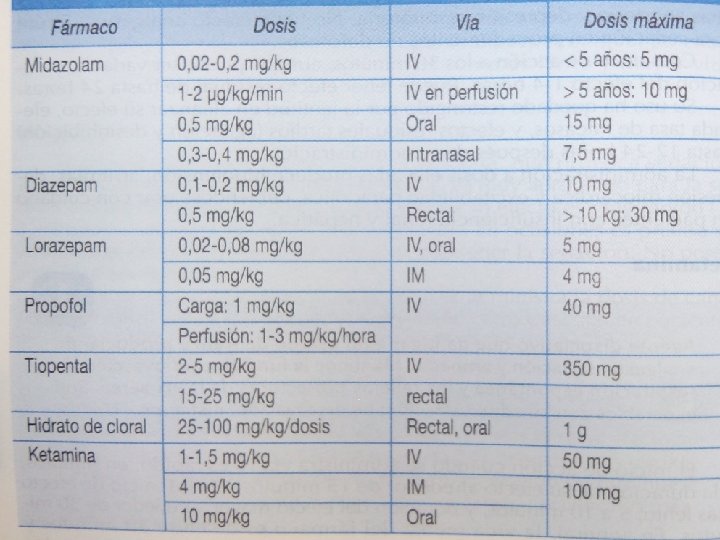
ANALGESIA Y SEDACIÓN


• LARINGOSCOPIO: – Niños menores de 1 año: pala recta. – Niños mayores de 1 año: pala curva. Centímetros que hay que introducir el tubo desde la comisura labial: - Número del tubo x 3



MUCHAS GRACIAS