Internato Pediatria Ane J R Wachholz 6 Srie





























































- Slides: 100

Internato –Pediatria Ane J. R. Wachholz 6ª Série Paula A. Coutinho Coordenação: Carmem Lívia www. paulomargotto. com. br Brasília, 11 de setembro de 2015

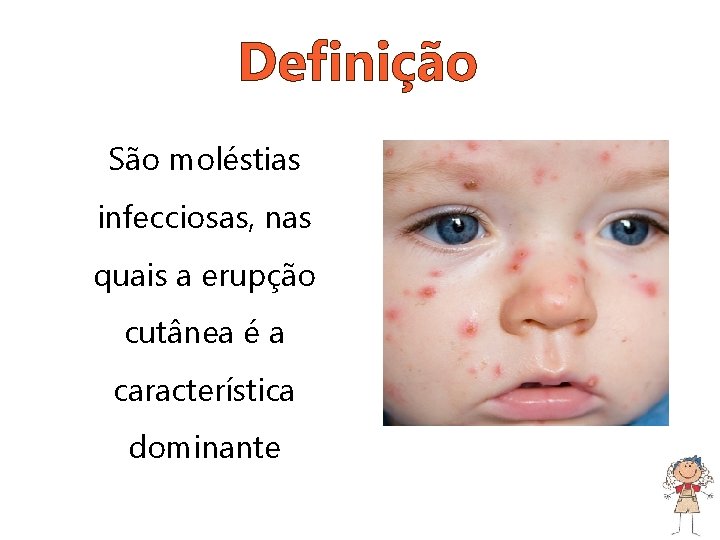
Definição São moléstias infecciosas, nas quais a erupção cutânea é a característica dominante

Mecanismo de Agressão à Pele Invasão e multiplicação direta na pele. Ação de toxinas Ação imunoalérgica com expressão na pele. Dano vascular podendo causar obstrução e necrose da pele

Alterações Dermatológicas • Exantema: qualquer alteração de cor e ou relevo da pele

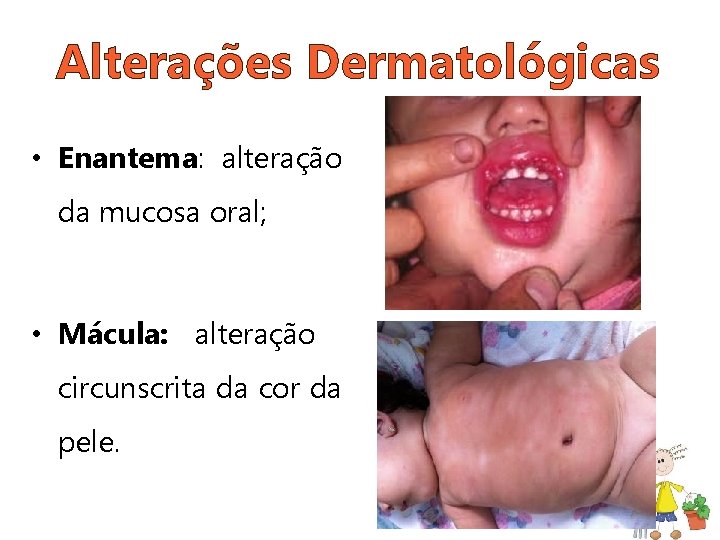
Alterações Dermatológicas • Enantema: alteração da mucosa oral; • Mácula: alteração circunscrita da cor da pele.

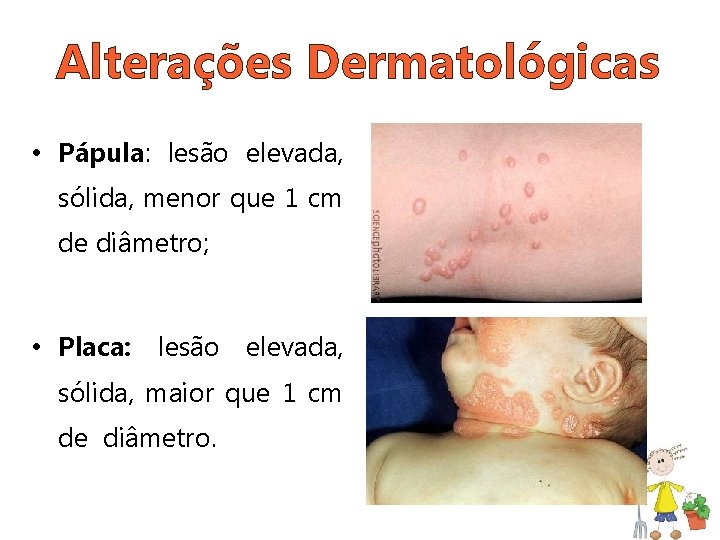
Alterações Dermatológicas • Pápula: lesão elevada, sólida, menor que 1 cm de diâmetro; • Placa: lesão elevada, sólida, maior que 1 cm de diâmetro.

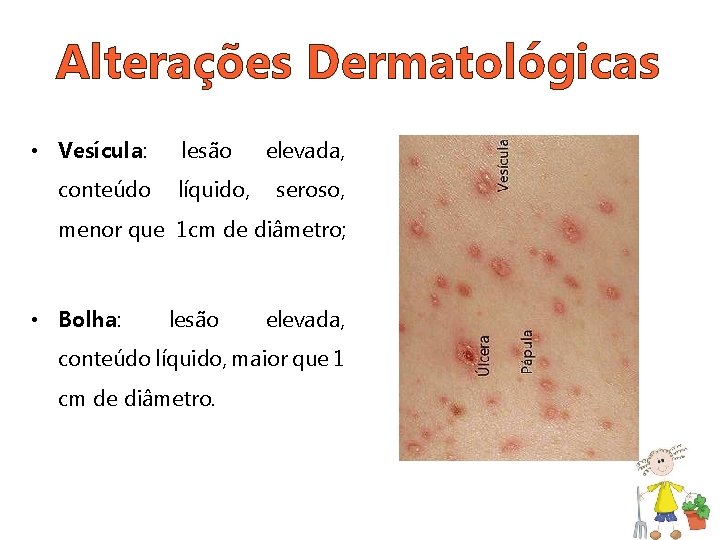
Alterações Dermatológicas • Vesícula: conteúdo lesão líquido, elevada, seroso, menor que 1 cm de diâmetro; • Bolha: lesão elevada, conteúdo líquido, maior que 1 cm de diâmetro.

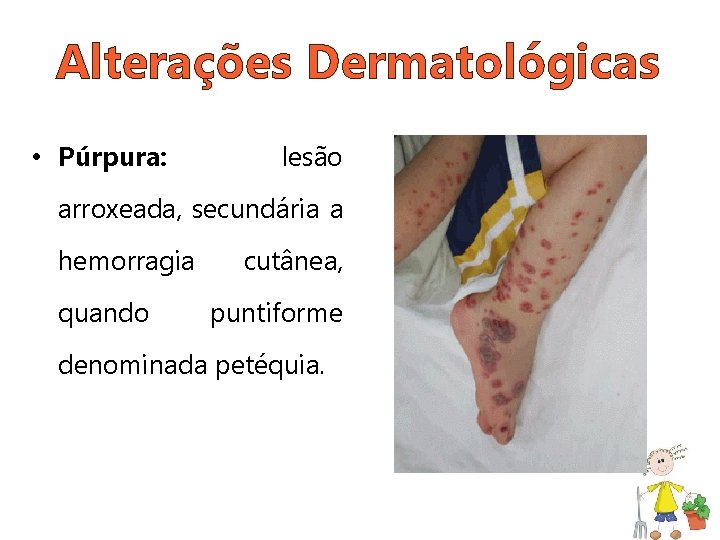
Alterações Dermatológicas • Púrpura: lesão arroxeada, secundária a hemorragia quando cutânea, puntiforme denominada petéquia.

Classificação I. Exantema maculo-papular: manifestação cutânea mais comum infecciosas–sistêmicas. em doenças

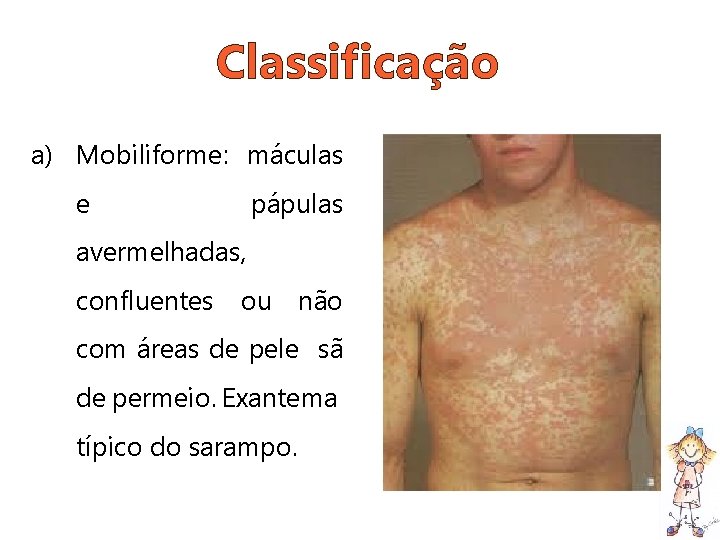
Classificação a) Mobiliforme: máculas e pápulas avermelhadas, confluentes ou não com áreas de pele sã de permeio. Exantema típico do sarampo.

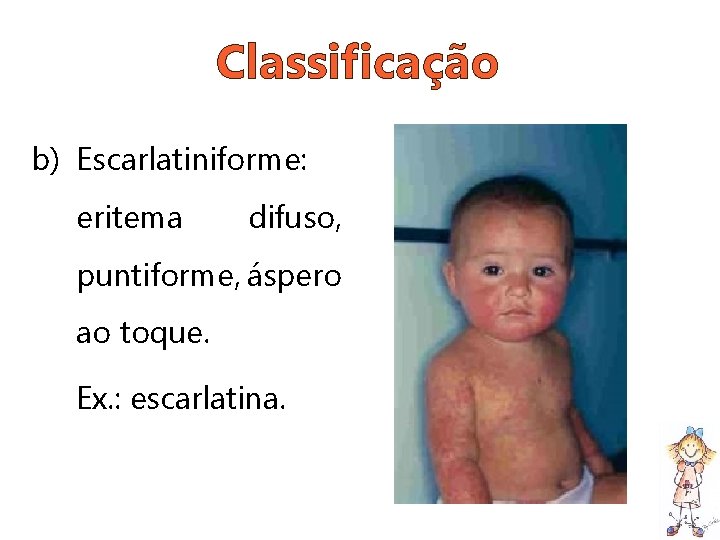
Classificação b) Escarlatiniforme: eritema difuso, puntiforme, áspero ao toque. Ex. : escarlatina.

Classificação c) Rubeoliforme: semelhante ao mobiliforme, mas de coloração rósea e com pápulas menores. Ex. : Rubéola.

Classificação d) Urticariforme: erupção pápulo- eritematosa, com contornos irregulares.

Classificação II. Pápulovesicular: comumente máculo-pápulas evoluem para vesículas, vesico-pústulas e crostas; III. Petequial ou purpúrico: alteração vascular com extravasamento de hemácias.

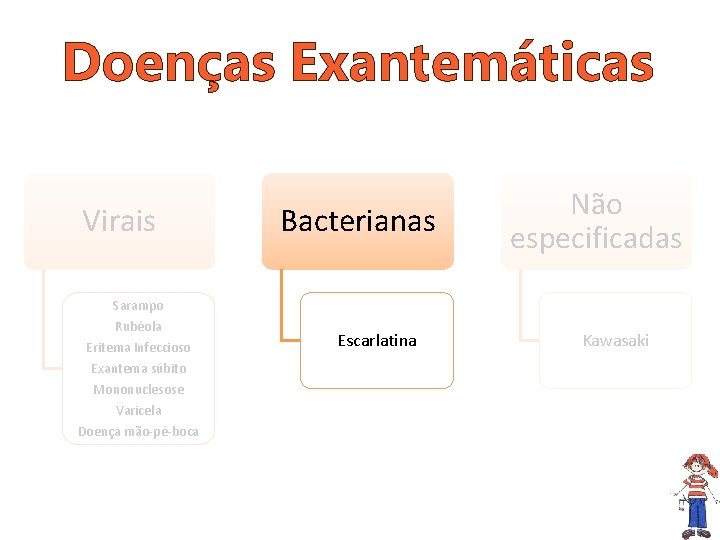
Doenças Exantemáticas Virais Bacterianas Não especificadas Sarampo Rubéola Eritema Infeccioso Exantema súbito Mononuclesose Varicela Doença mão-pé-boca Escarlatina Kawasaki

Doenças Exantemáticas Virais Bacterianas Não especificadas Sarampo Rubéola Eritema Infeccioso Exantema súbito Mononuclesose Varicela Doença mão-pé-boca Escarlatina Kawasaki

Escarlatina • Agente Etiológico: Streptococo beta- hemolítico do grupo A. Produz Exotoxina Pirogênica Estreptocócica: responsável pelas erupções cutâneas da escarlatina.

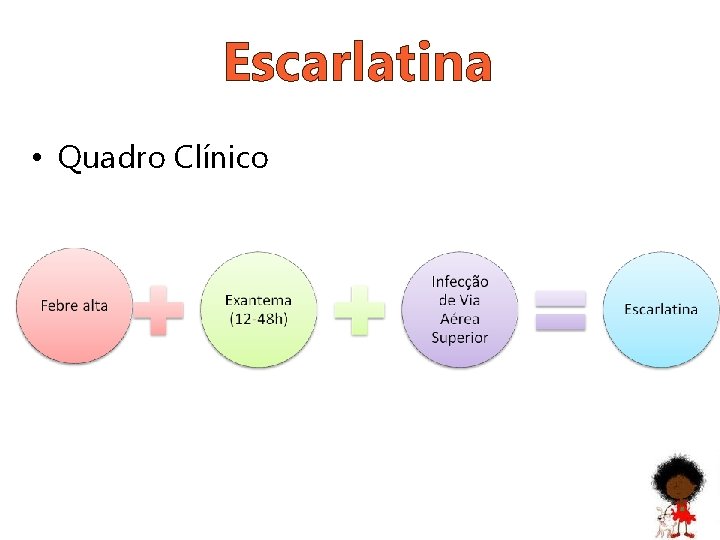
Escarlatina • Definição o É uma infecção do trato respiratório superior, associada a erupções cutâneas; o Tempo de incubação: 2 -5 dias.

Escarlatina • Quadro Clínico

Escarlatina • Diagnóstico o Clínico o Swab de orofaringe

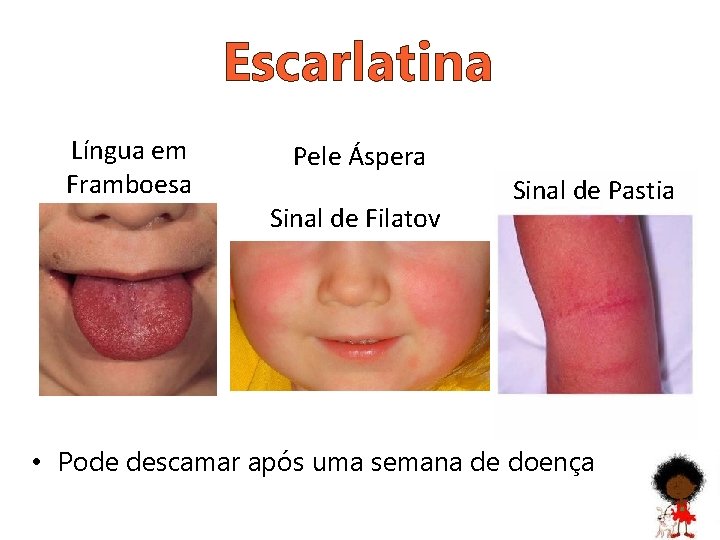
Escarlatina Língua em Framboesa Pele Áspera Sinal de Filatov Sinal de Pastia • Pode descamar após uma semana de doença

Escarlatina • Tratamento o Penicilina oral, G Benzatina ou macrolídeo o Penicilina por 10 dias

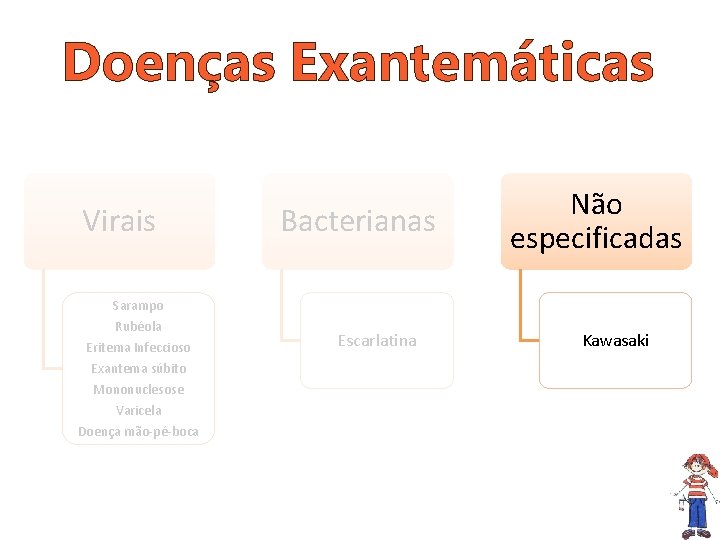
Doenças Exantemáticas Virais Bacterianas Não especificadas Sarampo Rubéola Eritema Infeccioso Exantema súbito Mononuclesose Varicela Doença mão-pé-boca Escarlatina Kawasaki

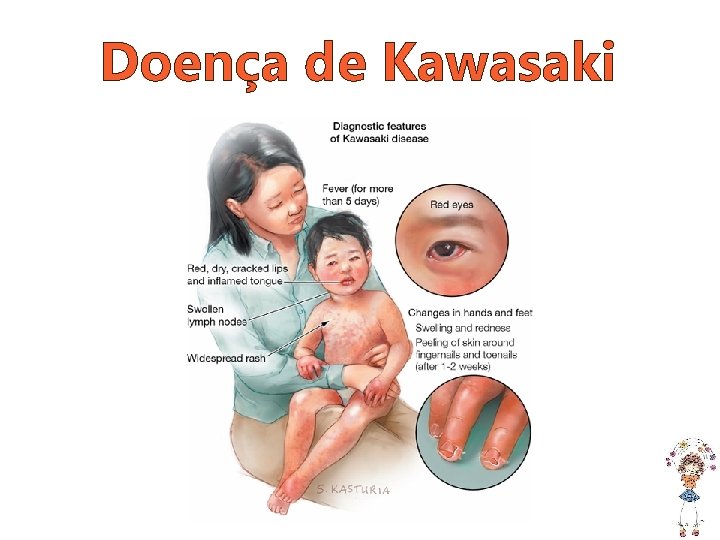
Doença de Kawasaki

Doença de Kawasaki • Doença febril aguda da infância; • Vasculite: predileção por artérias coronarianas; • Etiologia provavelmente infecciosa.

Doença de Kawasaki • Epidemiologia: o Crianças Asiáticas o Primeira infância o Média de idade de 2 -3 anos.

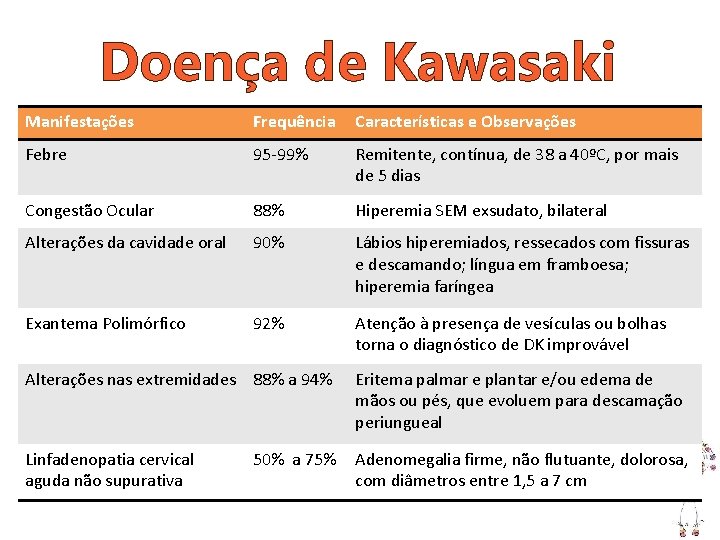
Doença de Kawasaki Manifestações Frequência Características e Observações Febre 95 -99% Remitente, contínua, de 38 a 40ºC, por mais de 5 dias Congestão Ocular 88% Hiperemia SEM exsudato, bilateral Alterações da cavidade oral 90% Lábios hiperemiados, ressecados com fissuras e descamando; língua em framboesa; hiperemia faríngea Exantema Polimórfico 92% Atenção à presença de vesículas ou bolhas torna o diagnóstico de DK improvável Alterações nas extremidades 88% a 94% Eritema palmar e plantar e/ou edema de mãos ou pés, que evoluem para descamação periungueal Linfadenopatia cervical aguda não supurativa Adenomegalia firme, não flutuante, dolorosa, com diâmetros entre 1, 5 a 7 cm 50% a 75%

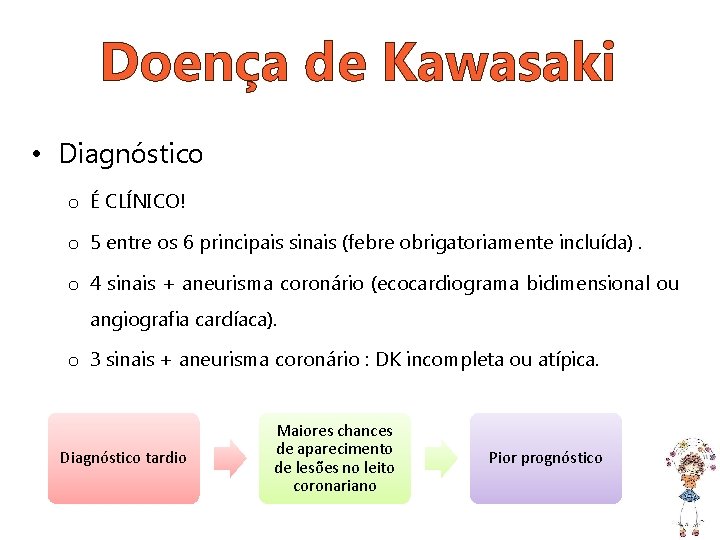
Doença de Kawasaki • Diagnóstico o É CLÍNICO! o 5 entre os 6 principais sinais (febre obrigatoriamente incluída). o 4 sinais + aneurisma coronário (ecocardiograma bidimensional ou angiografia cardíaca). o 3 sinais + aneurisma coronário : DK incompleta ou atípica. Diagnóstico tardio Maiores chances de aparecimento de lesões no leito coronariano Pior prognóstico

Doença de Kawasaki • Diagnóstico – Exames Complementares: 1. Hemograma: LEUCO com desvio para esquerda (1 -3 semanas); 2. Plaquetas trombocitose (3ª semana); 3. Velocidade de Hemossedimentação: aumentada; 4. ECOCARDIOGRAMA É OBRIGATÓRIO no momento do diagnóstico e repetido em 4 -8 semanas. *Se aneurisma-> angiografia

Doença de Kawasaki • Tratamento o Imunoglobulina venosa (2 g por Kg de peso em dose única, em infusão contínua por 12 h) – Iniciar ainda na fase febril da doença (10 primeiros dias).

Doença de Kawasaki • Tratamento o Salicilatos em dose anti-inflamatória (100 mg kg dia) – até 3 dias após o desaparecimento da febre. Então reduzir para 3, 5 mg kg dia (manutenção efeito trombolítico). Manter até normalizarem as plaquetas (8 -12 semans). Na presença de aneurisma manter por tempo indefinido. Imunizar contra Varicela: Sd de Reye

Doença de Kawasaki • Tratamento o Dipiridamol: se aneurisma + elevação marcante na contagem de plaquetas. o Cumarínico e Heparina: se aneurisma gigante ou múltiplos.

Doença de Kawasaki • Tratamento o Pulso terapia com Metilprednisolona: se refratários á imunoglobulina. o Podem ser testados também: ciclofosfamida, metotrexate, ciclosporina, plasmaférese ou agentes ANTI-TNF alfa (inflixmab) o Terapia trombolítica: pcts com trombose coronariana ou isquemia arterial periférica.

Doença de Kawasaki • Tratamento o Bypass arterial ou transplantes indicados em relação ao grau de lesão coronariana.

Doença de Kawasaki • Prognóstico o Sem doença coronariana: excelente. o Aneurismas Coronarianos pequenos costumam regredir até 24 h.

Doenças Exantemáticas Virais Bacterianas Não especificadas Sarampo Rubéola Eritema Infeccioso Exantema súbito Mononuclesose Varicela Doença mão-pé-boca Escarlatina Kawasaki

Viroses Exantemáticas Sem vesícula • Sarampo • Rubéola • Eritema Infeccioso • Exantema súbito • Mononuclesose Com vesícula • Varicela • Doença mão-pé-boca

Viroses Exantemáticas Sem vesícula • Sarampo • Rubéola • Eritema Infeccioso • Exantema súbito • Mononuclesose Com vesícula • Varicela • Doença mão-pé-boca

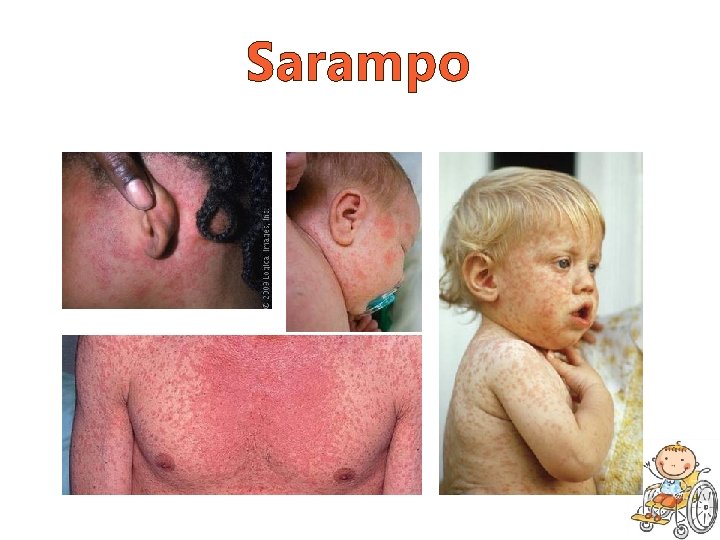
Sarampo • Etiologia: RNA vírus da família Paramyxovirae e gênero Morbillivirus; • Epidemiologia: último caso autóctone em dez/2000 (BR) • Transmissão: via aérea (aerossol); • Período de incubação: 8 a 12 dias.

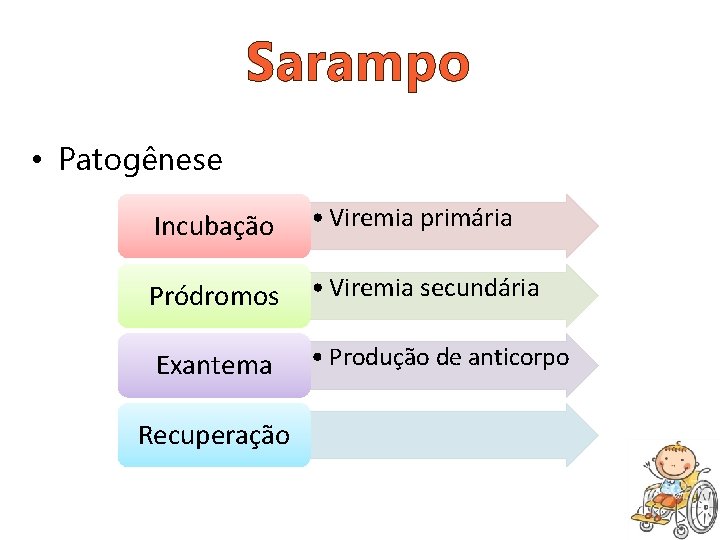
Sarampo • Patogênese Incubação • Viremia primária Pródromos • Viremia secundária Exantema • Produção de anticorpo Recuperação

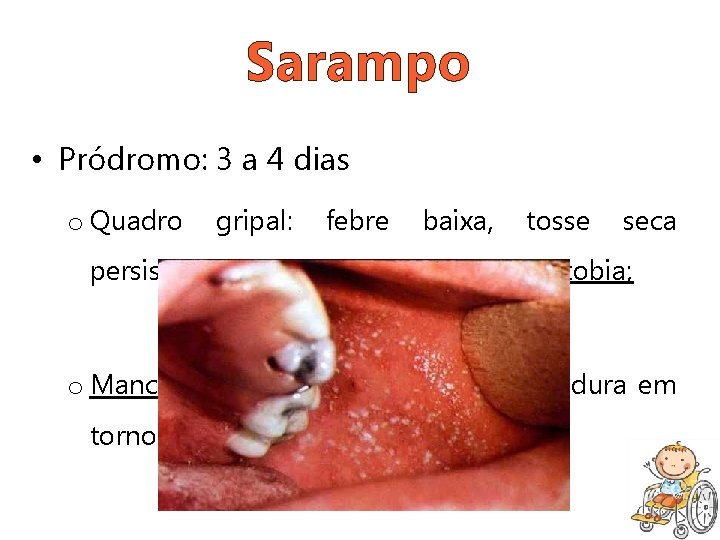
Sarampo • Pródromo: 3 a 4 dias o Quadro gripal: febre baixa, tosse seca persistente, coriza, conjuntivite com fotobia; o Manchas de Koplik (1 -4 dias antes) – dura em torno de 18 h.

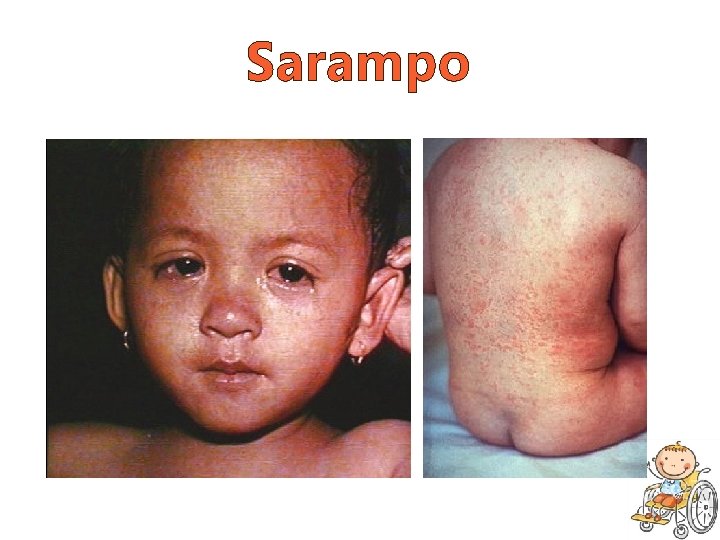
Sarampo • Exantema o Crânio-caudal; o Início ao redor da testa e retroauricular o Máculo-papular, confluente.

Sarampo

Sarampo

Sarampo • Diagnóstico o Achados clínicos e epidemiológicos. o Laboratório: o Leucopenia/linfocitose (doença viral) o Ig. M: 1 -2 dias após erupção • Complicações: infecções bacterianas

Sarampo • Tratamento: suporte o Vitamina A: megadose única • Prevenção o Primária: vacinação (12º mês e 4 -5 anos); o Pós-exposição: se > 12 meses, vacinação até 72 h; se < 12 meses, imunoglobulina até 6 dias.

Rubéola • Etiologia: RNA vírus da família Togaviridae e gênero Rubivirus; • Epidemiologia: crianças 5 -9 anos*; • Transmissão: via aérea, perdigotos; • Período de incubação: 14 a 21 dias.

Rubéola • Patogênese Infecção Replicação viral no epitélio respiratório Disseminação para linfonodos regionais Viremia

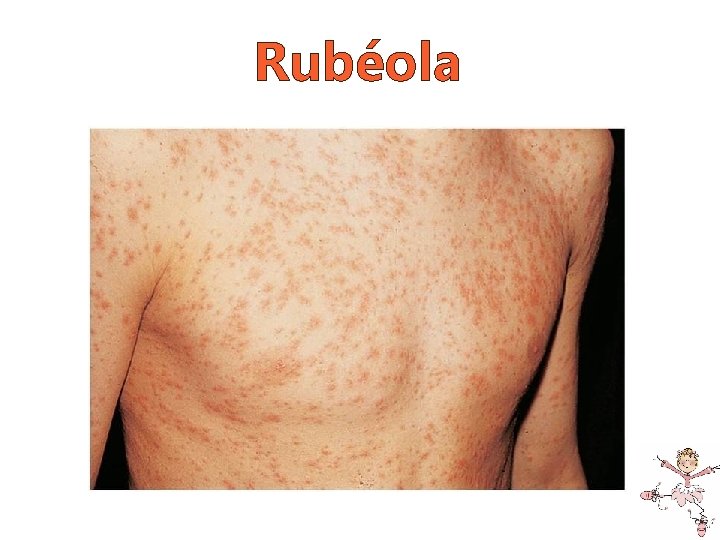
Rubéola • Pródromo (raro em crianças) o Febre baixa, dor de garganta, conjuntivite, cafaleia, malestar, anorexia e linfadenopatia. • Exantema: 3 dias – evolução rápida o Máculas rosadas pequenas, irregulares, coalescentes; o Disseminação centrífuga.

Rubéola

Rubéola • Diagnóstico: anticorpos (Ig. M e Ig. G*); • Complicações: infrequentes; • Tratamento: suporte; • Prevenção: vacinação.

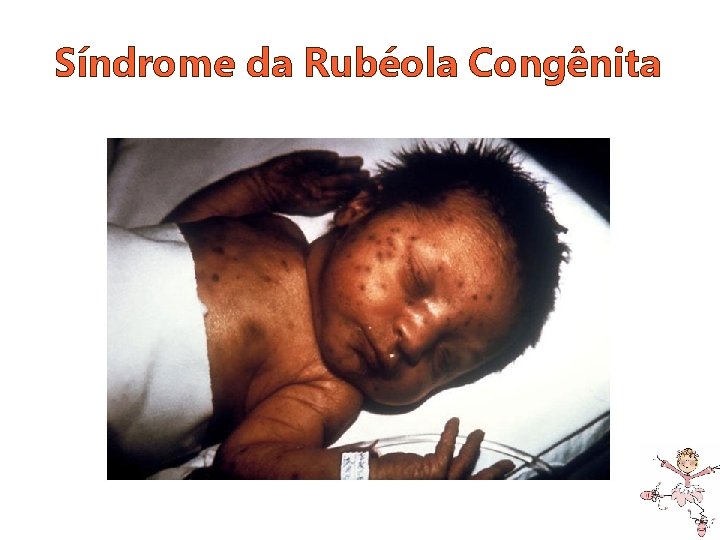
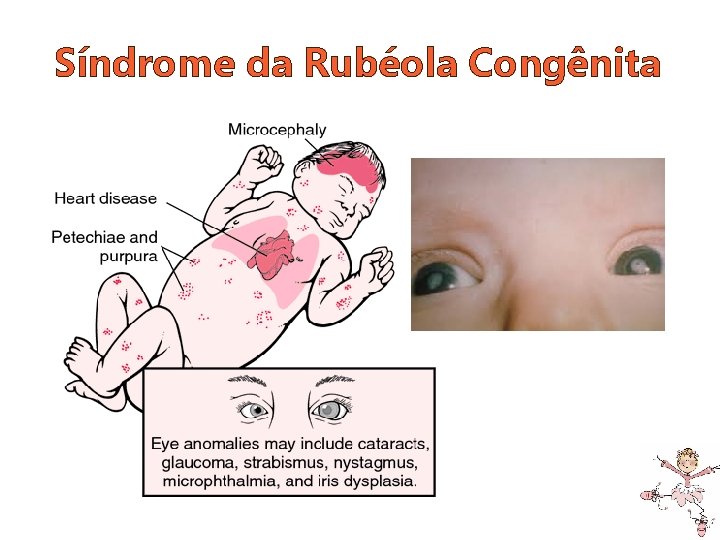
Síndrome da Rubéola Congênita • Infecção materna nas primeiras 8 semanas: defeitos mais graves e disseminados. Intra-uterino Neonatal Tardios • CIUR • Catarata • Surdez neural • Cardiopatia (DA) • DM • Tireoideopatia • Autismo

Síndrome da Rubéola Congênita

Síndrome da Rubéola Congênita

Síndrome da Rubéola Congênita • Exposição de gestante susceptível o Sorologias (0, 2 -4 e 6 semanas); o Imunoglobulina IM até 5 dias após. • Tratamento o Avaliação pediátrica, cardíaca, oftalmológica e neurológica. audiológica,

Eritema Infeccioso • Etiologia: Parvovírus humano B 19; • Epidemiologia: crianças em idade escolar (5 -15 a); • Transmissão: Via aérea, por perdigotos; • Período de incubação: 4 a 14 dias.

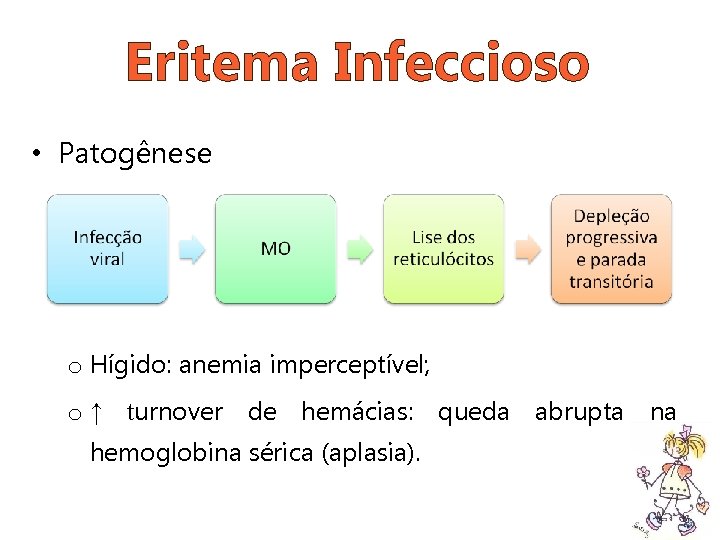
Eritema Infeccioso • Patogênese o Hígido: anemia imperceptível; o ↑ turnover de hemácias: queda abrupta na hemoglobina sérica (aplasia).

Eritema Infeccioso • Pródromo o Febre baixa, cefaleia, sintomas de IVAS leve. • Exantema o Não está associado a viremia! o Evento pós-infeccioso / imunomediado. o Sem febre associada

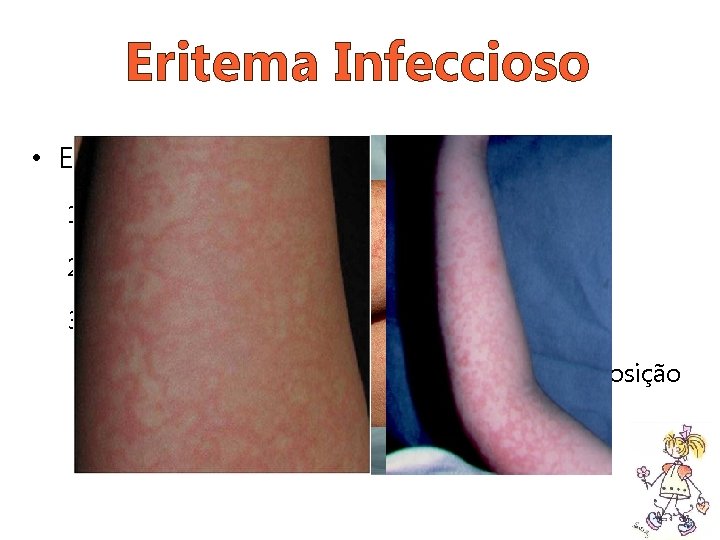
Eritema Infeccioso • Exantema 1. Face esbofeteada 2. Eritema macular difuso (1 -4 dias depois) 3. Lesões reticuladas *A erupção cutânea pode recidivar com exposição à luz solar, calor, exercícios e estresse

Eritema Infeccioso • Diagnóstico: geralmente clínico o Ig. M se desenvolve rapidamente. • Complicações o Crise aplásica transitória (anemia talassemia, def. piruvato quinase); o Artralgias/artrite. falciforme,

Eritema Infeccioso • Tratamento o Não há necessidade; o Se aplasia: imunoglobulina intravenosa. • Prevenção: não há

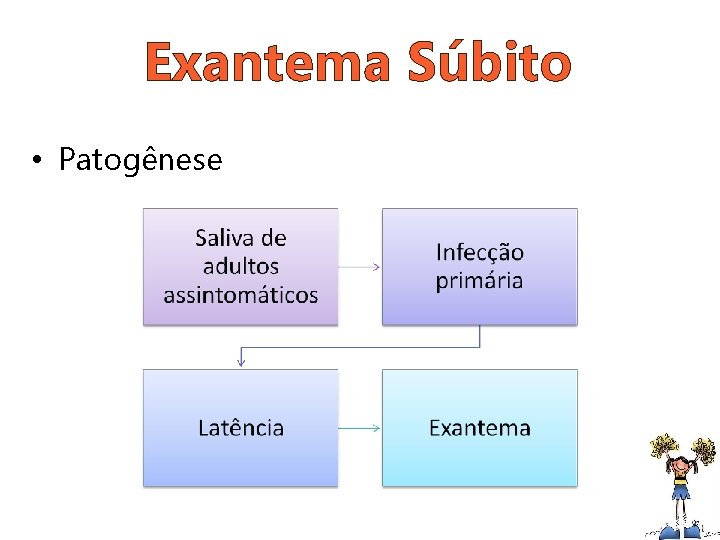
Exantema Súbito • Etiologia: Herpes vírus humano tipos 6 e 7; • Epidemiologia: 6 -15 meses; • Transmissão: provavelmente por perdigotos; • Período de incubação: 5 a 15 dias.

Exantema Súbito • Patogênese

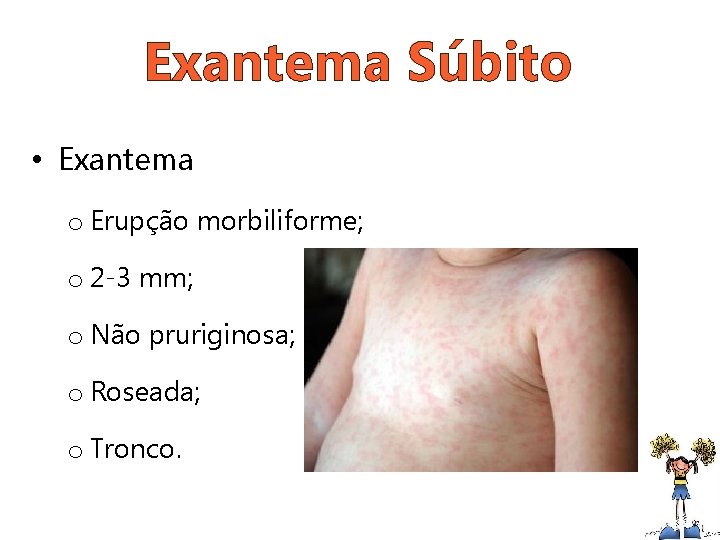
Exantema Súbito • Pródromo o Febre alta sem foco (dura no máximo 72 h). • Exantema o Após a febre.

Exantema Súbito • Exantema o Erupção morbiliforme; o 2 -3 mm; o Não pruriginosa; o Roseada; o Tronco.

Exantema Súbito • Diagnóstico: clínico o Cultura viral – padrão ouro; o Detecção do DNA viral por PCR. • Complicações o Convulsão febril (5 -10%) o Encefalite viral?

Exantema Súbito • Tratamento o Suporte; o Terapia antiviral específica: pacientes imunocomprometidos (Ganciclovir, foscarnet e cidofovir). • Prevenção: não há

Mononucleose • Etiologia: 90% dos casos Epstein-Barr vírus; • Epidemiologia: países em desenvolvimento: início da infância; países desenvolvidos: adolescentes; • Transmissão: contato com secreções orais; • Período de incubação: 40 dias.

Mononucleose • Patogênese *Eventual viremia e infecção de linfócitos B no sangue periférico e todo o sistema linforreticular, incluindo baço e fígado

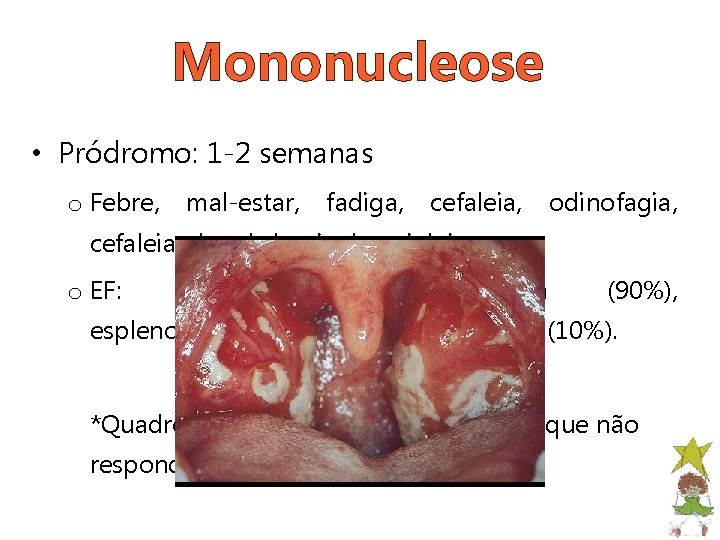
Mononucleose • Pródromo: 1 -2 semanas o Febre, mal-estar, fadiga, cefaleia, odinofagia, cefaleia, dor abdominal e mialgia; o EF: linfadenopatia generalizada (90%), esplenomegalia (50%) e hepatomegalia (10%). *Quadro de amigadalite estreptocócica que não responde a penicilina

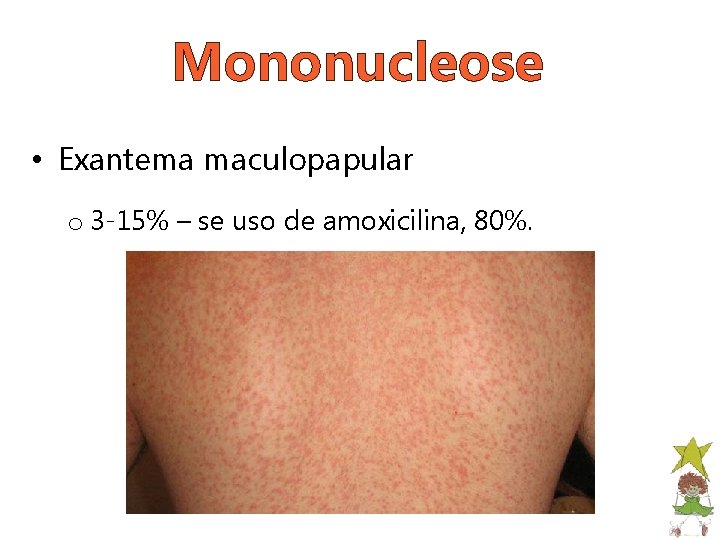
Mononucleose • Exantema maculopapular o 3 -15% – se uso de amoxicilina, 80%.

Mononucleose • Diagnóstico: clínico o Hemograma típico: linfocitose atípica; o Cultura de EBV (4 -6 semanas); o Sorologia.

Mononucleose • Complicações o Obstrução das VAS / Meningoencefalite viral / Trombocitopenia grave / Anemia hemolítica / Sd. de Alice no País das Maravilhas. • Tratamento: repouso o Se complicação: corticoide. • Prevenção: não há

Viroses Exantemáticas Sem vesícula • Sarampo • Rubéola • Eritema Infeccioso • Exantema súbito • Mononuclesose Com vesícula • Varicela • Doença mão-pé-boca

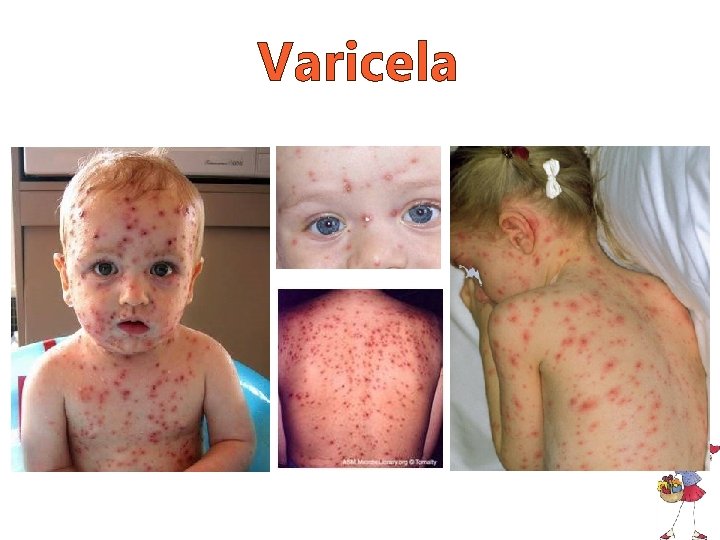
Varicela • Etiologia: vírus Varicela-zóster • Epidemiologia: crianças no fim do ensino fundamental*; • Transmissão: aerossol, contágio direto e transmissão vertical; • Período de incubação: 10 a 21 dias.

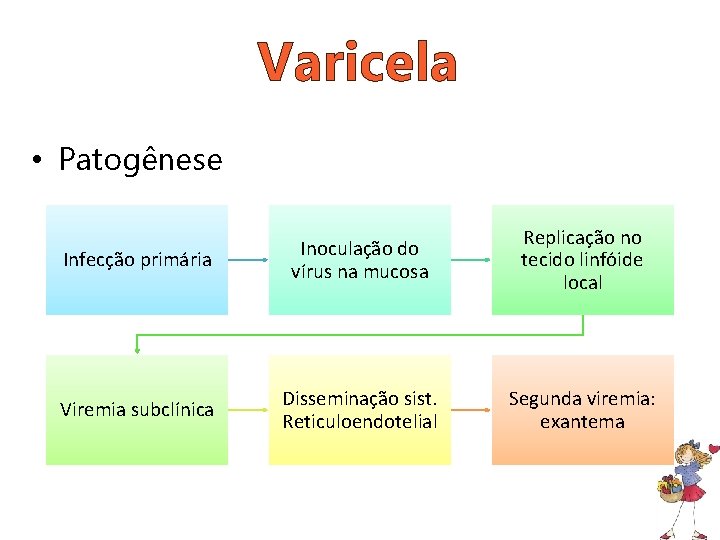
Varicela • Patogênese Infecção primária Inoculação do vírus na mucosa Replicação no tecido linfóide local Viremia subclínica Disseminação sist. Reticuloendotelial Segunda viremia: exantema

Varicela • Pródromo o Geralmente em crianças mais velhas ou adultos; o Precede o exantema em 24 -48 h; o Febre, mal-estar, anorexia, cefaleia e dor abdominal.

Varicela • Exantema o Inicia em couro cabeludo, face ou tronco; o Distribuição centrípeta; o Polimórfico: máculas eritematosas pápulas vesículas pústulas crostas.

Varicela

Varicela • Diagnóstico: clínico o Fase de vesícula: exame do líquido da lesão; o Anticorpos. • Complicações o Infecção bacteriana secundária / Encefalite / Sd. Reye / Pneumonia viral / Neuralgia pós-herpética

Varicela • Tratamento: o Geralmente de suporte. o Indicação de Aciclovir (anticorpo específico): o > 13 anos – melhor se primeiras 24 h; o < 12 meses; o Uso de corticoide ou AAS*; o Segundo caso na família. o EV se: imunocomprometido disseminada. ou gestante com doença

Varicela • Prevenção o Primária: vacinação o Pós-exposição o Hígido: vacina de bloqueio até 72 h o CI à vacina: imunoglobulina humana antivírus varicela zóster (VZIG) até 96 h

Mão-Pé-Boca • Etiologia: Coxsackievírus A 16 ou Enterovírus 71; • Transmissão: respiratória + fecal-oral; • Período de incubação: 3 a 6 dias.

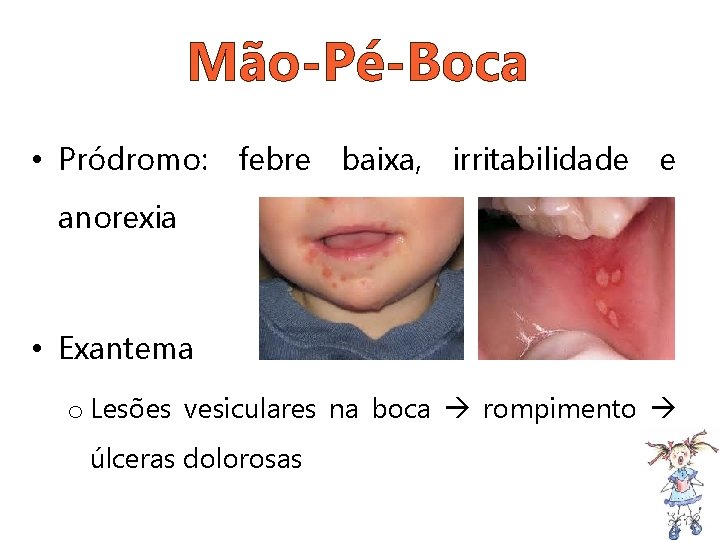
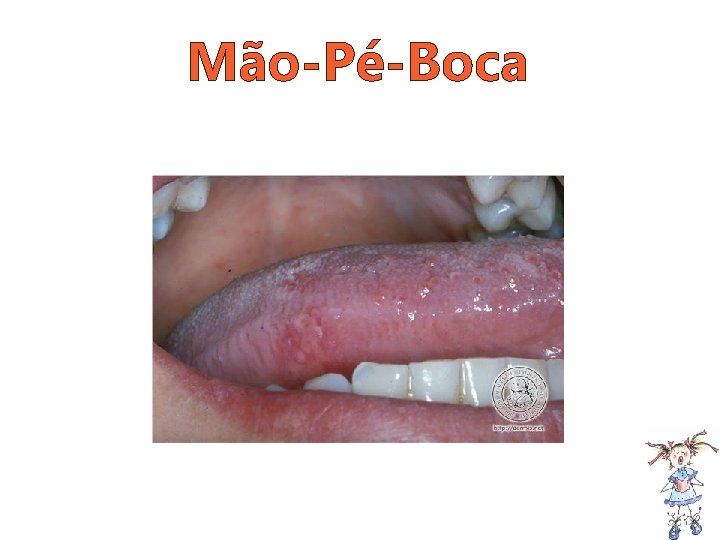
Mão-Pé-Boca • Pródromo: febre baixa, irritabilidade e anorexia • Exantema o Lesões vesiculares na boca rompimento úlceras dolorosas

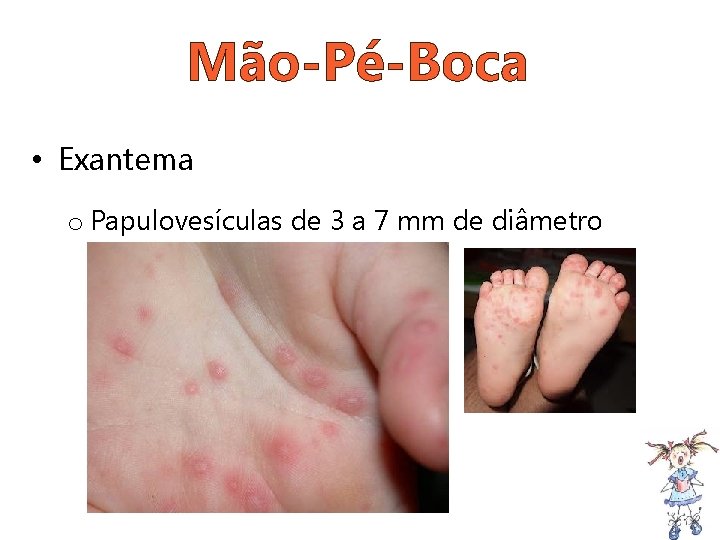
Mão-Pé-Boca • Exantema o Papulovesículas de 3 a 7 mm de diâmetro

Mão-Pé-Boca

Mão-Pé-Boca • Diagnóstico: clínico; • Tratamento: sintomáticos; • Prevenção: cuidados higiênicos.

Caso Clínico 1 • D. A. H. O. S, 9 anos, masculino. • Compareceu ao posto de saúde apresentando exantema e febre baixa. Durante a anamnese a mãe relatou que inicialmente as manchas avermelhadas estavam localizadas nas bochechas, se estendendo após 2 dias para membros e tronco, passando a apresentar aspecto rendilhado. O exantema durou cerca de uma semana e desapareceu. Há três dias houve reaparecimento das machas após um trauma psicológico.

Caso Clínico 1 • D. A. H. O. S, 9 anos, masculino. • Compareceu ao posto de saúde apresentando exantema e febre baixa. Durante a anamnese a mãe relatou que inicialmente as manchas avermelhadas estavam localizadas nas bochechas, se estendendo após 2 dias para membros e tronco, passando a apresentar aspecto rendilhado. O exantema durou cerca de uma semana e desapareceu. Há três dias houve reaparecimento das machas após um trauma psicológico.

Caso Clínico 1 • Hipótese Diagnóstica: • Agente etiológico: • Tratamento:

Caso Clínico 1 • Hipótese Diagnóstica: Eritema Infeccioso; • Agente etiológico: Parvovírus B 19; • Tratamento: suporte.

Caso Clínico 2 • B. X. B, feminino, 4 anos • Apresenta dor de garganta e febre baixa há quatro dias, foi levada ao médico por causa do aparecimento, há 48 horas, de uma erupção discreta, eritematosa, maculopapular e não coalescente na face que se espalhou para tronco e membros (progressão centrífuga e crânio-caudal). Ao exame físico, foi notado aumento dos linfonodos retroauriculares, cervicais posteriores e occipitais, discretamente dolorosos.

Caso Clínico 2 • B. X. B, feminino, 4 anos • Apresenta dor de garganta e febre baixa há quatro dias, foi levada ao médico por causa do aparecimento, há 48 horas, de uma erupção discreta, eritematosa, maculopapular e não coalescente na face que se espalhou para tronco e membros (progressão centrífuga e crânio-caudal). Ao exame físico, foi notado aumento dos linfonodos retroauriculares, cervicais posteriores e occipitais, discretamente dolorosos.

Caso Clínico 2 • Hipótese Diagnóstica: • Teste diagnóstico: • Tratamento:

Caso Clínico 2 • Hipótese Diagnóstica: Rubéola; • Teste diagnóstico: Ig. M específico; • Tratamento: suporte.

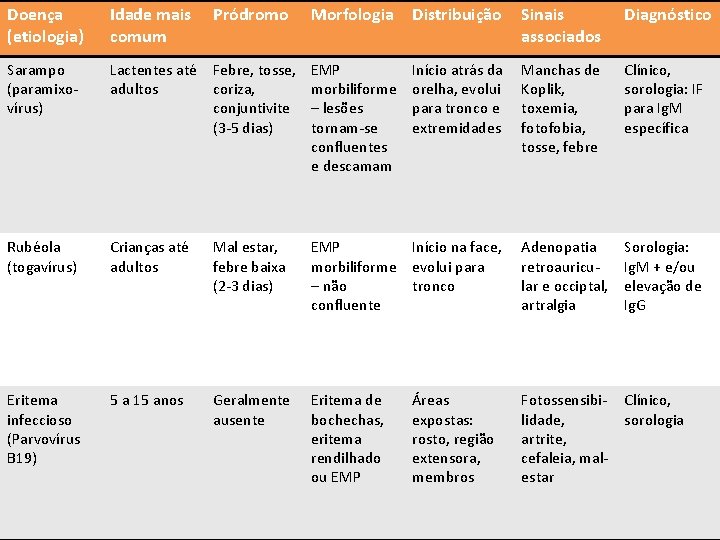
Doença (etiologia) Idade mais comum Pródromo Morfologia Sarampo (paramixovírus) Lactentes até Febre, tosse, adultos coriza, conjuntivite (3 -5 dias) EMP morbiliforme – lesões tornam-se confluentes e descamam Rubéola (togavírus) Crianças até adultos Mal estar, febre baixa (2 -3 dias) Eritema infeccioso (Parvovírus B 19) 5 a 15 anos Geralmente ausente Distribuição Sinais associados Diagnóstico Manchas de Koplik, toxemia, fotofobia, tosse, febre Clínico, sorologia: IF para Ig. M específica EMP Início na face, morbiliforme evolui para – não tronco confluente Adenopatia retroauricular e occiptal, artralgia Sorologia: Ig. M + e/ou elevação de Ig. G Eritema de bochechas, eritema rendilhado ou EMP Fotossensibilidade, artrite, cefaleia, malestar Clínico, sorologia Diagnóstico Diferencial Início atrás da orelha, evolui para tronco e extremidades Áreas expostas: rosto, região extensora, membros

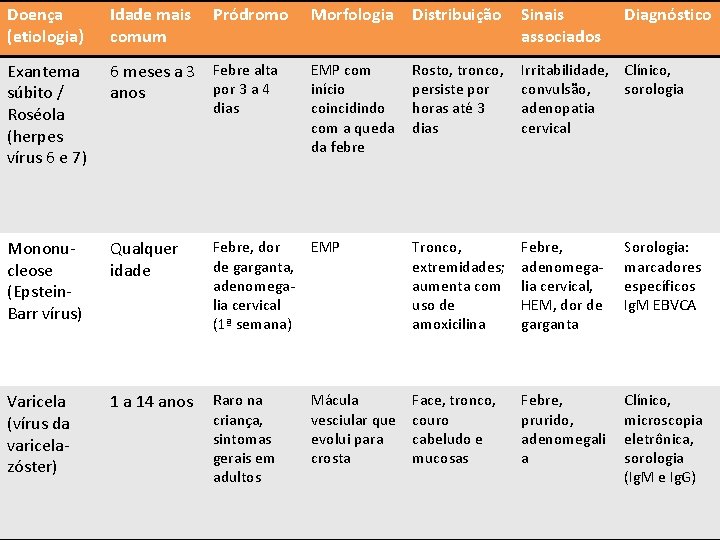
Doença (etiologia) Idade mais comum Pródromo Morfologia Distribuição Sinais associados Diagnóstico Exantema súbito / Roséola (herpes vírus 6 e 7) 6 meses a 3 Febre alta por 3 a 4 anos EMP com início coincidindo com a queda da febre Rosto, tronco, persiste por horas até 3 dias Irritabilidade, Clínico, convulsão, sorologia adenopatia cervical Mononucleose (Epstein. Barr vírus) Qualquer idade Febre, dor de garganta, adenomegalia cervical (1ª semana) EMP Tronco, extremidades; aumenta com uso de amoxicilina Febre, adenomegalia cervical, HEM, dor de garganta Sorologia: marcadores específicos Ig. M EBVCA Varicela (vírus da varicelazóster) 1 a 14 anos Raro na criança, sintomas gerais em adultos Mácula vesciular que evolui para crosta Face, tronco, couro cabeludo e mucosas Febre, prurido, adenomegali a Clínico, microscopia eletrônica, sorologia (Ig. M e Ig. G) Diagnóstico Diferencial dias

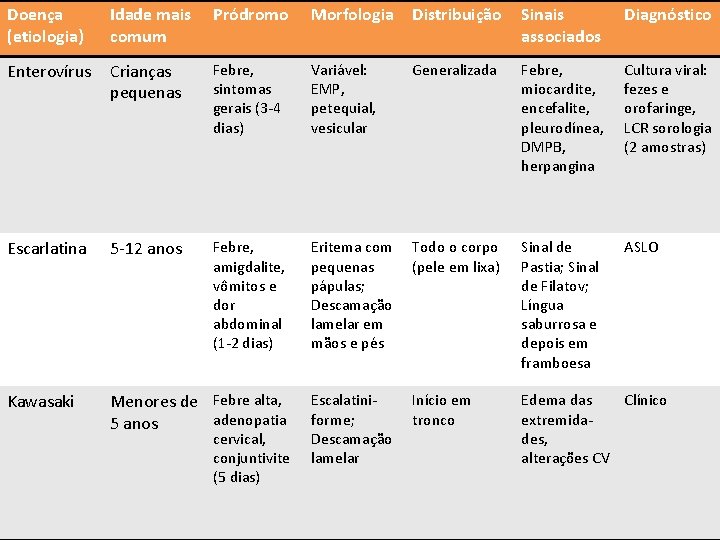
Doença (etiologia) Idade mais comum Pródromo Morfologia Enterovírus Crianças pequenas Febre, sintomas gerais (3 -4 dias) Variável: EMP, petequial, vesicular Escarlatina 5 -12 anos Febre, amigdalite, vômitos e dor abdominal (1 -2 dias) Kawasaki Menores de Febre alta, adenopatia 5 anos Distribuição Sinais associados Diagnóstico Generalizada Febre, miocardite, encefalite, pleurodínea, DMPB, herpangina Cultura viral: fezes e orofaringe, LCR sorologia (2 amostras) Eritema com pequenas pápulas; Descamação lamelar em mãos e pés Todo o corpo (pele em lixa) Sinal de Pastia; Sinal de Filatov; Língua saburrosa e depois em framboesa ASLO Escalatiniforme; Descamação lamelar Início em tronco Edema das Clínico extremidades, alterações CV Diagnóstico Diferencial cervical, conjuntivite (5 dias)

Referências Bibliográficas • BRASIL. Sociedade Brasileira de Pediatria. Manual Prático de Atendimento em Consultório e Ambulatório de Pediatria. São Paulo, 2006. • CASTRO, P. A. ; URBANO, L. M. F. ; COSTA, I. M. C. Doença de Kawasaki. Anais Brasileiros de Dermatologia, v. 84, n. 4, p. 317 -31, 2009. • KLIEGMAN, Robert M. (Coord. ). Nelson: tratado de pediatria. 18. ed. Rio de Janeiro, RJ: Guanabara Koogan, c 2009. • MARQUES, H. H. S. ou Marques, H. H. ou De Souza Marques, H. H. ou Marques, H. ou de Sousa Marques, H. H. ; SAKANE, P. T. . Viroses Exantemáticas. In: Lopez FA; Campor Júnior D. (Org. ). Tratado de Pediatria: Sociedade Brasileira de Pediatri. Barueri: Manole, 2007, v. , p. 977 -982. • SUCUPIRA, A. C. S. L. Pediatria em Consultório. 5ª Edição. São Paulo: Sarivier, 2010. 1028 p.

Obrigada