Chirurgia della Mammella Richiami di Anatomia Fascia toracica











































































































- Slides: 127

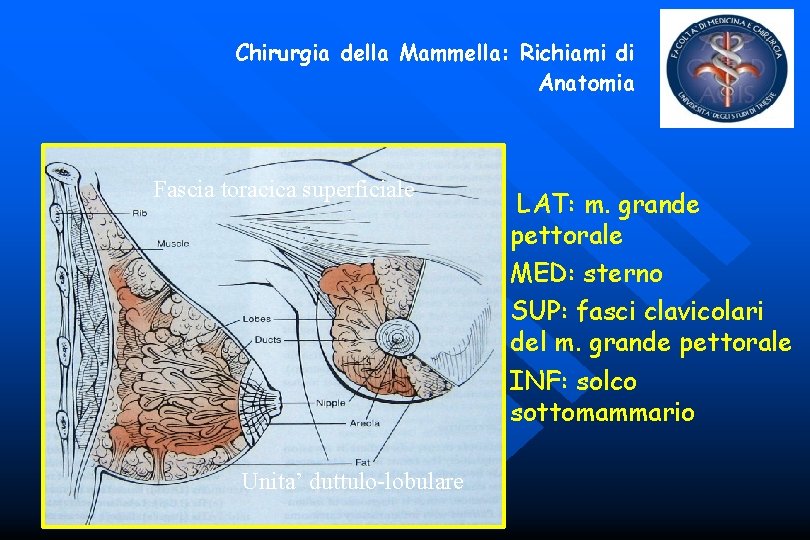
Chirurgia della Mammella: Richiami di Anatomia Fascia toracica superficiale Unita’ duttulo-lobulare LAT: m. grande pettorale MED: sterno SUP: fasci clavicolari del m. grande pettorale INF: solco sottomammario

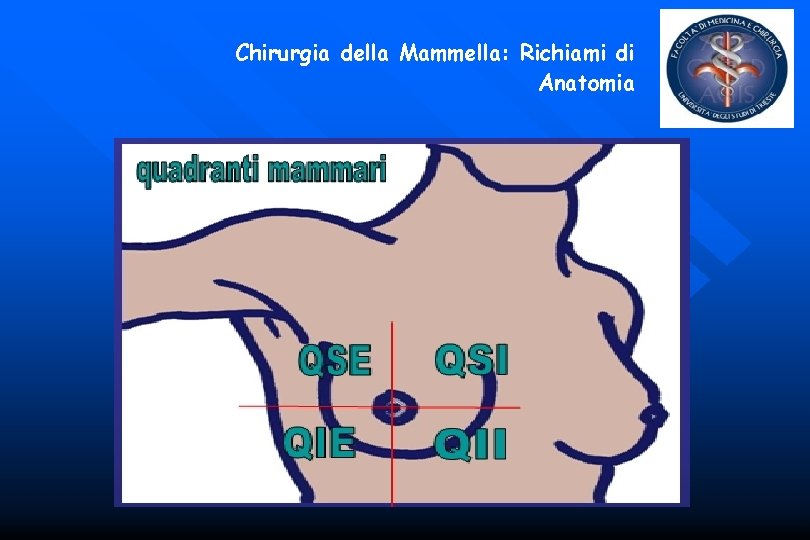
Patologia della mammella Esame obiettivo • Ispezione • Palpazione

Chirurgia della Mammella: Richiami di Anatomia



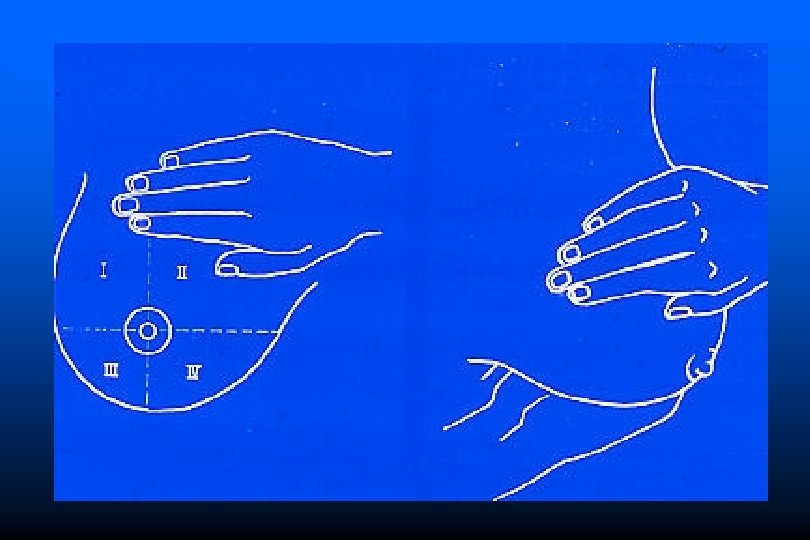
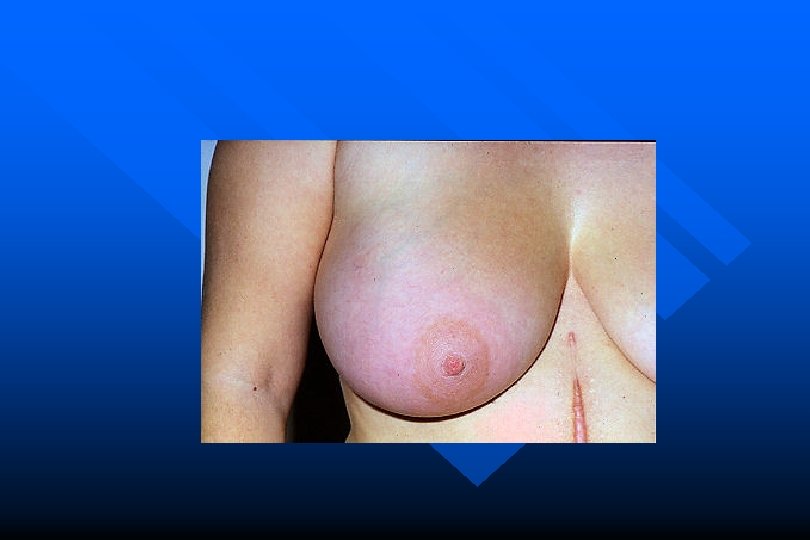
Esame obiettivo della mammella Ispezione • • forma-volume profilo-superficie cutanea: infossamento, eritema, edema, infiltrazione cutanea, ulcerazione • areola e capezzolo: introflessione, retrazione, deviazione, ulcerazione o eczema

Esame obiettivo della mammella Palpazione • caratteristiche nodulo: • • dimensioni forma contorni superficie consistenza (durolignea, molle, teso-elastica) mobilità dolorabilità termotatto • secrezioni del capezzolo • stazioni lfn locoregionali (ascella, sopraclaveari)

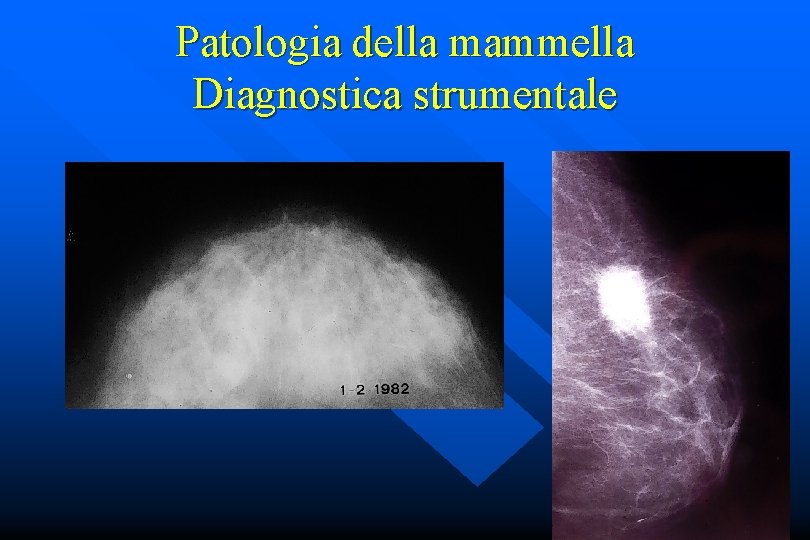
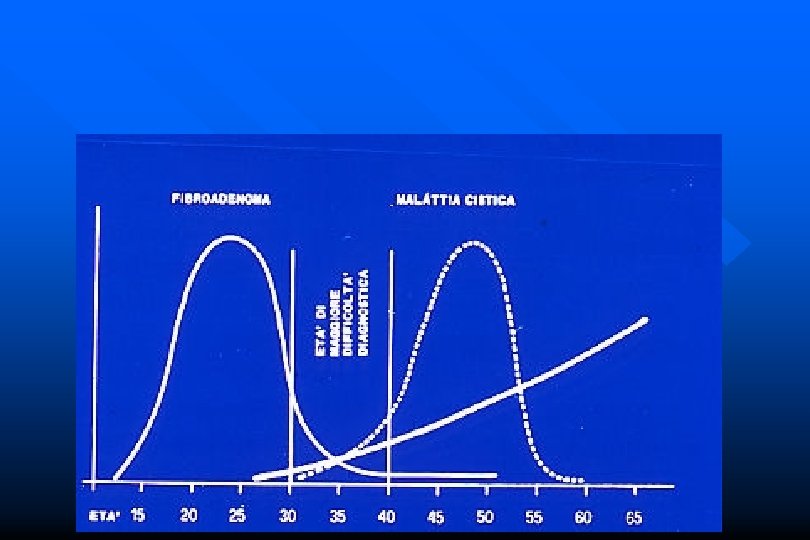
Patologia della mammella Diagnostica strumentale • Mx • opacità, microcalcificazioni • ! età • Stereotassi • TOMOSINTESI

Patologia della mammella Diagnostica strumentale

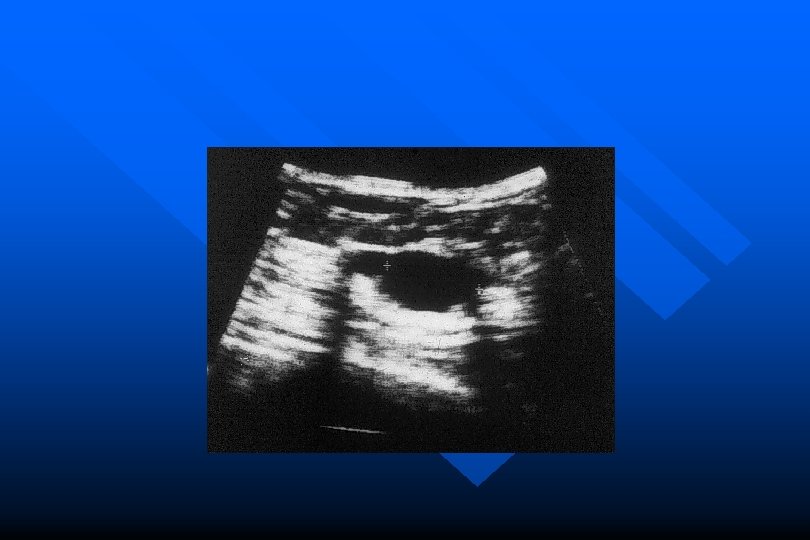
Patologia della mammella Diagnostica strumentale • Ecografia • ecostruttura • Agoaspirazione/trucut • complementare alla clinica ed alla Mx


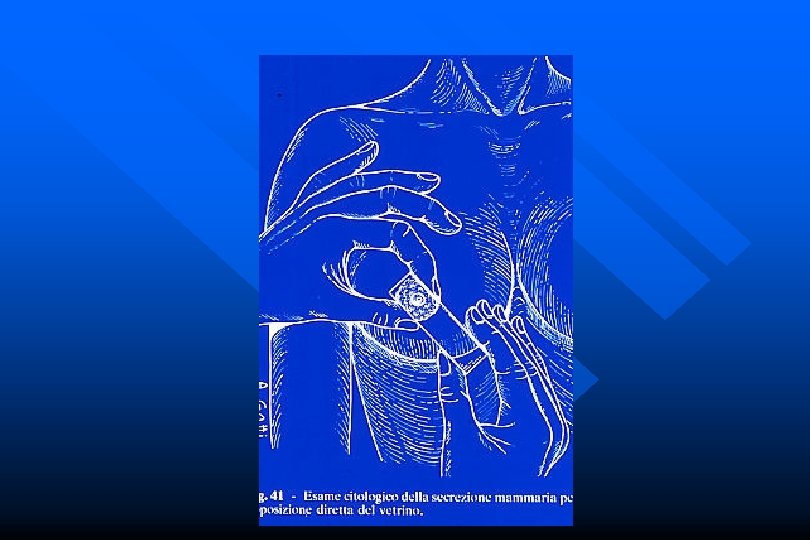
Patologia della mammella Diagnostica strumentale • citologia • secrezione dal capezzolo • lesioni erosive del capezzolo • tumefazioni solide

Patologia della mammella Diagnostica strumentale • microistologia • Definizione neoplasia • Comportamento biologico neoplasia

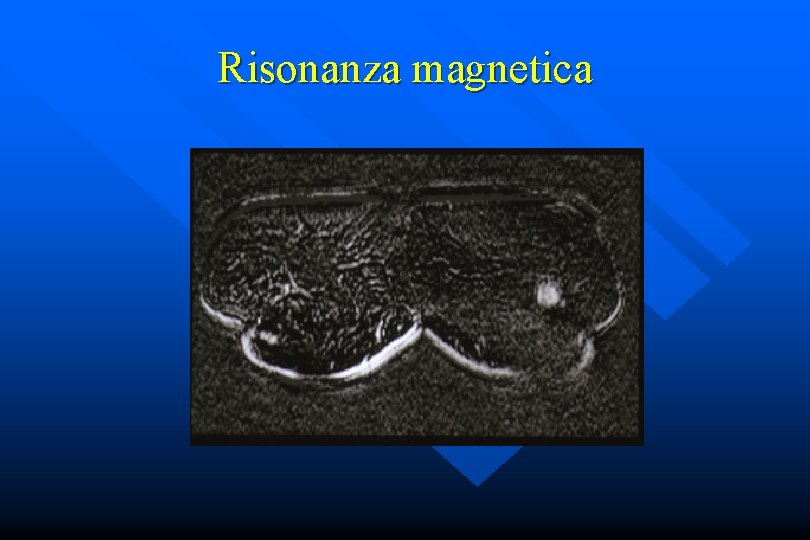
Risonanza magnetica

Patologia della mammella • • Malformativa Infiammatoria Displastica Neoplastica • • Benigna Maligna

Mammella: sviluppo • Puberta’ … gravidanza e allattamento: completa maturazione … sintesi e secrezione latte • Involuzione post-allattamento e menopausa • Elementi epiteliali (unita’ dutto-lobulare) e stromali

Mammella: sviluppo • Attivita’ proliferativa lobuli e cellule RE e RP + • > nullipare (lobuli tipo 1 indifferenziati) • < parita’ (lobuli tipo 1 in fase di regressione)

Anomalie di sviluppo prenatali • Ipoplasia - Amazia • Assenza tessuto mammario in presenza di CAC • Amastia o atelia • Uni o bil. • Sindrome di Poland (assenza m. pettorali) • < flusso succlavia dutante sviluppo fetale precoce

Anomalie di sviluppo prenatali • POLIMASTIA e POLITELIA • “cresta lattea” (p. e. regione ascellare) • ! montata lattea • Sedi di processi infiammatori, neoplasie

Anomalie di sviluppo postnatali • Micromastia • Insufficienza ovarica primitiva o secondaria (ipotiroidismo) • Macromastia • Infantile (tu ovaio) • Puberale (bil. , ipertrofia connettivo peri unita’ duttolobulare • Gravidica (prolifer. epitelio e connettivo con dissociazione fibrille per accumulo liquido interstiziale)

Anomalie di sviluppo postnatali • Macromastia (puberale e gravidica) • Attivita’ ormonale ESTRADIOLO e progesterone (ovaio e placenta) • Alterazioni connettivo da iperstimolazione estrogeni

Anomalie del capezzolo • appiattimento o introflessione • suzione meccanica

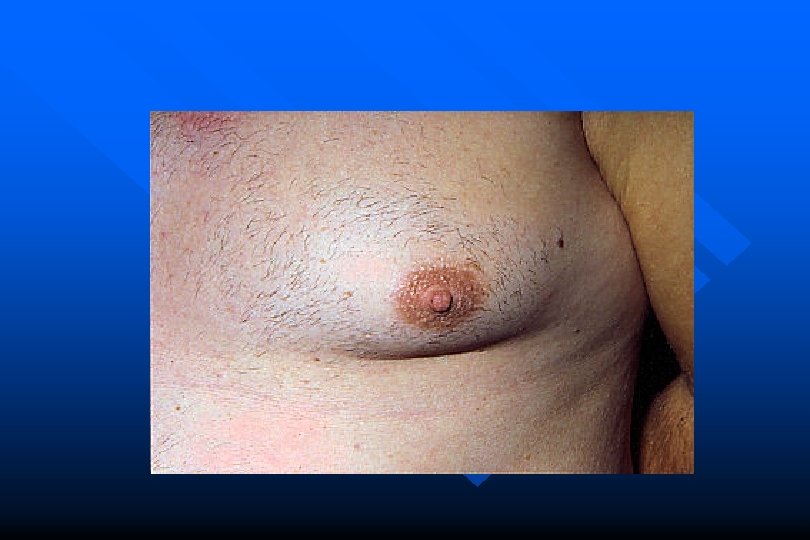
Ginecomastia • Aumento di volume della ghiandola mammaria maschile mono o bilaterale • PSEUDOginecomastia o falsa (adipe) • vera (sviluppo ghiandola)

Ginecomastia vera • Proliferazione • tessuto ghiandolare (proliferaz. intraduttale) • ipertrofia stroma periduttale, edema interstiziale • Patogenesi • PRIMARIA o IDIOPATICA • Squilibrio ormonale (< androgeni/=estrogeni) • > sensibilita’ gh. mammaria agli estrogeni (gonadi, corteccia surrene)

Ginecomastia vera • Patogenesi • SECONDARIA • • Somministrazione estrogeni (k prostata) Tumori testicolo Tumori corticosurrenalici (rari ad az. Femminil. ) Cirrosi epatica (! Scompenso funzionale fegato ES metaboliti inattivi) • Da farmaci (digitale, spironolattone)

Ginecomastia • DD cancro (forme senili) • rimozione causa • ginecomastie • neonatali primitive, a risoluzione spontanea entro il 4° mese • Puberali (16 -17 aa) • Senili (< testosterone)


Mastite • Processo infiammatorio della ghiandola mammaria • • Dei neonati Puberali Puerperali Non puerperali

Mastite • Dei neonati • Ormoni di origine materna in circolo, regressione spontanea • Puberali • Tu dolorosa e secrezione sierosa

Mastite puerperale • < 10% donne che allattano (primipare, > lesioni capezzolo) • Stafilococco aureo , (!MRSA) via ascendente e successiva moltiplicazione nel latte • Tumefazione dolente, iperemica, ev. secrezione purulenta commista a latte ® ev. ascessualizzazione (anche multipli) • Segni generali • DD: ascesso, ingorgo, galattocele, ca infiammatorio

Mastite puerperale Terapia • svuotare la mammella (! latte come terreno di cultura) ® non sospendere l’allattamento oppure tiralatte • ev. agospirazione per ATB • FANS, Terapia antibiotica • ev. incisione ascesso

Mastite non puerperale • periduttale su un quadro di ectasia duttale retroareolare • ! Fumo … danno dotti retroareolari … necrosi e infezione • da infezione ematogena o da contaminazione cutanea • cronica


Mastite non puerperale • Forme acute • Forme fruste, più frequenti, recidivanti, resistenti alla terapia medica

Mastite non puerperale • Mastite plasmacellulare • Flogosi asettica, ristagno nei dotti, secrezione • Connettivo interstiziale infiltrato da linfociti e plasmacellule, ectasia duttale

Mastite non puerperale • Mastite cronica areolare recidivante • Periareolare, tendenza alla fistolizzazione • Dilatazione dotto, metaplasia e desquamazione intraduttale, fl. Infez, fistola. . . Ad evitare recidiva duttogalattoforectomia

Galattocele RACCOLTA DI LATTE ALL’INTERNO DI UNO DEI DOTTI GALATTOFORI SECONDARIO A OSTACOLATO DEFLUSSO

Galattocele • Parete priva di rivestimento epiteliale, connettivo con infiltrato infiammatorio, residui ghiandolari, germi • In allattamento, lento sviluppo, non dolente, rara fluttuazione e secrezione latte • Drenaggio ecoguidato

Displasia fibro-cistica (displasia mammaria benigna, mastopatia fibrocistica) • affezione più frequente in età fertile • alterazioni della componente epiteliale e connettivale sia di tipo proliferativo che degenerativo

Lesioni mammarie benigne • Non proliferative (65%) • RR 1, 2 -1, 4 X • Proliferative senza atipia (30%) • RR 1, 7 -2, 1 X • Proliferative con atipia (5 -8%) • RR 4 X

Lesioni mammarie non proliferative • Cisti • Iperplasia epiteliale • Metaplasia apocrine • Non associate ad aumentato rischio ca

Cisti mammarie semplici • Dall’unita’ dutto-lobulare • Tu duroelastica, mobile sui piani superficiali circondata da ghiandola normale, contenuto liquido sieroso, limpido con parete sottile (epitelio cubico) • DD tu benigni (Mx, eco, cito)

Lesioni proliferative senza atipia • • • Iperplasia duttale* Papilloma intraduttale Adenosi sclerosante Radial scar Fibroadenoma • * rischio ca 1, 5 rispetto pop. generale

Lesioni proliferative senza atipia • Iperplasia duttale: • Riscontro incidentale, aumentato n^ cell. endoduttali benigne • No treatment • Adenosi sclerosante • • • Lesione lobulare con aumentato tessuto fibroso Tumefazione No treatment

Lesioni proliferative senza atipia • Radial scar (lesione sclerosante complessa) • • Riscontro incidentale Mx ! DD ca (Mx) Core fibroelastico con dotti e lobuli disposti a raggiera Core biopsy …. Chirurgia?

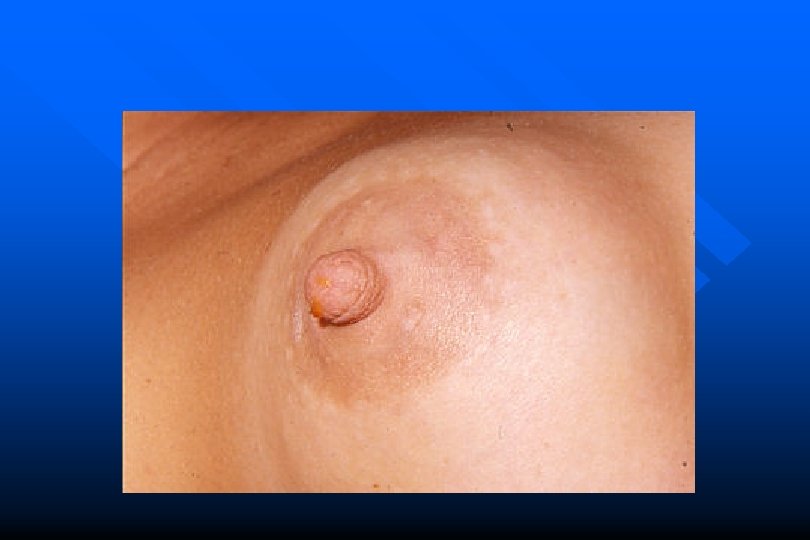
Papilloma intraduttale • 10% tu benigni, 45 -50 aa • all’interno di un dotto galattoforo retroareolare, unico o multiplo (1 cm) • Isto: formazioni fibroepiteliali con asse stromale vascolarizzato, (atipia, CDIS) • Papillomatosi • Papilloma intracistico

Papilloma intraduttale • Secrezione sierosa, siero-ematica, ematica • Anche intermittente, spontanea o provocata • E. O. : negativo (rara tumefazione periareolare)


Papilloma intraduttale • ! DD k • Mx, Eco, cito • secreto (S 3) • C 3


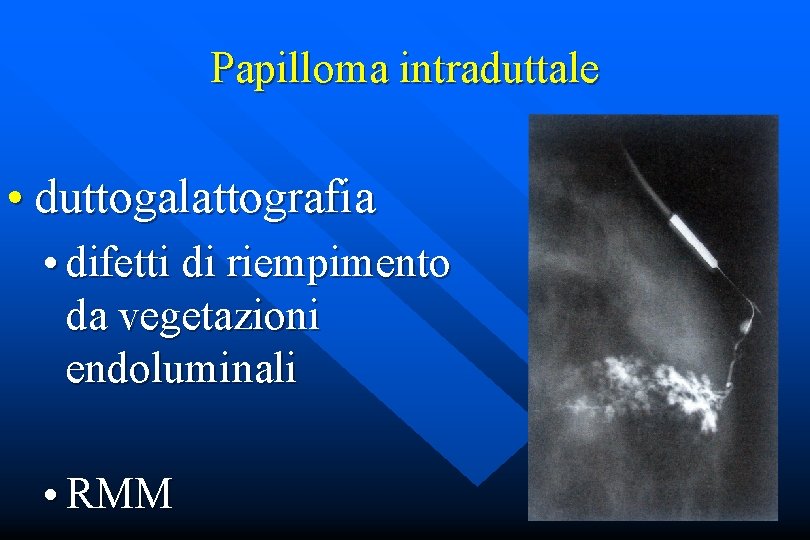
Papilloma intraduttale • duttogalattografia • difetti di riempimento da vegetazioni endoluminali • RMM

Papilloma intraduttale • Terapia chirurgica • Sempre? • Duttogalattoforectomia • ! Recidiva

Incannulamento orifizio duttale secernente (ago bottonuto/agocannula + Blue di Metilene) Individuazione del sistema duttale patologico Escissione del parenchima ghiandolare in continuità con il sistema duttale individuato

Fibroadenoma • età giovanile (20 -30 aa) • Influenza ormonale • Persiste in eta’ fertile, > V in gravidanza, < V menopausa • nodulo unico o multiplo • dimensioni variabili, limiti netti, molto mobile, consistenza dura, capsulato

Fibroadenoma • Componente • • • capsula epiteliale (formazioni tubulari) connettivale (fibrociti) • Pericanalicolare (proliferaz. Epitel. e stromale) • Intracanalicolare • Crescita lenta • > V per componente gelatinosa e mixoide (tu fillode)

Fibroadenoma • Complesso (con cisti, adenosi sclerosante, calcificazioni) • Gigante se > 4 cm • Giovanile (10 -18 aa) > 10 cm

Fibrodenoma • diagnosi: clinica, ecografia, ev. cito (C 2, C 3) • ! Eta’ • non degenera mai • indicazione chirurgica se • > 3 cm • rapido accrescimento, • problemi di ordine estetico e psicologico

Lesioni proliferative atipiche • ADH: iperplasia duttale atipica Proliferazione epiteliale endoduttale • ALH: atipica lobulare • Endolobulare e talvolta anche endoduttale • Riscontro incidentale Mx • Microcalcificaz. , distorsioni • RR Ca 3. 5 – 5. 3 (> ALH) • FLAT atipia epiteliale

Iperplasia atipica • ALH (neo lobulare in situ) • SORVEGLIANZA • ADH • Escissione chirurgica • ! Strategia riduzione rischio • • Sorveglianza Mx/eco annuale (in funzione eta’ e densita’) Stop EP, TOS Stile di vita adeguato (prevenzione primaria TAM)

Lesioni benigne • addensamenti palpabili bilaterali (noduli confluenti, a placca) • > QSE, bilateralmente • mastodinia (premestruale) • Diagnosi strumentale • Eco/MX(cito/Core biopsy/VAB(B 3) • RMM

Tumori benigni • Lipoma • Necrosi adiposa (post trauma) • Amartoma • Ben circoscritta, elementi fibroghiandolari e adipe normali, capsulata

Tumori benigni Adenoma del capezzolo • Raro • Dai dotti collettori capezzolo • > V capezzolo, erosione (DD Paget)

Tumore filloide benigno • Tu fibroepiteliale (1%), 40 -45 aa • Ipercellularita’ componente stromale • pseudocapsula • ! Numero mitosi/campo (benigno, borderline, maligno) • Rapida crescita, dimensioni (DD) • Exeresi chirurgica con margini sani • ! RECIDIVA

Tumori maligni • Non epiteliali: • sarcoma (1 -2%) • angiosarcoma (primitivo/secondario) • linfoma • Epiteliali: carcinoma

Carcinoma della mammella • Piu’ frequente ca nella donna • (1: 8 -10) • Riduzione mortalita’

Carcinoma della mammella • in Italia (max NORD) • 55. 000 nuovi casi/anno (2018) • 10. 000 decessi/anno • R pop. Generale • Mammella 11% • Ovaio 1, 4%

Carcinoma della mammella • Sporadico • 65 -75% • Familiare • 15 -20% • Ereditario • 5 -10%

Carcinoma della mammella • La conoscenza di fattori di rischio ha impatto su impostazione di programmi • di prevenzione primaria e secondaria • rischio eredo-familiare

Carcinoma della mammella Storia naturale e prevenzione • fase preclinica • prevenzione secondaria: diagnosi precoce • Mx di screening (anticipa la diagnosi clinica di circa 2 anni, tra i 50 a 70 anni riduce la mortalità del 30 -40%)

Carcinoma della mammella Fattori di rischio • Età ++ • 65 -69 aa R X 17 rispetto 30 -34 aa • • • Popolazione occidentale ricca + Classe sociale agiata + Migrazione in paesi ricchi in età prepubere+


Fattori di rischio • • Menarca precoce, menopausa tardiva + nulliparità, prima gravidanza tardiva, mancato allattamento + Obesità + Pregressa radioterapia sul torace (LH)

Fattori di rischio • terapie ormonali per la menopausa + • Dopo 10 aa di assunzione R X 1, 3 • uso precoce e prolungato contracettivi orali: (10 anni) +? • STILI DI VITA: dieta ricca in grassi, povera di frutta e verdura, alcool +, ridotta o nulla attivita’ fisica …. PREVENZIONE PRIMARIA

Fattori di rischio • Densita’ mammaria • Iperplasia duttale atipica • Storia personale di ca mammella

Fattori di rischio • Familiarita’ • Ereditarieta’ • 5 -10% • Stratificazione rischio (moderato o elevato in base al n^ casi (3), eta’ insorgenza, associazione ca ovaio) • Mutaz. autosomico dominante BRCA 1 BRCA 2

• BRCA 1 (braccio lungo cromosoma 17) • Mammella 55 -85% • Ovaio 15 -45% • BRCA 2 (braccio lungo cromosoma 13) • Mammella 35 -85% (! Ca maschio) • Ovaio 10 -25% • !!! BRCA X

Carcinoma della mammella • • Invasivo (infiltrante) Non invasivo (non supera la M. B. ) • Duttale (CDIS) • Lobulare (Neoplasia lobulare)

Carcinoma della mammella • CDIS (DIN) • Non supera MB, non potenzialita’ meta • • 40 -50% nella casistiche di screening, microcalcificazioni Multifocale, multicentrico Puo’ coesistere con ca invasivo Grado basso, intermedio, alto • Crescita tumorale( papillare/micropapillare, cribriforma, solido o comedo) • solido: dilataz. dotto, accumulo detriti, microcalcific. , piu’ aggressivo

Carcinoma della mammella • CDIS (DIN) • Esatta estensione (crescita discontinua nel sistema duttale) • ! Multifocalita’ • 25% coesiste con ca infiltrante

Carcinoma della mammella • Carcinoma lobulare in situ (Neoplasia lobulare) • • Spesso reperto occasionale Menopausa 15% evolve in ca invasivo ! Indicatore di rischio per la mammella bilater. (R X 8) • (LIN 1, LIN 2, LIN 3)

Carcinoma della mammella • • CA duttale infiltrante (80%) 5% multifocale 10% multicentrico G 1 -3 T, ! Presenza componente CDIS RE/RP, HER 2, Ki 67 Invasione vascolare peritumorale, TIL (infiltr. linfociti T)

Carcinoma della mammella • CA lobulare infiltrante (20%) • Area > consistenza limiti sfumati (!) • Multicentrico • Midollare (1%) • Ottima prognosi • • • Papillare (1 -2%) Mucinoso Tubulare (1%) • G 1, ! DD con radial scar e adenosi sclerosante

Carcinoma della mammella • CA midollare • 1%, ottima prognosi, donne piu’giovani • Ca tubulare • Raro, buona prognosi • Ca mucinoso • Raro, donne piu’ anziane, bassa malignita’

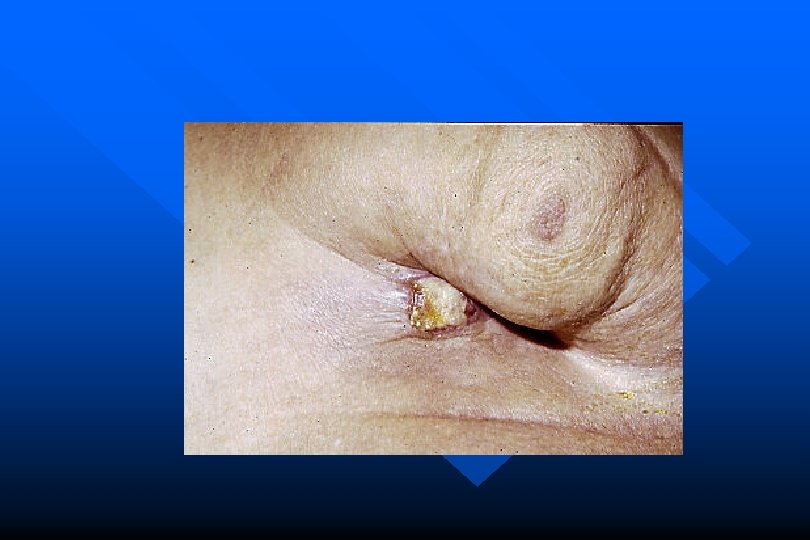
Malattia di PAGET • Eczema del capezzolo ed areola • Ev. tumefazione retroareolare • Ca duttale (dai dotti galattofori retroareolari) … epidermide capezzolo

Malattia di PAGET • A livello di CAC: cellule di Paget (grandi nuclei irregolari) • Proliferazioni epiteliali atipiche ca

Malattia di PAGET • Donna > 50 aa • CAC: eczema, iperemia, prurito evoluz. con alterazioni capezzolo

Mastite carcinomatosa • Duttale infiltrante • Aggressivo • Flogosi acuta linfangite neo a livello dermico

Carcinoma della mammella Forme rare • Mucoepidermoide • Adenoido-cistico • Apocrino • Buona prognosi

Carcinoma della mammella maschile • • • 1% età più avanzata tumefazione retroareolare storia naturale e prognosi più severa BRCA 2

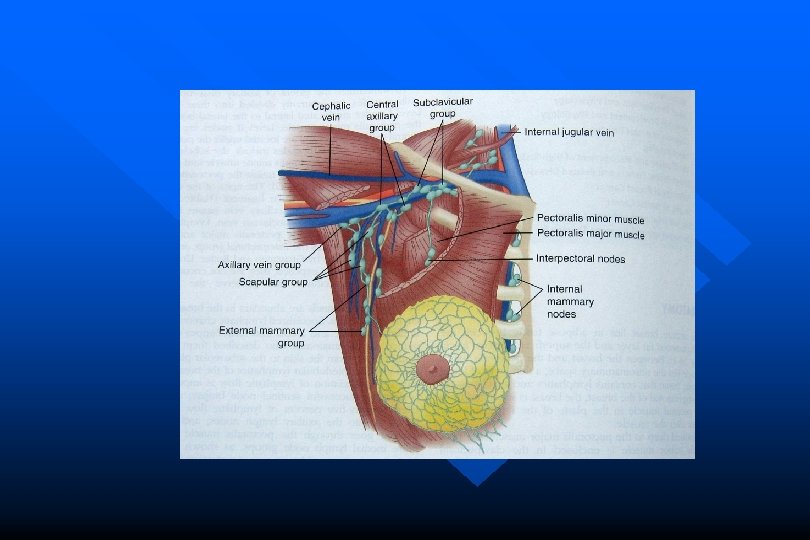
Carcinoma della mammella Vie di diffusione • per continuità • per contiguità • per via linfatica (lfn ascellari, sovraclaveari, catene mammarie interne)


Carcinoma della mammella Vie di diffusione • via ematica (metastasi epatiche, ossee, polmonari, cerebrali)

Carcinoma della mammella Stadiazione • Obiettivo: definire gruppi omogenei di pazienti sulla base dell’estensione della malattia a finalità prognostica • • sopravvivenza globale sopravvivenza libera da malattia recidive qualità di vita

Carcinoma della mammella Stadiazione • classificazione TNM • T • N • M tumore linfonodi metastasi

Carcinoma della mammella Stadiazione • Tx, T 0 • Tis • T 1 (<2 cm) (a, b, c) • T 2 (2 -5 cm) • T 3 (>5 cm) • T 4 (a, b, c, d)

• N Carcinoma della mammella Stadiazione • NX • N 0 • N 1 • p. N 1 mi: 0, 2 -2 mm • Macro: > 2 mm • ITC • N 2 • N 3

Carcinoma della mammella • N. B. : esiste una stretta correlazione tra diametro del tumore, invasione lfn e metastasi a distanza • Biologia ca (RE/RP/Her 2/Ki 67) • Luminal (A, B) • Her 2 ++ • Triple negative

Carcinoma della mammella • Recettori ormonali • RE/RP: caratterizzano ormonoresponsivita’ • RE: stimolano crescita dotti mammari, inducono sintesi RP (integrita’ funzionale sistema recettoriale) • Ruolo predittivo determinante (scelta terapia)

Carcinoma della mammella • HER 2/neu (c-erb. B 2) • Amplificazione protoncogene HER 2/neu (20 -30%) • Codifica per recettore proteico transmembrana per fattori di crescita • Ruolo nella regolazione, sopravvivenza e differenz. Cellulare • Numero di copie - iperespressione genica

Carcinoma della mammella • HER 2/neu (c-erb. B 2) • Prognostico e predittivo • Tu meno differenziati • Bersaglio terapeutico Ac monoclonale trastuzumab

Carcinoma della mammella • attivita’ proliferativa • • Bassa/alta ! Riproducibilita’ e standardizzazione Citofluorimetria (cellule in fase S) Marker di proliferazione cellulare (KI 67): ag nucleare presente nelle cellule proliferanti • +++ attiva proliferaz; - cellule quiescenti

Carcinoma della mammella • Biologia ca (RE/RP/Her 2/Ki 67) • Luminal • A: RE/RP alti, Ki 67 basso, Her 2 • B: RE alto/RP basso, Ki 67 >, Her 2 - • Her 2 ++ • RE/RP -, qq Ki 67 • Triple negative • RE/RP-, Ki 67 Alto, Her 2 -

Carcinoma della mammella • Patogenesi ormonale • Teoria iperestrogenica • E stimolo proliferaz. ep. gh. • Stimolo E eccessivo (? ); cofattore di crescita tu nell’indurre alterato stimolo epitelio (postmenopausa) • Teoria iperandrogenica • Eccesso androgeni (da eccessiva prod. ovarica? )

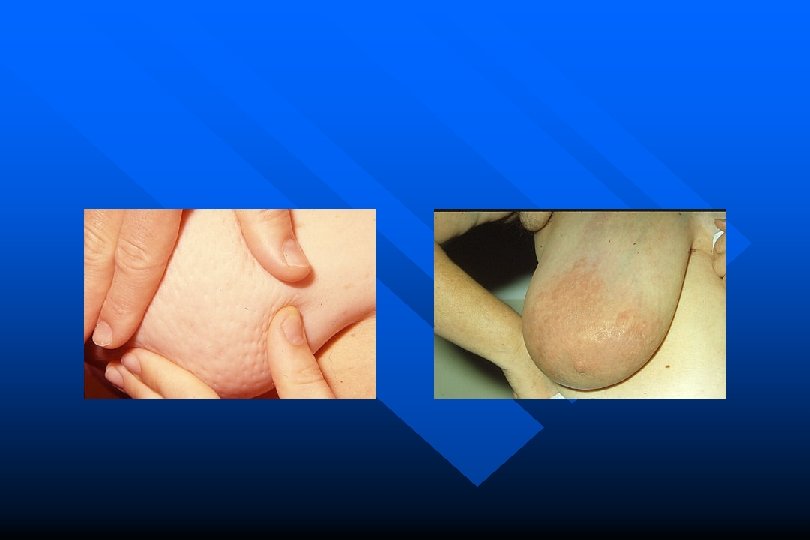
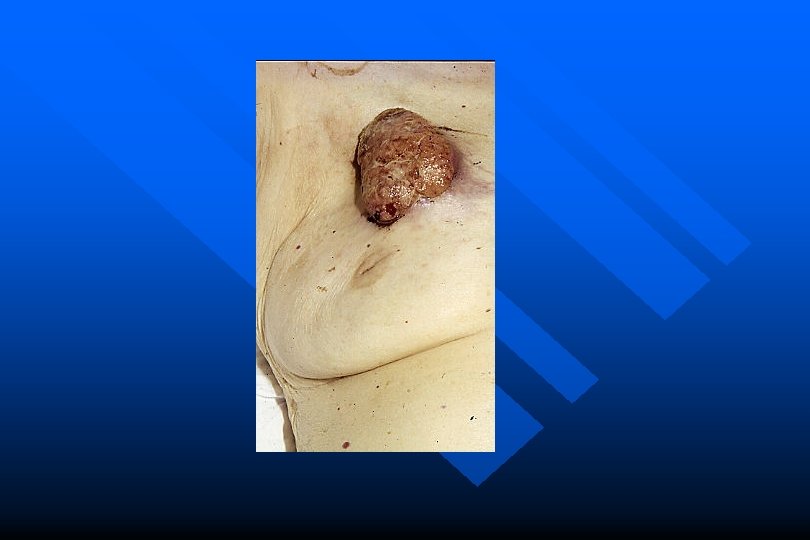
Carcinoma della mammella DIAGNOSI: Clinica + • tumefazione duro-lignea, non dolente, limiti irregolari, fissa sui piani superficiali e profondi • retrazione cutanea, buccia d’arancio, ev. ulcerazione, iperemia diffusa con edema (mastite carcinomatosa) • lfn (ascellari, sovraclaveari)







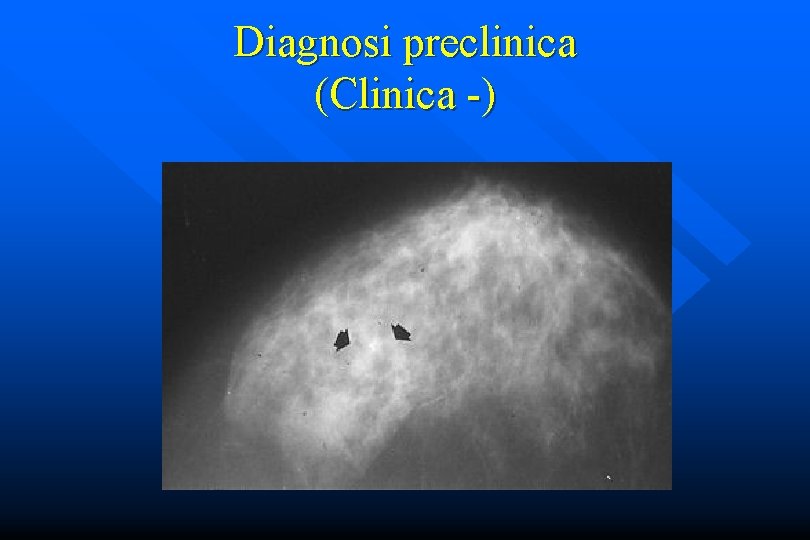
Diagnosi preclinica (Clinica -)

Carcinoma della mammella Diagnostica strumentale • Preclinica : • 1^ livello Mx • 2^ livello Eco, Cito, Trucut, RNM • Clinica: • 1^ e 2^ livello

Carcinoma della mammella Diagnostica strumentale • Mx (digitale): • ! Eta’ • Densita’ • Microcalcificazioni • STEREOTASSI • TOMOSINTESI

Carcinoma della mammella Diagnostica strumentale • Ecografia: • Complementare a Mx • Cito e trucut • Repere preoperatorio • Studio cavo ascellare + ev. cito

Carcinoma della mammella Diagnostica strumentale • RMM: • Staging • Indicazioni selezionate • Ca lobulare • Seni densi (? ) • ! Falsi positivi

Carcinoma della mammella Diagnostica strumentale • Citologia • C 1 -5 • Trucut • B 1 -5

Carcinoma della mammella Diagnostica strumentale • Rx Torace • Scintigrafia ossea • Ecografia epatica • TC toraco-addominale • (Pet. TC)

Carcinoma della mammella Diagnosi preclinica • Screening : • Mx • Due proiezioni • Doppia lettura • Biennale

Screening Mx • Su popolazione invitata • 49 -69 (74) aa • (45 -74 aa) • Non esame clinico • ! Riduzione mortalità • ! Ca intervallo • (! Overdiagnosis. . . Overtreatment) : % richiami


Carcinoma della mammella Terapia • Chirurgica: in funzione del • diametro tu • volume mammario • presenza di eventuali metastasi a distanza

Carcinoma della mammella Terapia • DA • Trattamento massimo tollerato • A • Minimo trattamento efficace • Umberto Veronesi

Carcinoma della mammella Terapia • Tu > 3 cm ® • mastectomia totale (asportazione ghiandola mammaria, conservazione m. grande pettorale, bls o linfoadenectomia ascellare) • + eventuale ricostruzione protesica (immediata o differita) • CHEMIO/ORMONOTERAPIA NEODIUVANTE

Carcinoma della mammella Terapia • Tu < 3 cm ® Interventi conservativi quadrantectomia + BLS + radioterapia (IORT o p. o. )

Carcinoma della mammella Terapia • Luminal A • Tamoxifene, inibitori aromatasi (blocca la stimolazione ormonale legandosi ai diversi tipi di recettori) • Luminal B • TAM + (cht)

Carcinoma della mammella Terapia • Her 2 + • Trastuzumab (ac monoclonale) + cht • Se RE/RP + : ormonoterapia • Triple negative • Chemioterapia

Carcinoma della mammella Sopravvivenza a 10 anni • < 2 cm, N 0 ® 90 % • > 5 cm, N+ ® 10 %