DIABETES MELLITUS Enfermedad producida por una alteracin del

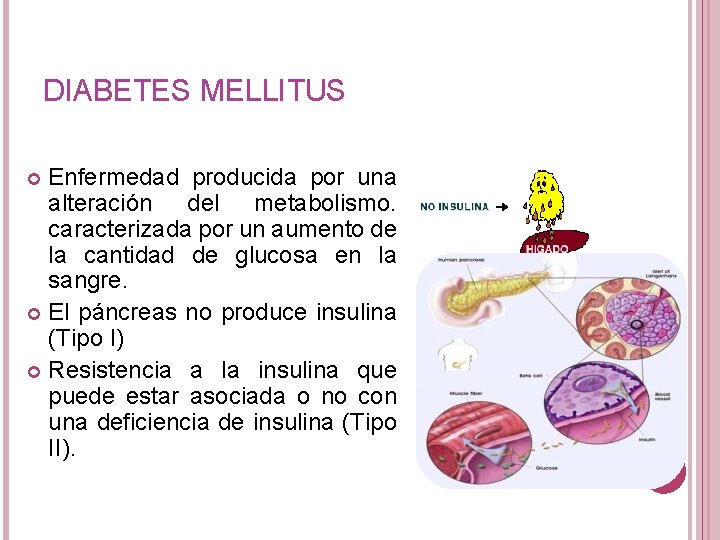
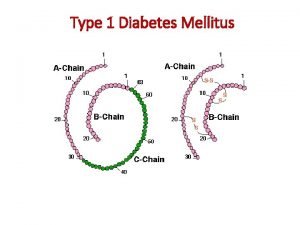
DIABETES MELLITUS Enfermedad producida por una alteración del metabolismo. caracterizada por un aumento de la cantidad de glucosa en la sangre. El páncreas no produce insulina (Tipo I) Resistencia a la insulina que puede estar asociada o no con una deficiencia de insulina (Tipo II).

INCIDENCIA La Organización Mundial de la Salud, el número de individuos con diabetes era 151 millones en 2000 y será 221 millones en 2010. Los diabéticos tipo 1 tienen una probabilidad de 20 a 30 % y los de tipo 2 del 70 -80 % desarrollar ND.

INCIDENCIA Las razones del incremento podrían estar en los cambios alimentarios y en el envejecimiento de la población. Las personas con mayor riesgo de adquirir la enfermedad son aquéllas con antecedentes familiares, obesos, mayores de 45 años, personas con intolerancia a la glucosa, hipertensos, hipercolesterolémicos y/o hipertrigliceridémicos.
DEFINICIÓN Complicación microvascular de la DM, tanto de la de tipo 1 como de la de tipo 2. Albuminuria persistente (> 300 mg/24 h) en un paciente diabético en ausencia de otros datos clínicos y de laboratorio de enfermedad renal o del tracto urinario que evoluciona a la insuficiencia renal progresiva. Excreción de proteínas enteras por la orina de 500 miligramos en un día.
NEFROPATÍA DIABÉTICA Incluye todas las manifestaciones renales secundarias a la Diabetes Mellitus. Se reserva para la afección glomerular y arteriolar. El daño que el exceso de glucosa en sangre causa a las nefronas.

NEFROPATIA DIABETICA La (ND) es una de las complicaciones más graves DM. Hipertensión arterial y disminución de la función renal. Es una causa frecuente de IRCT y de entrada en un programa de tratamiento sustitutivo renal.

EPIDEMIOLOGIA La prevalencia global de nefropatía diabética es del 25 -45% en ambos tipos de diabetes. En la DM tipo 2, el intervalo de prevalencia es mucho más amplio, probablemente, expresión de las diferencias étnicas de una enfermedad con una importante base genética en su patogenia, y de la dificultad en establecer el inicio de la DM tipo 2. La población caucasiana, la prevalencia de enfermedad renal progresiva es algo inferior en la DM tipo 2 respecto a la tipo 1.

MOGENSEN Estadio I: Hiperfunción e hipertrofia. v Estadio II: Lesiones glomerulares sin enfermedad clínica. v Estadio III: Nefropatía incipiente. v Estadio IV: Nefropatía diabética manifiesta v Estadio V: Uremia. Nefropatía terminal. v
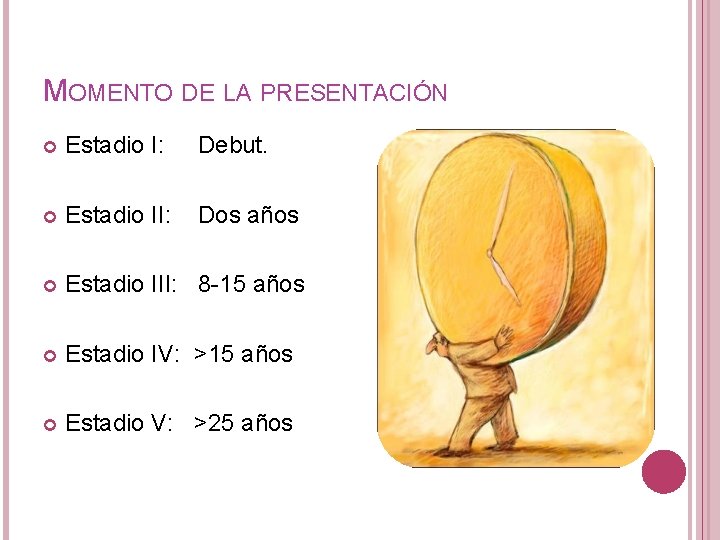
MOMENTO DE LA PRESENTACIÓN Estadio I: Debut. Estadio II: Dos años Estadio III: 8 -15 años Estadio IV: >15 años Estadio V: >25 años

FACTORES DE RIESGO Hiperglucemia * Hipertensión arterial junto con * favorecen la hiperfiltración Microalbuminuria Tabaquismo 3 -4 microalbuminuria efecto nocivo sobre la hemodinámica renal y la excreción de proteínas Obesidad peor control de HTA, glucemia y elevación de lípidos Susceptibilidad genética Hiperfiltración glomerular. Favorece la esclerosis, atrofia y fibrosis de túbulos, membranas y capilares. Tiempo de evolución de la diabetes. 50% pacientes después de 20 años de comienzo. Incremento en la actividad de prorrenina plasmática
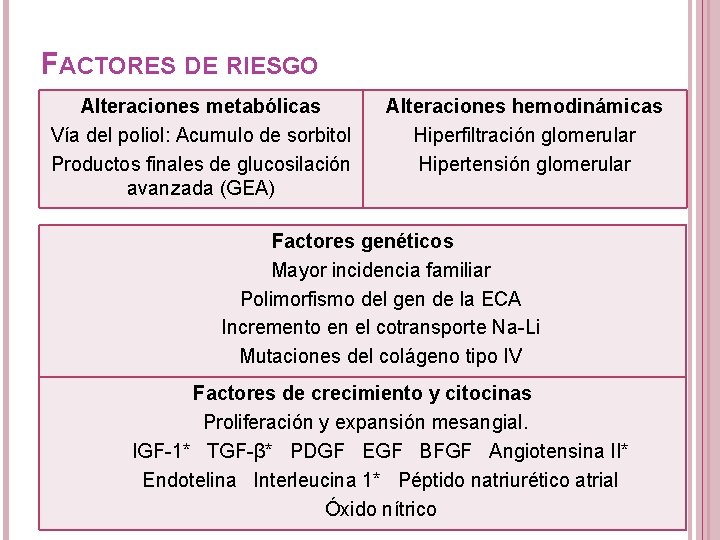
FACTORES DE RIESGO Alteraciones metabólicas Vía del poliol: Acumulo de sorbitol Productos finales de glucosilación avanzada (GEA) Alteraciones hemodinámicas Hiperfiltración glomerular Hipertensión glomerular Factores genéticos Mayor incidencia familiar Polimorfismo del gen de la ECA Incremento en el cotransporte Na-Li Mutaciones del colágeno tipo IV Factores de crecimiento y citocinas Proliferación y expansión mesangial. IGF-1* TGF-β* PDGF EGF BFGF Angiotensina II* Endotelina Interleucina 1* Péptido natriurético atrial Óxido nítrico

ALTERACIONES METABÓLICAS La hiperglucemia contribuye claramente al desarrollo de complicaciones microvasculares. • En el glomérulo altera la estructura y funcionalidad de las células endoteliales favoreciendo el engrosamiento de la membrana basal glomerular y la vasoconstricción. Las células mesangiales, aumenta la síntesis de matriz extracelular y disminuyen su respuesta ante vasoconstrictores como la angiotensina II.

ACUMULO DE PRODUCTOS (GEA) Se incrementan en los pacientes diabéticos, especialmente, en aquellos con insuficiencia renal, ya que su exceso se excreta por la orina. Este proceso conlleva la acumulación tisular de productos finales de glucosilación avanzada, junto al colágeno tisular, que actuando a través de receptores específicos (GEA-R), contribuyen a la aparición de complicaciones microvasculares de la diabetes, por tres mecanismos:

ACUMULO DE PRODUCTOS (GEA Alterando la vía de transducción de señal de la matriz extracelular, y promoviendo la aparición de defectos selectivos en la pared capilar. Alterando la síntesis de citocinas, hormonas y radicales libres a través de receptores específicos para estos productos. Alterando la función de algunas proteínas tisulares a través de la glucosilación de vías metabólicas intracelulares intermedias.

EFECTOS TÓXICOS DE (GEA) Favorecen el incremento en las proteínas de la matriz extracelular y el colágeno tipo IV, lo que contribuye a la expansión mesangial y a la hipertrofia glomerular. Disminuyen la adhesión celular y la replicación de las células endoteliales. Favorecen la vasoconstricción y el crecimiento de las células mesangiales. Favorecen el atrapamiento de proteínas y lípidos con la consiguiente expansión mesangial. Incrementan la permeabilidad vascular y son factores quimiotácticos, lo que favorece la infiltración de células mononucleares Estimulan la proliferación celular. Glucosilan las LDL, que no son reconocidas por sus receptores, contribuyendo a la aterosclerosis acelerada característica de la nefropatía diabética. Disminuyen la síntesis de óxido nítrico

VÍA DEL POLIOL El exceso de glucosa se metaboliza por el riñón formando sorbitol a través del ciclo de los polioles con ayuda de la enzima aldolasa reductasa. El acúmulo intracelular de sorbitol aumenta la osmolalidad intracelular y disminuye el mioinositol, lo que desencadena procesos que terminaran con la pérdida de la integridad funcional celular, y con el daño de las células endoteliales, glomerulares y tubulares renales.

ALTERACIONES HEMODINÁMICAS Hiperfiltración Favorece la expansión mesangial por acúmulo de proteínas circulantes plasmáticas, el engrosamiento de la membrana basal glomerular y la esclerosis glomerular. Esta justifica parcialmente el aumento del filtrado glomerular que puede observarse en los estadios iniciales de la nefropatía diabética. Influye tanto el aumento en la presión arterial, como la hipertensión intraglomerular resultante de la vasodilatación selectiva de la arteriola aferente glomerular.

FACTORES GENÉTICOS Familias diabéticas determinadas y las alteraciones estructurales renales. La tendencia a la hipertensión arterial de los gemelos sanos de pacientes diabéticos. Alelo Gβ 3825 T es más frecuente en pacientes con diabetes mellitus tipo 2 con progresión a insuficiencia renal terminal que en pacientes no diabéticos. Incremento en el cotransporte Na-Li o el polimorfismo del gen del receptor de la insulina o el polimorfismo del gen de la ECA.
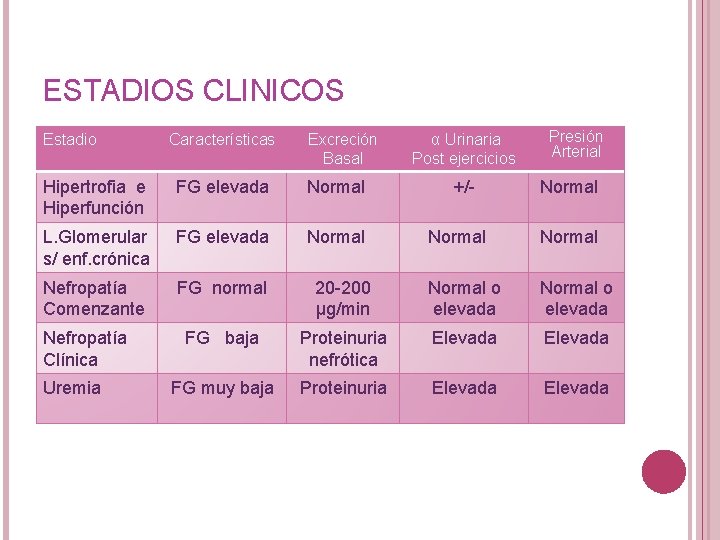
ESTADIOS CLINICOS Estadio Características Excreción Basal Hipertrofia e Hiperfunción FG elevada Normal L. Glomerular s/ enf. crónica FG elevada Normal Nefropatía Comenzante FG normal Nefropatía Clínica Uremia α Urinaria Post ejercicios +/- Presión Arterial Normal 20 -200 μg/min Normal o elevada FG baja Proteinuria nefrótica Elevada FG muy baja Proteinuria Elevada

Los pacientes con nefropatía diabética tienen un metabolismo lipoproteíco anormal que puede ser influido por la alteración de la función renal y por la alteración del control metabólico de la diabetes, este daño se da en el transporte lipídico

FISIOPATOLOGÍA DM 1 Estadio 1 Hipertrofia renal, hiperfiltración glomerular Aumento del tamaño renal y del filtrado glomerular Aumento del volumen y de la superficie de FG Aumento en la presión intracapilar Análisis de orina y creatinina sérica normales ↑tamaño e hipercelular
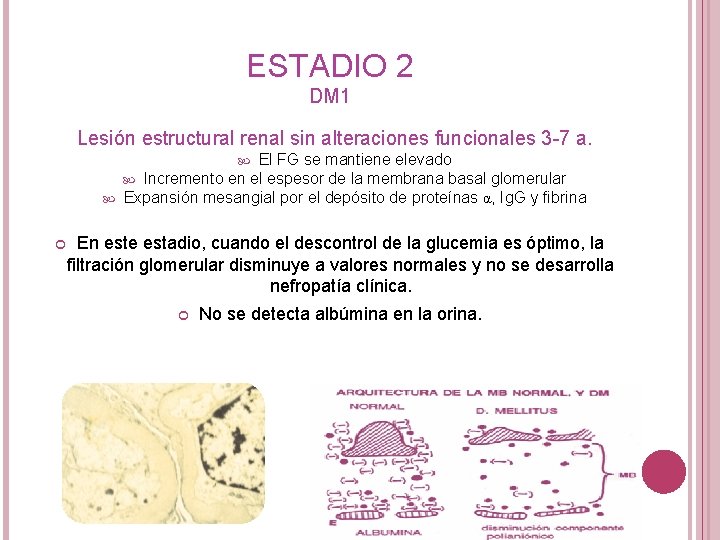
ESTADIO 2 DM 1 Lesión estructural renal sin alteraciones funcionales 3 -7 a. El FG se mantiene elevado Incremento en el espesor de la membrana basal glomerular Expansión mesangial por el depósito de proteínas α, Ig. G y fibrina En este estadio, cuando el descontrol de la glucemia es óptimo, la filtración glomerular disminuye a valores normales y no se desarrolla nefropatía clínica. No se detecta albúmina en la orina.
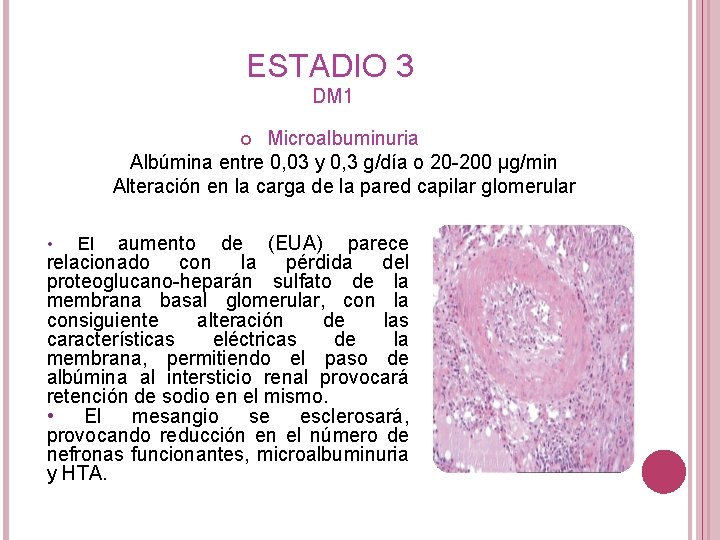
ESTADIO 3 DM 1 Microalbuminuria Albúmina entre 0, 03 y 0, 3 g/día o 20 -200 µg/min Alteración en la carga de la pared capilar glomerular aumento de (EUA) parece relacionado con la pérdida del proteoglucano-heparán sulfato de la membrana basal glomerular, con la consiguiente alteración de las características eléctricas de la membrana, permitiendo el paso de albúmina al intersticio renal provocará retención de sodio en el mismo. • El mesangio se esclerosará, provocando reducción en el número de nefronas funcionantes, microalbuminuria y HTA. • El

ESTADIO 4 DM 1 Nefropatía establecida Proteinuria > 200 µg/min o 300 mg/24 h Deterioro progresivo del filtrado glomerular: IR progresiva Hay reducción progresiva de la filtración glomerular, la proteinuria sobrepasa los niveles de microalbuminuria y puede alcanzar niveles nefróticos. El 50% de los pacientes llegará a insuficiencia renal crónica terminal en un periodo de 7 años después de iniciada la proteinuria. La hipertensión arterial acelera el daño renal por disminución en la efectividad del mecanismo de autorregulación intrarrenal, lo que provoca que la presión sistémica se transmita al capilar glomerular y acentúe la elevación de la presión glomerular y la hiperfiltración presente en los glomérulos remanentes del riñón diabético. La presencia de retinopatía diabética es un hecho universal.
ESTADIO 5 DM 1 Insuficiencia renal terminal Proteinuria en aumento, llegando al rango nefrótico, con o sin síndrome nefrótico acompañante. Aparecen manifestaciones de uremia, acentuación de la anemia y del hiperparatiroidismo secundario a la insuficiencia renal y desnutrición secundaria a la pérdida proteica y los pacientes requieren tratamiento substitutivo con diálisis.

ESTADIO 1 DM 2 Hipertrofia renal-hiperfunción La vasodilatación e hiperfiltración glomerular no siempre están presentes. La insuficiencia renal progresiva sería la consecuencia de las anomalías producidas en la matriz extracelular (MEC) glomerular y tubulointersticial a través: El incremento de la MEC por activación de los principales ARNm de colágeno, fibronectina y otras sustancias. Incremento de inhibidores de las metalopreoteinas Descenso de enzimas reguladoras de la Matriz, unido al aumento de expresión TGF-ß. Dificultad en la degradación y acúmulo de la MEC de proteínas anormales en el glomérulo.

ESTADIO 2 DM 2 Lesión renal sin signos clínicos Lesiones son menos graves que en la diabetes tipo 1 Disfunción endotelial. Ligera esclerosis mesangial y arteriopatía hialina. Lesiones predominantemente vasculares con cambios tubulointersticiales mínimos.

ESTADIO 3 DM 2 Nefropatía incipiente Los pacientes microalbuminúricos desarrollan más cambios morfológicos que los normoalbuminúricos. La cantidad de proteína excretada por la orina no refleja necesariamente el grado de lesión renal. Por ello, la correlación con la microalbuminuria no es el mejor factor predictivo de la evolución de la nefropatía.

ESTADIO 4 DM 2 Nefropatía manifiesta Funcionalmente, disminuye la fracción de filtración e histológicamente coincide con la esclerosis nodular o difusa. La proteinuria es igual o superior a 300 mg/día, existiendo correlación entre la fibrosis o el depósito de colágeno tipo IV y el tiempo de evolución de la diabetes.
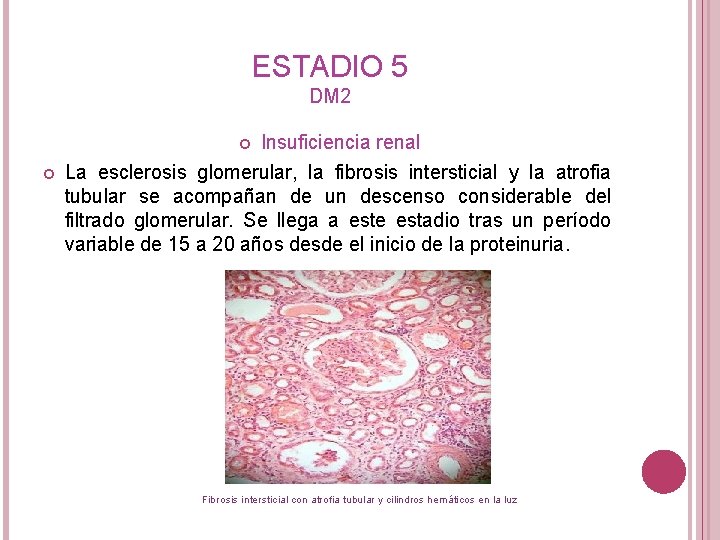
ESTADIO 5 DM 2 Insuficiencia renal La esclerosis glomerular, la fibrosis intersticial y la atrofia tubular se acompañan de un descenso considerable del filtrado glomerular. Se llega a este estadio tras un período variable de 15 a 20 años desde el inicio de la proteinuria. Fibrosis intersticial con atrofia tubular y cilindros hemáticos en la luz

ANATOMÍA PATOLÓGICA La hipertrofia glomerular es la primera alteración. Los cambios histológicos en el riñón, como expansión mesangial y engrosamiento de la membrana glomerular, pueden aparecer de forma muy precoz, dos-tres años después del inicio de la diabetes. Estos cambios se observan en aproximadamente la mitad de los pacientes sin microalbuminuria.

ANATOMIA PATOLOGICA Posteriormente, se desarrollan dos tipos de lesiones. La primera, conocida como nefropatía difusa: consiste en el engrosamiento uniforme de las membranas basales glomerulares, hialinosis, proliferación mesangial y esclerosis mesangial difusa. La hialinosis ("exudativa“) secundaria al acúmulo de proteínas plasmáticas y de lípidos en el espacio subendotelial. Al progresar aboca a la hialinización completa del glomérulo con fibrosis periglomerular.

Velocidad de progresión de la ND. 1. El CCr puede subestimar el grado de insuficiencia renal, por recogida inadecuada de la orina de 24 horas, por una falsa medición de la creatinina urinaria enmascarada por infección urinaria o por la eliminación de fármacos o, sencillamente, por la desnutrición y consiguiente disminución de la masa muscular, frecuente en estos pacientes al llegar a la fase de insuficiencia renal.

Descartar la existencia de otras nefropatías distintas de la diabética. Persistencia de microhematuria. Progresión de la proteinuria de una forma acelerada, no propia de la evolución de la ND. Presentación aguda o progresión de la insuficiencia renal, que pueden enmascarar, por ejemplo, la existencia de una proliferación extracapilar. Otras alteraciones inmunológicas inmunoglobulinas séricas, complemento, etcétera-. Ausencia de retinopatía diabética, proliferativa o no proliferativa, en exámenes repetidos de fondo de ojo. En la diabetes tipo 2, no obstante, hemos podido constatar la existencia de nefropatía diabética típica incluso en ausencia de retinopatía diabética.

Estudio de las complicaciones micro y macrovasculares. Retinopatía: avalan el paralelismo entre la evolución de la ND y de la retinopatía diabética. Cardiopatía: La enfermedad de las arterias coronarias es casi siete veces más frecuente en el diabético que en el no diabético. Neuropatía sensitivo-motora: Pérdida de la sensación de dolor o de diferenciación de la temperatura. Producción de dolor lacerante nocturno. Pérdida de sensibilidad distal en extremidades superiores e inferiores. Atrofia y paresia muscular de las extremidades inferiores. Isquemia monomélica amiotrofia.

Neuropatía autonómica Taquicardia refleja. Alteraciones digestivas, como gastroparesia y episodios alternantes de diarrea y estreñimiento. Vejiga neurógena, con episodios de retención aguda de orina. Disfunción eréctil e impotencia. Neuropatía periférica, parestesias. Pie diabético. Neuropatía articular de Charcot.

TRASTORNOS SECUNDARIOS A LA NEUROPATÍA Pérdida de sensibilidad al dolor. Calor, enrojecimiento. Pulsos presentes. Deterioro de la sensibilidad. Úlceras metatarsianas. Necrosis debajo de los dedos.

TRASTORNOS POR ISQUEMIA Frialdad, livideces. Claudicación intermitente. Atenuación o ausencia de pulsos periféricos. Alteración de la sensibilidad. Necrosis distales.


CONTROL METABÓLICO Las necesidades de insulina suelen ir disminuyendo conforme aumenta la gravedad IR. Existe una interrelación clara entre hipercaliemia, hiperinsulinemia e hipoglucemia. La insulina ayuda a modular el nivel de potasio. La disminución de la neoglucogénesis renal en la insuficiencia renal es un factor que contribuye a la hipoglucemia. La dieta es otro elemento importante de control en estas fases de la ND.

CONTROL METABÓLICO Se ha demostrado que una dieta rica en proteínas incrementa el deterioro de la función renal, aumentando el flujo plasmático renal y acelerando la esclerosis glomerular. Conforme avanza la IR, ha de ser equilibrada adecuadamente, para evitar la desnutrición y el riesgo de hipercatabolismo. Por ello, debe ajustarse la ingesta proteica a 0, 6 -0, 8 g/kg/día, con un 60 a 65% de carbohidratos, reducción de grasas saturadas a un tercio de las calorías totales y reducción de peso.

PROTEINURIA. SÍNDROME NEFRÓTICO la existencia de proteinuria igual o superior a 3 g/día, manteniendo durante algún tiempo la cifra de proteínas totales y albúmina en los límites considerados dentro de la normalidad, que el desarrollo de un síndrome nefrótico clínico y biológico Éste se presenta en el 35% de nuestros pacientes con nefropatía diabética y diabetes tipo 1 y en el 19% de pacientes con nefropatía diabética y diabetes tipo 2.

HIPERTENSIÓN ARTERIAL La HTA ejerce sobre las complicaciones micro y macrovasculares en el diabético, a nivel de retina, riñón, sistema nervioso y cardiovascular. La enfermedad de las arterias coronarias, por ejemplo, es 15 veces más frecuente en el diabético hipertenso que en el no hipertenso y 15 veces más frecuente en el diabético con ND. La enfermedad cerebrovascular es dos a seis veces más frecuente en el diabético hipertenso que en el no hipertenso. Igualmente sucede con la enfermedad vascular periférica.

HIPERTENSIÓN ARTERIAL La HTA es un factor de predicción de progresión de la nefropatía en la diabetes tipo 1, de tal manera que la reducción de la PA disminuye la microalbuminuria. El descenso de la PA diastólica puede frenar la evolución de la ND DM 2. Existe una correlación positiva entre la HTA sistólica y la velocidad de deterioro de la función renal en ND DM 1.

Dislipemia en la diabetes tipo 1 presenta un elevado cociente colesterol libre/lecitina, anomalía que puede hacer perder a las partículas HDL su capacidad de remodelaje del transporte inverso del colesterol, y que dará origen a la presencia de partículas LDL anómalas

Dislipemia en la diabetes tipo 2 presentan hipertrigliceridemia con descenso del colesterol HDL. Aumenta la secreción hepática de VLDL y el aclaramiento de quilomicrones y colesterol VLDL disminuye. Por ello, se elevan las lipoproteínas ricas en triglicéridos, sobre todo, en VLDL. Las partículas LDL se hacen más aterogénicas, densas y pequeñas, siendo más susceptibles a la glucación -estrés carbonilo- y oxidación

OSTEOPENIA Y ENF. ÓSEA ADINÁMICA La osteopenia que acompaña a la D 1 se atribuyó a una insuficiente aposición de hueso nuevo en la superficie endostial durante el período de crecimiento. La enfermedad ósea adinámica se caracteriza por volumen osteoide normal o adelgazado y un hueso en reposo sin actividad osteoblástica ni osteoclásica, con ausencia de mineralización

MAL NUTRICIÓN La gastroparesia, la enteropatía, la dieta inadecuada y las enfermedades intercurrentes, además de diálisis insuficiente por episodios de hipotensión en el paciente con IRCT- son algunas de las causas que motivan esta situación.

HIPERFILTRACIÓN GLOMERULAR De los cuatro factores que son determinantes del filtrado glomerular (flujo plasmático renal, presión oncótica sistémica, diferencia de presión transcapilar glomerular y coeficiente de ultrafiltración glomerular), sólo la presión oncótica sistémica no está alterada en la población diabética respecto a la no diabética. El acúmulo de sorbitol y de productos finales de la glucosilación avanzada contribuye a la hiperfiltración. El déficit de insulina, con efectos intrínsecos sobre la hemodinámica glomerular e independiente de los derivados de su acción hipoglicemiante, Incremento en la actividad de la renina plasmática e incremento en la producción de prostaglandinas vasodilatadoras intrarrenales. Incremento de óxido nítrico intrarrenal como factor coadyuvante de la hiperfiltración es un factor de riesgo para el desarrollo de proteinuria, tanto en diabéticos de tipo 1 como de tipo 2.

HIPERTROFIA RENAL El tamaño renal aumenta hasta el 15% En la hipertrofia glomerular hay aumento en el volumen medio del glomérulo y en el volumen total mesangial. La expansión mesangial se correlaciona de forma inversa con el área vascular total disponible como superficie de filtración.

DIAGNOSTICO Por la presencia de proteinuria, disminución de la filtración glomerular y elevación de azoados, generalmente asociados a la hipertensión arterial. 1. Determinación del cociente albúmina/creatinina en una muestra de orina al azar. 2. En orina de 24 horas, que permite medir simultáneamente el aclaramiento de creatinina si se determina también la creatinina plasmática. 3. En orina minutada (por ejemplo de la noche).

MICROALBUMINURIA Puede considerarse como el signo clínico más precoz de la nefropatía diabética. constituye un factor independiente de morbilidad cardiovascular y de mortalidad global en la diabetes mellitus. se correlaciona con el control metabólico, estimado por la hemoglobina glucosilada, y con la hipertensión arterial. En los diabéticos tipo 2, se ha asociado el tabaco como factor de riesgo para desarrollar microalbuminuria. ( 15 a 300 ug / min, o 30 -300 mg / día )

VALORES DE REFERENCIA DE MICROALBUMINURIA 12 horas Muestra aislada Nocturnas alb/creat* ( mg / min) (mg/g) < 30 < 20 < 30 Microalbuminuria 30 - 299 20 – 199 30 – 299 Macroalbuminuria = > 300 = > 200 = > 300 mg/24 hs Normoalbuminuria • alb/creat = albuminuria/creatininuria Se requieren 2 de 3 muestras positivas en un lapso de 3 meses para el diagnóstico de Nefropatía Incipiente, debido a la variabilidad en la albuminuria. Ejercicio físico intenso dentro de las 24 hs, infecciones, fiebre, insuficiencia cardíaca congestiva, hiperglicemia o hipertensión marcada, piuria y hematuria, pueden invalidar el examen. (falsos positivos)

PROTEINURIA CLARA E IR Representa la fase avanzada de la ND o establecida, caracterizada por deterioro progresivo e irreversible de la función renal con grados variables de proteinuria (300 mg/24 h a más de 20 g/24 h). La velocidad de progresión del deterioro del filtrado glomerular es variable (2 -20 ml/min/año, media: 12 ml/min/año). La hipertensión arterial, fundamentalmente diastólica, el grado de proteinuria y la hiperlipidemia se correlacionan con la velocidad de progresión del deterioro del filtrado glomerular.
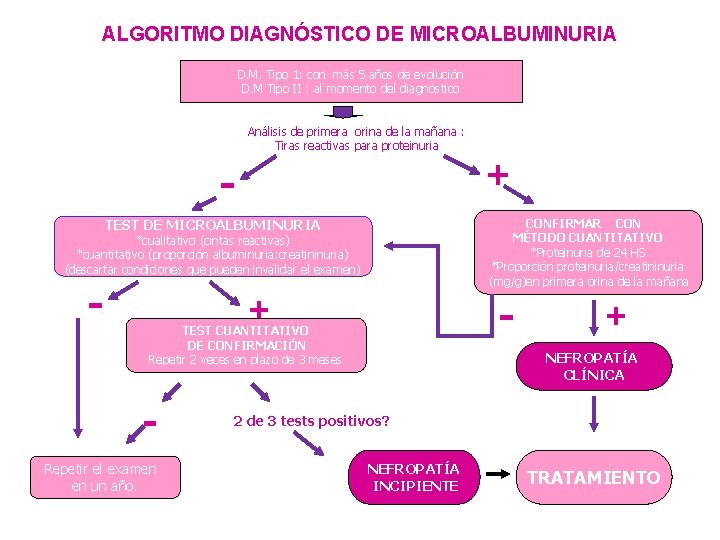
ALGORITMO DIAGNÓSTICO DE MICROALBUMINURIA D. M. Tipo 1: con más 5 años de evolución D. M Tipo II : al momento del diagnóstico Análisis de primera orina de la mañana : Tiras reactivas para proteinuria + TEST DE MICROALBUMINURIA CONFIRMAR CON MÉTODO CUANTITATIVO *Proteinuria de 24 HS *Proporción proteinuria/creatininuria (mg/g)en primera orina de la mañana *cualitativo (cintas reactivas) *cuantitativo (proporción albuminuria: creatininuria) (descartar condiciones que pueden invalidar el examen) - - + TEST CUANTITATIVO DE CONFIRMACIÓN Repetir 2 veces en plazo de 3 meses Repetir el examen en un año. + NEFROPATÍA CLÍNICA 2 de 3 tests positivos? NEFROPATÍA INCIPIENTE TRATAMIENTO

DIAGNÓSTICO DIFERENCIAL Con biopsia renal para diferenciar entre nefropatía diabética y otras lesiones glomerulares: Proteinuria clara en diabéticos tipo 1 de menos de 10 años de duración. Sólo en un 4% de las nefropatías diabéticas, la proteinuria aparece antes de los 10 años de evolución de la diabetes. Ausencia de retinopatía diabética proliferativa, ya que la retinopatía está presente en el 85 -99% de los diabéticos tipo 1 y en el 60 -85% de los diabéticos tipo 2. Sedimento urinario activo con hematuria macroscópica y/o cilindros hemáticos. Evidencia clínica o bioquímica de una enfermedad sistémica.

TRATAMIENTO Evitar la progresión de normoalbuminuria a microalbuminuria (prevención primaria) Evitar la progresión de microalbuminuria a nefropatía diabética establecida (prevención secundaria). Una vez establecida, el objetivo es disminuir la progresión del daño renal y, por ende, retardar la evolución a la insuficiencia renal terminal. Medidas terapéuticas son el control de la presión arterial y la hiperfiltración glomerular, el control glucémico y el control de la hiperlipidemia.

TRATAMIENTO Dieta hipoproteica, hiposódica, hipograsa. Control metabólico. Control tensional: IECA, IRAII, Anticálcicos. Diuréticos. Vitaminoterapia. Hiperlipidemia.

TRATAMIENTO DE SUPLENCIA Diálisis Peritoneal Continua Ambulatoria (DPCA). Hemodiálisis periódica. • Trasplante renal. Dicho tratamiento cuando su filtrado glomerular aclaramiento de creatinina esté situado por debajo de 25 a 20 ml/m.

TRATAMIENTO ANTIHIPERTENSIVO Se han utilizado ramipril a dosis bajas, captopril y lisinopril, siendo más efectivos que la dihidropiridinas, calcio antagonistas y los ßbloqueadores. Se considera que la presión arterial debe estar en valores de 123 / 70 - 75 en pacientes jóvenes y 125 - 130 / 80 - 85 en pacientes mayores.

TX. MICROALBUMINURIA Se ha utilizado con buenos resultados el captopril y nifedipino para retardar la evolución de la nefropatía diabética, con presión arterial normal y microalbuminuria, los inhibidores de enzima convertidora tienen un efecto antiproteinúrico.

CONTROL GLUCEMICO Hipoglucemiantes orales o insulina. Control glucémico en diabéticos tipo 1 disminulle el riesgo de neuropatía, retinopatía, microalbuminuria y proteinuria clara en un 60, 76, 39 y 54%, respectivamente. Regresión de la hipertrofia glomerular y la hiperfiltración.

TRATAMIENTO COMBINADO La combinación de calcio antagonistas con inhibidores de enzima convertidora de angiotensina han resultado en reducción de la proteinuria, y de la evolución de la lesión renal, especialmente el verapamilo y lisinopril solos o en combinación.

INGESTA DIETÉTICA DE PROTEÍNAS: Se ha encontrado un efecto benéfico sobre la tasa de filtración glomerular, el aclaramiento de creatinina y la proteinuria con una dieta con restricción de proteínas (0. 5 - 0. 85 g/kg/día

HIPERLIPIDEMIA estatinas (20 mg/día). Intentar mantener el colesterol LDL y los triglicéridos en cifras inferiores a 130 mg/dl y 200 mg/dl.

R G C A S IA
- Slides: 67