Cuore normale Peso 250 300 femmine 300 350






















































































- Slides: 159

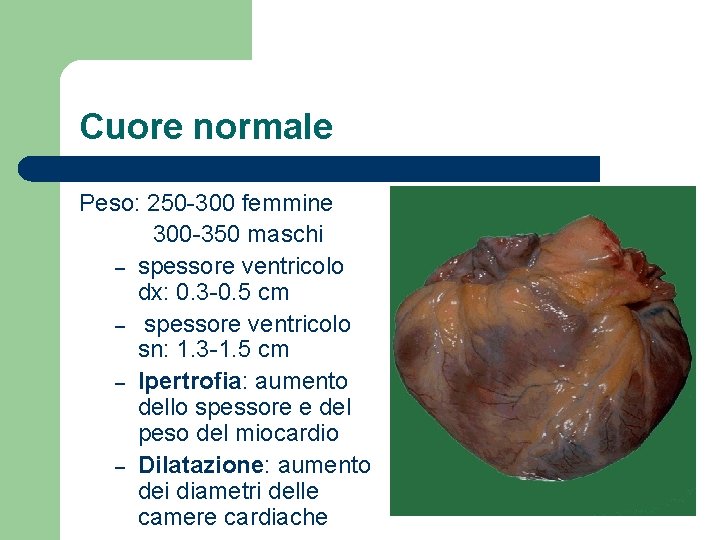
Cuore normale Peso: 250 -300 femmine 300 -350 maschi – spessore ventricolo dx: 0. 3 -0. 5 cm – spessore ventricolo sn: 1. 3 -1. 5 cm – Ipertrofia: aumento dello spessore e del peso del miocardio – Dilatazione: aumento dei diametri delle camere cardiache

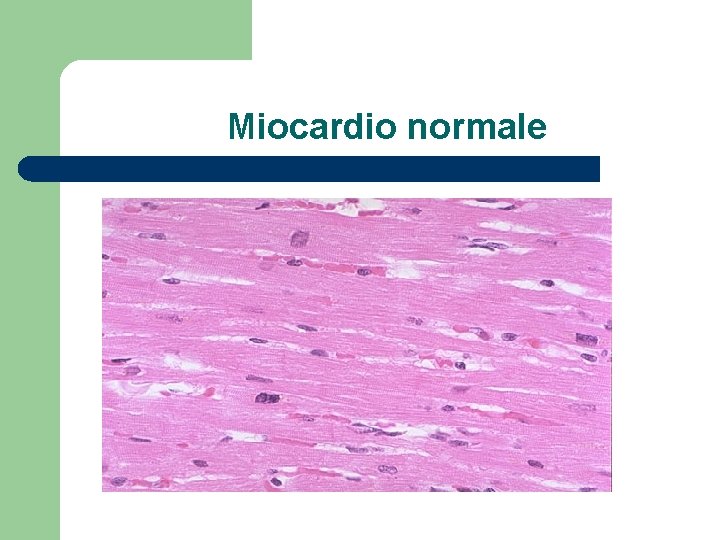
Miocardio normale

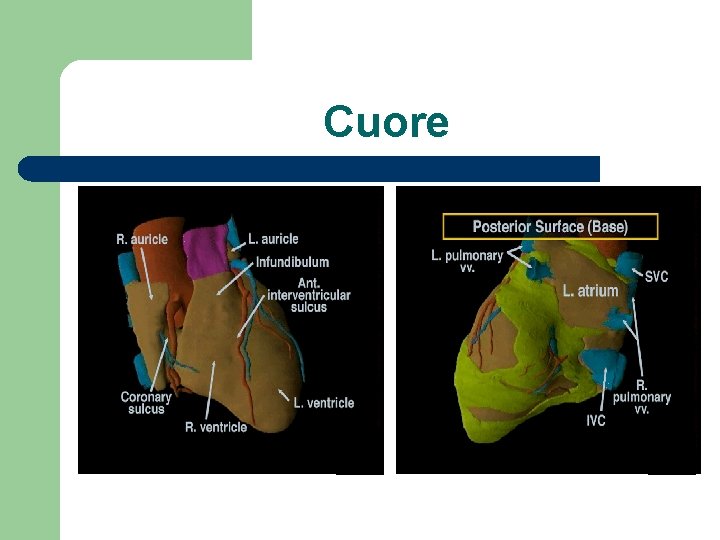
Cuore

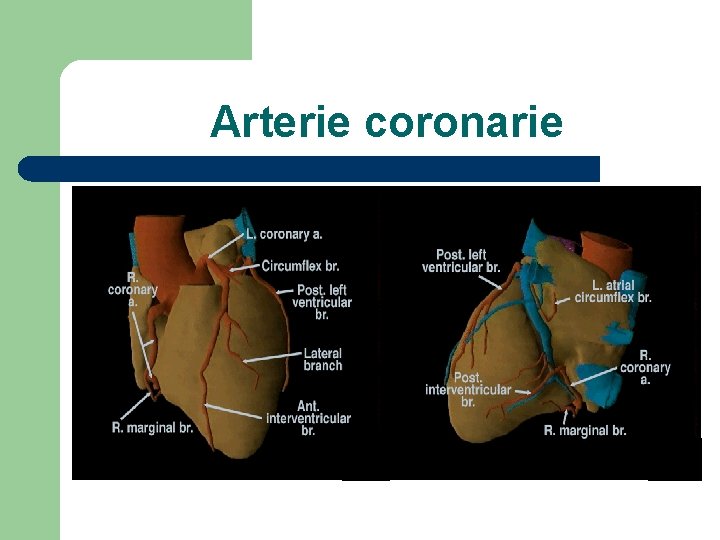
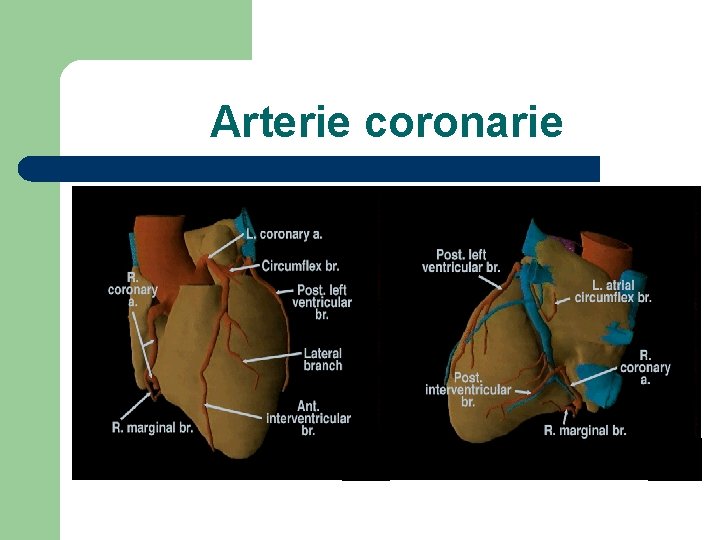
Arterie coronarie

Irrorazione del cuore In condizioni normali, il cuore utilizza il 60 -80% dell’ossigeno presente nelle coronarie, contro il 25 -35% utilizzato dai muscoli scheletrici Il consumo è determinato dal lavoro di contrazione sistolica (volume del sangue in diastole), dalla forza necessaria ad espellere il sangue (volume del sangue e pressione a valle), dalla frequenza del battito

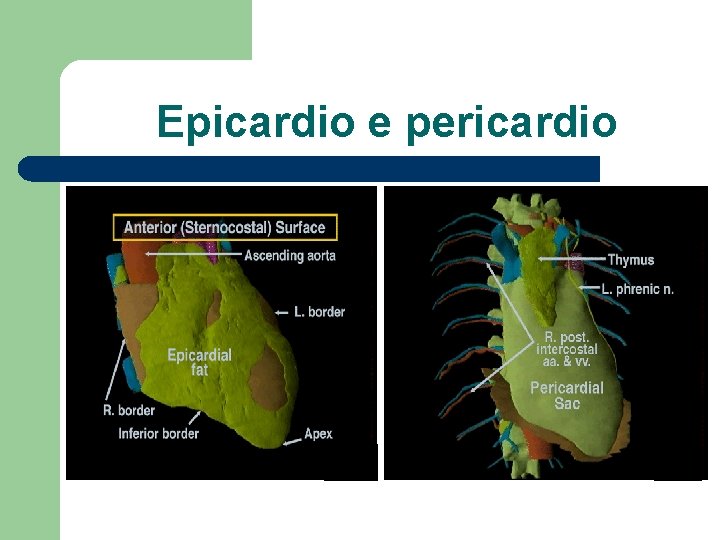
Epicardio e pericardio

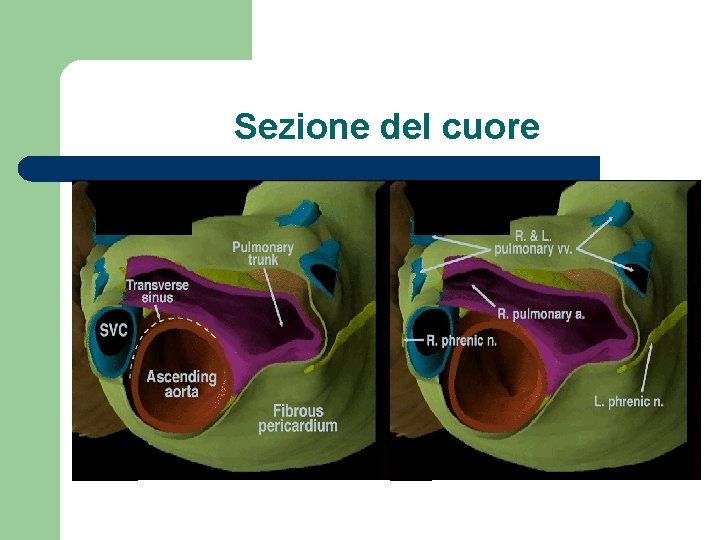
Sezione del cuore

Valvole cardiache L’azione di pompa richiede un flusso direzionale, assicurato dalle valvole 1. Atrioventricolari (tricuspide e mitrale), sostenute dai muscoli papillari e dalle corde tendinee 2. Semilumari (polmonare ed aortica) Non vi sono valvole all’altezza della vena cava e delle vene polmonari (in caso di distensione degli atri il sangue è respinto indietro)

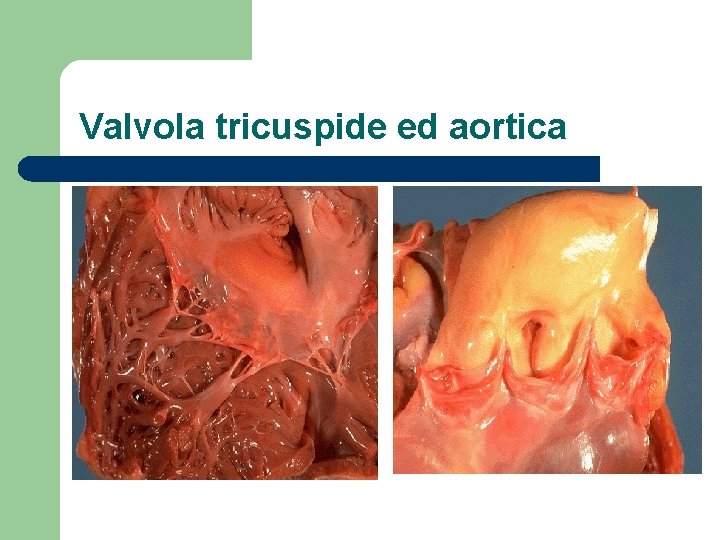
Valvola tricuspide ed aortica

Riserva funzionale cardiaca La capacità di incrementare l’attività in caso di sforzo In molte cardiopatie, le ridotte capacità funzionali non sono avvertite inizialmente, poiché è utilizzata al riserva cardiaca e sono posti in atto meccanismi compensatori per mantenere la gittata

Meccanismi compensatori Iperstimolazione simpatica, che aumenta la frequenza e la contrattilità cardiaca, ma anche le richieste metaboliche del muscolo. Il miocardio esaurito non produce più norepinefrina ed il neuromediatore proviene dal circolo sistemico 2. Ritenzione di liquidi, messa in opera quando si riduce l’irrorazione renale (ritenzione di sodio ed acqua favorita dal sistema renina-angiotensina-aldosterone). Aumenta il ritorno diastolico 1.

Meccanismi compensatori (2) Ipertrofia cardiaca, risposta compensatoria del miocardio all’aumentato carico lavorativo, ottenuta mediante incremento delle dimensioni dei miociti (iperplasia non possibile nel cuore). Diviene dannosa quando le necessità metaboliche del muscolo divengono superiori alle possibilità di ossigenazione

Ipertrofia cardiaca l. Ipertrofia concentrica: prevalente aumento dello spessore parietale l. Ipertrofia eccentrica: aumento proporzionato dello spessore e della dilatazione delle camere cardiache

Ipertrofia cardiaca Risultato di un equilibrio instabile tra i meccanismi di adattamento ed alterazioni strutturale e biochimiche potenzialmente dannose ( rapporto capillari/miociti, tessuto fibroso, sintesi di proteine anomale) Frequente evoluzione nell’insufficienza cardiaca

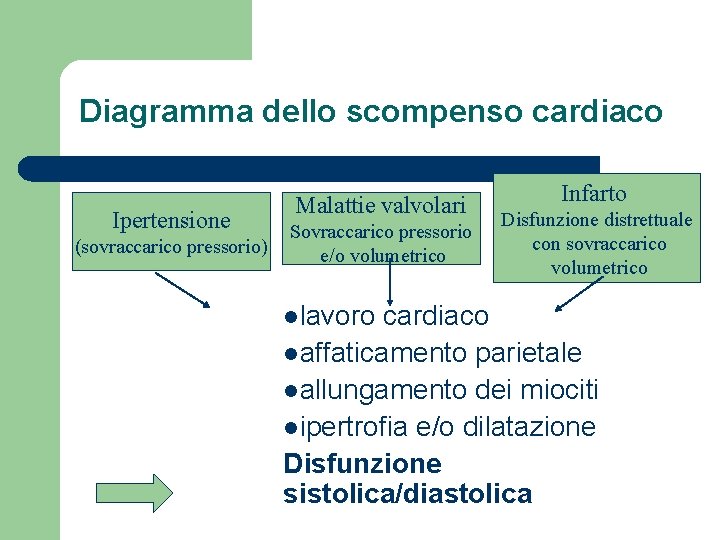
Diagramma dello scompenso cardiaco Ipertensione (sovraccarico pressorio) Malattie valvolari Sovraccarico pressorio e/o volumetrico llavoro Infarto Disfunzione distrettuale con sovraccarico volumetrico cardiaco laffaticamento parietale lallungamento dei miociti lipertrofia e/o dilatazione Disfunzione sistolica/diastolica

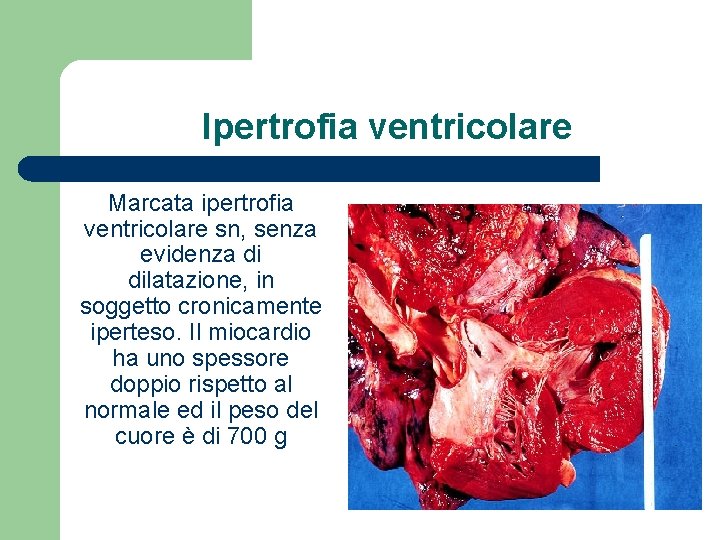
Ipertrofia ventricolare Marcata ipertrofia ventricolare sn, senza evidenza di dilatazione, in soggetto cronicamente iperteso. Il miocardio ha uno spessore doppio rispetto al normale ed il peso del cuore è di 700 g

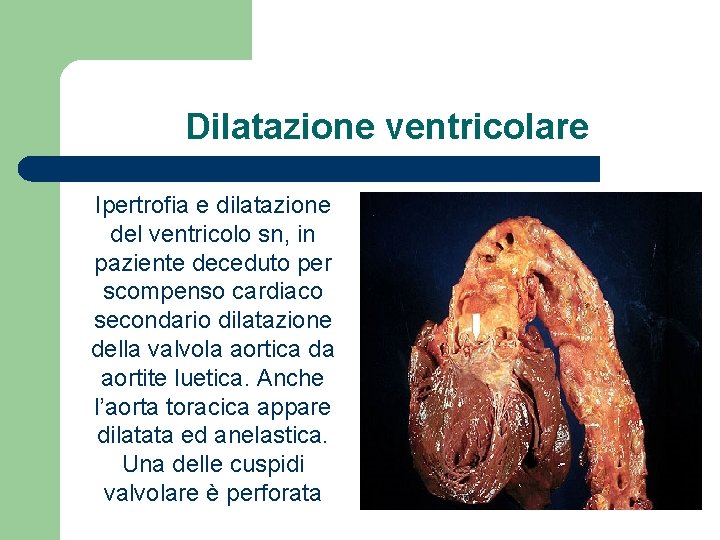
Dilatazione ventricolare Ipertrofia e dilatazione del ventricolo sn, in paziente deceduto per scompenso cardiaco secondario dilatazione della valvola aortica da aortite luetica. Anche l’aorta toracica appare dilatata ed anelastica. Una delle cuspidi valvolare è perforata

Insufficienza cardiaca sinistra Secondaria a: l. Cardiopatia ischemica l. Ipertensione arteriosa l. Malattie valvolari (reumatica, stenosi aortica calcifica) l. Cardiomiopatie Ventricolo ipertrofico e dilatato, spesso con dilatazione e fibrillazione atriale. Congestione ed edema polmonare. Ipoperfusione renale ed attivazione del sistema reninaangiotensina-aldosterone (ritenzione acqua e sali). Ipossia cerebrale, dispnea, edema polmonare acuto.

Insufficienza cardiaca destra l. Complicanza dell’insufficienza cardiaca sn. l. Malattie primitive acute o croniche dei polmoni o dei vasi polmonari (cuore polmonare) Sindrome congestizia venosa sistemica e portale, congestione cronica passiva, fino alla sclerosi, del fegato. Ascite. Congestione renale. Splenomegalia congestizia. Edema sottocutaneo fino all’anasarca. Versamento pleurico, pericardico.

Cardiopatie l l 1. 2. 3. 4. 5. Principale causa di invalidità e morte nei paesi sviluppati (50% mortalità totale) Si tratta principalmente di: Cardiopatia ischemica Cardiopatia ipertensiva Cuore polmonare Malattie valvolari (stenosi calcifica dell’aorta, prolasso mitralico, endocarditi infettive, cardiopatia reumatica) Cardiopatie congenite

Cardiopatia ischemica 90% dei casi perfusione coronarica e richiesta metabolica del miocardio (ischemia) shock aterosclerosi delle coronarie l ossigeno nel sangue ( anemia grave, pneumopatie avanzate, cardiopatie congenite cianogene)(ipossia) l

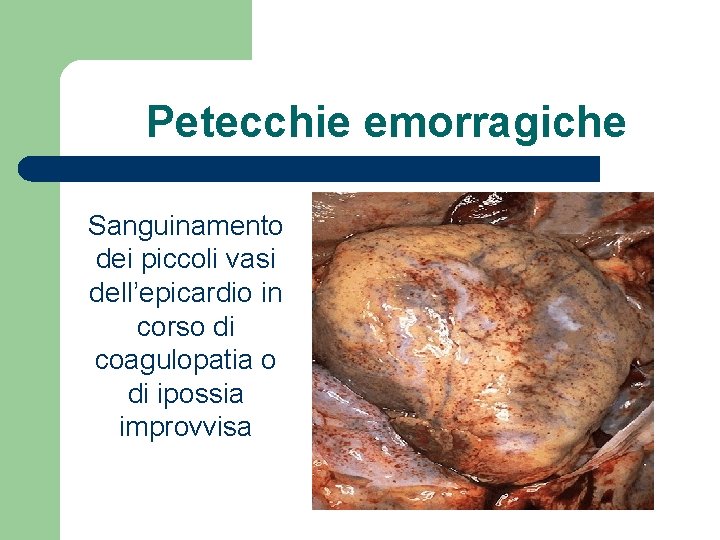
Petecchie emorragiche Sanguinamento dei piccoli vasi dell’epicardio in corso di coagulopatia o di ipossia improvvisa

Aterosclerosi l l l Primo posto nel mondo occidentale fra le cause di morte Malattia lentamente progressiva che inizia in età infantile Colpisce le arterie elastiche (aorta, carotide, iliache) e le arterie muscolari di grandi dimensioni (coronarie, poplitea) Fattori di rischio maggiori: dieta, ipertensione, fumo, diabete) Fattori minori: obesità, inattività, maschi, età, familiarità, stress, contraccettivi orali)

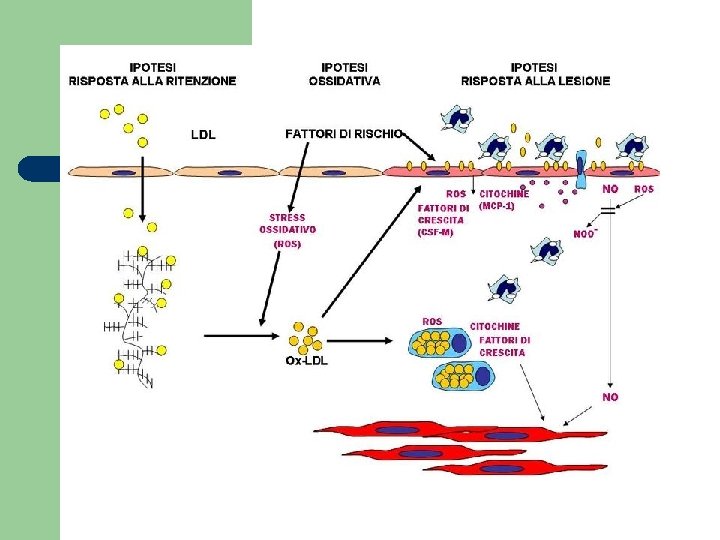
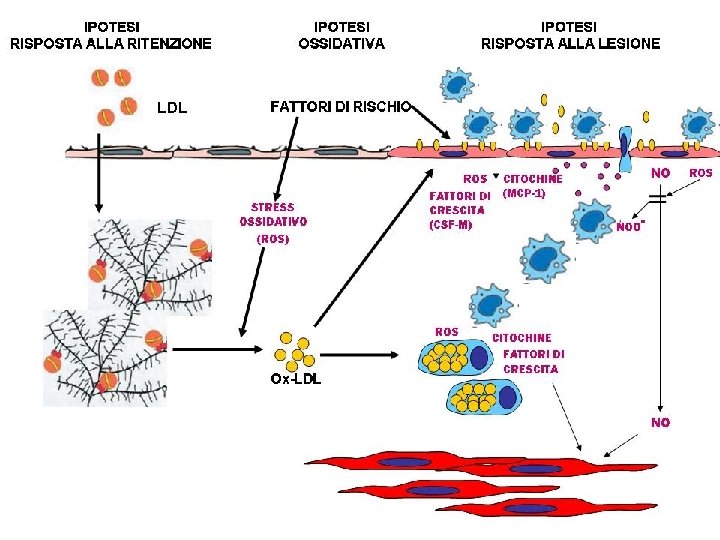
Patogenesi dell’arteriosclerosi l l Lesione dell’endotelio vascolare con adesione di linfociti, monociti e piastrine Proliferazione e migrazione di cellule muscolari lisce dalla tonaca media Ingolfamento lipidico di macrofagi attivati Sviluppo di una placca aterosclerotica con centro lipidico

Patogenesi dell’arteriosclerosi l Lesione dell’endotelio vascolare: a cosa è dovuta? – – – Prodotti del fumo Meccanismi immunitari Stress meccanico da ipertensione Fattori emodinamici che aumentano la turbolenza del flusso Iperlipidemia

Patogenesi dell’arteriosclerosi l Iperlipidemia: come agisce? – – Aumento delle interazioni monocito-macrofagiche con l’endotelio Migrazione di questi tipi cellulari nello strato sottoendoteliale Attivazione e rilascio di radicali liberi che ossidano il LDL Azione tossica di quest’ultimo sull’endotelio che con esposizione dello strato sottoendoteliale

Patogenesi dell’arteriosclerosi l Iperlipidemia: come agisce? – – Stimola l’adesione e l’aggregazione piastrinica con deposizione di fibrina Piastrine e macrofagi attivati rilasciano sostanze che stimolano la proliferazione delle cellule muscolari lisce e la deposizione di matrice extracellulare nelle lesioni I macrofagi attivati fagocitano i LDL ossidati e si trasformano in cellule schiumose presenti nelle placche I lipidi che fuoriescono dalle cellule schiumose necrotiche si accumulano e formano il cuore della placca instabile




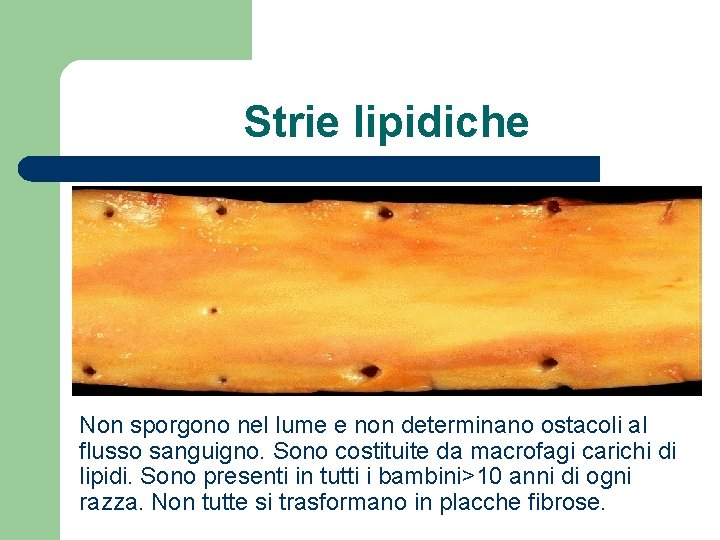
Strie lipidiche La freccia indica le strie più cospicue. Queste sono le prime lesioni dell’aterosclerosi e sono secondarie ad ipercolesterolemia totale, con riduzione delle HDL.

Strie lipidiche Non sporgono nel lume e non determinano ostacoli al flusso sanguigno. Sono costituite da macrofagi carichi di lipidi. Sono presenti in tutti i bambini>10 anni di ogni razza. Non tutte si trasformano in placche fibrose.

Aterosclerosi lieve delle coronarie Scarse placche ateromatose giallastre sporgenti sull’intima. Le coronarie, le carotidi interne ed i vasi cerebrali sono i più colpiti dopo l’aorta addominale

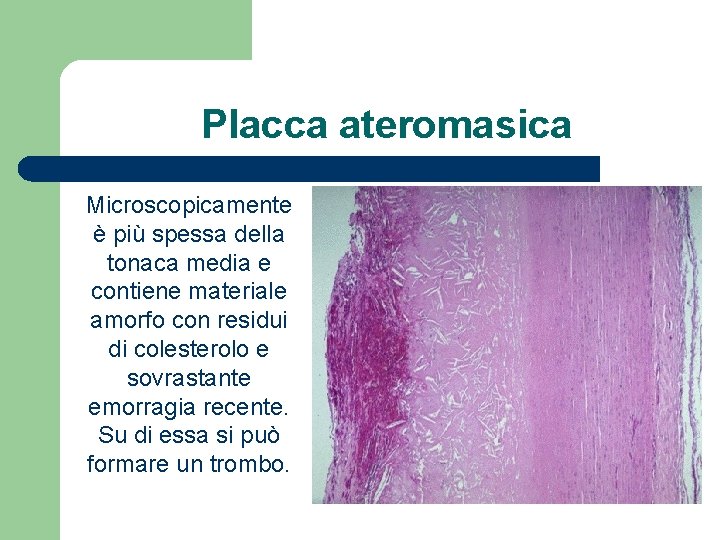
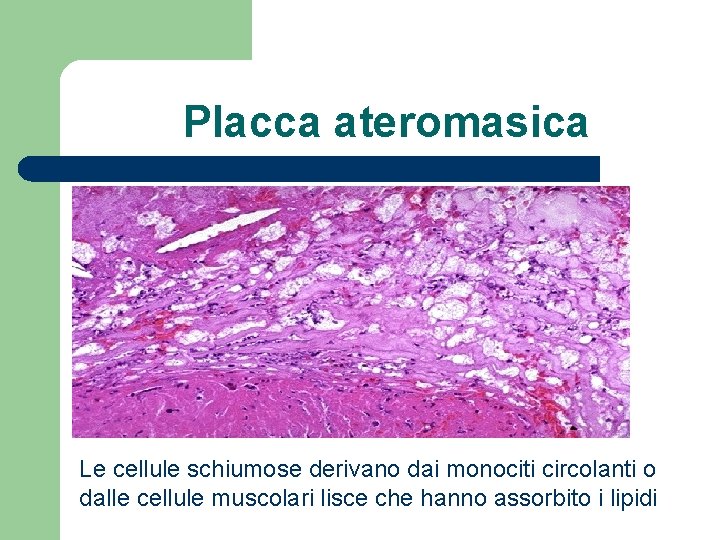
Placca ateromasica Microscopicamente è più spessa della tonaca media e contiene materiale amorfo con residui di colesterolo e sovrastante emorragia recente. Su di essa si può formare un trombo.

Placca ateromasica Le cellule schiumose derivano dai monociti circolanti o dalle cellule muscolari lisce che hanno assorbito i lipidi

Aterosclerosi Le sezioni trasverse della coronaria anteriore discendente di sn mostrano aterosclerosi più pronunciata a sn, in corrispondenza della porzione prossimale dell’arteria, dove maggiore è la turbolenza del flusso ematico

Arteriosclerosi lieve, moderata e grave

Aterosclerosi ed ulcerazione dell’aorta

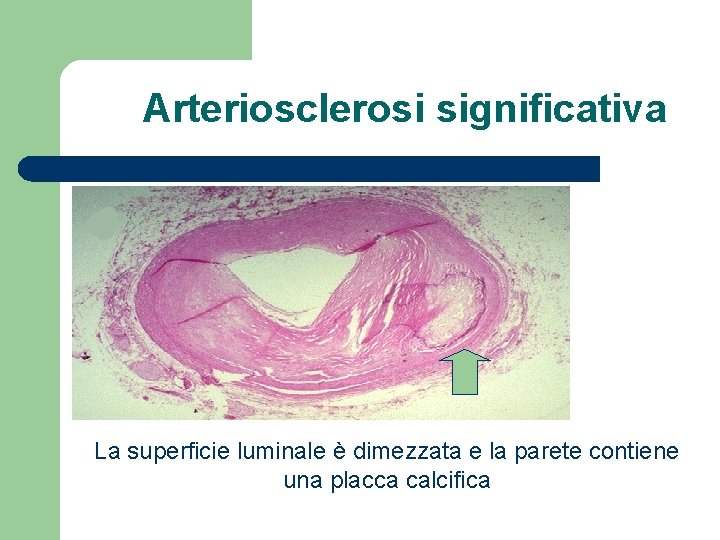
Arteriosclerosi significativa La superficie luminale è dimezzata e la parete contiene una placca calcifica

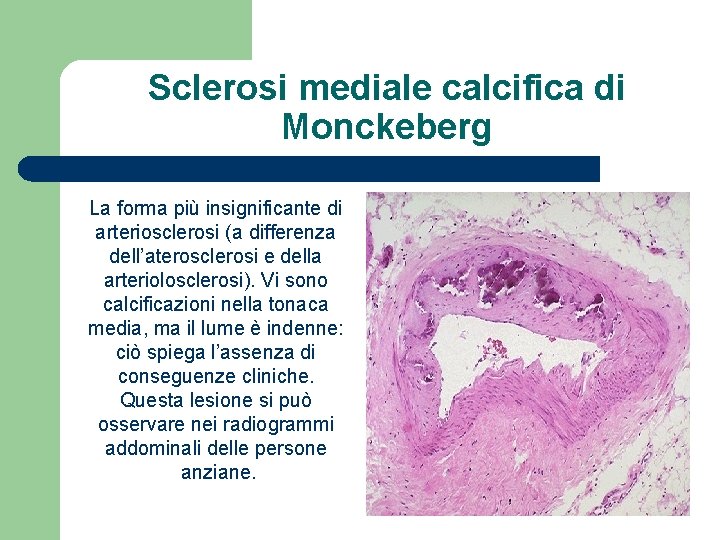
Sclerosi mediale calcifica di Monckeberg La forma più insignificante di arteriosclerosi (a differenza dell’aterosclerosi e della arteriolosclerosi). Vi sono calcificazioni nella tonaca media, ma il lume è indenne: ciò spiega l’assenza di conseguenze cliniche. Questa lesione si può osservare nei radiogrammi addominali delle persone anziane.

Arteriosclerosi grave Interessamento di tutta la superficie delle coronaria, con calcificazione, specie a ds, dove il lume è ristretto

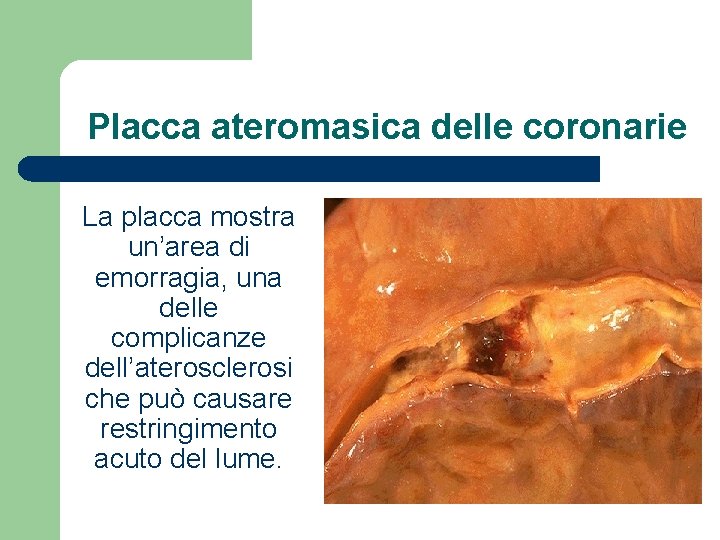
Placca ateromasica delle coronarie La placca mostra un’area di emorragia, una delle complicanze dell’aterosclerosi che può causare restringimento acuto del lume.

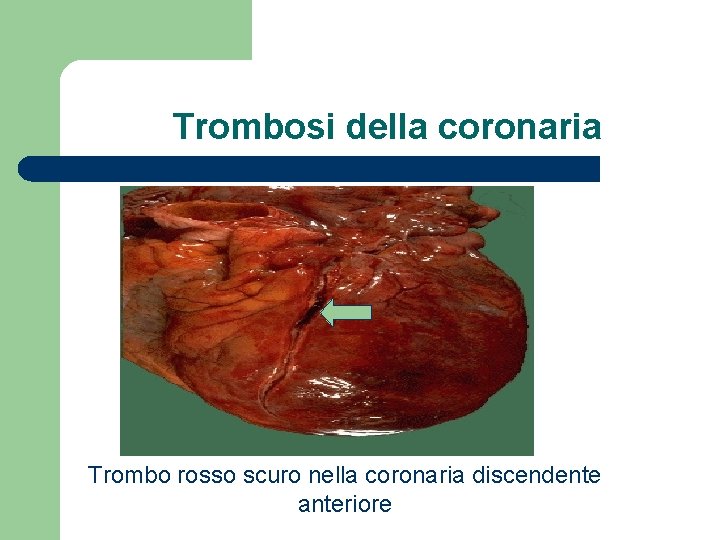
Trombosi della coronaria Trombo rosso scuro nella coronaria discendente anteriore

Trombosi della coronaria Il trombo occlude il lume e causa ischemia e/o infarto del miocardio

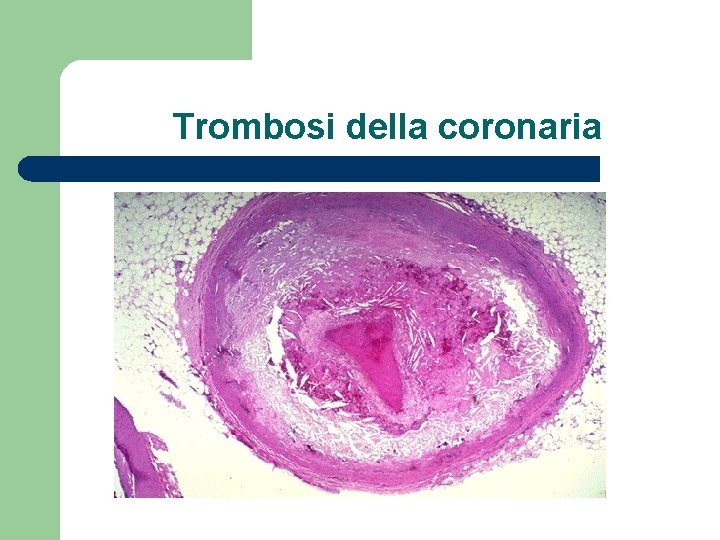
Trombosi della coronaria

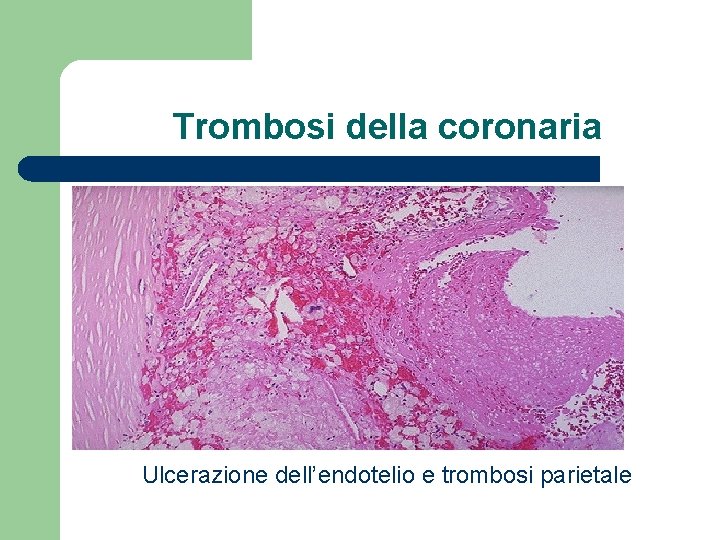
Trombosi della coronaria Ulcerazione dell’endotelio e trombosi parietale

Trombo: linee di Zahn Strisce alterne di piastrine e fibrina rosa pallido e bande rosse di emazie

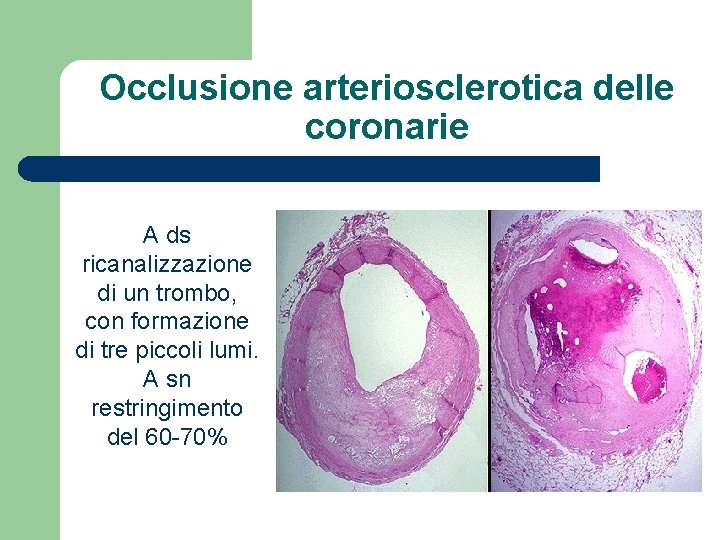
Occlusione arteriosclerotica delle coronarie A ds ricanalizzazione di un trombo, con formazione di tre piccoli lumi. A sn restringimento del 60 -70%

Sindromi ischemiche l. Angina pectoris l. Infarto del miocardio l. Morte improvvisa cardiaca Le sindromi acute hanno in comune le basi fisiopatologiche, rappresentate dalla rottura della placca ateromasica coronaria, e sovrapposizione di un trombo fibrino-piastrinico. Nella sede di rottura, si può verificare vasocostrizione per liberazione da parte delle cellule endoteliali di fattori vasocostrittivi l. Cardiopatia ischemica cronica

Patogenesi dell’infarto cardiaco l l l Emorragia, ulcerazione o fissurazione della placca Adesione piastrinica e rilascio di aggreganti (ADP). Accrescimento del trombo Liberazione di tromboplastina tessutale ed attivazione della via estrinseca della coagulazione Le piastrine attivate rilasciano fattori di coagulazione, vasospasmo e di accrescimento del trombo Occlusione trombotica del lume nel giro di pochi minuti ed ischemia del territorio irrorato dalla coronaria

Infarto del miocardio l l Infarto transmurale, nel territorio di distribuzione di una coronaria, dovuto a rottura di placca e trombosi Quasi tutti gli infarti transmurali interessano almeno una parte del ventricolo sn, compreso il setto interventricolare. Solo l’ 1 -3% degli infarti interessa il ventricolo ds Infarto subendocardico, limitato al terzo interno della parete, che si estende oltre il territorio dell’arteria interessata.

Stenosi ed occlusione trombotica l Coronaria discendente anteriore sn 40 -50% Parete anteriore del ventricolo sn, vicino all’apice; 2/3 anteriori del setto interventricolare l Coronaria destra 30 -40% Parete posteriore del ventricolo sn; 1/3 posteriore del setto interventricolare l Coronaria circonflessa sn 15 -20% Parete laterale del ventricolo sn l Tronco principale coronaria sn o rami secondari raro

Arterie coronarie

Infarto del miocardio Dopo 60 sec. dall’occlusione del vaso si sviluppano alterazioni ultrastrutturali (rigonfiamento mitocondriale, deplezione di glicogeno) ed il miocardio perde la capacità contrattile Le alterazioni precoci sono reversibili. La necrosi coagulativa avviene dopo 20 -40 min di ischemia severa

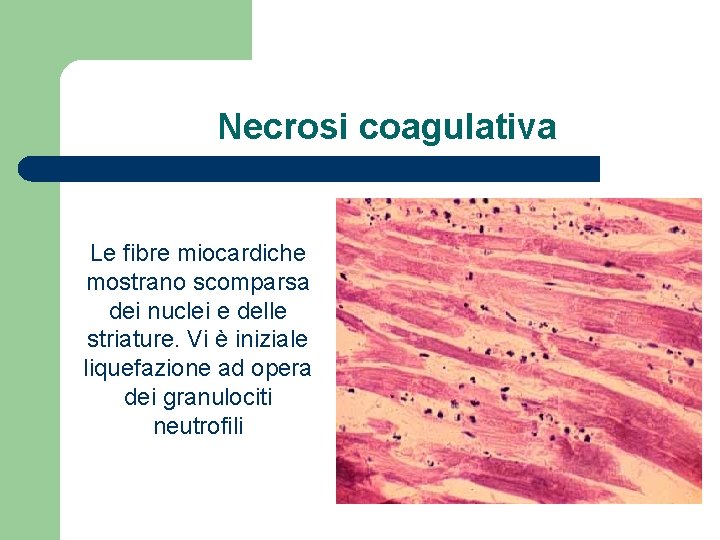
Necrosi coagulativa Le fibre miocardiche mostrano scomparsa dei nuclei e delle striature. Vi è iniziale liquefazione ad opera dei granulociti neutrofili

Alterazioni morfologiche dell’infarto l l l l Alterazioni ultrastrutturali Colorazione con blu di tetrazolio Necrosi coagulativa all’esame microscopico Area pallida od emorragica Area gialla molle e reazione infiammatoria Bordo iperemico Cicatrizzazione 20 -40 min 2 -3 h 4 -12 h 12 -24 h alcuni gg 10 -15 gg 4 -8 sett.

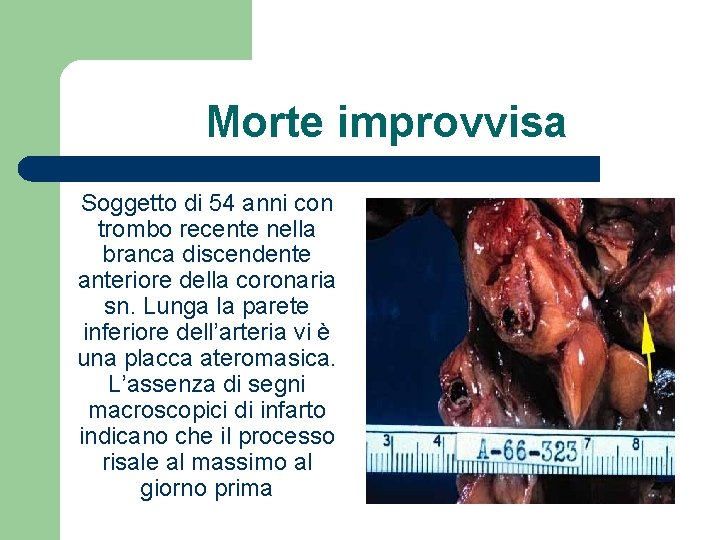
Morte improvvisa Soggetto di 54 anni con trombo recente nella branca discendente anteriore della coronaria sn. Lunga la parete inferiore dell’arteria vi è una placca ateromasica. L’assenza di segni macroscopici di infarto indicano che il processo risale al massimo al giorno prima

Infarto di alcuni giorni Aree biancastre di necrosi coagulativa con petecchie emorragiche, ma scarsa necrosi liquefattiva tipica degli infarti più datati. La lesione risale infatti ad alcuni giorni prima del decesso

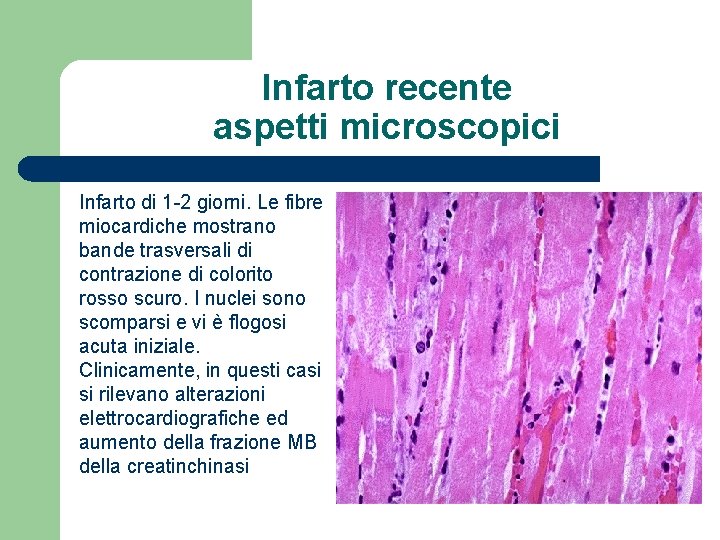
Infarto recente aspetti microscopici Infarto di 1 -2 giorni. Le fibre miocardiche mostrano bande trasversali di contrazione di colorito rosso scuro. I nuclei sono scomparsi e vi è flogosi acuta iniziale. Clinicamente, in questi casi si rilevano alterazioni elettrocardiografiche ed aumento della frazione MB della creatinchinasi

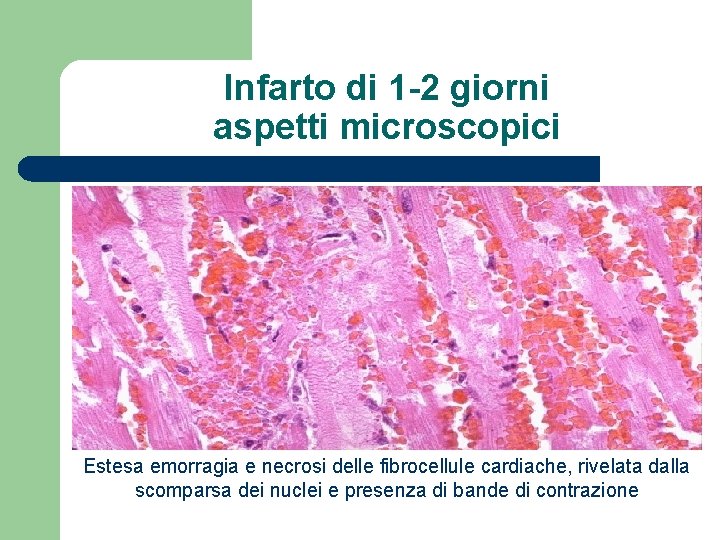
Infarto di 1 -2 giorni aspetti microscopici Estesa emorragia e necrosi delle fibrocellule cardiache, rivelata dalla scomparsa dei nuclei e presenza di bande di contrazione

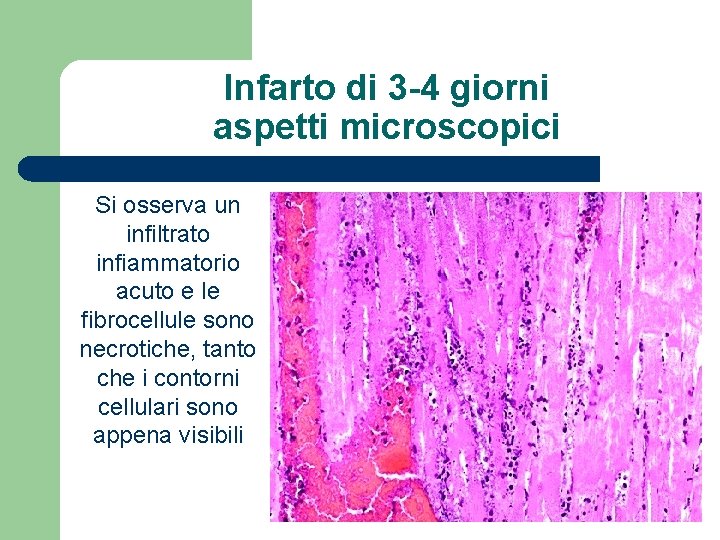
Infarto di 3 -4 giorni aspetti microscopici Si osserva un infiltrato infiammatorio acuto e le fibrocellule sono necrotiche, tanto che i contorni cellulari sono appena visibili

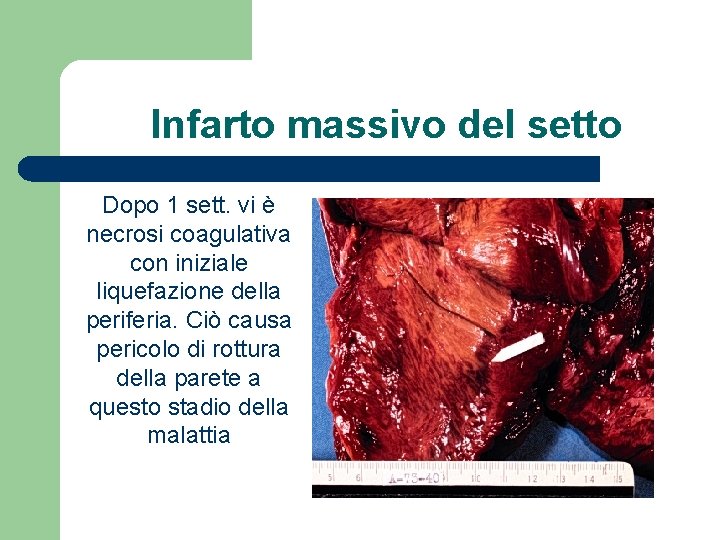
Infarto massivo del setto Dopo 1 sett. vi è necrosi coagulativa con iniziale liquefazione della periferia. Ciò causa pericolo di rottura della parete a questo stadio della malattia

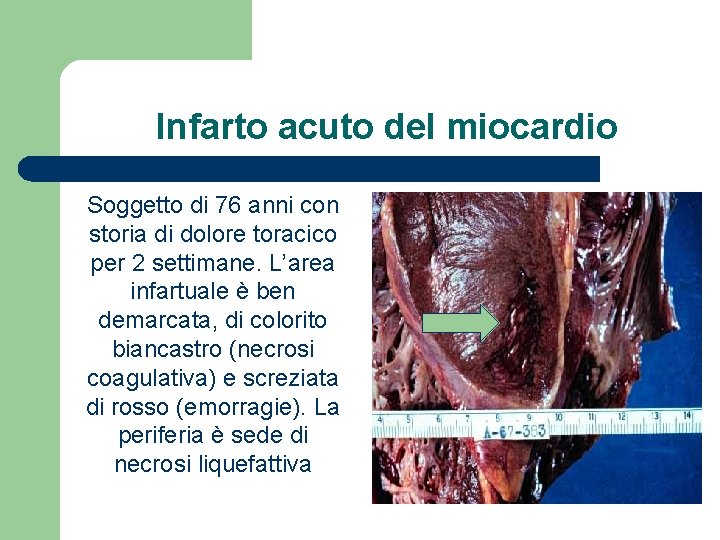
Infarto acuto del miocardio Soggetto di 76 anni con storia di dolore toracico per 2 settimane. L’area infartuale è ben demarcata, di colorito biancastro (necrosi coagulativa) e screziata di rosso (emorragie). La periferia è sede di necrosi liquefattiva

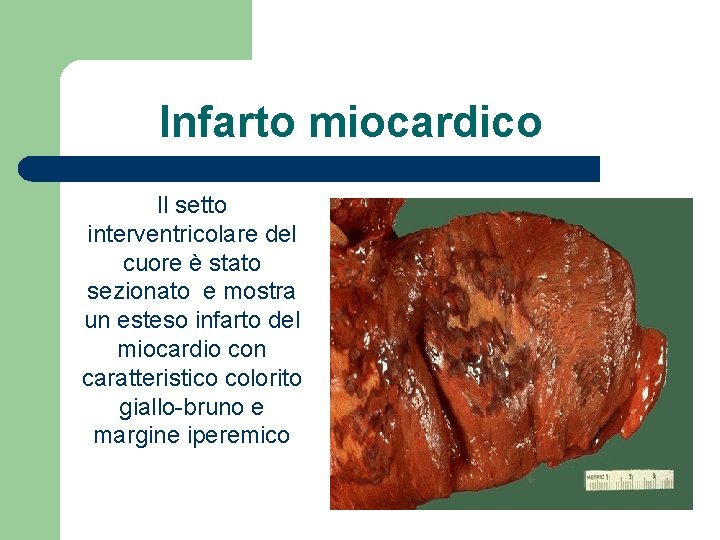
Infarto miocardico Il setto interventricolare del cuore è stato sezionato e mostra un esteso infarto del miocardio con caratteristico colorito giallo-bruno e margine iperemico

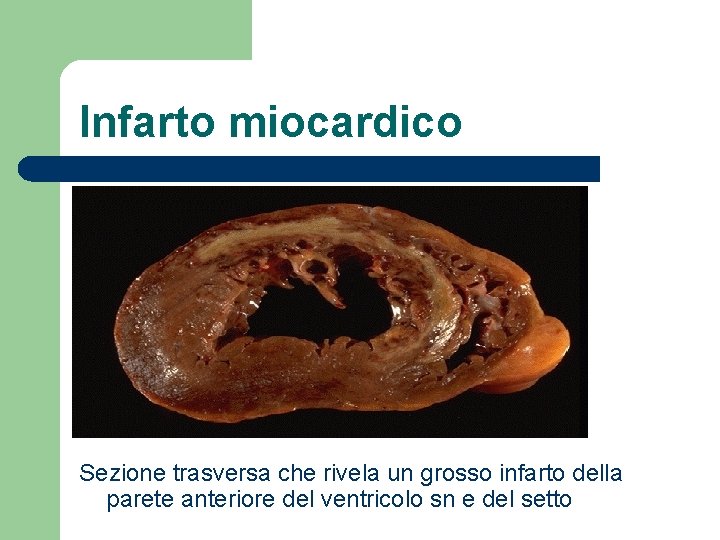
Infarto miocardico Sezione trasversa che rivela un grosso infarto della parete anteriore del ventricolo sn e del setto

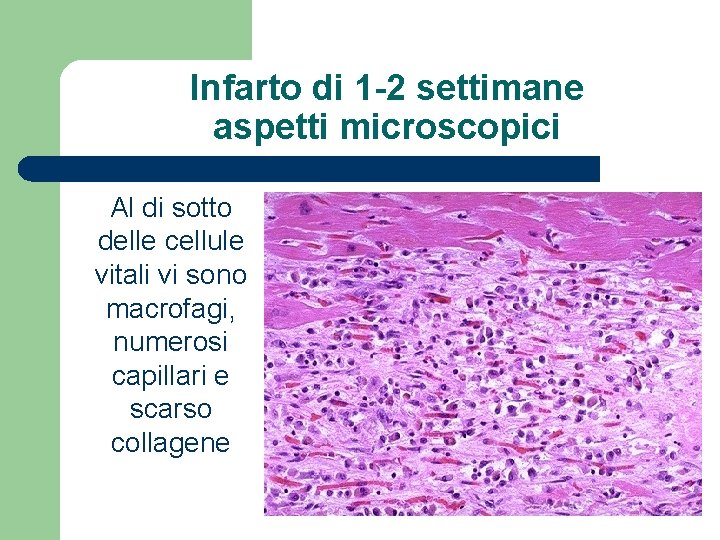
Infarto di 1 -2 settimane aspetti microscopici Al di sotto delle cellule vitali vi sono macrofagi, numerosi capillari e scarso collagene

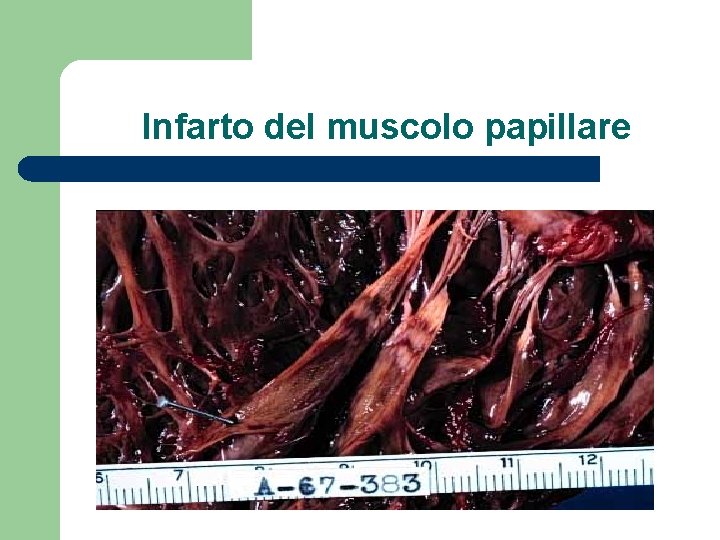
Infarto del muscolo papillare

Complicanze dell’infarto cardiaco Casi non complicati (10 -20%) Casi complicati (80 -90%) l Aritmie cardiache (75 -95%) l Insufficienza ventricolare sn congestizia con edema polmonare l Grave insufficienza contrattile (shock cardiogeno) l Rottura della parete, del setto o di un muscolo papillare (dopo 4 -7 gg) l Pericardite fibrinosa o fibrino-emorragica l Trombosi murale e tromboembolia l Aneurisma ventricolare (infarto anteriore)

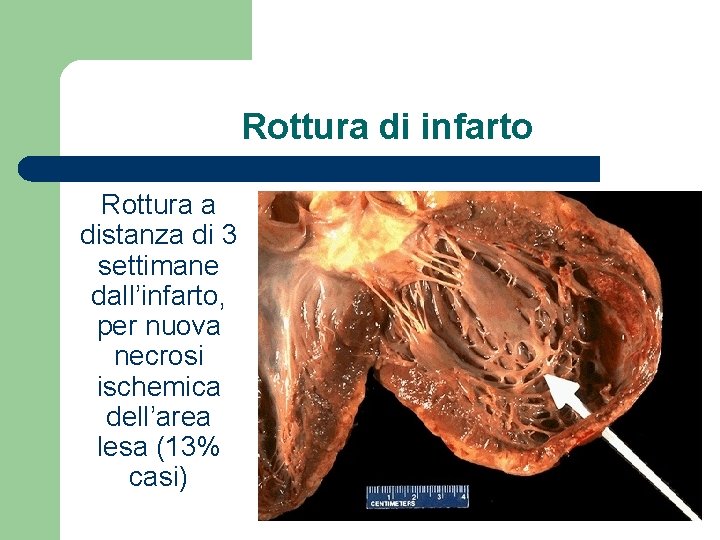
Rottura di infarto Rottura a distanza di 3 settimane dall’infarto, per nuova necrosi ischemica dell’area lesa (13% casi)

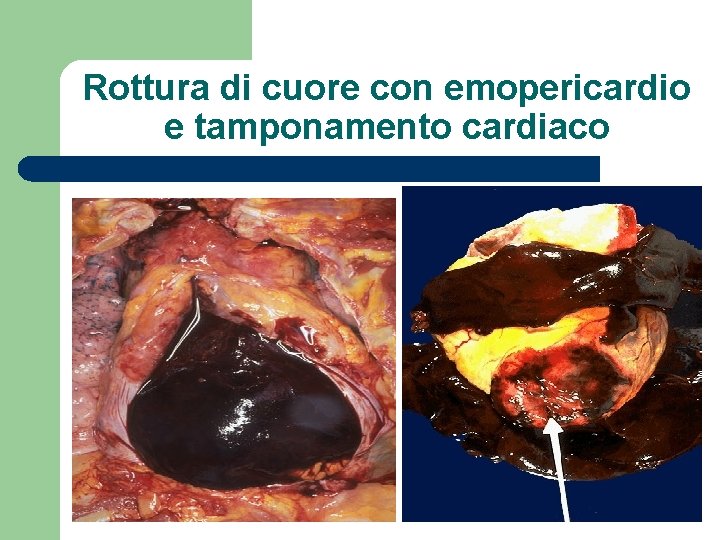
Rottura di cuore con emopericardio e tamponamento cardiaco

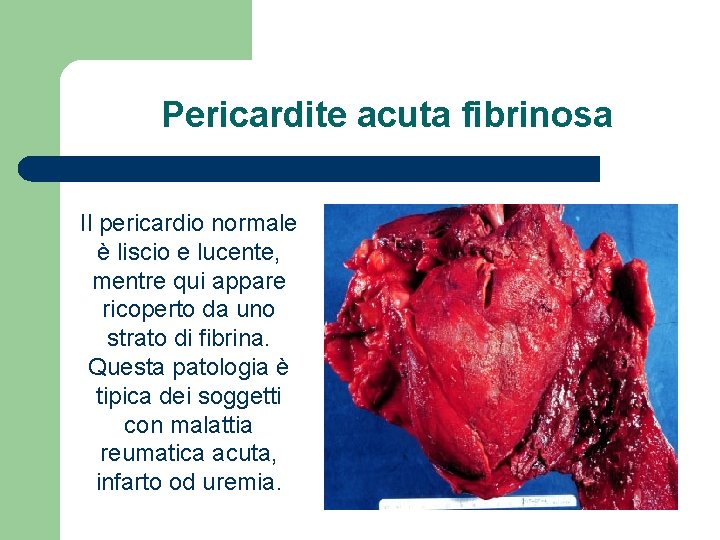
Pericardite acuta fibrinosa Il pericardio normale è liscio e lucente, mentre qui appare ricoperto da uno strato di fibrina. Questa patologia è tipica dei soggetti con malattia reumatica acuta, infarto od uremia.

Pericardite acuta fibrinosa Maggior ingrandimento della superficie secca e rugosa, responsabile dello sfregamento sincrono con il battito cardiaco, udibile sulla zona precordiale.

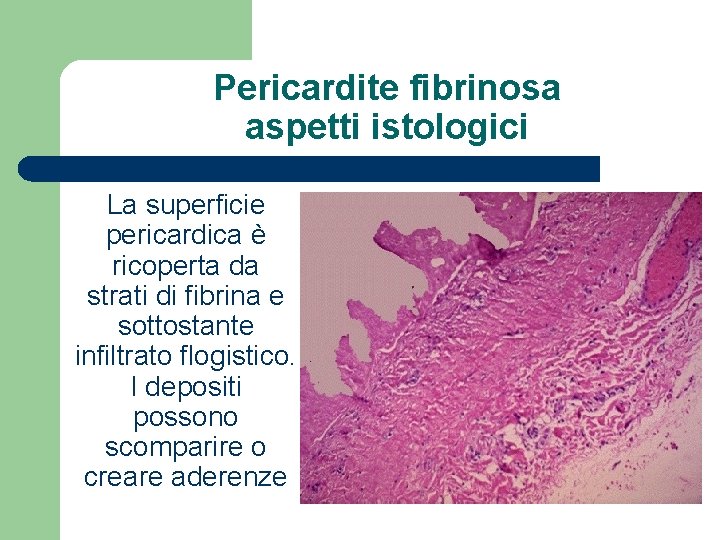
Pericardite fibrinosa aspetti istologici La superficie pericardica è ricoperta da strati di fibrina e sottostante infiltrato flogistico. I depositi possono scomparire o creare aderenze

Pregresso infarto transmurale Esiti di esteso infarto transmurale del ventricolo sn. In alto lo spessore del miocardio è normale, mentre inferiormente è ridotto ad una sottile parete fibrosa con dilatazione aneurismatica che, non essendo un tessuto contrattile, riduce la gittata cardiaca ed affatica il restante miocardio. La stasi ematica nell’aneurisma predispone alla formazione di trombi

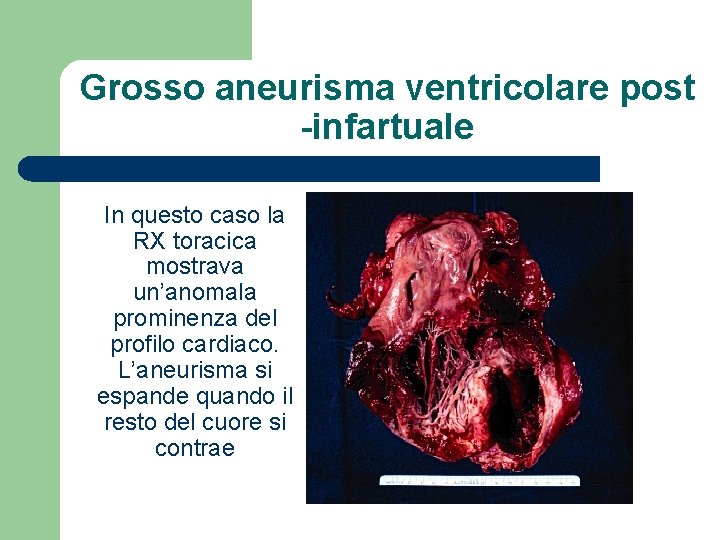
Grosso aneurisma ventricolare post -infartuale In questo caso la RX toracica mostrava un’anomala prominenza del profilo cardiaco. L’aneurisma si espande quando il resto del cuore si contrae

Aneurisma con trombo murale

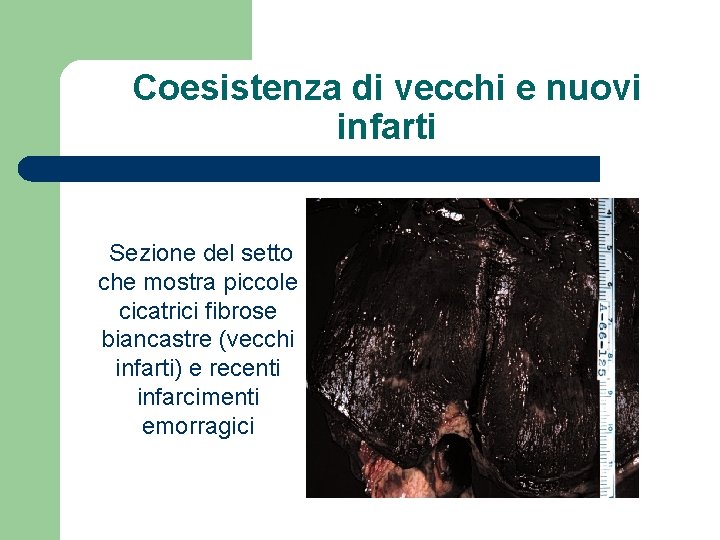
Coesistenza di vecchi e nuovi infarti Sezione del setto che mostra piccole cicatrici fibrose biancastre (vecchi infarti) e recenti infarcimenti emorragici

Infarto di vecchia data Area biancastra di cicatrizzazione del miocardio vista dalla superficie endocardica

Vecchio infarto aspetti microscopici

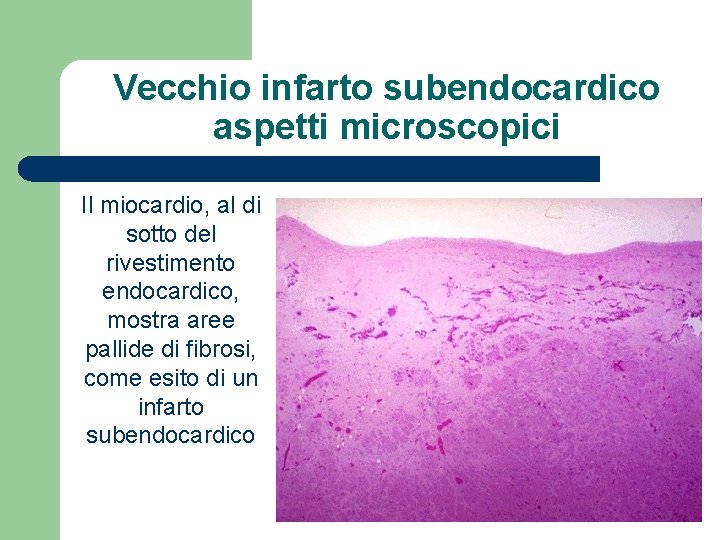
Vecchio infarto subendocardico aspetti microscopici Il miocardio, al di sotto del rivestimento endocardico, mostra aree pallide di fibrosi, come esito di un infarto subendocardico

Cardiomiopatia ischemica cronica l l Danno miocardico progressivo (angina ed infarti 5 -10 anni prima) fino all’insufficienza congestizia cronica Aderenze pericardiche Stenosi coronarica moderata o severa od occlusione Esiti cicatriziali di vecchi infarti Ispessimenti endocardici

Morte cardiaca improvvisa Decesso entro un’ora dalla comparsa dei sintomi Dovuta ad asistolia, fibrillazione ventricolare secondaria a: l Infarto del miocardio l Anomalie congenite l Stenosi della valvola aortica l Alterazioni del sistema di conduzione l Prolasso della mitrale l Miocarditi l Cardiomiopatie idiopatiche dilatative o ipertrofiche

Valvulopatie l. Malattia reumatica l. Prolasso della mitrale l. Stenosi valvolare aortica calcifica l. Calcificazione dell’anello mitralico l. Endocarditi vegetanti Causano stenosi, insufficienza o stenoinsufficienza. Le conseguenze cliniche dipendono dal tipo di valvola coinvolta, dal grado di danneggiamento e dalla rapidità di sviluppo delle lesioni

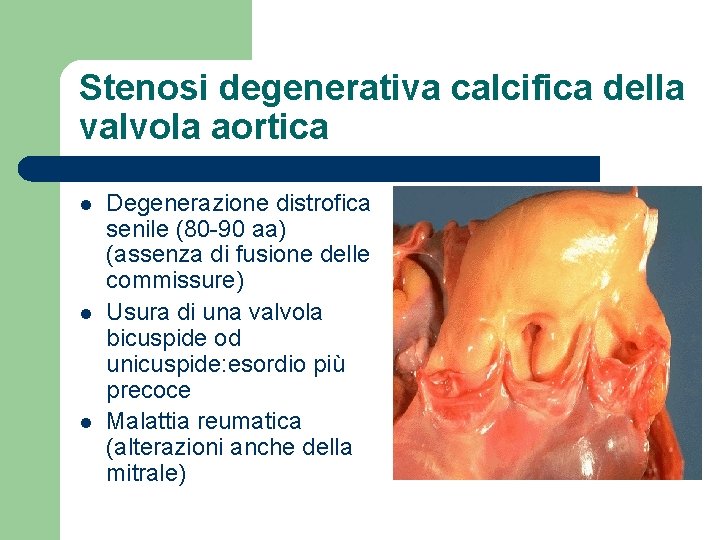
Stenosi degenerativa calcifica della valvola aortica l l l Degenerazione distrofica senile (80 -90 aa) (assenza di fusione delle commissure) Usura di una valvola bicuspide od unicuspide: esordio più precoce Malattia reumatica (alterazioni anche della mitrale)

Evoluzione della stenosi aortica l l l Ipertensione ventricolare sn (gradiente attraverso la valvola di 75 -100 mm Hg) Ipertrofia ventricolare sn concentrica Insufficienza del microcircolo ventricolare ed angina, morte improvvisa od insufficienza congestizia cronica: > 50% muore entro 3 anni in assenza di trattamento chirurgico

Calcificazione dell’anello mitralico l l l Donne anziane Noduli irregolari molto duri, localizzati all’inserzione dei foglietti valvolari, senza segni di flogosi In genere non ne compromettono la funzionalità, ma possono essere sede di trombosi e causare ictus, oppure favorire lo sviluppo di endocarditi infettive

Prolasso della mitrale l l l 5 -10% della popolazione USA, specie giovani donne; riscontro spesso occasionale Uno od entrambi i lembi sono mixomatosi e prolassano nell’atrio durante la sistole: click mesosistolico o, quando compare insufficienza valvolare, soffio olosistolico Le cause sono sconosciute associato a malattie ereditarie del connettivo. MARFAN Può coesistere interessamento della tricuspide (2040% dei casi) o della valvola polmonare od aortica Le corde tendinee allungate possono rompersi

Prolasso mitrale Paziente con s. di Marfan. Il foglietto in basso a sn è bombato verso l’alto e mostra una lesione rossastra da sfregamento. Spesso asintomatico.

Febbre reumatica E’ una malattia infiammatoria acuta ricorrente che colpisce soprattutto i bambini e fa seguito (1 -5 sett) ad una faringite da streptococco ßemolitico di gruppo A E’ caratterizzata da febbre, artralgie, poliartrite a carattere migrante delle grosse articolazioni (90% degli adulti), cardite (50 -75%), noduli sottocutanei (10 -60%), eritema marginato

Febbre reumatica Patogenesi imunologica sconosciuta: 1. Reazione crociata verso antigeni tessutali 2. Reazione autoimmune scatenata dall’infezione Predisposizione genetica? (3% dei soggetti che contraggono l’infezione faringea)

Febbre reumatica: aspetti istologici Fase acuta l Focolai di necrosi e di infiammazione nel miocardio, endocardio e pericardio (pancardite) e nel sottocutaneo al di sopra dei tendini estensori delle estremità. Successiva fibrosi. l “verruche” lungo le cuspidi delle valvole cardiache di sn o le corde tendinee Fase cronica l Deformazione fibro-calcifica della mitrale (70%), mitroaortica (25%), meno frequentemente delle altre due valvole

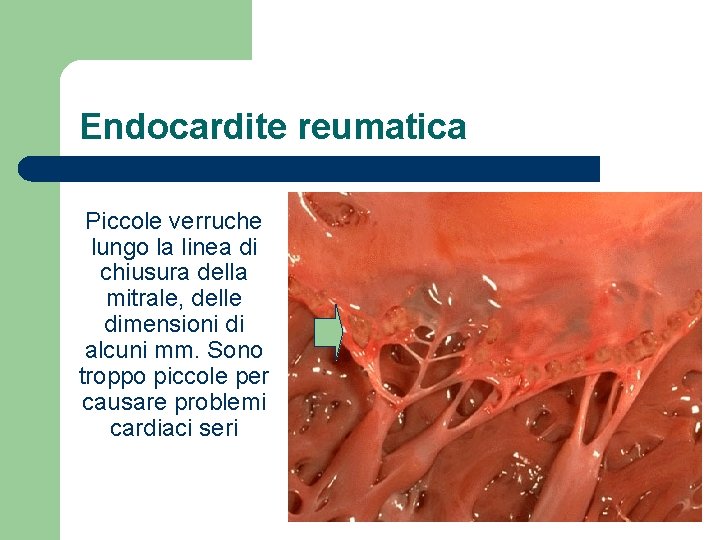
Endocardite reumatica Piccole verruche lungo la linea di chiusura della mitrale, delle dimensioni di alcuni mm. Sono troppo piccole per causare problemi cardiaci seri

Cardiopatia reumatica Conseguenze della miocardite in fase acuta: aritmie, tromboembolie, dilatazione cardiaca con insufficienza mitralica secondaria l Nel 99% dei casi le lesioni miocardiche guariscono l Dopo riattivazione della malattia, le lesioni cardiache peggiorano Anche se le valvole sono danneggiate, il cuore può mantenersi in una situazione di compenso per una decina di anni, fino alla comparsa di insufficienza cardiaca manifesta l

Stenosi reumatica della mitrale Visione dall’atrio della valvola mitrale con lesioni reumatiche. I foglietti sono retratti, rigidi, fusi ed il passaggio del sangue è molto ristretto (stenosi a bocca di pesce)

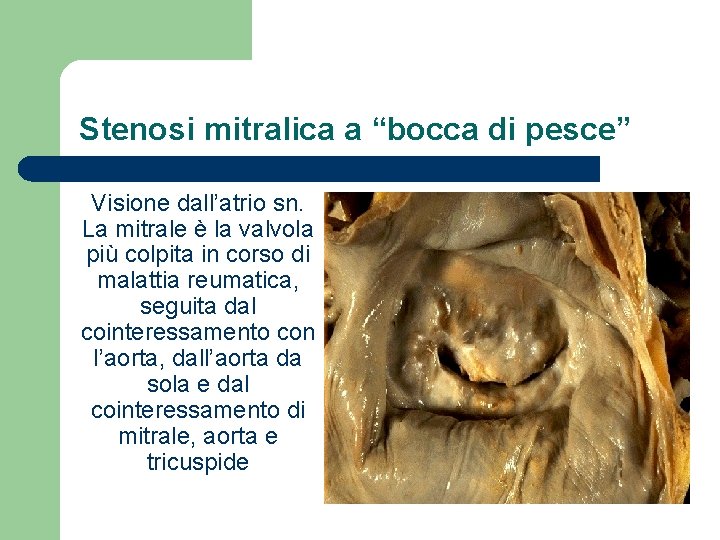
Stenosi mitralica a “bocca di pesce” Visione dall’atrio sn. La mitrale è la valvola più colpita in corso di malattia reumatica, seguita dal cointeressamento con l’aorta, dall’aorta da sola e dal cointeressamento di mitrale, aorta e tricuspide

Malattia reumatica Donna di 44 anni con febbre reumatica, trattata per scompenso congestizio per circa un anno. Vi è marcata fibrosi della mitrale, con stenoinsufficienza dovuta a fusione delle commissure e rigidità dei foglietti. Le corde, che normalmente sono filiformi, sono qui assai ispessite. Vi è anche marcata dilatazione atriale secondaria

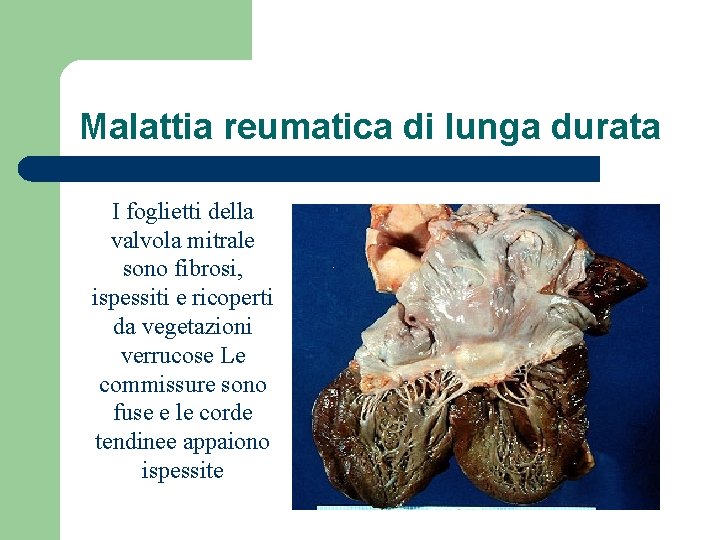
Malattia reumatica di lunga durata I foglietti della valvola mitrale sono fibrosi, ispessiti e ricoperti da vegetazioni verrucose Le commissure sono fuse e le corde tendinee appaiono ispessite

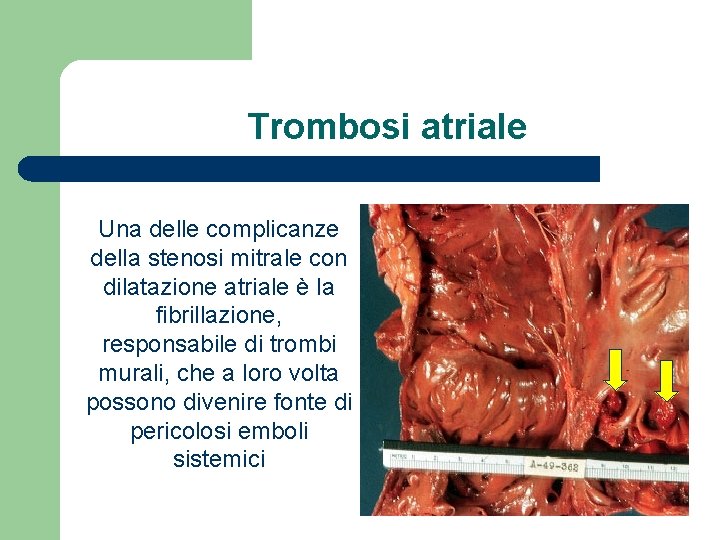
Trombosi atriale Una delle complicanze della stenosi mitrale con dilatazione atriale è la fibrillazione, responsabile di trombi murali, che a loro volta possono divenire fonte di pericolosi emboli sistemici

Endocarditi infettive Infezione delle valvole, dell’endocardio, o dell’aorta (endoaortite), quasi sempre batterica Acuta Sostenuta da un germe molto virulento (stafilococco aureo nel 20%), distrugge una valvola normale e porta a morte nel giro di pochi giorni o settimane > 50% dei pazienti Subacuta (esordio insidioso e decorso protratto) Sostenuta da un germe a bassa virulenza (streptococco viridans), colpisce valvole già lese

Malattie predisponenti all’endocardite infettiva l l l l Cardiopatie congenite, particolarmente quelle che danno luogo a flussi vorticosi: colonizzazione di deposizioni sterili di piastrine e fibrina nelle lesioni da getto Cardiopatia reumatica Prolasso mitralico Stenosi valvolare calcifica degenerativa Valvole artificiali ed innesti valvolari Immunodeficienze acquisite Cateteri vascolari, diabete, alcool, tossicodipendenza

Endocarditi infettive: aspetti istologici l. Vegetazioni valvolari singole o multiple, voluminose e friabili, che si estendono alle corde tendinee, costituite da cellule infiammatorie acute, fibrina e batteri. l. Nella forma acuta vi è erosione od anche perforazione dei lembi valvolari ed, a volte, cavità ascessuali nel miocardio adiacente l. Dopo trattamento, sterilizzazione, fibrosi e, talora, calcificazione, con esiti di piccole escrescenze sui lembi

Endocarditi infettive: aspetti clinici Acuta l Esordio brusco con febbre ingravescente, brividi ed astenia. Soffio entro le prime settimane. Subacuta l Sindrome simil-influenzale, astenia, calo ponderale, non sempre febbre Complicanze emboliche, con infarti o infezioni metastatiche; insufficienza o stenosi valvolare, pericardite suppurativa, perforazioni valvolari o miocardiche

Endocardite acuta da Streptococco Donna di 28 anni. Comparsa di febbre 4 giorni prima del ricovero. Crescita di streptococcus viridans all’esame colturale. Inefficaci dosi massicce di antibiotici. I foglietti della mitrale sono estesamente distrutti da vegetazioni batteriche si estendono all’endocardio atriale

Endocardite acuta da Salmonella Soggetto di 28 anni deceduto per insufficienza congestizia il giorno del ricovero. Presentava temperatura elevata, dispnea, polso accelerato, cardiomegalia e soffio da insufficienza aortica. L’esame colturale ha rilevato crescita di salmonella tipo B. La cuspide posteriore dell’aorta è completamente distrutta.

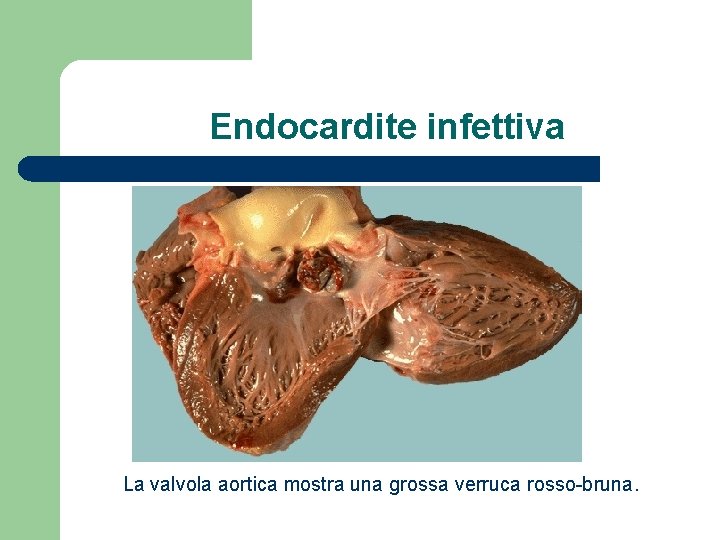
Endocardite infettiva La valvola aortica mostra una grossa verruca rosso-bruna.

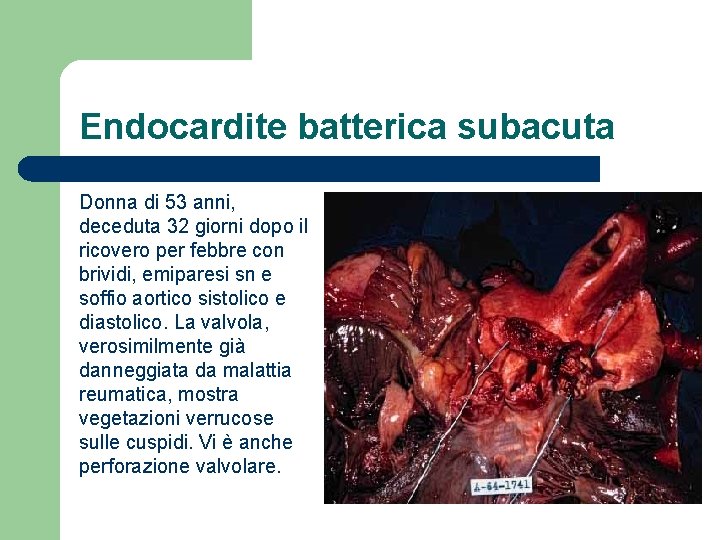
Endocardite batterica subacuta Donna di 53 anni, deceduta 32 giorni dopo il ricovero per febbre con brividi, emiparesi sn e soffio aortico sistolico e diastolico. La valvola, verosimilmente già danneggiata da malattia reumatica, mostra vegetazioni verrucose sulle cuspidi. Vi è anche perforazione valvolare.

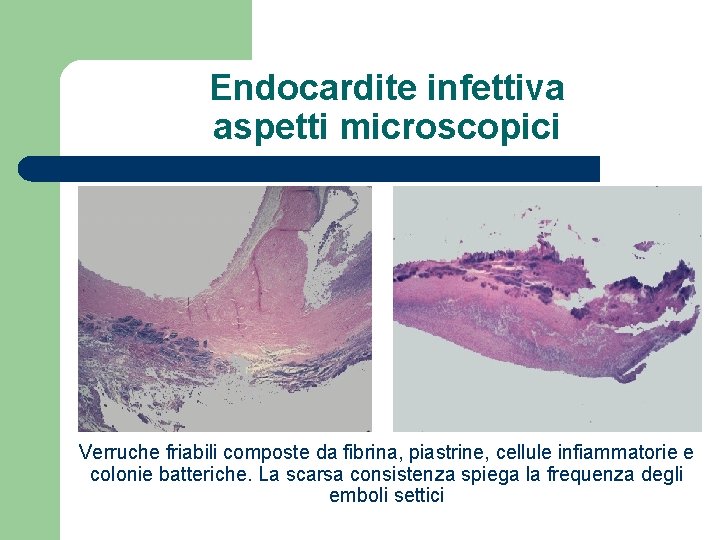
Endocardite infettiva aspetti microscopici Verruche friabili composte da fibrina, piastrine, cellule infiammatorie e colonie batteriche. La scarsa consistenza spiega la frequenza degli emboli settici

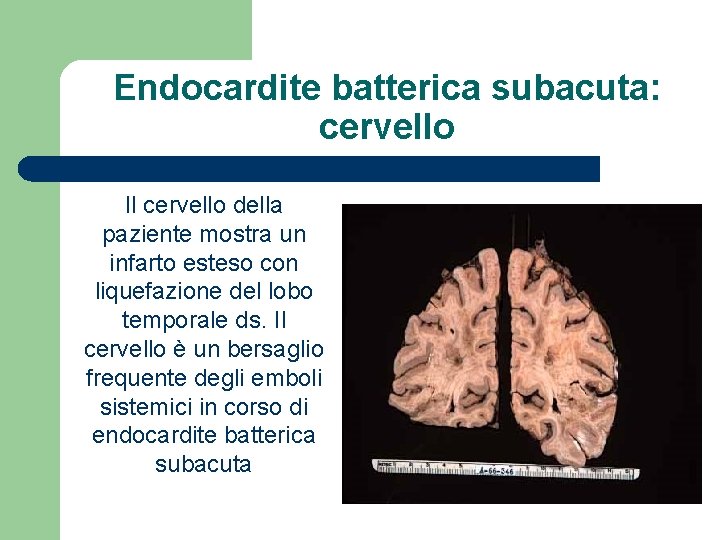
Endocardite batterica subacuta: cervello Il cervello della paziente mostra un infarto esteso con liquefazione del lobo temporale ds. Il cervello è un bersaglio frequente degli emboli sistemici in corso di endocardite batterica subacuta

Endocardite batterica subacuta: milza La milza è ingrandita e mostra numerosi infarti recenti nel polo superiore. L’infarto splenico è frequente in corso di endocardite batterica acuta e causa forte dolore improvviso nel quadrante sn

Pericardite purulenta

Pericardite cronica costrittiva I due sottili foglietti pericardici sono divenuti una capsula fibrosa rigida e spessa, che limita il riempimento diastolico del cuore e causa scompenso congestizio ds. La patologia è un tipico esito della tubercolosi o della pericardite batterica purulenta

Endocardite trombotica abatterica Endocardite vegetante che colpisce soggetti con cancro o sepsi (marantica) Piccole vegetazioni costituite da fibrina ed elementi del sangue, senza germi o reazione infiammatoria Colpiscono il margine di chiusura dei lembi di valvole sane Pazienti in stato di ipercoagulabilità?

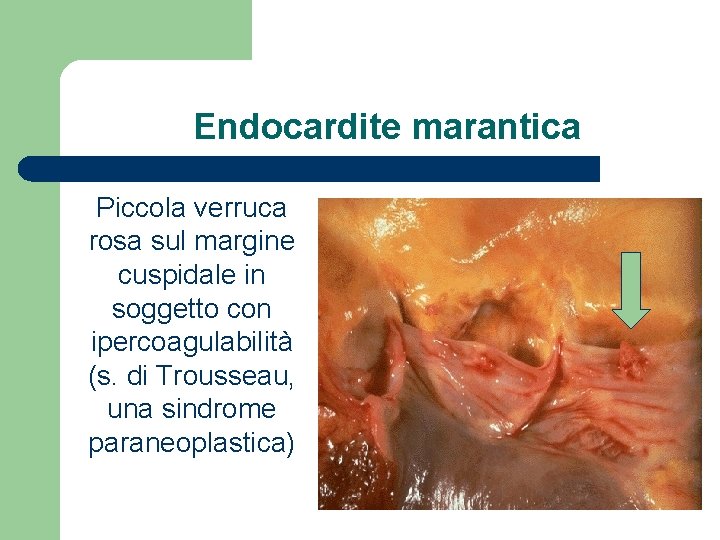
Endocardite marantica Piccola verruca rosa sul margine cuspidale in soggetto con ipercoagulabilità (s. di Trousseau, una sindrome paraneoplastica)

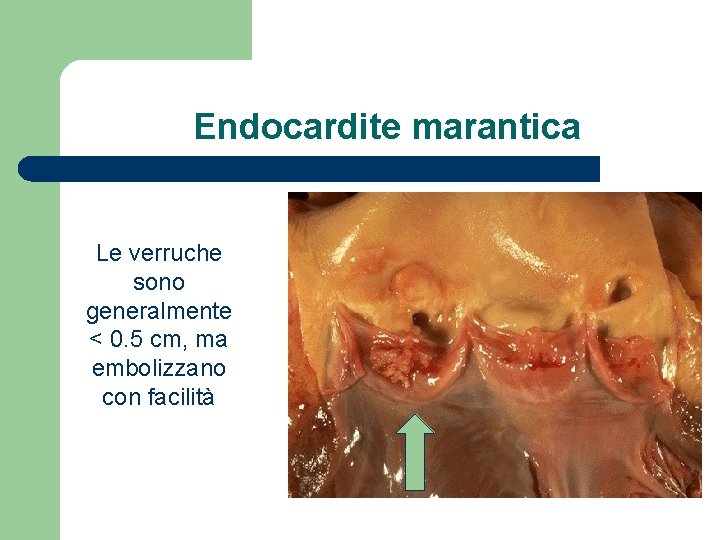
Endocardite marantica Le verruche sono generalmente < 0. 5 cm, ma embolizzano con facilità

Endocardite marantica aspetti microscopici La verruca, sulla ds, mostra colorito rosa in quanto è formata da fibrina e piastrine.

Cardiopatie congenite l l l Derivano da difetti dell’embriogenesi che si verificano tra la 3° e l’ 8° sett di gestazione La maggior parte è compatibile con la vita Alcune si manifestano quando la circolazione polmonare si sostituisce a quella placentare Altre solo nell’età adulta Incidenza pari a 6 -8/1000 nati a termine e maggiore nei prematuri Eziologia sconosciuta (influenze gentiche ed ambientali? )

Cardiopatie congenite Influenze genetiche l. Incidenza 2 -10 volte >nei fratelli o figli di soggetti affetti l. Anomalie cromosomiche nel 5% dei casi Influenze ambientali Solo 10% di concordanza del difetto nei gemelli monozigoti Rosolia congenita, studi sperimentali con ipossia, radiazionizzanti, farmaci, abuso di alcool o fumo

Malformazioni congenite Difetti setto interventricolare Persistenza del dotto arterioso Stenosi polmonare Tetralogia di Fallot Stenosi aortica Coartazione aortica Difetto setto interatriale Trasposizione delle grandi arterie Difetto setto atrioventricolare Atresia della tricuspide 33% 10% 9% 8% 5% 5% 5% 4% 1%

Conseguenze cliniche Shunt l Comunicazione abnorme tra le camere cardiache o tra i vasi sanguigni (o entrambi) Ds-sn: cianosi Sn-ds: sovraccarico ed ipertrofia ds, ipertensione polmonare, ipertrofia e costrizione vasi polmonari, inversione dello shunt (cardiopatia cianogena tardiva o s. di Eisenmenger)

Conseguenze cliniche Ostruzione Stenosi od atresie (ostruzioni complete) a livello delle camere cardiache, delle valvole o dei vasi sanguigni

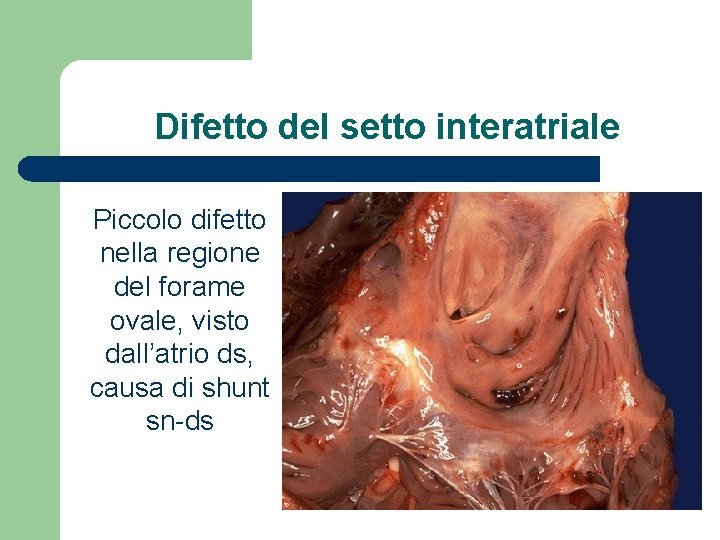
Difetto del setto interatriale l l Da non confondere con la pervietà del forame ovale, presente in >1/3 individui normali Può avere dimensioni varie fino all’atrio comune, essere multiplo o fenestrato e sedi diverse Determina uno shunt sn-ds (resistenze vascolari polmonari<sistemiche; distensibilità>atrio ds) asintomatico se <1 cm, altrimenti sintomatico dopo 30 aa (soffio sulla valvola polmonare, ipertrofia ds)

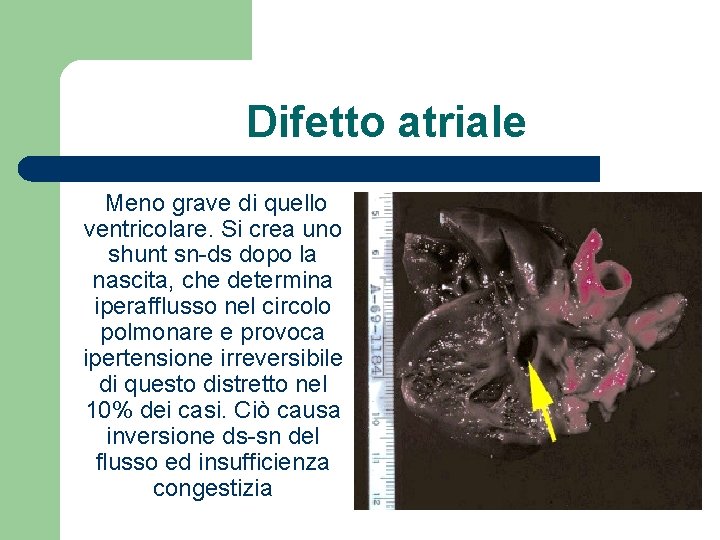
Difetto atriale Meno grave di quello ventricolare. Si crea uno shunt sn-ds dopo la nascita, che determina iperafflusso nel circolo polmonare e provoca ipertensione irreversibile di questo distretto nel 10% dei casi. Ciò causa inversione ds-sn del flusso ed insufficienza congestizia

Difetto del setto interatriale Piccolo difetto nella regione del forame ovale, visto dall’atrio ds, causa di shunt sn-ds

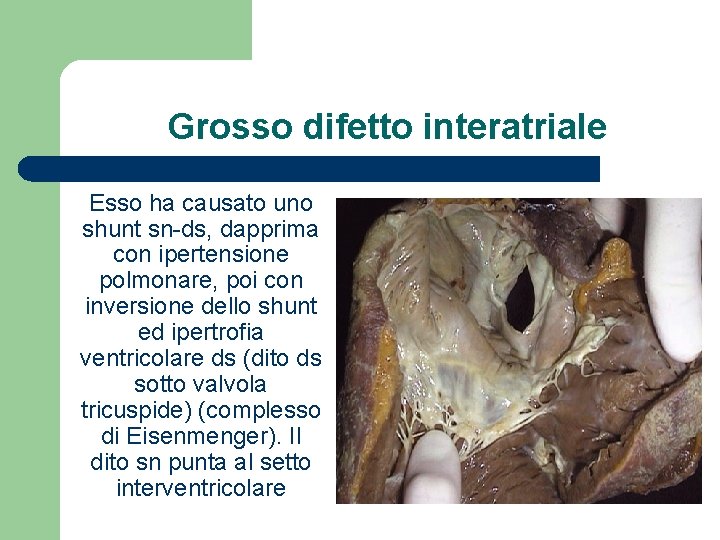
Grosso difetto interatriale Esso ha causato uno shunt sn-ds, dapprima con ipertensione polmonare, poi con inversione dello shunt ed ipertrofia ventricolare ds (dito ds sotto valvola tricuspide) (complesso di Eisenmenger). Il dito sn punta al setto interventricolare

Difetto del setto interventricolare l l La forma più frequente, isolata nel 30% dei casi (spesso fa parte della tetralogia di Fallot, della trasposizione dei grossi vasi o del tronco arterioso comune) Può avere dimensioni varie fino al ventricolo comune, essere multiplo o fenestrato e sedi diverse (90%nel setto membranoso, in prossimità del fascio AV di His; 10% al di sotto della valvola polmonare o nel setto muscolare)

Difetto del setto interventricolare l l Malattia di Roger: difetto muscolare <0. 5 cm, che si chiude spontaneamente nel 50% dei casi; altrimenti ben tollerato, con soffio olosistolico. Può complicarsi con endocardite infettiva. I difetti grandi sono membranosi e restano pervi (shunt sn-ds, ipertrofia ventricolare ds ed ipertensione polmonare, inversione dello shunt)

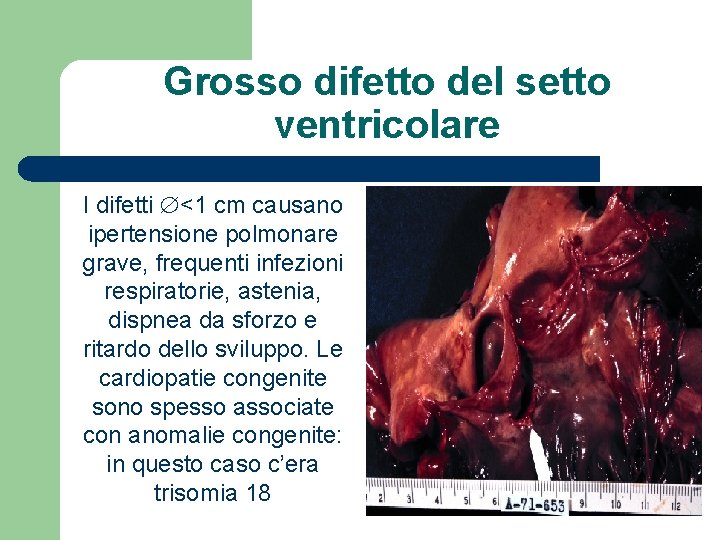
Grosso difetto del setto ventricolare I difetti <1 cm causano ipertensione polmonare grave, frequenti infezioni respiratorie, astenia, dispnea da sforzo e ritardo dello sviluppo. Le cardiopatie congenite sono spesso associate con anomalie congenite: in questo caso c’era trisomia 18

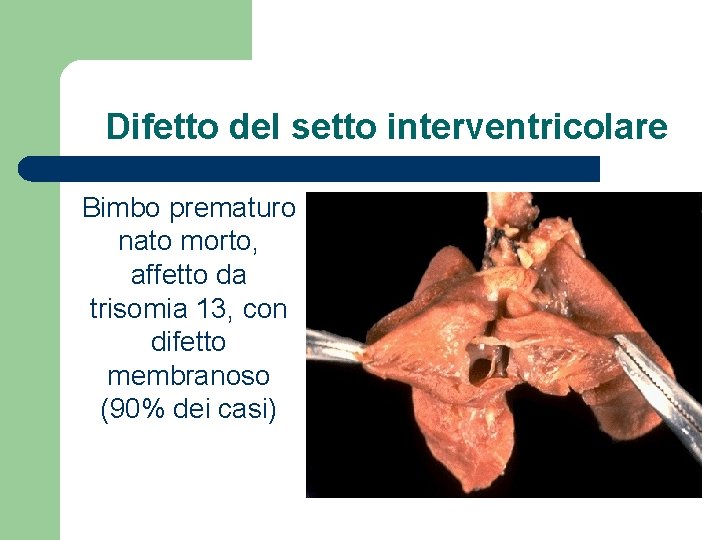
Difetto del setto interventricolare Bimbo prematuro nato morto, affetto da trisomia 13, con difetto membranoso (90% dei casi)

Persistenza del dotto arterioso l l Mancata obliterazione del canale vascolare aortopolmonare intrauterino entro i primi 2 gg di vita Nei prematuri, nei neonati ipossiemici, nei nati a termine con difetto strutturale della parete del dotto Difetto isolato nel 90% dei casi Nessuna ripercussione se il calibro è piccolo; altrimenti shunt sn-ds con soffio sistolico e, nel tempo, ipertensione polmonare

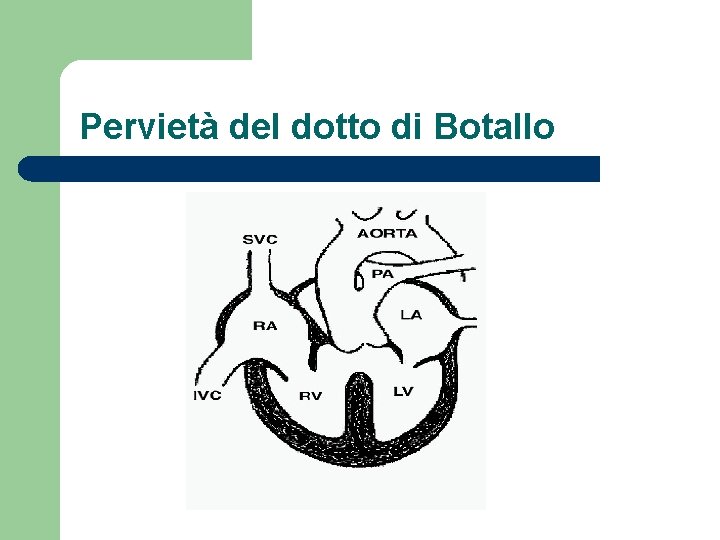
Pervietà del dotto di Botallo

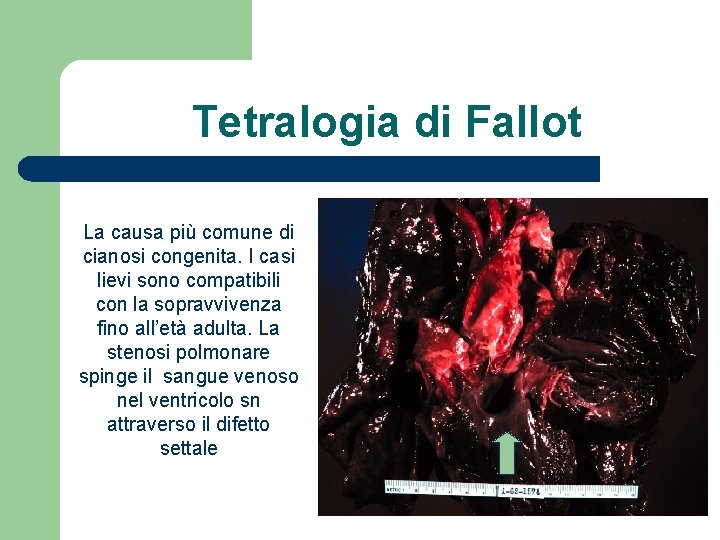
Tetralogia di Fallot Difetto del setto interventricolare 2. Stenosi sottopolmonare (infundibulo) o valvolare (a volte atresia) 3. Aorta a cavaliere tra i due ventricoli 4. Ipertrofia ventricolare ds La gravità del quadro dipende dalla stenosi polmonare 1.

Tetralogia di Fallot La causa più comune di cianosi congenita. I casi lievi sono compatibili con la sopravvivenza fino all’età adulta. La stenosi polmonare spinge il sangue venoso nel ventricolo sn attraverso il difetto settale

Tetralogia di Fallot l. Se la stenosi polmonare è lieve, shunt sn-ds senza cianosi (tetralogia rosa); quando i valori delle resistenze vascolari nell’a. polmonare sono pari a quelle sistemiche, lo shunt è ds-sn, con cianosi

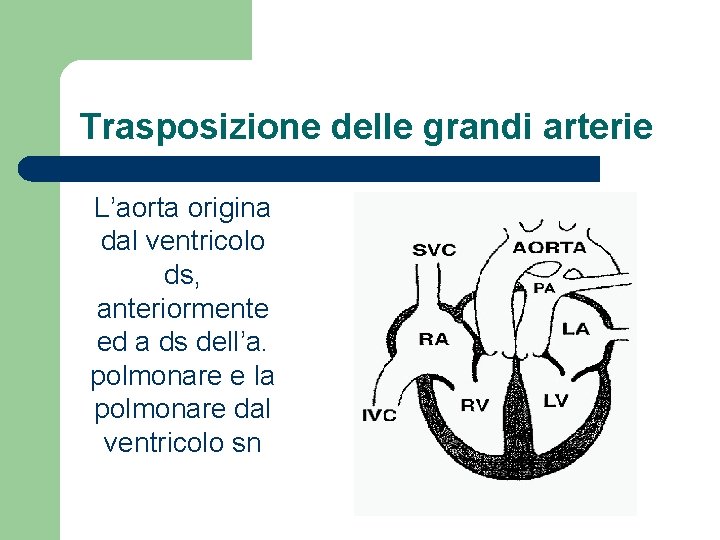
Trasposizione delle grandi arterie L’aorta origina dal ventricolo ds, anteriormente ed a ds dell’a. polmonare e la polmonare dal ventricolo sn

Trasposizione delle grandi arterie l l Condizione frequente quando la madre è diabetica, incompatibile con la vita, a meno che vi sia uno shunt (DIV nel 35%, pervietà del forame ovale o PDA nel 65%) Cianosi sin dalla nascita, poi cospicua ipertrofia ventricolare ds ed atrofia del ventricolo sn

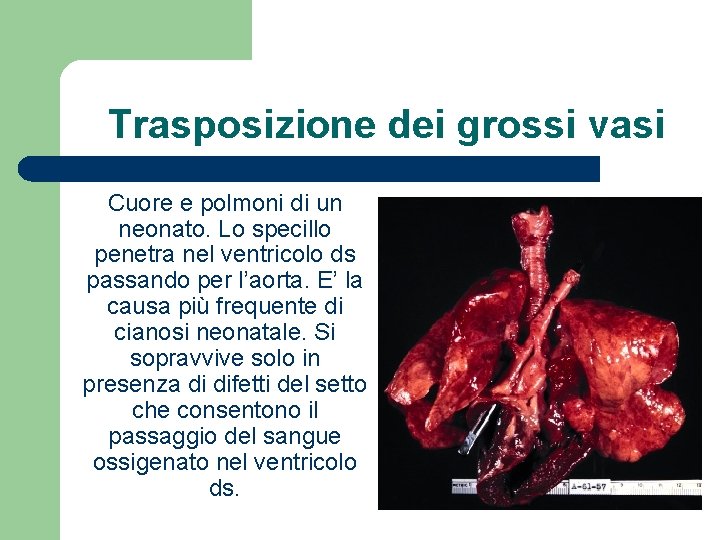
Trasposizione dei grossi vasi Cuore e polmoni di un neonato. Lo specillo penetra nel ventricolo ds passando per l’aorta. E’ la causa più frequente di cianosi neonatale. Si sopravvive solo in presenza di difetti del setto che consentono il passaggio del sangue ossigenato nel ventricolo ds.

Coartazione aortica l♂ 4 volte> ♀ l. Si associa a valvola aortica bicuspide nel 50% Forma infantile l. Ipoplasia tubulare dell’arco aortico prossimalmente al dotto arterioso. Forma adulta l. Strozzamento a clessidra, in corrispondenza dell’inserzione del dotto Le manifestazioni dipendono dall’entità della stenosi e dalla pervietà del dotto

Coartazione dell’aorta Brusco restringimento del vaso dovuto alla presenza di una membrana perforata che occlude il lume al di sotto della succlavia ds. L’aorta discendente è sulla ds

Coartazione dell’aorta Forma infantile l La pervietà del dotto non è sufficiente a vascolarizzare la metà inferiore del corpo (cianosi inferiore). La testa e gli arti superiori sono irrorati da vasi a monte del restringimento. L’insufficienza ventricolare sn compare precocemente l Letale in assenza di intervento

Coartazione dell’aorta Forma adulta l Talora diagnosi solo in età adulta l Ipertensione degli arti superiori, ipotensione di quelli inferiori (polso debole, claudicatio, senso di freddo) l Si sviluppa un circolo collaterale tra le arterie a monte e quelle a valle (dilatazione delle intercostali e mammarie interne) l Ipertrofia del ventricolo sn, soffio olosistolico

Coartazione dell’aorta Aorta aperta longitudinalmente. Nella sede del restringimento, le turbolenze del flusso sanguigno hanno favorito la comparsa di lesioni aterosclerotiche

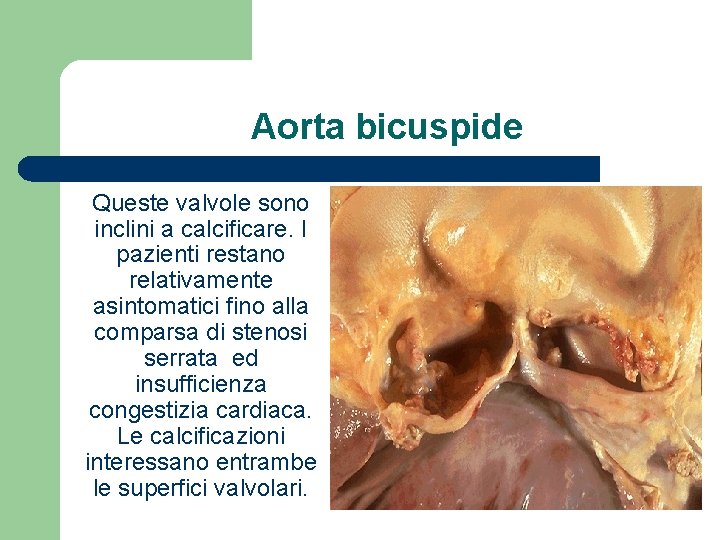
Aorta bicuspide Queste valvole sono inclini a calcificare. I pazienti restano relativamente asintomatici fino alla comparsa di stenosi serrata ed insufficienza congestizia cardiaca. Le calcificazioni interessano entrambe le superfici valvolari.

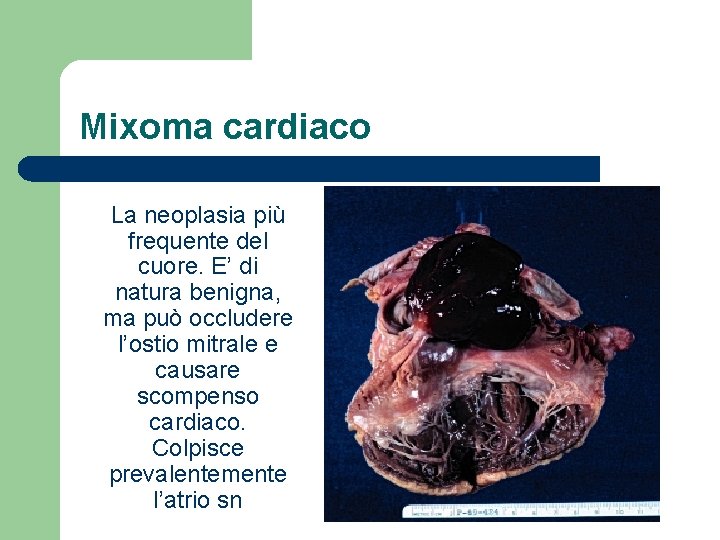
Mixoma cardiaco La neoplasia più frequente del cuore. E’ di natura benigna, ma può occludere l’ostio mitrale e causare scompenso cardiaco. Colpisce prevalentemente l’atrio sn

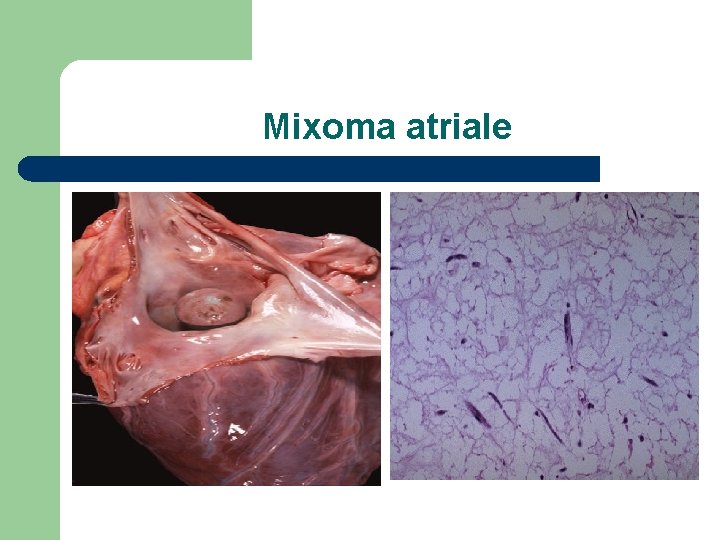
Mixoma atriale

Neoplasie cardiache l l I mixomi possono dare emboli sistemici o, in caso di secrezione di interleuchina-6, sintomi sistemici come febbre e malessere Oltre ai mixomi, si riscontrano fibromi, lipomi, rabdomiomi, ed, assai più raramente, angiosarcomi ed altri sarcomi I rabdomiomi sono generalmente diagnosticati nel 1° anno di vita, in quanto causano ostruzione valvolare Le metastasi interessano il cuore nel 5% dei pz deceduti per cancro

Rabdomioma Bambino di 2 anni deceduto all’improvviso. All’autopsia, il ventricolo sn era occupato per gran parte da questa grossa massa biancastra, di consistenza ferma

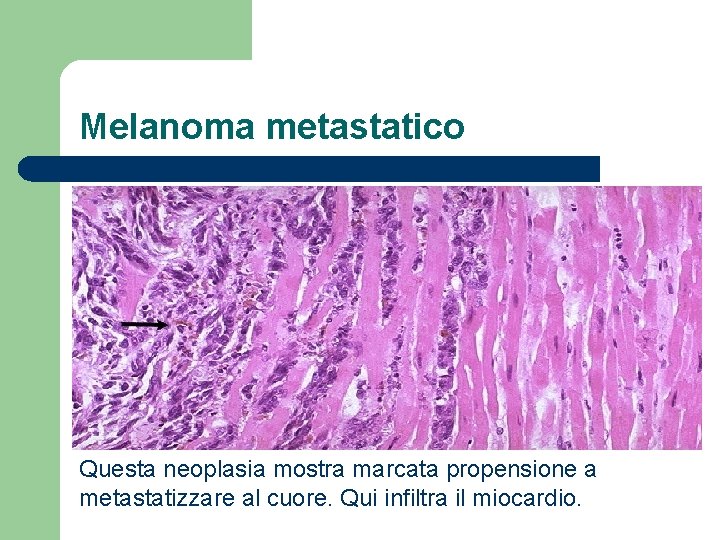
Melanoma metastatico Questa neoplasia mostra marcata propensione a metastatizzare al cuore. Qui infiltra il miocardio.

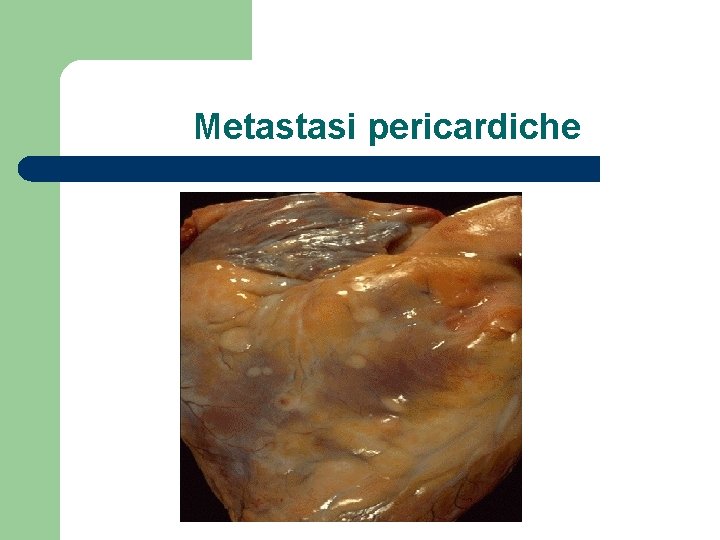
Metastasi pericardiche

Aneurisma aterosclerotico dell’aorta l l Rari prima dei 50 anni, più frequenti nei maschi Predisposizione genetica all’ipertensione ed aterosclerosi; predisposizione genetica alle alterazioni strutturali della parete aortica

Aneurisma aterosclerotico dell’aorta L’aterosclerosi può indebolire la parete dell’aorta e causare lo sfiancamento aneurismatico. Questo colpisce caratteristicamente la porzione addominale al di sotto delle arterie renali.

Complicanze dell’aneurisma dell’aorta addominale Rottura nella cavità peritoneale con emorragia massiva. Gli aneurismi del > 6 -7 cm hanno un rischio del 5 -10% per anno l Compressione di strutture adiacenti (ureteri, vertebre); occlusione delle arterie vertebrali che irrorano il midollo spinale l Tromboembolia La mortalità operatoria è bassa per gli aneurismi integri, mentre l’intervento in emergenza è gravato da mortalità nel 50% dei casi l

Aneurisma sacciforme dell’aorta Aneurisma della biforcazione ed aterosclerosi grave dell’aorta addominale

Aneurisma dissecante dell’aorta l l l Slaminamento della tonaca media, con formazione di un canale pieno di sangue nello spessore del vaso Rottura del canale ed emorragia massiva nella pleura pericardio, o peritoneo Interessa ipertesi fra 40 -60 anni o soggetti con altertazioni strutturali del connettivo Lacerazione intimale in genere a 10 cm dalla valvola aortica. La dissezione può estendersi verso il cuore A volte il sangue rientra nel lume vasale attraverso un’altra lacerazione a valle (aorta a doppia canna)

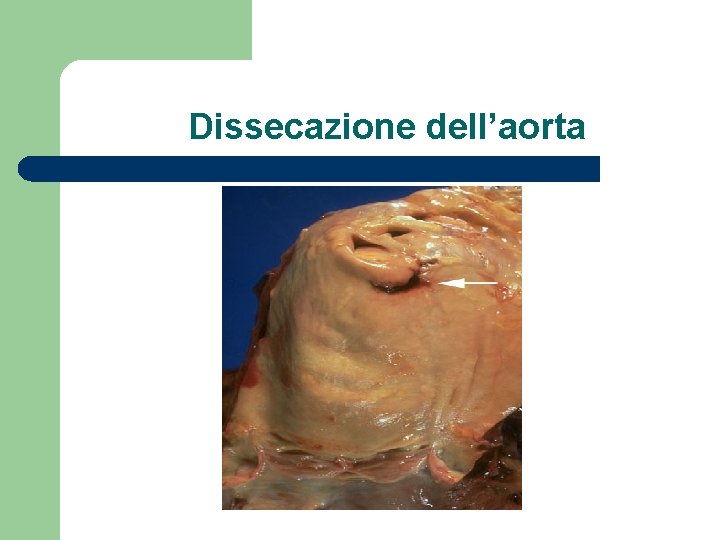
Dissecazione dell’aorta

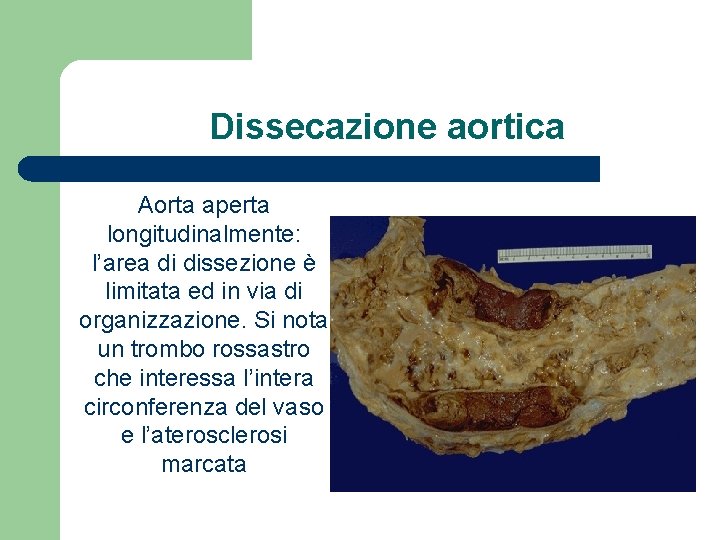
Dissecazione aortica Aorta aperta longitudinalmente: l’area di dissezione è limitata ed in via di organizzazione. Si nota un trombo rossastro che interessa l’intera circonferenza del vaso e l’aterosclerosi marcata

Aneurisma dissecante dell’aorta: altre manifestazioni cliniche l l Tamponamento cardiaco Insufficienza aortica Infarto del miocardio Mielite trasversa da compressione delle a. spinali Sorgenza improvvisa di dolore lancinante alla parete anteriore del torace e si irradia alle regioni posteriori ed inferiori mano che la dissezione progredisce

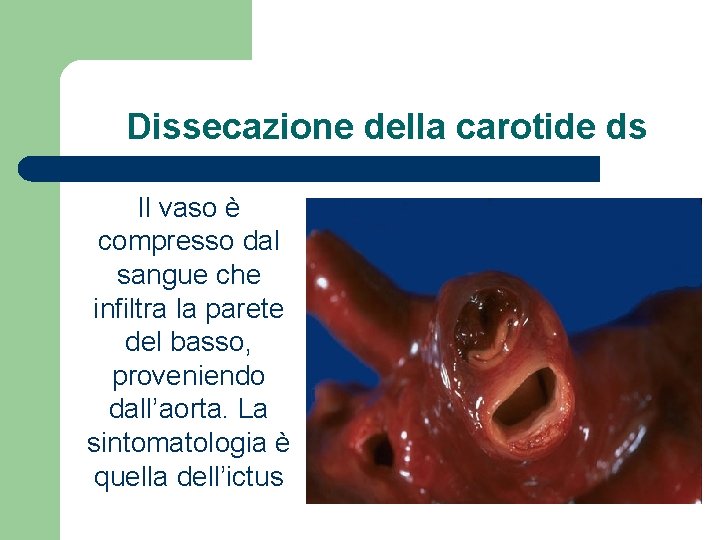
Dissecazione della carotide ds Il vaso è compresso dal sangue che infiltra la parete del basso, proveniendo dall’aorta. La sintomatologia è quella dell’ictus

Aneurisma dissecante dell’aorta: aspetti istologici l l l Dissecazione fra la metà ed il terzo esterno della tonaca media Frammentazione del tessuto elastico o degenerazione cistica (spazi contenti sostanza amorfa extracellulare) della media Assenza di flogosi

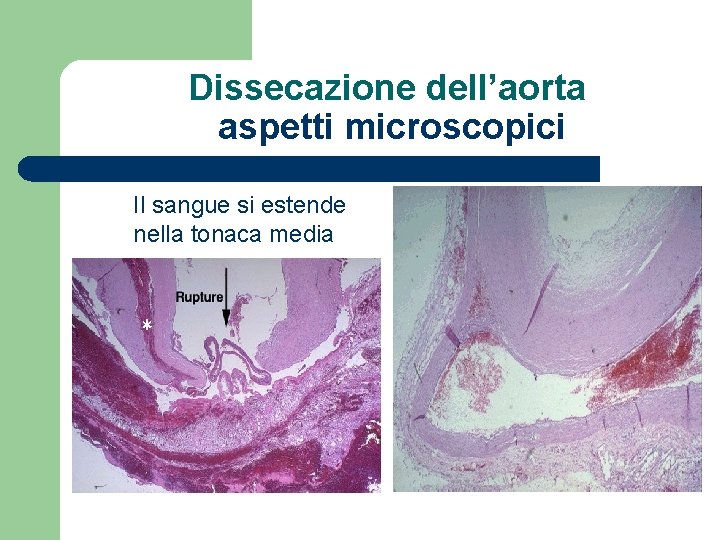
Dissecazione dell’aorta aspetti microscopici Il sangue si estende nella tonaca media