Disegno di legge Piano Socio Sanitario 2019 2023



















































































































- Slides: 119


Disegno di legge Piano Socio Sanitario 2019 2023 • • • Premesse al PSSR Verifica Piano precedente Prevenire infortuni e malattie professionali Compartecipazione alla spesa Il governo dei tempi di attesa Fondi sanitari integrativi Salvatore Lihard

Alcune premesse: Il Piano sanitario nazionale è il principale strumento di programmazione sanitaria mediante il quale, in un dato arco temporale, vengono definiti gli obiettivi da raggiungere, attraverso l’individuazione di azioni e di strategie strumentali alla realizzazione delle prestazioni istituzionali del Servizio sanitario nazionale. Esso rappresenta quindi il primo punto di riferimento per ogni riforma e iniziativa riguardante il sistema sanitario, sia a livello centrale sia a livello locale.

• È attraverso il Piano sanitario nazionale che lo Stato stabilisce le linee generali di indirizzo del Servizio Sanitario Nazionale, nell’osservanza degli obiettivi e dei vincoli posti dalla programmazione economico-finanziaria nazionale, in materia di prevenzione, cura e riabilitazione, nonché di assistenza sanitaria da applicare conformemente e secondo criteri di uniformità su tutto il territorio nazionale. • Il Piano vigente resta quello approvato con il Dpr 7 aprile 2006 e la programmazione sanitaria nazionale si è fermata a tale data. • E oggi quale impatto ha sul sistema sanitario nazionale la mancanza di un Piano sanitario nazionale, che costituisce l’unico strumento di coordinamento delle politiche sanitarie, tale da garantirne l’uniformità di applicazione sul territorio nazionale anche con riferimento ai Livelli essenziali di assistenza, in funzione anche della forma giuridica di approvazione con decreto del Presidente della Repubblica?

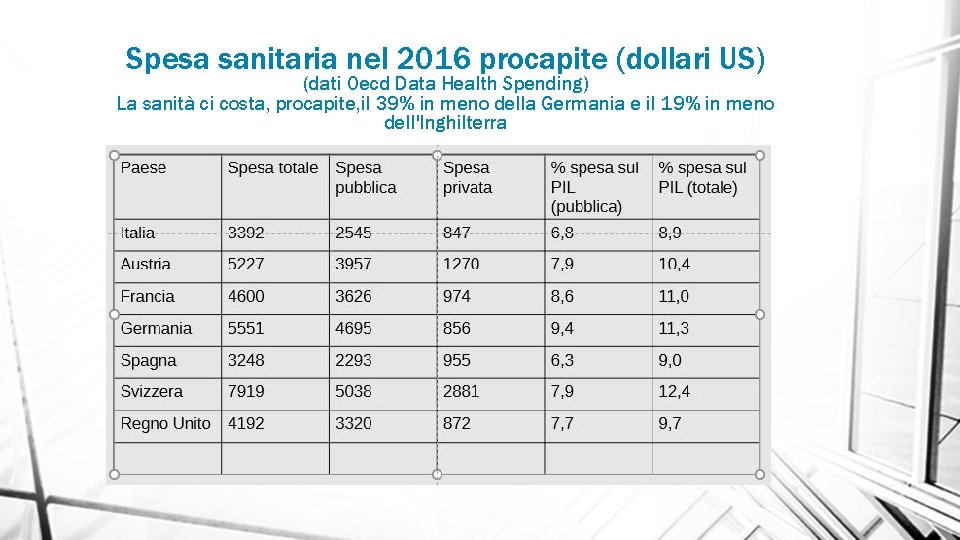
Spesa sanitaria nel 2016 procapite (dollari US) (dati Oecd Data Health Spending) La sanità ci costa, procapite, il 39% in meno della Germania e il 19% in meno dell'Inghilterra

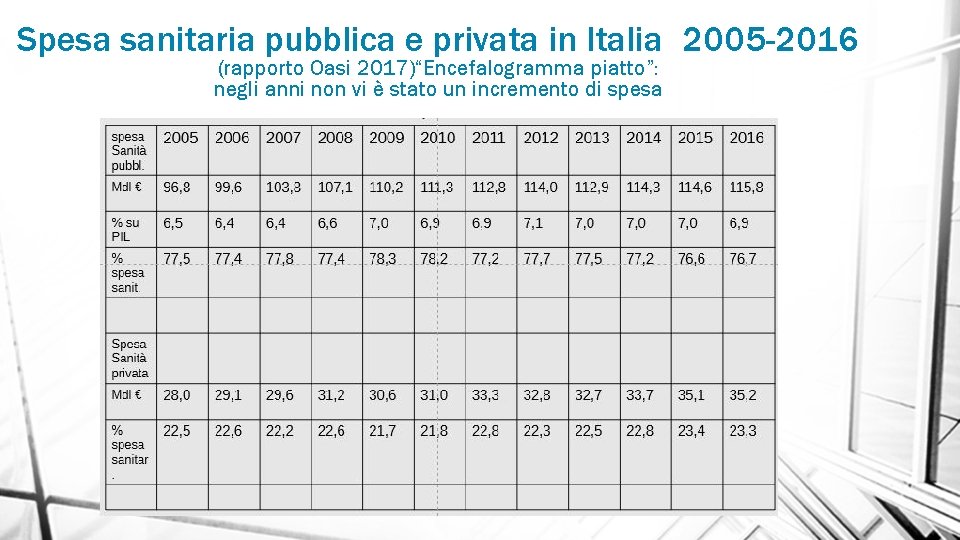
Spesa sanitaria pubblica e privata in Italia 2005 -2016 (rapporto Oasi 2017)“Encefalogramma piatto”: negli anni non vi è stato un incremento di spesa

E' possibile proporre un nuovo PSSR senza tener conto dell'emergenza personale medico-infermieristico? Emergenza per medici ospedalieri preferiscono andare subito in pensione, stanchi, demotivati, a rischio; esodo degli stessi verso il privato. In Veneto negli ultimi mesi sono usciti 51 medici e sono soprattutto ginecologi, pediatri, ortopedici, radiologi attivando conseguenzialmente ancora più penuria in tali specializzazioni.

Emergenza anche per i medici di base; La FIMMG denuncia che in Veneto entro il 2027 ci saranno 1. 250. 400 cittadini senza medico in quanto mancheranno 1. 572 medici di base. Questa situazione si è venuta a creare per una insufficienza dei numeri di borse di studio messe a disposizione dal Ministero della Salute, ma anche per una totale mancanza di programmazione da parte della Regione negli anni. Prova ne è che proprio in questi giorni la Regione ha firmato una delibera con cui bandisce 60 nuovi posti nell'ambito del corso triennale (2018 -20121) per la formazione in Medicina Generale; un numero irrisorio rispetta all'emergenza.

Emergenza per infermieri: invecchiamento, mancato turn-over, precariato. Sempre meno infermieri professionali addirittura sostituiti da personale sociosanitario per ridurre il costo del lavoro e conseguentemente abbassamento della qualità assistenziale.

E' possibile proporre un nuovo Piano senza una verifica del precedente (20122018)? Quali obiettivi sono stati raggiunti? ● Sono stati centrati gli obiettivi? ● Sono state concretizzate azioni? E la parte dell'integrazione sociale? ● - contrasto all'esclusione sociale delle persone in condizioni di povertà estrema o a rischio di marginalità; ● - medicina di genere; ● - sostegno all'inclusione delle persone straniere neo-arrivate; ● - azioni per l'invecchiamento attivo; ● - aggiornamento degli strumenti e procedure relative ai servizi socio-sanitari; ● - servizi sociali territoriali; ● - salute in carcere; ● - ecc. , ecc.

E' possibile proporre un nuovo Piano senza una verifica del precedente (20122018)? Quali obiettivi sono stati raggiunti? Noi riteniamo che il precedente piano abbia solo concretizzato tagli (in quantità e qualità). Infatti: il precedente Piano individuava 3 “macro-obiettivi” lungo i quali si declinano (o si dovevano) le scelte strategiche regionali: 1) il potenziamento dell'assistenza territoriale consolidando il ruolo del Distretto socio-sanitario; 2) il completamento del processo di razionalizzazione della rete ospedaliera; 3) il perfezionamento delle reti assistenziali sia orizzontali che verticali.

Razionalizzazione della rete ospedaliera Il completamento del processo di razionalizzazione della rete ospedaliera è stata attuata tramite una rigida applicazione delle direttive nazionali per l'adeguamento del numero dei posti letto: - nel Piano SSR 2012 -2016 si riporta il 4% per 1. 000 abitanti (di cui lo 0, 7% per lungodegenza e riabilitazione); - nella DGR 68/2013 (schede ospedaliere) si taglia ancora: 3, 7% per 1. 000 abitanti (di cui lo 0, 7% per lungodegenza e riabilitazione) e si giustificano i tagli prendendo a riferimento la legge nazionale 135/2012 (la cd. “spending review) e il DM 70/2015. Mentre si tagliano i posti letto negli ospedali, la Giunta regionale nel maggio scorso propone di aumentare, invece, di 189 posti letto residenziali per utenti psichiatrici (ovviamente al privato convenzionato), e di 280 p. l. per Residenze Socio-Sanitarie Psichiatriche (non previste dalla direttive nazionali di Ministero). - Nel piano le strutture del privato convenzionato assumono sempre di più funzioni sostitutive (e non complementari) del servizio sanitario pubblico.

Strutture di ricovero intermedie Sul perfezionamento delle reti assistenziali (strutture di ricovero intermedie) la DRG 68/2013 programmava 3. 038 posti-letto di cui 1. 263 da attivare (ad oggi attivate solo 200). A che punto siamo?

Bacino di utenza delle ULSS • Altra considerazione: il precedente PSSR faceva riferimento a AULSS comprensive di bacino di riferimento tra i 200. 000 e i 300. 000 abitanti (fatta salva la specificità dei territori montano, lagunare e del polesine. • Nel corso della vigenza del PSSR interviene la LR 19/2016 che riduce le Aziende ULSS a 9 unità ed introduce l'Azienda Zero: quindi “si rinnegano” i principi fondanti del Piano.

Ulteriore verifica • L'art. 115 della LR 11/2001 riportata nel Piano: “Entro il 30 giugno di ogni anno la Giunta regionale presenta al Consiglio regionale, tramite la competente Commissione consiliare, la relazione sanitaria comprendente la verifica e la valutazione dell'attuazione del PSSR, dell'andamento della spesa sociale e sanitaria, dello stato sanitario della popolazione, dello stato dell'organizzazione e dell'attività dei presidi e dei servizi della regione”. E' stato fatto?

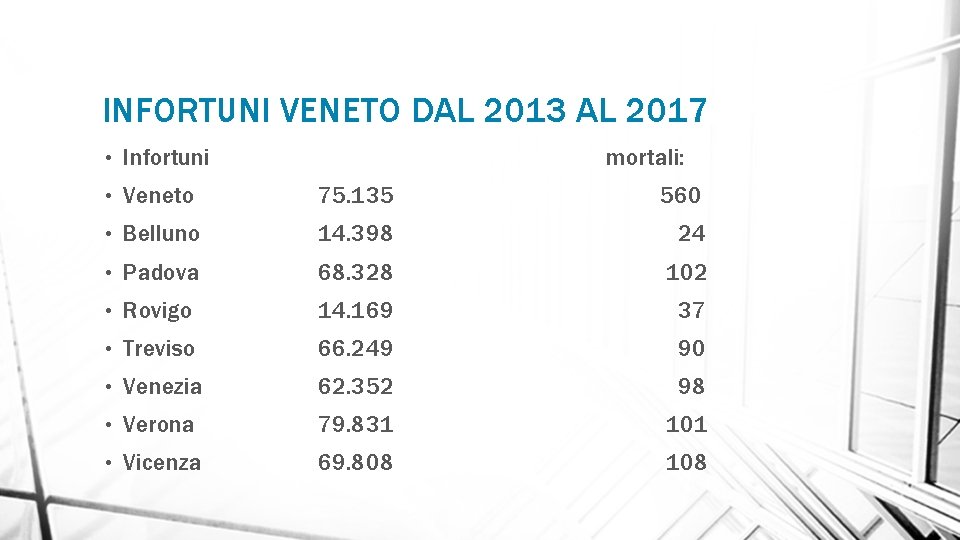
PREVENIRE INFORTUNI E MALATTIE PROFESSIONALI Sono 375. 135 gli infortuni sul lavoro denunciati all’ Inail in Veneto dal 2013 al 2017. Significa che nell’arco di 5 anni un lavoratore su 5 si fa male sul lavoro riportando lesioni di varia gravità, fino a menomazioni permanenti e, in 560 casi, addirittura la perdita della vita.

INFORTUNI VENETO DAL 2013 AL 2017 • Infortuni mortali: • Veneto 75. 135 560 • Belluno 14. 398 24 • Padova 68. 328 102 • Rovigo 14. 169 37 • Treviso 66. 249 90 • Venezia 62. 352 98 • Verona 79. 831 101 • Vicenza 69. 808 108

• La gravità della situazione si riconferma nel 2018, anno in cui il Veneto si colloca al secondo posto fra le regioni italiane (dopo l’assai più grande Lombardia) per numero di morti sul lavoro e registra nel primo trimestre un aumento del 18% rispetto allo stesso periodo del 2017 (valutazione dell’Inail).

• Così come in Veneto cresce, in maniera esponenziale, il numero delle malattie professionali denunciate (dati INAIL): Anno 2008 2009 2010 2011 2012 2013 2014 2015 2016 2017 1. 976 2. 140 2. 331 2. 256 2. 262 2. 454 2. 894 3. 316 3. 269 3. 524

I dati riportati testimoniano una situazione drammatica che ha costretto il Governatore Zaia a porre provvedimenti con la messa in campo del “Piano strategico sulla sicurezza” con l'assunzione di 30 tecnici per i sette SPISAL (a quando il bando di concorso? )

COMPARTECIPAZIONE ALLA SPESA Non siamo assolutamente d'accordo su qualsiasi forma di ticket. E' una prima forma di diseguaglianza all'accesso al SSP contravvenendo al principio della 833. Il ticket è una vera e propria tassa sulla malattia! Una tassa strutturalmente non progressiva, ma anzi attribuita a coloro che hanno più patologie, cioè gli anziani (salvo gli esenti) e coloro con reddito medio-basso. Da abolire, ovviamente, a livello nazionale, il superticket consistente in 10 euro per richiesta di prestazione specialistica o diagnostica. A livello regionale la quota fissa sui farmaci, sulle prestazioni ambulatoriali (prima visita e controllo), Pronto Soccorso.

Il ticket favorisce la rinuncia alle prestazioni, di non aderenza alle terapie, di ricorso al privato. Essa si applica a chi è malato e conseguentemente su chi è in condizione socio-economica peggiore, data la nota correlazione fra stato sociale e condizione di salute. Una recente rassegna sull'argomento precisa: “. . . L'incremento dei costi dei ticket per i pazienti è associato a una diminuzione dell'aderenza ai trattamenti, conseguente peggioramento dello stato di salute. ”.

IL GOVERNO DEI TEMPI DI ATTESA Il CENSIS scrive che «…infatti sono 10 milioni gli italiani che dichiarano che negli ultimi anni è cresciuto il proprio ricorso al privato (…) la crescita del ricorso al privato è ascrivibile ad una ragione fondamentale che prevale su tutto il resto: la lunghezza delle liste di attesa (72, 6%). (…) Sempre le liste di attesa spiegano il ricorso all’intramoenia da parte di 7 milioni di italiani in un anno. Colpisce in questo caso la quota di cittadini che esplicitamente dice che è stato il medico a consigliarlo (22, 9%). (…) cresce ulteriormente il numero di italiani che ha dovuto rinunciare o rinviare prestazioni sanitarie in un anno: erano 9 milioni nel 2011 sono diventati oltre 13 milioni nel 2016 (+4 milioni).


FONDI SANITARI INTEGRATIVI (pag. 59) . . . Dato il momento di difficile sostenibilità che attraversa il modello tradizionale di SSN e atteso che è realistico ritenere che il finanziamento pubblico continuerà ad essere contratto nei prossimi anni, appare necessario che si pensi a nuove modalità di gestione e soluzioni che non compromettano il SSN, promuovendo forme integrative di assistenza sanitaria e socio-sanitaria sostenibili. . .

• • • Le forme sanitarie integrative, nelle diverse modalità di gestione del rischio vengono ad interessare 11, 2 milioni di cittadini (2015). Nel 2016 erano registrati 305 fondi, enti, e casse. L'insieme dei fondi sanitari svolgono contemporaneamente i ruoli complementare, integrativo e sostitutivo, accentuando ora l'una ora l'altra funzione. Inquinamento del SSN domanda-offerta dei servizi. Risulta evidente del crescere del secondo pilastro di finanziamento della sanità ed anche la proposta del PSSR parte dal presupposto che la crescita della spesa sanitaria, in particolare a quella pubblica, che grava sui bilanci dello Stato (e quindi della tassazione) sia un dato evidente e presenti un trend inarrestabile.

Grazie per l’attenzione

Disegno di legge n. 357/2018 Piano Socio Sanitario 2019 - 2023 IL FASCICOLO SANITARIO Giulio Labbro Francia

Il Fascicolo Sanitario Elettronico – FSE - 1 Che cos’è? • L’informatizzazione e la messa in rete dei percorsi di assistenza sanitaria: preventiva farmaceutica clinica chirurgica riabilitativa antalgica domiciliare • ll FSE è un archivio elettronico, un cosiddetto Data. Base, che raccoglie le informazioni e i documenti clinici TRASCRITTI dai vari attori autorizzati dal Sistema Sanitario, incluso lo stesso assistito; • Fornisce una visione globale e unificata dello stato di salute del singolo cittadino per tutto il corso della sua vita • UN SISTEMA INTERATTIVO che a domanda risponde

Monitorati per tutta la vita 2 A cosa serve il FSE Un sistema informatico interattivo che facilita: • “la finalità di cura”, le finalità di prevenzione, diagnosi, cura, intervento e riabilitazione; • “la finalità di ricerca”, le finalità di studio e ricerca scientifica in campo medico, biomedico ed epidemiologico; sociale • “la finalità di governo”, le finalità di programmazione sanitaria, verifica delle qualità e quantità delle cure e valutazione dell’assistenza sanitaria; • Velocizzazione dei processi decisionali. Nelle mani giuste il FSEr può fare miracoli.

Una storia che viene da lontano 3 Ministro Tina Anselmi Legge 833/1978 – 40 anni fa Art. 58. (Servizio epidemiologico e statistico) Nel piano sanitario nazionale sono previsti specifici programmi di attività per la rilevazione e la gestione delle informazioni epidemiologiche, statistiche e finanziarie occorrenti per la programmazione sanitaria nazionale e regionale e per la gestione dei servizi sanitari. Si avvia un processo di armonizzazione a livello nazionale che obbliga a uniformare metodi – procedure - moduli – glossario – classificazioni definizioni – ecc. – indispensabile per avere un quadro completo e attendibile della situazione nazionale per programmarla e gestirla a livello centrale e periferico. L’uso del computer e la novità di INTERNET del 1973 aprono nuove prospettive organizzative.

Legge finanziaria 26 aprile 1982, n. 181 Art. 15. comma 1 – Min. Aldo Aniasi 4 Il Governo è delegato ad emanare, norme dirette a potenziare le strutture dell'ufficio centrale della programmazione sanitaria, nel rispetto dei seguenti principi e criteri direttivi: a) (tra i ministeri e le regioni) devono essere individuate, sotto il profilo qualitativo e quantitativo, le professionalità tecniche e amministrative necessarie per la corretta esplicazione delle attività di programmazione sanitaria entro il limite massimo di 150 unità, comprese quelle già assegnate a detto ufficio, di cui 75 per il sistema informativo sanitario; All'onere derivante, per il 1982, dalla attuazione del presente articolo, determinato in lire 3. 980. 000 – III leg Bernini I

Legge finanziaria 28 febbraio 1986, n. 41 Art. 1 punto 2. - Min. Costante Degan 5 2. … … per il potenziamento del sistema informativo sanitario, da attuare attraverso la realizzazione, l'avviamento e la gestione della rete informatizzata di collegamento tra l'Amministrazione centrale, le regioni e le unità sanitarie locali ai fini dell'acquisizione, del trattamento e della restituzione dei flussi informativi, è autorizzata la spesa di lire 45 miliardi per l'anno 1986, di lire 70 miliardi per l'anno 1987 e di lire 50 miliardi per l'anno 1988. • (Lire 3, 7 – 5, 8 e 4, 1 mlrd al veneto) IV legislatura II governo Bernini •

La 833/78 non piace a politici e medici 6 De. Lorenzo 502/1992 (R. Costa) e Bindi 229/1999 Il trattato di Maastricht. La politica italiana sposa il modello inglese della Thatcher: Avvio processo di Aziendalizzazione Ulss ASL La direzione regionale = più disuguaglianze. Ne sono una prova i DRG (Diagnosis Related Groups) e tariffari – tessera sanitaria Comitato di Gestione e Cd. A sostituiti dai direttori generali; I Piani di zona per l’integrazione sociosanitaria La Riforma Bindi 1999 completa l’operazione con la razionalizzazione della gestione: con la qualifica unica ai medici: tutti dirigenti. Si permette l’attività intramuraria. Il processo di informatizzazione rallenta Si spezzetta il ciclo continuo: chirurgia – riabilitazione – lungodegenza; si esternalizzano servizi accessori e poi si introduce il servizio sociosanitario integrato. Si perde il concetto di economia di scala. Tagli alla spesa sanitaria.

Decreto Ministeriale 14/6/2002 e L. 326/2003 Min. Girolamo Sirchia - Galan II 7 Cabina di regia del “NSIS” (Nuovo Sistema Informativo Sanitario) istituita con funzioni di indirizzo, coordinamento e controllo delle fasi di attuazione del Nuovo Sistema Informativo Sanitario E con la L. 326/2003 distribuisce il disciplinare applicativo per la ricetta telematica per le prescrizioni di farmaci e visite specialistiche, all’art. 50 ai punti 5: “…sono stabiliti i parametri tecnici per la realizzazione del software certificato che deve essere installato dalle strutture di erogazione di servizi sanitari”; 6: Per l'acquisto e l'installazione del software di cui al comma 5, secondo periodo, alle farmacie private di cui al primo periodo del medesimo comma è riconosciuto un contributo pari ad euro 250, sotto forma di credito d'imposta; 12. Per le finalità di cui al presente articolo è autorizzata la spesa di 50 milioni di euro annui a decorrere dall'anno 2003” Action Plan e-Health 2004 - Electronic Health Record (EHR) quale obiettivo strategico per l’intera Europa: sanità transfrontaliera (2016)

Il Tavolo di lavoro permanente Sanità Elettronica delle Regioni e delle Province Autonome (TSE) – 31/3/2006 8 • Il Tavolo di lavoro permanente Sanità Elettronica delle Regioni e delle Province Autonome (TSE) ha emanato il documento “Strategia Base per la Sanità Elettronica”. • Con questo documento è stata indicata la strategia architetturale di riferimento per il sistema nazionale e per i sistemi regionali di Sanità Elettronica. • Tutti gli obiettivi sono stati richiamati nel Piano Sanitario Regionale 2012 -2016

Sanità Veneta e Digitalizzazione del SSR governo Galan Legge Regionale 34/2007 9 • Con la L. R. 34/2007 che recepisce le direttive ministeriali • Art. 1 - Finalità 1. La Regione del Veneto, al fine di garantire la più ampia e completa tutela dei dati clinici personali, disciplina con la presente legge la tenuta, la conservazione, l’informatizzazione delle cartelle cliniche (ospedaliera e territoriale) e la redazione dei moduli di consenso informato e promuove la dematerializzazione e informatizzazione dei predetti dati. • Art. 9 - Norma finanziaria 1. Agli oneri derivanti dall’applicazione della presente legge, quantificabili in euro 500. 000, 00 per ciascuno degli esercizi 2007, 2008 e 2009.

AZIONI GIUNTA REGIONE VENETO - GALAN Affidamento ad ARSENAL. IT di analisi progettazioni monitoraggio e sostegno alla realizzazione del FSEr 10 • A seguito di una ricerca del 2003 sulle applicazioni di Telemedicina e telesoccorso nel Veneto, si evidenzia la presenza diffusa di buone soluzioni telematiche e di informatizzazione, ma tutte difettano di interoperabilità (ciascuno col suo software e il suo hardware). La Giunta regionale ritenuto superato il suo ente Consorzio Telemedicina istituito nel 2005, lo sostituisce nel 2007 con il Centro Veneto Ricerca e Innovazione per la Sanità Digitale - Arsenàl. IT. • “… L'opera del Consorzio Arsenàl. IT ha fornito un contributo operativo alla Regione del Veneto nella gestione di specifici progetti nel comparto dell'e-Health, fra i quali in particolare le iniziative denominate "DOGE" cure primarie/MMG/PLS (DGR n. 2322/09), "Veneto ESCAPE“ Firma digitale/privacy (DGR n. 2530/9) e "Renewing Health" Telemed patol. Pneumo-cardiovascolari (DGR n. 271/10)”.

PIANO SOCIOSANITARIO REGIONALE 2012 -2016 - pag 134 i 6 Obiettivi del Sistema Informativo Socio Sanitario 11 • 1 - disponibilità delle informazioni cliniche: l’infrastruttura deve rendere disponibili le informazioni cliniche dell’assistito (la sua storia clinica) dove e quando queste sono clinicamente utili, in qualsiasi punto della rete dei servizi; 2 architettura federata: l’infrastruttura deve adottare soluzioni che possano cooperare con altri sotto-domini (con altre Aziende Sanitarie e con il livello regionale (e con il Ministero), al fine di concorrere alla creazione della storia clinica del paziente consultabile a livello regionale e/o nazionale; 3 - sicurezza e privacy: l’infrastruttura, data la delicatezza delle informazioni trattate, deve garantire elevati livelli di sicurezza e rispetto della privacy; software unico

PIANO SOCIOSANITARIO REGIONALE 2012 -2016 - pag 134 i 6 Obiettivi del Sistema Informativo Socio Sanitario 12 • 4 - affidabilità e disponibilità: l’infrastruttura deve essere intrinsecamente affidabile e deve essere disponibile 24 ore al giorno per tutti i giorni della settimana; 5 - struttura modulare: l’infrastruttura deve essere pensata in maniera modulare e aperta, e non in modo monolitico, per evitare una rapida obsolescenza del sistema; 6 - integrazione con i sistemi esistenti: l’infrastruttura deve avere la minima invasività possibile rispetto ai sistemi esistenti, sia per salvaguardare gli investimenti fatti, sia per non aggravare la complessità dei sistemi locali.

AZIONI per realizzare gli obiettivi 13 • 1 - la messa a regime della “ricetta rossa” informatizzata per una gestione interamente in modalità elettronica, adempiendo a quanto previsto dall'art. 50 del Decreto-Legge 30 settembre 2003, n. 269, convertito con Legge n. 326/2003, che fornisce disposizioni in materia di monitoraggio della spesa nel settore sanitario e di • appropriatezza delle prescrizioni sanitarie; 2 - lo sviluppo della firma digitale per tutto il personale medico, prevedendo documenti con validità legale, conservazione dei documenti clinici e semplificazione delle procedure di esibizione; • 3 - l’implementazione e la diffusione della cartella clinica elettronica nelle strutture ospedaliere.

Le componenti dell’architettura necessaria per operare questi indirizzi di cambiamento sono: 14 • 1. connettività fisica: colmare il divario esistente tra le zone geografiche ben coperte da servizi di connettività e le zone carenti di tali servizi; • 2. infrastruttura di cooperazione applicativa e sicurezza; di implementare e distribuire la “porta di dominio” in ogni Azienda Sanitaria come previsto da SPCoop - Sistema Pubblico di Cooperazione. La porta di dominio è l’elemento fondamentale su cui si basa l’interoperabilità tra le diverse entità in campo; • 3. gestione dell’identità digitale degli operatori socio-sanitari; • 4. ogni Azienda Sanitaria dovrà dotarsi di un’infrastruttura per memorizzare e conservare i documenti digitali prodotti dai processi di diagnosi e cura gestiti dai propri servizi (repository) e dovrà inserire nell’indice regionale (registry) i riferimenti di ogni documento; • 5. Lo sviluppo della TELEMEDICINA E TELESOCCORSO

CENTRI DI COORDINAMENTO E REGISTRI SISTEMA EPIDEMIOLOGICO REGIONALE – S. E. R. 15 • SEMBRA CHE LA GIUNTA NON PERCEPISCA LE POTENZIALITA’ DEL FSEr CHE FINIRA’ CON L’ASSORBIRE LE FUNZIONI DEL : • Sistema Epidemiologico Regionale (SER) e dei Registri che vi afferiscono: • - Registro Nord Est Italia delle malformazioni congenite; • - Registro dei tumori del Veneto; - Registro regionale dialisi e trapianto; - Centro Operativo Regionale del Registro Nazionale dei Mesoteliomi; - Registro regionale di mortalità; - Registro regionale della patologia cardio-cerebro-vascolare. - Registro regionale delle nascite; - Registro regionale delle malattie rare; Coordinamento regionale per i trapianti; - Coordinamento regionale sul Farmaco. Le elaborazioni di questi dati avvengono un paio di anni dopo. Con un data base ci si metterebbe una settimana.

BAGAGLIO DI ESPERIENZA DI ARSENAL. IT CENTRO VENETO RICERCA E INNOVAZIONE DIGITALE – 11 16

PIANO SANITARIO REGIONALE 2012 -2016 Gov. ZAIA/Coletto FASCICOLO SANITARIO ELETTRONICO REGIONALE – FSEr - Azioni agosto 2012 convenzione Regione – asl – Arsenal. IT 17 • La Giunta regionale del Veneto, con deliberazione in data 07/08/2012 n. 1671 ha approvato il "Progetto Fascicolo Sanitario Elettronico regionale" ARTICOLO 6 – FINANZIAMENTI • La Regione del Veneto, così come stabilito nella DGR n. _____ del ______, mette a disposizione delle • Aziende ULSS ed Ospedaliere del Veneto, per la realizzazione del Progetto “Fascicolo Sanitario Elettronico regionale”, PER un importo massimo complessivo di Euro 12. 066. 228, 00, finalizzato all’acquisizione da Arsenàl. IT dei servizi di coordinamento gestionale, direzione lavori e assistenza agli avviamenti con verifica • e validazione degli standard. (scadenza 2015)

La Regione dovrà dunque sviluppare, con investimenti specifici, il FSEr in raccordo con il livello nazionale, perseguendo i seguenti sub-obiettivi: 18 • - la disponibilità del fascicolo individuale per tutti gli assistiti della Regione; • - la completezza dei referti nel fascicolo (comprese immagini radiologiche, dati su vaccinazioni, riconoscimento di invalidità e handicap e protesica); • - la completezza dei dati di sintesi clinica secondo disciplinare (patient summary – bilancio salute); • - la fruibilità del fascicolo quale strumento a supporto della diagnosi e della cura (referti strutturati per comunicazione tra Azienda ULSS e medico di famiglia, evoluzione dei sistemi nelle reti di patologia e dei piani diagnosticoterapeutici, integrazione con i sistemi emergenza-urgenza, integrazione con il sistema della residenzialità extra-ospedaliera, sviluppo di telemedicina e telesoccorso); • - l’integrazione dei sistemi sulla prevenzione e degli screening; • - lo sviluppo della componente sociale e della componente pediatrica del fascicolo.

PIANO SOCIOSANITARIO REGIONALE 2019 -23 La Gestione Patrimonio Informativo Sociosanitario Obiettivo n. 4 Il Fascicolo Sanitario Elettronico Regionale 19 • O. S. 4: Mantenere ed evolvere (migliorare) il FSEr garantendo la sua alimentazione continuativa con dati e documenti digitali permettendo agli assistiti l’accesso, la consultazione e la gestione di essi. • Il raggiungimento degli obiettivi è affidato al Consorzio Arsenal. IT • Il FSEr è lo strumento principale per lo sviluppo del sistema sociosanitario regionale. Si ritiene strategico: 1. Il suo mantenimento e l’evoluzione (aggiornamento) di tutti i dati e i documenti, secondo gli indirizzi regionali e nazionali (UE); 2. Alimentazione continua dei dati e dei documenti da parte delle aziende sanitarie/distretti, verso l’infrastruttura regionale;

PIANO SOCIOSANITARIO REGIONALE 2019 -23 La Gestione Patrimonio Informativo Sociosanitario Obiettivo n. 4 Il Fascicolo Sanitario Elettronico Regionale 20 • 3. Implementazione di nuove soluzioni e canali di erogazione dei servizi per l’accesso al FSEr da dispositivi mobili; • 4. Integrazione sistematica e organica dei servizi di Telemedicina, Teleassistenza e Telemonitoraggio sviluppati e in corso di evoluzione all’interno del FSEr (ass. remota cronicità); • 5. L’utilizzo di strumenti di appropriatezza e di sistemi di analisi complessi per supportare la cura, la ricerca e il governo del sistema sociosanitario; (Query – algoritmi) • 6. Creare percorsi di alfabetizzazione e diffusione della cultura digitale nonché creare luoghi di intermediazione (internet café? ) capaci di garantire ampio accesso dei servizi proposti (gli smartphone e le strutture delle Ulss sono tutti nodi di accesso).

DPCM 178/2015 regol. Art. 2, punto 1. riguardante i contenuti del F. S. E. 21 • 1. I contenuti del FSE sono rappresentati da un nucleo minimo di dati e documenti, nonché da dati e documenti integrativi che permettono di arricchire il Fascicolo stesso. • 2. Il nucleo minimo, di cui al comma 1, uguale per tutti i fascicoli istituiti da regioni e province autonome, è costituito dai seguenti dati e documenti:

Le premesse per svuotare il F. S. E. r. le lobby hanno vinto – FSEr monco • 22 a) dati identificativi e amministrativi dell’assistito di cui all’articolo 21; b) referti, inclusi quelli consegnati ai sensi del dpcm 8/8/2013; c) verbali pronto soccorso; d) lettere di dimissione; e) profilo sanitario sintetico, di cui all’articolo 3; f) dossier farmaceutico; g) consenso o diniego alla donazione degli organi e tessuti.

Le schede che potrebbero mancare e vanificare il FSE 23 • 3. I dati e documenti integrativi, di cui al comma 1, sono ulteriori componenti del FSE, la cui alimentazione è funzione delle scelte regionali in materia di politica sanitaria e del livello di maturazione del processo di digitalizzazione quali: a) prescrizioni (specialistiche, farmaceutiche, ecc. ); b) prenotazioni (specialistiche, di ricovero, ecc. ); • c) cartelle cliniche; d) bilanci di salute; • rinvio alle calende greche – disuguaglianze reg.

Le schede che potrebbero mancare e vanificare il FSE 24 • e) assistenza domiciliare: scheda, programma e cartella clinico-assistenziale; f) piani diagnostico-terapeutici; g) assistenza residenziale e semiresidenziale: scheda multi - dimensionale di valutazione; h) erogazione farmaci; i) vaccinazioni; l) prestazioni di assistenza specialistica; m) prestazioni di emergenza urgenza (118 e pronto soccorso); • Forse perché a molti manca l’interoperabilità (pronto soccorso) tentano di rinviare di nuovo la chiusura.

Le schede che potrebbero mancare e vanificare il FSE 25 • n) prestazioni di assistenza ospedaliera in regime di ricovero; o) certificati medici; p) taccuino personale dell’assistito di cui all’ articolo 4; q) relazioni relative alle prestazioni erogate dal servizio di continuità assistenziale; • r) autocertificazioni; s) partecipazione a sperimentazioni cliniche; t) esenzioni; u) prestazioni di assistenza protesica; v) dati a supporto delle attività di telemonitoraggio;

Le schede che potrebbero mancare e vanificare il FSE 26 • z) dati a supporto delle attività di gestione integrata dei percorsi diagnostico-terapeutici; • aa) altri documenti rilevanti per il perseguimento delle finalità di cui al comma 2 dell’articolo 12 del D. L. 18 ottobre 2012, n. 179. • Ai 26 mancanti già elencati ce ne sono altri che non vogliono neanche indicare.

Legge 11 dicembre 2016, n. 232 – Legge di Bilancio 2017 Infrastruttura Nazionale per l’Interoperabilità (INI) 27 • A complicare la vita delle regioni nel 2017 arriva l’atteso disciplinare sui servizi di interoperabilità la cui progettazione è a cura dell’Agenzia per l’Italia Digitale, in accordo con il Ministero della Salute e il Ministero dell’Economia e delle Finanze e con le regioni e le province autonome, e la cui realizzazione è curata dal Ministero dell’Economia e delle Finanze. • L’interoperabilità è l’elemento più importante perché si realizzi il pieno utilizzo della rete da parte di tutti gli autorizzati dal cittadino a tutti gli operatori del sistema sanitario nazionale. L’interoperabilità permette di effettuare le operazioni di ricerca, recupero, registrazione, cancellazione di documenti e trasferimento indice del FSE tra cittadino e Asl, tra asl, tra Regioni e Ministero. • L’ennesima revisione, ma dovremmo essere vicini alla META

CONCLUSIONI 28 • Monitorare l’andamento della fase decisiva del completamento del FSE. Assicurare che non sia incompleto o carente di un singolo momento nella relazione del cittadino col sistema sanitario e sociosanitario. • Soprattutto mantenere l’interattività dei cittadini e la valutazione dell’operato degli operatori del sistema sanitario che è la chiave per un effettivo miglioramento individuale e generale della qualità della prestazione e recuperare una maggiore attenzione umana.

CONCLUSIONI SUL FASCICOLO SANITARIO ELETTRONICO REGIONALE FSEr 28 • LA RINUNCIA DEL MINISTERO A REALIZZARE DIRETTAMENTE L’ARCHITETTURA DEL FSE E IL PROCESSO DI DIGITALIZZAZIONE IN GENERALE E’ LA CAUSA PRINCIPALE DELLA SITUAZIONE ATTUALE • VISTO IL RUOLO DETERMINANTE, RICONOSCIUTO DA TUTTI, DELLA DIGITALIZZAZIONE PER IL MIGLIORAMENTO DELL’ORGANIZZAZIONE DEI SERVIZI SI INTUISCE CHE LA RINUNCIA DEL MINISTERO NON E’ STATA UNA SCELTA SOTTOVALUTATA MA FRUTTO DI PRESSIONI DA PARTE DEI SOGGETTI CHE RUOTANO ATTORNO AL SISTEMA SANITA’ E CHE VOGLIONO MANTENERE LO STATUS QUO • IL FSE E’ UNO STRUMENTO STRUTTURATO PER INDIVIDUARE IL MEGLIO – PORTA VERSO IL MIGLIORAMENTO CONTINUO E QUINDI LASCIA POCO SPAZIO AGLI SPRECHI – ALLA DISORGANIZZAZIONE – ALL’INEFFICIENZA – ALL’IMPROVVISAZIONE –. E’ COMPRENSIBILE CHE NON PIACCIA A COLORO CHE TRAGGONO VANTAGGI DALLA SITUAZIONE

• BASTEREBBE INCONTRARE IL MINISTRO DELLA SANITA’ FRANCESE O INGLESE PER AVERE UNA PIATTAFORMA E UNA ARCHITETTURA GIA’ COLLAUDATA FUNZIONANTE E PRONTA ALL’USO

Disegno di legge Piano Socio Sanitario 2019 – 2023 La salute mentale Guido Pullia

dalle Linee guida per il Dipartimento di Salute Mentale (allegato D della Delibera della Giunta Regionale 1306 del 16 agosto 2017) Unico DSM in ogni ULSS comprendente 1 o più Unità Operative Complesse: deroga di fatto al DGR 1616 del giugno 2008 che prevede un Centro di Salute Mentale di norma ogni 100. 000 abitanti , con un range ammesso tra gli 80 e i 100 mila (aperto almeno 12 ore nei giorni feriali e 6 nei giorni prefestivi)

Dalla stessa delibera 1306 Una sola riga a proposito della REMS (Residenza per l’Esecuzione delle Misure di Sicurezza, nata dal superamento degli Ospedali Psichiatrici Giudiziari): essa “ afferisce al DSM di pertinenza territoriale” Con i suoi 39 “ospiti” il Veneto è la quarta regione in Italia per il numero di persone ricoverate in tale tipo di struttura, dietro Lombardia, Lazio e Campania, ma sono del tutto assenti i Progetti Terapeutici Riabilitativi Individuali (PTRI) di cui dovrebbero essere titolari i DSM: 0%, a fronte del 100% in Emilia Romagna e in Trentino Alto Adige e di una media nazionale del 41, 22%

Non cosa faccio con il paziente ma dove lo metto • Il PSSR 29 giugno 2012 n. 23 non metteva in discussione la DGR 1616 del giugno 2008 che prevedeva che ogni Comunità Terapeutica Residenziale Protetta ospitasse 12 utenti, “fino ad un massimo di 20 in presenza di motivate e documentate necessità locali” • La delibera della giunta regionale 59 del 28/05/2018 “Programmazione del sistema di offerta residenziale extraospedaliera per la salute mentale” si inventa moduli di 40 posti letto per “cronici ultra 45 enni” pagati per il 60% dalla quota sanitaria e per il 40% con la quota sociale”. Smettere di pensare che possano risultare efficaci trattamenti terapeutico/riabilitativi di lunga durata significa di fatto non attuarli: non è certo quello che si fa nel caso di altre malattie (diabete, ipertensione, ecc. . ). Pare che si voglia soltanto dare soddisfazione ai bisogni primari (cibo e alloggio): a questi bisogni davano soddisfazione anche i manicomi.

E le garanzie di rispetto dei diritti del cittadino malato di mente? • 1. L’acuzie è confinata ai servizi ospedalieri: non sono previste strutture territoriali attive nelle 24 ore: a quale titolo si effettuano i Trattamenti Sanitari Obbligatori se la legge li prevede solo laddove non siano possibili interventi sul territorio? • 2. ci si ricorda che, in assenza della formalizzazione di procedure molto precise, la contenzione fisica (pratica a cui il giudice giustamente nega qualunque funzione terapeutica) configura senz’altro il reato di sequestro di persona? Quale monitoraggio è in corso da parte della Regione in merito alla accuratezza e appropriatezza di questo tipo di pratiche manicomiali che potrebbero essere senz’altro superate, come è dimostrato da molte esperienze italiane?

Nessuna iniziativa innovativa • Nuove pratiche di presa in carico (costruzione di reti sociali solidali, affidamento eterofamiliare, sostegno all’alloggio e al lavoro assistito, supporto economico all’acquisizione di autonomia, ecc. ) nate dove il superamento dei manicomi è davvero avvenuto non sono nemmeno auspicate. E’ unanimemente accertato che l’approccio alla follia non può essere esclusivamente medico, ma dev’essere bio-psico-sociale, ma nel Veneto l’enfasi è tutta su pratiche esclusivamente fondate sull’Evidence Based Medicine. • Questo significa una sola cosa: gli psichiatri hanno operato su (non con) Tizio, non ha funzionato, quindi ormai Tizio è cronico, che almeno costi meno al Servizio Sanitario, finendo nella “nuova offerta residenziale”, che tra l’altro potrebbe anche dare spazio a nuove e vecchie “imprese sociali”

Dalla Relazione al Parlamento del Garante Nazionale dei diritti delle persone detenute o private della libertà personale L’area sanitaria …. costituisce un’area di privazione della libertà che il Garante è chiamato a considerare come propria competenza …. . certamente riguarda i Trattamenti Sanitari Obbligatori (TSO) che già nella definizione implicano la privazione della libertà, ma riguarda anche le residenza per disabili o anziani dove … può determinarsi una …impossibilità di esercizio dei propri poteri e della propria autodeterminazione

La proposta di Psichiatria Democratica dei Protocolli Operativi vincolanti • Per garantire la salute mentale nella sicurezza dei cittadini occorre anche nel Veneto, come già avviene in alcune realtà italiane (Como, Piemonte, Sardegna, Trieste, Grosseto) si realizzino protocolli d’intesa Giustizia/ASL per una effettiva corresponsabilizzazione dei Dipartimenti di Salute Mentale al superamento della mera custodia. • Dove non è avvenuto il superamento di una certa pratica alcuni SPDC (Servizi Psichiatrici ospedalieri di Diagnosi e Cura) sono divenuti di fatto “minicomi”: a maggior ragione il rischio è di fare delle REMS dei mini OPG

Grazie per l’attenzione

Disegno di legge Piano Socio Sanitario 2019 - 2023 DDL N. 13 DEL 28 MAGGIO 2018 G. Rigamonti

La specificità lagunare • Per quanto riguarda l’offerta dei luoghi di cura il nuovo Piano conferma il modello “Hub and Spoke” quale struttura portante dell’assistenza ospedaliera. • la salvaguardia della specificità lagunare dovrebbe essere garantita da quanto previsto al 1° comma dell’art. 15 dello Statuto “La Regione riconosce le specificità delle singole comunità che compongono il Veneto”

La specificità lagunare • Parlare di specificità significa riconoscere: • l’indiscutibile peculiarità territoriale, morfologica, logistica e demografica (età medio alta della popolazione, una massiccia presenza di studenti e turisti) di Venezia città anfibia, isole e litorali • La necessità di una più impegnativa e articolata tutela del diritto alla salute nella Venezia insulare

La specificità lagunare Il precedente PSSR 2012 -2016 sosteneva che: • "Per la provincia di Belluno e per il Polesine, la città di Venezia e la laguna si prevedono modalità di finanziamento a funzione dedicate, al fine di garantire ai cittadini pari opportunità di accesso ai servizi socio-sanitari. "

La specificità lagunare • Il piano di cui stiamo parlando dice che va salvaguardata la specificità del territorio montano, lagunare ecc , ma non cita più Venezia • L’obiettivo: garantire l’equo accesso degli utenti ai servizi nel rispetto delle specialità assegnate (DM 70/2015 Minsalute), specialmente nell’erogazione dei servizi di emergenza e urgenza in modo da garantire “l’ora d’oro”

La specificità lagunare • Dovrebbero quindi essere garantiti: • I servizi sanitari di alta specializzazione e strutture salva vita in grado di fronteggiare tempestivamente le emergenze per esempio patologie ischemiche, cardiache e gastroenterologiche • la rapidità dell’intervento secondo lo standard “golden hour” • Un numero maggiore di posti letto così da evitare “appoggi” improponibili (anziani in ginecologia) • Articolate strutture territoriali (osp. comunità, URT) • Efficaci collegamenti

Criticità della specificità lagunare E’ chiaro che: • La grave carenza di medici ospedalieri in settori strategici: Rianimazione, Radiologia, Guardie nei reparti, Oncologia, Cardiologia, Suem, Pronto Soccorso • I bandi di concorso che vanno a vuoto • Il ricorso a cooperative conseguenti situazioni di precariato • Il rischio di destrutturazione dell’ospedale veneziano pubblico • La scarsità di servizi nel territorio vista la mancata realizzazione di quanto previsto dal precedente Piano

Criticità della specificità lagunare E ancora: • Il taglio ai trasferimenti di 30 milioni alla Ulss 3 previsti per il 2017 e il 2018 (un grave danno per l’assistenza sanitaria e socio-sanitaria veneziana) • La quota capitaria che passa da 1688 del 2016 a 1644 del 2017 • il bilancio della Serenissima gravato dai costi dei progetti di finanza per circa 50 milioni di euro annui

Criticità della specificità lagunare Mettono in discussione: • l’equo accesso di tutti gli utenti ai servizi, nel rispetto delle specialità assegnate in coerenza con il DM 70/2015 Min. Salute che stabilisce gli standard qualitativi, strutturali, tecnologici e quantitativi relativi all’assistenza ospedaliera • tempi di attesa in una logica di area vasta. Il riconoscimento della specificità del territorio lagunare e del Centro storico esiste quindi solo sulla carta

Criticità della specificità lagunare • Si rende urgente l’intervento del Sindaco, della Giunta e del Consiglio comunale veneziano per contrastare scelte politiche stanno mettendo a repentaglio la sanità pubblica nel nostro territorio • Bisogna evitare inaccettabili e probabilmente illegittime (Consiglio di Stato) assunzioni a tempo determinato di specialisti magari in pensione tramite cooperative • L’azienda Zero ha bandito 2 concorsi per medici (21 e 16 posti). 6 assunzioni sarebbero destinate alla Serenissima (medicina e chirurgia d’accettazione e d’urgenza, anestesia e rianimazione) che probabilmente andranno deserti

IL GOVERNO DELLE RISORSE FINANZIARIE E STRUMENTALI • La Giunta regionale, previo parere del Consiglio, finanzia le aziende sanitarie sulla base di quote percentuali del FSR e predispone un piano pluriennale che tiene conto dei programmi di spesa e dei Lea • L’Azienda Zero, istituita con la LR 19/2016, gestisce, tra l’altro, i flussi di cassa relativi al finanziamento del fabbisogno sanitario regionale ed eroga ogni mese le risorse alle aziende sanitarie

IL GOVERNO DELLE RISORSE FINANZIARIE E STRUMENTALI Le aziende sanitarie vengono finanziate in base: • Al finanziamento indistinto dei LEA che tiene conto: • della quota capitaria pesata sia per numero e composizione demografica della popolazione residente (età sesso) • dei fabbisogni sanitari per residente (carico di malattia) • delle funzioni (Aziende ospedaliere e IOV e in parte alle Aziende Ulss • delle dotazioni e costi standard • dei criteri per l’erogazione dei LEA relativi alla non autosufficienza che fanno parte di quelle assegnate per l’assistenza distrettuale • ad una percentuale del FSR da destinare come “contributi da assegnare alle aziende sanitarie” per: • favorire l’equilibrio economico e finanziario delle Aziende sanitarie • incentivare le Aziende che hanno rispettato gli obiettivi della programmazione

Strumenti finanziari innovativi • Una grande novità: acquisire risorse con l’emissione di strumenti finanziari qualificabili come “finalità etica”. • Scopo: “fidelizzare” la popolazione veneta al proprio sistema sanitario direttamente mediante i propri risparmi o indirettamente per mezzo di Fondazioni bancarie. • Obiettivo: responsabilizzare il management sanitario sull’utilizzo razionale, appropriato ed efficiente delle risorse che dovranno essere adeguatamente remunerate (interessi) e rimborsate alla scadenza • Una attività finanziaria molto complessa e rischiosa oltreché anomala.

Gli investimenti • Si prevedono piani regionali di investimento e la creazione di un modello unificante di governo a rete dell’edilizia e delle tecnologie sanitarie per valutarne l’appropriatezza d’uso. • La Commissione Regionale per l’investimento, Tecnologia e Edilizia (CRITE) analizzerà e valuterà i “progetti d’investimento”

Gli investimenti • La Crite, già prevista nel precedente PSSR, avrà inoltre competenza in edilizia sanitaria e socio sanitaria, grandi macchinari, impianti, attrezzature, informatica e macchine d’ufficio, noleggio e/o leasing di strumentazioni, finanza di progetto, concessioni, richieste di autorizzazione alla contrazione di mutui

La Crite • Approva i piani di investimento triennali presentati dalle Aziende sanitarie verificandone la compatibilità con le risorse disponibili e i progetti di finanza • Esamina gli appalti per la fornitura di attrezzature in comodato d’uso gratuito • Formula pareri di economicità sulle gare di appalto

CRITE • approva inoltre: • le proposte di PDTA (percorsi diagnostico terapeutici ) • Esamina i piani trimestrali di assunzione del personale delle Aziende e degli enti del SSSR • La CRITE esercita in pratica il controllo ogni qualvolta ci sia l’esigenza di verificare la sostenibilità economica di azioni attuative della programmazione regionale • Possiamo parlare di un pressoché totale accentramento delle funzioni

Osservazioni • L’emissione di nuovi strumenti finanziari non è di facile gestione (scelta del soggetto finanziario, garanzie per i risparmiatori , remunerazione del capitale e il rimborso, maggiore responsabilizzazione del management sanitario) • Una scelta discutibile e rischiosa motivata da “finalità etica” per favorire “fasce di popolazione più deboli, critiche o a rischio (patologie infantili, malattie rare, patologie oncologiche).

Grazie per l’attenzione

Disegno di legge Piano Socio Sanitario 2019 2023 ANZIANI • DONNE • Cristina Giadresco Gabriele Vesco.

Anziani • L’ aspetto centrale, che percorre tutto il nuovo PSSR, è la presenza di persone anziane con pluripatologie che richiede il potenziamento dei servizi socio-sanitari.

Vecchio e Nuovo Piano Socio Sanitario Regionale Piano 2012/2014: • In evidenza la trasformazione del nucleo famigliare • Persone sole soprattutto anziane • Rapporto tra numero donne (lavoro di cura) e ultra 80 enni destinato a ridursi • Obiettivo fondamentale mantenere l’anziano nel proprio contesto abitativo/famigliare.

• Potenziamento dei servizi Socio Sanitari ed estensione dell’Assistenza Domiciliare • Potenziamento delle strutture riabilitative (Ospedali di Comunità, Centri Diurni, Moduli di Sollievo, Sezioni Alta Protezione Alzheimer). .

Obiettivi non raggiunti nel nostro territorio (ex. ULSS 12) e offerte depotenziate: - Taglio dei posti di emergenza sociale - Posti nei Centri Diurni e SAPA invariati - Soppressione del servizio trasporto da parte del Comune - Mancanza di progetti di mantenimento - Case di Riposo con ostacoli economici per le famiglie e lunghe liste d’attesa

Piano 2019 -2023: • Mancanza di un’analisi precisa e articolata sul tema anziani • Assenza di un pensiero sull’autonomia e indipendenza individuale della persona anziana • Non è chiaro con quali modalità e risorse si voglia attuare la pratica della domiciliarità • Sottovalutazione della ricaduta sociale della popolazione anziana con generiche soluzioni basate sul supporto delle famiglie, del volontariato, della rete informale

• All’aumento dell’aspettativa di vita, con un forte incremento delle pluripatologie, non corrisponde un chiaro potenziamento dei servizi socio sanitari • Contenimento della spesa e sostenibilità del sistema come obiettivi principali.

Demenze Senili L’innalzamento dell’età aumenta il problema della demenza senile. Di tale problema deve farsi carico il Servizio Socio Sanitario Pubblico con risorse adeguate e obiettivi mirati. Non possono essere le famiglie e il volontariato a sostituire il Servizio Pubblico.

DONNE • Nel vecchio PSSR vi è una analisi più precisa sulla salute, benessere e ruolo delle donne. • Il nuovo PSSR tende a neutralizzare le differenze di genere (maschi e femmine). • Non viene messo in evidenza il lavoro di cura delle donne quale ammortizzatore sociale in rapporto alla famiglia, ai figli, all’aumento dell’aspettativa di vita delle persone anziane, alla disabilità. • Si parla genericamente di ruolo della famiglia.

Oltre al ruolo sociale della donna bisogna considerare che: • I grandi anziani soli sono per l’ 80% donne • Le donne vivono di più degli uomini ma in condizione di cattiva salute (ipertensione, tiroide, artrosi e artrite, osteoporosi, cefalea ed emicrania) • Tumori e malattie al sistema colpiscono soprattutto le donne circolatorio

• La demenza, negli ultra 65 enni, è per il 64% nelle donne (Alzheimer, depressione e ansietà) • La sclerosi multipla colpisce le donne il doppio degli uomini • Le donne sono il 51, 2% della popolazione con un’aspettativa di vita a 84, 6 anni


Prevenzione e screening • I Consultori Familiari hanno perso il loro ruolo innovativo e visto progressive chiusure nel territorio • Il calo del protagonismo delle donne nella loro gestione, l’emergenza dei pareggi di bilancio, le compatibilità economiche, hanno minato il loro ruolo di salvaguardia della salute della donna nelle sue relazioni familiari e sociali • Solo un 20% delle donne utilizza il Consultorio • Il Consultorio viene visto come il luogo dove «fare aborti» quando è dimostrato che dove funziona si assiste a una diminuzione del tasso di interruzioni di gravidanza E’ necessario rilanciare i Consultori adeguandoli ai nuovi bisogni e alle nuove esigenze di sanità della donna dall’adolescenza, alla menopausa, alla terza età.

La prevenzione va attivata e non solo raccomandata raggiungendo chi è più a rischio e sostenuta economicamente . • I dati di adesione agli screening (cervice uterina, mammografico, colon) sono ancora lontani dalle soglie previste • Per la prevenzione si investe solo lo 0, 50% della spesa sanitaria

Medicina di genere Il nuovo PSSR riconosce che vi è una selezione di genere nelle opportunità di vita e di accesso alle cure a favore degli uomini. Pag. 114 recita «…il contrasto attivo di selezioni negative e spesso sotterranee, fondate sul genere nell’accesso a trattamenti e opportunità di salute…» Porta come esempi: una maggiore mortalità alla nascita delle femmine e nel sistema dei trapianti da donatore vivente le donne sono donatrici al 66% ma solo il 35% dei riceventi.

Manca una proposta di applicazione della medicina di genere. E’ risaputo che la sperimentazione di cure e farmaci avviene soprattutto sulla popolazione maschile. Vi è una somministrazione di farmaci indistinta tale da causare danni al corpo femminile. Anche i sintomi che allertano il corpo sono diversi tra uomini e donne e richiedono interventi e cure appropriati.

Violenza sulle donne l nuovo PSSR evidenzia la necessità di contrastare la violenza sulle donne rilevando che: • 1 donna ogni 475 segnale un possibile episodio di violenza • 1 donna ogni 900 è stata presa in carico da un Centro antiviolenza E’ necessario attivare in tutti i Pronto Soccorso le Linee Guida Nazionali, Decreto del Presidente del Consiglio dei Ministri del 24/11/2017 , per il Soccorso e Assistenza Socio-Sanitaria alle Donne che subiscono violenza.

Grazie per l’attenzione

Disegno di legge Piano Socio Sanitario 2019 – 2023 INTEGRAZIONE SOCIO SANITARIA EDUCATIVA INFANZIA ADOLESCENZA FAMIGLIA

PSSR 2012 – 2016 e PSSR 2019 – 2023 In entrambi i Piani manca una visione olistica e lungimirante centrata sui bisogni del minore / giovane con difficoltà inserito nel contesto familiare /educativo/socio/sanitario. Prima di proporre il nuovo piano sono mancati monitoraggi, rilevamento delle criticità, verifica dei risultati in base agli obbiettivi previsti dal precedente e la messa in rete delle buone pratiche esistenti. Come è possibile che non ci siano ancora le Direttive Regionali per predisporre i necessari Piani di Zona – L’ultimo Piano di Zona risale al 2011 - 2015

• CRITICITA’ • PER UN WELFARE DI COMUNITÀ, SISTEMI DI RETE, MODELLO ASSISTENZIALE INTEGRATO • PROPOSTA

CRITICITA’ • Monitoraggi della Commissione Diverse abilità e disagio – Consulta Scuola Comune VE. • Osservazioni del Forum della rete nazionale Welfare per i minori. Criticità generali: mancanza di coordinazione socio – educativa – sanitaria, carenza di personale qualificato interno alle scuole, anche per il sostegno alla genitorialità e al corpo docente, carenza di organico per Consultori, Serd, Servizi per l’Età Evolutiva e per la Disabilità infantile, non considerazione dei LEA.

Non viene considerata la sinergia con il mondo della scuola, comunità nella comunità, che è l’osservatorio e interlocutore fondamentale per protocolli di presa in carico globale, continuità assistenziale, prevenzione, progettualità di vita per infanzia, adolescenti e giovani con difficoltà e disagio di diversa origine/tipologia e per il sostegno alle famiglie. Tipologie disagio monitorate: Disabilità Certificate, DSA, Minori Ospedalizzati, BES (disagio di origine familiare, socio-economico, culturale, dipendenze di vario genere, DCA, bullismo e cyber bullismo, disturbi psichiatrici).

• Disabilità Certificata • Mancanza di screening precoce (la disabilità individuata nella scuola dell’infanzia rischia di essere certificata all’ingresso della scuola primaria, per ritardi delle certificazioni), tempi lunghi di presa in carico per terapie e consulenze, carenza di interventi di supporto come quelli di logopedia, difficoltà ad accedere ai servizi dei Distretti Sanitari anche per la parallela riduzione delle strutture dei Servizi Sociali gestiti dai Comuni (anch'essi alle prese con tagli significativi dei fondi). Inoltre carenza di Docenti di Sostegno specializzati, numero elevato di alunni per classe in presenza di disabili anche gravi.

• Disturbi specifici dell’apprendimento Disortografia e Discalculia) (Dislessia, Disgrafia, • A fronte di un aumento delle certificazioni dei DSA, in assenza o carenza di interventi di sostegno adeguati, si assiste ad un aumento di diagnosi spesso fittizie, dovute più all’ansia di contenimento e all’impossibilità da parte della scuola, che manca di figure professionali qualificate di supporto per via del precariato, di far fronte a disturbi comportamentali derivati da disagio di altra origine. • Uscita la legge 170/2010 molti insegnanti si interrogano sulla necessità di chiedere una diagnosi in assenza di interventi di sostegno per i Dsa (“Perché marcare un bambino se poi da questo non consegue alcun intervento utile? ”). • A questa criticità corrisponde un aumento di servizi privati sostitutivi, non complementari e non monitorati, che ruotano intorno alle famiglie e alle scuole per catturare clienti, conseguente spese per i familiari.

• Bisogni Educativi Speciali • Area che comprende disagio giovanile di varia origine , in aumento numerico e per tipologia: minori/giovani con famiglie in difficoltà economica, sociale, culturale (stranieri di recente immigrazione non ancora italofoni), giovani e giovanissimi con Dipendenze da sostanze, da gioco compulsivo (ludopatia), da smartphone e Nomofobia, Sindrome ansiosa e attacchi di panico, Disturbo del Comportamento Alimentare ( DCA), autori o vittime di Bullismo, Cyber Bullismo, minori con disagio o disabilità accompagnata da Disturbi Psichiatrici, casi di Suicidio Sono intorno al 10% delle classi nella scuola primaria e secondaria di primo grado, ma in alcune scuole raggiungono numeri assai più elevato. • In particolare: aumento dei ragazzi con disturbo mentale che oggi in Veneto hanno raggiunto quota 60 mila, un significativo aumento delle problematiche relative al disagio e dei disturbi psichici, con un aumento all’accesso ai servizi neuropsichiatrici del 40 – 50% negli ultimi 6 – 8 anni, con 700 assistiti ogni 10 mila abitanti under 18.

• Ospedalizzati • Mancano monitoraggi e strategie sui minori ricoverati a breve o lunga degenza e sul collegamento scuola – ospedale • Il monitoraggio e’ stato sviluppato nell’ambito del reparto di pediatria dell’Ospedale dell’Angelo. Andrebbe continuato in modo organico e sistemico • Il Primario ha confermato che circa il 25% dei minori ospedalizzati, non ha problemi somatici che giustificano il ricovero, ma di origine psicologica da disagio socio, culturale, familiare. • In particolare il ricovero prolungato oltre il momento emergenziale, per ragazze (meno ragazzi) affetti da DCA denota mancanza di riscontro adeguato nelle scuole in merito a screening precoce , prevenzione e progettualità di riabilitazione nelle strutture adeguate con approccio multidisciplinare che includa anche il sostegno alle famiglie

• Si innesta un circolo vizioso dove il sintomo fisico funge da parafulmine per il bisogno della famiglia non supportata di espellere il disagio e materializzarlo in un male tangibile. • Dovremmo anche evidenziare l’aspetto economico di risparmio sanitario che si avrebbe con un investimento di risorse sulla prevenzione rispetto al ricovero. Sarebbe interessante quantificare i costi dei giorni di degenza dei minori e dei relativi esami clinici e diagnostici.

PER UN WELFARE DI COMUNITÀ, SISTEMI DI RETE, MODELLO ASSISTENZIALE INTEGRATO Percorsi informativi e psico - pedagogici formativi con metodologie e strumenti multidisciplinari per docenti e familiari Prevenzione e screening precoci: Punti di Ascolto psicologici interni alle scuole, in una prospettiva educazione affettiva, relazionale e preventiva al disagio, orientati alla centralità dei bisogni della persona e della comunità scolastica nelle reciproche relazioni (alunno/ gruppo classe/ docente/ genitore) in una prospettiva di continuità, a fronte di un tasso di conflittualità tra alunni/docenti e genitori / docenti in aumento. La cronaca denuncia bullismo scolastico in aumento e il Veneto sembra avere il primato. Educazione alla cittadinanza e affettivo – relazionale interdisciplinare

PER UN WELFARE DI COMUNITÀ, SISTEMI DI RETE, MODELLO ASSISTENZIALE INTEGRATO Coordinazione e cooperazione: percorsi partecipati con tutte le risorse della comunità in un’ottica collaborativa, per evitare l’autoreferenzialità vigente, con periodiche audizioni Raccordo e sussidiarietà orizzontale e verticale per pianificare interventi e risorse

E’ possibile senza investimenti finanziari sulle risorse umane adeguatamente formate? Il privato, se sostitutivo e non complementare, garantisce la qualità assistenziale? Per il giovane con disagio a carico delle famiglie e delle scuole sembra prevalere la logica “Dove lo metto? Di chi è la competenza? Come lo classifico e come contengo i sintomi? ”

PROPOSTA Istituire una Consulta Regionale in ambito socio – sanitario educativo composta da una rappresentanza qualificata, articolata, multifunzionale e multidisciplinare che afferisca propositivamente ai rispettivi Assessorati e Commissioni , al fine di monitorare, coordinare, pianificare e proporre azioni in linea con le intenzioni del piano, con l’impegno di audizione e concertazione da parte della Giunta Regionale. .

Grazie per l’attenzione