Infections sexuellement transmissibles DIU des grands lacs Infection

Infections sexuellement transmissibles DIU des grands lacs - Infection par le VIH Bujumbura – juin 2011 Pr. Christian MICHELET Maladies Infectieuses, Médecine tropicale Université de Rennes 1 1

IST dans le monde Cosmopolites, 340 millions de cas chaque année (selon OMS), pronostic fonctionnel (stérilité), mais aussi vital, épidémiologie dynamique Apparition de résistances bouffée épidémique en Occident. Liens étroits entre IST et VIH 2

Incidence des MST (US) 1999 3
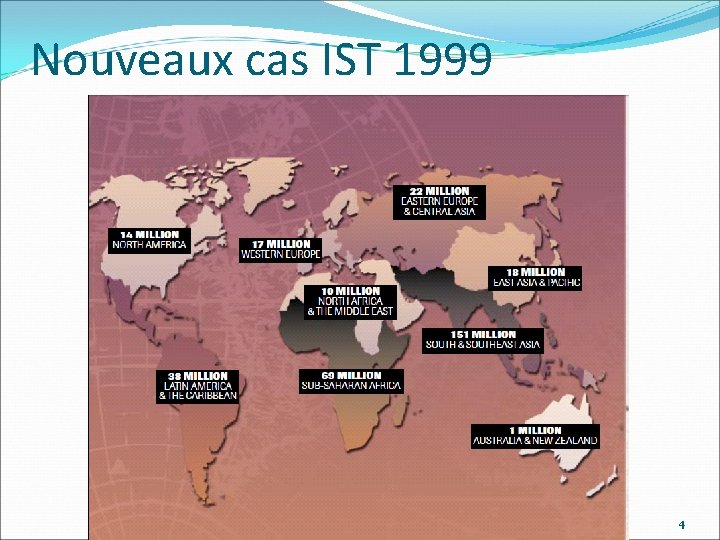
Nouveaux cas IST 1999 4

Infections sexuellement transmissibles BACTERIENS Treponema pallidum Haemophilus ducreyi Calymmatobacterium granulomatosis Chlamydia trachomatis L ou D-K Neisseria gonorrhoeae Gardnerella vaginalis Mycoplasma genitalium PARASITAIRES Trichomonas vaginalis FONGIQUES : Candida albicans VIRAUX : VIH 1 et 2 VHB HSV 1 et 2 VHC papillomavirus 5

Autres IST CMV Giardia Amibes Hépatite A Anguillule 6

Clinique des IST 7

Atteintes extra-génitale Méningite, (H simplex, rare gono) Oeil : conjonctivite (gono), ulcération cornée (Herpes, CT) Peau : roséole, atteinte palmo-plantaire, syphilis) érythème polymorphe( herpes), éruption pustuleuse (gono) Foie : hépatite, périhépatite, (CT et gono) Articulations : rhumatisme réactionnel (FLR) CT, arthrite purulente, polyarthrite. (CT ou gono) 8

Complications des IST 9

Diagnostic Difficile sur le terrain dans les PED Gonocoque : Prélèvement direct Chancre mou Clinique le plus souvent PCR : sensibilité 53 %, spécificité 52 % Chlamydiae Traitement systématique PCR ou LCR (si dispose d ’un laboratoire adapté) Syphilis Clinique, sérologie (VDRL, TPHA), examen direct Hybridation des acides nucléiques (DNA probe) PCR : sensibilité 93 %, spécificité 20 % 10

Priorités en matière de MST • • • Diagnostic des MST Prévention des MST (adolescent) Elimination de la syphilis (congénitale, . . . ) Interactions MST/VIH Lutter contre le développement des résistances aux anti-infectieux • Dépistage et traitement du (des) contact(s) • Prévention 11

Prévention des IST - Priorités OMS Prévention fondée sur la promotion d'un comportement sexuel favorable à la santé; Accès général à des préservatifs de qualité d'un prix abordable; Promotion d'un recours précoce aux services de santé par les sujets présentant des IST et leurs partenaires; Inclusion du traitement des IST dans les services de santé de base; Services spécifiques pour les personnes ayant des rapports sexuels à haut risque fréquents ou non planifiés - professionnels du sexe, adolescents, chauffeurs routiers, personnel militaire, toxicomanes et prisonniers; Traitement approprié des IST, utilisation de médicaments adéquats et efficaces, traitement des partenaires sexuels, éducation et avis; 12

Prévention des IST - Priorités OMS (2) Dépistage des patients cliniquement asymptomatiques, le cas échéant; (syphilis, Chlamydia); Conseil et dépistage volontaire de l'infection à VIH; Prévention et traitement de la syphilis congénitale et de la conjonctivite du nouveau-né; et Participation de tous les acteurs concernés, notamment ceux du secteur privé et de la communauté, à la prévention et au traitement des IST. 13

Lien entre IST et VIH 14

Association VIH et autres MST Consultation de MST (Sturm PDJ, Durban, ICAAC 41 st) 295 hommes consultant pour écoulement ou dysurie 55 % urétrite à gonocoque ou/et Chlamydia trachomatis 43 % VIH + association VIH + et antécédents de MST : RR = 2, 2 95 %CI : 1. 0 - 4. 8, P = 0, 04) 325 patients consultent pour ulcération génitale prévalence : HSV = 45 %, TP = 15 % HD = 10 %, granulome vénérien = 2% association avec VIH = 76 % 15

Facteurs de transmission sexuelle du VIH • MST – Risque est augmenté de 3, 3 fois MST toutes confondues (Machekano RN, Sex Transm Infect 2000, 76: 188) – Ulcération génitale, RR : 4, 2 (Inde) à 4, 87 (Zimbabwe) • Risque est 5 fois plus élevé lors de la transmission de la femme à l’homme (Hayes RI, J Trop Med Hyg 1995, 98: 1) – Ecoulement urétral : RR : 1, 75 fois, Bassett, JAIDS 1996, 13: 287 – Herpes simplex de type 2 (Mbopi-Keou F, ICCAC 41 st H-1112) • Portage cervicovaginal HSV-2 (43 % vs 22 %, P = 0, 03) et le niveau d ’ADN HSV-2 (P=0? 01) est associé à la présence plus fréquente d’une infection par le VIH et corrélé avec une forte charge virale VIH-1 au niveau des sécrétion cervicovaginale (mais pas avec le niveau d ’ADNVIH-1) 16
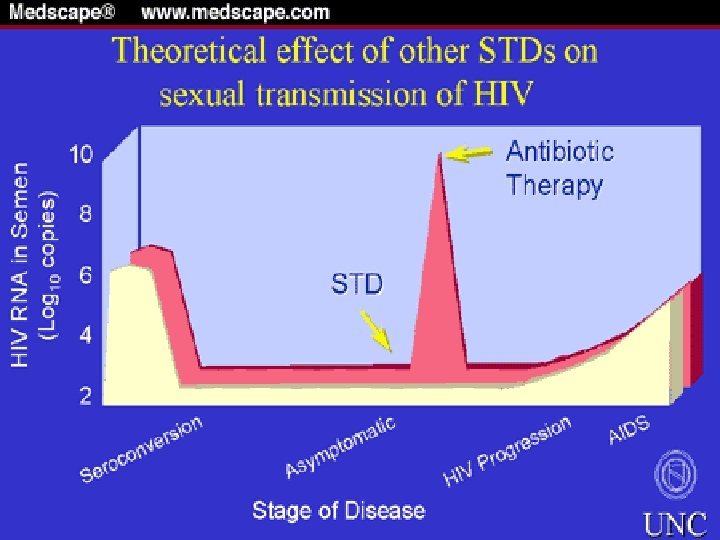
17

MST augmentent la charge virale VIH-1 dans le plasma séminal et les sécrétions vaginales Cohen MS, lancet 1997; 349: 1868 • Malawi, 135 hommes infectés par VIH-1 – CV dans le plasma et CD 4 identiques initialement – Pas de modification de la charge virale dans le plasma 18

Facteurs de risque associés à une transmission du VIH : MST 19
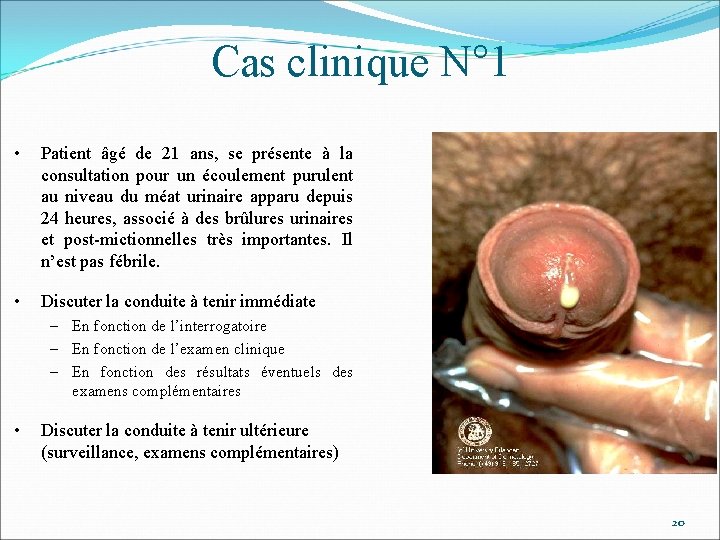
Cas clinique N° 1 • Patient âgé de 21 ans, se présente à la consultation pour un écoulement purulent au niveau du méat urinaire apparu depuis 24 heures, associé à des brûlures urinaires et post-mictionnelles très importantes. Il n’est pas fébrile. • Discuter la conduite à tenir immédiate – En fonction de l’interrogatoire – En fonction de l’examen clinique – En fonction des résultats éventuels des examens complémentaires • Discuter la conduite à tenir ultérieure (surveillance, examens complémentaires) 20

Diagnostic : direct Diagnostic d’urétrite Frottis ⊕ si > 5 leucocytes/champs , diplocoques gram - intra et extracellulaire (sensibilité et spécificité > 90%) ECBU du 1 er jet ⊕ si > 10 leucocytes dans le culot centrifugation / champs Diagnostic de l’infection à gonocoque n’est pas forcément indispensable Dans les urétrite chez l’homme Intérêt surtout pour la surveillance épidémiologique des résistances Bactérie fragile à l’air, lumière : milieu de transport 21

Diagnostic du gonocoque PRELEVEMENT DIRECT DE L’ECOULEMENT AU LABORATOIRE * PRELEVEMENT PAR ECOUVILLONNAGE * : endocol, urètre (+/- anal, pharyngé) PCR sur urines : mais pas d’antibiogramme possible *(étalement sur lame, examen direct et culture, antibiogramme) 22
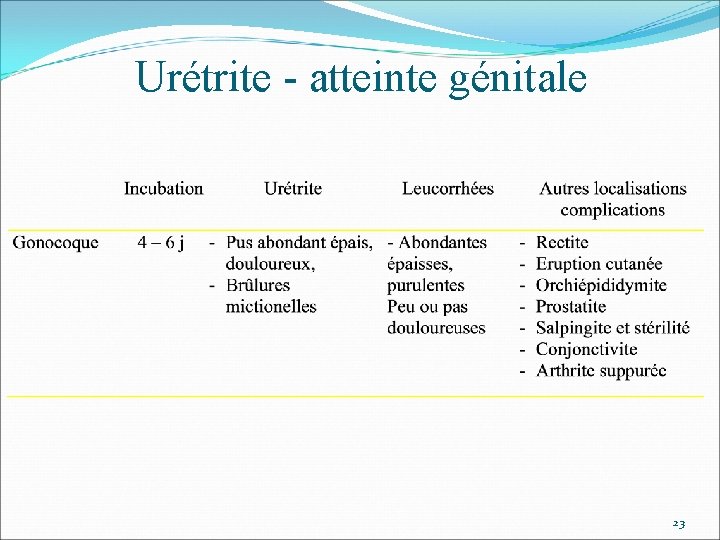
Urétrite - atteinte génitale 23

Complications infection à gonocoque Complications locales Conjonctivite : Surtout chez le nouveau-né Pharyngite : Diagnostic difficile, seul prélèvement à l’écouvillon Proctite, rectite : id prostatite, orchi-épidydimite, risque se sténose urétrale Inflammation pelvienne, source de stérilité Complications générale tableau septicémique subaigu : fièvre + manifestations articulaires (mono- ou oligo-arthrite) + cutanées (papules ou papulo-pustules isolées de topographie périarticulaire). Endocardite rare Arthrite 24
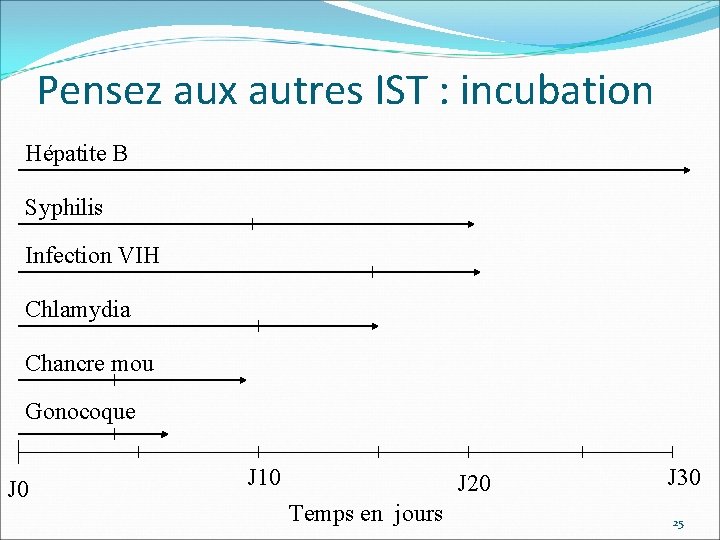
Pensez aux autres IST : incubation Hépatite B Syphilis Infection VIH Chlamydia Chancre mou Gonocoque J 0 J 10 J 20 Temps en jours J 30 25

Autres examens complémentaires Faut-il demander une sérologie VIH ? , Syphilis ? Fonction de la vie sexuelle de la personne, des prises de risques Multipartenariat : Oui Prévention de la contamination par le VIH ? Des sérologies syphilis, infection à VIH en tenant compte des délais de séro-conversion Prévoir de revoir le patient si possible Etat de l’immunité vis-à-vis hépatite B 26

Principes du traitement d’un écoulement urétral Prendre en compte les résistances en fonction du pays Etre efficace contre l’ensemble des localisations du gonocoque Etre actif sur Chlamydiae trachomatis Etre actif sur le tréponème en incubation Toxicité minimale Observance du traitement : monodose ou le plus court possible Facile à administrer sans courir le risque d ’infection acquise Peu coûteux 27

Traitement urétrite non compliquée Neisseria gonorrhoeae : Ceftriaxone : une inj IM unique de 500 mg = meilleure garantie d’observance Ou si nécessité d’une alternative Ciprofloxacine 500 mg: 1 cp en monoprise sous réserve d’une documentation bactériologique avec antibiogramme car niveau de résistance élevé et évolutif aux FQ (30% à 60%) ou Spectinomycine : 2 g en une seule inj IM (échec en cas de localisation pharyngée) ou si rien d’autre : Cefixime 200 mg : 2 cp en monoprise (niveau de bactéricidie moins élevé et biodisponibilité variable) (échec possible en cas de localisation pharyngée) 28

Evolution de la résistance à la ciprofloxacine des souches de gonocoques (1989 -2006) www. invs. sante. fr/publications/2007/10 ans_VIH/rapport_vih_sida_10 ans-5 -Epidemiologie. pdf 29

Traitement probabiliste, urétrites et cervicites non compliquées (2) Co infection Gonocoque + Chlamydiose fréquente Traitements couplés mis en œuvre aussitôt après le prélèvement Traitement gonocoque : Ceftriaxone une inj IM unique de 500 mg ET Traitement C. trachomatis : Azithromycine 250 mg : 4 cp en une prise unique ou Doxycycline 100 mg : 2 cp pendant 7 jours 30

Traitement probabiliste, urétrites et cervicites non compliquées (2) Co infection Gonocoque + Chlamydiose fréquente Traitements couplés mis en œuvre aussitôt après le prélèvement Traitement gonocoque : Ceftriaxone une inj IM unique de 500 mg ET Traitement C. trachomatis : Azithromycine 250 mg : 4 cp en une prise unique ou Doxycycline 100 mg : 2 cp pendant 7 jours 31

Informations Rapports protégés (utilisation de préservatifs) doivent être préconisés : pendant 7 jours après un traitement en dose unique ou jusqu’à la fin d’un traitement en plusieurs prises et jusqu’à disparition des symptômes ; systématiquement avec tout partenaire occasionnel ou inconnu. Recherche, dépistage et traitement du (des) partenaires en tenant compte de l’incubation 32

Suivi après traitement J 3 si les symptômes persistent Informer de revenir en consultation si les symptômes persistent au 3 e jour, pour adapter le traitement si nécessaire. J 7 systématiquement, pour vérifier la guérison clinique ; effectuer un contrôle microbiologique de guérison, notamment en cas de localisation pharyngée avec un traitement autre que la ceftriaxone ; donner les résultats des sérologies ; donner des conseils de prévention. 33

Suivi ultérieur d’une d’IST Dépistage VIH, syphilis en tenant compte des délais de séroconversion et VHB selon le contexte épidémique et vaccinal VIH : fenêtre sérologique VIH de 21 à 45 jours Détection Ag p 24 possible de 12 à 26 jours mais tests rapides manque de sensibilité ► sérologie VIH, (Ag p 24 et charge virale VIH si symptômes de primo infection) ► sérologie VIH à contrôler à 1 mois Syphilis : fenêtre sérologique de 6 semaines (10 j après le chancre) ► VDRL-TPHA initialement ► à contrôler à 1, 5 mois et 3 mois Proposer le vaccin anti-VHB à tout patient non immunisé 34
Brulures mictionnelles – goutte matinale : diagnostic, CAT ? 35

Urétrite : signes cliniques Aigüe : Ecoulement méatique spontané Douloureux Brûlures mictionnnelles Le plus souvent moins franc Ecoulement le matin Méat collé Brûlures mictionnelles Prurit canalaire Dysurie Parfois associé à une balanite 36

Diagnostic difficile dans les PED Chlamydiae trachomatis est intracellulaire Culture impossible sauf laboratoire spécialisé IF possible mais demande microscope spécifique Nécessité de racler l’urètre ou le endocol pour obtenir des cellules PCR meilleur examen mais impossible le plus souvent Sérologie inutile dans l’urétrite ECBU : Leucocyturie sans germes 37

Diagnostic d’une chlamydiose 1 er jet d’urine plus de 1 h 30 après la dernière miction Auto-prélèvement vaginal Endocol Tests sérologiques inutiles dans le cadre du diagnostic biologique des infections urogénitales basses à C. trachomatis Mais intérêt lors d’infections profondes : - Salpingite, péri hépatite, épididymite - Lymphogranulomatose vénérienne +++ - Pneumopathie du nouveauné 38

Autres localisation de Chlamydiae trachomatis Atteinte pelvienne chez la femme contaminations pharyngées Atteinte rectale Contamination conjonctivale possible, risuqe de pneumopathie chez le nouveau-né Complications : locorégionales (prostatites, épididymites), FLR et rhumatisme réactionnel Péri-hépatite (FHC) 39

Infection à C. trachomatis chez la femme Malheureusement souvent asymptomatique +++ Portage chez 3 à 5 % des adultes dans pays industrialisés, inconnu en Afrique Symptômes initiaux parfois leucorrhée, « cystite à urines claires » , cervicite avec note hémorragique, Symptômes plus tardif: Douleurs pelviennes chroniques avec salpingite, risque de stérilité tubaire, de GEU Dyspareunie 40

Diagnostic Chlamydiae Idem homme Difficile Examen des urines (PCR, Leucocyturie) Prélèvement au niveau de l’endocol sous spéculum PCR ? Culture ? IF ? Sérologie en cas de salpingite, mais à savoir interpréter 41

Traitement de la chlamydiose Microorganismes Chlamydiae Trachomatis ou urétrite NG Femme enceinte Traitement conseillé Azithromycine 1 g per os, une dose Doxycycline 100 mg x 2 x 7 j Minocycline 100 mg x 2 x 7/10 Alternative - Ofloxacine 200 mg x 2 x 7/10 jours per os Erythromycine 500 mg x 4 x 7/10 jours Roxithromycine 150 mg x 2 x 7/10 jours -Erythromycine 500 mg x 4 x 7/10 jours 42
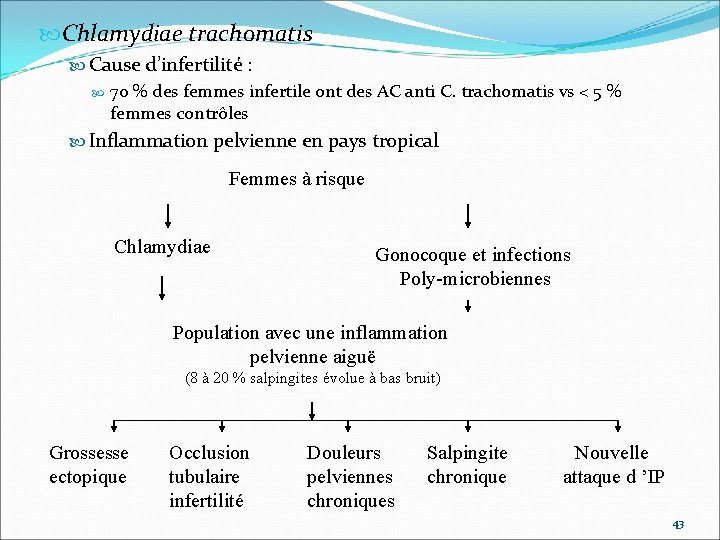
Chlamydiae trachomatis Cause d’infertilité : 70 % des femmes infertile ont des AC anti C. trachomatis vs < 5 % femmes contrôles Inflammation pelvienne en pays tropical Femmes à risque Chlamydiae Gonocoque et infections Poly-microbiennes Population avec une inflammation pelvienne aiguë (8 à 20 % salpingites évolue à bas bruit) Grossesse ectopique Occlusion tubulaire infertilité Douleurs pelviennes chroniques Salpingite chronique Nouvelle attaque d ’IP 43
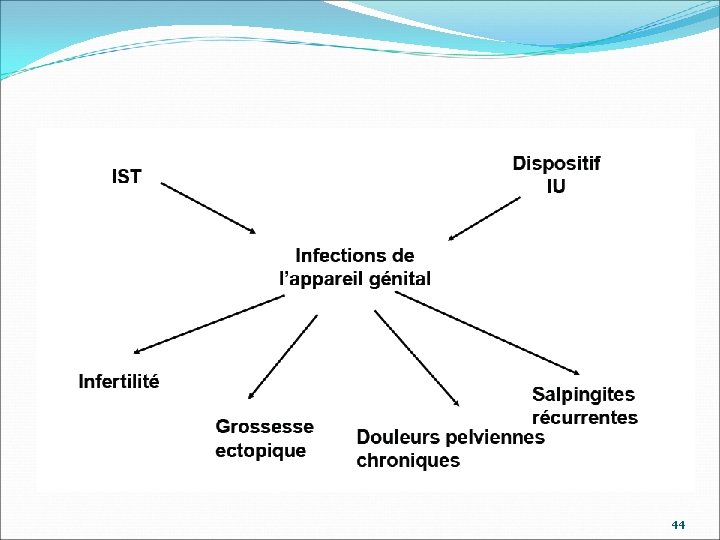
44

Traitement de la salpingite aigüe Traitement habituel Amoxiclav 5 – 10 j + Doxycycline 200 mg/j pendant 21 jours Alternatives Remplacer l’amoxiclav par la cefoxitine, le céfotétan ou C 2 G orale ou C 3 G + métronidazole Clindamycine Remplacer la doxycycline par ofloxacine 45

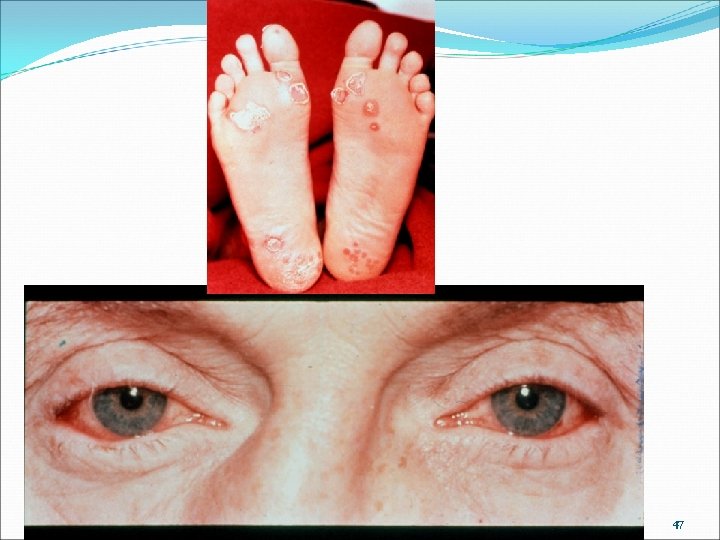
Cas clinique N° 4 : 19 ans, magasinier – Douleurs articulaires pieds et des mains + conjonctivite Antécédents : Examen clinique : appendicectomie, cure d’un kyste de l ’épididyme, et de hernie inguinale droite 1 an auparavant. HDM : 10/1 : « panaris » du 2ème doigt de la main droite traité par augmentin 1, 5 g/j x 7 j 25/1 : conjonctivite de l ’œil droit (collyre), + une éruption vésiculeuse au niveau du gland 9/2, sécrétions « sales » au niveau du gland avec douleur en fin de miction Vers 10 -15/2 : arthrite métatarsophalangienne du 4ème orteil pied gauche, des douleurs au niveau des 2 genoux, de l’épaule droite, du rachis lombaire. Température = 38°C, balanite, écoulement louche au niveau du méat urinaire, conjonctivite, genoux droit chaud, sensible, sans réaction liquidienne apparente, atteinte métartasophalangienne du 4ème orteil de type inflammatoire, arthralgie genoux gauche, pas de sciatique, éruption cutanée plantaire 46
47

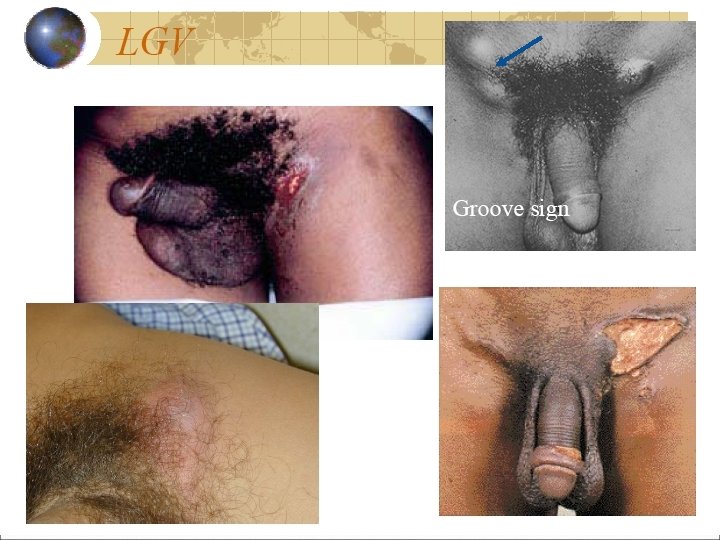
Lymphogranulomatose vénérienne Chlamydia trachomatis L 1, L 2, L 3 Surout Asie, du Sud-Est, Afique, caraibes Mais apparition Europe ouest, contacts anaux Début Lésions non douloureuses, asymptomatiques Incubation : 3 j à 6 semaines après l’exposition -10 -14 j en moyenne) 48

LGV Phase secondaire 2 -6 plus tard, douleur inguinale, adénopathies souvent unilatérale Sexe ratio M/F : 10/1 Suppuration dans 1/3 des cas Autre : tuméfaction ferme Fièvre, myalgies, arthralgies Adénopathies profondes peuvent être douloureuses chez la femme (dl pelviennes) Rarement signes systémiques : arthrite, hépatite pneumonie 49
50
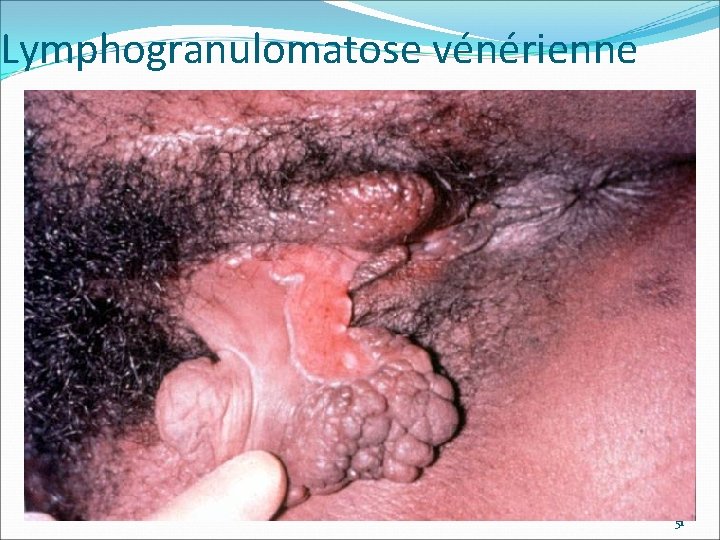
Lymphogranulomatose vénérienne 51

52

Urétrite - atteinte génitale (2) 53

Trichomonas vaginalis 1ère cause de vulvo-vaginite sexuellement transmissible chez la femme, Pertes verdâtres, abondantes, malodorantes avec SF locaux (prurit, dyspareunie, dysurie), Cause d’urétrite chez l’homme : plutôt tableau subaigüe, Recher association au gonocoque, Diagnostic examen direct de l’écoulement, Traitement minute 54

Traitement du trichomonas Traiter le ou les partenaires même en l’absence de symptôme : (CI grossesse) METRONIDAZOLE 500 mg : 4 cp en dose unique SECNIDAZOLE : un sachet de 2 g en une prise unique Traitement local chez la femme enceinte : METRONIDAZOLE ovule 500 mg : 1 ovule matin et soir pendant 10 jours 55

Mycoplasmes colonisation du tractus sexuel (Uu et Mh), pathogénie débattue, Seul Mycoplasma genitalium est clairement pathogène Ureaplasma urealyticum semble également être pathogène, Clinique Urétrites subaiguës, cervicites, vaginose (Mh), Salpingite, stérilité tubaire, Infertilité masculine ? FLR, lithiase rénale coralliforme, 56

Traitement de l’urétrite à Mycoplasma genitalium chez l’homme Azithromycine 250 mg : 4 cp en une prise unique ou Doxycycline 100 : 2 cp /j pendant 7 jours 57
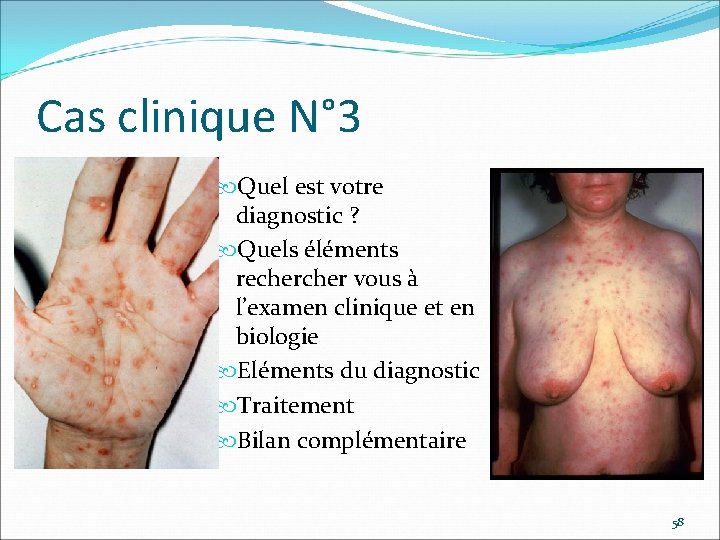
Cas clinique N° 3 Quel est votre diagnostic ? Quels éléments recher vous à l’examen clinique et en biologie Eléments du diagnostic Traitement Bilan complémentaire 58

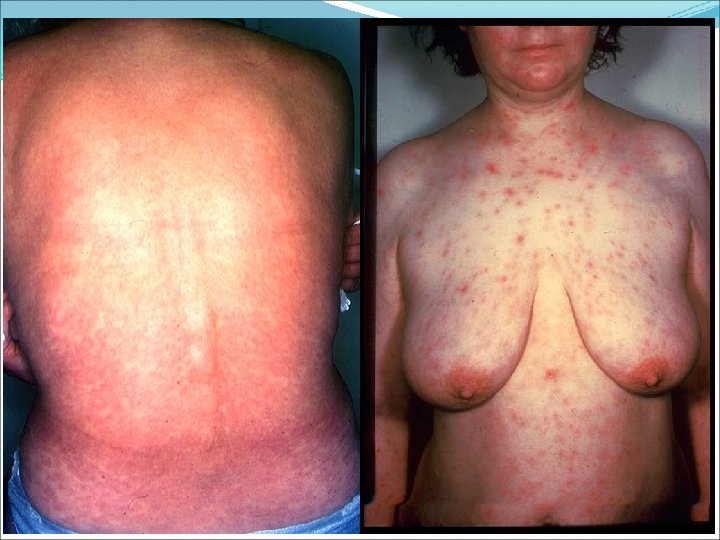
Syphilis : diagnostic sérologique Cinétique des anticorps au cours de la syphilis non traitée Phase primaire = Syphilis primaire Cinétique après apparition du chancre FTA Ig. M 4 à 10 jours TPHA 8 à 10 jours VDRL 8 à 20 jours Phase de latence précoce = contamination dans les 12 mois précédents ä TPHA et VDRL à titres très élevés Phase de latence tardive : = contamination de plus de 12 mois 1. chute des anticorps avec quelques fois des VDRL négatifs 2. ascension des anticorps à titre variable 59
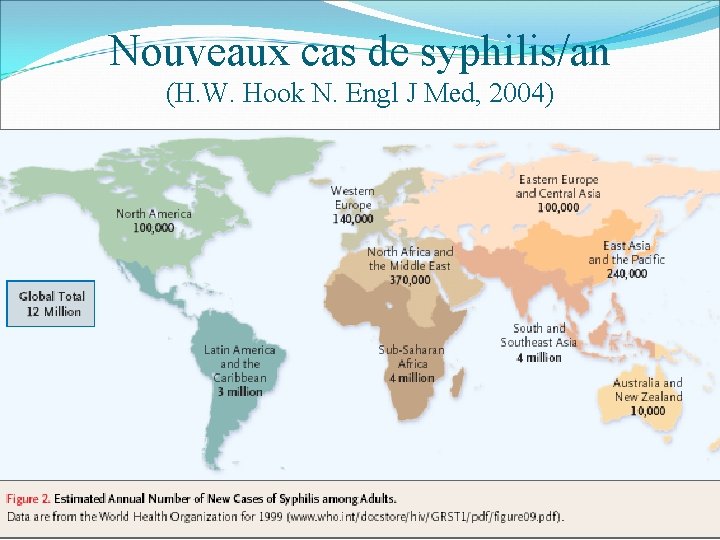
Nouveaux cas de syphilis/an (H. W. Hook N. Engl J Med, 2004) 60
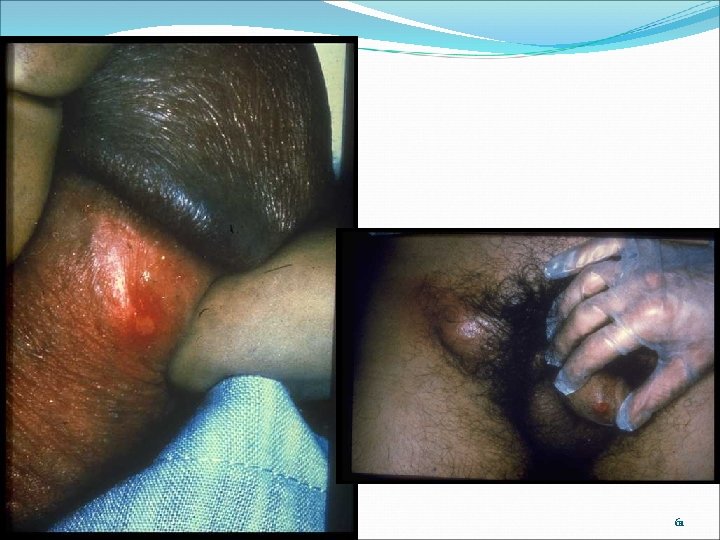
61
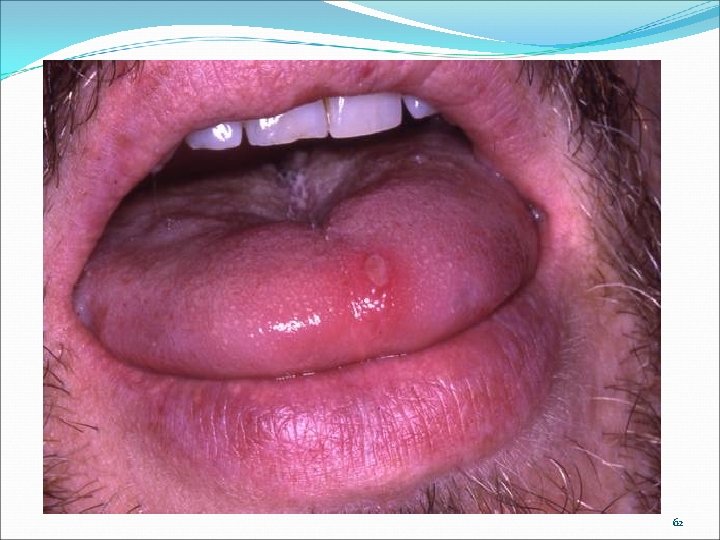
62
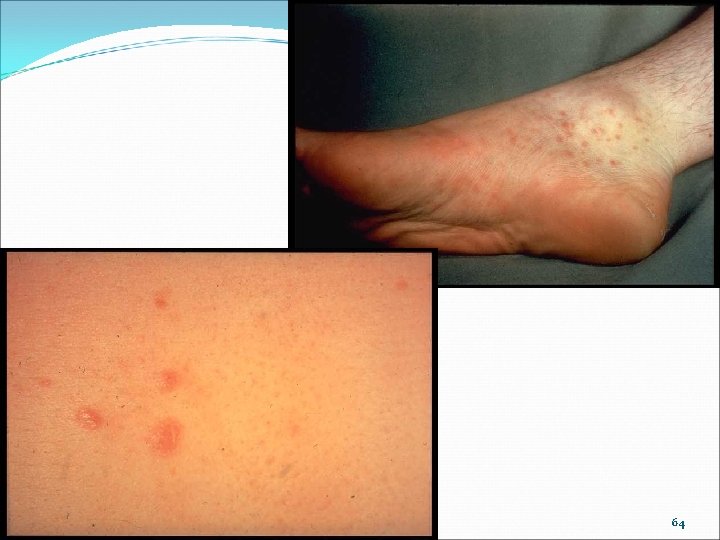
63
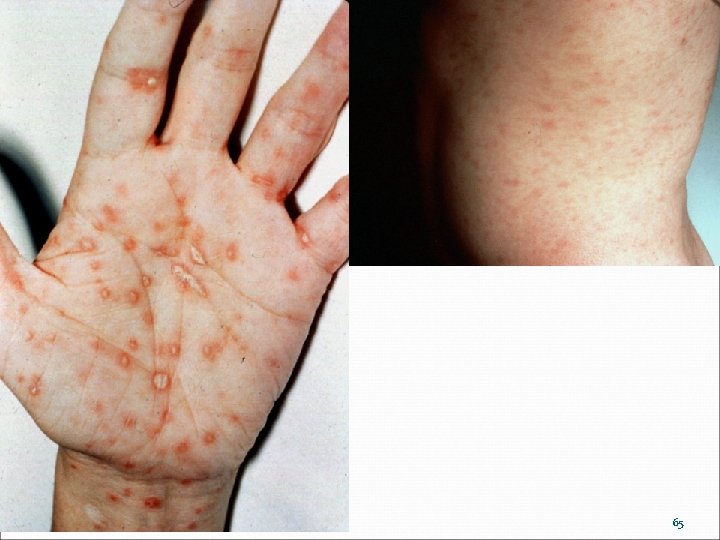
64
65

Ulcérations 66

Traitement de la syphilis Benzathine pénicilline : 2, 4 MU Syphilis précoce : une inj unique IM Syphilis latente tardive : 3 inj IM à une semaine d’intervalle Aucun cas de résistance à la pénicilline Allergie aux lactamines : Cyclines = Doxycycline : 200 mg/j en une ou 2 prises Syphilis précoce : pendant 15 jours Syphilis latente tardive : pendant 30 jours Pénicillinothérapie impérative (après désensibilisation préalable) : - neurosyphilis - syphilis au cours de la grossesse - syphilis congénitale 67

Traitement de la syphilis 68

Cinétique des anticorps dans la syphilis traitée Contrôle du VDRL quantitatif à 3, 6 mois, 1 et 2 ans Le titre doit diminuer d’un facteur 4 (2 dilutions) à 3 mois et d’un facteur 8 à 6 mois Traitement au début du chancre : la sérologie peut rester négative Traitement en phase précoce : chute rapide des anticorps qui disparaissent en 3 à 6 mois Traitement plus tardif : chute des Ig. M et du VDRL en 6 à 12 mois avec négativation de VDRL en 1 à 2 ans, mais persistance d’une cicatrice sérologique (TPHA, FTA-abs. +/- VDRL) Il nous manque des marqueurs sérologiques fiables pour différencier avec certitude une syphilis latente d’une cicatrice sérologique 69

Question : Interprétation de la sérologie syphilitique Patient vu pour une éruption cutanée maculeuse prurigineuse avec multiple adénopathies TPHA 1/2056 VDRL négatif Interprétation ? 70

Interprétation de la sérologie Réactions interprétations TPHA et VDRL négatifs Absence de tréponème Syphilis en incubation Syphilis Iaire 5 -10 ; Faux positif THPA négatif et VDR ++ TPHA +, VDRL négatif Séquelle d’une tréponématose non vénérienne Syphilis guérie Syphilis tertiarei TPHA +, VDRL +/++ Tréponématose non vénérienne ou vénérienne 71

Syphilis au cours de la grossesse = cause de mort néonatale 72

Dépistage de la syphilis au court de la grossesse = un acte politique Nombreux décès au cours de la grossesse, ou de syphilis congénitale Dépistage de la syphilis peu onéreux (< $ 0, 5) Traitement la syphilis = 23 cents 73
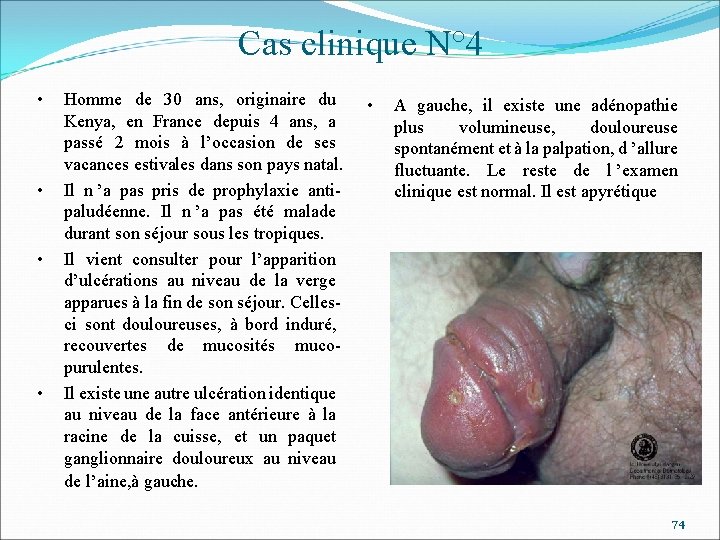
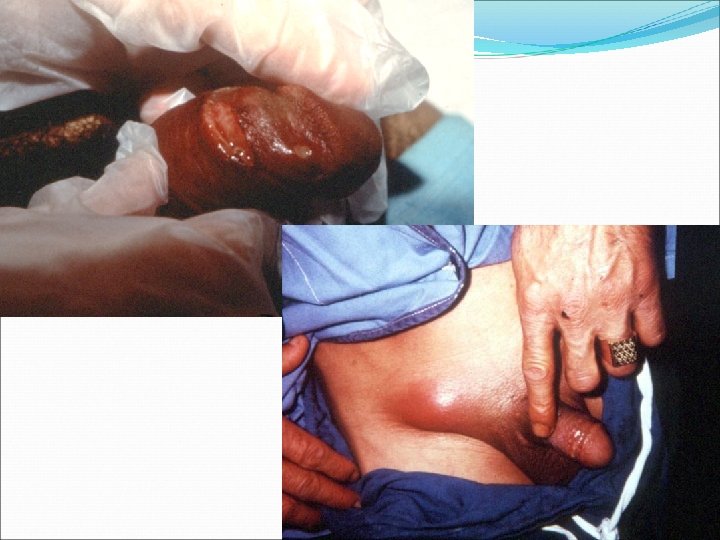
Cas clinique N° 4 • • Homme de 30 ans, originaire du Kenya, en France depuis 4 ans, a passé 2 mois à l’occasion de ses vacances estivales dans son pays natal. Il n ’a pas pris de prophylaxie antipaludéenne. Il n ’a pas été malade durant son séjour sous les tropiques. Il vient consulter pour l’apparition d’ulcérations au niveau de la verge apparues à la fin de son séjour. Cellesci sont douloureuses, à bord induré, recouvertes de mucosités mucopurulentes. Il existe une autre ulcération identique au niveau de la face antérieure à la racine de la cuisse, et un paquet ganglionnaire douloureux au niveau de l’aine, à gauche. • A gauche, il existe une adénopathie plus volumineuse, douloureuse spontanément et à la palpation, d ’allure fluctuante. Le reste de l ’examen clinique est normal. Il est apyrétique 74
75

Chancre mou • 10 % de co-infection avec T. pallidum ou herpès (US), plus fréquent en milieu inter-tropical • Diagnostic – Clinique • Une ou plusieurs ulcérations douloureuse • Pas de mise en évidence de T. pallidum microscope à fond noir ou sérologique • Apparence clinique de l ’ulcération et de l ’adénopathie satellite lorsuq ’elle existe • négativité de la recherche de l ’herpès (mais souvent associé) – Identification en culture (milieu spéciaux) sensibilité < 80 % – PCR 76
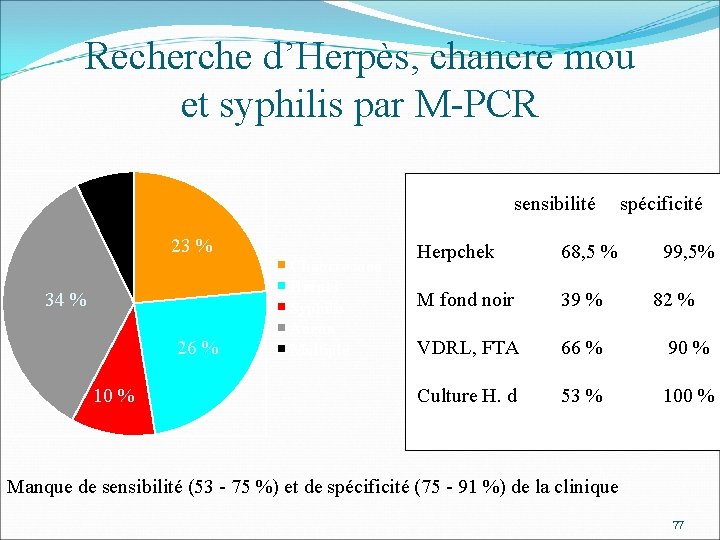
Recherche d’Herpès, chancre mou et syphilis par M-PCR 7% sensibilité 23 % 34 % 26 % 10 % Chancre mou Herpes Syphilis Aucun Multiple spécificité Herpchek 68, 5 % 99, 5% M fond noir 39 % VDRL, FTA 66 % 90 % Culture H. d 53 % 100 % 82 % Manque de sensibilité (53 - 75 %) et de spécificité (75 - 91 %) de la clinique 77

Traitement des chancres mous Patient non circoncis et VIH + ne répondent pas aussi bien au traitement Recherche de syphilis et herpès simultanément si négative, retester (3 semaines - 3 mois ? ) Chercher partenaires au cours de 10 ours précédents 78
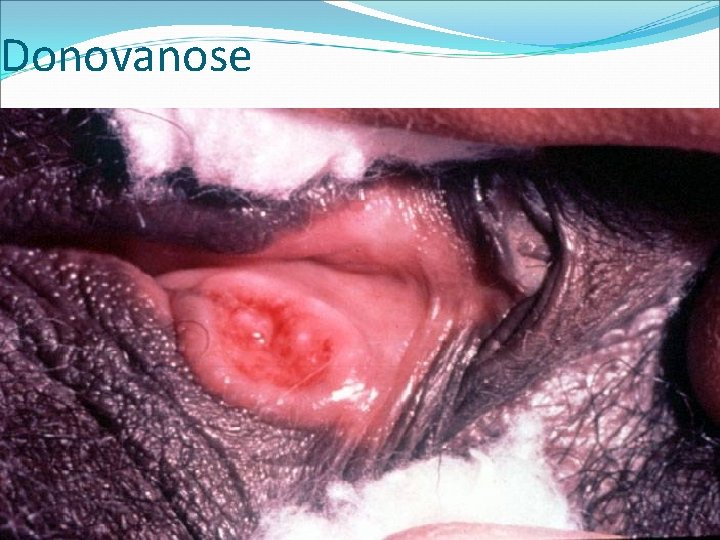
Donovanose 79
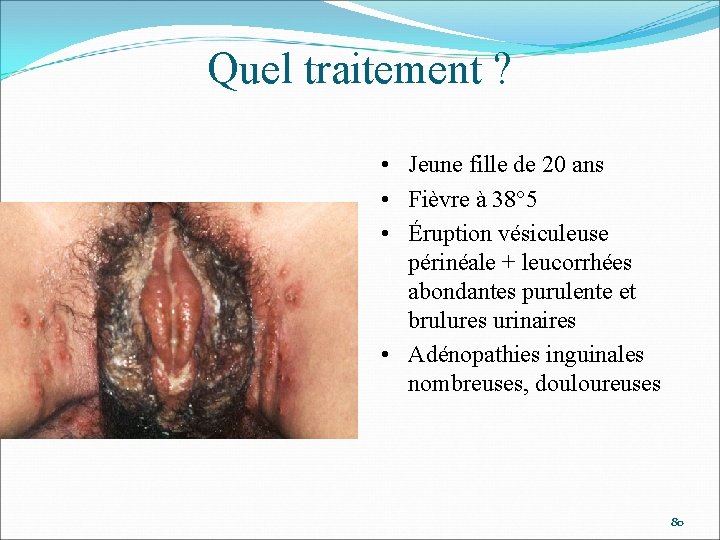
Quel traitement ? • Jeune fille de 20 ans • Fièvre à 38° 5 • Éruption vésiculeuse périnéale + leucorrhées abondantes purulente et brulures urinaires • Adénopathies inguinales nombreuses, douloureuses 80
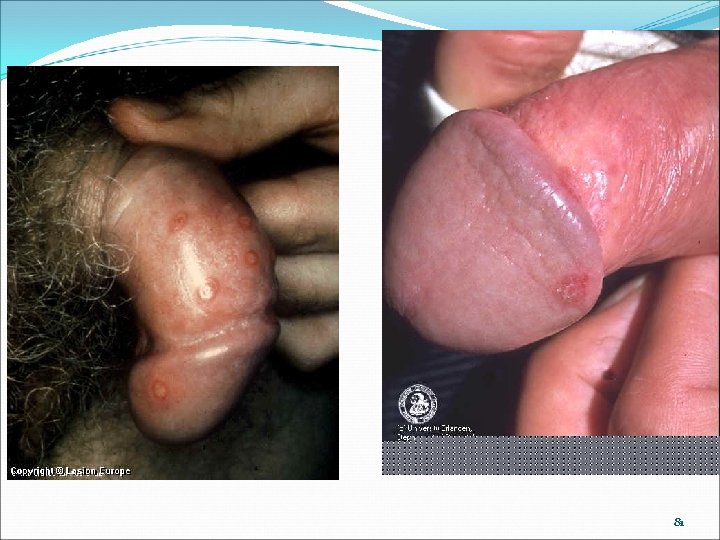
81
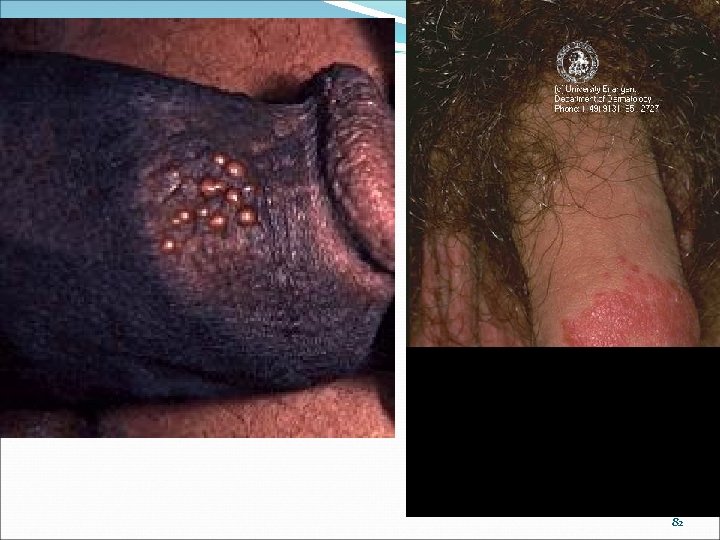
82

Conduite à tenir en cas d’infection génitale liée à l’herpès • Interrogatoire : – Histoire naturelle de l’infection • Primo-infection (= MST, enquête partenaires, autres MST) • Avertir de : – Possibilité de récurrence, s’abstenir de rapport lors des prodromes ou lors de l’éruption, utilisation de préservatif – Réplication asymptomatique • Sur 13 contaminations de couples discordants, 9/13 partenaires asymptomatique ( Mertz GJ, Ann Inter Med 1992; 116: 197) • Portage asymptomatique (culture et PCR) 38/52 (72 %) des personnes ayant des anticorps anti-HSV-2 – Du risque de transmission néonatale 83

Contamination par HSV-2 Corey L, JAMA 1999; 282: 331 84

Diagnostic de l’herpès • Culture – Effet cytopathogène en 24 - 48 heures • Sensibilité diminue au cours de l ’évolution ulcération – Recherche antigène par AC monoclonal par IF • Ne distingue pas HSV-1 de HSV-2 – PCR : très sensible, mais non évaluer • Sérologie – Mise en évidence des AC dirigés contre les glycoprotéines G 2 (HSV-2) ou G 1 (HSV-1) – ELISA (réactions croisées), Herpe. Select-1 ou 2 – Immunoblot – Sensibilité 80 - 98 %, spécificité > 96 % 85

Traitement de l’herpès Première poussée : Aciclovir 200 : 5 cp par jour pdt 10 jours Valaciclovir 500 : 1 cp x 2 /j pdt 10 j Herpès récurrent : Aciclovir 200 : 5 cp par jour pdt 5 jours Valaciclovir 500 : 1 cp x 2 /j pdt 5 jours Herpès récidivant : (au moins 6 épisodes par an) Aciclovir 200 : 2 cp x 2 par jour pendant 6 mois Valaciclovir 500 : 1 cp par jour pendant 6 mois Réévaluation clinique 86

TRAITEMENT HERPES 87
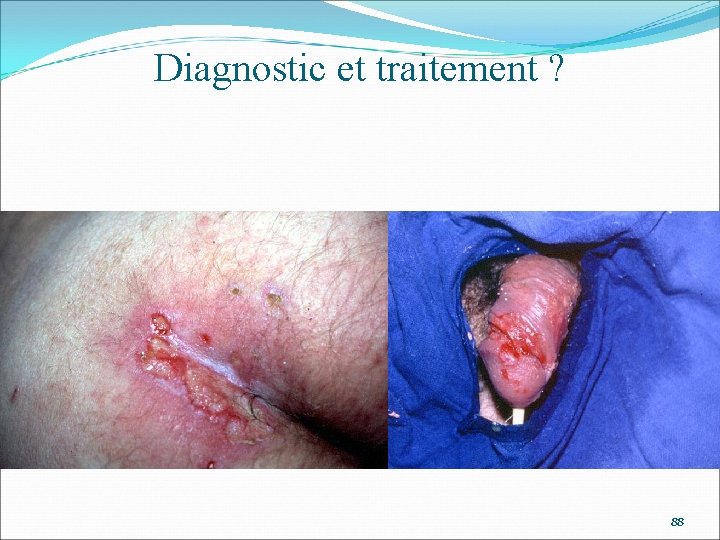
Diagnostic et traitement ? 88
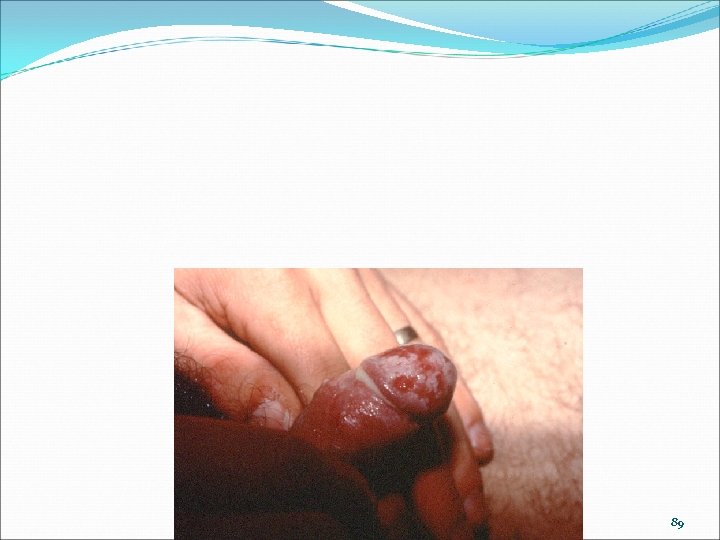
89

Infections à Papillomavirus • Plus de 30 types peuvent infectés le tractus génital • Multiples localisations – Parties externes, endocervical, endo-urétral, anale bouche – HPV intra-anaux: homosexuels • Les plus fréquents : – Génital, HPV 6 et 11, anogénitaux, associé à des localisations conjonctivales, laryngées, orales – HPV 16, 18, 31, 33 et 35 associés au cancer du col, cancer pénien, vulve marge anale, maladie de Bowen 90
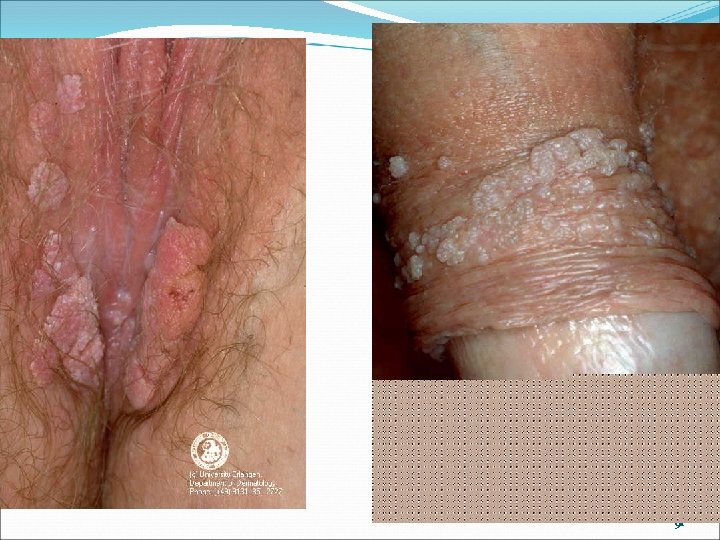
91
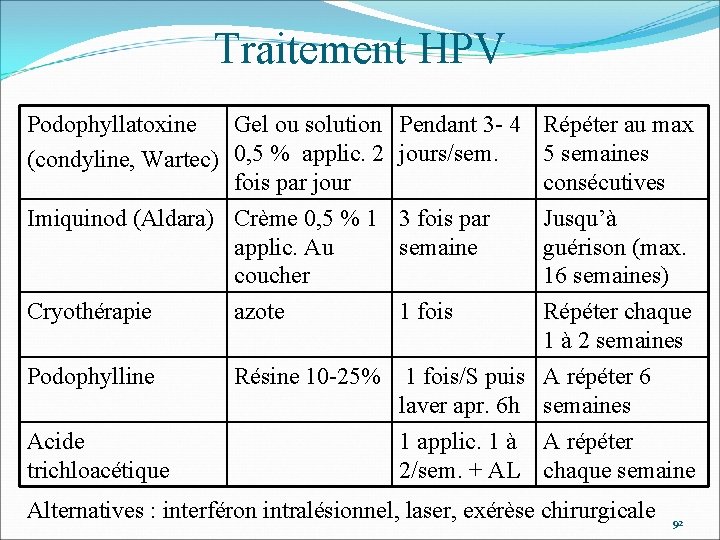
Traitement HPV Podophyllatoxine Gel ou solution (condyline, Wartec) 0, 5 % applic. 2 fois par jour Imiquinod (Aldara) Crème 0, 5 % 1 applic. Au coucher Cryothérapie azote Podophylline Acide trichloacétique Pendant 3 - 4 Répéter au max jours/sem. 5 semaines consécutives 3 fois par Jusqu’à semaine guérison (max. 16 semaines) 1 fois Répéter chaque 1 à 2 semaines Résine 10 -25% 1 fois/S puis A répéter 6 laver apr. 6 h semaines 1 applic. 1 à A répéter 2/sem. + AL chaque semaine Alternatives : interféron intralésionnel, laser, exérèse chirurgicale 92

93

Prévention des MST • Education et conseils aux personnes les plus à risque de MST – Adolescents, « marginaux » , toxicomanes – Promouvoir préservatif • Identification des personnes symptomatiques et asymptomatiques • Diagnostic et traitement des MST • Recher les partenaires, dépister, traiter • Vaccination 94

Prévention des MST • 1 - Utilisation du préservatif – Taux de prévention : 60 % pour les MST non VIH ou VHB • 2 - Microbicides • 3 - Vaccination contre l’hépatite B • 4 - Dépistage des MST chez la femme enceinte et leur traitement 95

Microbicides • Modèles animaux et in vitro suggèrent que nonoxynol-9 peut être efficace • Etude phase III : 990 prostituées sud-africaines 96

GARDASIL ® • Vaccin destiné à la prévention des infections par les Papillomavirus humains (HPV) des types 6, 11, 16 et 18 – dysplasies de haut grade du col de l'utérus, – dysplasies de haut grade de la vulve, – verrues génitales externes (condylomes acuminés). • 70 % des cancers du col de l'utérus sont liés à ces virus • leur prévention est attendue, mais non démontrée. – long terme, puisque le délai entre l’infection à HPV et la survenue d’un cancer invasif est de 15 à 25 ans. • SMR à 3 97

GARDASIL ® • Efficacité protectrice est démontrée chez les jeunes femmes non infectées par les types d’HPV du vaccin, il ne protège pas les femmes déjà infectées lors de la vaccination. • Gardasil® n’est recommandé que chez les jeunes filles de 14 ans et, en «rattrapage» , chez les jeunes filles et jeunes femmes de 15 à 23 ans n’ayant pas eu de rapports sexuels, ou au plus tard dans l’année suivant leur premier rapport. 98
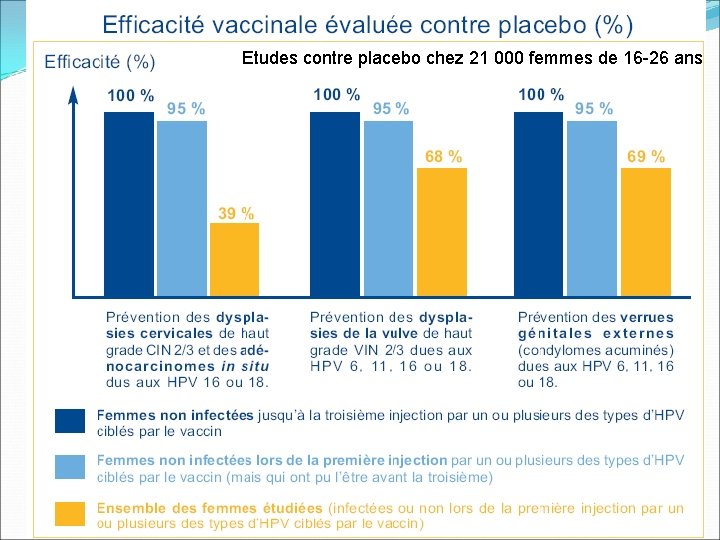
Etudes contre placebo chez 21 000 femmes de 16 -26 ans 99

• Le dépistage des lésions précancéreuses et cancéreuses du col utérin par frottis cervicovaginaux reste donc indispensable chez toutes les femmes, vaccinées ou non. • 30 % des cancers du col sont liés à un virus HVP oncogène non contenu dans le vaccin 100

101
- Slides: 101