INSUFFICIENZA RESPIRATORIA Dott ssa Anna Boniotti 09 Novembre

INSUFFICIENZA RESPIRATORIA Dott. ssa Anna Boniotti 09 Novembre 2017

INSUFFICIENZA RESPIRATORIA • DEFINIZIONE • DIAGNOSI: EMOGASANALISI ARTERIOSA • CLASSIFICAZIONE • CAUSE E MECCANISMI FISIOPATOLOGICI • SEGNI E SINTOMI DELL’IR • TERAPIA: O 2 MECCANICA TERAPIA E VENTILAZIONE

FUNZIONE RESPIRATORIA PROCESSO DEPUTATO A FORNIRE OSSIGENO (O 2) IN MANIERA SUFFICIENTE AI TESSUTI E AD ASPORTARE I PRODOTTI DEL LORO CATABOLISMO RESPIRATORIO (CO 2) SIA IN CONDIZIONE DI RIPOSO CHE DURANTE LO SFORZO FISICO.

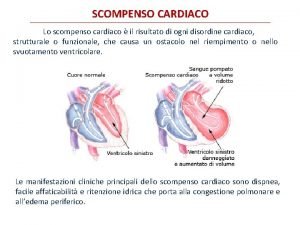
INSUFFICIENZA RESPIRATORIA (IR) DEFINIZIONE Condizione in cui l’apparato respiratorio non è in grado di procedere ad un’adeguata ossigenazione del sangue arterioso e/o non è in grado di prevenire la ritenzione di anidride carbonica (CO 2)

INSUFFICIENZA RESPIRATORIA DEFINIZIONE: CONDIZIONE IN CUI GLI ORGANI DELLA RESPIRAZIONE NON IN SONO IN GRADO DI ADEMPIERE AI LORO COMPITI SPECIFICI DIAGNOSI: Emo. Gasanalisi Arteriosa EGA Fi. O 2: 21% Pa. O 2 < 60 mm. Hg

INSUFFICIENZA RESPIRATORIA • DEFINIZIONE • DIAGNOSI: EMOGASANALISI ARTERIOSA (EGA) • CLASSIFICAZIONE • CAUSE E MECCANISMI FISIOPATOLOGICI • SEGNI E SINTOMI DELL’IR • TERAPIA: O 2 TERAPIA E VENTILAZIONE MECCANICA

INSUFFICIENZA RESPIRATORIA EMOGASANALISI ARTERIOSA VALORI EMOGASANALITICI: Pa. O 2 < 60 mm. Hg (Fi. O 2 21%) Pa. CO 2 > 45 mm. Hg p. H < 7, 35 (Acidosi respiratoria) (Scompensata) CARATTERISTICHE dell’ IR IN BASE ALL’EGA PARZIALE: SOLO IPOSSIEMIA SENZA IPERCAPNIA GLOBALE: IPOSSIEMIA ED IPERCAPNIA (INSUFFICIENZA VENTILATORIA)
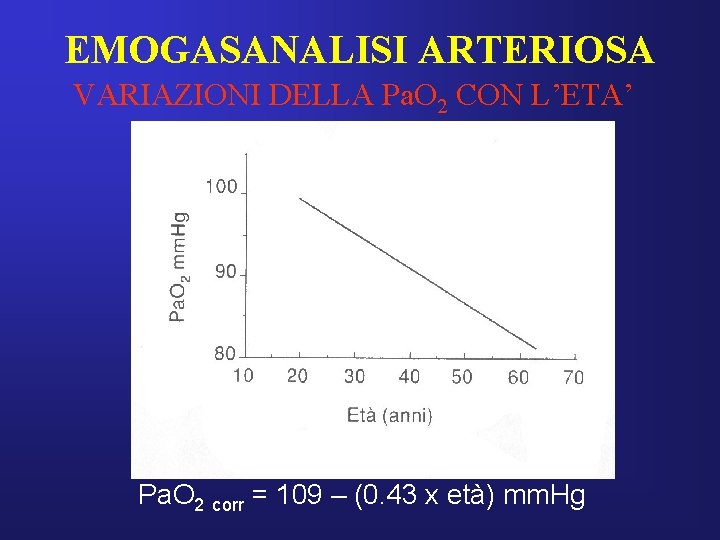
EMOGASANALISI ARTERIOSA VARIAZIONI DELLA Pa. O 2 CON L’ETA’ Pa. O 2 corr = 109 – (0. 43 x età) mm. Hg

INSUFFICIENZA RESPIRATORIA • DEFINIZIONE • DIAGNOSI: EMOGASANALISI ARTERIOSA • CLASSIFICAZIONE • CAUSE E MECCANISMI FISIOPATOLOGICI • SEGNI E SINTOMI DELL’IR • TERAPIA: O 2 MECCANICA TERAPIA E VENTILAZIONE

INSUFFICIENZA RESPIRATORIA Classificazione in base all’EGA • PARZIALE: SOLO IPOSSIEMIA SENZA IPERCAPNIA • GLOBALE: IPOSSIEMIA ED IPERCAPNIA (INSUFFICIENZA VENTILATORIA) IN PRESENZA DI IPERCAPNIA VI E’ ACIDOSI RESPIRATORIA CHE PUÒ ESSERE COMPENSATA (p. H>7, 35) o SCOMPENSATA (p. H<7, 35).

INSUFFICIENZA RESPIRATORIA Classificazione in base al tempo di insorgenza • IR ACUTA Parziale • IR CRONICA RIACUTIZZATA Globale L’ IR cronica riacutizzata differisce dall’ IR acuta perché, una volta risolta la riacutizzazione, si ripristina il quadro dell’insufficienza respiratoria cronica.
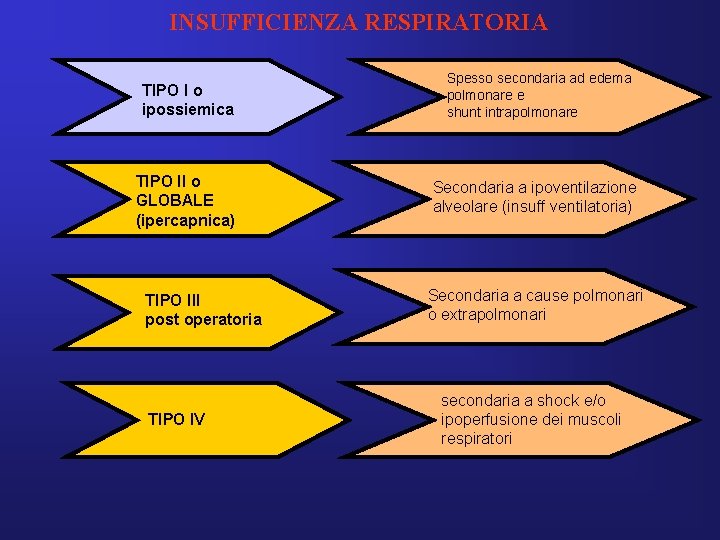
INSUFFICIENZA RESPIRATORIA TIPO I o ipossiemica TIPO II o GLOBALE (ipercapnica) TIPO III post operatoria TIPO IV Spesso secondaria ad edema polmonare e shunt intrapolmonare Secondaria a ipoventilazione alveolare (insuff ventilatoria) Secondaria a cause polmonari o extrapolmonari secondaria a shock e/o ipoperfusione dei muscoli respiratori

INSUFFICIENZA RESPIRATORIA • DEFINIZIONE • DIAGNOSI: EMOGASANALISI ARTERIOSA • CLASSIFICAZIONE • CAUSE E MECCANISMI FISIOPATOLOGICI • SEGNI E SINTOMI DELL’IR • TERAPIA: O 2 MECCANICA TERAPIA E VENTILAZIONE

INSUFFICIENZA RESPIRATORIA CAUSE A. ALTERAZIONI ATMOSFERICHE B. ALTERAZIONI DELLA FUNZIONE VENTILATORIA (IPOVENTILAZIONE) (Tipo II, Tipo III) C. ALTERAZIONE DELLA DIFFUSIONE (Tipo I, Tipo III) D. SQUILIBRIO Va/Q (Tipo I, Tipo III) E. ALTERAZIONI SISTEMA CARDIOCIRCOLATORIO (Tipo IV) F. ALTERAZIONI DEL METABOLISMO
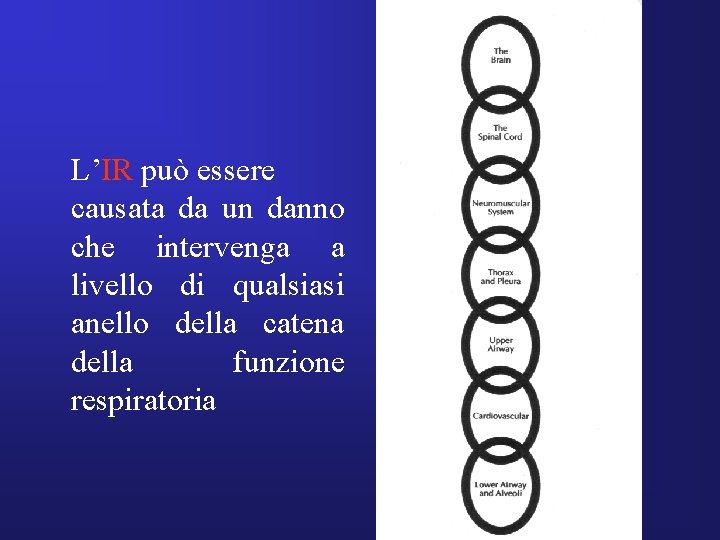
L’IR può essere causata da un danno che intervenga a livello di qualsiasi anello della catena della funzione respiratoria
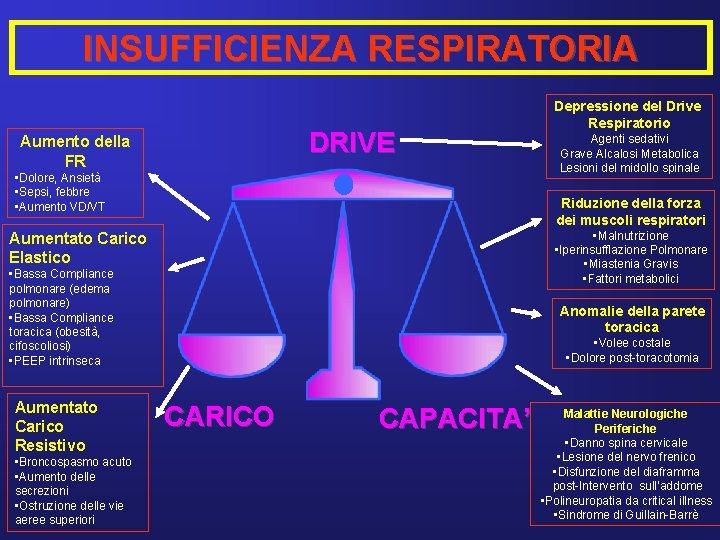
INSUFFICIENZA RESPIRATORIA DRIVE Aumento della FR • Dolore, Ansietà • Sepsi, febbre • Aumento VD/VT • Malnutrizione • Iperinsufflazione Polmonare • Miastenia Gravis • Fattori metabolici • Bassa Compliance polmonare (edema polmonare) • Bassa Compliance toracica (obesità, cifoscoliosi) • PEEP intrinseca • Broncospasmo acuto • Aumento delle secrezioni • Ostruzione delle vie aeree superiori Agenti sedativi Grave Alcalosi Metabolica Lesioni del midollo spinale Riduzione della forza dei muscoli respiratori Aumentato Carico Elastico Aumentato Carico Resistivo Depressione del Drive Respiratorio Anomalie della parete toracica • Volee costale • Dolore post-toracotomia CARICO CAPACITA’ Malattie Neurologiche Periferiche • Danno spina cervicale • Lesione del nervo frenico • Disfunzione del diaframma post-Intervento sull’addome • Polineuropatia da critical illness • Sindrome di Guillain-Barrè

CAUSE DI INSUFFICIENZA RESPIRATORIA POSTOPERATORIA ORIGINE POLMONARE ORIGINE EXTRAPOLMONARE • • • SHOCK (emorragia) • SEPSI • RIDUZIONE DELLA FORZA MUSCOLARE RESPIRATORIA • DANNO AL NERVO FRENICO • DISFUNZIONE DIAFRAMMATICA • OSTRUZIONE DELLE VIE AEREE • APNEE OSTRUTTIVE ATELETTASIE ASPIRAZIONE POLMONITE ARDS SOVRACCARICO DI LIQUIDI/SCOMPENSO CARDIACO • EMBOLIA POLMONARE (trombotica, gassosa, grassosa) • BRONCOSPASMO (Asma/BPCO) • PNEUMOTORACE

ATMOSFERA N 2: 78% O 2: 21% CO 2: 0, 03% UN AUMENTO DELLA CONCENTRAZIONE DI CO 2 NELL’ARIA (SOMMERGIBILI, MINIERE, ECC) DETERMINA ALTERAZIONI RESPIRATORIE 2% IPERVENTILAZIONE INUTILE E COMA 7% INCOSCIENZA E COMA GRAVI

ATMOSFERA A LIVELLO DEL MARE LA PRESSIONE PARZIALE DI O 2 E’ 159, 6 mm. Hg (21% DI 760 mm. Hg) A 5000 m PRESSIONE DI O 2 79 mm. Hg (21% DI ~ 380 mm. Hg): IPOSSIA ALVEOLARE IPERVENTILAZIONE (subito) POLIGLOBULIA (nel tempo) IPOSSIEMIA
ALTERAZIONI DELLA FUNZIONE VENTILATORIA (Ipoventilazione) DI ORIGINE EXTRAPOLMONARE DI ORIGINE POLMONARE
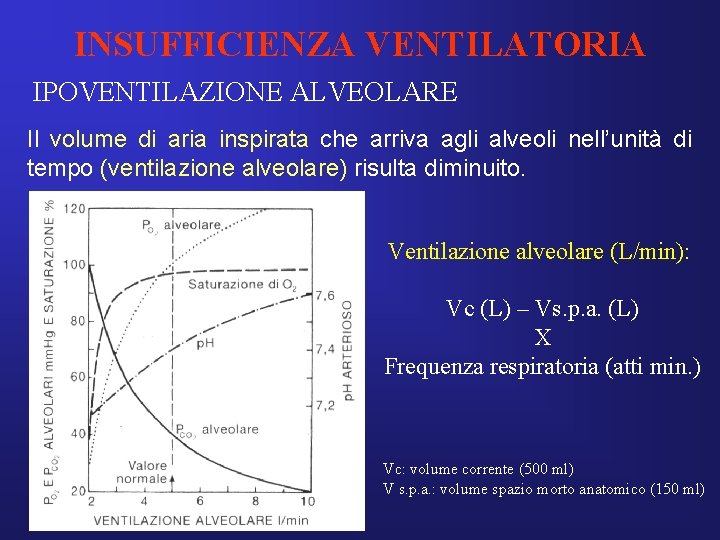
INSUFFICIENZA VENTILATORIA IPOVENTILAZIONE ALVEOLARE Il volume di aria inspirata che arriva agli alveoli nell’unità di tempo (ventilazione alveolare) risulta diminuito. Ventilazione alveolare (L/min): Vc (L) – Vs. p. a. (L) X Frequenza respiratoria (atti min. ) Vc: volume corrente (500 ml) V s. p. a. : volume spazio morto anatomico (150 ml)

ALTERAZIONI DELLA FUNZIONE VENTILATORIA DI ORIGINE EXTRAPOLMONARE 1) DA DEPRESSIONE DEI CENTRI RESPIRATORI 2) DA LESIONI DELLE VIE NERVOSE DI CONDUZIONE 3) DA MALATTIE DEI MUSCOLI RESPIRATORI 4) DA LIMITAZIONE DEI MOVIMENTI DELLA GABBIA TORACICA

ALTERAZIONI DELLA FUNZIONE VENTILATORIA DI ORIGINE POLMONARE OSTRUTTIVE I) SD. DISVENTILATORIE RESTRITTIVE MISTE

1) ALTERAZIONI DELLA FUNZIONE VENTILATORIA DA DEPRESSIONE DEI CENTRI RESPIRATORI: a) MEDICAMENTI (OPPIACEI, BARBITURICI, ECC. ) b) TERAPIE INCONGRUE (ANESTESIA GENERALE, O 2 TERAPIA AD ALTE CONCENTRAZIONI) c) TRAUMI CEREBRALI d) MALATTIE DEL SNC CEREBRALI) e) IPERCAPNIA CRONICA (ENCEFALITI, VASCULOPATIE

2) ALTERAZIONI DELLA FUNZIONE VENTILATORIA DA LESIONE DELLE VIE NERVOSE DI CONDUZIONE a) LESIONI TRAUMATICHE DEL MIDOLLO b) MALATTIE INFETTIVE (POLIOMIELITE) c) NEURITI PERIFERICHE (SD. DI GUILLAIN-BARRE’) d) BLOCCO DA CURARO e) AVVELENAMENTO (BOTULISMO) f) MALATTIE DEGENERATIVE / DEMIELINIZZANTI DEL SNC (SLA, SCLEROSI MULTIPLA)
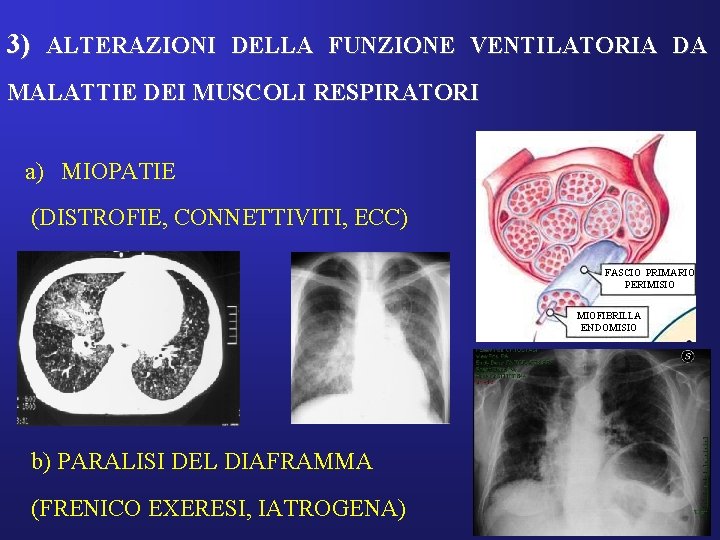
3) ALTERAZIONI DELLA FUNZIONE VENTILATORIA DA MALATTIE DEI MUSCOLI RESPIRATORI a) MIOPATIE (DISTROFIE, CONNETTIVITI, ECC) FASCIO PRIMARIO PERIMISIO MIOFIBRILLA ENDOMISIO b) PARALISI DEL DIAFRAMMA (FRENICO EXERESI, IATROGENA)
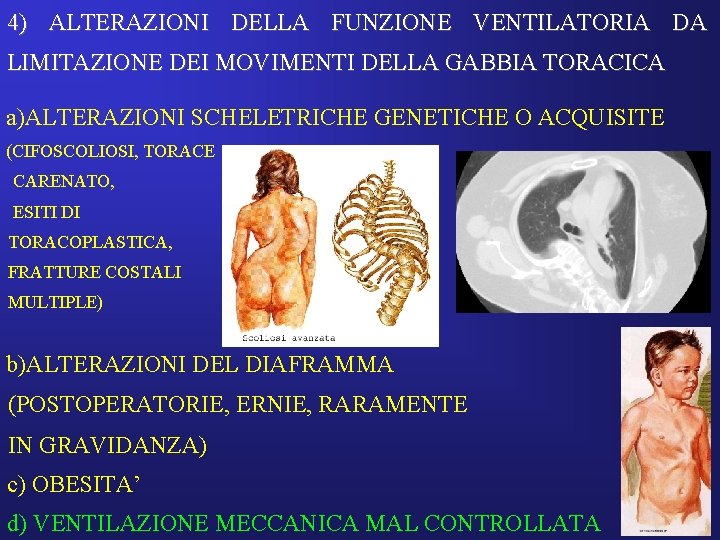
4) ALTERAZIONI DELLA FUNZIONE VENTILATORIA DA LIMITAZIONE DEI MOVIMENTI DELLA GABBIA TORACICA a)ALTERAZIONI SCHELETRICHE GENETICHE O ACQUISITE (CIFOSCOLIOSI, TORACE CARENATO, ESITI DI TORACOPLASTICA, FRATTURE COSTALI MULTIPLE) b)ALTERAZIONI DEL DIAFRAMMA (POSTOPERATORIE, ERNIE, RARAMENTE IN GRAVIDANZA) c) OBESITA’ d) VENTILAZIONE MECCANICA MAL CONTROLLATA

ALTERAZIONI DELLA FUNZIONE VENTILATORIA DI ORIGINE POLMONARE I) INSUFFICIENZA VENTILATORIA DA SD. RESTRITTIVE DA RIDUZIONE DEL “VOLUME” DI TESSUTO POLMONARE FUNZIONANTE ES: EXERESI POLMONARE MA ANCHE: TUMORI, POLMONITI, VERSAMENTI PLEURICI, PNEUMOTORACE, ECC
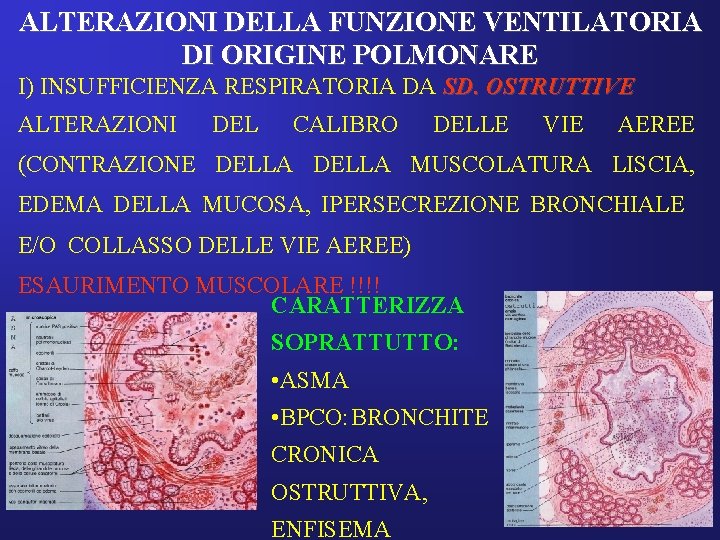
ALTERAZIONI DELLA FUNZIONE VENTILATORIA DI ORIGINE POLMONARE I) INSUFFICIENZA RESPIRATORIA DA SD. OSTRUTTIVE ALTERAZIONI DEL CALIBRO DELLE VIE AEREE (CONTRAZIONE DELLA MUSCOLATURA LISCIA, EDEMA DELLA MUCOSA, IPERSECREZIONE BRONCHIALE E/O COLLASSO DELLE VIE AEREE) ESAURIMENTO MUSCOLARE !!!! CARATTERIZZA SOPRATTUTTO: • ASMA • BPCO: BRONCHITE CRONICA OSTRUTTIVA, ENFISEMA
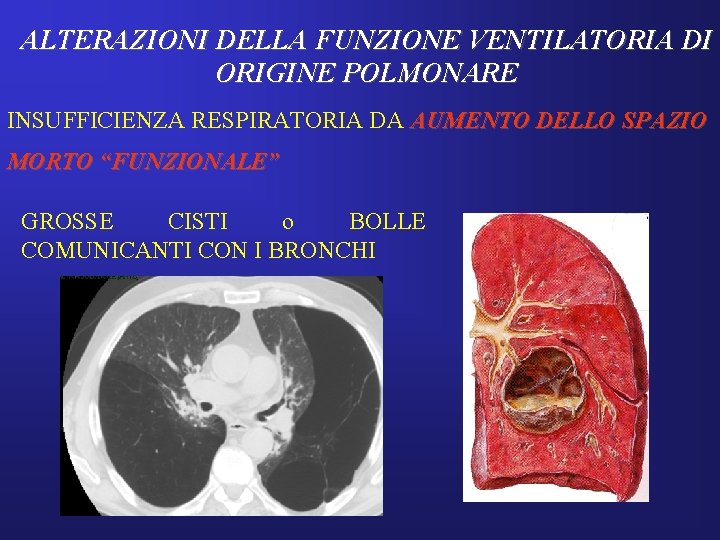
ALTERAZIONI DELLA FUNZIONE VENTILATORIA DI ORIGINE POLMONARE INSUFFICIENZA RESPIRATORIA DA AUMENTO DELLO SPAZIO MORTO “FUNZIONALE” GROSSE CISTI o BOLLE COMUNICANTI CON I BRONCHI

INSUFFICIENZA RESPIRATORIA ALTERAZIONE DELLA DIFFUSIONE • In condizioni normali a riposo la PO 2 dei capillari polmonari raggiunge quasi quella alveolare dopo circa 1/3 del tempo totale di contatto (3/4 di secondo). • In alcune patologie la membrana può essere ispessita e la diffusione ne risulta così rallentata, contribuendo all’instaurarsi dell’ipossiemia. • Patologie: asbestosi, sarcoidosi, fibrosi polmonare idiopatica, polmonite interstiziale, sclerodermia, artrite reumatoide, Wegener, edema polmonare.
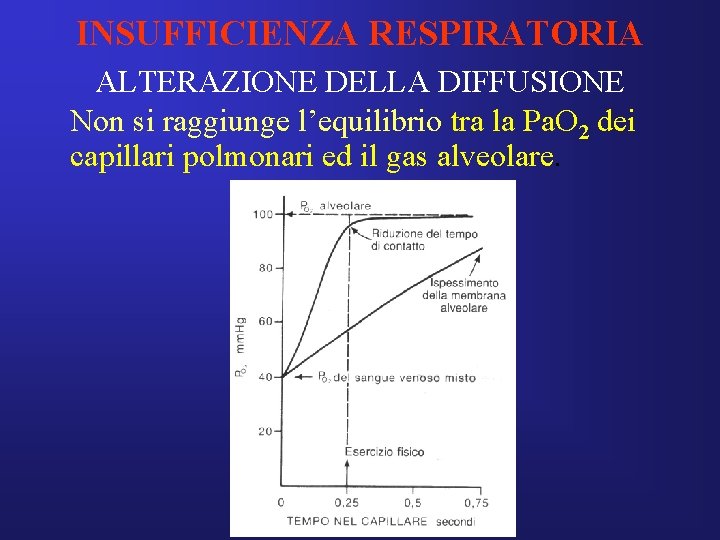
INSUFFICIENZA RESPIRATORIA ALTERAZIONE DELLA DIFFUSIONE Non si raggiunge l’equilibrio tra la Pa. O 2 dei capillari polmonari ed il gas alveolare.
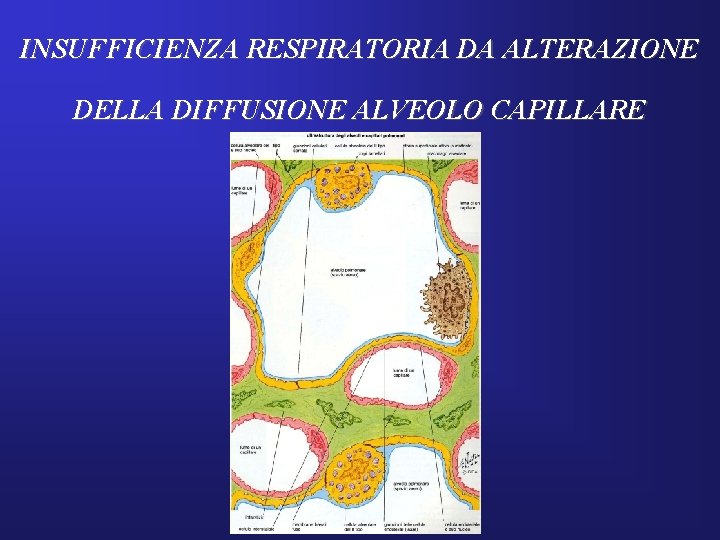
INSUFFICIENZA RESPIRATORIA DA ALTERAZIONE DELLA DIFFUSIONE ALVEOLO CAPILLARE
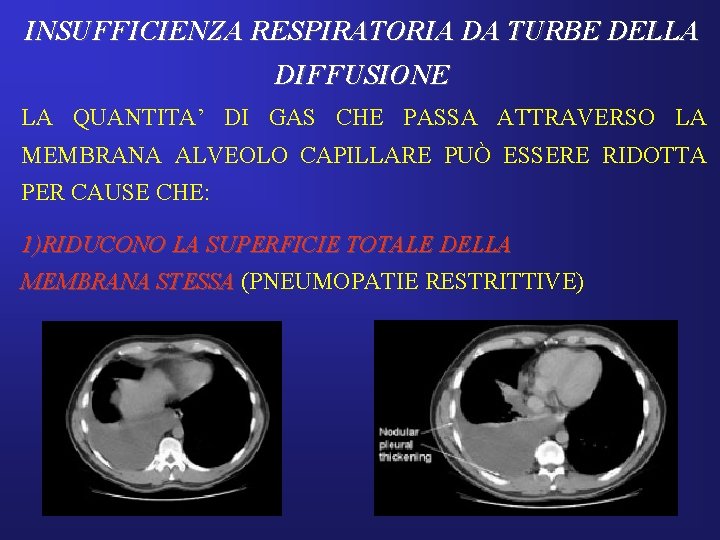
INSUFFICIENZA RESPIRATORIA DA TURBE DELLA DIFFUSIONE LA QUANTITA’ DI GAS CHE PASSA ATTRAVERSO LA MEMBRANA ALVEOLO CAPILLARE PUÒ ESSERE RIDOTTA PER CAUSE CHE: 1)RIDUCONO LA SUPERFICIE TOTALE DELLA MEMBRANA STESSA (PNEUMOPATIE RESTRITTIVE)
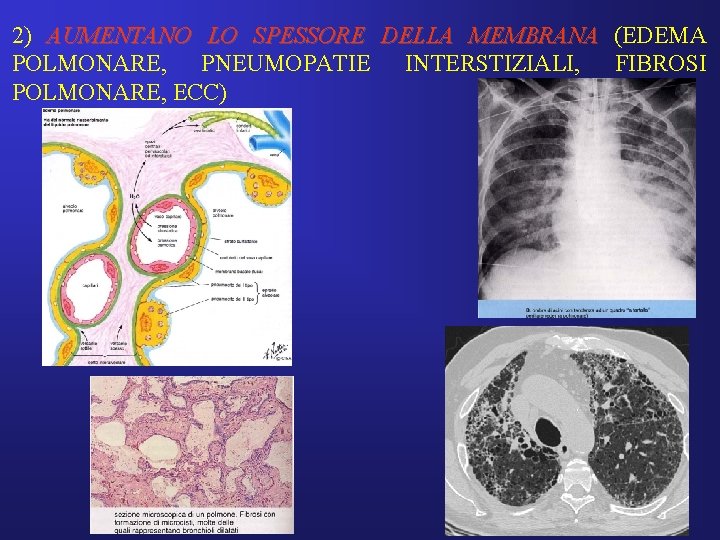
2) AUMENTANO LO SPESSORE DELLA MEMBRANA (EDEMA POLMONARE, PNEUMOPATIE INTERSTIZIALI, FIBROSI POLMONARE, ECC)

INSUFFICIENZA RESPIRATORIA SQUILIBRIO Va/Q Questo meccanismo di ipossiemia è responsabile della maggior parte, se non di tutta, l’ipossiemia che si determina nelle patologie croniche ostruttive ed in turbe vascolari come l’embolia polmonare.
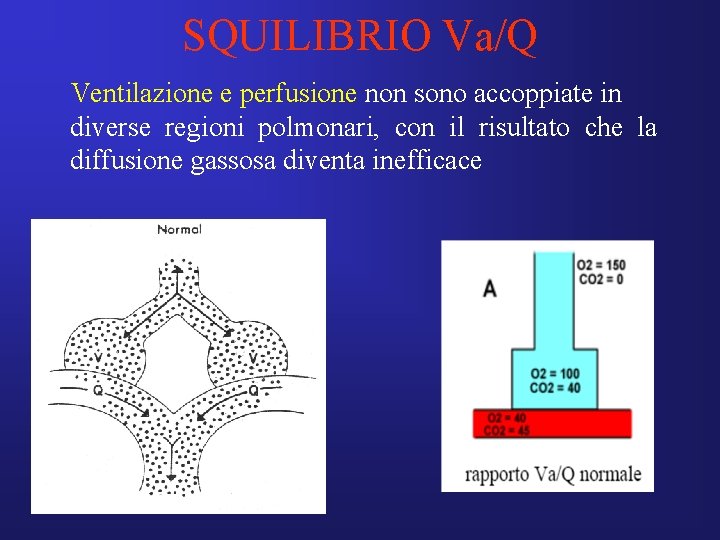
SQUILIBRIO Va/Q Ventilazione e perfusione non sono accoppiate in diverse regioni polmonari, con il risultato che la diffusione gassosa diventa inefficace
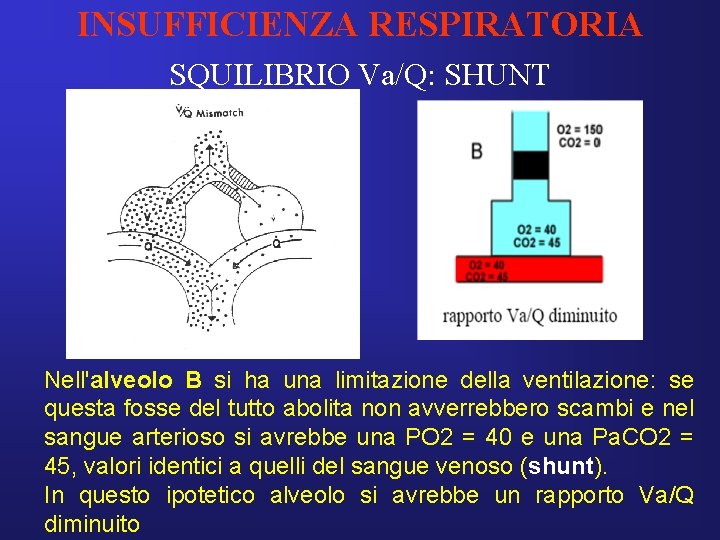
INSUFFICIENZA RESPIRATORIA SQUILIBRIO Va/Q: SHUNT Nell'alveolo B si ha una limitazione della ventilazione: se questa fosse del tutto abolita non avverrebbero scambi e nel sangue arterioso si avrebbe una PO 2 = 40 e una Pa. CO 2 = 45, valori identici a quelli del sangue venoso (shunt). In questo ipotetico alveolo si avrebbe un rapporto Va/Q diminuito

INSUFFICIENZA RESPIRATORIA SHUNT Una certa quota di sangue raggiunge il circolo arterioso dopo aver attraversato regioni alveolari non ventilate

SHUNT • Shunt intrapolmonari: possono essere dovuti a fistole artero-venose, sebbene piuttosto rare. Anche un’area polmonare non ventilata ma perfusa, come un lobo in fase di consolidamento polmonitico, costituisce uno shunt Sindrome da distress respiratorio • Shunt extrapolmonari: severe cardiopatie congenite per difetti del setto interatriale o interventricolare
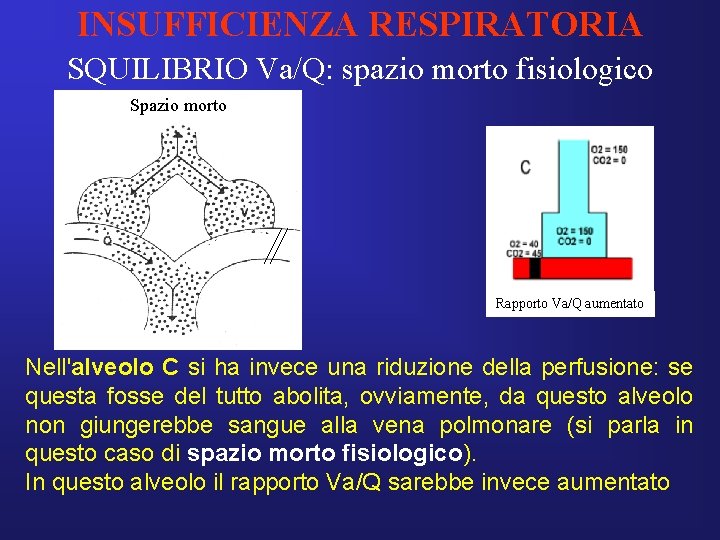
INSUFFICIENZA RESPIRATORIA SQUILIBRIO Va/Q: spazio morto fisiologico Spazio morto Rapporto Va/Q aumentato Nell'alveolo C si ha invece una riduzione della perfusione: se questa fosse del tutto abolita, ovviamente, da questo alveolo non giungerebbe sangue alla vena polmonare (si parla in questo caso di spazio morto fisiologico). In questo alveolo il rapporto Va/Q sarebbe invece aumentato

INSUFFICIENZA RESPIRATORIA DA TURBE DEL SISTEMA DI TRASPORTO DELL’O 2 DAL POLMONE AI TESSUTI a) INSUFFICIENZA RESPIRATORIA CARDIOCIRCOLATORIA (MIOCARDIOPATIE, PERICARDITI, SHOCK, ECC) b) RIDUZIONE DELL’EMOGLOBINA UTILIZZABILE: • INTOSSICAZIONI CON ALTERAZIONI DELL’Hb (CO) • ANEMIA

INSUFFICIENZA RESPIRATORIA DA ALTERAZIONI DEL SISTEMA DI TRASPORTO DELL’O 2 DAL SANGUE ALLE CELLULE DEI TESSUTI a) STASI DELLA CIRCOLAZIONE CAPILLARE (es: SHOCK) b) AVVELENAMENTO DA CIANURO LA CONSEGUENZA E’ UN’ ACIDOSI METABOLICA: BLOCCO METABOLISMO OSSIDATIVO ACIDO LATTICO COME CATABOLITA

INSUFFICIENZA RESPIRATORIA • DEFINIZIONE • DIAGNOSI: EMOGASANALISI ARTERIOSA • CLASSIFICAZIONE • CAUSE E MECCANISMI FISIOPATOLOGICI • SEGNI E SINTOMI DELL’IR • TERAPIA: O 2 MECCANICA TERAPIA E VENTILAZIONE

INSUFFICIENZA RESPIRATORIA SEGNI E SINTOMI DI IPOSSIEMIA • • Cianosi Tachicardia (per aumento della portata cardiaca) Dispnea con tachipnea Turbe neurologiche (attenzione, umore, incoordinazione motoria, agitazione psicomotoria, insonnia) • Aumento P polmonare • Poliglobulia (nell’ipossiemia cronica) • Cuore polmonare cronico (nell’ipossiemia cronica)

INSUFFICIENZA RESPIRATORIA SEGNI E SINTOMI DI IPERCAPNIA Encefalopatia ipercapnica: quadro neurologico che si instaura in corso di IR, causato dalla sofferenza dell’encefalo a causa dell’ipossia, ma soprattutto dell’ipercapnia. Consiste in: • Turbe della coscienza (attenzione, orientamento, comprensione, percezione, vigilanza) • Turbe motorie (tremori, mioclono multifocale) • Stupor • Coma

PROGRESSIONE CLINICA DELL’IR p. H Segni respiratori Segni neurologici 7. 30 7. 25 Tachipnea Respiro superficiale >30 apm Rallentamento mentale, cefalea Encefalopatia ipercapnica (turbe di coscienza)
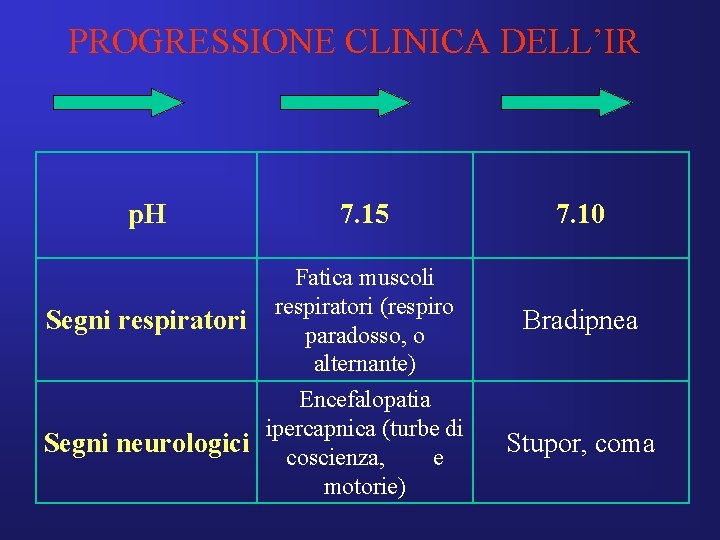
PROGRESSIONE CLINICA DELL’IR p. H 7. 15 7. 10 Segni respiratori Fatica muscoli respiratori (respiro paradosso, o alternante) Bradipnea Encefalopatia ipercapnica (turbe di Segni neurologici coscienza, e motorie) Stupor, coma

INSUFFICIENZA RESPIRATORIA • DEFINIZIONE • DIAGNOSI: EMOGASANALISI ARTERIOSA • CLASSIFICAZIONE • CAUSE E MECCANISMI FISIOPATOLOGICI • SEGNI E SINTOMI DELL’IR • TERAPIA: O 2 MECCANICA TERAPIA E VENTILAZIONE

INSUFFICIENZA RESPIRATORIA TERAPIA IPOSSIEMIA • Terapia farmacologica • Ossigenoterapia (con maschera Venturi, cannula nasale e sondino nasofaringeo) • Ventilazione meccanica (se l’ossigenoterapia risulti inefficace) IPERCAPNIA • Terapia farmacologica • Ventilazione meccanica

SISTEMI DI SOMMINISTRAZIONE DELL’O 2 Cannule nasali: due tubuli che vengono inseriti nella parte anteriore delle narici, sostenuti da un leggero supporto. Vantaggi: risparmiano al paziente il fastidio della maschera, possono essere tenute in situ per lunghi periodi. Svantaggi: basse concentrazioni massimali di O 2 disponibili per l’inspirazione e imprevedibilità di tali concentrazioni, specie se respira a bocca aperta.
CANNULE NASALI
CANNULE NASALI

SISTEMI DI SOMMINISTRAZIONE DELL’O 2 Maschere semplici: coprono il viso e la bocca. Si somministra O 2 in concentrazioni fino al 60%. Svantaggio: nella maschera si accumula CO 2, quindi sono da evitare in pazienti che tendono ad accumulare la CO 2.
MASCHERA SEMPLICE

SISTEMI DI SOMMINISTRAZIONE DELL’O 2 Maschere con reservoire: coprono il viso e la bocca. Si somministra O 2 in concentrazioni fino al 100%. Svantaggio: nella maschera si accumula CO 2, quindi sono da evitare in pazienti che tendono ad accumulare la CO 2.
MASCHERA CON RESERVOIRE

SISTEMI DI SOMMINISTRAZIONE DELL’O 2 • Maschera di Venturi: l’O 2 entrando nella maschera attraverso un getto sottile, induce un flusso costante di aria che entra attraverso i fori circostanti. Con un flusso dell’O 2 di 4 L/min si somministra al paziente un flusso totale (O 2+aria) di circa 40 L/min. In questo modo la reinspirazione di gas espirato diventa trascurabile, per cui non si ha accumulo di CO 2. Disponibili maschere che somministrano concentrazioni inspiratorie di O 2 fino al 60%
MASCHERA DI VENTURI

MASCHERA DI VENTURI
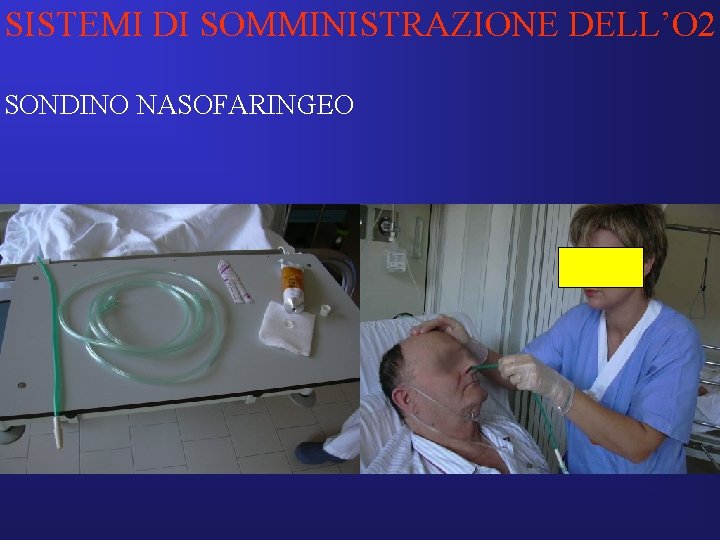
SISTEMI DI SOMMINISTRAZIONE DELL’O 2 SONDINO NASOFARINGEO

VENTILAZIONE MECCANICA ( VM ) QUANDO IL SISTEMA TORACO POLMONARE NON E’ PIÙ IN GRADO DI FORNIRE RIPETITIVAMENTE LA FORZA NECESSARIA PER LA VENTILAZIONE CONSEGUENTE ALTERAZIONE DEGLI SCAMBI GASSOSI BISOGNA FAR RICORSO ALLA VM CIOÈ ALL’IMPIEGO DI DISPOSITIVI MECCANICI DETTI “VENTILATORI POLMONARI” O “RESPIRATORI”.

VENTILATORE POLMONARE / RESPIRATORE APPARECCHIO CHE SOSTITUISCE O INTEGRA L’ATTIVITA’ DEI MUSCOLI RESPIRATORI, FORNENDO L’ENERGIA NECESSARIA AD ASSICURARE UN ADEGUATO VOLUME DI GAS INSPIRATO AI POLMONI.


DISTRESS O FATICA RESPIRATORIA: CONDIZIONE CARATTERIZZATA DALL’INCAPACITA’ DEI MUSCOLI RESPIRATORI DI GARANTIRE UNA ADEGUATA VENTILAZIONE IN SEGUITO AD UN AUMENTO DEL CARICO DI LAVORO, REVERSIBILE DOPO IL RIPOSO SEGNI DI DISTRESS O FATICA RESPIRATORIA: • CONTRAZIONE DEI MUSCOLI RESPIRATORI ACCESSORI (sternocleidomastoidei, pettorali, scaleni ed intercostali int. + est. ) • CONTRAZIONE DEI MUSCOLI ADDOMINALI • ASINCRONIE DEI MOVIMENTI TORACO ADDOMINALI E RESPIRO ALTERNANTE • ALTERAZIONE DEL PATTERN RESPIRATORIO

MODALITA’ DI APPLICAZIONE DELLA VENTILAZIONE MECCANICA VM PER VIA ESTERNA o A PRESSIONE NEGATIVA: SENZA COLLEGAMENTO DIRETTO CON LE VIE AEREE • Principio di funzionamento: creazione di una pressione negativa extra-toracica durante la fase inspiratoria che facilita una maggiore espansione della parete toracica e favorisce l’ingresso di aria nei polmoni. • Denominata anche: ventilazione meccanica a PRESSIONE NEGATIVA extratoracica (ENPV).
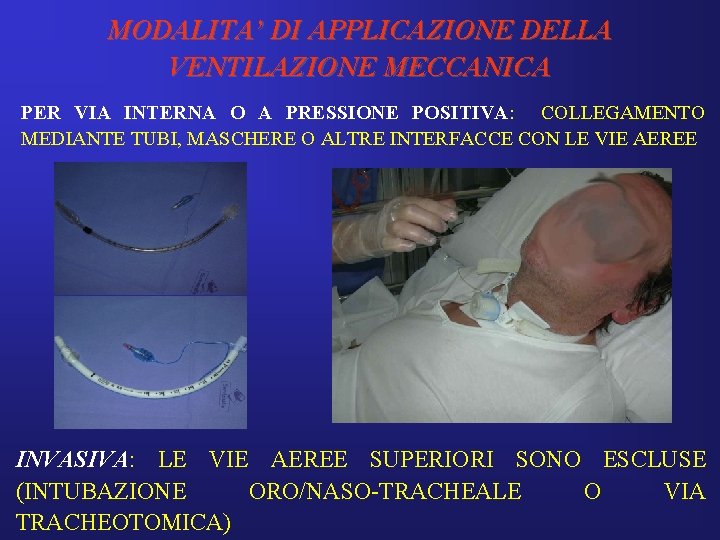
MODALITA’ DI APPLICAZIONE DELLA VENTILAZIONE MECCANICA PER VIA INTERNA O A PRESSIONE POSITIVA: COLLEGAMENTO MEDIANTE TUBI, MASCHERE O ALTRE INTERFACCE CON LE VIE AEREE INVASIVA: LE VIE AEREE SUPERIORI SONO ESCLUSE (INTUBAZIONE ORO/NASO-TRACHEALE O VIA TRACHEOTOMICA)
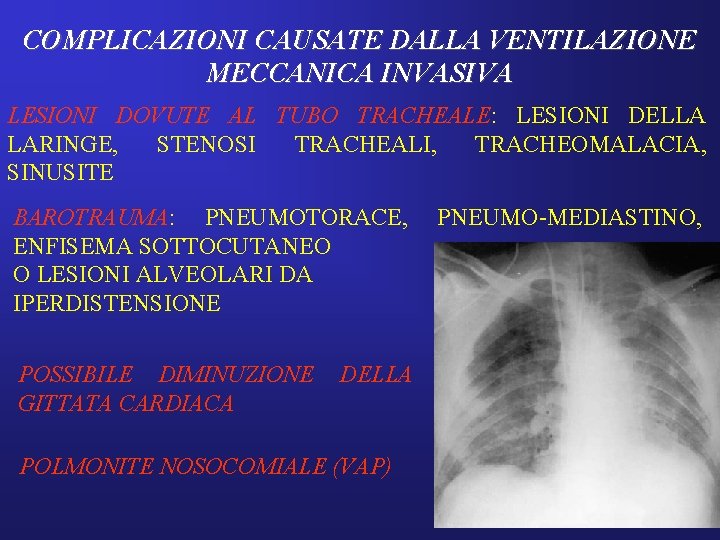
COMPLICAZIONI CAUSATE DALLA VENTILAZIONE MECCANICA INVASIVA LESIONI DOVUTE AL TUBO TRACHEALE: LESIONI DELLA LARINGE, STENOSI TRACHEALI, TRACHEOMALACIA, SINUSITE BAROTRAUMA: PNEUMOTORACE, ENFISEMA SOTTOCUTANEO O LESIONI ALVEOLARI DA IPERDISTENSIONE POSSIBILE DIMINUZIONE GITTATA CARDIACA DELLA POLMONITE NOSOCOMIALE (VAP) PNEUMO-MEDIASTINO,
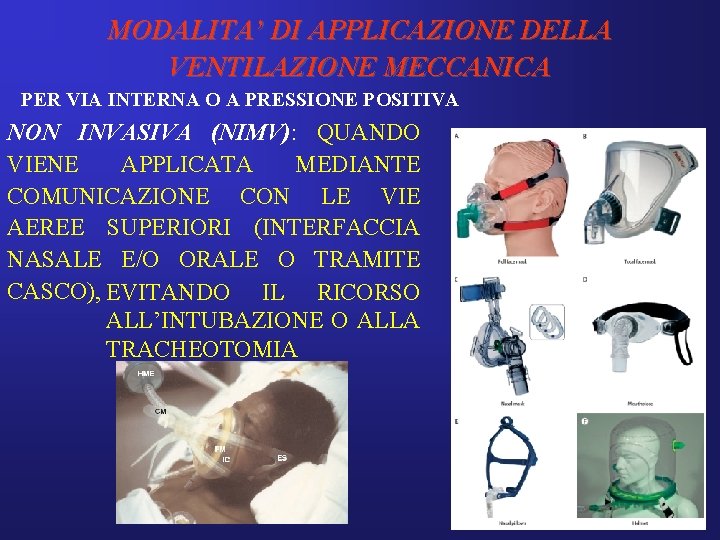
MODALITA’ DI APPLICAZIONE DELLA VENTILAZIONE MECCANICA PER VIA INTERNA O A PRESSIONE POSITIVA NON INVASIVA (NIMV): QUANDO VIENE APPLICATA MEDIANTE COMUNICAZIONE CON LE VIE AEREE SUPERIORI (INTERFACCIA NASALE E/O ORALE O TRAMITE CASCO), EVITANDO IL RICORSO ALL’INTUBAZIONE O ALLA TRACHEOTOMIA

VENTILAZIONE MECCANICA NON INVASIVA (NIMV) QUANDO POSSIBILE E’ PREFERIBILE L’ADOZIONE DELLA VENTILAZIONE MECCANICA NON INVASIVA RISPETTO ALLA INVASIVA. INDICAZIONI ALL’INIZIO DELLA NIMV: • FREQUENZA RESPIRATORIA > 35 ATTI AL MIN • Sat. O 2 < 88% IN OSSIGENO • INCREMENTO IMPROVVISO DELLA Pa. CO 2 >15 -20 mm. Hg • p. H<7, 35 • SEGNI CLINICI DI DISTRESS RESPIRATORIO • LIEVI ALTERAZONI DEL SENSORIO

CRITERI ASSOLUTI PER L’INIZIO DELLA VENTILAZIONE MECCANICA INVASIVA NELL’INSUFFICIENZA RESPIRATORIA ACUTA O CRONICA RIACUTIZZATA: • ARRESTO RESPIRATORIO O CARDIORESPIRATORIO • RESPIRAZIONE AGONICA (GASPING) • AGITAZIONE PSICOMOTORIA NON CONTROLLABILE • GRAVE INSTABILITA’ EMODINAMICA • ELEVATO RISCHIO DI ASPIRAZIONE TRACHEALE

VANTAGGI DELLA NIMV RISPETTO ALLA VM INVASIVA MINORE INCIDENZA DELLE INFEZIONI DELLE VIE AEREE RISCHIO MINORE DI BAROTRAUMA MIGLIORAMENTO DELLA QUALITA’ DI VITA DEL PZ COSTI MINORI
- Slides: 72