Diabetes mellitus patofyziologie as MUDr Pavlna Pihov 20

Diabetes mellitus - patofyziologie as. MUDr. Pavlína Piťhová 20. 4. 2009

Diabetes mellitus �Onemocnění charakterizované chronickou hyperglykémií a dalšími metabolickými poruchami (cukry, tuky, bílkoviny) �Vzniká v důsledku nedostatečného účinku inzulínu při jeho absolutním nebo relativním nedostatku �Vede k vysoké morbiditě, invaliditě a mortalitě �Řazen mezi vaskulární choroby – vede k postižení cévního systému
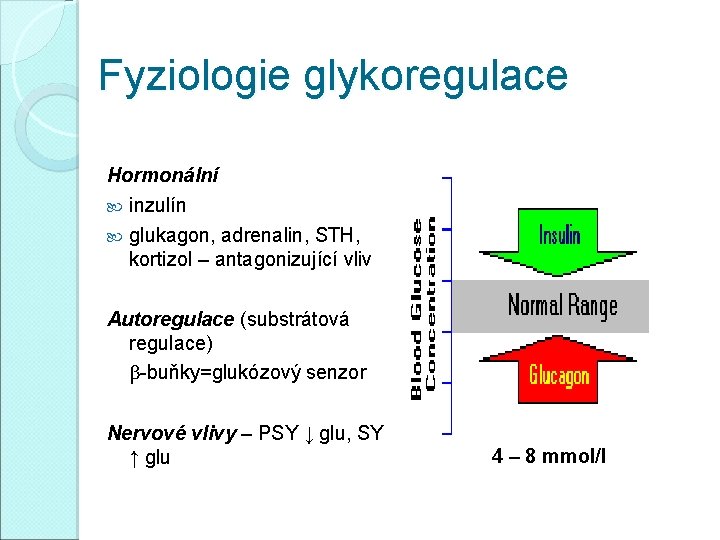
Fyziologie glykoregulace Hormonální inzulín glukagon, adrenalin, STH, kortizol – antagonizující vliv Autoregulace (substrátová regulace) β-buňky=glukózový senzor Nervové vlivy – PSY ↓ glu, SY ↑ glu 4 – 8 mmol/l
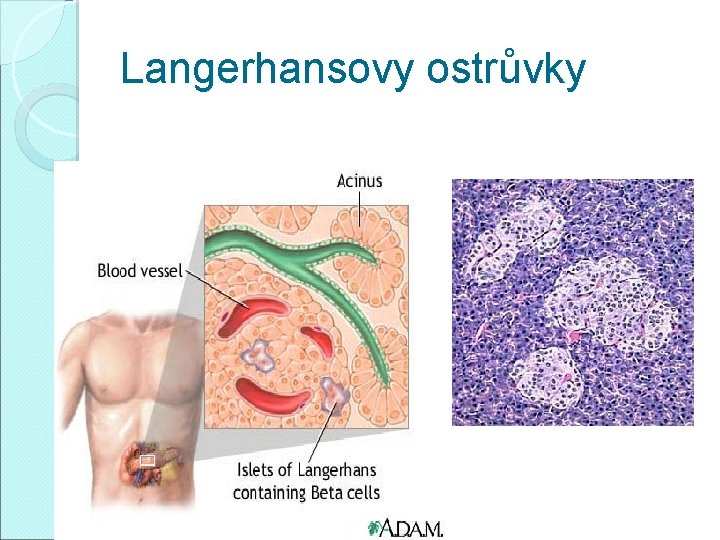
Langerhansovy ostrůvky
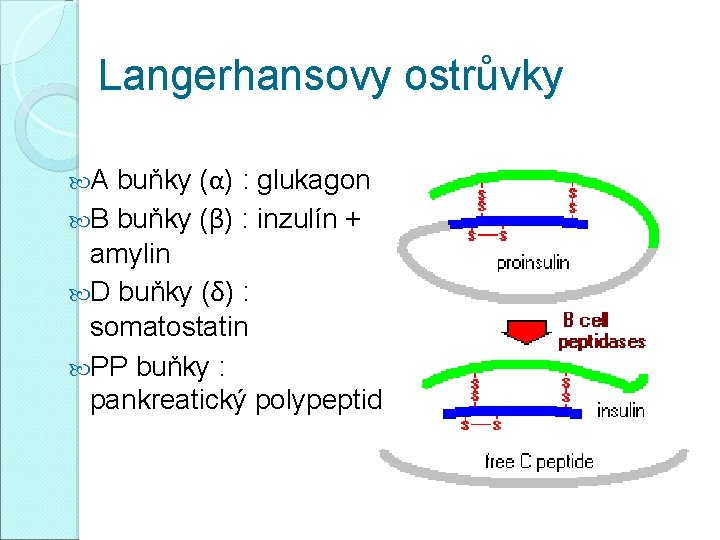
Langerhansovy ostrůvky A buňky (α) : glukagon B buňky (β) : inzulín + amylin D buňky (δ) : somatostatin PP buňky : pankreatický polypeptid
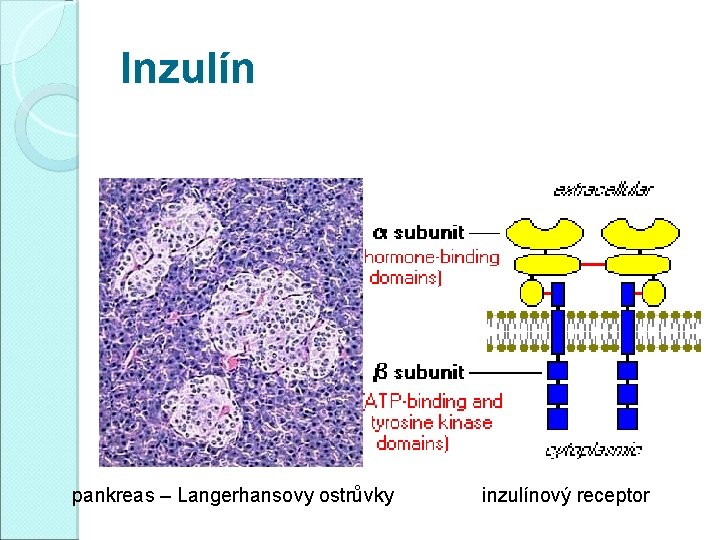
Inzulín pankreas – Langerhansovy ostrůvky inzulínový receptor

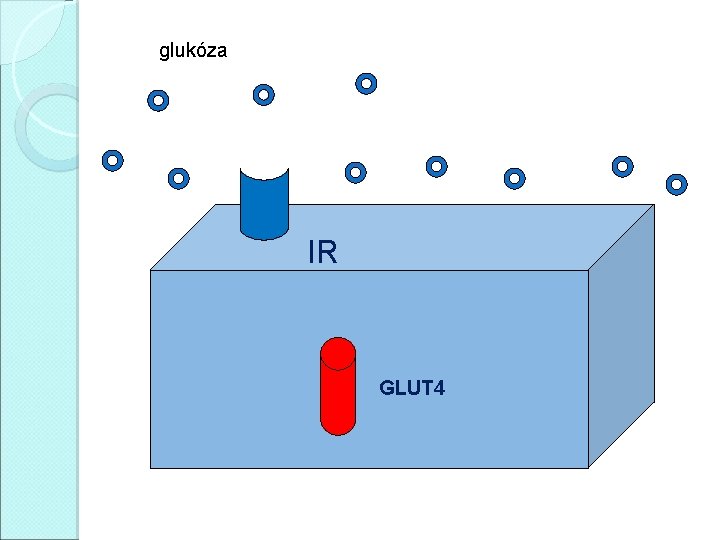
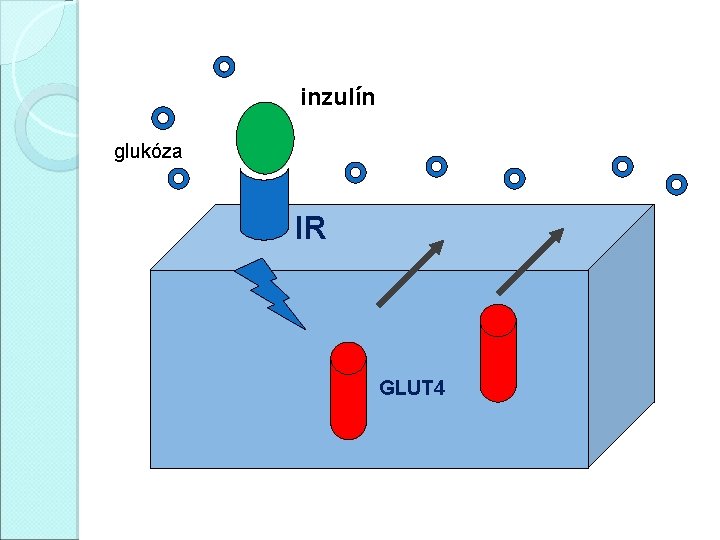
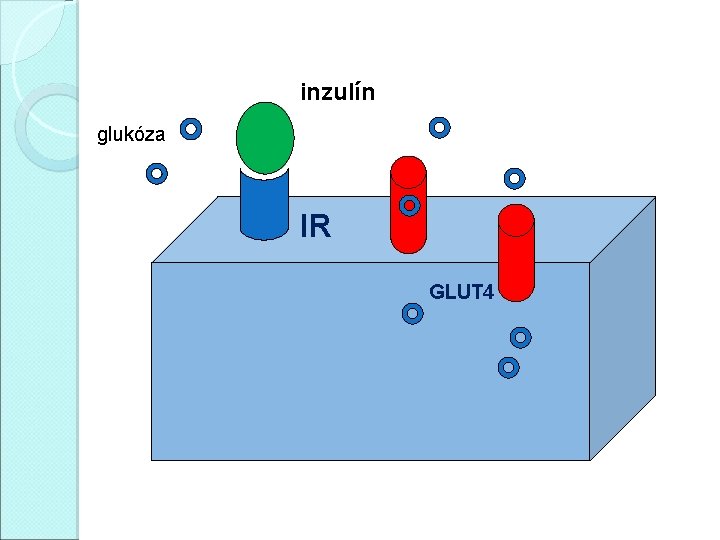
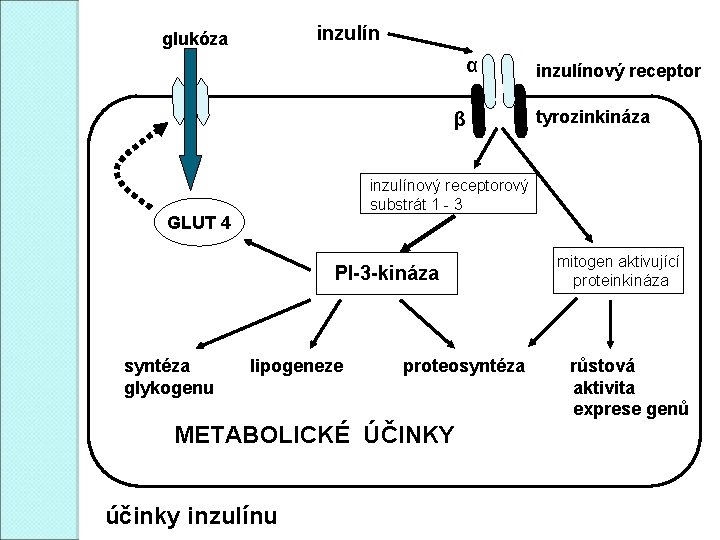
Homeostáza glukózy �Inzulín snižuje glykémii (ano, ale. . . ) �Inzulín umožňuje metabolizmus glukózy v buňkách (ano, ale. . . ) �Inzulín účinkuje přes inzulínový receptor (transmembránová tyrozinkináza) �Klíčovým momentem postreceptorových událostí (komplikovaná kaskáda) je translokace glukózového transportéru GLUT 4 do membrány svalových a tukových buněk

Homeostáza glukózy HRÁČI � glukóza � inzulínový � glukózový � GLUT 1 � GLUT 2 receptor transportér (ery, CNS, svaly): při gly 5 – 7 mmol/l (játra, ledviny, střevo, β-buňky): 7 – 20 mmol/l � GLUT 3 (CNS): 1, 6 mmol/l � GLUT 4 (svaly, tuková tkáň): 5 mmol/l, koncentrace transportéru regulována inzulínem � GLUT 5 (jejunum): absorbce fruktózy
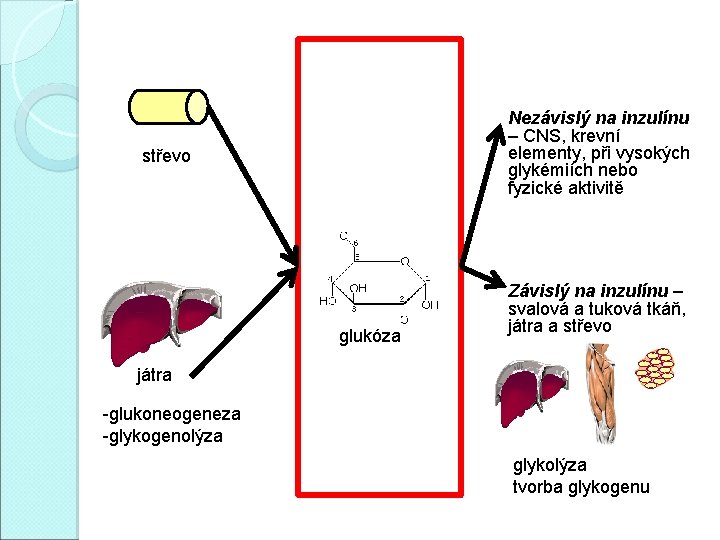
Nezávislý na inzulínu – CNS, krevní elementy, při vysokých glykémiích nebo fyzické aktivitě střevo glukóza Závislý na inzulínu – svalová a tuková tkáň, játra a střevo játra -glukoneogeneza -glykogenolýza glykolýza tvorba glykogenu
glukóza IR GLUT 4
inzulín glukóza IR GLUT 4
inzulín glukóza IR GLUT 4
inzulín glukóza α β tyrozinkináza inzulínový receptorový substrát 1 - 3 GLUT 4 PI-3 -kináza syntéza glykogenu inzulínový receptor lipogeneze proteosyntéza METABOLICKÉ ÚČINKY účinky inzulínu mitogen aktivující proteinkináza růstová aktivita exprese genů
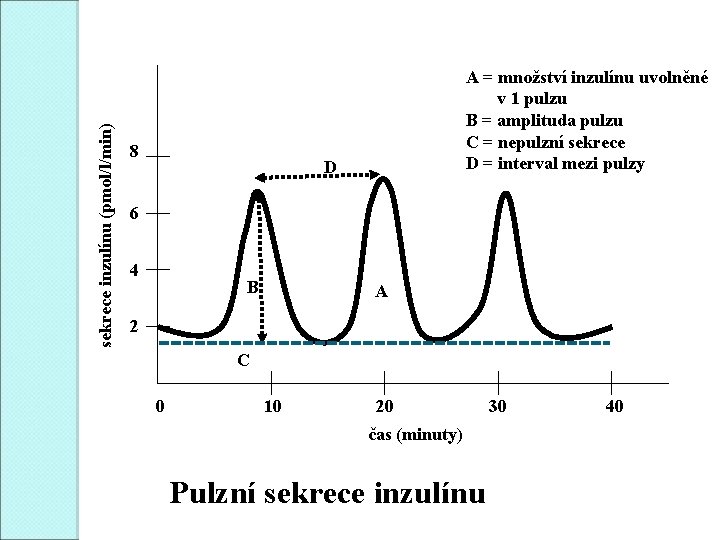
sekrece inzulínu (pmol/l/min) 8 A = množství inzulínu uvolněné v 1 pulzu B = amplituda pulzu C = nepulzní sekrece D = interval mezi pulzy D 6 4 B A 2 C 0 10 20 čas (minuty) Pulzní sekrece inzulínu 30 40
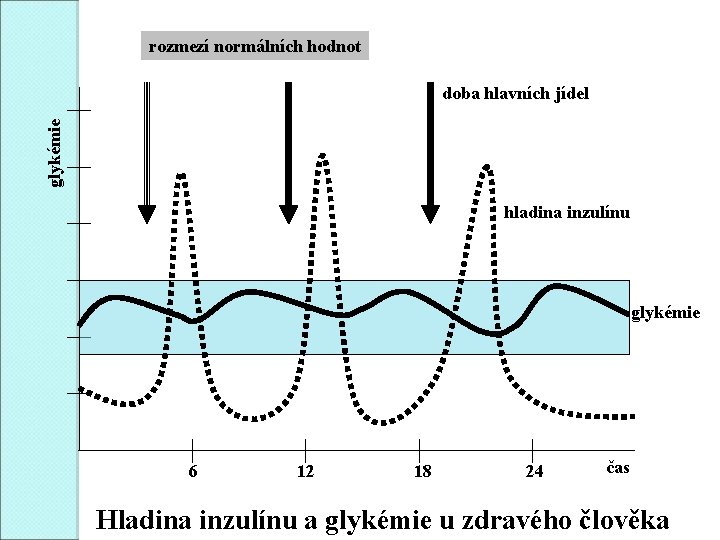
rozmezí normálních hodnot glykémie doba hlavních jídel hladina inzulínu glykémie 6 12 18 24 čas Hladina inzulínu a glykémie u zdravého člověka
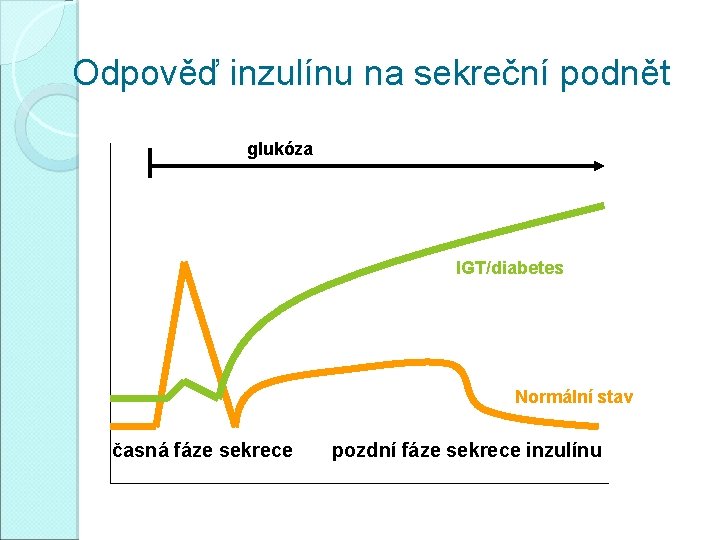
Odpověď inzulínu na sekreční podnět glukóza IGT/diabetes Normální stav časná fáze sekrece pozdní fáze sekrece inzulínu

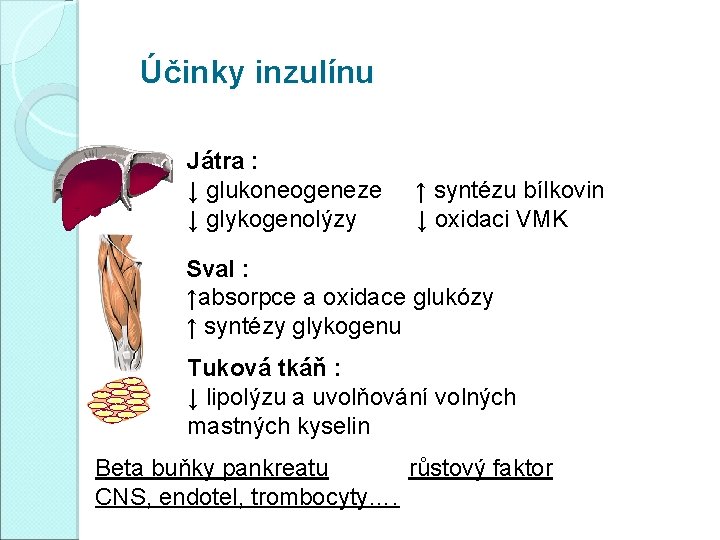
Účinky inzulínu Játra : ↓ glukoneogeneze ↑ syntézu bílkovin ↓ glykogenolýzy ↓ oxidaci VMK Sval : ↑absorpce a oxidace glukózy ↑ syntézy glykogenu Tuková tkáň : ↓ lipolýzu a uvolňování volných mastných kyselin Beta buňky pankreatu růstový faktor CNS, endotel, trombocyty….

Klasifikace diabetes mellitus : �Diabetes mellitus 1. typu - A. imunitně podmíněný - B. idiopatický �Diabetes mellitus 2. typu �Ostatní specifické typy diabetu (MODY, genetické defekty, sekundární DM) �Gestační diabetes mellitus �Hraniční poruchy glukozové homeostázy (IFG a IGT)

Diabetes mellitus 1. typu : � Podkladem je selektivní a postupný zánik B buněk Langerhansových ostrůvků – tj. chybí inzulín � Genetická predispozice � Faktor zevního prostředí – virus, bílkoviny z jídla � Autoimunitní insulitida – tvorba protilátek proti tkáni ostrůvků – proti inzulínu (IAA), dekarboxyláze kys. glutamové (anti GAD 65) a tyrozinové kináze (anti IA 2) � Destrukce B buněk – cytotoxické působení lymfocytů a cytokinů
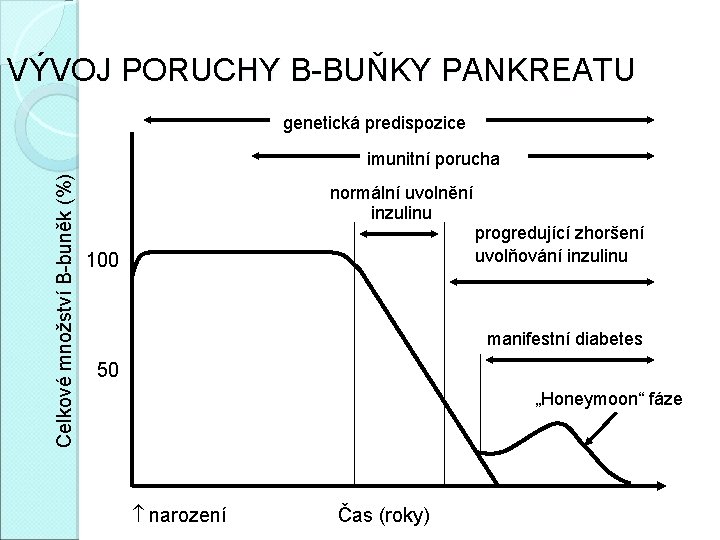
VÝVOJ PORUCHY B-BUŇKY PANKREATU genetická predispozice Celkové množství B-buněk (%) imunitní porucha 100 normální uvolnění inzulinu progredující zhoršení uvolňování inzulinu manifestní diabetes 50 „Honeymoon“ fáze narození Čas (roky)

Diagnostika DM 1 : Dg většinou jasná : Hyperglykémie Glykosurie Ketoacidóza minerálový rozvrat Většinou mladší osoby (ale může se manifestovat v kterémkoliv věku) Většinou štíhlejší osoby (není pravidlo!) Klinické příznaky typické : žízeň, polydipsie Polyurie hubnutí při norm. chuti k jídlu únavnost, malátnost přechodné poruchy zrakové ostrosti poruchy vědomí až kóma dech páchnoucí po acetonu

Léčba DM 1 : náhrada inzulínu dieta jako doplněk

Diabetes mellitus 2. typu �nerovnováha mezi sekrecí a účinkem inzulínu 2 základní poruchy �inzulínová rezistence �porucha sekrece inzulínu β-buňkami Langerhansových ostrůvků
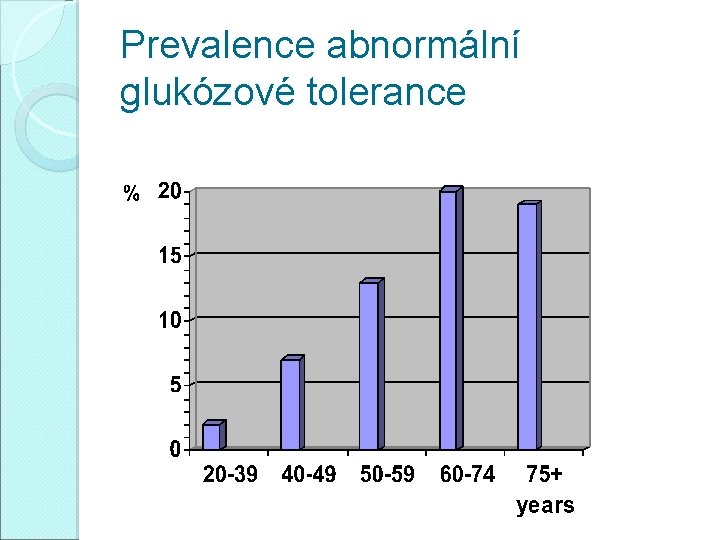
Prevalence abnormální glukózové tolerance
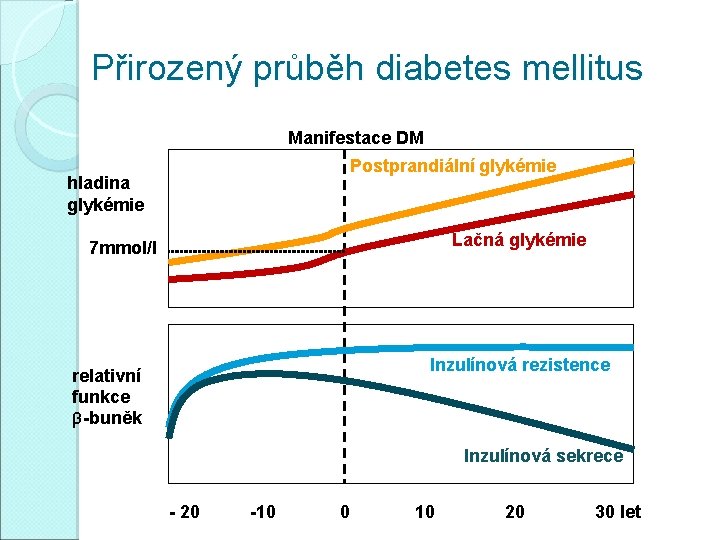
Přirozený průběh diabetes mellitus Manifestace DM Postprandiální glykémie hladina glykémie Lačná glykémie 7 mmol/l Inzulínová rezistence relativní funkce β-buněk Inzulínová sekrece - 20 -10 0 10 20 30 let

Diagnóza DM : �Lačná glykémie � ≤ 5. 6 mmol/l = NORMA � 5. 7 – 6. 9 mmol/l = IFG � ≥ 7. 0 mmol/l = DIABETES (tato hladina glykémie je nebezpečná pro tozvoj mikrovaskulárních komplikací)

Diagnóza DM : �lačná 2 hodiny po 75 g glukózy glykémie � ≤ 5. 5 mmol/l 7. 8 mmol/l NORMAL � 7. 8 – 11. 1 mmol/l IGT � ≥ 7. 8 mmol/l > 11. 1 mmol/l DIABETES = neidentifikuje stejné osoby jako předchozí: 2 skupiny „prediabetu“: IFG a IGT
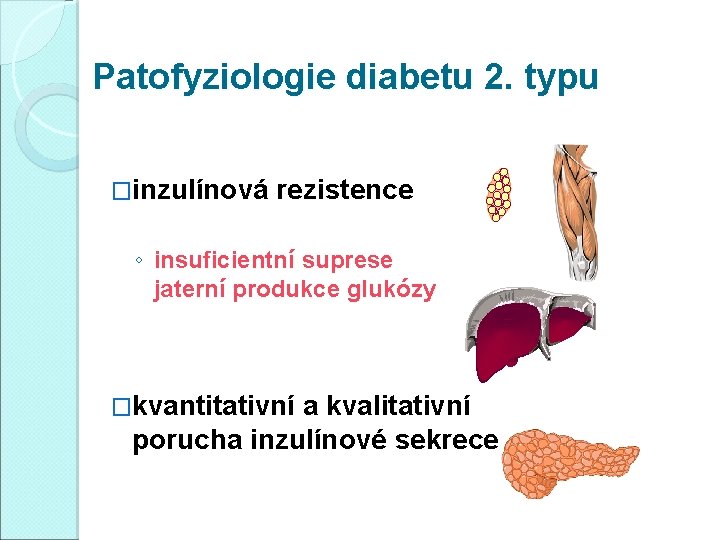
Patofyziologie diabetu 2. typu �inzulínová rezistence ◦ insuficientní suprese jaterní produkce glukózy �kvantitativní a kvalitativní porucha inzulínové sekrece

Inzulínová rezistence ü ü Snížená odpověď periferních tkání na inzulín Typ: protilátkový, receptorový, postreceptorový ½ genetický podklad (mutace genu pro inzulínový receptor, pro glukozové transportery, buněčné enzymy, PPAR gama, IRS-1 atd. ) ½ zevní vlivy (metabolické, hormonální, nervové, stres, teplotní změny okolí, nevhodný typ zátěže) X DM 2 - při vzniku se přidruží porucha sekrece inzulínu - genetika 100%

Inzulínová rezistence �porucha v účinku inzulínu �normální plazmatické hladiny inzulínu vyvolávají nižší biologickou odpověď v organismu �klinicky: porucha v oblasti metabolismu glukózy i v dalších oblastech účinků inzulínu (metabolismus tuků a bílkovin, proliferační a mitogenní efekt, vliv na sekreci vazoaktivních působků)
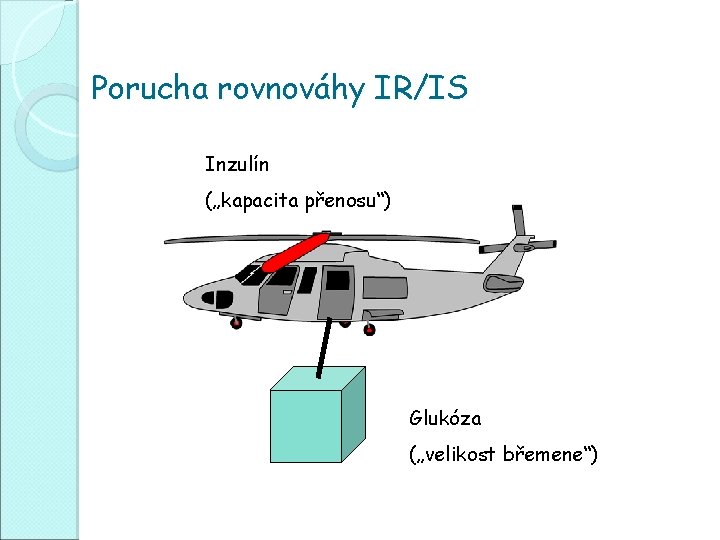
Porucha rovnováhy IR/IS Inzulín („kapacita přenosu“) Glukóza („velikost břemene“)
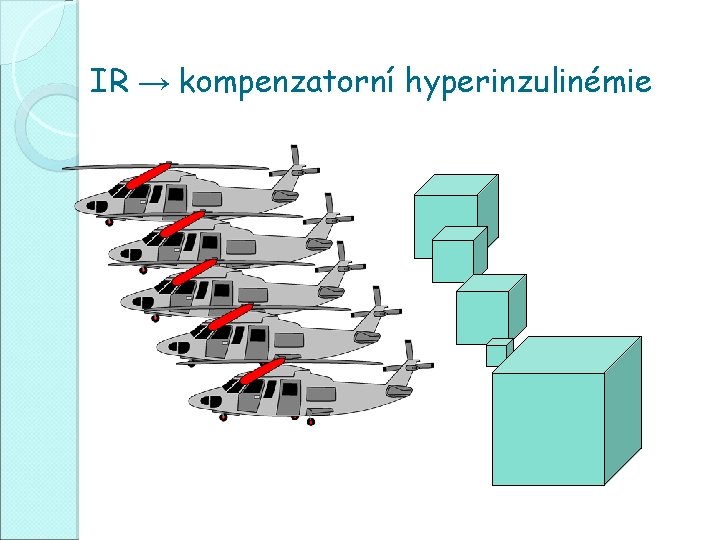
IR → kompenzatorní hyperinzulinémie
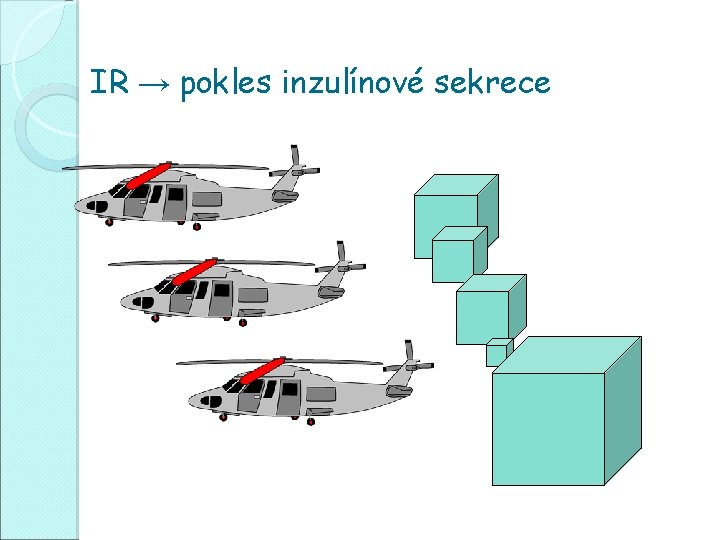
IR → pokles inzulínové sekrece

Cesta kupředu? ? ? !!!
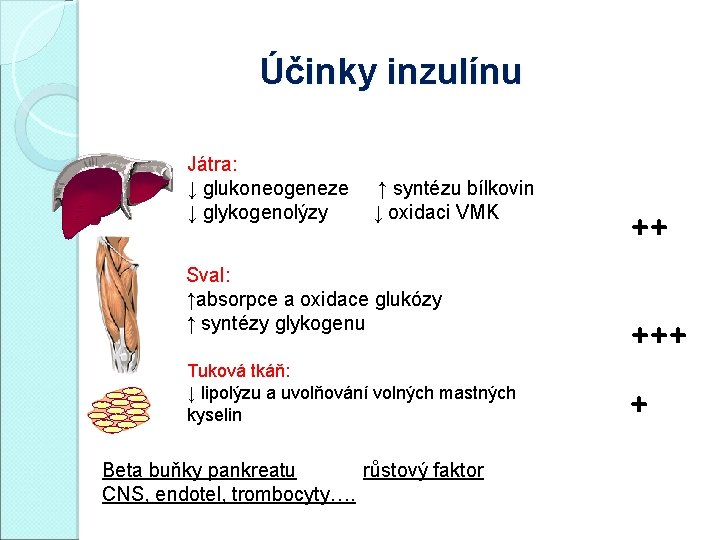
Účinky inzulínu Játra: ↓ glukoneogeneze ↑ syntézu bílkovin ↓ glykogenolýzy ↓ oxidaci VMK Sval: ↑absorpce a oxidace glukózy ↑ syntézy glykogenu Tuková tkáň: ↓ lipolýzu a uvolňování volných mastných kyselin Beta buňky pankreatu růstový faktor CNS, endotel, trombocyty…. ++ +

Inzulínová rezistence Játra: ↑ produkuce glu z jater (glykogenolýza a glukoneogeneza) Sval: ↓ zpracování glukózy Tuková tkáň: ↑lipolýza, ↑ volných mastných kyselin ++ + Beta buňky pankreatu, CNS, endotel, trombocyty….

Nedostatečný účinek inzulínu ovlivní metabolismus �cukrů – hyperglykémie �tuků – lipolýza, ↑ TG, ↑ VMK, ↓ HDL �bílkovin – proteolýza, degradace bílkovin �minerálů – resorpce natria v ledvinách, metabolismu kalcia
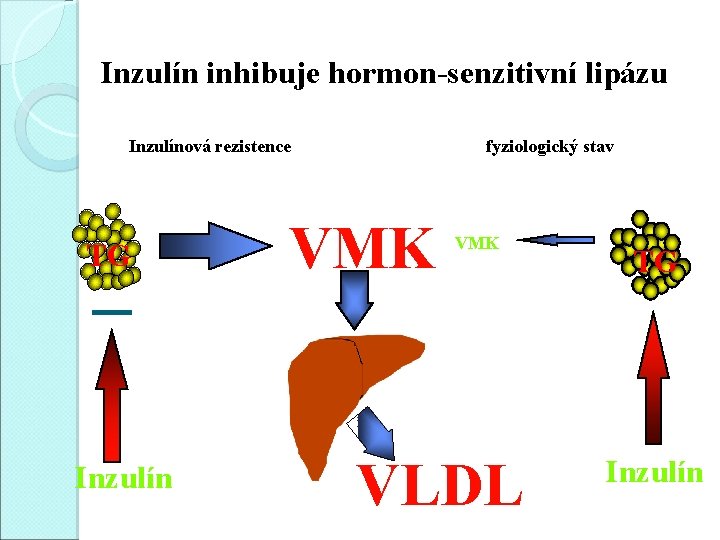
Inzulín inhibuje hormon-senzitivní lipázu Inzulínová rezistence TG Inzulín fyziologický stav VMK VLDL TG Inzulín
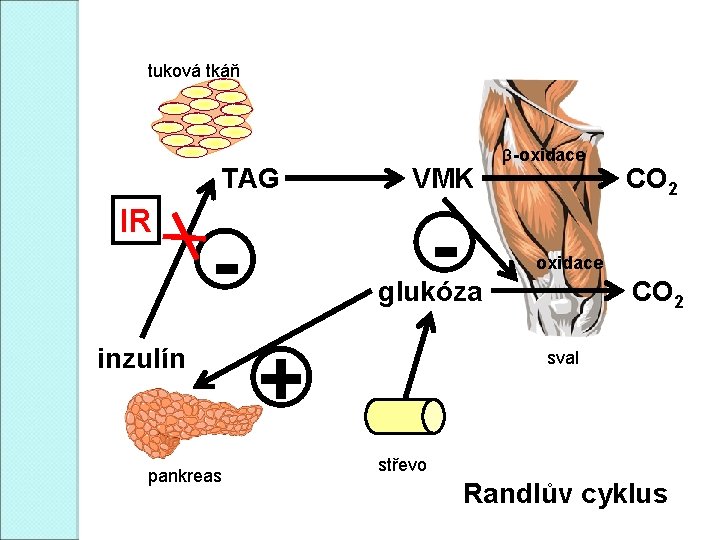
tuková tkáň TAG IR - - inzulín pankreas VMK β-oxidace glukóza + CO 2 sval střevo Randlův cyklus

Kdo má riziko vzniku DM 2 : Geneticky rizikoví jedinci Obézní – BMI > 25 Abdominální obezita – obvod pasu > 88 cm u žen a > 102 cm u mužů Pozitivní rodinná anamnéza – přímí příbuzní s DM 2 Porucha GT v anamnéze (GDM) Hypertenze, dyslipidémie, KV choroby Užívání diabetogenních léků Příslušnost k urč. rasám

Kdo má riziko vzniku DM 2 : Nízká pohybová aktivita Dieta s vysokým obsahem energie, nasycených tuků a jednoduchých cukrů Spoluúčastnit se může také deficit některých vitaminů a stopových prvků (Cr, Zn)
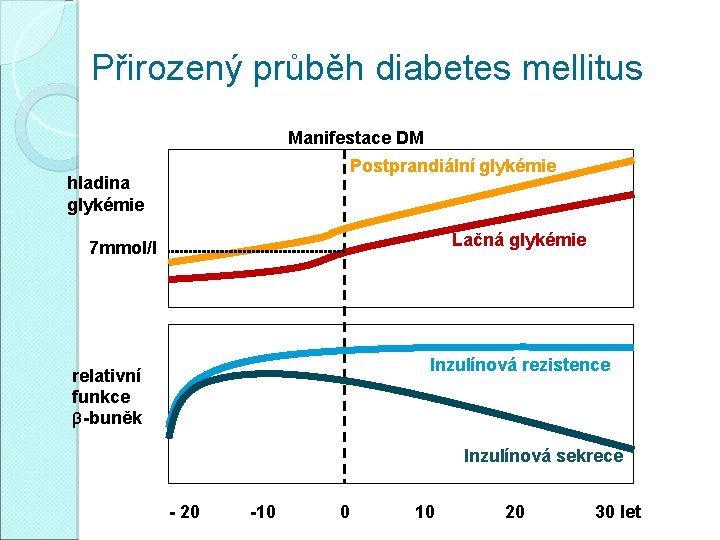
Přirozený průběh diabetes mellitus Manifestace DM Postprandiální glykémie hladina glykémie Lačná glykémie 7 mmol/l Inzulínová rezistence relativní funkce β-buněk Inzulínová sekrece - 20 -10 0 10 20 30 let
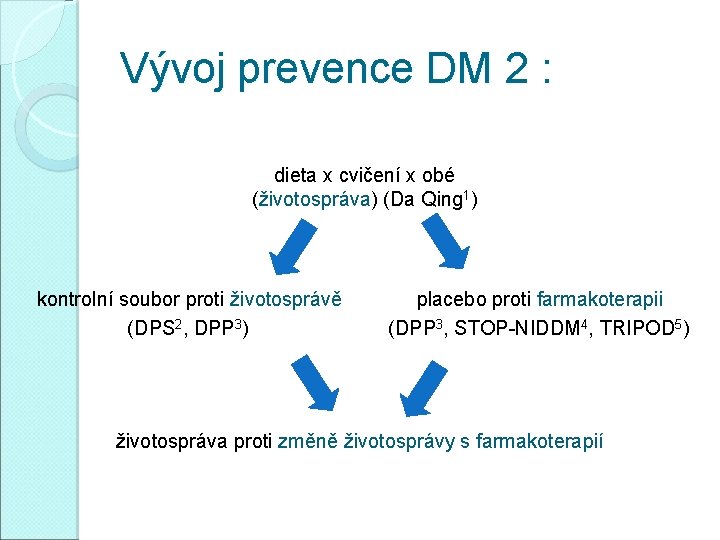
Vývoj prevence DM 2 : dieta x cvičení x obé (životospráva) (Da Qing 1) kontrolní soubor proti životosprávě (DPS 2, DPP 3) placebo proti farmakoterapii (DPP 3, STOP-NIDDM 4, TRIPOD 5) životospráva proti změně životosprávy s farmakoterapií

Diabetes Prevention Program � 3234 osob �porušená glukózová tolerance �intervence: ◦ placebo plus standardní životospráva ◦ metformin (850 mg) plus standardní životospráva ◦ intenzivní změna životosprávy (=praktická změna životního stylu) �redukce o 7% vstupní tělesné hmotnosti �střední fyzická aktivita (150 min týdně) �behaviorální komplexní terapie
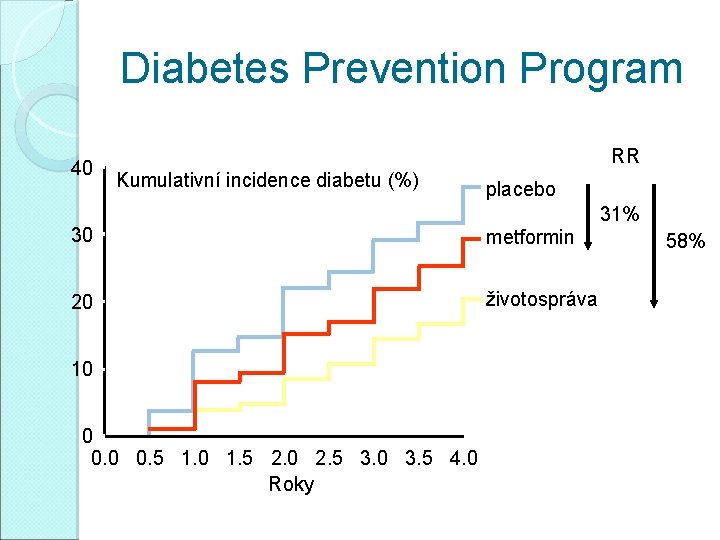
Diabetes Prevention Program 40 RR Kumulativní incidence diabetu (%) placebo 30 metformin 20 životospráva 10 0 0. 5 1. 0 1. 5 2. 0 2. 5 3. 0 3. 5 4. 0 Roky 31% 58%

Prevence(a základ léčby)DM 2:

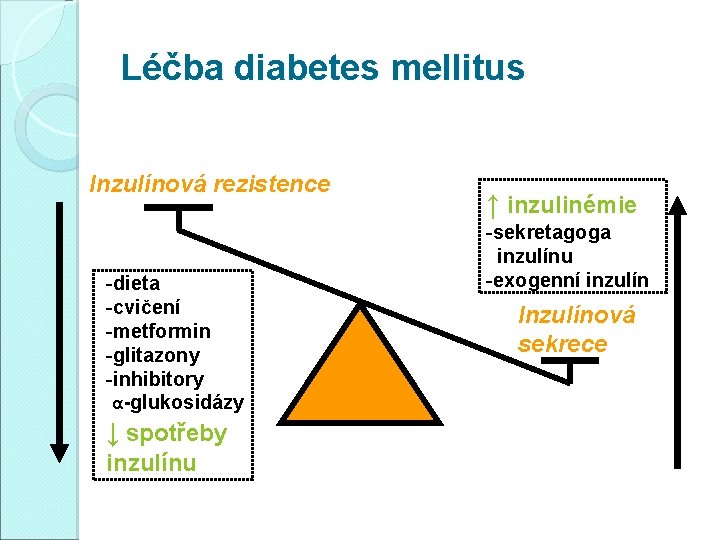
Léčba diabetes mellitus Inzulínová rezistence -dieta -cvičení -metformin -glitazony -inhibitory α-glukosidázy ↓ spotřeby inzulínu ↑ inzulinémie -sekretagoga inzulínu -exogenní inzulín Inzulínová sekrece

Komplikace diabetu Akutní �Hypoglykémie �Ketoacidóza �Hyperosmolární koma Chronické �Mikrovaskulární (neuropatie, nefropatie, retinopatie) �Makrovaskulární (progrese aterosklerózy)

Hypoglykémie �Následek nerovnováhy Přísun glukózy – odsun glukózy ↓jídla ↑cvičení ↑inzulín (inj. , léky)

Hypoglykémie �Příznaky z aktivace sympatoadrenálního systému – kontraregulačních hormonů (třes, studený pot, pocit vlčího hladu) �Příznaky z nedostatku glukózy v CNS (= neuroglykopenické) (poruchy vědomí, poruchy kognitivních funkcí) �Léčba: podání glukózy p. o. , i. v. nebo glukagon s. c.

Ketoacidóza – u DM 1 �Chybí inzulín – navození katabolického stavu = rozklad zásobních látek a tkání �Mobilizace glykogenu – vzniká glukóza �Mobilizace tuků – vznikají VMK – βoxidace – ketolátky �↑ aktivity Sy (stres!) �↑hepatální produkce glukózy (↑přísun substrátů – glycerolu z TAG a glukoplastických aminokyselin do jater při rozpadu svalového proteinu)

Ketoacidóza – u DM 1 �Dramatický vzestup glu : hyperglykémie! �Glykosurie (renální práh pro glu 10 – 12 mmol/l) �Osmotická diuréza, polyurie �Žízeň, polydipsie minerálový rozvrat �Váhový úbytek, progresívní únava

Ketoacidóza – u DM 1 �Dramatické zvýšení VMK �↑β-oxidace MK → acetoacetát a 3 OHbutyrát aceton + CO 2 okyselení vnitřního prostředí (=ketoacidóza)

Hyperosmolární koma – u DM 2 �Dramatický vzestup glu : hyperglykémie! �Glykosurie (renální práh pro glu 10 – 12 mmol/l) �Osmotická diuréza, polyurie �Žízeň, polydipsie minerálový rozvrat �Váhový úbytek, progresívní únava �Extrémní dehydratace

Hyperosmolární koma – u DM 2 �Relativní nedostatek inzulínu �Zvýšení VMK - ↑β-oxidace �Ale inzulín stimuluje reesterifikaci MK v adipocytech �Nedochází k acidóze �Přesto závažnější prognóza než ketoacidóza

Pozdní komplikace – toxicita hyperglykémie �Neenzymová glykace – tvorba AGE produktů – vazba na RAGE (endotel, makrofágy) + snazší peroxidace + odlišné vlastnosti tkání →nefropatie, retinopatie, endoteliální dysfunkce) �Polyolová cesta – hromadění sorbitolu (neuropatie, katarakta) �Oxidační stres �Aktivace proteinkinázy C

Prevence pozdních komplikací �Optimální metabolická kompenzace �Hb. A 1 c < 4, 5 % (< 6, 0%) �Lačná gly < 5, 6 mmol/l (< 7, 0 mmol/l) �Postprandiální gly < 7, 8 mmol/l (< 9) �Hodnoty TK < 130/80 �Vyhovující lipidové spektrum – sekundární prevence KV onemocnění! �BMI < 25 kg/m 2 (<27 kg/m 2)

Děkuji za pozornost.
- Slides: 60