Cnceres ginecolgicos Ginecologa Oncolgica Tiempo 180 minutos Objetivos

Cánceres ginecológicos

Ginecología Oncológica • Tiempo: 180 minutos • Objetivos – Conocer la epidemiología de los cánceres ginecológicos más comunes en Colombia – Identificar los factores de riesgo más importantes para cáncer de cérvix, cáncer de mama, cáncer de endometrio y cáncer de ovario – Conocer las estrategias de tamizaje para cáncer de cérvix, cáncer de mama, cáncer de endometrio y cáncer de ovario si las hay – Conocer las presentaciones más comunes de cáncer de cérvix, cáncer de mama, cáncer de endometrio y cáncer de ovario – Conocer el enfoque diagnóstico de cáncer de cérvix, cáncer de mama, cáncer de endometrio y cáncer de ovario – Conocer las maniobras de estadificación de cáncer de cérvix, cáncer de mama, cáncer de endometrio y cáncer de ovario – Conocer los principios fundamentales de tratamiento de cáncer de cérvix, cáncer de mama, cáncer de endometrio y cáncer de ovario – Conocer el pronóstico global y por estadío de cáncer de cérvix, cáncer de mama, cáncer de endometrio y cáncer de ovario – Familiarizarse son los aspectos de biología molecular más relevantes de cáncer de cérvix, cáncer de mama, cáncer de endometrio y cáncer de ovario como el role de las proteinas E 6, E 7 en p 53 y gen retinoblastoma; función del BRCA 1 y BRCA 2; sobreexpresión de her 2/neu y receptores hormonales de estrógeno y su explotabilidad terapéutica – Familiarizarse con los siguientes medicamentos oncológicos: cisplatino (Cáncer de cérvix); doxorrubicina, ciclofosfamida, tamoxifen y trastuzumab (Cáncer de mama); Paclitaxel (Cáncer de ovario)

Carcinoma de cérvix uterino Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006

Carcinoma de cérvix uterino Epidemiología en Colombia – – – Incidencia 21. 5/100. 000 Mortalidad 10/100. 000 La edad mediana es 47 años 47% ocurre en menores de 35 años 10% en mayores de 65 años. Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2012

Carcinoma de cérvix uterino Factores de riesgo – Coitarquia temprana • • – Múltiples compañeros sexuales: • • – – < 16 años: Riesgo Relativo (RR) 16 <1 año después de la menarquia: RR 26, > 4: RR 3. 6, >1 antes de los 20 años: RR 7, Infección por HIV Condilomas genitales: RR 3. 2 Clase socioeconómica baja, Tabaquismo (>5 cigarrilos / día x 20 años): RR 4 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006

Biología molecular G 1 Checkpoint Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006
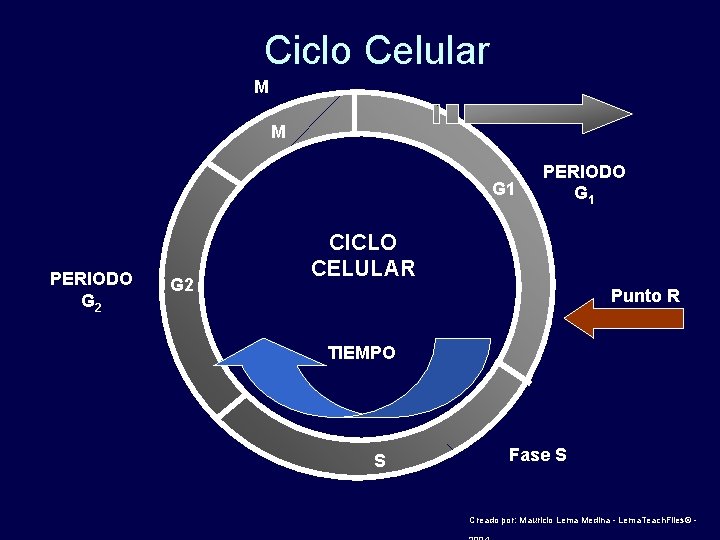
Ciclo Celular M M G 1 PERIODO G 2 PERIODO G 1 CICLO CELULAR Punto R TIEMPO S Fase S Creado por: Mauricio Lema Medina - Lema. Teach. Files© -
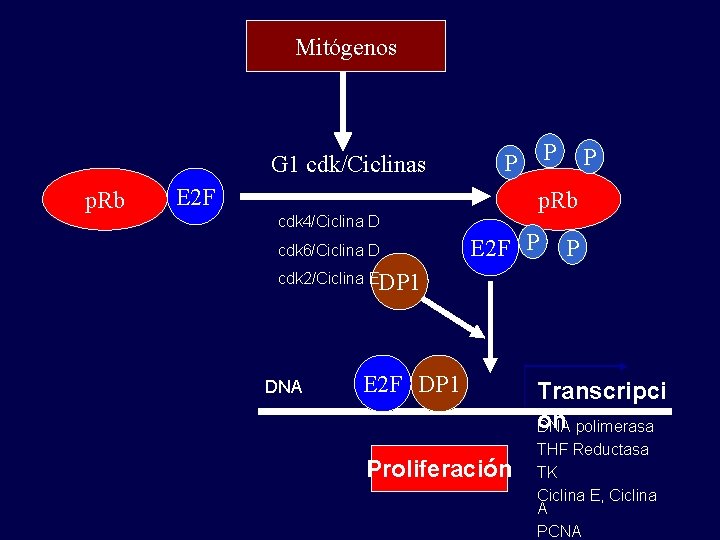
Mitógenos G 1 cdk/Ciclinas p. Rb E 2 F cdk 4/Ciclina D cdk 6/Ciclina D P P P p. Rb E 2 F P P cdk 2/Ciclina EDP 1 DNA E 2 F DP 1 Proliferación Transcripci ón DNA polimerasa THF Reductasa TK Ciclina E, Ciclina A PCNA
Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006
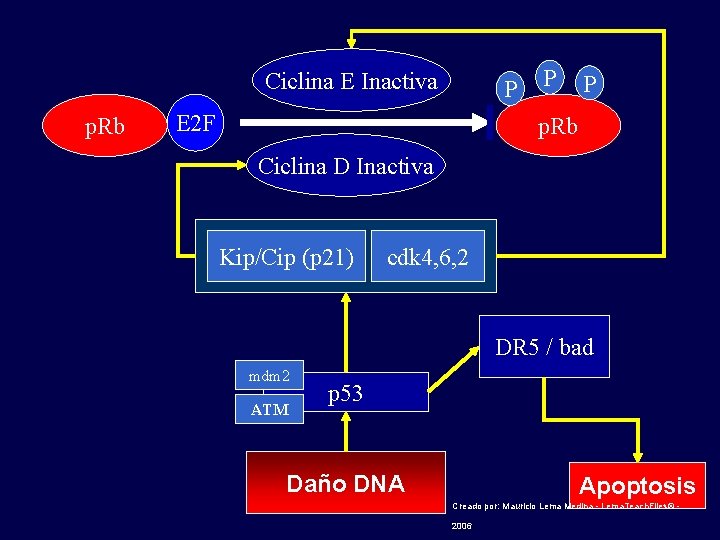
Ciclina E Inactiva p. Rb P E 2 F P P p. Rb Ciclina D Inactiva Kip/Cip (p 21) cdk 4, 6, 2 DR 5 / bad mdm 2 ATM p 53 Daño DNA Apoptosis Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006
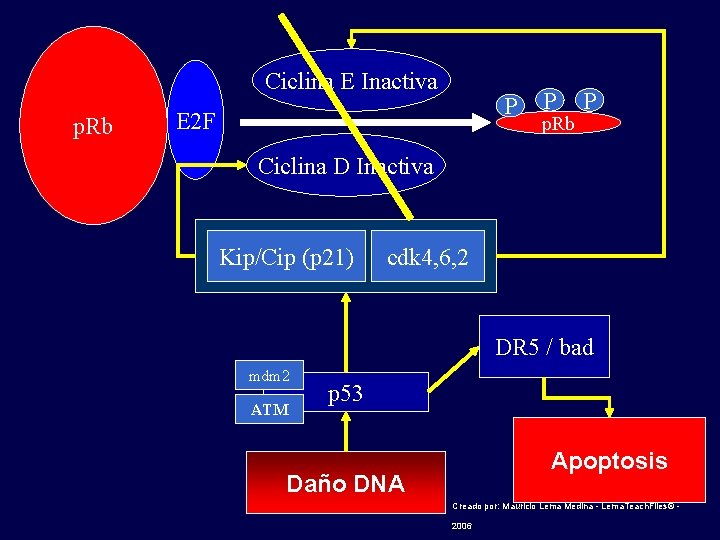
Ciclina E Inactiva p. Rb P E 2 F P p. Rb P Ciclina D Inactiva Kip/Cip (p 21) cdk 4, 6, 2 DR 5 / bad mdm 2 ATM p 53 Apoptosis Daño DNA Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006
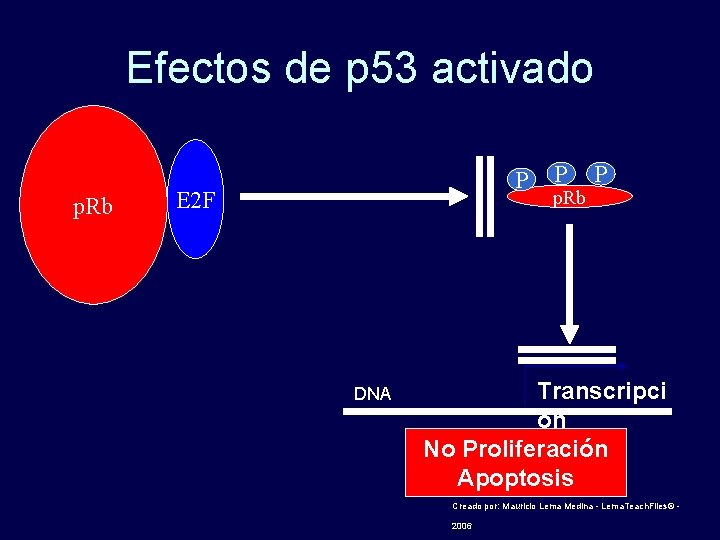
Efectos de p 53 activado p. Rb P E 2 F DNA P p. Rb P Transcripci ón No Proliferación Apoptosis Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006
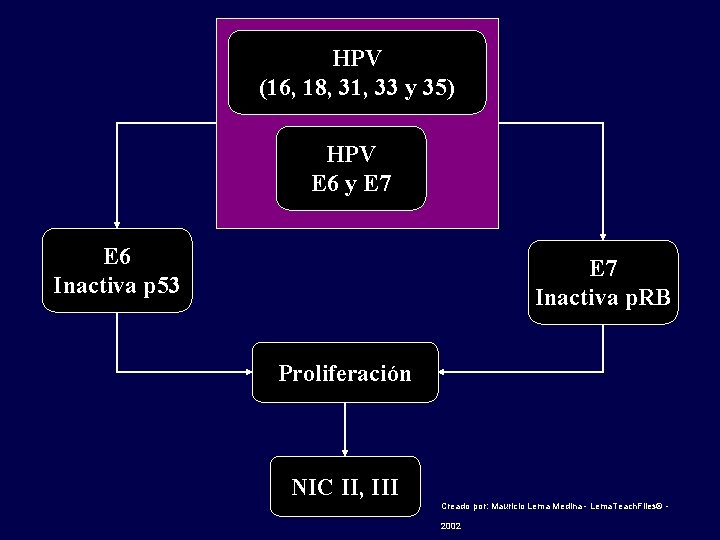
HPV (16, 18, 31, 33 y 35) HPV E 6 y E 7 E 6 Inactiva p 53 E 7 Inactiva p. RB Proliferación NIC II, III Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2002
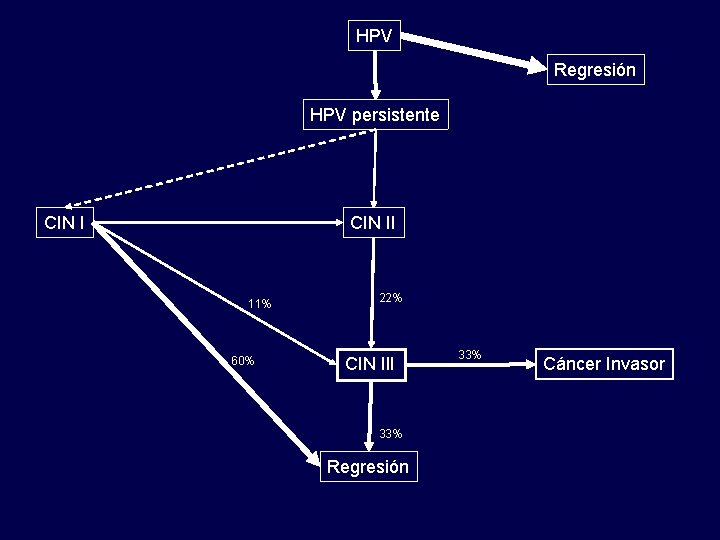
HPV Regresión HPV persistente CIN II 11% 60% 22% CIN III 33% Regresión 33% Cáncer Invasor

Carcinoma de cérvix uterino Tamizaje - Citología cervicouterina – Recomendación de la American College of Obstetrics and Gynecology (ACOG): • • – Recomendaciones de la American Cancer Society (ACS): • • • – Anual empezando a los 18 años de edad en toda mujer sexualmente activa. Si hay 3 citologías consecutivas normales, se puede espaciar la citología vaginal a cada 3 años. Anual empezando a los 3 años de iniciada la vida sexual y no después de los 21 años de edad. Se puede descontinuar tamizaje en mujeres > 70 años con 3 o más citologías consecutivas normales y sin anormalidades citológicas en los últimos 10 años. La ACS también integra el uso de citología basada en líquido y serología con HPV Recomendaciones de la ACOSOG Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2012

Carcinoma de cérvix uterino Sospecha diagnóstica Sangrado intermenstrual Sangrado menstrual aumentado Dispareunia Flujo vaginal fétido Sinusorragia Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006

Carcinoma de cérvix uterino Diagnóstico Biopsia guiada por colposcopia Patología Escamocelular (80%), Adenocarcinoma (20%) Patrones de diseminación Extensión local: Compromiso de parametrio, vagina, fondo de saco de Douglas, vejiga, recto, hidronefrosis. Metástasis a distancia: Pulmones y otros. Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006

Carcinoma de cérvix uterino Maniobras de estadificación (Sin embargo la estadificación es CLÍNICA) Se recomiendan: Rayos X de tórax, urografía excretora, rectosigmoidoscopia. Otros exámenes: Creatinina (con depuración), Hemograma completo. En enfermedad localmente avanzada potencialmente resecable: RM de pelvis contrastada, Tomografía computada abdóminopélvica, Cistoscopia y Enema baritado, Rayos X de tórax para tumores estadíos > Ib. Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009
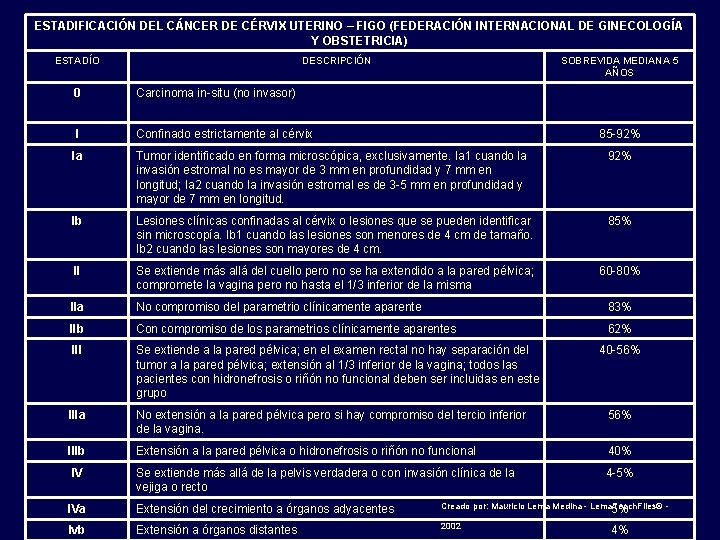
ESTADIFICACIÓN DEL CÁNCER DE CÉRVIX UTERINO – FIGO (FEDERACIÓN INTERNACIONAL DE GINECOLOGÍA Y OBSTETRICIA) ESTADÍO DESCRIPCIÓN SOBREVIDA MEDIANA 5 AÑOS 0 Carcinoma in-situ (no invasor) I Confinado estrictamente al cérvix Ia Tumor identificado en forma microscópica, exclusivamente. Ia 1 cuando la invasión estromal no es mayor de 3 mm en profundidad y 7 mm en longitud; Ia 2 cuando la invasión estromal es de 3 -5 mm en profundidad y mayor de 7 mm en longitud. 92% Ib Lesiones clínicas confinadas al cérvix o lesiones que se pueden identificar sin microscopía. Ib 1 cuando las lesiones son menores de 4 cm de tamaño. Ib 2 cuando las lesiones son mayores de 4 cm. 85% II Se extiende más allá del cuello pero no se ha extendido a la pared pélvica; compromete la vagina pero no hasta el 1/3 inferior de la misma 60 -80% IIa No compromiso del parametrio clínicamente aparente 83% IIb Con compromiso de los parametrios clínicamente aparentes 62% III Se extiende a la pared pélvica; en el examen rectal no hay separación del tumor a la pared pélvica; extensión al 1/3 inferior de la vagina; todos las pacientes con hidronefrosis o riñón no funcional deben ser incluidas en este grupo IIIa No extensión a la pared pélvica pero si hay compromiso del tercio inferior de la vagina. 56% IIIb Extensión a la pared pélvica o hidronefrosis o riñón no funcional 40% IV Se extiende más allá de la pelvis verdadera o con invasión clínica de la vejiga o recto 4 -5% IVa Extensión del crecimiento a órganos adyacentes Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 5% Ivb Extensión a órganos distantes 2002 85 -92% 40 -56% 4%

Carcinoma de cérvix uterino Estadificación y pronóstico (% sobrevida a 5 años) Estadío I - Confinado estrictamente al cérvix (85 -92%): Ia: Tumor identificado en forma microscópica, exclusivamente. Ia 1 cuando la invasión estromal no es mayor de 3 mm en profundidad y 7 mm en longitud; Ia 2 cuando la invasión estromal es de 3 -5 mm en profundidad y mayor de 7 mm en longitud (92%); Ib: Lesiones clínicas confinadas al cérvix o lesiones que se pueden identificar sin microscopía. Ib 1 cuando las lesiones son menores de 4 cm de tamaño. Ib 2 cuando las lesiones son mayores de 4 cm (85%). Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006

Carcinoma de cérvix uterino Estadificación y pronóstico (% sobrevida a 5 años) Estadío II: Se extiende más allá del cuello pero no se ha extendido a la pared pélvica; compromete la vagina pero no hasta el 1/3 inferior de la misma (60 -80%): IIa: No compromiso del parametrio clínicamente aparente (83%), IIb: Con compromiso de los parametrios clínicamente aparentes (62%). Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2006

Carcinoma de cérvix uterino Estadificación y pronóstico (% sobrevida a 5 años) Estadío III: Se extiende a la pared pélvica; en el examen rectal no hay separación del tumor a la pared pélvica; extensión al 1/3 inferior de la vagina; todos las pacientes con hidronefrosis o riñón no funcional deben ser incluidas en este grupo (40 -56%). IIIa: No extensión a la pared pélvica pero si hay compromiso del tercio inferior de la vagina (56%). IIIb: Extensión a la pared pélvica o hidronefrosis o riñón no funcional (40%). Estadío IV: Se extiende más allá de la pelvis verdadera o con invasión clínica de la vejiga o recto (4 -5%): IVa: Extensión del crecimiento a órganos adyacentes (5%); IVb: Extensión a órganos distantes (4%). Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009

Carcinoma de cérvix uterino Temprano: Estadío 1 a Alto riesgo: Estadíos 1 b-4 a Localmente avanzado potencialmente quirúrgico Estadíos Ib, 2 A y 2 B (menores de 7 cm) Loclamente avanzado no quirúrgico: Estadíos Ib (> 7 cm), 2 (>7 cm), 3 a, 3 b, 4 a Metastásico: Estadío 4 b, Recaida Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009


Carcinoma de cérvix uterino Tratamiento Estadíos Ia 1: Histerectomía simple o biopsia por cono en pacientes que desean preservar fertilidad). Estadíos Ia 2, Ib 1 y IIa No Voluminosos (< 4 cm): Histerectomía radical: Resección del útero, cuello uterino y parametrios, linfadenectomía pélvica y biopsia de ganglios para-aórticos Mortalidad < 1%, Morbilidad 0. 5 -1% Infección urinaria y Trombosis venosa profunda Tiempo de hospitalización 4 -7 días). Radioterapia adyuvante (Postoperatoria) – con quimioterapia radiosensibilizante en la mayoría de las situaciones: Consolidar con radioterapia (5100 c. Gy en 30 fracciones) después de cirugía en pacientes con: Ganglios linfáticos negativos si tumor > 4 cm, Compromiso del 1/3 externo del cuello, Invasión linfática. Radioterapia es igualmente eficaz en este grupo de pacientes que la cirugía (Quimioterapia radiosensibilizante). Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009

Carcinoma de cérvix uterino Tratamiento Estadíos Ib 2, IIa, IIb No voluminosos (< 7 cm) - opciones: 1. Quimioterapia preoperatoria con TIP (Cisplatino + Ifosfamida + Paclitaxel), seguido por Histerectomía radical, seguido por radioterapia si márgenes comprometidos o ganglios linfáticos afectados. 2. Quimiorradiación con cisplatino + Radioterapia pelviana externa 4000 -5000 c. Gy + radioterapia intracavitaria 4000 -5000 c. Gy al punto A* -Dosis total de 8000 - 9000 c. Gy +/- Histerectomía extrafascial posteriormente Puntos A (Derecho e Izquierdo): Ubicados 2 cm por encima del orificio cervical interno y 2 cm laterales al canal uterino Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009
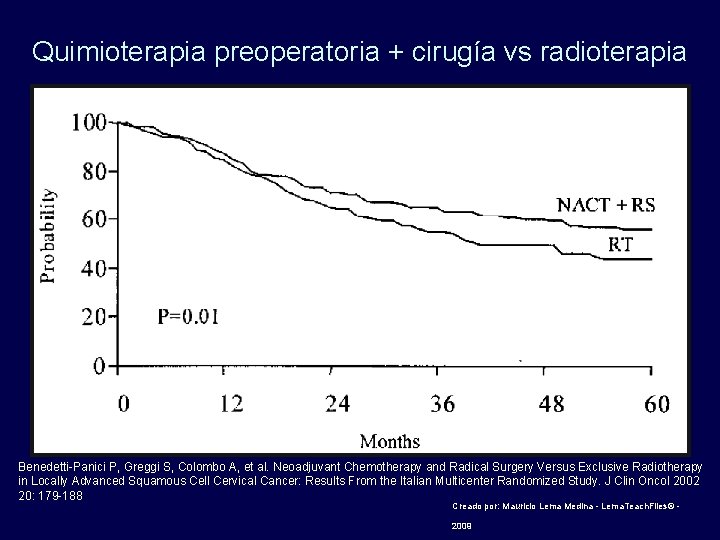
Quimioterapia preoperatoria + cirugía vs radioterapia Benedetti-Panici P, Greggi S, Colombo A, et al. Neoadjuvant Chemotherapy and Radical Surgery Versus Exclusive Radiotherapy in Locally Advanced Squamous Cell Cervical Cancer: Results From the Italian Multicenter Randomized Study. J Clin Oncol 2002 20: 179 -188 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009

Carcinoma de cérvix uterino Tratamiento Estadíos Ib 2, Iia, IIb Voluminosos (> 7 cm): Quimiorradiación con cisplatino Radioterapia pelviana externa 4000 -5000 c. Gy y radioterapia intracavitaria 4000 -5000 c. Gy al punto A* Dosis total de 8000 - 9000 c. Gy +/- Histerectomía extrafascial posteriormente Puntos A (Derecho e Izquierdo): Ubicados 2 cm por encima del orificio cervical interno y 2 cm laterales al canal uterino Estadíos IIIa, IIIb, IVa: Quimioradiación similar al estadío previo +/- Radioterapia paraórtica. La adición de quimioterapia a radioterapia disminuye el riesgo relativo de muerte en un 30 -50% (Estadíos Ib 2 – IVa) Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009
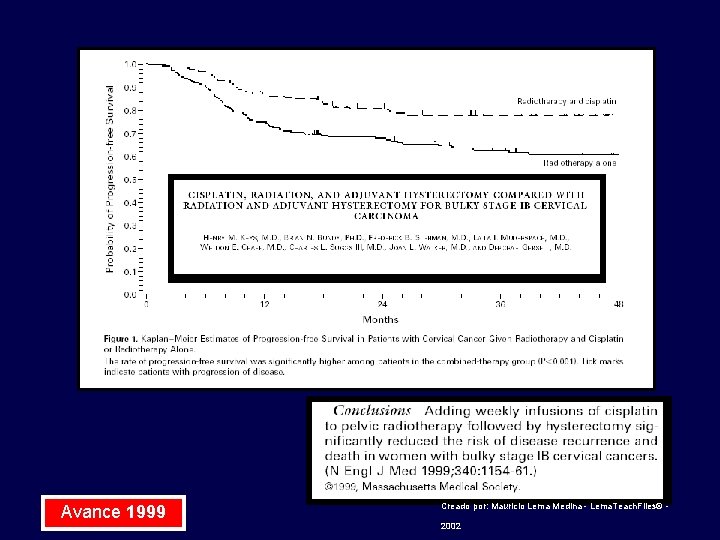
Avance 1999 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2002
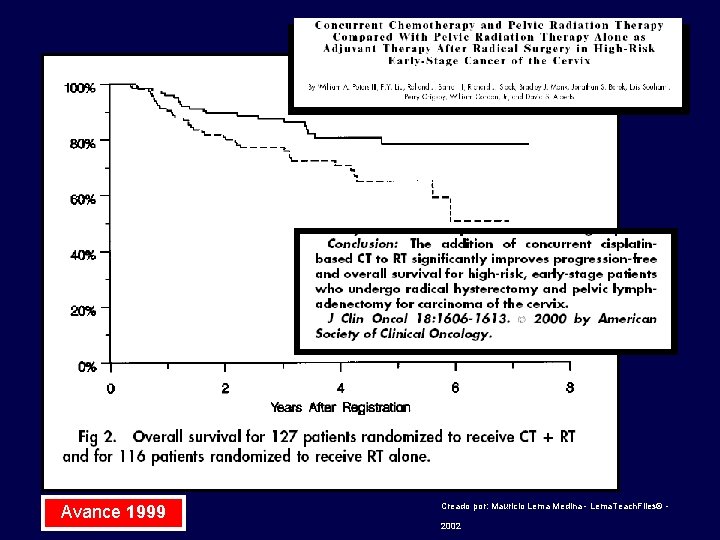
Avance 1999 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2002
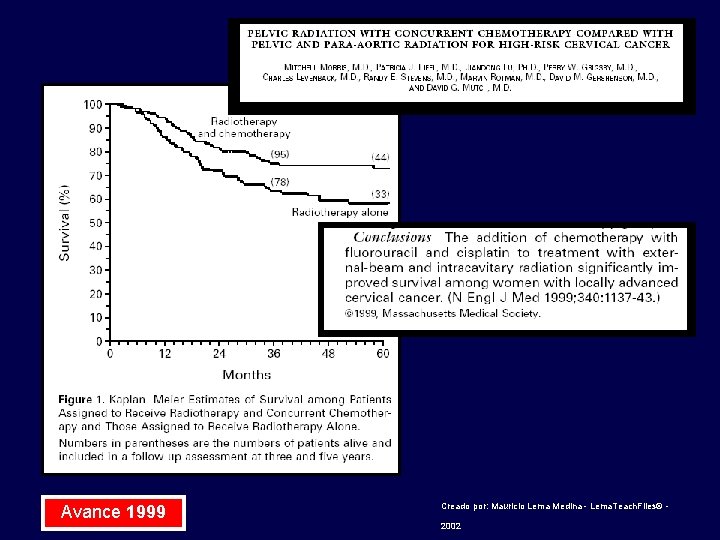
Avance 1999 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2002
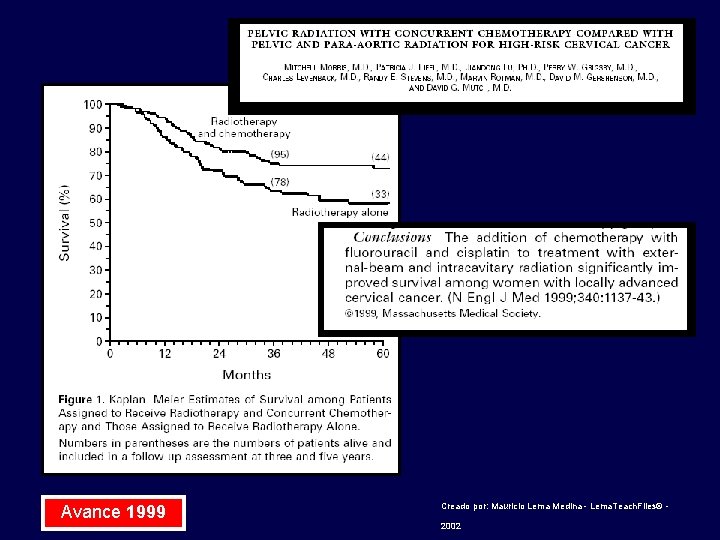
Avance 1999 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2002

Carcinoma de cérvix uterino Estadíos I y II < 4 cm Histerectomía radical Estadíos I y II 4 -7 cm Quimioterapia preoperatoria (TIP), Seguido por Histerectomía radical Radioterapia si compromiso ganglionar o márgenes positivos Estadíos II >7 cm, III, IVa Quimiorradioterapia Estadíos IVb - Recurrente Quimioterapia paliativa (Platino + Paclitaxel o Platino + Topotecán) Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009

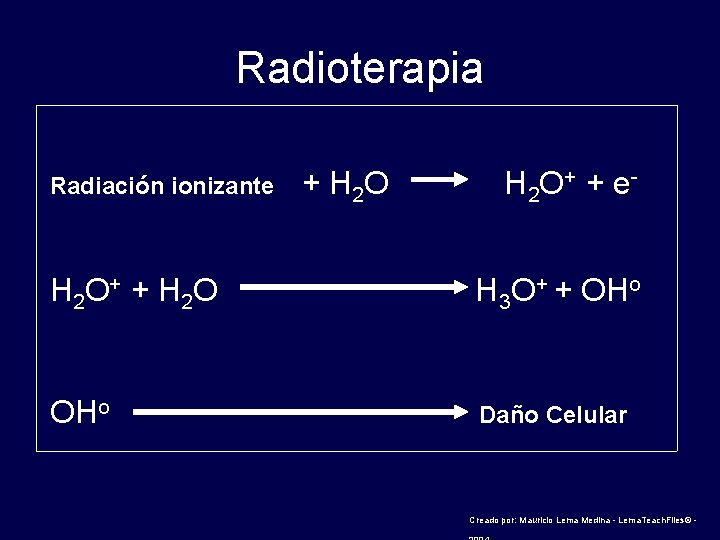
Radioterapia Radiación ionizante + H 2 O H 2 O+ + e- H 2 O+ + H 2 O H 3 O+ + OHo Daño Celular Creado por: Mauricio Lema Medina - Lema. Teach. Files© -
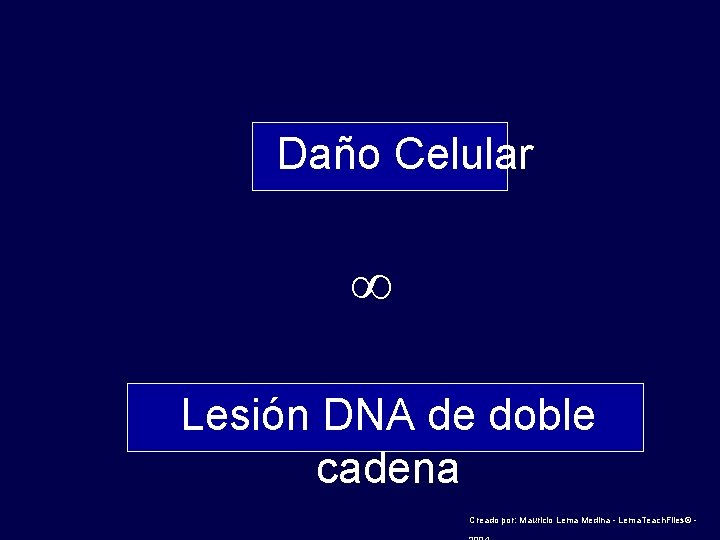
Daño Celular ∞ Lesión DNA de doble cadena Creado por: Mauricio Lema Medina - Lema. Teach. Files© -

Teleterapia: la fuente de radiación está fuera del paciente (EBR: External Beam Radiation Therapy) Lema. Teach. Files® 2008

Teleterapia Lema. Teach. Files® 2008
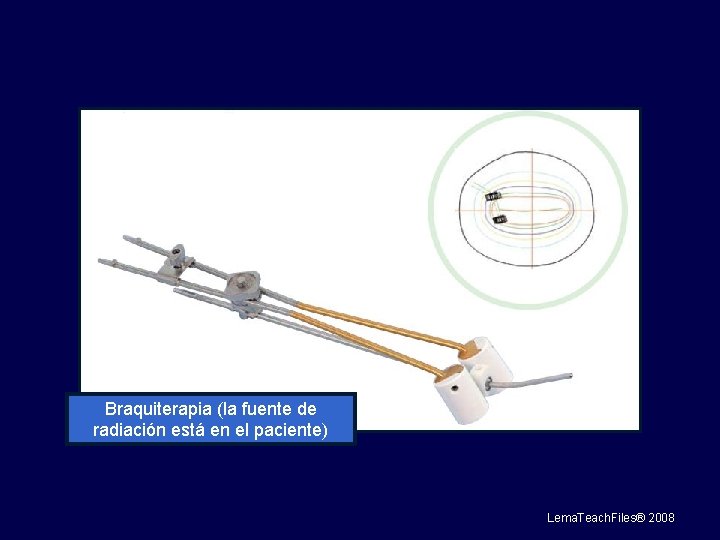
Braquiterapia (la fuente de radiación está en el paciente) Lema. Teach. Files® 2008

Radioterapia • Unidades: Grays (Gy) • Dosis total • • • Tumores sólidos: 6000 -8000 c. Gy Linfomas: 2000 -4000 c. Gy Adyuvante (después de cirugía): 4500 -6000 c. Gy Columna lumbar – compresión medular: 3000 c. Gy Metástasis cerebrales: 3000 c. Gy • Dosis por fracción (por visita al equipo) • Típicamente 180 -200 cuando es “curativa” • 300 c. Gy cuando es paliativa • Fraccionamiento estándar: 1 vez por día Lema. Teach. Files® 2008

Toxicidad de la radioterapia • Agudas – Mucositis – Eritema – ulceración cutánea – Mielosupresión • Crónicas – – – Hipotiroidismo Cataratas y daño retiniano Xerostomía Disgeusia Enfermedad coronariana (x 3 el riesgo previo) Pericarditis constrictiva Fibrosis pulmonar Estenosis de órgano aerodigestivo Mielitis transversa Enteritis por irradiación Neoplasias secundarias (Rata 1% por año empezando a los 10 años) Creado por: Mauricio Lema Medina - Lema. Teach. Files© -

Cisplatino Mecanismo de acción: Similar a los agentes alquilantes Clasificación: Platinos - Citostático Presentación: ampollas 50 mg. Vía de administración: Intravenosa Toxicidades Nefrotoxicidad Náuseas y vómito Ototoxicidad Hipokalemia, hiponatremia Comunes Raros pero delicados Hipomagnesemia Neuropatía periférica Riesgo de Hospitalización: 1% (Neutropenia febril). Mortalidad estimada por el tratamiento: <1%.
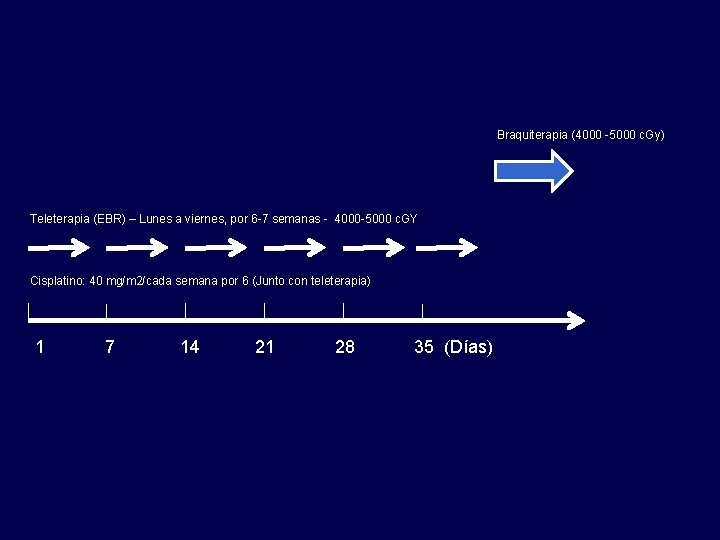
Braquiterapia (4000 -5000 c. Gy) Teleterapia (EBR) – Lunes a viernes, por 6 -7 semanas - 4000 -5000 c. GY Cisplatino: 40 mg/m 2/cada semana por 6 (Junto con teleterapia) 1 7 14 21 28 35 (Días)

Carcinoma invasor de mama en la mujer

Carcinoma invasor de mama en la mujer • Epidemiología en Colombia – 31/100. 000 casos por año – 10/100. 000 muertes por año – El riesgo en los Estados Unidos de cáncer de mama en la vida es de 1/9. – La frecuencia en hispánicas es la ½ de caucásicas. • Cáncer de mama hereditario – Minoría de los casos (<5%) • • BRCA 1 BRCA 2 p 53 (Li-Fraumeni) PTEN

Gen supresor de tumores • Tumor suppressor gene (TSG) Gen cuya mutación o pérdida pueda culminar en transformación celular y al desarrollo de cáncer Gosario Oncológico

Li-Fraumeni • p 53 (17 p 13) – Autosómico dominante – Gen supresor de tumores – Tumores epiteliales y mesenquimales – Función del gen • Factor de transcripción • Proteger a la célula del stress celular inducido por: – Daño en el DNA – Hipoxia – Activación de oncogenes
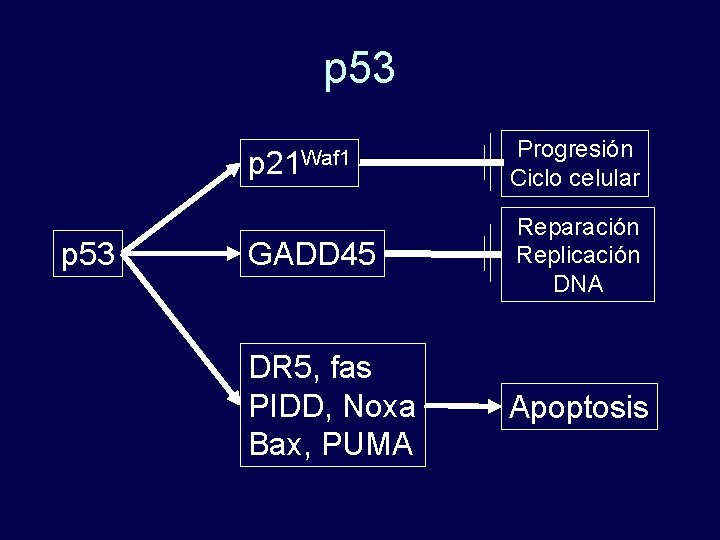
p 53 p 21 Waf 1 Progresión Ciclo celular GADD 45 Reparación Replicación DNA DR 5, fas PIDD, Noxa Bax, PUMA Apoptosis

BRCA 1 • BRCA 1 (17 q 21) – – – Autosómico dominante Riesgo de cáncer de mama: 60 -80%; Ca ovario: 30% Gen supresor de tumores Además hay cáncer de ovario familiar, cáncer de próstata Función • Reparación de rupturas en el DNA – Funciona junto con BRCA 2 (13 q 12 -13), rad 50, rad 51 • Interacción con factores de transcripción – c-myc, p 53, receptor de estrógeno • Posible inducción de p 21 Waf 1 • Componente del complejo de remodelación de cromatina SWI/SNF • Con la disfunción se acumulan – – Rupturas cromosómicas Aneuploidía Duplicación centrosómica Inestabilidad del DNA ante la radiación y genotóxicos

BRCA 2 • BRCA 2 (13 q 12 -13) – Autosómico dominante – Gen supresor de tumores – Además hay cáncer de mama en hombres, ovario, próstata, páncreas, vesícula, vías biliares y estómgao – Función • Hace parte del complejo nuclear de reparación de rupturas en el DNA junto con BRCA 1

Carcinoma invasor de mama en la mujer Factores de riesgo (Riesgo relativo RR) • Sexo femenino (RR 183), • Edad • Mamá, hermana o hija con cáncer de mama – – – • Premenopáusica (RR 1. 7), Postmenopáusica (RR 1. 5), Bilateral premenopáusica (RR 9). Enfermedad mamaria proliferativa: – – – Hiperplasia ductal / adenosis esclerosantes (RR 2), Hiperplasia ductal atípica o lobular (RR 4), Carcinoma lobular in-situ (RR 8). • Historia personal de cáncer de mama. • • Menarca <11 años (RR 1. 5) menopausia tardía >55 vs <45 (RR 2) Primogénito después de los 30 años (RR 1. 9) Terapia de remplazo hormonal (RR 1. 4) Dieta alta en grasas, Alcohol (> 2 tragos / día), Obesidad con BMI > 30. 7 (RR 1. 6) Mamografía densa >75% (RR 5. 3)

Carcinoma invasor de mama en la mujer Tamizaje • Recomendaciones de la American Cancer Society – Mamografía anual empezando a los 40 años • National Cancer Institute (Estados Unidos) – Mamografía cada 1 -2 años en > 40 años. • USPTF – Mamografía cada 2 años de 50 a 74 años. • Para pacientes con alto riesgo se recomienda iniciar mamografía 5 -10 años antes que la edad de la paciente más joven en la familia con cáncer de mama. El tamizaje poblacional reduce la mortalidad por cáncer de mama en aproximadamente 20% (en paises con alto riesgo). No hay evidencia de que haya disminución de la mortalidad global.

Carcinoma invasor de mama en la mujer Clasificación de las lesiones mamográficas (% de malignidad, recomendación) – Bi-Rad I: • Normal (0%, continuar con esquema de tamizaje normal); – Bi-Rad II: • Benigno (0%, continuar con esquema de tamizaje normal); – Bi-Rad III: • Probablemente benigno (2%, se recomienda ecografía mamaria o mamografía con intervalo acortado); – Bi-Rad IV: • Sospechoso de malignidad (20%, se recomienda biopsia); – Bi-Rad V: • Altamente sospechoso de malignidad (90%, Requiere de biopsia)
Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009
Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009
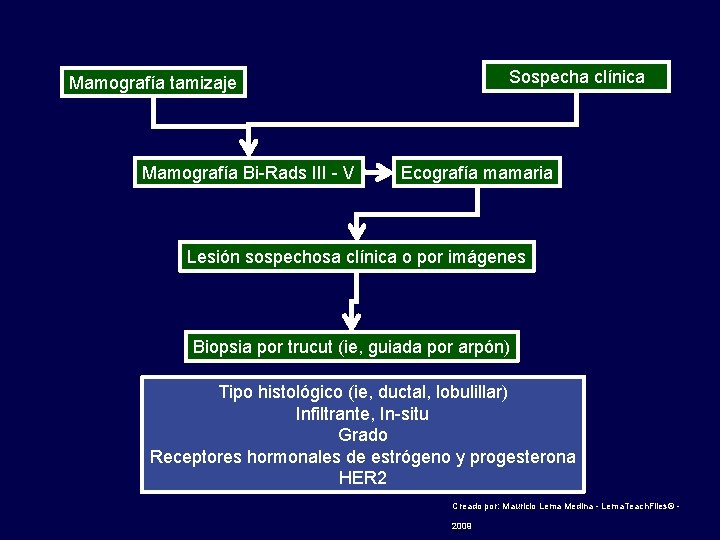
Sospecha clínica Mamografía tamizaje Mamografía Bi-Rads III - V Ecografía mamaria Lesión sospechosa clínica o por imágenes Biopsia por trucut (ie, guiada por arpón) Tipo histológico (ie, ductal, lobulillar) Infiltrante, In-situ Grado Receptores hormonales de estrógeno y progesterona HER 2 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009


Presentación Cáncer de Mama • • Masa o nódulo mamario Masa o nódulo axilar Secreción o retracción del pezón Edema o eritema de la piel mamaria Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2004
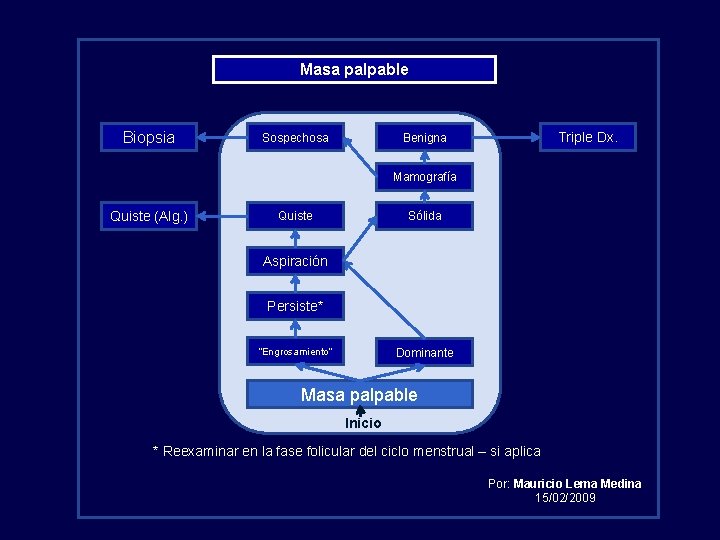
Masa palpable Biopsia Sospechosa Triple Dx. Benigna Mamografía Quiste (Alg. ) Quiste Sólida Aspiración Persiste* “Engrosamiento” Dominante Masa palpable Inicio * Reexaminar en la fase folicular del ciclo menstrual – si aplica Por: Mauricio Lema Medina 15/02/2009

Carcinoma invasor de mama en la mujer Sospecha diagnóstica – Nódulo mamario “Triple diagnóstico” Mamografía Clínica Aspiración con aguja fina Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009
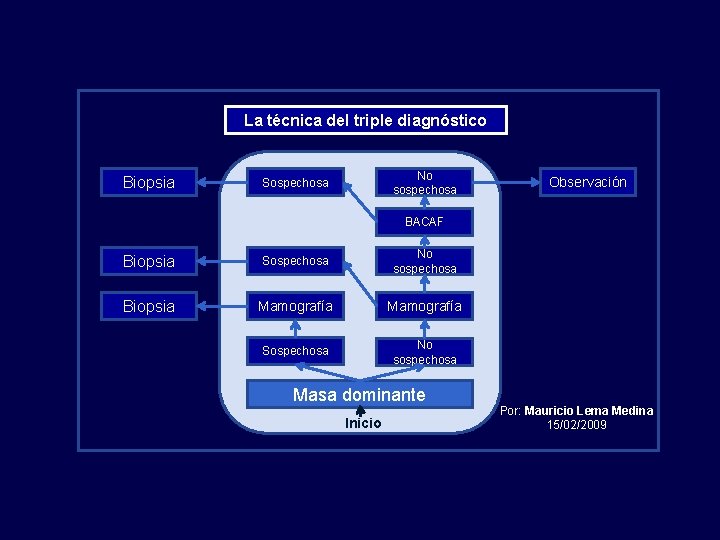
La técnica del triple diagnóstico Biopsia No sospechosa Sospechosa Observación BACAF Biopsia Sospechosa No sospechosa Biopsia Mamografía Sospechosa No sospechosa Masa dominante Inicio Por: Mauricio Lema Medina 15/02/2009
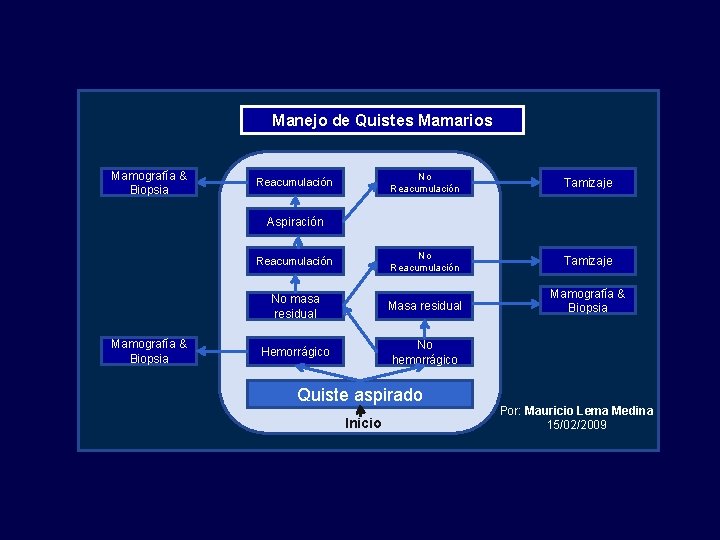
Manejo de Quistes Mamarios Mamografía & Biopsia No Reacumulación Tamizaje Reacumulación No Reacumulación Tamizaje No masa residual Mamografía & Biopsia Hemorrágico No hemorrágico Reacumulación Aspiración Mamografía & Biopsia Quiste aspirado Inicio Por: Mauricio Lema Medina 15/02/2009

Carcinoma invasor de mama en la mujer • Diagnóstico Biopsia por citología con aspiración con aguja fina (BACAF), Biopsia por trucut, Biopsia excisional. • Patología – – Carcinoma ductal infiltrante (90%) • Receptores Hormonales (Estrógenos / Progestágenos) – Premenopáusicas positivos: 50 -60% – Postmenopáusicas positivos: 60 -80% • Her 2/neu amplificado: 25% • Patrones de diseminación – Extensión local y regional: Ganglios axilares, Ganglios supraclaviculares. – Metástasis a distancia: Hueso, Hígado, Pulmón Cerebro Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009

De la biología al paciente Her 2/neu a trastuzumab
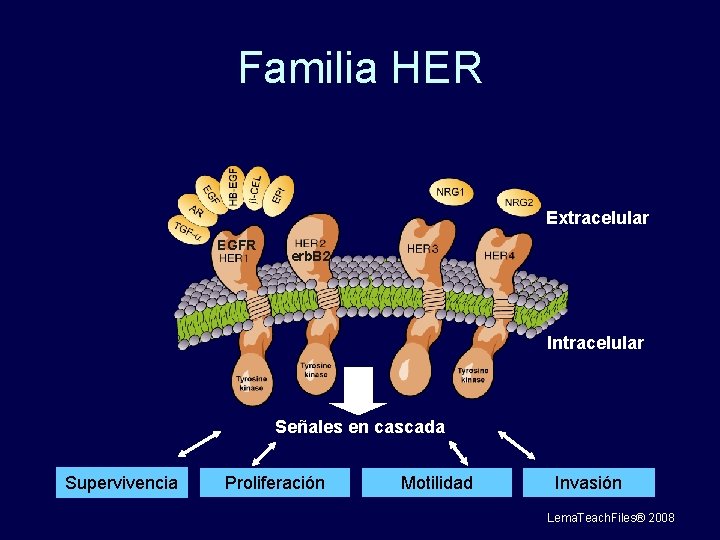
Familia HER Extracelular EGFR erb. B 2 Intracelular Señales en cascada Supervivencia Proliferación Motilidad Invasión Lema. Teach. Files® 2008
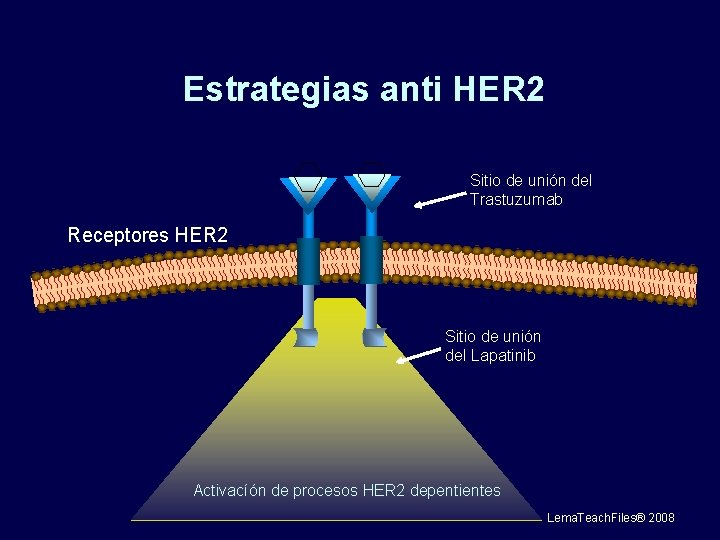
Estrategias anti HER 2 Sitio de unión del Trastuzumab Receptores HER 2 Sitio de unión del Lapatinib Activacíón de procesos HER 2 depentientes Lema. Teach. Files® 2008
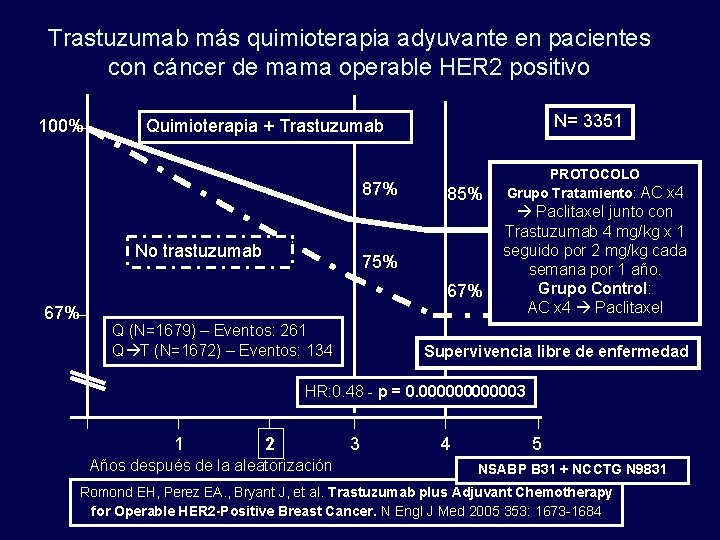
Trastuzumab más quimioterapia adyuvante en pacientes con cáncer de mama operable HER 2 positivo 100% N= 3351 Quimioterapia + Trastuzumab 87% No trastuzumab 85% 75% 67% Q (N=1679) – Eventos: 261 Q T (N=1672) – Eventos: 134 PROTOCOLO Grupo Tratamiento: AC x 4 Paclitaxel junto con Trastuzumab 4 mg/kg x 1 seguido por 2 mg/kg cada semana por 1 año. Grupo Control: AC x 4 Paclitaxel Supervivencia libre de enfermedad HR: 0. 48 - p = 0. 0000003 1 2 Años después de la aleatorización 3 4 5 NSABP B 31 + NCCTG N 9831 Romond EH, Perez EA. , Bryant J, et al. Trastuzumab plus Adjuvant Chemotherapy for Operable HER 2 -Positive Breast Cancer. N Engl J Med 2005 353: 1673 -1684

Carcinoma invasor de mama en la mujer • Maniobras de estadificación Mamografía bilateral, Rayos X de tórax, Ecografía abdominal superior, Gammagrafía ósea.

TNM AJCC, 2010

TNM AJCC, 2010

TNM AJCC, 2010

TNM AJCC, 2010

TNM AJCC, 2010

TNM AJCC, 2010

TNM AJCC, 2010

Carcinoma invasor de mama en la mujer Factores de mal pronóstico Compromiso ganglionar axilar, Tamaño tumoral, Grado histológico, Ausencia de receptores hormonales de estrógeno / progestágeno, Amplificación her 2/neu. Presencia de enfermedad metastásica.
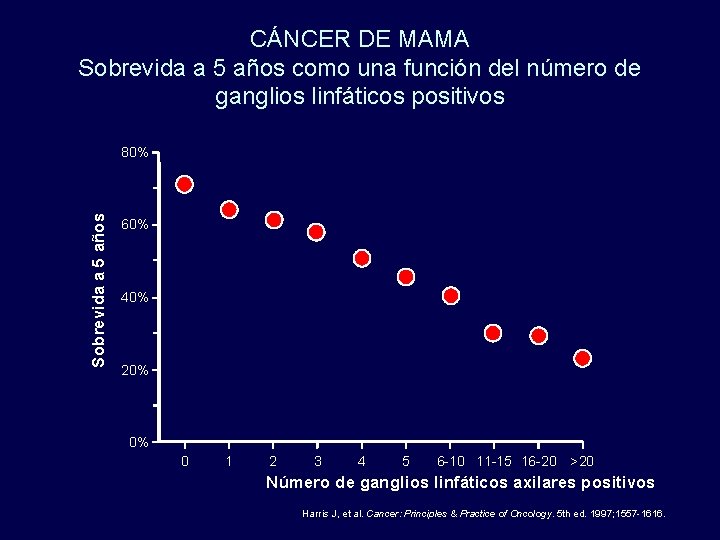
CÁNCER DE MAMA Sobrevida a 5 años como una función del número de ganglios linfáticos positivos Sobrevida a 5 años 80% 60% 40% 20% 0% 0 1 2 3 4 5 6 -10 11 -15 16 -20 >20 Número de ganglios linfáticos axilares positivos Harris J, et al. Cancer: Principles & Practice of Oncology. 5 th ed. 1997; 1557 -1616.

Terapia adyuvante • Tratamiento antineoplásico (i. e. quimioterapia, radioterapia u hormonoterapia) administrado a pacientes luego de la terapia locorregional definitiva (cirugía o radioterapia) cuando hay riesgo alto de micrometástasis residuales pero sin evidencia clínica o radiológica de enfermedad metastásica • Neoadyuvante: Cuando el tratamiento se administra ANTES del tratamiento locorregional definitivo Glosario Oncológico
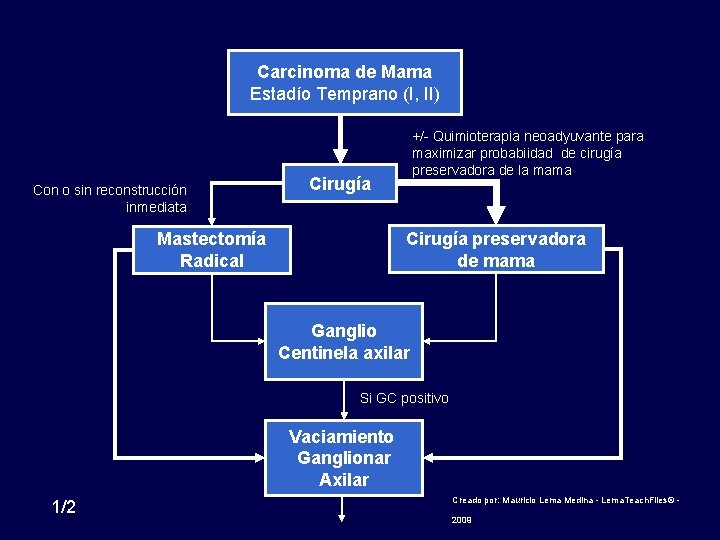
Carcinoma de Mama Estadío Temprano (I, II) Con o sin reconstrucción inmediata +/- Quimioterapia neoadyuvante para maximizar probabiidad de cirugía preservadora de la mama Cirugía preservadora de mama Mastectomía Radical Ganglio Centinela axilar Si GC positivo Vaciamiento Ganglionar Axilar 1/2 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009
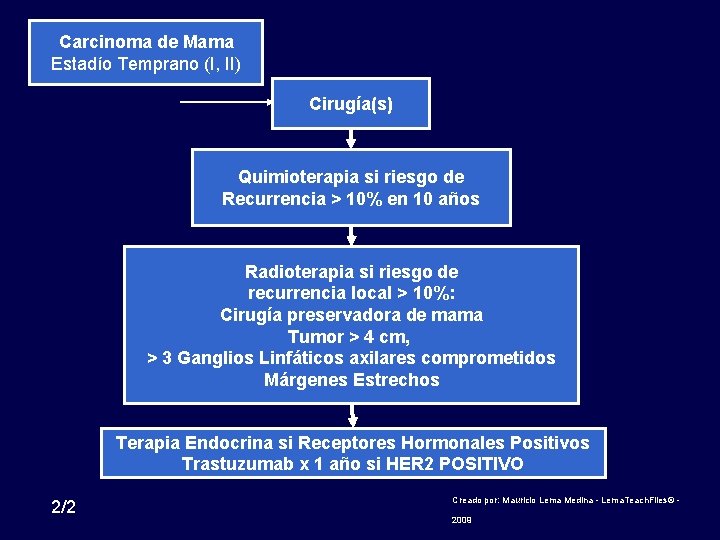
Carcinoma de Mama Estadío Temprano (I, II) Cirugía(s) Quimioterapia si riesgo de Recurrencia > 10% en 10 años Radioterapia si riesgo de recurrencia local > 10%: Cirugía preservadora de mama Tumor > 4 cm, > 3 Ganglios Linfáticos axilares comprometidos Márgenes Estrechos Terapia Endocrina si Receptores Hormonales Positivos Trastuzumab x 1 año si HER 2 POSITIVO 2/2 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2009

St. Gallen – Bajo Riesgo • • • Sin compromiso ganglionar axilar < 2 cm Grado 1 Receptores de estrógeno o progesterona + Sin invasión linfovascular No HER 2+ Goldhirsch A, Wood WC , Gelber AD, et al. , and Panel Members. Progress and promise: highlights of the international expert consensus on the primary therapy of early breast cancer 2007 Ann Oncol 18: 1133 -1144.
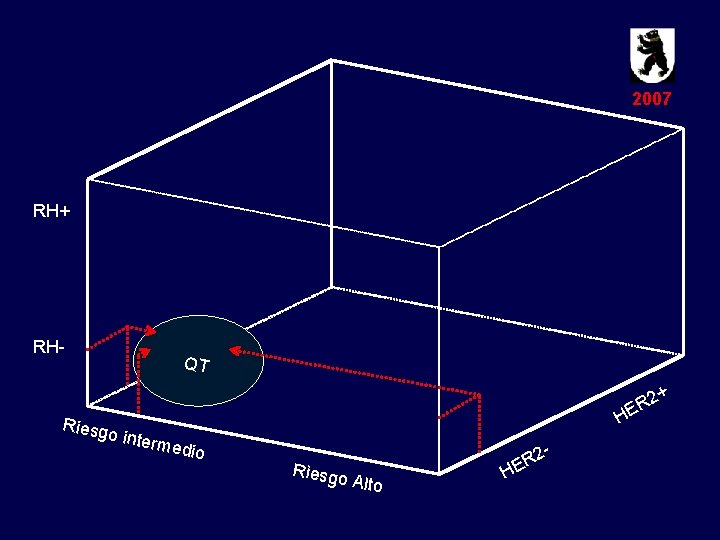
2007 RH+ RH- QT + 2 ER H Riesg o inte rmedi o Riesgo - Alto H 2 ER
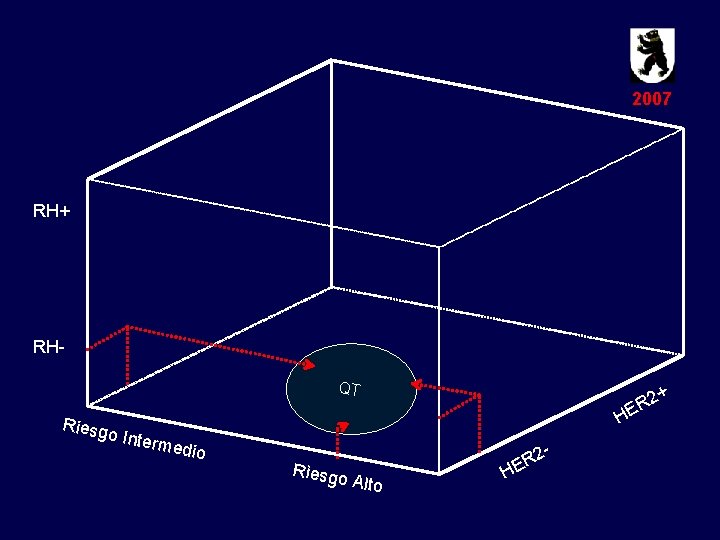
2007 RH+ RHQT + 2 ER H Riesg o Inte rmedi o Riesgo - Alto H 2 ER
2007 RH+ QT+T RH+ 2 ER H Riesg o Inte rmedi o Riesgo - Alto H 2 ER
2007 RH+ QT+T RH+ 2 ER H Riesg o Inte rmedi o Riesgo - Alto H 2 ER
2007 RH+ HT+/-Q T RH+ 2 ER H Riesg o Inte rmedi o Riesgo - Alto H 2 ER
2007 RH+ HT+Q T RH+ 2 ER H Riesg o Inte rmedi o Riesgo - Alto H 2 ER
2007 QT+T+ H T RH+ 2 ER H Riesg o Inte rmedi o Riesgo - Alto H 2 ER
2007 RH+ QT+T+H T RH+ 2 ER H Riesg o Inte rmedi o Riesgo - Alto H 2 ER
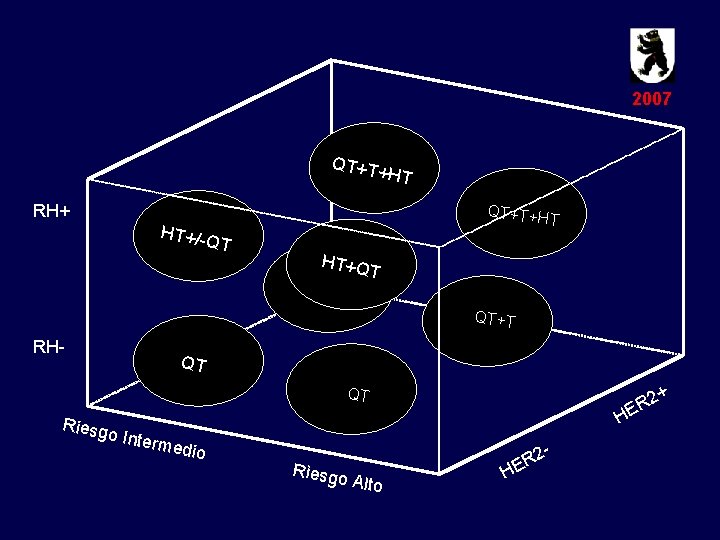
2007 QT+T+ H T RH+ QT+T+H T HT+/-Q T HT+Q FAC/CM F T QT+T RH- QT + QT 2 ER H Riesg o Inte rmedi o Riesgo - Alto H 2 ER
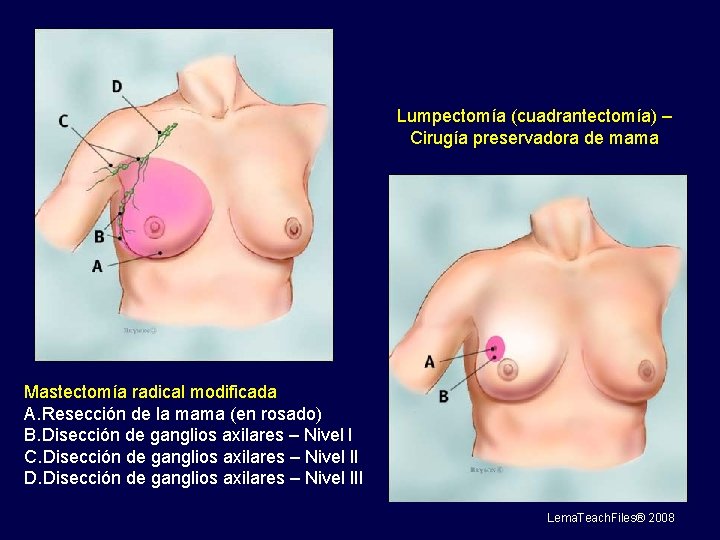
Lumpectomía (cuadrantectomía) – Cirugía preservadora de mama Mastectomía radical modificada A. Resección de la mama (en rosado) B. Disección de ganglios axilares – Nivel I C. Disección de ganglios axilares – Nivel II D. Disección de ganglios axilares – Nivel III Lema. Teach. Files® 2008
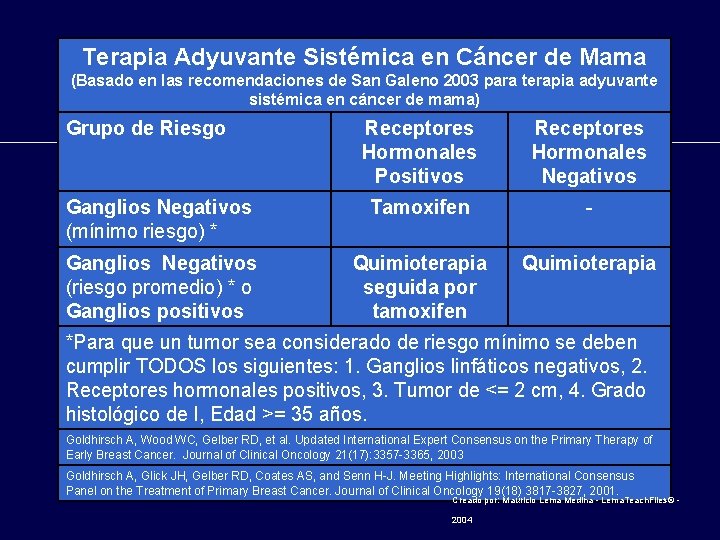
Terapia Adyuvante Sistémica en Cáncer de Mama (Basado en las recomendaciones de San Galeno 2003 para terapia adyuvante sistémica en cáncer de mama) Grupo de Riesgo Receptores Hormonales Positivos Receptores Hormonales Negativos Ganglios Negativos (mínimo riesgo) * Tamoxifen - Ganglios Negativos (riesgo promedio) * o Ganglios positivos Quimioterapia seguida por tamoxifen Quimioterapia *Para que un tumor sea considerado de riesgo mínimo se deben cumplir TODOS los siguientes: 1. Ganglios linfáticos negativos, 2. Receptores hormonales positivos, 3. Tumor de <= 2 cm, 4. Grado histológico de I, Edad >= 35 años. Goldhirsch A, Wood WC, Gelber RD, et al. Updated International Expert Consensus on the Primary Therapy of Early Breast Cancer. Journal of Clinical Oncology 21(17): 3357 -3365, 2003 Goldhirsch A, Glick JH, Gelber RD, Coates AS, and Senn H-J. Meeting Highlights: International Consensus Panel on the Treatment of Primary Breast Cancer. Journal of Clinical Oncology 19(18) 3817 -3827, 2001. Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2004
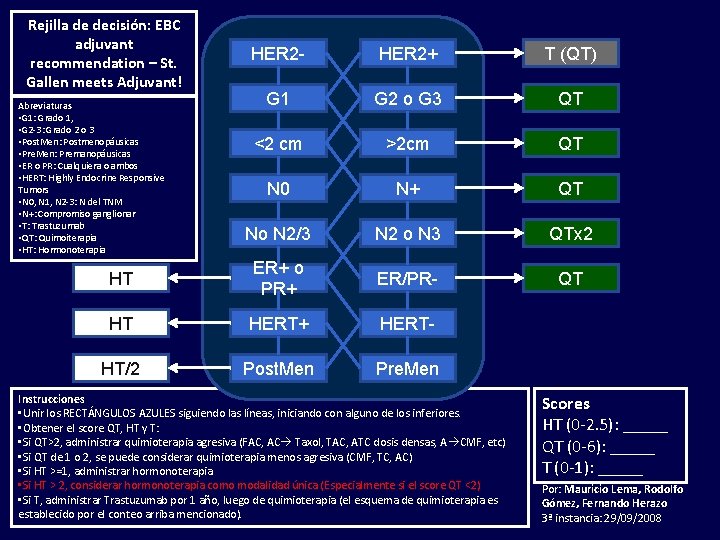
Rejilla de decisión: EBC adjuvant recommendation – St. Gallen meets Adjuvant! HER 2 - HER 2+ T (QT) G 1 G 2 o G 3 QT <2 cm >2 cm QT N 0 N+ QT No N 2/3 N 2 o N 3 QTx 2 HT ER+ o PR+ ER/PR- QT HT HERT+ HERT- HT/2 Post. Men Pre. Men Abreviaturas • G 1: Grado 1, • G 2 -3: Grado 2 o 3 • Post. Men: Postmenopáusicas • Pre. Men: Premanopáusicas • ER o PR: Cualquiera o ambos • HERT: Highly Endocrine Responsive Tumors • N 0, N 1, N 2 -3: N del TNM • N+: Compromiso ganglionar • T: Trastuzumab • QT: Quimoiterapia • HT: Hormonoterapia Instrucciones • Unir los RECTÁNGULOS AZULES siguiendo las líneas, iniciando con alguno de los inferiores. • Obtener el score QT, HT y T: • Si QT>2, administrar quimioterapia agresiva (FAC, AC Taxol, TAC, ATC dosis densas, A CMF, etc) • Si QT de 1 o 2, se puede considerar quimioterapia menos agresiva (CMF, TC, AC) • Si HT >=1, administrar hormonoterapia • Si HT > 2, considerar hormonoterapia como modalidad única (Especialmente si el score QT <2) • Si T, administrar Trastuzumab por 1 año, luego de quimioterapia (el esquema de quimioterapia es establecido por el conteo arriba mencionado). Scores HT (0 -2. 5): _____ QT (0 -6): _____ T (0 -1): _____ Por: Mauricio Lema, Rodolfo Gómez, Fernando Herazo 3ª instancia: 29/09/2008
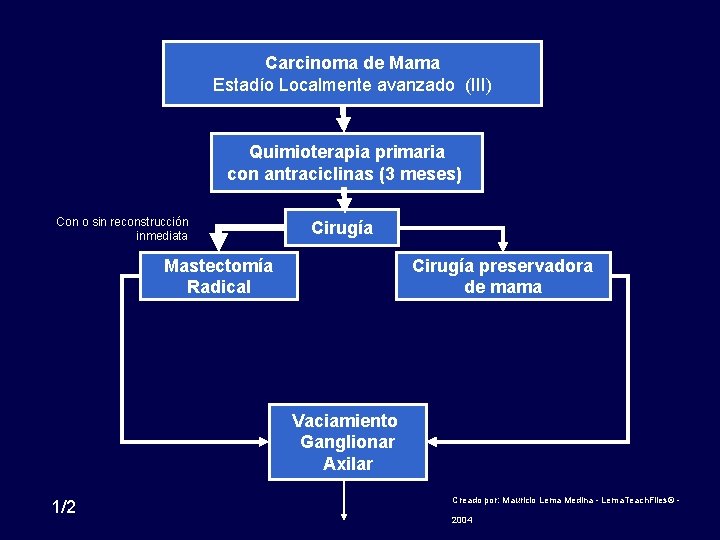
Carcinoma de Mama Estadío Localmente avanzado (III) Quimioterapia primaria con antraciclinas (3 meses) Con o sin reconstrucción inmediata Cirugía preservadora de mama Mastectomía Radical Vaciamiento Ganglionar Axilar 1/2 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2004
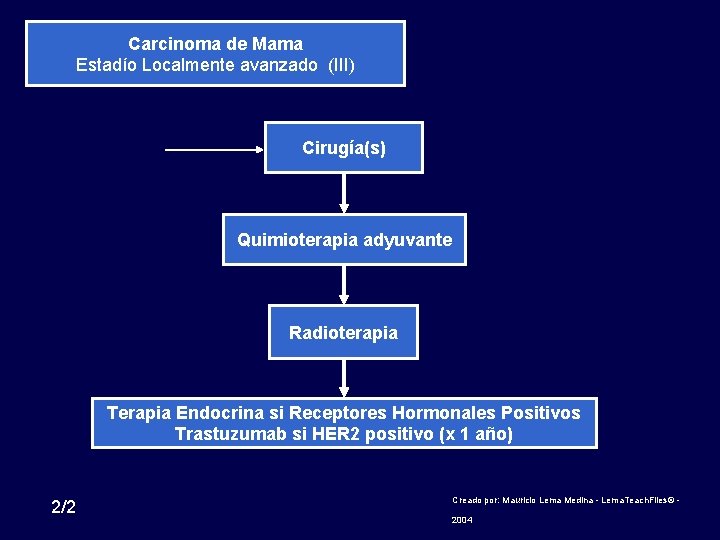
Carcinoma de Mama Estadío Localmente avanzado (III) Cirugía(s) Quimioterapia adyuvante Radioterapia Terapia Endocrina si Receptores Hormonales Positivos Trastuzumab si HER 2 positivo (x 1 año) 2/2 Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2004
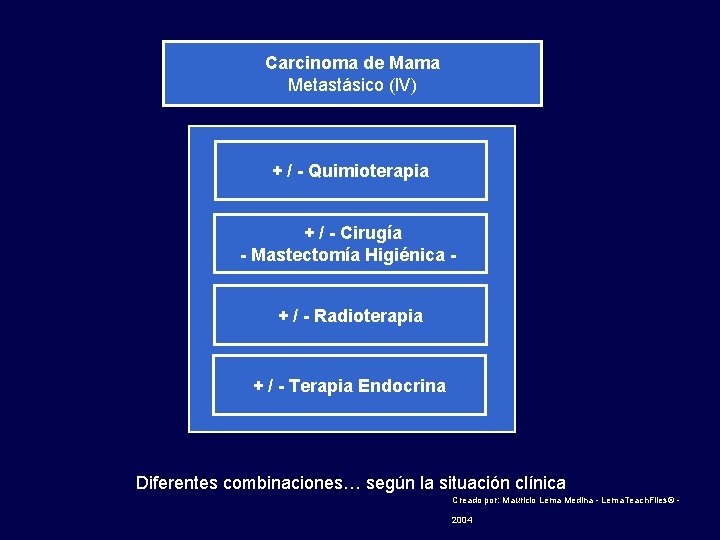
Carcinoma de Mama Metastásico (IV) + / - Quimioterapia + / - Cirugía - Mastectomía Higiénica + / - Radioterapia + / - Terapia Endocrina Diferentes combinaciones… según la situación clínica Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2004

Mecanismo de acción SERMs Receptor Estrógeno
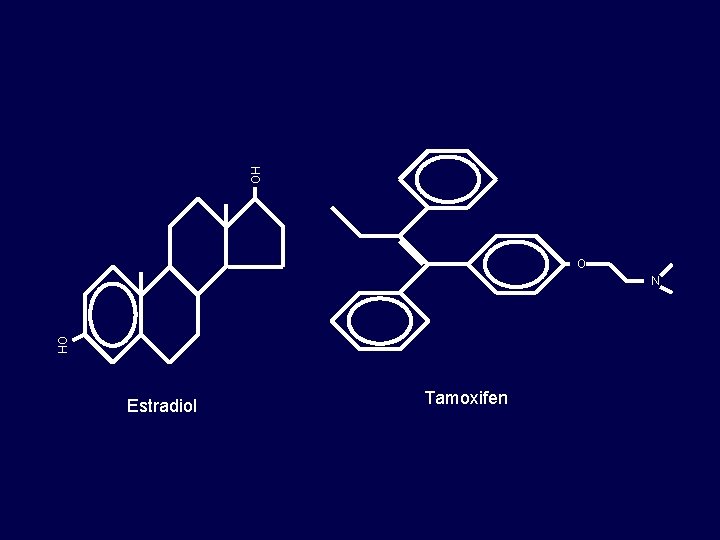
HO O N OH Estradiol Tamoxifen
OH Estradiol OH
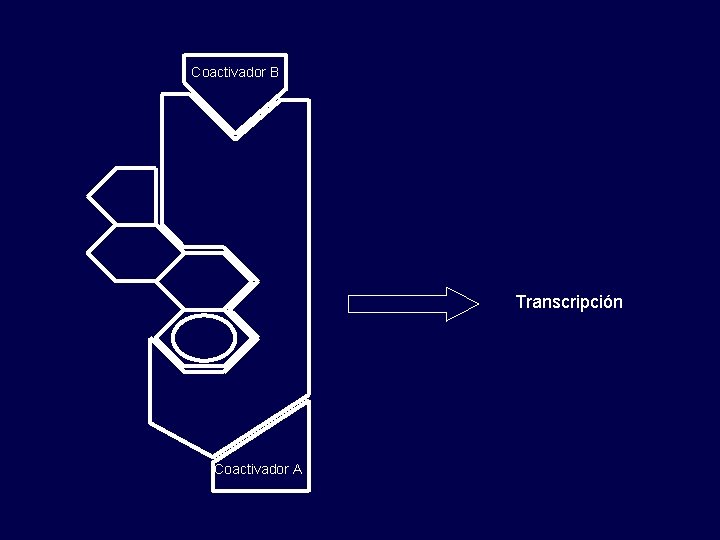
Coactivador B Transcripción Coactivador A
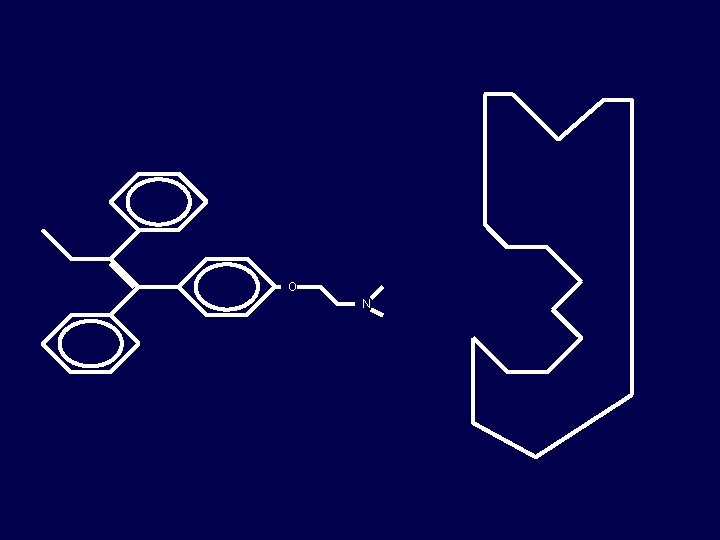
O N
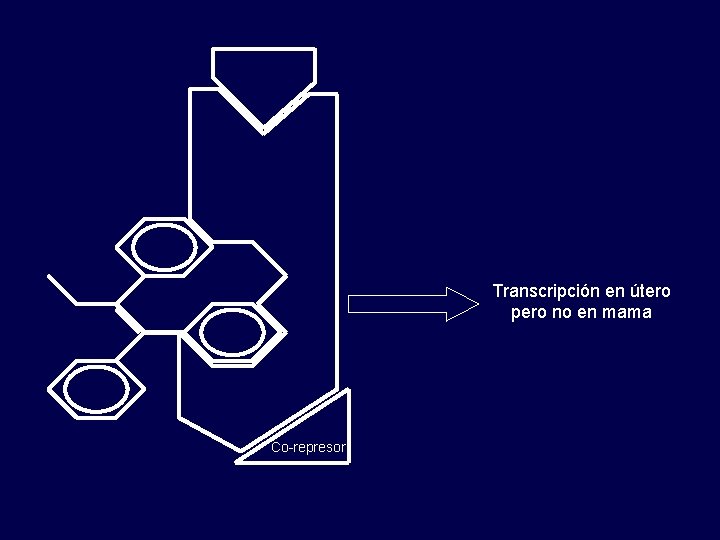
Transcripción en útero pero no en mama Co-represor
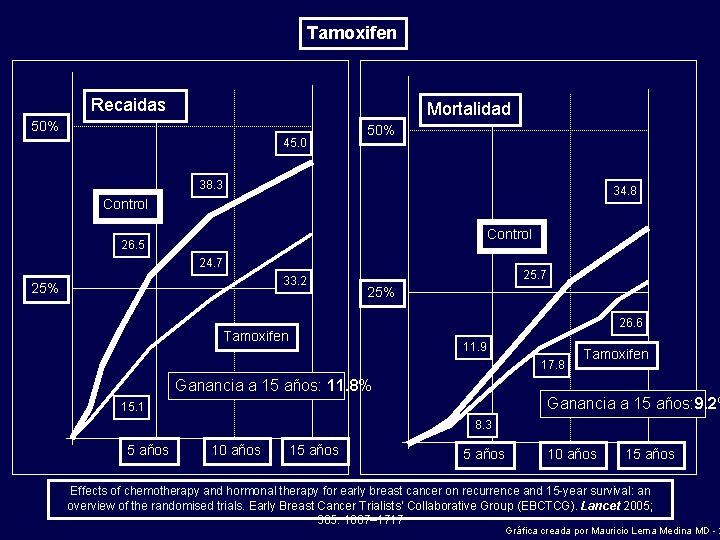
Tamoxifen Recaidas Mortalidad 50% 45. 0 50% 38. 3 34. 8 Control 26. 5 24. 7 33. 2 25% 25. 7 25% 26. 6 Tamoxifen 11. 9 17. 8 Tamoxifen Ganancia a 15 años: 11. 8% Ganancia a 15 años: 9. 2% 15. 1 8. 3 5 años 10 años 15 años Effects of chemotherapy and hormonal therapy for early breast cancer on recurrence and 15 -year survival: an overview of the randomised trials. Early Breast Cancer Trialists’ Collaborative Group (EBCTCG). Lancet 2005; 365: 1687– 1717 Gráfica creada por Mauricio Lema Medina MD - 2

Tamoxifen • Efectos adversos – Síntomas vasomotores (Calores) – Ganancia de peso – Hígado graso – Cáncer de endometrio – Trombosis venosa profunda

Quimioterapia
Combinación Creado por: Mauricio Lema Medina - Lema. Teach. Files© -
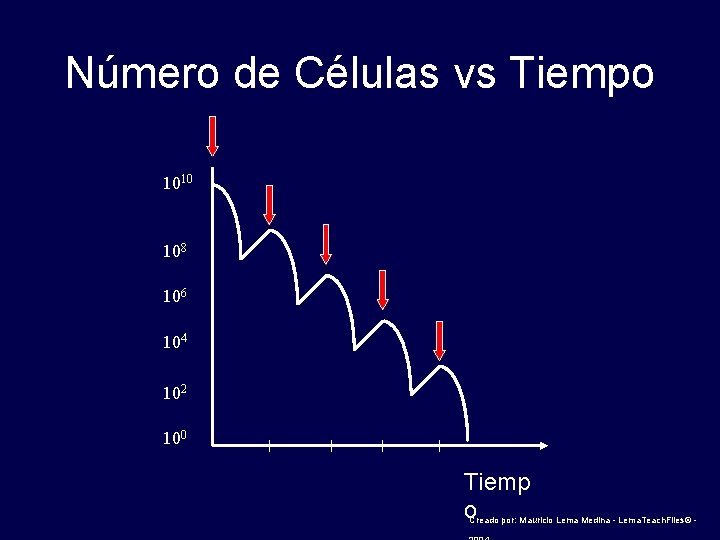
Número de Células vs Tiempo 1010 108 106 104 102 100 Tiemp o Creado por: Mauricio Lema Medina - Lema. Teach. Files© -
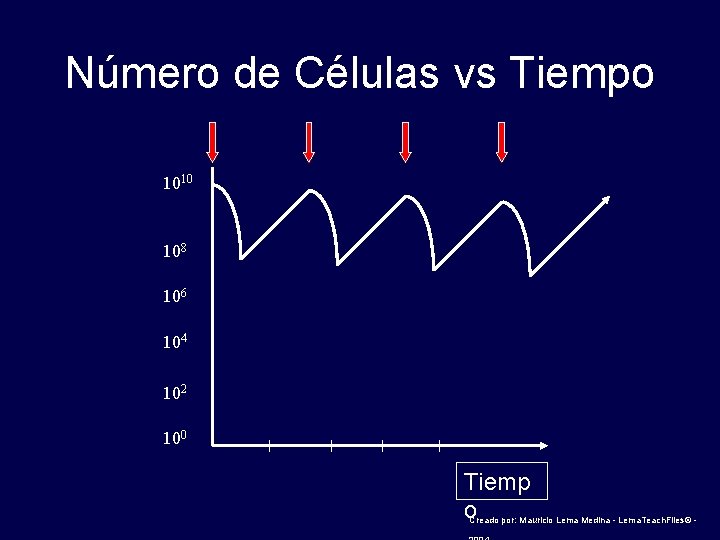
Número de Células vs Tiempo 1010 108 106 104 102 100 Tiemp o Creado por: Mauricio Lema Medina - Lema. Teach. Files© -
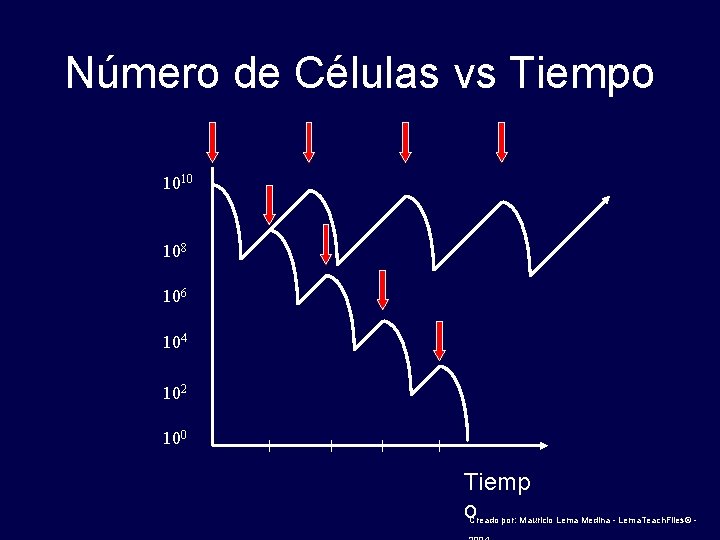
Número de Células vs Tiempo 1010 108 106 104 102 100 Tiemp o Creado por: Mauricio Lema Medina - Lema. Teach. Files© -
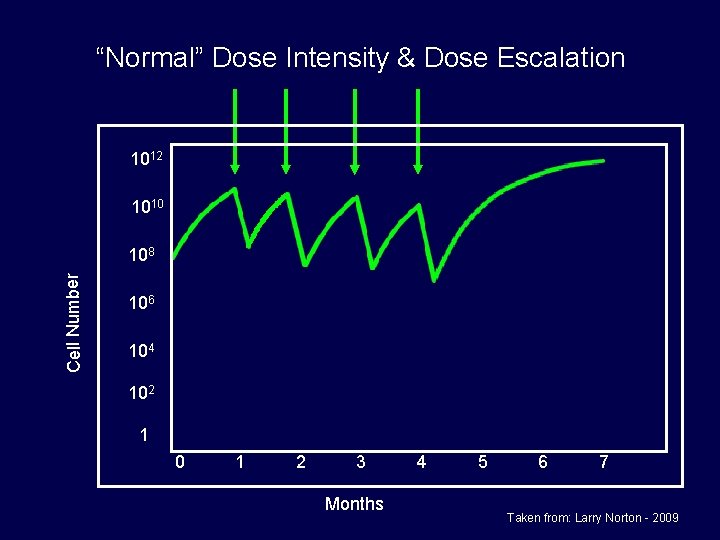
“Normal” Dose Intensity & Dose Escalation 1012 1010 Cell Number 108 106 104 102 1 0 1 2 3 Months 4 5 6 7 Taken from: Larry Norton - 2009
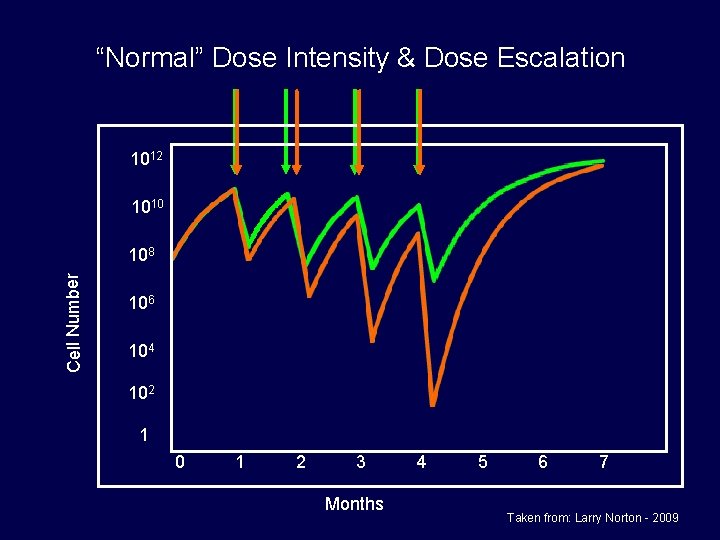
“Normal” Dose Intensity & Dose Escalation 1012 1010 Cell Number 108 106 104 102 1 0 1 2 3 Months 4 5 6 7 Taken from: Larry Norton - 2009
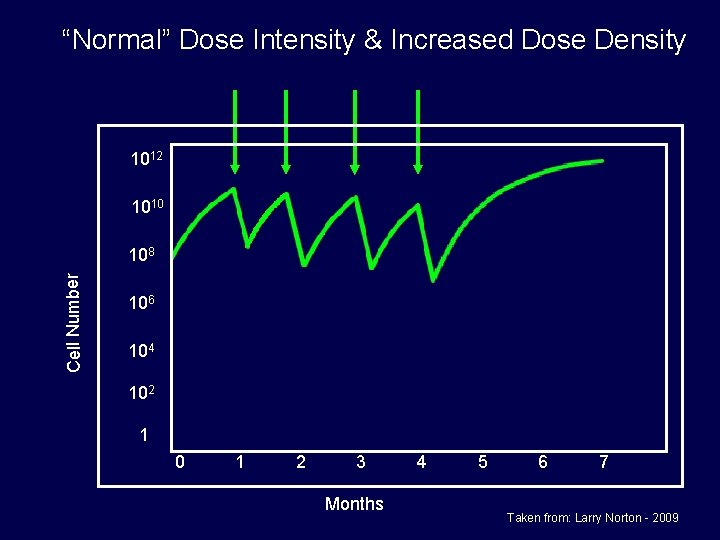
“Normal” Dose Intensity & Increased Dose Density 1012 1010 Cell Number 108 106 104 102 1 0 1 2 3 Months 4 5 6 7 Taken from: Larry Norton - 2009
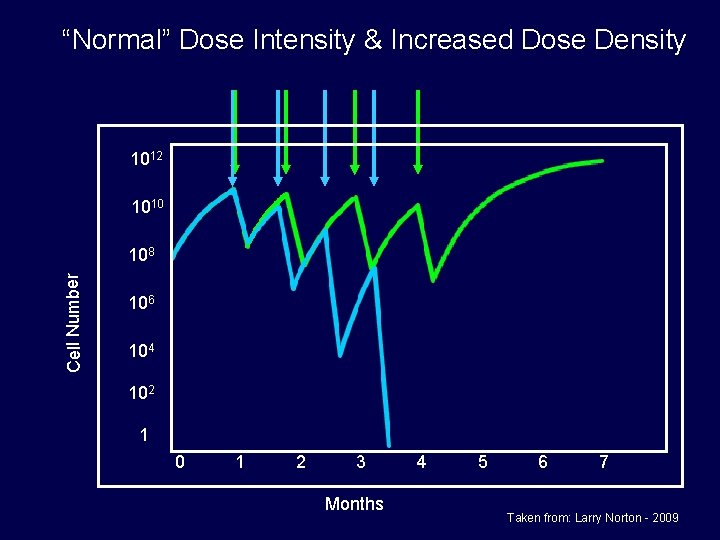
“Normal” Dose Intensity & Increased Dose Density 1012 1010 Cell Number 108 106 104 102 1 0 1 2 3 Months 4 5 6 7 Taken from: Larry Norton - 2009
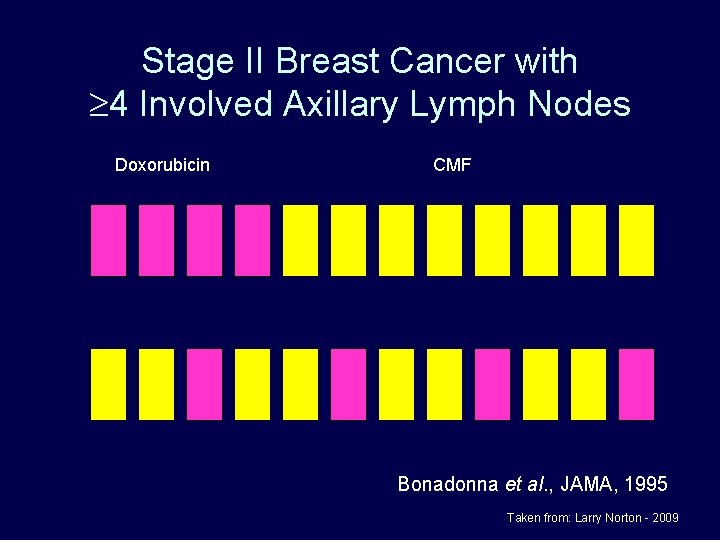
Stage II Breast Cancer with 4 Involved Axillary Lymph Nodes Doxorubicin CMF Bonadonna et al. , JAMA, 1995 Taken from: Larry Norton - 2009
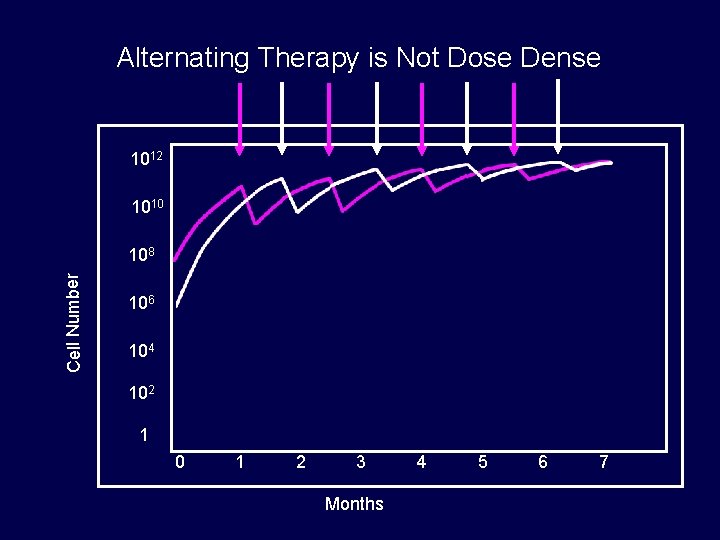
Alternating Therapy is Not Dose Dense 1012 1010 Cell Number 108 106 104 102 1 0 1 2 3 Months 4 5 6 7
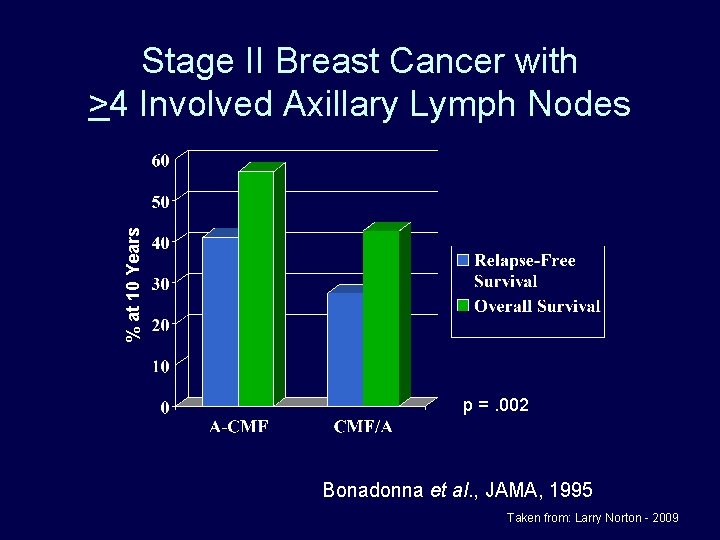
% at 10 Years Stage II Breast Cancer with >4 Involved Axillary Lymph Nodes p =. 002 Bonadonna et al. , JAMA, 1995 Taken from: Larry Norton - 2009
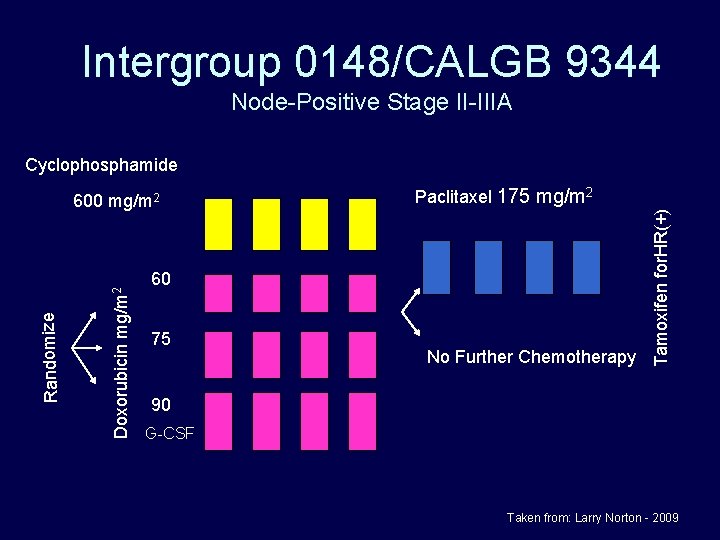
Intergroup 0148/CALGB 9344 Node-Positive Stage II-IIIA Cyclophosphamide Paclitaxel 175 mg/m 2 60 75 No Further Chemotherapy Tamoxifen for. HR(+) Doxorubicin mg/m 2 Randomize 600 mg/m 2 90 G-CSF Taken from: Larry Norton - 2009
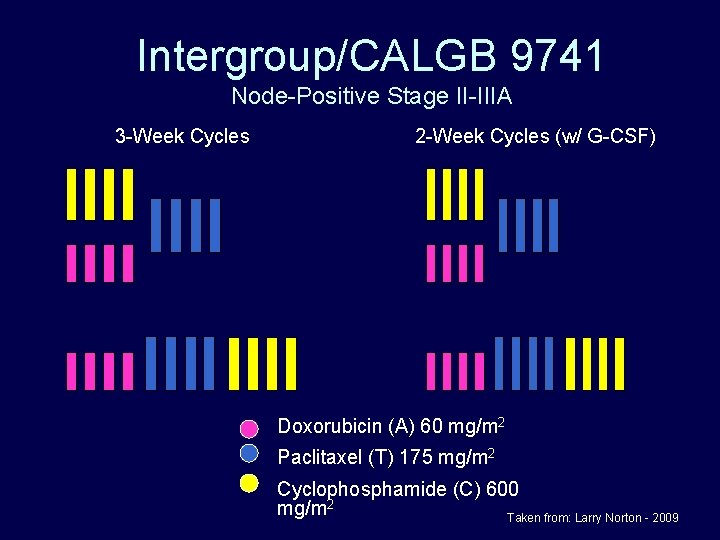
Intergroup/CALGB 9741 Node-Positive Stage II-IIIA 3 -Week Cycles 2 -Week Cycles (w/ G-CSF) Doxorubicin (A) 60 mg/m 2 Paclitaxel (T) 175 mg/m 2 Cyclophosphamide (C) 600 mg/m 2 Taken from: Larry Norton - 2009
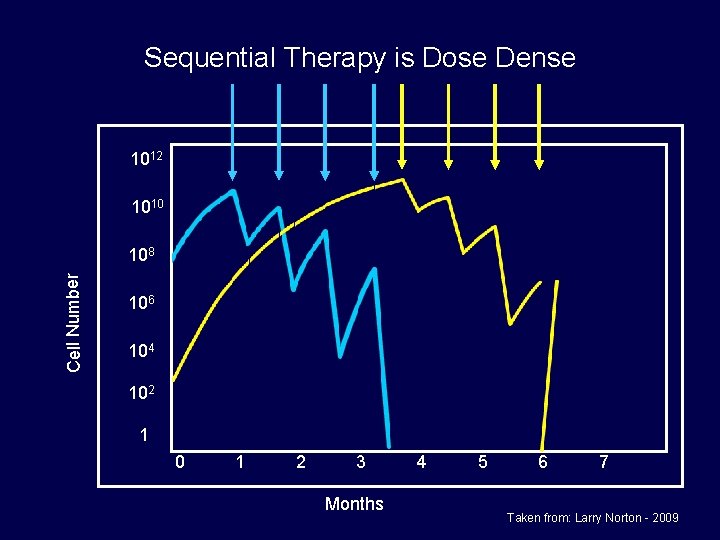
Sequential Therapy is Dose Dense 1012 1010 Cell Number 108 106 104 102 1 0 1 2 3 Months 4 5 6 7 Taken from: Larry Norton - 2009
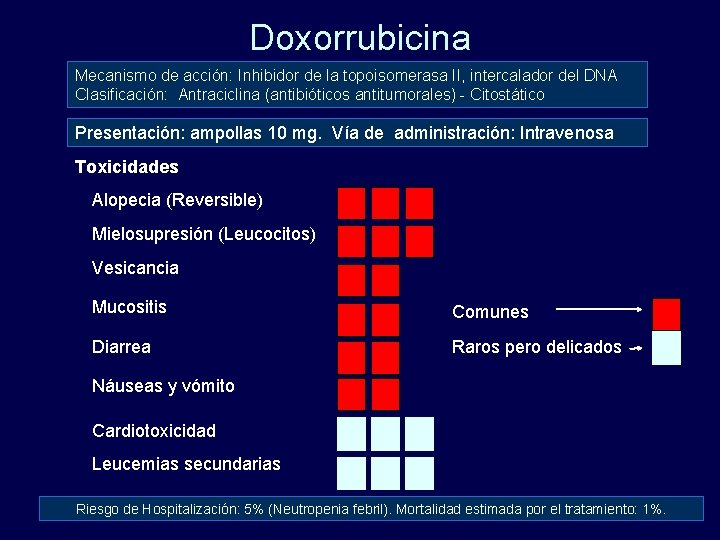
Doxorrubicina Mecanismo de acción: Inhibidor de la topoisomerasa II, intercalador del DNA Clasificación: Antraciclina (antibióticos antitumorales) - Citostático Presentación: ampollas 10 mg. Vía de administración: Intravenosa Toxicidades Alopecia (Reversible) Mielosupresión (Leucocitos) Vesicancia Mucositis Comunes Diarrea Raros pero delicados Náuseas y vómito Cardiotoxicidad Leucemias secundarias Riesgo de Hospitalización: 5% (Neutropenia febril). Mortalidad estimada por el tratamiento: 1%.

Ciclofosfamida Mecanismo de acción: Alquilante Clasificación: Alquilanate - Mostaza nitrogenada - Citostático Presentación: ampollas 1000 mg, Tabletas 50 mg. Vía de administración: Intravenosa, oral Toxicidades Mielosupresión (Leucocitos) Inmunosupresión Amenorrea Cistitis hemorrágica Comunes Náuseas y vómito Raros pero delicados Alopecia Cardiotoxicidad Leucemias secundarias Riesgo de Hospitalización: 1% (Neutropenia febril). Mortalidad estimada por el tratamiento: <1%.

Paclitaxel Mecanismo de acción: Inhibe la mitosis – estabilizan microtúbulos Clasificación: Taxano - Citostático Presentación: ampollas 30 mg. Vía de administración: Intravenosa Toxicidades Alopecia (Reversible) Neuropatía periférica Mielosupresión Mucositis Comunes Diarrea Raros pero delicados Náuseas y vómito Cardiotoxicidad Reacciones infusionales Riesgo de Hospitalización: 1% (Neutropenia febril). Mortalidad estimada por el tratamiento: <1%.
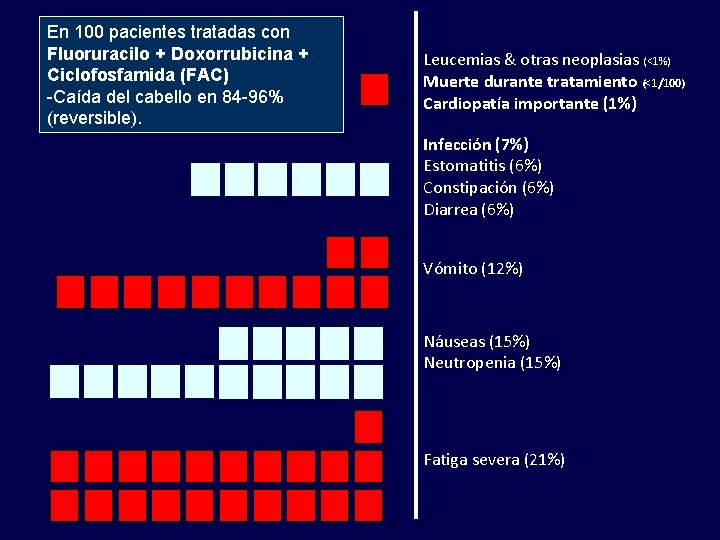
En 100 pacientes tratadas con Fluoruracilo + Doxorrubicina + Ciclofosfamida (FAC) -Caída del cabello en 84 -96% (reversible). Leucemias & otras neoplasias (<1%) Muerte durante tratamiento (<1/100) Cardiopatía importante (1%) Infección (7%) Estomatitis (6%) Constipación (6%) Diarrea (6%) Vómito (12%) Náuseas (15%) Neutropenia (15%) Fatiga severa (21%)
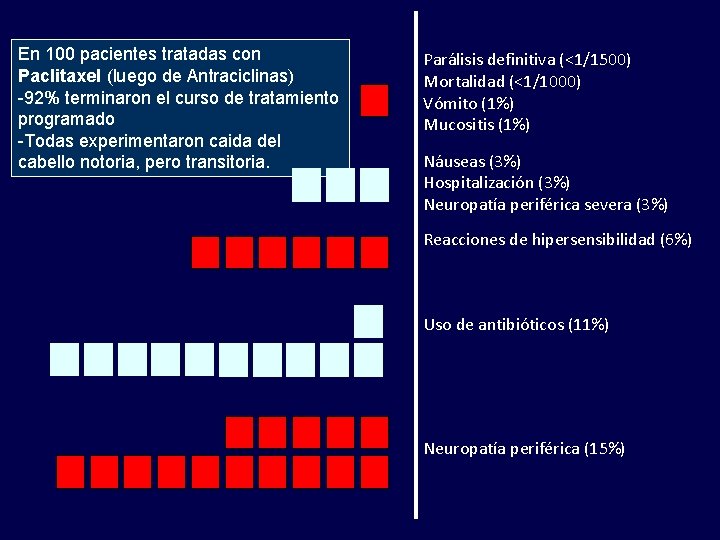
En 100 pacientes tratadas con Paclitaxel (luego de Antraciclinas) -92% terminaron el curso de tratamiento programado -Todas experimentaron caida del cabello notoria, pero transitoria. Parálisis definitiva (<1/1500) Mortalidad (<1/1000) Vómito (1%) Mucositis (1%) Náuseas (3%) Hospitalización (3%) Neuropatía periférica severa (3%) Reacciones de hipersensibilidad (6%) Uso de antibióticos (11%) Neuropatía periférica (15%)
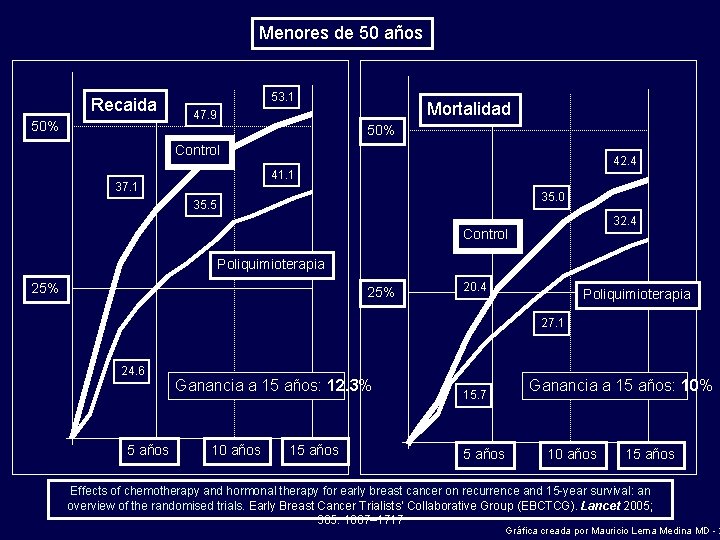
Menores de 50 años Recaida 50% 53. 1 Mortalidad 47. 9 50% Control 42. 4 41. 1 37. 1 35. 0 35. 5 32. 4 Control Poliquimioterapia 25% 20. 4 Poliquimioterapia 27. 1 24. 6 5 años Ganancia a 15 años: 12. 3% 10 años 15 años Ganancia a 15 años: 10% 15. 7 5 años 10 años 15 años Effects of chemotherapy and hormonal therapy for early breast cancer on recurrence and 15 -year survival: an overview of the randomised trials. Early Breast Cancer Trialists’ Collaborative Group (EBCTCG). Lancet 2005; 365: 1687– 1717 Gráfica creada por Mauricio Lema Medina MD - 2
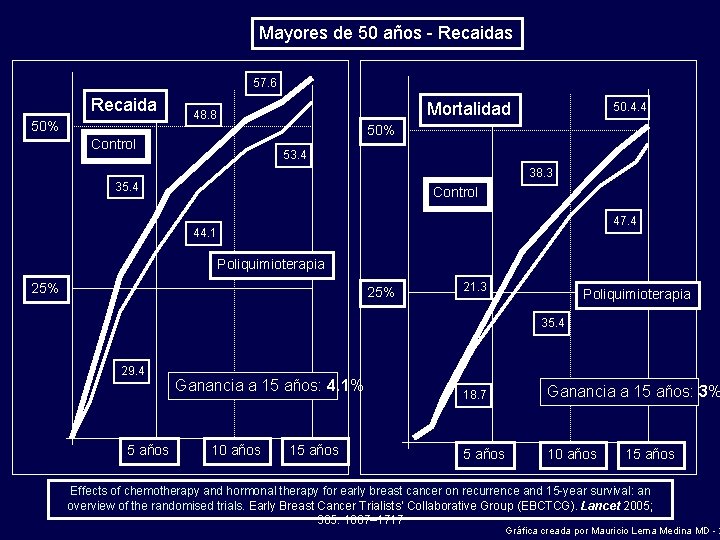
Mayores de 50 años - Recaidas 57. 6 Recaida 50% Mortalidad 48. 8 50. 4. 4 50% Control 53. 4 38. 3 35. 4 Control 47. 4 44. 1 Poliquimioterapia 25% 21. 3 Poliquimioterapia 35. 4 29. 4 5 años Ganancia a 15 años: 4. 1% 10 años 15 años 18. 7 Ganancia a 15 años: 3% 5 años 10 años 15 años Effects of chemotherapy and hormonal therapy for early breast cancer on recurrence and 15 -year survival: an overview of the randomised trials. Early Breast Cancer Trialists’ Collaborative Group (EBCTCG). Lancet 2005; 365: 1687– 1717 Gráfica creada por Mauricio Lema Medina MD - 2
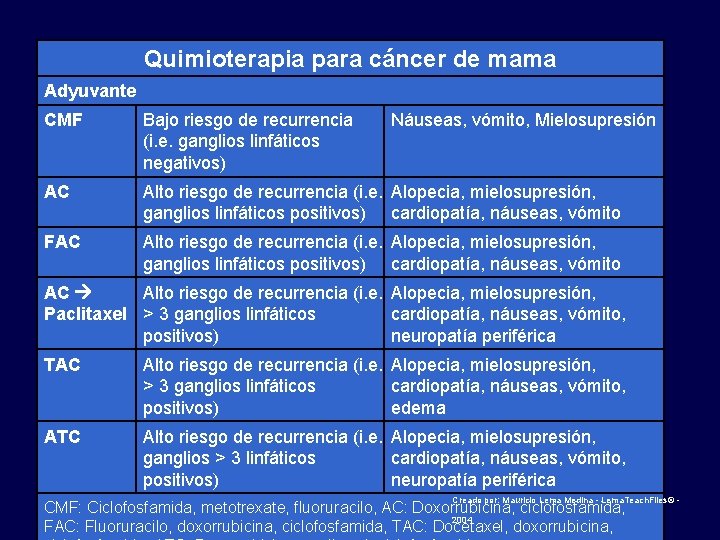
Quimioterapia para cáncer de mama Adyuvante CMF Bajo riesgo de recurrencia (i. e. ganglios linfáticos negativos) Náuseas, vómito, Mielosupresión AC Alto riesgo de recurrencia (i. e. Alopecia, mielosupresión, ganglios linfáticos positivos) cardiopatía, náuseas, vómito FAC Alto riesgo de recurrencia (i. e. Alopecia, mielosupresión, ganglios linfáticos positivos) cardiopatía, náuseas, vómito AC Alto riesgo de recurrencia (i. e. Alopecia, mielosupresión, Paclitaxel > 3 ganglios linfáticos cardiopatía, náuseas, vómito, positivos) neuropatía periférica TAC Alto riesgo de recurrencia (i. e. Alopecia, mielosupresión, > 3 ganglios linfáticos cardiopatía, náuseas, vómito, positivos) edema ATC Alto riesgo de recurrencia (i. e. Alopecia, mielosupresión, ganglios > 3 linfáticos cardiopatía, náuseas, vómito, positivos) neuropatía periférica Creado por: Mauricio Lema Medina - Lema. Teach. Files© - CMF: Ciclofosfamida, metotrexate, fluoruracilo, AC: Doxorrubicina, ciclofosfamida, 2004 FAC: Fluoruracilo, doxorrubicina, ciclofosfamida, TAC: Docetaxel, doxorrubicina,
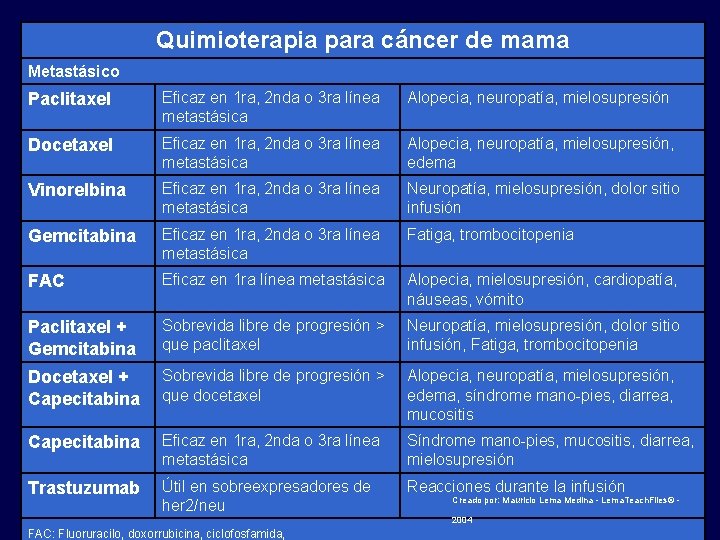
Quimioterapia para cáncer de mama Metastásico Paclitaxel Eficaz en 1 ra, 2 nda o 3 ra línea metastásica Alopecia, neuropatía, mielosupresión Docetaxel Eficaz en 1 ra, 2 nda o 3 ra línea metastásica Alopecia, neuropatía, mielosupresión, edema Vinorelbina Eficaz en 1 ra, 2 nda o 3 ra línea metastásica Neuropatía, mielosupresión, dolor sitio infusión Gemcitabina Eficaz en 1 ra, 2 nda o 3 ra línea metastásica Fatiga, trombocitopenia FAC Eficaz en 1 ra línea metastásica Alopecia, mielosupresión, cardiopatía, náuseas, vómito Paclitaxel + Gemcitabina Sobrevida libre de progresión > que paclitaxel Neuropatía, mielosupresión, dolor sitio infusión, Fatiga, trombocitopenia Docetaxel + Capecitabina Sobrevida libre de progresión > que docetaxel Alopecia, neuropatía, mielosupresión, edema, síndrome mano-pies, diarrea, mucositis Capecitabina Eficaz en 1 ra, 2 nda o 3 ra línea metastásica Síndrome mano-pies, mucositis, diarrea, mielosupresión Trastuzumab Útil en sobreexpresadores de her 2/neu Reacciones durante la infusión FAC: Fluoruracilo, doxorrubicina, ciclofosfamida, Creado por: Mauricio Lema Medina - Lema. Teach. Files© - 2004

Carcinoma de ovario
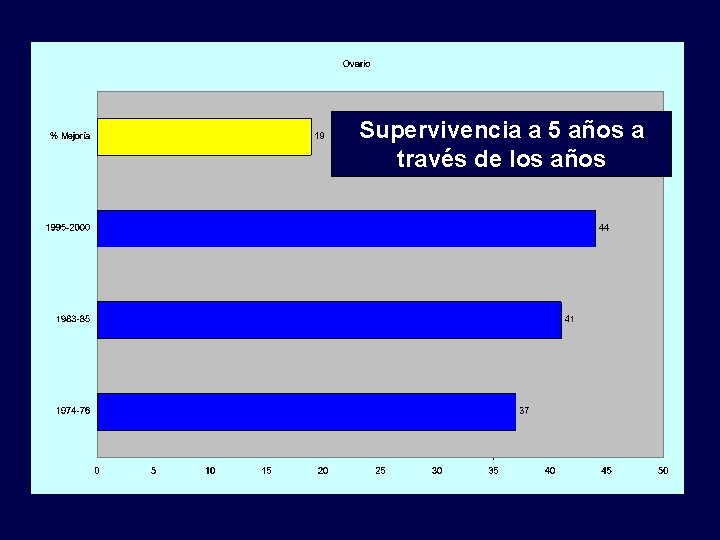
Supervivencia a 5 años a través de los años

Carcinoma de ovario • Epidemiología en Colombia – Incidencia: 6. 8/100. 000 – Mortalidad: 3. 5/100. 000. – 90% son carcinomas. – 10% se dividen en: • Tumores germinales • Tumores estromales.

Carcinoma de ovario • Factores de riesgo – Muchas hipótesis pero de importancia práctica limitada • • • Baja paridad, Infertilidad, Uso de inductores de ovulación, Estrógenos, Historia familiar – BRCA 1 – BRCA 2 – HNPCC.

Carcinoma de ovario • Sospecha diagnóstica – Usualmente se diagnostica en estadíos tardíos. – Los síntomas tienden a ser inespecíficos al principio: • dolor abdominal difuso. – Posteriormente pueden haber síntomas más específicos por: • • Compresión vesical, Compresión rectal, Masa pélvica o Distensión abdominal.

Carcinoma de ovario • Diagnóstico y estadificación – Masa evaluada por examen físico o lesión compleja en anexos por ecografía. – Se requiere de CIRUGÍA (laparotomía exploradora) para confirmar el diagnóstico. – Se recomienda medir el Ca 125 • Elevado en 80% con cárcinoma de ovario. – En menores de 30 años se recomienda la medición • Beta-h. CG cuantitativa y AFP (Tumores germinales) – El uso de TAC o RM contrastado de abdomen y pelvis antes de la cirugía cuando el tumor es aparentemente localizado no parece agregar mucho al estadiaje

Carcinoma de ovario • Patología – Adenocarcinoma (90%): • • • Seroso, Endometrioide, Brenner (urotelial), Mucinoso Células claras. – Los carcinomas de histología mucinosa y de células claras parecen tener un pronóstico desfavorable. • El patólogo también debe informar el grado de diferenciación: – I para los bien diferenciados y – III para los pobremente diferenciados. – La sobrevida mediana a los 5 años para Grados i, II y III es 88%, 58% y 27%, respectivamente.

Carcinoma de ovario • Patrones de diseminación – – • Ovario contralateral, Pelvis, Peritoneo, Hígado, Estadificación quirúrgica – Laparotomía exploradora con resección con criterio oncológico: Incisión vertical, Múltiples lavados citológicos, Resección de tumor intacto, Exploración abdominal total, Resección de ovarios, trompas de falopio y útero, Omentectomía, Muestreo de ganglios linfáticos retroperitoneales, Biopsias peritoneales aleatorias incluyendo el diafragma. En pacientes seleccionadas con estadío IA y con fertilidad insatisfecha se puede considerar preservar el útero, ovario y trompa contralateral. La calidad de la citorreducción es crítica para la sobrevida. Se considera citorreducción óptima cuando hay menos de 1 cc de tumor residual luego de la cirugía.

Carcinoma de ovario Estadificación de la FIGO (Federación Internacional de Ginecología y Obstetricia) – I: Limitado a los ovarios: • IA limitado a um ovario, no ascitis, no ruptura de la cápsula, no tumor en las superficies externas. • IB: Igual que el anterior pero compromiso de ambos ovarios. • IC: Tumor limitado a uno o 2 ovarios com alguno: compromiso de la superficie, cápsula rota, ascitis tumoral, lavados peritoneales positivos. – II: Confinado a los ovarios y la pelvis: • IIA: Metástasis a los ovarios o a las trompas de falopio. • IIB: Extensión a otros órganos pélvicos. • IIC: Confinado a la pelvis con alguno de los siguientes: compromiso de la superficie, cápsula rota, ascitis tumoral, lavados peritoneales positivos. – III: Tumor con implantes peritoneales documentados, compromiso superficial del hígado, compromiso de ganglios retroperitoneales o inguinales, compromiso del omento o intestino delgado en la pelvis verdadera. • IIIA: Tumor macroscópicamente confinado a la pelvis, con ganglios retroperitoneales negativos y con compromiso MICROSCÓPICO del peritoneo. • IIIB: Igual que el IIIA pero con implantes peritoneales ninguno mayor de 2 cm de diámetro (ganglios retroperitoneales negativos). • IIIC: Implantes peritoneales mayores de 2 cm, compromiso de ganglios retroperitoneales o inguinales. – IV: Con metástasis a otros sitios: • Metástasis no superficiales al hígado, derrame pleural citológicamente confirmado, metástasis a otros órganos.

Carcinoma de ovario • Estadío Temprano de bajo riesgo: • Estadío IA o IB con histología que no incluya células claras, grado histológico I o II. • Estadío Temprano de alto riesgo: • Estadío II, estadío IC o cualquier estadío I con histología de células claras o grado III. • Avanzado: • Estadío III y IV. • Metastásico: • Estadío IV.

Carcinoma de ovario Sobrevida a 5 años por estadío quirúrgico • Estadío IA o IB grado I o II: 90%, • Estadío I de alto riesgo (IC o grado III) y estadío II: 80%, • Estadío III: – 30 -50% si hay citorreducción óptima. – Se disminuye a 10% si no hay citorreducción óptima. – Como agregado el Estadío III tiene supervivencia de 15 -20%, • Estadío IV: 1 -5%
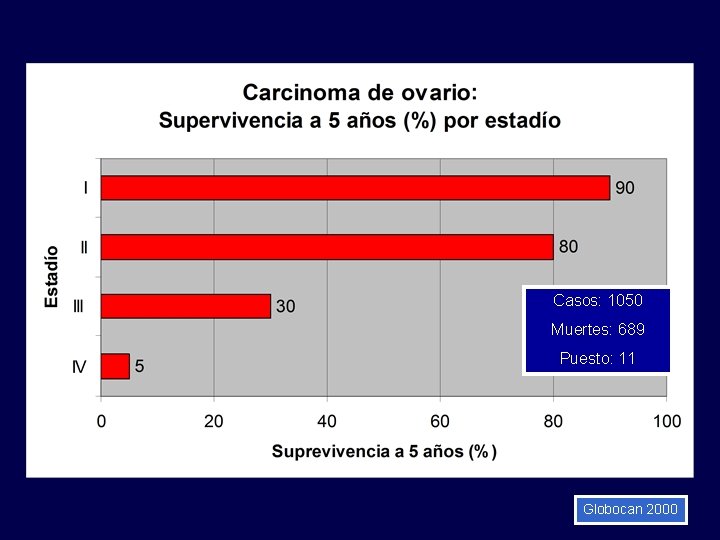
Casos: 1050 Muertes: 689 Puesto: 11 Globocan 2000

Carcinoma de ovario • • Estadío a la presentación Estadío I: 26%, Estadío II: 15%, Estadío III: 42%, Estadío IV: 17%

Tratamiento

Carcinoma de ovario • Estadío Temprano de bajo riesgo Las pacientes con carcinomas de ovario estadío IA o IB con tumores grado I o II no se benefician de terapia adyuvante (tratamiento quirúrgico exclusivo es la recomendación). • Estadío Temprano de alto riesgo La quimioterapia adyuvante basada en platino ha demostrado aumentar la sobrevida a 5 años en pacientes con carcinoma de ovario estadío temprano con factores de alto riesgo (de 7682%). Trimbos JB, Parmar M, Vergote I, et al. International Collaborative Ovarian Neoplasm Trial 1. J Natl Cancer Inst 2003; 95: 105).

Carcinoma de ovario • Estadíos Avanzado CITORREDUCCIÓN ÓPTIMA OBTENIDA: La citorreducción máxima incrementa la sobrevida mediana de 17 a 39 meses. Terapia sistémica adyuvante: La quimioterapia adyuvante con cisplatino o carboplatino aumenta la sobrevida. La combinación de platino con paclitaxel aumenta la supervivencia en pacientes con tumores avanzados o con citorreducción subóptima al compararlos con cisplatino + ciclofosfamida con una supervivencia mediana 38 meses vs 24 meses, respectivamente. Mc. Guire WP, Hoskins WJ, Brady MF, et al. N Engl J Med 1996; 334: 1 La cirugía de segunda mirada (laparotomía exploradora después de quimioterapia eficaz en paciente sin evidencia clínica, química o radiológica de enfermedad) no se recomienda pues no hay evidencia de que aumenta la sobrevida.

Carcinoma de ovario • CITORREDUCCIÓN ÓPTIMA NO OBTENIDA: Quimioterapia neoadyuvante con carboplatino + paclitaxel x 3 ciclos seguida por Cirugía denominada citorreducción de intervalo o secundaria. La citorreducción de intervalo incrementa la sobrevida mediana en aproximadamente en 6 meses pero no es tan eficaz, sin embargo como la citorreducción inicial van der Burg ME, van Lent M, Buyse M, et al. N Engl J Med 1995; 332: 629 • CITORREDUCCIÓN ÓPTIMA NO OBTENIBLE: Se recomienda quimioterapia con carboplatino + paclitaxel con intención paliativa.

Carcinoma de ovario Enfermedad Recurrente Para pacientes que recaen luego de un intervalo > de 12 meses después de la última dosis de platino se consideran sensibles a platino. Estas pacientes tiene una probabilidad de respuesta a la reexposición a platino del 30 -60%. El tratamiento combinado con paclitaxel y platino parece incrementar la supervivencia al compararlo con platino monoagente Parmar MK, Ledermann JA, Colombo N et al. Paclitaxel plus platinum-based chemotherapy versus conventional platinumbased chemotherapy in women with relapsed ovarian cancer: the ICON 4/AGO-OVAR-2. 2 trial. Lancet 2003; 361: 2099. 2106 Las pacientes con intervalos de 6 -12 meses son potencialmente sensibles al platino y tienen una probabilidad de respuesta del 15 -30% al platino.

Carboplatino Mecanismo de acción: Similar a los alquilantes Clasificación: Platino - Citostático Presentación: ampollas 450 mg. Vía de administración: Intravenosa Toxicidades Mielosupresión (Trombocitopenia) Náuseas y vómito Nefropatía Transtornos electrolíticos Comunes Raros pero delicados Hipersensibilidad Cardiotoxicidad Embolismo pulmonar, TTP Riesgo de Hospitalización: 2% (Neutropenia febril). Mortalidad estimada por el tratamiento: 1%.

Carcinoma de ovario • Seguimiento post tratamiento: – Evaluación cada 12 semanas con Ca 125. – Imágenes (ecografía o TAC abdomino pélvico) cada 26 semanas por 2 años – Posteriormente se duplican los intervalos respectivos hasta los 5 años.
- Slides: 148