CASO CLNICO DOENAS EXANTEMTICAS NA INFANCIA Coordenao Dra

























































- Slides: 69

CASO CLÍNICO DOENÇAS EXANTEMÁTICAS NA INFANCIA Coordenação: Dra. Carmen Lívia Professor Orientador: Carmen Lívia Internato de Pediatria Apresentação: Daniela Vinhaes, Bruna C. M. Guimarães e Natália Gontijo Faculdade de Medicina da Universidade Católica de Brasília, 29 de março de 2017 www. paulomargotto. com. br

ID: ILSS, 4 anos, sexo feminino, natural da Cidade Ocidental-GO, procedente de Ceilândia-DF. Mãe: MAJ, 19 anos, vende pano de prato pintado. Pai: WAS, 20 anos, autônomo (biscateiro). QP: “está com bolinhas pelo corpo há 3 dias”

HDA: Pais relatam que há cerca de 03 dias, a criança iniciou com febre baixa e o aparecimento de bolinhas de água pelo corpo, acompanhada de prurido. Elas começaram no rosto e tronco e depois se espalharam para a genitália, pernas e braços. De ontem para hoje a febre aumentou, acompanhada de tosse úmida, e notaram que algumas lesões da coxa direita estavam muito avermelhadas e com secreção amarelada. Pais referem casos semelhantes na Creche que a criança fica durante o dia. o

Antecedentes gestacionais/parto/neonatal Paciente é a 1º filha. G 2 P 2 A 0, 6 consultas pré-natais com sorologias e urocultura negativas. Criança nascida de parto cesariana por bolsa rota, Capurro: 37 semanas, nasceu bem, chorou logo, teve icterícia neonatal e necessitou de fototerapia por dois dias, sendo liberada para casa, Apgar: 8/9, Peso=2, 4 kg, Estatura=46 cm, PC=32 cm; Amamentou exclusivamente no seio materno até seis meses de idade, e parou de mamar com dois anos.

Crescimento e desenvolvimento neuropsicomotor normais. Creche: fica em creche publica desde os dois anos de idade; Alimentação: na creche é orientada por nutricionista, e em casa segue o cardápio familiar; Cartão vacinal: BCG ao nascer, não tomou varicela; Nega internações, cirurgias, acidentes; Nega alergias medicamentosa ou alimentar; GECA por duas vezes e um episódio de OMA depois que foi para a Creche.

Antecedentes familiares Pais: saudáveis Irmã de um ano saudável Antecedentes socioeconômicos Os pais e os dois filhos moram no mesmo quintal que os avós, em uma casa de madeira com dois cômodos, um cozinha e uma banheiro fora de casa, água de poço, filtro de barro, rede de esgotos e luz elétrica presentes. Renda familiar mensal muito flutuante, depende do que o pai consegue e do que a mãe vende, em torno de R$ 1. 200, 00.

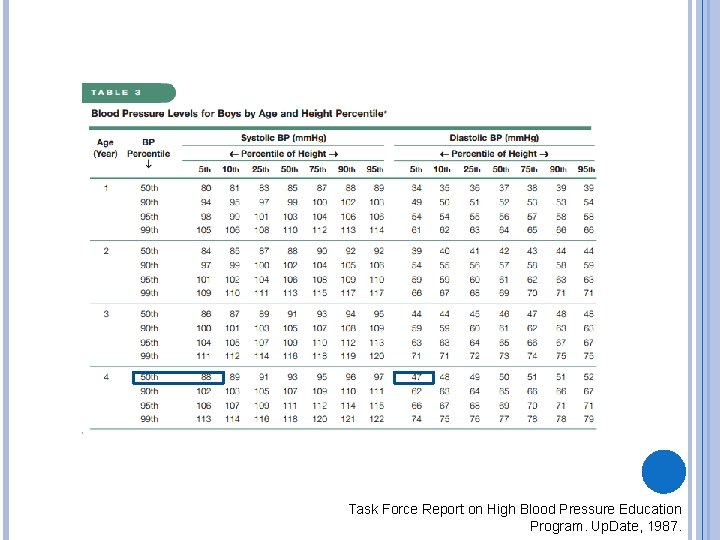
Sinais vitais: PA=80 X 40 mm. Hg; FR=32 irpm. FC=112 bpm. Temp. =39, 5 C Peso=14 Kg Paciente em regular estado geral, algo pálida, anictérica, hidratada, boa perfusão periférica.

Task Force Report on High Blood Pressure Education Program. Up. Date, 1987.

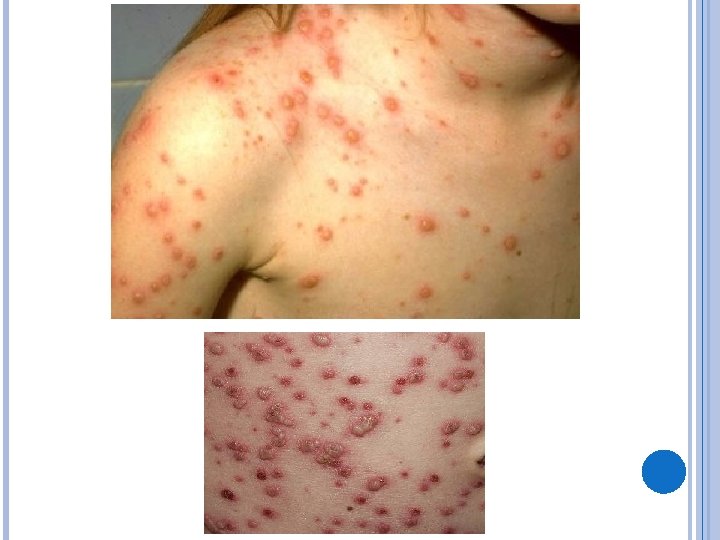
ACV- RCR 2 T, BNF, sem sopros; Aparelho respiratório: FR-32 irpm, roncos disseminados nos dois HT, estertores subcrepitantes em ambas as bases pulmonares; ABD-globoso, distendido, indolor à palpação superficial e profunda, com lesões vesiculosas e bolhosas espalhadas aleatoriamente; MMII: ausência de edema; Otoscopia e oroscopia: sem alterações. Presença de lesões vesiculosas e bolhosas no rosto, pescoço, tórax e genitália. Uma das lesões da coxa direita medindo aproximadamente 2 cm de diâmetro, encontra-se com halo hiperemiado e centro com conteúdo purulento.


Conduta Inicial: 1 - Solicitado internação; 2 - Iniciado HV – Holiday; 3 - Dieta para a idade; 4 - Inciciado Ceftriaxona (100 mg/kg/dia) - uma vez por dia, IV; 5 - Banho com permanganato de potássio; 6 - Curativo na lesão da coxa - com neomicina pomada.

Solicitado Hemograma VHS Hemocultura Cultura da secreção da coxa direita Radiografia de tórax


ANALISANDO O CASO Explique suscintamente a fisiopatologia e epidemiologia da doença. Como é feita a proteção contra a doença? Como deve ser feito o tratamento neste caso? A internação foi bem indicada? Justifique. Qual o risco de infecção secundária durante a doença? Justifique. Este caso teve uma evolução habitual ou houve complicação? A antibioticoterapia iniciada foi correta? Quanto aos contactantes, quais as medidas devem ser adotadas? O que foi mais relevante neste caso?

QUAL O PROVÁVEL DIAGNÓSTICO DO CASO ACIMA?

VARICELA

Explique suscintamente a fisiopatologia e epidemiologia da doença.

INTRODUÇÃO A varicela é uma infecção viral primária, aguda, altamente contagiosa, caracterizada por surgimento de exantema. Em crianças, geralmente, é uma doença benigna e auto-limitada. Etiologia: Vírus Varicela-Zóster (VVZ). Subfamília: alfa-herpesvirinae. Família: Herpesviridae. Incubação: 10 a 21 dias. Transmissão: por aerossol, contágio direto e pela transmissão vertical. v 2 dias antes do início do exantema até todas as lesões se tornarem crostas. Isolamento respiratório e de contato.

EPIDEMIOLOGIA No Brasil, a vacina passou a ser disponibilizada em caráter universal para todos pelo MS dentro do PNI apenas em 2013. A incidência no Brasil é estimada em cerca de 3. 000 de casos ao ano. A doença pode ocorrer no ano inteiro mas há um aumento do numero de casos no final do inverno e inicio da primavera. A doença é bastante contagiosa e a transmissão no ambiente domestico para os suscetíveis é de 65 a 86%.

EPIDEMIOLOGIA No Brasil, entre 2000 e 2013 foram notificados 7. 113 casos de varicela. No mesmo período foram registradas 3. 244 internações no Brasil. O ano de 2013 foi o ano com mais registros de casos e 2000 com menor. Faixa etária mais internada foi de 1 a 4 anos. Foram registrados 1503 casos de óbitos por varicela com ou sem complicações com destaque de 1 a 4 anos. Em 2003 foi registrado o maior número de óbitos e em 2009 e 2013 os menores números.

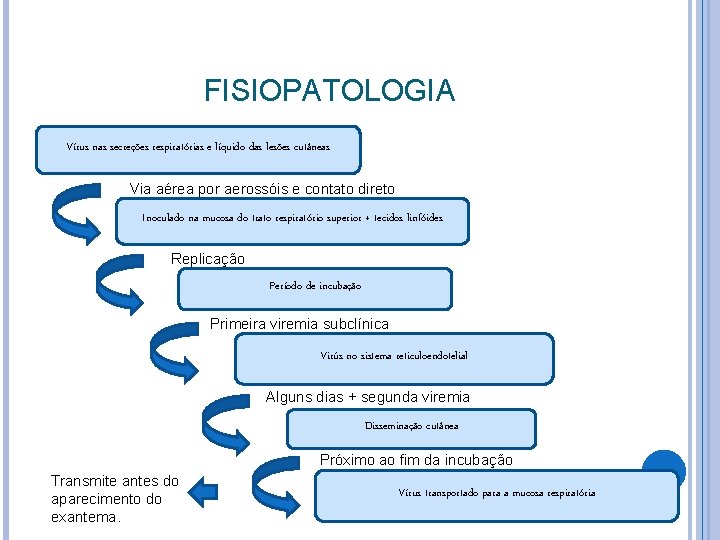
FISIOPATOLOGIA Vírus nas secreções respiratórias e líquido das lesões cutâneas Via aérea por aerossóis e contato direto Inoculado na mucosa do trato respiratório superior + tecidos linfóides Replicação Período de incubação Primeira viremia subclínica Virús no sistema reticuloendotelial Alguns dias + segunda viremia Disseminação cutânea Próximo ao fim da incubação Transmite antes do aparecimento do exantema. Vírus transportado para a mucosa respiratória

FISIOPATOLOGIA VVZ é capaz de causar infecção primária, latente e recorrente. Infecção primária quadro de varicela. Primoinfecção latente nos gânglios sensoriais reativação replicação nervos até a pele (dermátomo) herpes-zoster. Doença autolimitada: resposta imune celular contém a replicação viral.

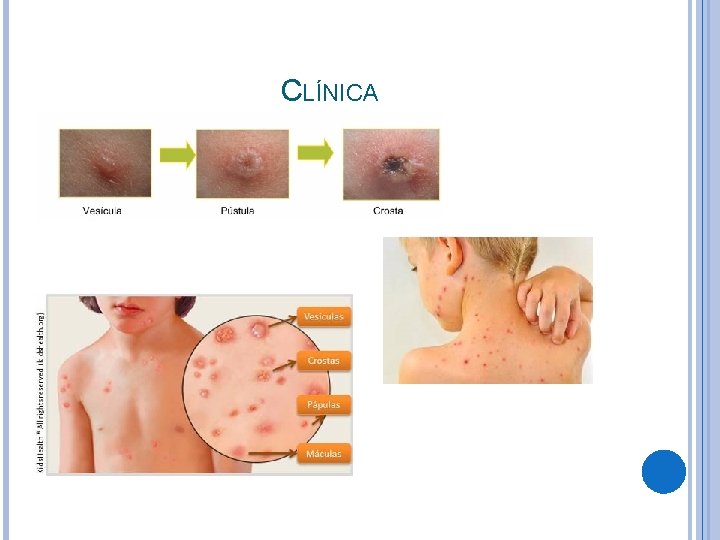
CLÍNICA • Fase prodrômica: • Crianças menores costumam não apresentar. • Crianças maiores: febre moderada, mal-estar, adinamia, anorexia e dor abdominal. • Fase exantemática: • Distribuição centrípeta e disseminação centrífuga. • Inicio: couro-cabeludo, face e tronco. • Máculas eritematosas pruriginosas pápulas vesículas pústulas crostas. • POLIMORFISMO REGIONAL!

CLÍNICA

DIAGNÓSTICO Diagnóstico clínico costuma ser bem simples. Avaliação complementar: Leucopenia nas 1ª 72 horas após o inicio do exantema linfocitose. Enzimas hepáticas ficam levemente aumentadas (75% dos casos). Pleocitose linfocitica liquórica e aumento da proteinorraquia (complicações neurológicas). Identificação do VVZ por PCR da lesão cutânea. Avaliação citológica da lesão (teste de Tzanck) pode surgerir o diagnóstico (células gigantes multinucleadas). Anticorpos: Aumento do Ig. G: útil para avaliar exposição prévia. Métodos pra Ig. M não são confiáveis e por isso não são muito utilizados.

Como é feita a proteção contra a doença?

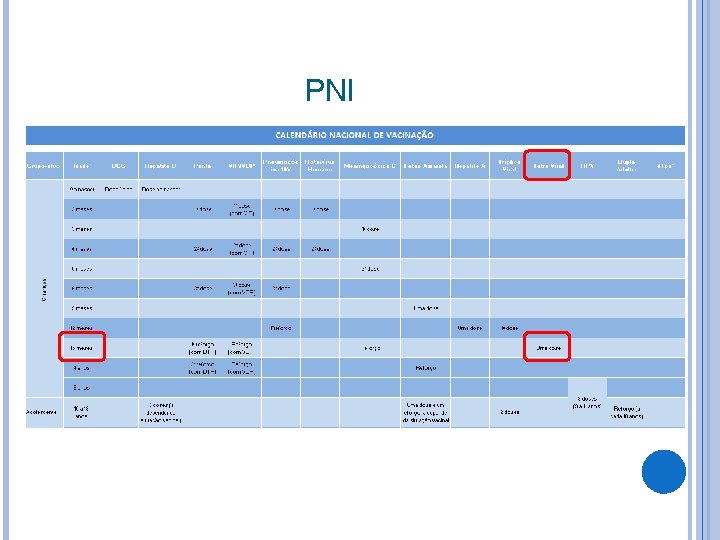
PREVENÇÃO Vacina antivaricela (vírus vivo atenuado) – via subcutânea. Aos 12 meses: 1ª dose das vacinas tri plice viral (SCR) e varicela em administrac o es separadas, ou com a vacina quádrupla viral (SCRV). Aos 15 meses: 2ª dose, preferencialmente com a vacina quádrupla viral (SCRV), com intervalo mínimo de três meses da última dose de varicela e SCR ou SCRV. Dose única: altamente eficaz para prevenção de formas graves da doença. Segunda dose: eficaz contra formas leves em crianças vacinadas com uma dose.

PREVENÇÃO Particularidades: Tetra viral: Está disponível para crianças até 4 anos, 11 meses e 29 dias; após essa faixa etária administrar só a tríplice viral. Em surto de varicela em ambiente hospitalar ou em área indígena, utilize a vacina varicela monovalente (atenuada) a partir dos 9 meses. Não administre tal vacina simultaneamente com a vacina febre amarela (atenuada) e estabeleça o intervalo mínimo de 30 dias, salvo em situações especiais que impossibilitem manter o intervalo indicado.


PNI

Como deve ser feito o tratamento neste caso?

TRATAMENTO Medidas gerais Tratamento antiviral específico

MEDIDAS GERAIS Analgésicos e antitérmicos (não usar salicilatos). Anti-histamínicos. Soluções antissépticas tópicas. Se infecção bacteriana 2ª de pele: antibióticos. S. pyogenes: penicilina. S. aureus: oxacilina ou cefalosporina de 1ª geração.

TRATAMENTO ANTIVIRAL ESPECÍFICO: Droga de escolha: Aciclovir. Indicações: Pacientes com potencial ou que desenvolveram complicações. Via de administração: VO (tratamento ambulatorial). IV (tratamento hospitalar).

VO (TRATAMENTO AMBULATORIAL) Adolescente > 12 anos e não gestante. Criança > 12 meses que tenha: 2º caso no mesmo domicílio. Doença pulmonar ou cutânea crônica. Uso de corticoide inalatório ou sistêmico em dose não imunossupressora. Uso crônico de salicilato. Dose: 20 mg/kg/dose (máx 800 mg), 4 doses/dia, por 5 dias. Iniciar: 24 h (ideal) ou no máx 72 h após início do exantema.

IV (TRATAMENTO HOSPITALAR) Imunodeprimido (mesmo se > 72 h de rash). Uso de corticoide sistêmico em dose imunossupressora. Mulher gestante complicação*. Qualquer indivíduo com sinais de comprometimento sistêmico (complicação). Recém-nascido (varicela neonatal). Varicela progressiva (em geral são os imunodeprimidos). Dose: 500 mg/m 2/dose, 8/8 h, por 7 dias ou até 48 h após surgimento da última lesão ativa.

TRATAMENTO DO CASO CLÍNICO Medidas gerais: Solução antisséptica tópica (permanganato de potássio). Ceftriaxona + neomicina pomada (infecção bacteriana 2ª de pele). Terapia antiviral específica: Aciclovir. Indicação: presença de complicação. Via de administração: IV (tratamento hospitalar). Qualquer indivíduo com sinais de comprometimento sistêmico da infecção (ex: pneumonia).

A internação foi bem indicada? Justifique. Qual o risco de infecção secundária durante a doença? Justifique. Este caso teve uma evolução habitual ou houve complicação?

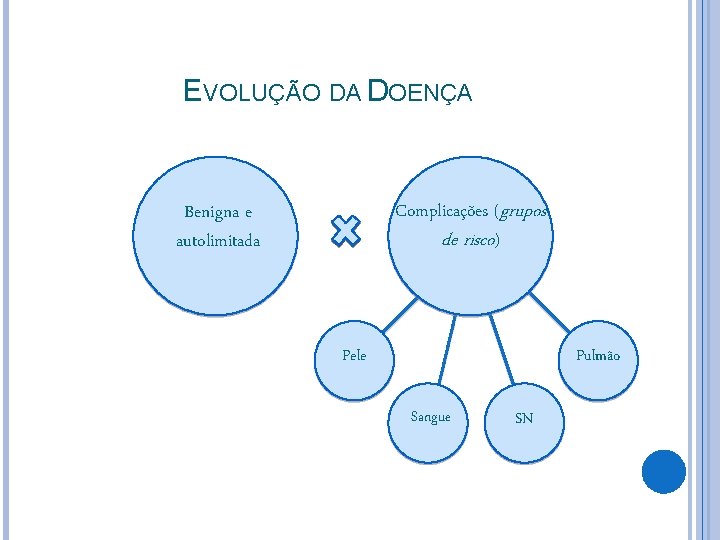
EVOLUÇÃO DA DOENÇA Complicações (grupos de risco) Benigna e autolimitada Pele Pulmão Sangue SN

COMPLICAÇÕES CUT NEAS Infecção bacteriana secundária (5%): Complicação mais comum. Agentes: GAS (estreptococo B-hemolítico do grupo A ou S. pyogenes); S. aureus. Formas de apresentação: Impetigo, celulite, abscessos cutâneos, linfadenite ou erisipela. Casos mais graves: fasciíte necrosante e choque tóxico. Suspeitar se: Reaparecimento de febre 3 -4 dias após início do exantema; Hiperemia de base mais evidente; Cicatriz (retrospectiva).

COMPLICAÇÕES HEMATOLÓGICAS Trombocitopenia (1 -2%): Manifesta-se com Raramente tem petéquias isoladas. vesículas hemorrágicas, sangramento intestinal ou hematúria.

COMPLICAÇÕES NEUROLÓGICAS Ataxia cerebelar ou cerebelite aguda (1: 4. 000): Alteração da marcha, do equilíbrio, da fala, incoordenação e nistagmo. Resolução espontânea em 24 -72 h. Meningoencefalite (1: 50. 000): Cefaléia, rigidez nucal, alteração do nível de consciência e convulsões. Síndrome de Reye: Encefalopatia + hepatite provocadas pela ingestão de salicilatos em paciente geneticamente predisposto. Podem acontecer antes, concomitante ou após o exantema!

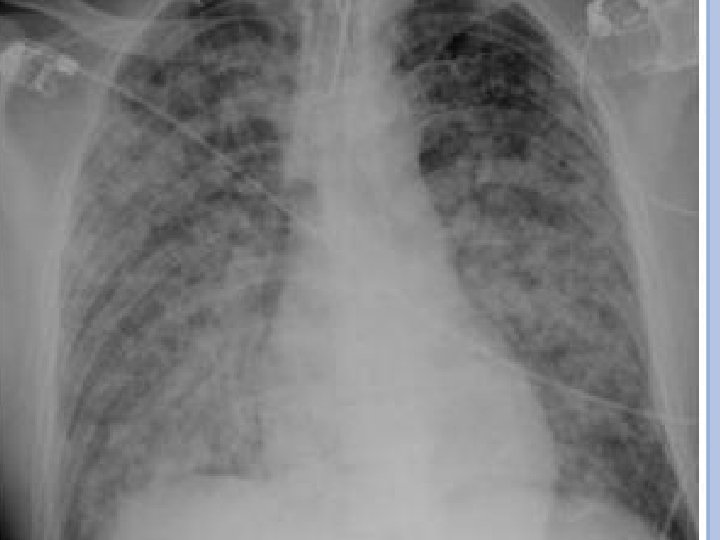
COMPLICAÇÕES PULMONARES Pneumonia viral: Ocorre 1 -6 dias após o início do exantema. Rx de tórax: infiltrados intersticiais, nodulares, presença de derrame pleural etc. QC: tosse, taquidispneia, cianose, dor pleurítica e hemoptise. É rara em paciente imunocompetente! Pneumonia bacteriana: Principal causa de óbito em crianças com varicela! QC: febre persistente após 3 -4 dias do início do exantema com tosse e dispneia.

COMPLICAÇÕES DO CASO CLÍNICO A internação foi bem indicada: Presença de complicação sistêmica (infecção bacteriana 2ª de pele + pneumonia). Risco de infecção 2ª durante a doença: Complicação mais comum (5%). Este caso teve complicação: Quadro habitual é benigno e autolimitado.

A antibioticoterapia iniciada foi correta?

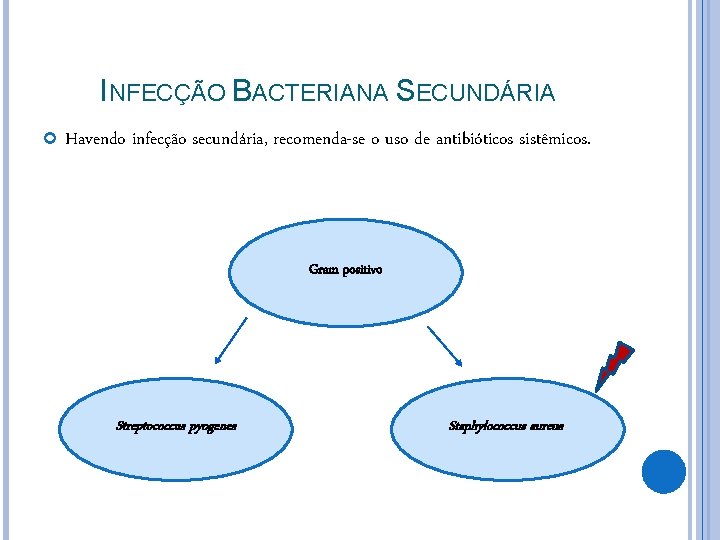
INFECÇÃO BACTERIANA SECUNDÁRIA Havendo infecção secundária, recomenda-se o uso de antibióticos sistêmicos. Gram positivo Streptococcus pyogenes Staphylococcus aureus

INFECÇÃO BACTERIANA SECUNDÁRIA Ceftriaxona: Cefalosporina de 3ª geração. Ativo contra grande parte dos cocos gram-positivos; boa atividade contra gram- negativos. S. pneumoniae. Oxacilina : Penicilina. Gram positivos: principalmente S. Aureus. Vancomicina + Clindamicina.

Quanto aos contactantes, quais as medidas devem ser adotadas?

CONTACTANTES Contatos significativos com varicela: Contato domiciliar contínuo; Permanência junto com o doente durante pelo menos uma hora em ambiente fechado; Contato hospitalar: pessoas internadas no mesmo quarto do doente ou que tenham mantido com ele contato direto prolongado: auxiliares ou técnicos de enfermagem.

TRANSMISSÃO Período de transmissibilidade: 1 a 2 dias antes da erupção até 5 dias após o surgimento do primeiro grupo de vesículas. Enquanto houver vesículas, a infecção é possível. Modo de transmissão: pessoa a pessoa, através de contato direto ou através de secreções respiratórias e, raramente, através de contato com lesões. Transmitida indiretamente através de objetos contaminados com secreções de vesículas e membranas mucosas de pacientes infectados.

TRANSMISSÃO Os casos domiciliares secundários de varicela podem ter evolução mais grave do que o caso índice, pela aquisição de maior inóculo do VVZ.

PROFILAXIA PÓS-EXPOSIÇÃO Vacinação de bloqueio; Imunoglobulina hiperimune; Isolamento.

PROFILAXIA PÓS-EXPOSIÇÃO Vacinação de bloqueio: Controle de surtos em hospitais; Imunocompetentes > 12 meses, sem contraindicação à vacina, devem receber a vacina antivaricela até 120 horas(5 dias) após a exposição. A vacina varicela para utilização em surtos está disponível apenas para bloqueio em ambiente hospitalar (segundo normas do PNI).

PROFILAXIA PÓS-EXPOSIÇÃO Imunoglobulina humana antivaricela-zoster(IGHAV): Deve ser utilizada em, no máximo, até 96 horas(4 dias) após ter ocorrido o contato, o mais precocemente possível. Dose: Dose única de 125 UI para cada 10 kg de peso (dose mínima: 125 UI, dose máxima: 625 UI). Depende do atendimento de três condições: 1) Suscetibilidade; 2) Contato significativo; 3) Condição especial de risco.

PROFILAXIA PÓS-EXPOSIÇÃO 1. Comunicante suscetível: a)Pessoas imunocompetentes e imunodeprimidos sem história bem definida da doença e/ou de vacinação anterior. b)Pessoas com imunodepressão celular grave, independentemente de história anterior de varicela 2. Contato significativo: a)Contato domiciliar contínuo: permanência com o doente durante pelo menos 1 hora em ambiente fechado. b)Contato hospitalar: pessoas internadas no mesmo quarto do doente ou que tenham mantido com ele contato direto prolongado, de pelo menos 1 hora.

PROFILAXIA PÓS-EXPOSIÇÃO 3. Suscetível seja pessoa com risco especial de varicela grave: a) b) c) d) e) f) Crianças ou adultos imunodeprimidos. Menores de 1 ano em contato hospitalar com VVZ. Gestantes. Recém-nascidos de mães nas quais o início da varicela ocorreu nos cinco últimos dias de gestação ou ate 48 horas depois do parto. Recém-nascidos prematuros, com 28 ou mais semanas de gestação, cuja mãe nunca teve varicela. Recém-nascidos prematuros, com menos de 28 semanas de gestação (ou com menos de 1. 000 g ao nascimento), independentemente de história materna de varicela.

PROFILAXIA PÓS-EXPOSIÇÃO Ambiente Hospitalar: Vacina varicela para as pessoas imunocompetentes suscetíveis (pacientes, acompanhantes e profissionais de saúde), até 120 horas após o contato com o caso índice (vacinação de bloqueio). Imunoglobulina humana varicela zoster para as crianças menores de 12 meses de idade, gestantes suscetíveis e imunocomprometidos, até 96 horas após o contato com o caso índice.

PROFILAXIA PÓS-EXPOSIÇÃO Isolamento: respiratório e de contato. Quarto privativo; Máscara N 95(susceptíveis). Higiene das mãos antes e após o contato com paciente e ambiente.

O que foi mais relevante neste caso?

PONTOS RELEVANTES Atraso vacinal. Ambiente de vulnerabilidade?

PONTOS RELEVANTES Proteção nos vacinados expostos a contatos domiciliares: aproximadamente 70%, e >95% contra formas graves da doença. A vacina é muito bem tolerada. Os efeitos adversos mais frequentes são a dor e eritema no local da injeção, ocorre 20% das crianças e 25 a 35% dos adolescentes. A varicela, se ocorrer nos vacinados, é de menor intensidade (síndrome “varicela-like”).

PONTOS RELEVANTES Varicela grave: Paciente com febre alta (maior que 38ºC) e lesões cutâneas polimorfas (pápulas, vesículas, pústulas, crostas) que tenha sido hospitalizado ou evoluiu complicações ou óbito e pertença a um dos seguintes grupos: recém-nascidos, adolescentes, adultos, pacientes imunodeprimidos e gestantes.

PONTOS RELEVANTES Surtos de varicela: ocorrência de um número de casos acima do limite esperado, com base nos anteriores, ou casos agregados em instituições, creches, escolas e hospitais pediátricos.

NOTIFICAÇÃO Casos graves; Surto; Óbito. Devem ser notificados e registrados através do Sistema Nacional de Agravos de Notificação (SINAN), por meio da Ficha de Notificação Individual ou Ficha de Investigação de Surto.

Diagnósticos Diferenciais

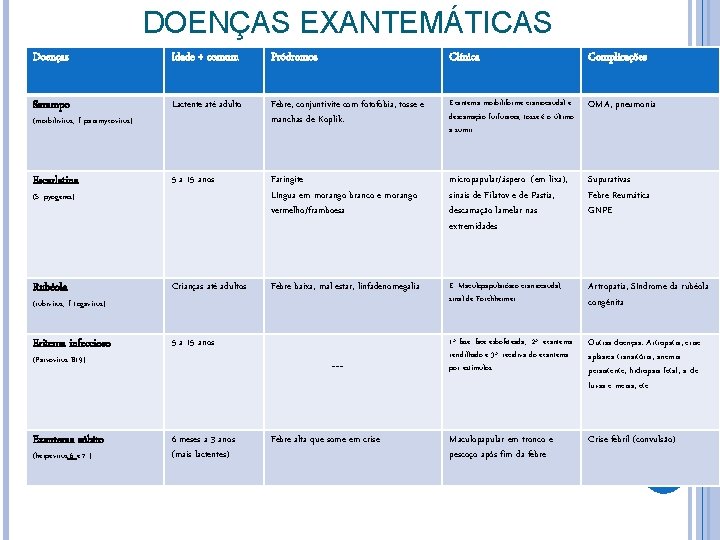
DOENÇAS EXANTEMÁTICAS Doenças Idade + comum Pródromos Clínica Complicações Sarampo Lactente até adulto Febre, conjuntivite com fotofobia, tosse e manchas de Koplik. Exantema morbiliforme craniocaudal e descamação furfurácea, tosse é o último a sumir OMA, pneumonia Escarlatina 5 a 15 anos Faringite Língua em morango branco e morango vermelho/framboesa micropapular/áspero (em lixa), sinais de Filatov e de Pastia, descamação lamelar nas extremidades Supurativas Febre Reumática GNPE Rubéola Crianças até adultos Febre baixa, mal estar, linfadenomegalia E. Maculopapularóseo craniocaudal, sinal de Forchheimer Artropatia, Síndrome da rubéola congênita Eritema infeccioso 5 a 15 anos 1ª fase: face esbofeteada, 2ª: exantema rendilhado e 3ª: recidiva do exantema por estímulos Outras doenças: Artropatia, crise aplásica transitória, anemia persistente, hidropsia fetal, s. de luvas e meias, etc. Maculopapular em tronco e pescoço após fim da febre Crise febril (convulsão) (morbilivírus, f. paramyxovírus) (S. pyogenes) (rubivírus, f. togavírus) (Parvovírus B 19) Exantema súbito (herpevirus 6 e 7 ) --- 6 meses a 3 anos (mais lactentes) Febre alta que some em crise

OBRIGADA!

REFERÊNCIAS BIBLIOGRÁFICAS Portal da Saúde (SUS), MS. Programa Nacional de Imunizações, MS. Infecção pelo Vírus Varicela-Zoster: considerações diagnósticas e terapêuticas, SBP. Ministe rio da Sau de, Secretaria de Vigila ncia em Sau de, Departamento de Vigilância Epidemiolo gica. Doenc as infecciosas e parasita rias: guia de bolso 8. ed. rev. , 2010. MELO, Vivianne Vieira; DUARTE, Izabel de Paula; SOARES, Amanda Queiroz. Guia de Antimicrobianos. Goiânia, UFG, 2012. Nelson. Tratado de Pediatria, 19ª ed – 2013. Junior D. C. , Burns D. A. R, Lopez F. A. , Sociedade Brasileira de Pediatria. Tratado de Pediatria, 3ª ed – 2015. Protocolo de vigilância epidemiológica da varicela. Secretaria de Saúde do Estado da Bahia, 2015.

OBRIGADA! Ddos. Natalia Gontijo, Vinicius M. Vilela, Bruna Cabral M. Guimarães, Daniela Vinhaes dos Reis e Lais D. de Freitas Universidade Católica de Brasília