Syndrome de GOUGEROTSJGREN Cours de 4me Anne mdecine










































































- Slides: 77

Syndrome de GOUGEROT-SJÖGREN Cours de 4ème Année médecine Dr Djibril SY Maitre assistant CHU Point G Médecine interne Bamako, le 15 octobre 2020 1

OBJECTIFS • Définir le syndrome de GOUGEROTSJÖGREN (SGS); • Citer 03 circonstances de découverte du SGS primitif; • Décrire 03 signes cliniques du SGS primitif; • Citer 03 manifestations systémiques du SGS primitif; 2

OBJECTIFS • Enumérer 02 examens complémentaires d’orientation et 02 anomalies immunologiques au cours du SGS primitif; • Citer la principale complication à craindre au cours de l'évolution du SGS primitif; • Décrire 04 éléments des critères internationaux du diagnostic positif du SGS primitif; 3

OBJECTIFS • Citer 02 diagnostics différentiels du SGS primitif devant le syndrome sec, 02 diagnostics différentiels devant les atteintes articulaires; • Décrire le principe du traitement du SGS. 4

Plan 1. Généralités 2. Signes 3. Diagnostic 4. Traitement Conclusion 5

1. Généralités 1. 1. Définition - Le syndrome de Gougerot-Sjögren aussi appelé syndrome de Sjögren (SS) est une maladie systémique auto-immune, caractérisée une infiltration lymphoïde des glandes lacrymales, salivaires et d’autres organes, responsable d’une sécheresse buccale et oculaire , et par la production de différents auto-anticorps. 6

1. Généralités 1. 1. Définition -Le syndrome de SJÖGREN est qualifié de secondaire lorsqu’il est associé à une autre maladie auto-immune( lupus systémique, polyarhtrite rhumatoïde ou sclérodermie) et primitive lorsqu’il est isolé. 7

1. Généralités 1. 2. Intérêt Historique: • En 1925 Henri Gougerot établit que la sécheresse oculaire est un élément d´un syndrome sec. • Henrik Sjögren en 1933 fut le premier à décrire cette pathologie. Fréquence • Toucherait 1 à 3% de la population. • Prédominance féminine 9 femmes pour 1 homme. 8

1. Généralités 1. 2. Intérêt Clinique: • Maladie chronique auto-immune atteignant les glandes exocrines (syndrome sec) • Association fréquente à d’autres affections Diagnostique: • Syndrome repose sur un faisceau d'arguments cliniques, biologiques, immunologiques et histologiques. 9

1. Généralités 1. 2. Intérêt Etiologie: • Primitive ou secondaire Pronostic: • Lentement progressive par poussées. • Survenue du syndrome lympho prolifératif Thérapeutique: • Local++ et ou général 10

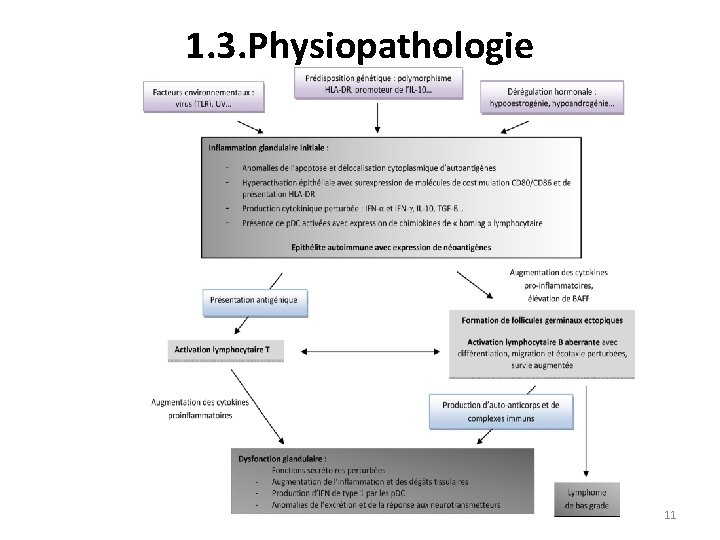
1. 3. Physiopathologie 11

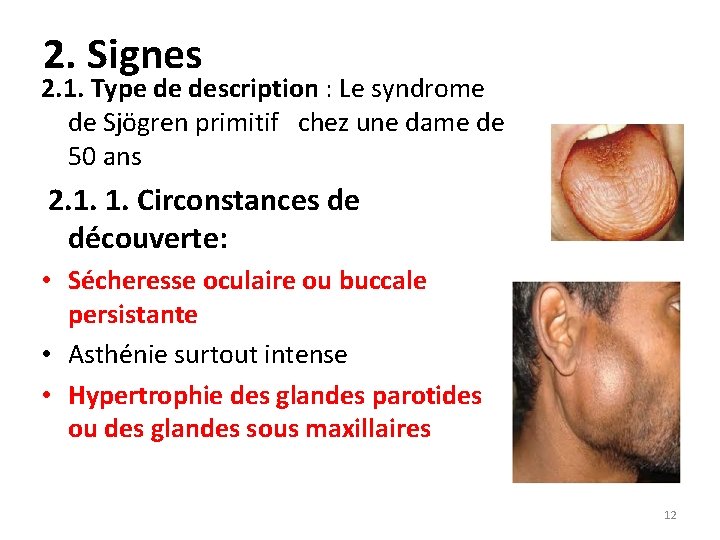
2. Signes 2. 1. Type de description : Le syndrome de Sjögren primitif chez une dame de 50 ans 2. 1. 1. Circonstances de découverte: • Sécheresse oculaire ou buccale persistante • Asthénie surtout intense • Hypertrophie des glandes parotides ou des glandes sous maxillaires 12

2. Signes 2. 1. Type de description: Le syndrome de Sjögren primitif chez une dame de 50 ans 2. 1. 1. Circonstances de découverte: Polyarthrite non destructrice Atteinte pulmonaire inexpliquée Purpura Syndromes polyalgiques apparemment idiopathiques • Hypergammaglobulinémie • • 13

2. Signes 2. 1. Type de description: Le syndrome de Sjögren primitif chez une dame de 50 ans 2. 1. 1. Circonstances de découverte: • Facteur rhumatoïde positif • Présence d´anticorps anti nucléaires • Anomalies de l´hémogramme 14

2. Signes 2. 1. 2. Signes cliniques Signes généraux: • Syndrome d’altération de l’état général: Fatigue+++ Syndrome sec : • Syndrome sec oculaire: xérophtalmie ou sécheresse oculaire (picotements oculaires, rougeur, la sensation de sable ou d'un voile devant les yeux) 15

2. Signes 2. 1. 2. Signes cliniques • Syndrome sec buccal: Sécheresse buccale, accentuée en atmosphère sèche, ou en mangeant des aliments secs. Patiente Obligée à boire pour avaler les repas. A un stade avancé: sensation de brûlure de la langue et des gencives, parfois une hypertrophie des glandes parotides. 16

2. Signes 2. 1. 2. Signes cliniques Autres manifestations du syndrome sec • tarissement des sécrétions trachéobronchiques (infections récidivantes ou toux sèche persistante). • sécheresse cutanée • tarissement des sécrétions vaginales à l'origine d'un prurit local et d'une dyspareunie • syndrome sec peut également toucher le nez, le pharynx et les oreilles 17

2. Signes 2. 1. 2. Signes cliniques Manifestations systémiques: • Les atteintes articulaires -Synovites prédominent au genou et à la main -Polyarthralgies surtout aux grosses articulations et aux pieds. - Absence d'érosions articulaires 18

2. Signes 2. 1. 2. Signes cliniques Manifestations systémiques Les atteintes musculaires: • Diminution force musculaire rhizomélique • Formes polymyositiques subaigues • Myalgies 19

2. Signes 2. 1. 2. Signes cliniques Manifestations systémiques Atteintes neurologiques liées : -aux lésions du système nerveux central : hémiparésie, ataxie, crises comitiales. - aux lésions des nerfs périphériques: neuropathies sensitives , sensitivomotrices. - les atteintes méningées: méningo-encéphalite. 20

2. Signes 2. 1. 2. Signes cliniques Manifestations systémiques Les manifestations psychiatriques: • syndrome dépressif atypique ou de névrose à tendance dépressive. • difficultés de concentration, altération de la mémoire, baisse des performances intellectuelles. 21

2. Signes 2. 1. 2. Signes cliniques Manifestations systémiques Les atteintes rénales: • Néphropathie tubulo-interstitielle avec acidose distale. • Troubles de la concentration urinaire • Glomérulonéphrite. 22

2. Signes 2. 1. 2. Signes cliniques Manifestations systémiques Les atteintes vasculaires: • Le syndrome de raynaud se manifeste par une pâleur et de cyanose digitale et paresthésie. • Les vascularites: vascularite leucocytoclasique localisée au niveau des petits vaisseaux. 23

2. Signes 2. 1. 2. Signes cliniques Manifestations systémiques Les manifestations cardiaques • Péricardites, fréquentes. • Hypertension artérielle pulmonaire (HTAP) rare. 24

2. Signes 2. 1. 2. Signes cliniques Manifestations systémiques Les atteintes de l´appareil respiratoire • sécheresse nasale , rhinite croûteuse. • altération de l'odorat et du goût, épistaxis, perforation de la cloison nasale, sinusite chronique. 25

2. Signes 2. 1. 2. Signes cliniques Manifestations systémiques Atteintes hépatiques: • élévation des transaminases, de la phosphatase alcaline. Autres manifestations: • splénomégalie et des adénopathies. • dysthyroïdie. 26

2. Signes 2. 1. 3. Examens complémentaires Les tests sur les glandes exocrines • Le test salivaire: Ils consistent à la mesure du flux salivaire : Elle s'effectue par le recueil de la salive en demandant au malade de cracher dans une éprouvette (" salivette ") pendant idéalement 15 mn, dans tous les cas au minimum 5 mn. Elle est pathologique si elle est inférieure à 0, 10 ml/mn. 27

2. Signes 2. 1. 3. Examens complémentaires Les tests sur les glandes exocrines • Le test au sucre consiste en la mesure du temps de fonte d'un morceau de sucre placé sous la langue, normalement inférieur à 5 min. 28

2. Signes 2. 1. 3. Examens complémentaires Les tests sur les glandes exocrines • Le test de Schirmer : utilise une bandelette de papier buvard à insérer sous la paupière inférieure. La sécrétion des larmes va progressivement humidifier la bandelette. Le test mesure la quantité des larmes le trajet sur le papier buvard en 5 mn. Le test considéré comme un critère diagnostique si la bandelette est humidifiée sur moins de 5 mm en 5 mn. 29

2. Signes 2. 1. 3. Examens complémentaires Les tests sur les glandes exocrines • Le test au rose Bengale permet de visualiser les zones sèches de la conjonctive et de la cornée, et les ulcérations débutantes après imprégnation par un colorant, et examen à la lampe à fente. Ce test n’est plus utilisé car souvent douloureux. 30

2. Signes 2. 1. 3. Examens complémentaires Les tests sur les glandes exocrines • Examen au vert de LISSAMINE: Test évaluant existence de kératoconjonctivite sèche par application d’un colorant vert sur la cornée. En cas de kératite certaines zones de la cornée ne sont colorées de façon régulière. Chaque partie de cornée est cotée de 0 à 3. La somme des scores constitue le score de Van Bijsterveld s’échelonnant de 0 à 9. Score sup ou égale à 4 est pathologique. 31

2. Signes 2. 1. 3. Examens complémentaires Signes biologiques: • anémie de type inflammatoire, leucopénie ou thrombopénie sont plus souvent observées. • vitesse de sédimentation élevée , CRP est généralement normale. • hypergammaglobulinémie de type polyclonale • cryoglobulinémie mixte de type II ou III. • hypokaliémie, acidose hyperchlorémique. 32

2. Signes 2. 1. 3. Examens complémentaires Anomalies immunologiques • Facteur rhumatoïde présent dans 50 à 70% des cas. • Complexes immuns circulants sont parfois détectés. • Taux du complément sérique est parfois abaissé. 33

2. Signes 2. 1. 3. Examens complémentaires Anomalies immunologiques: • Anticorps antinucléaires présent dans 50 à 80% de SS primitif. • Présence d'anticorps anti-ADN natif est possible (environ un quart des cas). 34

2. Signes 2. 1. 3. Examens complémentaires Les signes immunologiques spécifiques: *anticorps anti SSB/La : plus caractéristique du SGS primitif présent dans 50% à 70% des cas *et anticorps anti SSA/Ro. La détection des deux auto-anticorps, anti-SSA et anti-SSB, très évocatrice du syndrome de SGS. 35

2. Signes 2. 1. 3. Examens complémentaires Histologie: • Des glandes salivaires accessoires sont prélevées à la face endo-buccale de la lèvre inférieure après anesthésie locale. • L'examen histologique des glandes salivaires renseigne sur l'importance de l'infiltrat lymphocytaire, l'altération des structures glandulaires, acini et canaux excréteurs, et la fibrose du parenchyme. 36

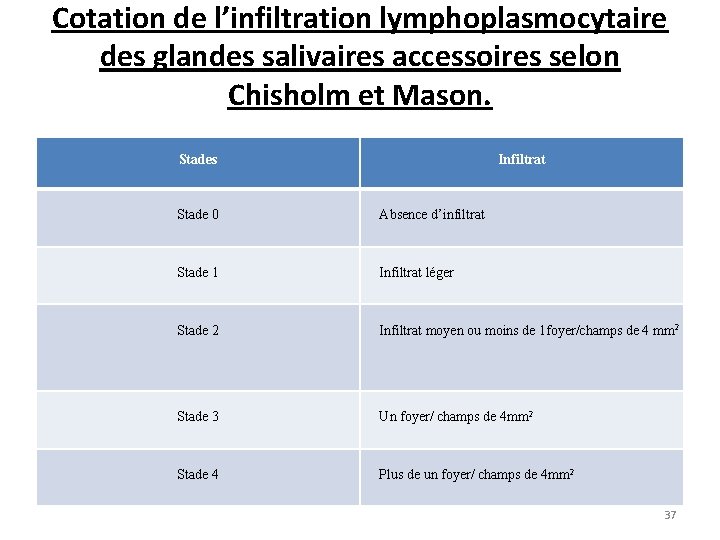
Cotation de l’infiltration lymphoplasmocytaire des glandes salivaires accessoires selon Chisholm et Mason. Stades Infiltrat Stade 0 Absence d’infiltrat Stade 1 Infiltrat léger Stade 2 Infiltrat moyen ou moins de 1 foyer/champs de 4 mm 2 Stade 3 Un foyer/ champs de 4 mm 2 Stade 4 Plus de un foyer/ champs de 4 mm 2 37

2. Signes 2. 1. 3. Examens complémentaires Imagerie: • Scintigraphie salivaire au Technétium: en cas d’anomalie fonctionnelle des glandes salivaires, la fixation du produit radioactif est retardée. Coûteuse et peu utilisée car résultat peu spécifique. • Sialographie des parotides: radiographie des glandes salivaires après injection de produit de contraste. N’est plus utilisé car peu spécifique et peut être douloureuse. • Echographie parotidienne : d’accès plus facile et moins coûteuse. • Sialo-IRM : précise l’architecture interne de la glande parotide et donne d’importantes informations. 38

2. Signes 2. 1. 4. Evolution • se fait progressivement par poussées. • Complications locales oculaires du syndrome sec sont les kératites, les kérato-conjonctivites. • Complication principale et la plus redoutable du SGS est la survenue d'un lymphome. Il s'agit le plus souvent d'un lymphome malin de type B. 39

2. Signes 2. 2. Formes cliniques 2. 2. 1. Syndrome de Gougerot-Sjögren secondaire • La survenue d’un syndrome sec au cours d’une connectivite ou d’une maladie auto-immune définie le SGS secondaire 40

2. Signes 2. 2. Formes cliniques 2. 2. 1. Syndrome de Gougerot-Sjögren secondaire • Les principales connectivites et maladies autoimmunes pouvant être associées au SGS sont : - les connectivites *la polyarthrite rhumatoïde *le lupus érythémateux disséminé *la sclérodermie *la dermatomyosite 41

2. Signes 2. 2. Formes cliniques 2. 2. 1. Syndrome de Gougerot-Sjögren secondaire - les maladies auto-immunes: *cirrhose biliaire primitive *hépatite chronique active *pathologie thyroïdienne auto-immune *anémie de Biermer *anémie hémolytique auto-immune *purpura thrombopénique auto-immun. 42

2. Signes 2. 2. Formes cliniques 2. 2. 2. Syndrome de Gougerot-Sjögren chez l’enfant • L’âge moyen de début est de 11 ans, avec un extrême à 2 ans. La prédominance féminine est un peu plus faible (7 Filles/1 Garçon). • Signe clinique le plus fréquent : tuméfaction parotidienne, alors que la xérostomie et la kérato-conjonctivite peuvent apparaître plus tardivement. 43

2. Signes 2. 2. Formes cliniques 2. 2. 2. Syndrome de Gougerot-Sjögren chez l’enfant • Localisations extra-glandulaires mêmes que celles de l’adulte. • Formes secondaires s’observent surtout au cours de l’arthrite chronique juvénile, le lupus érythémateux systémique, la connectivite mixte, la dermatomyosite. 44

2. Signes 2. 2. Formes cliniques 2. 2. 3. Syndrome de Gougerot-Sjögren chez l’homme. • La fréquence du SGS chez l’homme est d’environ 10%. • Age de survenue, en moyenne à 50 ans diffère peu de celui de la femme. • Tableau clinique comporte volontiers des signes extraglandulaires : arthrites, neuropathies, vascularite cutanée et une hépatomégalie. 45

2. Signes 2. 2. Formes cliniques 2. 2. 3. Syndrome de Gougerot-Sjögren chez l’homme. • Au plan biologique, le fait remarquable est la moindre fréquence des anomalies immunologiques. 46

2. Signes 2. 2. Formes cliniques 2. 2. 4. SGS et lymphomes non Hodgkiniens • Un lymphome peut apparaître à n’importe quel stade de l’évolution du SGS primitif ou secondaire. Cette complication est surtout le fait des malades chez lesquels existent des signes de prolifération lymphoïde extensive : hypertrophie des parotides, grosse rate, adénopathies. 47

3. Diagnostic 3. 1. Diagnostic positif Critères internationaux de diagnostic du syndrome de Gougerot-Sjögren 1 -Symptômes oculaires : Au moins un des 3 critères ci-dessous : - sensation quotidienne, persistante et gênante des yeux secs depuis >3 mois - sensation fréquente de "sable dans les yeux" - utilisation de larmes artificielles plus de 3 fois par jour 48

3. 1. Diagnostic positif Critères internationaux de diagnostic du syndrome de Gougerot-Sjögren 2 -Symptômes buccaux: Au moins un des 3 critères cidessous : - sensation quotidienne de bouche sèche depuis plus de 3 mois - à l'âge adulte, épisodes récidivants ou permanents de gonflement parotidien - consommation fréquente de liquides pour avaler les aliments secs. 49

3. 1. Diagnostic positif Critères internationaux de diagnostic du syndrome de Gougerot-Sjögren 3 - Signes objectifs d’atteinte oculaire Au moins un des 2 tests ci-dessous positifs - test de Schirmer ≤ 5 mm/5 minutes - Score de Van Bijsterveld ≥ 4 (après examen au vert de Lissamine) 50

3. 1. Diagnostic positif Critères internationaux de diagnostic du syndrome de Gougerot-Sjögren 4. Signes objectifs d’atteinte salivaire Au moins un des 3 tests ci-dessous (+) - scintigraphie salivaire - scintigraphie parotidienne - flux salivaire sans stimulation < 1, 5 ml/15 minutes (0, 1 ml/mn) 51

3. 1. Diagnostic positif Critères internationaux de diagnostic du syndrome de Gougerot-Sjögren 5. Signes histologiques Sialadénite avec focus score > 1 sur la biopsie de glandes salivaires accessoires (focus score = nombre de foyers par 4 mm 2 de tissu glandulaire, un foyer étant défini par l’agglomérat d’au moins 50 cellules mononuclées). 52

3. 1. Diagnostic positif Critères internationaux de diagnostic du syndrome de Gougerot-Sjögren 6. Auto-anticorps : Présence d’Anticorps anti-SSA/Ro ou anti-SSB/La Le diagnostic de syndrome de Sjögren primitif est porté devant : - la présence de 4 sur 6 items avec présence obligatoire de l’item 5 (histologie) ou de l’item 6 (sérologie). - ou la présence de 3 des 4 items objectifs (items 3 à 6). 53

3. 1. Diagnostic positif Critères internationaux de diagnostic du syndrome de Gougerot-Sjögren Il existe des critères d’exclusion qui sont les suivants : - Antécédents d’irradiation cervicale - Infection par le VHC (chronique) ou le VIH (SIDA) - Lymphome préexistant - Sarcoïdose - Réaction du greffon contre l’hôte - Utilisation de médicaments anti-cholinergiques (après une période dépassant de 4 fois la demi-vie). 54

3. 3. Diagnostic différentiel →Devant le syndrome sec Les principaux diagnostics différentiels devant un syndrome sec: irradiations cervicales, infection par le VIH, ou virus de l´hépatite C, lymphome préexistant, une sarcoïdose, utilisation des médicaments anti cholinergiques, neuroleptiques, antiparkinsoniens, morphiniques, inhibiteurs calciques, benzodiazépines. 55

3. 3. Diagnostic différentiel →Devant le syndrome sec - Le syndrome sec des sujets âgés L’involution sénile des glandes exocrines est un phénomène physiologique qui provoque une diminution progressive des sécrétions. Elle peut être responsable d’une xérostomie et/ou d’une xérophtalmie. 56

3. 3. Diagnostic différentiel →Devant le syndrome sec - Le syndrome sec des sujets âgés L’involution sénile des glandes exocrines: Néanmoins, ce syndrome sec, même intense diffère du SGS parce qu’il ne comporte pas d’éléments de connectivite, ni de syndrome inflammatoire et parce que la biopsie des glandes salivaires accessoires met en évidence une sclérose intense étouffant les lobules, parfois ponctuée d’éléments inflammatoires peu denses, mais ne prenant jamais la disposition en foyer. 57

3. 3. Diagnostic différentiel →Devant les atteintes articulaires - Polyarthrite rhumatoïde , l´absence d´érosion, de destruction ostéo-articulaire dans le syndrome de Sjögren et aussi la présence des anticorps anti-Ro et anti-La. - La polychondrite chronique atrophiante, la granulomatose de Wegener et les autres connectivites peuvent être évoquées. 58

3. 3. Diagnostic différentiel →Devant les atteintes musculaires Atteinte rhizomélique fait penser à la pseudo polyarthrite rhizomélique, à la fibromyalgie mais l´existence du syndrome sec et l´immunologie (la présence des anti-Ro et anti. La) tranchent en faveur du syndrome de Sjögren. 59

3. 3. Diagnostic différentiel →Les affections diverses - sarcoïdose: localisations salivaires isolées+++, responsables d’hypertrophies des parotides, syndrome sec est beaucoup plus rare. - maladie du greffon contre l’hôte: l’apparition d’un syndrome sec est pratiquement constante, - infection par le VIH et le SIDA: Plusieurs cas de pseudo-syndrome de Gougerot-Sjögren. 60

4. Traitement 4. 1. But - Maintenir le confort du patient, - Lutter contre la sécheresse des muqueuses, - Eviter la survenue des complications. 61

4. Traitement 4. 2. Moyens Les mesures générales: hygiène corporelle : Garder une bonne hygiène bucco dentaire et oculaire. 62

4. Traitement 4. 2. Moyens Les médicaments →Les larmes artificielles (collyres oculaires) renforcent la sécrétion lacrymale qui se trouve insuffisante. * L´hydroxy propyl cellulose (larmabak®, Larmes artificielles®) Posologie 1 gtte 4 à 8 fois/j dans les yeux. * Le chlorure de sodium à 14‰ + chlorure de benzalkonium (Larmes artificielle Martinet®) Posologie 1 gtte 4 à 8 fois/j dans les yeux. 63

4. Traitement 4. 2. Moyens Les médicaments →Les larmes artificielles *Le Carbopol 974 P (Gel-Larmes®) Posologie 1 gtte 2 à 4 fois/j dans les yeux. *L´acide hyaluronique (Vismed®) Posologie 1 gtte 2 à 4 fois/j dans les yeux. Les effets secondaires sont le brouillard visuel surtout avec les gels. 64

4. Traitement 4. 2. Moyens →Les sialologues : augmentent la production de la salive. - Le substitut salivaire (Artisial®) se présentant en spray. Posologie : 1 pulverisation 6 à 8 fois/j - L'anétholtritione (Sulfarlem®) en cp de 25 mg Posologie : 1 à 3 cp/j en cure continue ou discontinue 5 j/mois. Ce traitement est à vie. Contre-indications : Obstruction des voies biliaires, grossesse, allaitement. 65

4. Traitement 4. 2. Moyens →Les sialologues : augmentent la production de la salive. - Pilocarpine (SALAGEN) comprimé de 5 mg *Posologie: 1 cp 2 à 3 fois par jour *Effets secondaires: hypersudation, troubles digestifs, hypotension , état de choc. * Contre-indication: hypersensibilité au produit, asthme non contrôlé, grossesse, allaitement. 66

4. Traitement 4. 2. Moyens Les antalgiques : • en privilégiant le paracétamol qui n’a pas d’effet asséchant. Posologie 25 mg/kg/j • contre-indications : Insuffisance hépato cellulaire sévère 67

4. Traitement 4. 2. Moyens Les corticoïdes: Prednisone (Cortancyl®) comprimés de 1; 5 et 20 mg petites doses : 7, 5 à 15 mg/j. Il faut privilégier l´utilisation en cures courtes de 7 à 10 j/mois, et s´assurer de l´absence de tout foyer infectieux sinon les traiter. Effets indésirables : la toxicité gastrique à cette dose modérée. 68

4. Traitement 4. 2. Moyens Les anti malariques de synthèse: Hydroxychloroquine ( Plaquenil®) se présente en comprimés de 200 mg -Posologie sera de 200 mg/j soit 1 cp/j. Il est proposé en cas de purpura vasculaire associé à une hypergammaglobulinémie, de polyarthrite ou de polyarthralgies invalidantes. Par contre, pas d’effet sur le syndrome sec. - contre-indication : rétinopathie. 69

4. Traitement 4. 2. Moyens →Les immunosuppresseurs - Azathioprine ( Imurel®) se présentant en cp de 25, 50 mg et en fl de 50 mg Il est administré à la posologie de 1 à 2 mg/kg/j. - Le Methotrexate en comprimés de 2, 5 mg, en flacon de 5 mg La posologie est de 10 à 15 mg/semaine. 70

4. Traitement 4. 2. Moyens →Les Anti-TNF: Infliximab Remicade® en fl de 100 mg. La posologie est de 3 mg/kg en perfusion à passer en 2 heures suivie de perfusion supplémentaire les 2, 6 et 8 semaines suivantes. Puis une administration toutes les 8 semaines est entreprise. 71

4. Traitement 4. 2. Moyens → Anti CD 20: Rituximab (Mab Thera ): flacons (solution injectable à diluer) de 10 ml 50 ml contenant respectivement 100 mg/10 ml et 500 mg/50 ml. Posologie: 1000 mg en 1 perfusion IV, renouvelée 2 semaines plus tard. 72

4. Traitement 4. 3. Indications →Traitement local Il consiste à combattre le syndrome sec localement : - la xérophtalmie par l´utilisation des collyres de larmes artificielles - la xérostomie : par l´utilisation des sialologues 73

4. Traitement 4. 3. Indications Traitement général: En cas de manifestations systémiques : polyarthrites, atteintes viscérales, vascularites. La corticothérapie modérée et de courte durée 10 j mensuelle est associée à l´hydroxychloroquine 200 mg/j, cela pendant au moins une année. 74

4. Traitement 4. 3. Indications Traitement général: En cas de contre indication, un immunosuppresseur peut être utilisé. Actuellement, la préférence est pour l´utilisation des anti-TNF dans le cadre de manifestations systémiques. Le Rituximab est indiqué en cas de manifestations systémiques associées ou non à un lymphome. 75

Conclusion Le syndrome de Sjögren est une pathologie d´étiologie inconnue, mettant le patient dans une situation d´inconfort par les manifestations du syndrome sec. Il est également redoutable devant la possibilité d´évolution vers un lymphome, et les complications infectieuses. 76

La fin 77