Imunohematologijakrvnogrupni sistemi Kriterijumi za izbor davalaca krvihemoprodukata Konzervacija


Imunohematologija-krvnogrupni sistemi Kriterijumi za izbor davalaca krvihemoprodukata Konzervacija krvi Hematogene transmisivne bolesti Terapijska primjena krvi-usmerena hemoterapija



Vekovima se verovalo da je krv deo tela u kojem su pohranjeni: život zdravlje i snaga. Transfuzija krvi kao pojam označava PRELIVANJE ili PRETAKANJE krvi iz zdravog organizma u oboleli. Galen je smatrao da se krv stvara u jetri i da vino potpomaže njenom stvaranju. 16 vek krv je izvor života, snage, mladosti i svežine

Hematopoezni sistem funkcioniše kao celina koju čine organi i tkiva koji učestvuju u stvaranju krvnih ćelija i u hemostazi. Ovaj sistem čine: koštana srž, timus, slezina, limfni čvorovi i limfne žlezde duž respiratornog, digestivnog i urinarnog trakta. Sve krvne ćelije nastaju iz matične ćelije koja ima sposobnost sazrevanja ali i samoodržavanja. To se događa u koštanoj srži. U krvi se nalaze samo zrele krvne ćelije koje su nastale sazrevanjem i diferenciranjem kroz više oblika. Kod bolesne osobe i sa ubrzanom razgradnjom krvnih ćelija, u krvi raste broj mladih-nezrelih ćelija. Jako povećanje mladih ćelija nalazi se kod zloćudnih bolesti krvi ili HEMOBLASTOZAMA.

KRV je kompleksno tečno tkivo koje se sastoji iz krvnih ćelija koje plivaju u krvnoj plazmi. Krv cirkuliše u zatvorenom vaskularnom sistemu. Krv čini oko 7% telesne težine. Volumen krvi kod muškaraca iznosi oko 7 o ml/kg, a kod žena 63 ml/kg telesne težine. PLAZMA je tečni deo krvi, satoji se od vode, mineralnih materija, uglenih hidrata, masti i više od 3 oo raznih belančevina. Najznačajniji su albumini, globulini, imunoglobulini, fibrinogen i drugi faktori koagulacije.

HEMATOKRIT predstavlja odnos između tečnog dela krvi i krvnih ćelija. Hematokrit je postotak eritrocita na jedinicu volumena krvi, Normalne vrednosti Hct za muškarce iznosi od 42 -52%, dok za žene od 36 -47%. Volumen plazme iznosi oko 4 oml/kg telesne težine. Volumen krvi na kilogram telesne mase znatno je veći kod novorođenčeta nego kod odraslih osoba. Isto tako veća je i koncentracija krvnih ćelija. SERUM se razlikuje od plazme. Krv u epruveti u kojoj se ne nalazi antikoagulanti rastvor zgrušava se – koaguliše. Nastaje crveni ugrušak, koji se sastoji od krvnih ćelija i proteina, a oko njega se nalazi prozirna žuta tekućina, To je serum. On ima isti sastav kao i plazma, samo što u njemu nema fibrinogena. Tokom zgrušavanja fibrinogen je prešao u fibrin i u ugrušku veže krvne ćelije. Mućkanjem epruvete ćelije se nemogu ponovo resuspendirati. Serum se može dobiti i iz plazme. Dodatkom kalcijuma započinje zgrušavanje plazme i stvori se bijeli ugrušak okružen prozirnom žućkastom tekućinom – serumom.

Krvne grupe predstavljaju nepromenljive biološke, nasledne, karakteristične osobine ljudi, to su humani markeri. Razvoj imunohematologije počeo je otkrićem Karla Landsteinera AB 0 krvnih grupa 1900 god ANTIGENI –smešteni su na ćelijama ANTITELA –nalaze se u plazmi ili serumu

Sinteza počinje u četvrtoj nedelji intrauterinog života, do šest nedelja antigeni su razvijeni. Potpuno sazrevanje se dešava od šestog meseca do četvrte godine života. Po sastavu su glikoproteini. Prisutni su na svim krvnim ćelijama.
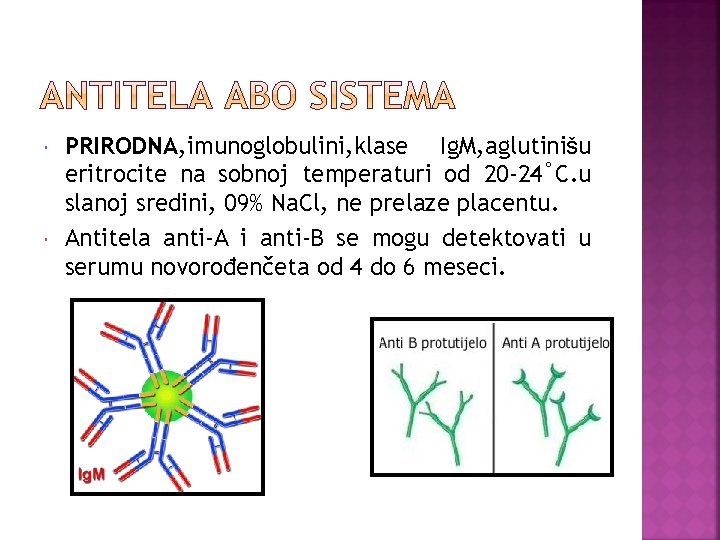
PRIRODNA, imunoglobulini, klase Ig. M, aglutinišu eritrocite na sobnoj temperaturi od 20 -24˚C. u slanoj sredini, 09% Na. Cl, ne prelaze placentu. Antitela anti-A i anti-B se mogu detektovati u serumu novorođenčeta od 4 do 6 meseci.

Genotip – označava skup gena, koji određuju antigene na eritrocitnoj membrani. FENOTIP jedne osobe predstavlja izbor antigena koji su dokazani u serološkim reakcijama sa serumima poznatih specifičnosti.

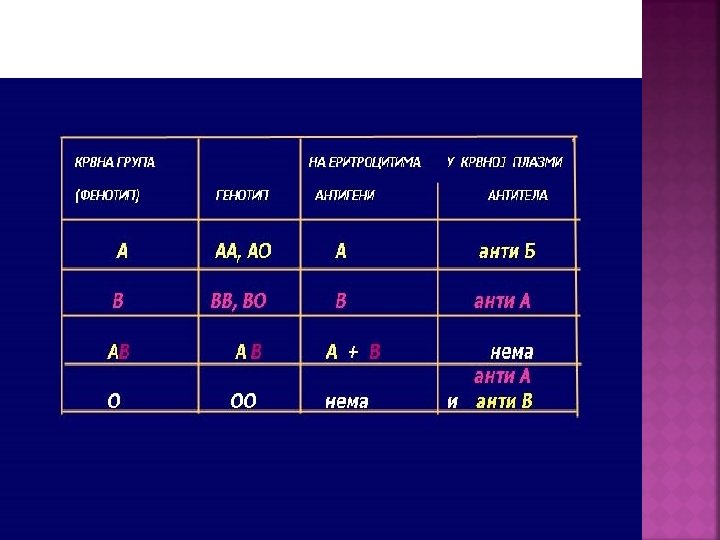


Krvne grupe: A sadrži na er. Antigen A, a u plazmi antitela anti-B Zastupljenost je 42, 2%. B sadrži na er. Antigen B, a u plazmi antitelo anti-A Zastupljenost je 14, 3%. AB sadrži na er. Antigen A i B, u plazmi nema antitela Zastupljenost je 7, 2%. O na er. nema antigena, u plazmi antitela anti-A i anti-B Zastupljenost je 36, 1%.

Reakciju aglutinacije u transfuzijsku praksu uveo je Ottenberg 1908. godine. Primenivši Landsteinerovo otkriće krvnih grupa, iskoristio reakciju aglutinacije za testiranje podnošlivosti krvi pre primene transfuzije. Jednostavnim mešanjem seruma bolesnika i eritrocita davaoca nastajala je odmah vidliva aglutinacija, kada su u serumu bila prisutna antitela koja su odgovarala antigenima na eritrocitima. Tako je ovaj test, zapravo otkrivao reakciju direktne hemaglutinacije. Reakcija koja nastaje kod spajanja anti-eritrocitnih antitela sa odgovarajućim eritrocitnim antigenima ispoljava se u vidu aglutinacije ili hemolize eritrocita. To je imunološki fenomen koji se može realizovati u laboratorijskim uslovima rada.
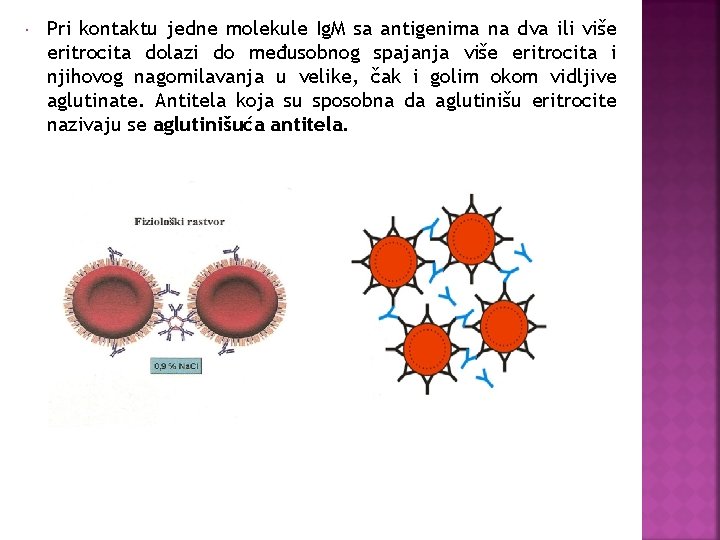
Pri kontaktu jedne molekule Ig. M sa antigenima na dva ili više eritrocita dolazi do međusobnog spajanja više eritrocita i njihovog nagomilavanja u velike, čak i golim okom vidljive aglutinate. Antitela koja su sposobna da aglutinišu eritrocite nazivaju se aglutinišuća antitela.
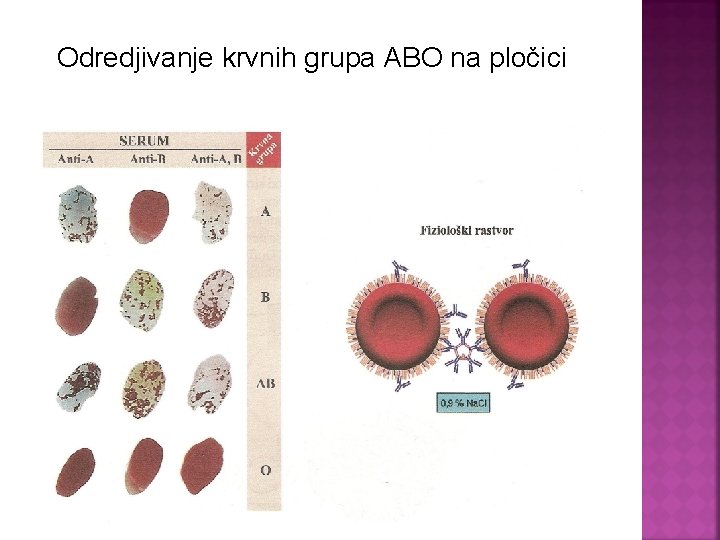
Odredjivanje krvnih grupa ABO na pločici

Eritrociti Krvna A Eritrociti B grupa Anti A Anti B 1. 2. 3. 4. 5. 6. 7. + + - - + A - - + + - B + + + - - AB - - - + + 0 Anti AB

Tehniku određivanja antigena i antitela eritrocitnih krvnogrupnih sistema mikrometodom aglutinacije u gelu, opisao je i patentirao Y. Lapierre, 1986. godine, u Francuskoj, ali metod je prezentiran tek na sastanku Internacionalnog društva za transfuziju krvi, u Londonu, 1988. godine. Metoda je inicijalno razvijena sa ciljem standardizacije-aglutinacionih reakcija i fiksacija aglutinata što olakšava i ujednačava očitavanje rezultata a posebno odvajanje negativnih od slabo pozitivnih rezultata. Princip testa se zasniva na aglutinaciji eritrocita sa specifičnim antitelima na molekulama dekstrana natopljenim puferom-gel.

Senzitivnost testa je zasnovana na upotrebi eritrocita tretiranih enzimom i rastvora niskog jonskog napona u indirektnom antiglobulinskom testu, i preciznom odmeravanju reaktanata. Prema iskustvima autora, iznetim na sastanku Internacionalnog društva za transfuziju krvi, test je senzitivan, specifičan, lako se izvodi, za njegovo izvođenje potreban je mali uzorak krvi, rezultati se dobijaju brzo, reproducibilni su i očitavanje rezultata je lako. Aglutinati se zadržavaju u gelu dugo, tako da je moguće očitavanje rezultata posle nekoliko sati i nekoliko dana. Rezultat se može fotografisati i fotografija čuvati u medicinskoj dokumentaciji kao fotodokument.

NAJSLOŽENIJI SISTEM KOJI OBUHVATA 46 ANTIGENA RH-1 DO RH-52

Mogu se otkriti između 6 i 12 nedelje fetalnog života, pripadaju polipeptidima. ANTIGEN-D-je najimunogeniji i klinički najvažniji antigen Rh-D-POZITIVNO JE 84, 49 % stanovništva Rh-D-NEGATIVNO JE 15. 50% stanovništva na našim prostorima. Rhesus fenotip: Cc. Dd. Ee, CCDDee, ccddee

Prema broju do sada definisanih antigena, smatra se da je krvnogrupni sisitem Rhesus najsloženiji od sistema krvnih grupa, obuhvatajući 46 antigena označenih od broja RH 1 do RH 52 sa šest nedovoljno razvijenih antigena. Antigeni sistema Rhesus se kodiraju pomoću dva veoma homologna, tesno povezana gena na kratkom kraku 1. hromozoma, i to RHD produkuje D antigene; RHCE koji produkuje Cc i Ee antigene. Prvi otkriveni i klinički najvažniji antigen je antigen D (RH 1). Antigen D je daleko najimunogeniji među antigenima Rh i antigenima drugih krvnogrupnih sistema, izuzev antigena A i B krvnogrupnog sistema ABO. Polipeptid D je transmembranski protein vezan za citoskelet eritrocita molekulske mase od 30 do 32 k. D.

Drugi važniji antigeni sistema Rhesus su antigeni C i c, Ei e i predstavljaju dva para suprotnih antigena, polimorfizmi su kontrolisani drugim genom RH kompleksa. Ekspresija D antigena varira kvantitativno, sa održavanjem snage antigena od veoma uvećane ekspresije udružene sa fenotipom D--, do slabih D antigena. Koriste se sledeći termini: običan D, slab D, delimičan D, delimično slab D i povišen D. Neki eritrociti sa anti-D antitelima reaguju slabije od normalnih takvi eritrociti imaju slabu ekspresiju D antigena. Takav fenotip se naziva slabo reagujuća forma D antigena-Dweak (D+w), ranije nazivana Du. U pitanju je kvantitativni defekt. Uzorci eritrocita D+w niskog stepena se detektuju samo pomoću IAT ili sa dvostepenom enzimskom metodom.
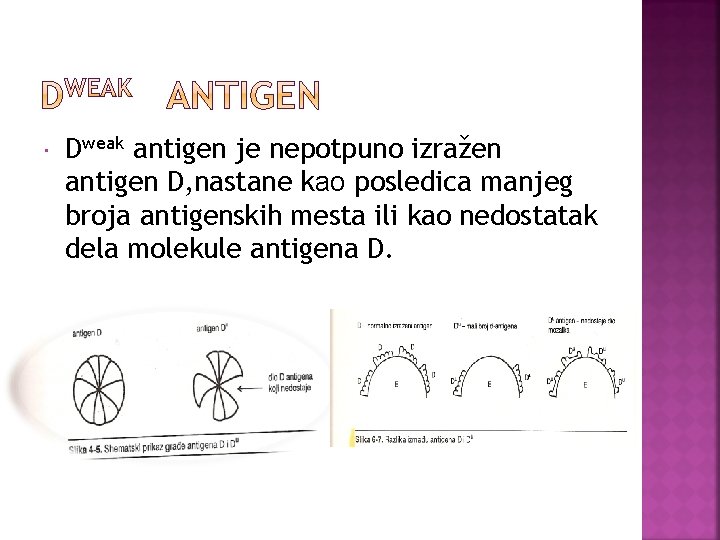
Dweak antigen je nepotpuno izražen antigen D, nastane kao posledica manjeg broja antigenskih mesta ili kao nedostatak dela molekule antigena D.
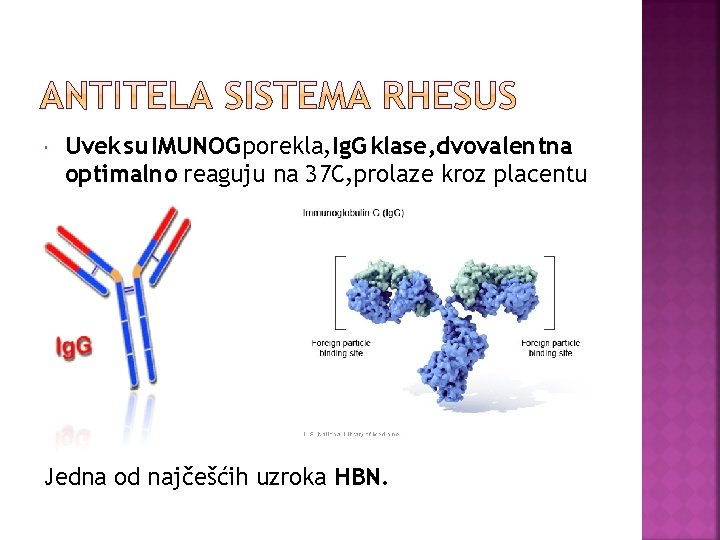
Uvek su IMUNOG porekla, Ig. G klase, dvovalentna optimalno reaguju na 37 C, prolaze kroz placentu Jedna od najčešćih uzroka HBN.

Ona su: 1. Inkompletna 2. Blokirajuća 3. Termostabilna Od velikog su kliničkog značaja za hemolitičku bolest novorođenčeta Posle jednokratnog ubrizgavanja 0. 5 -1. 0 ml pozitivnih eritrocita, kod mnogih ispitivanih Rh-D negativnih osoba detektuje se Rh-D antitelo. Period prvog detektovanja Rh antitela se kreće od 37 dana do 4 ili 5 meseci.

Hemolizna bolest novorođenčeta ( HBN) je sindrom uzrokovan skraćenim životnim vekom eritrocita fetusa, dejstvom specifičnog aloantitela, transplacentarno dospelog od majke u cirkulaciju fetusa. Aloantitelo je usmereno prema nekom od antigena prisutnim na fetalnim eritrocitima – najčešće iz sistema ABO, i Rhesus ili u ređim slučajevima ostalih krvnogrupnih sistema: Kell, Daffy, Kidd, MNSs i drugi. Od ostalih antitela iz sistema Rhesus, klinički su najznačajniji imuno anti-c antitelo i imuno anti-E antitelo.

Dete je posebno biće koje je slično ocu i majci, jer je polovinu genskog koda nasledilo od oca, aa polovicu od majke. To znači da se u fetalnim krvnim ćelijama nalaze očevi i majčini antigeni. Detetova krv je postelicom odvojena od majčine krvi. Samo antitela Ig. G prelaza placentarnu barijeru i ulaze u detetov krvotok. Majčina antitela u toku trudnoće i nakon porođaja štite dete od infekcije.

Prva trudnoća sa inkopatibilnim plodom, završava se obično rađanjem zdravog deteta. Senzibilizacija nastaje tek u toku porođaja u prvoj trudnoći. Eritrociti fetusa za vreme trudova prodiru u cirkulaciju majke, a antitela se javljaju posle više nedelja. Žena moze biti senzibilisana i predhodnim pobačajima, bilo spontanim, bilo arteficijalnim. Senzibilizacija je proces koji se ne može obrnuti, ali se može sprečiti. Jednom nastala senzibilizacija ne može nestati. Antitela u krvi su dokaz senzibilizacije

Ispitivanje senzibilizacije kod majke provodi se između 1 o i 12 nedelje trudnoće. Ukoliko je majka senzibilisana, znači kada su imuna antitela prisutna, testiranje se vrši jednom mesečno, da se prati porast titra imunih antitela, vrši se njihova identifikacija. Ukoliko imuna antitela nisu dokazana testiranje se vrši u 3 o nedelji trudnoće. Kod Rh-D negativnih trudnica gde nisu dokazana imuna anitela senzibilizacija se sprečava primenom Rh-D hiperimunog gamaglobulina (poznat pod nazivom Rogam), u toku 72 sata nakon porođaja, ali takođe i nakon prekida trudnoće bilo koje vrste, ili iz bilo kojih razloga.

Najbolji način lečenja dece koja se rađaju sa teškim oblikom ove bolesti je Eks-sanguinotransfuzija krvi to je postnatalni tretman novorođenčeta. Pozitivan Direktni Combsov test i hiperbilirubinemija su osnovne indikacije za ovu vrstu terapije. Za ovaj proces koristi se sveža deplazmatisana krv, stara do pet dana, koja ima hct o, 5 o –o, 6 o. Za eks-sangvinotransfuziju uzima se krvne grupe deteta iz ABO, i Rhesus negativna.

MAJKA Rh-D NEGATIVNA OTAC Rh-D POZITIVAN BEBA Rh-D POZITIVNA

KRITERIJUMI ZA IZBOR DAVALACA KRVI I HEMOPRODUKATA

Transfuziološki centri zavise od dobrovoljnih davalaca krvi koji obezbeđuju krv neophodnu za potrebe bolesnika. Krv može dati svaka zdrava osoba, starosti od l 8 do 65 godina, a iznimno i do 7 o g. Telesne težine iznad 55 kg, proporcionalna visini Krvni pritisak: sistolni 9 o-l 8 o mm Hg, dijastolni 5 o – llo mm Hg, puls 5 o-llo otkucaja u minuti, Hemoglobin: muškarci l 35 g/L, žene l 25 g/L Muškarci mogu davati krv svaka 3 meseca, dok žene svaka 4 meseca.

Igla i plastična vrećica za uzimanje krvi su sterilne i samo za jednokratnu upotrebu, t. j. mogu se upotrebiti samo za jedno davanje. Prema tome davalac kada daje krv NEMOŽE SE INFICIRATI! Definiciju dobrovoljnog davaoca krvi odredila je Međunarodna zajednica transfuziologa ( ISBN), međunarodni Crveni krst ( IFCR) , i Svijetska zdravstvena organizacija ( WHO ) i prihvaćena je u svim zemljama sveta. Dobrovoljni davalac krvi je osoba koja daruje krv, plazmu, ili ćelijske delove krvi po slobodnoj volji i neprima za to nikakvu naknadu, ni novčanu niti na način koji se može smatrati nadoknadom novca.

Donorske afereze: Afereza ili hemafereza, u širem smislu reči označava prikupljanje ili otklanjanje nekog krvnog sastojka iz krvi davaoca. Svi aferezni postupci izvode se na mašinama koje se nazivaju separatori. trombocitaferezu za prikupljanje trombocita leukacitafereza za prikupljanje leukocita plazmafereza za prikupljanje plazme eritrocitafereza za prikupljanje eritrocita

METODE KONZERVISANJA KRVI


Krv namenjena za transfuziju, konzerviše se u specijalnim vrećicama – kesama. Na taj način što se neposredno po izlasku iz vene meša sa antikoagulansom, neko vreme čuva, a zatim prema potrebi daje primaocu – bolesniku. Za konzervisanje krvi za transfuziju dolaze u obzir samo antikoagulansi, koji uklanjaju jone Ca potrebne za stvaranje trombina, ili koji sprečavaju stvaranje trombina i njegovim delovanjem na fibrinogen, stvaranje fibrina

Vrste konzervansa: ACD – sadrži ; citronsku ili limunsku kiselinu, natrijum citrat, i dekstrozu ili glukozu, rok za upotrebu krvi je 2 l dan. CPD-sadrži; citronsku ili limunsku kiselinu, Na-citrat, dekstrozuili glukozu, natrijumfosfat, rok za upotrebu 28 dana. . CPD-A- sadrži ; citronsku kiselinu, Na-citrat. Dekstrozu ili Glukozu, Na-fosfat, i aminokiselinu adenin. Rok za upotrebu krvi uzet sa ovim konzervansom je 38 dana.

U konzervisanoj krvi događaju se promene koje nisu pogodne za bolesnika: raste afinitet hemoglobina za kiseonik, u plazmi raste koncentracija kalijuma, laktata, pada ph krvi, smanjuje se aktivnost faktora koagulacije i ostalih proteina plazme. Raspadaju se leukociti, iz kojih izlaze različite supstance koje imaju antigensko delovanje. Puna-cela krv i deplazmatisani er čuvaju se na + 4 C, , koncentrat granulocita 22 -24 C (sobna temperatura) 24 sata. Koncentrat trombocita sobna temperatura 3 -5 dana. Sveže zamrznuta plazma u zamrzivaču na -3 o C. L 2 meseci , ili -4 o 24 meseca.


PREDTRANSFUZIJSKO TESTIRANJE

Prije primene – upotrebe konzervisane krvi ili hemoprodukata neophodno je izvršiti testiranje kako bi se pravovremeno otkrila i identificirala antitela koja su prisutna kod primoca i davaoca krvi, te da obezbedimo maksimalnu sigurnost za bolesnika – primaoca krvi. U ove testove spadaju: l. određivanje krvne grupe ABO i Rh-D sistema, davaoca i bolesnika 2. Ispitivanje prisutnosti markera za hematogenotransmisivne bolesti : Hbs. Ag, HCV, HIV, TPHA 3. Otkrivanje iregularnih antitela u cirkulaciji davaoca i bolesnika 4. Određivanje karakteristika i specifičnosti aloantitela u serumu bolesnika i ocjenu njihovog kliničkog značaja. 5. Test interreakcije , test kompatibilnosti 6. Izbor najpogodnijeg davaoca i hemoprodukta 7. Identifikacija bolesnika prije transfuzije.

TEST KOMPATIBILNOSTI: princip ovog testa je utvrđivanje da li serum primaoca reaguje, in vitro sa izabranim eritrocitima davaoca. MAJOR test: mešaju se ili spajaju serum bolesnika i eritrociti davaoca. MINOR test: pomešaju se eritrociti bolesnika i serum davaoca. Proces se izvidi u tri sredine: na sobnoj temperaturi, na 37 C u termostatu i završava se sa AHG. Transfuzija je uspešna ako transfundovane ćelije prežive svoj normalni vijek u krvotoku bolesnika. Lekovi, niti drugi rastvori se nesmiju davati niti u kesu sa krvi, niti u sisteme za davanje transfuzije, jer oni štetno nepovoljno deluju na ćelije konzervisane krvi, izazivajući njihovu hemolizu. Dozvoleno je dodavati u krv jedino fiziološki rastvor o, 9% Na. Cl.


POSTTRANSFUZIJSKE REAKCIJE

Nuspojave transfuzijskog lečenja posledica su razlike u sastavu krvi, ili krvnih derivata bolesnika i davaoca. Prema uzroku reakcije se dele: l. Imunološke – koje se javljaju kao posledica reakcije Ag -Ab a) hemoliza – intravaskularna – najčešće ABO inkopatbilija - ekstravaskularna – Rh inkopatibilija b)preosetlivost – urtikarija, anafilaktički šok. 2. Neimunološke- u koje spadaju svi ostali uzroci: preopterećenje cirkulacije, hiperkalijemia, intoksikacija citratom, diluciona koagulopatija kod masivnih transfuzija, embolija masna, vazdušna, infekcija na mestu venepunkcije, tromboflebitis.

Prema vremenu nastanka dele se na : rane, koje se dešavaju do 24 sata nakon transfuzije i kasne koje se dešavaju nakon toga. Akutna posttransfuziona hemolitička reakcija, nastaje nakon transfuzije inkopatibilne krvi ili hemoprodukata.

Postupak koji treba primeniti pri sumnji na akutnu PTHR l. prekida se transfuzija, igla mora ostati u veni, nastavlja se infuzija o, 9% Na. Cl 2. uspostavljaju se uslovi za lečenje hipotenzije i održavanje diureze 3. primena antihistaminika, kortikosteroida, analeptika i kardiotonika 4. utopljavanje bolesnika 5. kod težih posledica primenjuje se hemodijaliza, oksigenoterapija 6. uzimaju se uzorci krvi bolesnika na imunološka ispitivanja, kks, ispitivanja hemostaze, ispitivanje na sterilnost, 7. trba analizirati uzorak mokraće

HEMATOGENE TRANSMISIVNE BOLESTI

Kod bolesnika sa deficitom nekog od krvnih sastojaka lečenje krvlju ili hemoproduktima često je od životnog značaja. Ono je bezbedno ali ne isključuje i mogućnost eventualne transmisije uzročnika pojedinih infektivnih bolesti, što je rizik koji je odavno poznat. Pri tome osnovni uslovi za potencijalno prenošenje nekog infektivnog agensa putem transfuzije krvi su: uzročnik se nalazi u krvi davaoca dugo razdoblje inkubacije tok bolesti kod davaoca je asimptomatski uzročnik bolesti ne ugiba u konzervisanoj krvi, niti u hemoproduktima većina uzročnika e prenosi i polnim putem nakon ozdravljenja zaražena osoba ostaje kliconoša.

Hepatitis B - testiranje dobrovoljnih davalaca krvi na infekciju HBV-om izvodi se specifičnim serološkim testovima kojima se dokazuje prisustvo površinskog –S -Antigena. Virusni hepatitis tip-B je jedan od najčešćih bolesti koje se mogu preneti transfuzijom krvi. On je jedno od najčešćih obolenja i najrasprostranjenijih i predstavlja socijalnozdravstveni problem skoro svih zemalja sveta. Test je zakonski obavezan od l 97 l godine.

HEPATITIS C: Danas je poznato da HCV pripada RNK virusima i familiji Flaviviridae. Danas se u rutinskoj dijagnostici hepatitisa tipa C radi dokazivanja antitela prema antigenu HCV primenom ELIZA testa ili enzimoimuni esej. Ani-HCV antitela javljaju se kasnije nego kod ostalih virusnih hepatitisa. Testiranje DDK na hepatitis tipa C zakonski je obavezan od l 994 godine.

SIFILIS- je venerično obolenje koje prouzrokuje bakterija Trepanema palidum. U određenim stadijumima bolesti treponema se nalazi u krvi pa se transmisivno može preneti na zdrave osobe. Osnovi put prenošenja je polnim kontaktom. Sifilis se može preneti i kongenitalno. Uzročnik ima sposobnost prolaska kroz placentu, inficira fetus, što dovodi do infekcije bebe. Izvođenje pretransfuzijskog testa na prisustvo uzročnika sifilisa obavezno je zakonski od l 953 godine.

AIDS- SIDA: nastaje zbog stečenog smanjenja funkcije ćelijskog imuniteta. Uzrokuje ga infekcija HIV-om ( virus stečene imunodeficijencije) koji ulazi u T-limfocite. HIV pripada grupi retrovirusa i porodici Lentivirusa Rizik od infekcije HIV-om putem transfuzije krvi zavisi od: prokuženosti populacije davaoca krvi sa HIV-om karakteristike davaoca krvi – visok rizik krv narkomana broja transfundovanih doza krvi odnosno intenziteta transfuziološkog lečenja

Prisustvo anti-HIV antitela u serumu davalaca krvi ispituje se imunoenzimskim testovima, ELIZA. Krv davaoca koja je anti-HIV reaktivna ne smije se upotrebljavati za transfuziju. Osobe inficirane sa HIV-om, stvaraju anti-HIV antitela i njihova prisutnost znači kontakt ili infekciju sa HIVom. Testiranje DDK na SIDU, odnosno na anti-HIV antitela obavezno je zakonom od l 987 godine.

Infektivni uzročnik Hepatitis A B C Retrovirus HIV –l Lues rizik od prenošenja transfuzijom mali l/ 89. ooo l/225. ooo l/752. ooo mali

Verovatnoća prenošenja virusa hemoproduktima Nema = albumin, imunoglobulin Niska = koncentrovani faktori VIII i l. X, imunoglobulini za intravensku uporebu, koncentrovani eritrociti Ograničena = krioprecipitat

TERAPIJSKA PRIMENA HEMOPRODUKATA

Hemoterapija predstavlja lečenje bolesnika nadoknadom krvi i ili specifičnih hemoprodukata u cilju rekonstitucije i održavanja homeostaze u krvotoku. Hemoterapija u širem smislu reči – pored nadoknade transfuzijama – podrazumeva primenu afereznih postupaka ili procedura kojima se postiže otklanjanje i ili zamena ekscesnih količina ili patološki izmenjenih krvnih sastojaka.


Lečenje bolesnika sa oligemijom anemija, tačnije oligemija je patološko stanje kome sa smanjenim ukupnim volumenom ili masom eritrocita ( UVE) transfuzije su korisne ili neohodne. Osnovni cilj transfuzije je restauracija i ili održavanje homeostaze u organizmu – u prvom redu: kapaciteta za vezivanje i transport kiseonika cirkulišućeg volumena krvi hemostaznih funkcija imunog odgovora na invazivne agense.

Najčešći uzroci akutnog gubitka krvi su krvarenja tokom trudnoće i iili porođaja, zatim prilikom saobraćajnih, ratnih i ostalih povreda, politrauma i u toku hiruških procedura. Nezavisno od etiopatogeneze zbrinjavanje akutnog gubitka krvi podrazumeva: a ) što bržu restituciju bolesnika b )neposredno utvrđivanja izvora krvarenja i njegovo zaustavljanje.

Program ordiniranja krvi za planirane hiruške procedure u opštoj anesteziji, takvi bolesnici dobro tolerišu snižene vrednosti Hb od 1 oog/L i HCT o, 3 o. Komplikacije u trudnoći: akutni gubitak krvi je relativno čest uzrok smrtnosti porodilja u nerazvijenim zemljama , 421 smrtni slučaj porodilja na 1 oo ooo živorođene dece. Ukoliko se se razvija teška anemija, sa koncentracijom hemoglobina Hb< 4 o g/L koja je udružena sa kardiorespiratornim poremećajima, neophodan je urgentni tretman transfuzijama eritrocita uz aplikaciju diuretika

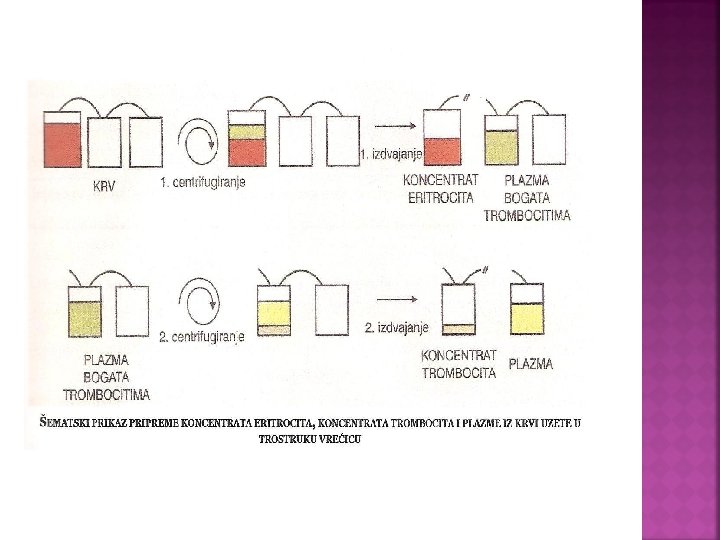
Preparati eritrocita: deplazmatisana krv (DK ) koncentrovani eritrociti sa redukovanim brojem leukocita KERBL oprani ili isprani eritrociti (IE) neociti „ mladi“ eritrociti rastvori Hb i perfluorougljenici

Deplazmatisana krv: U praktičnom radu DK se priprema otklanjanjem oko 7 o% zapremine plazme iz jedinice cele krvi. Po izdvajanju plazme, jedinica DK treba da bude opet rashlađena i čuvana na temperaturi + 4 C. Rok terapijske upotreblivosti je identičan onome koji važi za celu krv, iz koje je pripremljena Preporučuje se da vrednosti Hct u jedinici DK ne prelaze o, 7 o-o, 8 o.

Koncentrovani eritrociti sa redukovanim brojem leukocita: Primena KERBL je indikovana kod bolesnika kojima se planira transplantacija matičnih ćelija hematopoeze ili transplantacija nekog drugog organa. U praktičnom radu, jedinice KERBL su se najprije pripremale centrifugiranjem i izdvajanjem „ buffy coat“-a = sloja bogatog u leukocitima i trombocitima, iz jedinica cele krvi. Na taj način otklonjeno je oko 7 o-8 o% leukocita,

Hemoterapija bolesnika sa poremećajima hemostaze Osnovna uloga hemostaze je da nizom fizikohemijskih reakcija sprečava gubitak krvi iz intaktnih krvnih sudova i dovodi do zaustavljanja krvarenja iz povređenog krvnog suda. Hemoterapija bolesnika sa sklonošću ka krvarenjima ili trombozama podrazumeva: primenu hemoprudukata koji sadrže hemostatski aktivne sastojke – fibrinogen, ili faktore koagulacije u koncentrovanom obliku transfuziju koncentrovanih trombocita KT terapijsku upotrebu rekombinantnih analoga činioca koagulacije.

Profilaksne transfuzije KT su opravdane kada je broj tr. Oko 5 x 1 o-9 /l u klinički stabilnih bolesnika, odnosno manji od 1 ox 1 o-9/l kod onih sa povišenom temperaturom postojanje infekcije ili sepse, sa znacima manje obilnog krvarenja, epistaksa ili krvarenje po koži. Kod bolesnika kod kojih se planira hiruška intervencija, indikacija za transfuziju KT je broj tr. Oko 5 x 1 o-9/l Kod bolesnika kod kojih je dvostruko produženo vreme krvarenja postoji indikacija za KT. Najpouzdaniji pokazatelj terapijskog učinka transfuzije KT je ipak prestanak ili sprečavanje krvarenja.

U praktičnom radu koriste se brojni metodi za pripremanje KT: izdvajanje KT iz jedinice cele krvi za obezbeđenje dnevne doze u trombocitima - oko 6 davalaca trombocitaferezom pomoću ćelijskog separatora.

Zamrznuta sveža plazma-ZSP: je izdvojena iz jedinice sveže krvi, a samo ponekad prikupljena plazmaferezom i zamrznuta u roku od najkasnije 6 sati od uzimanja krvi, a zatim uskladištena ne duže od godinu dana do terapijske upotrebe na temperaturi od -3 o. C i nižoj.

Infuzija ZSP indikovana je: nadoknada pojedinih činilaca koagulacije oštećenja funkcije jetre, ili deficitom vitamina K ukoliko su vrednosti protrombinskog vremena najmanje 1, 5 puta povećane trombotsko – trombocitopenijska purpura kod bolesnika sa DIK-om i smanjenom koncentracijom fibrinogena ona je ekspander volumena cirkulišuće krvi nakon krvarenja, kao izvor hranlivih supstanci ili stimulatora zarastanja rana
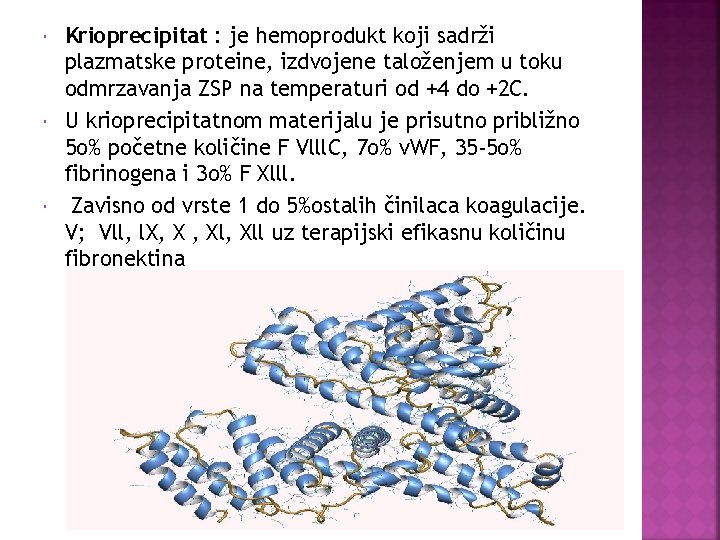
Krioprecipitat : je hemoprodukt koji sadrži plazmatske proteine, izdvojene taloženjem u toku odmrzavanja ZSP na temperaturi od +4 do +2 C. U krioprecipitatnom materijalu je prisutno približno 5 o% početne količine F Vlll. C, 7 o% v. WF, 35 -5 o% fibrinogena i 3 o% F Xlll. Zavisno od vrste 1 do 5%ostalih činilaca koagulacije. V; Vll, l. X, X , Xll uz terapijski efikasnu količinu fibronektina

Primena krioprecipitata je opravdana kod bolesnika koji aktivno krvare, ili su neposredno pred hiruškim zahvatoma imaju: blagi oblik hemofilije A von Willebrandovu bolest hipo-ili disfibrinogenemiju deficit aktivnosti F Xlll Terapijska doza ovog preparata iznosi 5 do 6 doza, uz poštovanje krvnih grupa u ABO sistemu.

Albumin: Infuzija albumina je sasvim opravdana u lečenju hiperbilirubinemije novorođenčeta s obzirom na tendenciju serumskog bilirubina da se veže za albumin, čime se sprečava transport slobodnog bilirubina preko hematoencefalne barijere i nastanak kernikterusa

Terapija bolesnika sa simptomatskom neutropenijom: Rizik od infekcije je realan kada broj neutrofilnih polimorfonukleara ( PMN ) iznosi oko 1 x 1 o-9/L a posebno povećan kada je njihov broj manji od o, 25 x 1 o-9/L. Povišena telesna temperatura je prvi, a ponekad jedini simptom infekcije zbog čega je treba rano prepoznati. Terapija neutropenije trebalo bi da obuhvati ne samo nadoknadu PMN, već i stimulaciju njihove produkcije, uz istovremeno dejstvo posebnim citokinima.

Terapija neutropenije trebalo bi da obuhvati ne samo nadoknadu PMN, već i stimulaciju njihove produkcije, uz istovremeno dejstvo posebnim citokinima. Glavne indikacije za ovu terapiju su: sepsa, pneumonija sa agranulocitozom, glivične infekcije, sepsa u novorođenčadi, apscesi , febrilna stanja nepoznate etiologije, akutne leukemije, aplastična anemija. Broj PMN u jednoj jedinici „ buffy coat“-a, koncentrovani le i tr. Pripremljeni iz sveže cele krvi manuelnom tehnikom su nedovoljni. Radi terapijske doze moraju se pulirati od više jedinica krvi.

Tokom jedne leukafereze moguće je prikupiti 2 o-4 o% granulocita iz procesirane krvi što iznosi 1 x 1 o-10 PMN, pri čemu ukupni volumen plazme nesme biti veći od looo ml nedeljno.

Antiglobulin test-COOMBS-ov test : razmak između antitela Ig. G koja su vezana za eritrocite može se premostiti i dodatkom antitela koja imaju specifičnost prema Fc fragmentu antitela ili prema komplementu koji oblaže eritrocite. Dodatkom anti-humanog globulina AHG antitela koja su vezana za eritrocite povezuju se u mrežu i tako nastaje agultinacija. To je princip antiglobulinskog testa, Coombsovog testa.

Direktni antiglobulinski test DAT se koristi za dokazivanje prisustva nekompletnih antitela na eritrocitima Izvodi se kod hemolitičkih anemija i kod beba kod kojih se sumnja na MHN. Indirektni Coombsov test primenjuje se za dokazivanje prisustva antitela u plazmi ili serumu. Test se primenjuje kod testa kompatibilnosti, pre transfuzije, kod Rh-D negativanih trudnica gde se sumnja na senzibilizaciju, i kod hemolitičkih anemija.

- Slides: 86