Spondylolisthsis Diagnostic et traitement Jean Claude de Mauroy


































- Slides: 95

Spondylolisthésis Diagnostic et traitement Jean Claude de Mauroy Service de Médecine Orthopédique Clinique du Parc - Lyon 2012 1

La Spondylolyse ou le Spondyl-olisthésis viennent d’être découverts… 5 à 7 % de la population 2012 2

Anatomie : pars interarticularis 2012 3

Epidémiologie • N’existe pas à la naissance – Roche-étude sur 500 n nés = 0 – Rosenberg-190 enfants et adultes non verticalisés=0 – Wertzberger-3 % entre 2 et 4 ans. • 5% à 7% de la population générale race blanche – 1, 95 % race noire – Tower 30 à 60 % Esquimaux • Transmission à mode dominant à faible pénétrance • 25 % des athlètes de haut niveau !! • Localisation: – L 5 dans 95 % des cas – Bilatérale 95 % des cas 2012 Rossi J. Sports Med. 1995 4

Histoire naturelle Ø SPL phénomène acquis à la suite de la verticalisation Ø L’isthme est un fusible Ø Fracture de fatigue particulière Ø Prédisposition héréditaire Ø Age de survenue précoce Ø Pas de douleur la plupart des cas Ø Absence de cal périosté et de consolidation spontanée Ø Deux formes peuvent être décrites – SPL à sacrum vertical – SPL à sacrum horizontal 2012 5

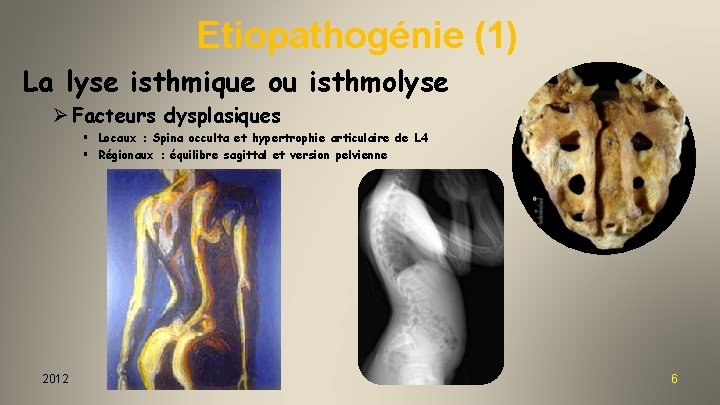
Etiopathogénie (1) La lyse isthmique ou isthmolyse Ø Facteurs dysplasiques § Locaux : Spina occulta et hypertrophie articulaire de L 4 § Régionaux : équilibre sagittal et version pelvienne 2012 6

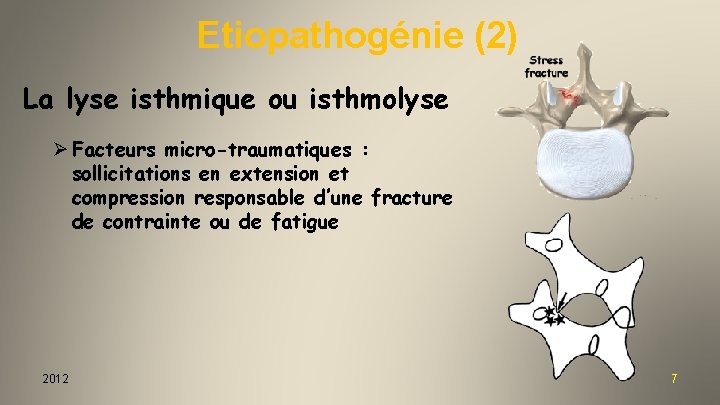
Etiopathogénie (2) La lyse isthmique ou isthmolyse Ø Facteurs micro-traumatiques : sollicitations en extension et compression responsable d’une fracture de contrainte ou de fatigue 2012 7

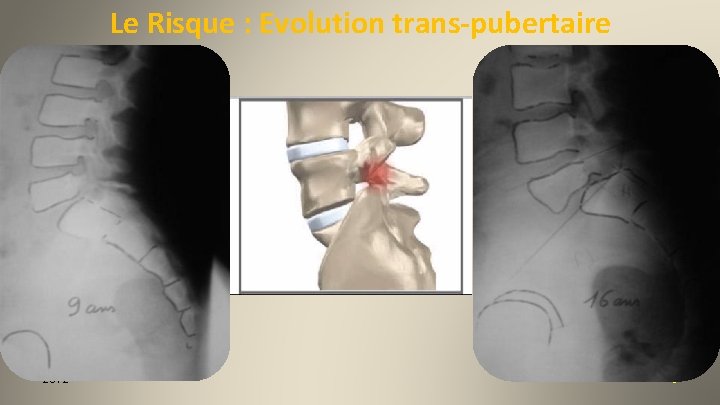
Le Risque : Evolution trans-pubertaire 9 ans 2012 16 ans 8

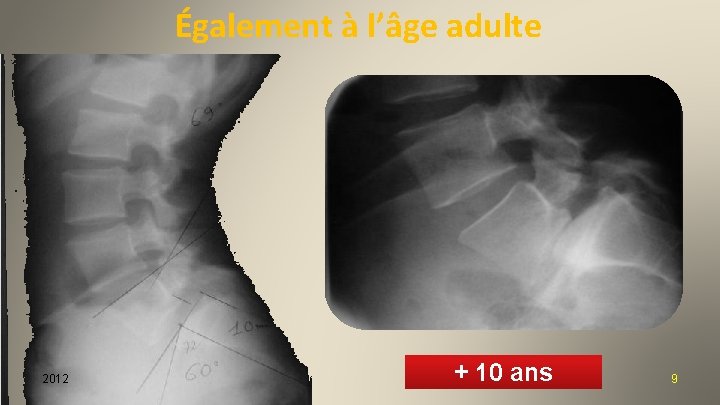
Également à l’âge adulte 2012 + 10 ans 9

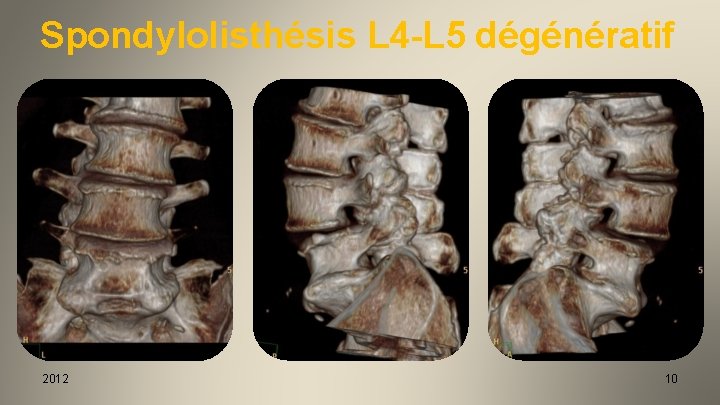
Spondylolisthésis L 4 -L 5 dégénératif 2012 10

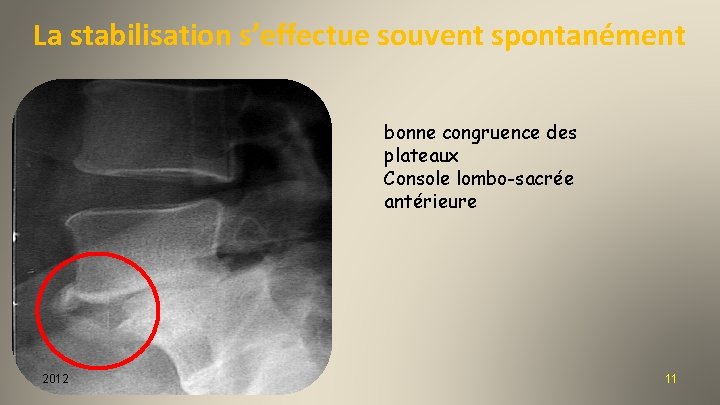
La stabilisation s’effectue souvent spontanément bonne congruence des plateaux Console lombo-sacrée antérieure 2012 11

Le problème Le médecin a toujours tort : ØInaptitude = mauvais muscle, mauvaise masse osseuse et surtout perte de chance au niveau sportif ØAptitude = risque de progression du glissement et responsabilité 2012 12

Signes Cliniques déterminants pour l’Aptitude ou l’Inaptitude au Sport : ØDouleur ØHyperlordose ØRaideur pelvienne 2012 13

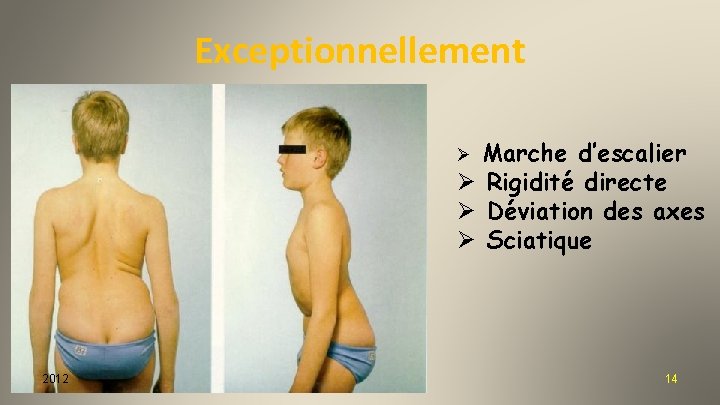
Exceptionnellement Marche d’escalier Ø Rigidité directe Ø Déviation des axes Ø Sciatique Ø 2012 14

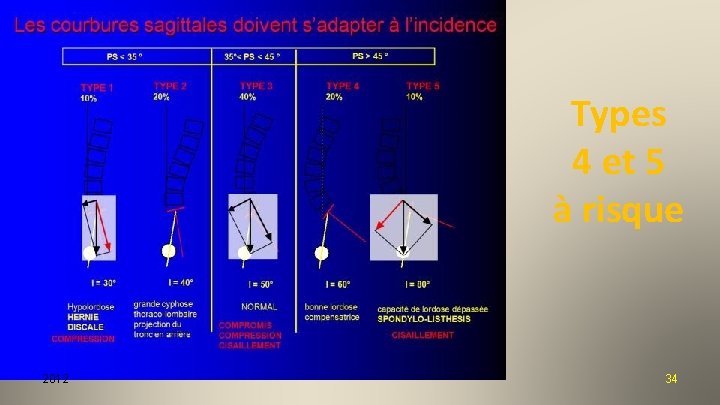
Signes Radiologiques Déterminants pour l’aptitude ou l’inaptitude au Sport Ø Ø Ø 2012 Incidence lombo-pelvienne Verticalisation du Sacrum Cunéiformisation de L 5 (ancienneté) Glissement (grades de Meyerding) Scoliose 15

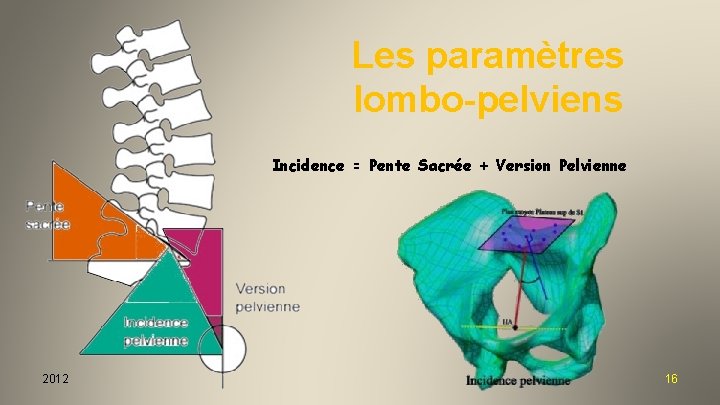
Les paramètres lombo-pelviens Incidence = Pente Sacrée + Version Pelvienne 2012 16

EOS Georges Charpak Nobel Physic price 1992

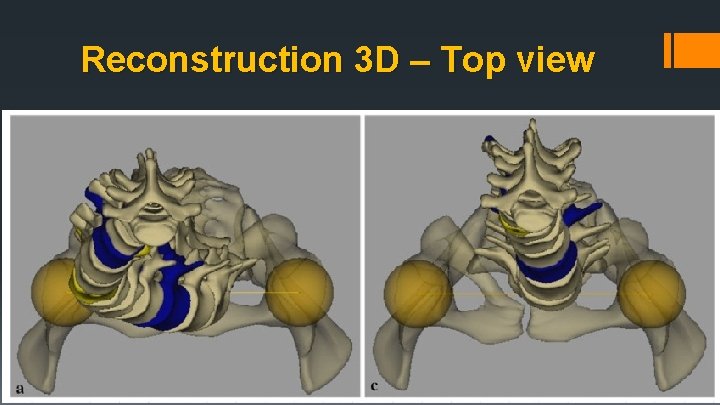
Reconstruction 3 D – Top view

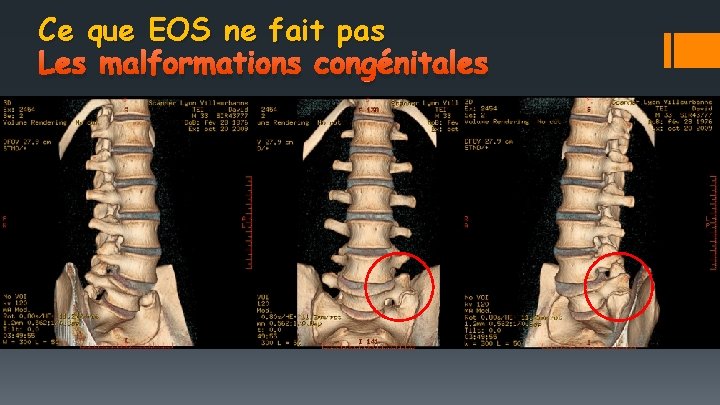
Ce que EOS ne fait pas Les malformations congénitales

Ce que EOS ne fait pas Le matériel chirurgical

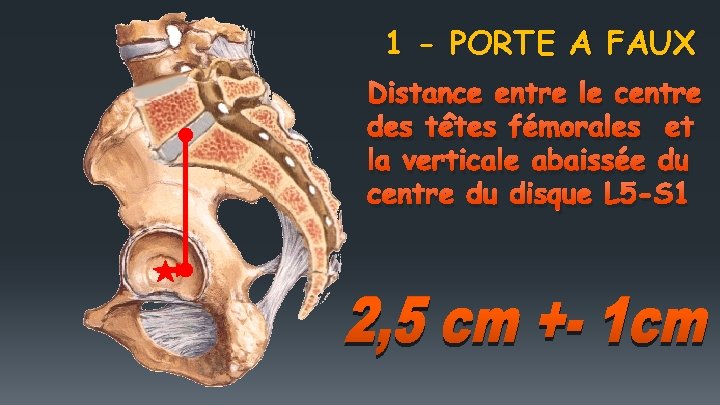
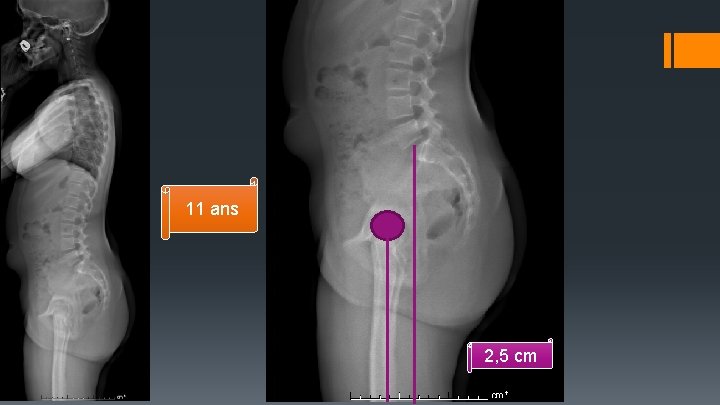
1 - PORTE A FAUX Distance entre le centre des têtes fémorales et la verticale abaissée du centre du disque L 5 -S 1

11 ans 2, 5 cm

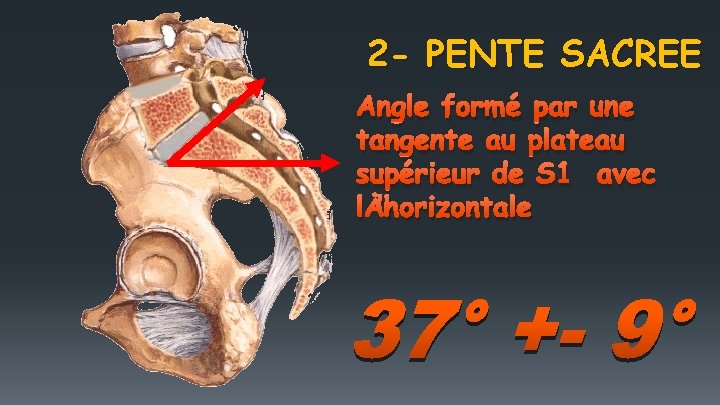
2 - PENTE SACREE Angle formé par une tangente au plateau supérieur de S 1 avec l ’horizontale

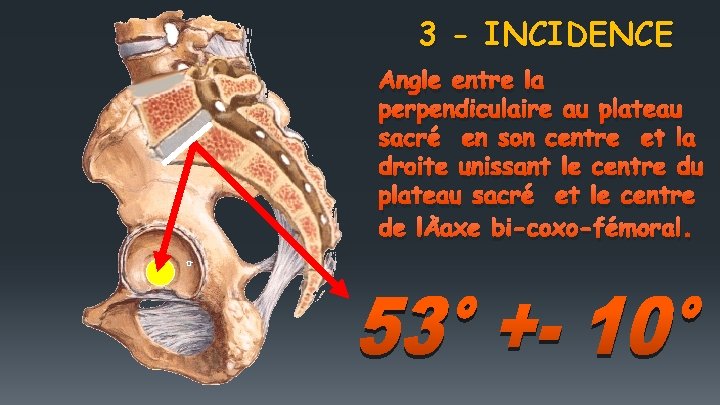
3 - INCIDENCE Angle entre la perpendiculaire au plateau sacré en son centre et la droite unissant le centre du plateau sacré et le centre de l ’axe bi-coxo-fémoral.

ANTEVERSION PELVIENNE Le porte à faux diminue et s ’inverse la pente sacrée augmente la lordose augmente L ’INCIDENCE reste identique

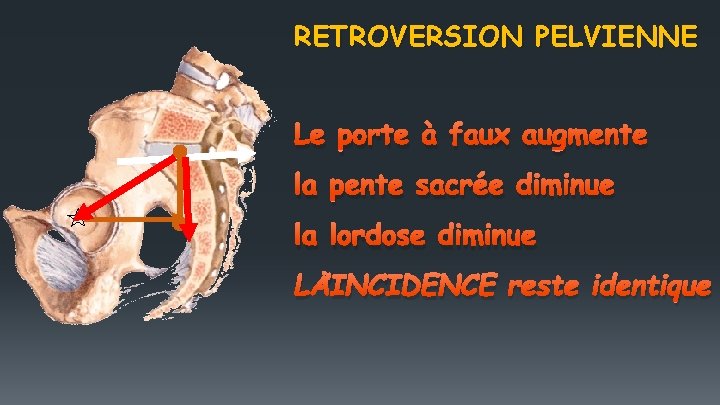
RETROVERSION PELVIENNE Le porte à faux augmente la pente sacrée diminue la lordose diminue L ’INCIDENCE reste identique

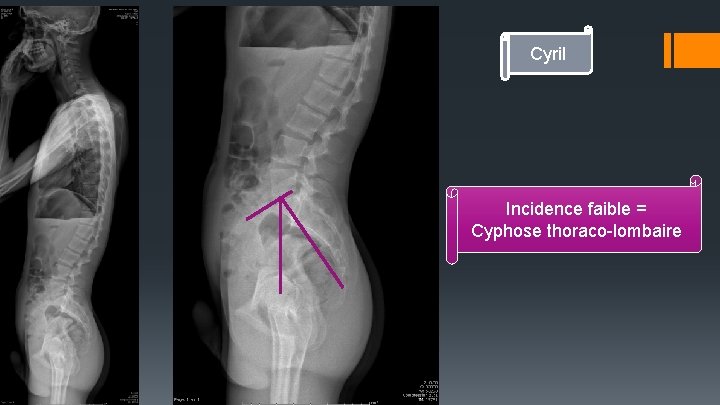
Cyril Incidence faible = Cyphose thoraco-lombaire

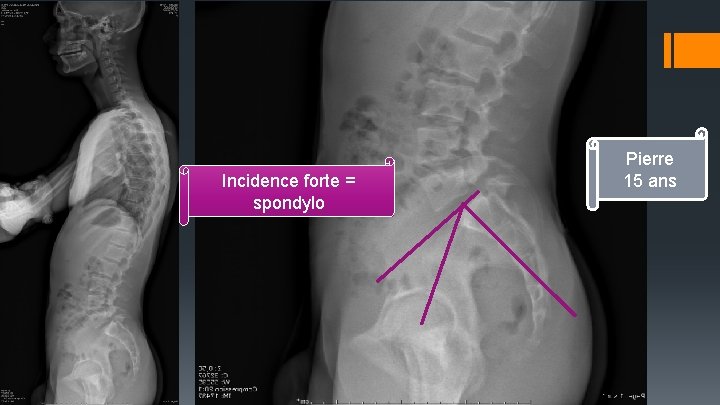
Incidence forte = spondylo Pierre 15 ans

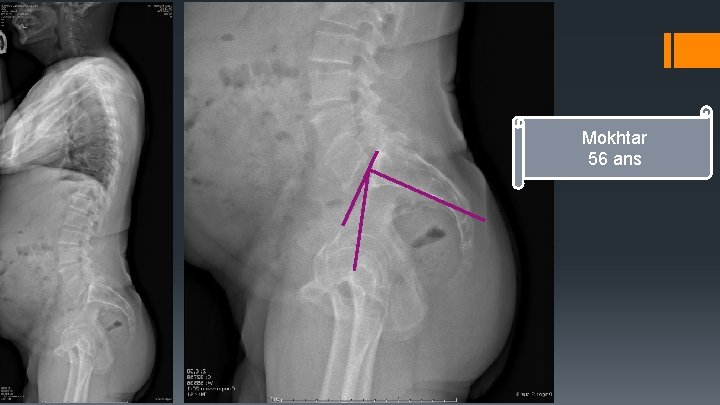
Mokhtar 56 ans

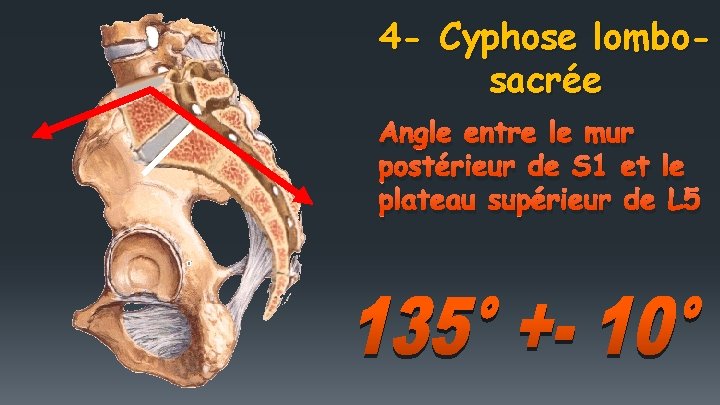
4 - Cyphose lombosacrée Angle entre le mur postérieur de S 1 et le plateau supérieur de L 5

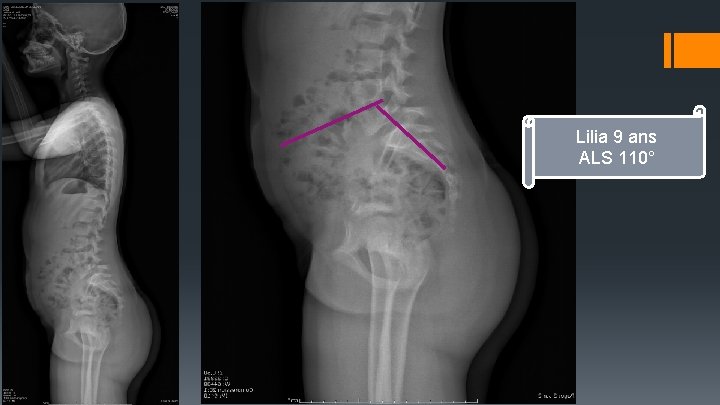
Lilia 9 ans ALS 110°

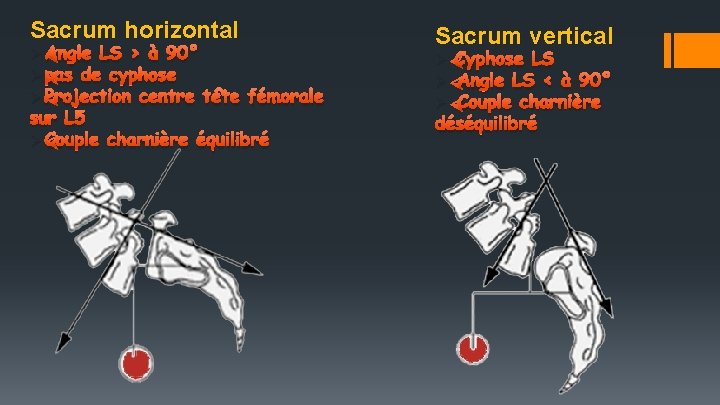
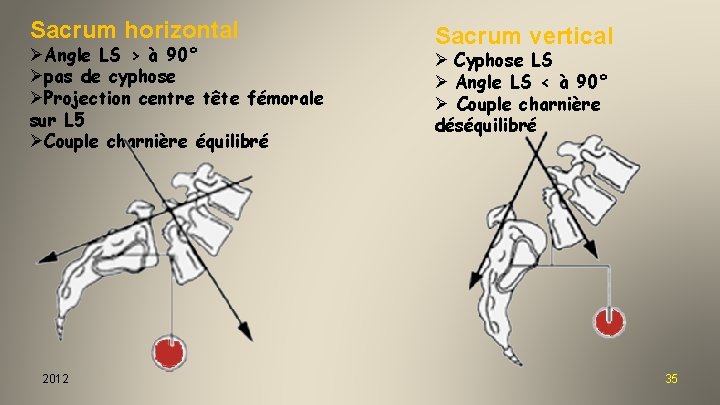
Sacrum horizontal ØAngle LS > à 90° Øpas de cyphose ØProjection centre tête fémorale sur L 5 ØCouple charnière équilibré Sacrum vertical Ø Cyphose LS Ø Angle LS < à 90° Ø Couple charnière déséquilibré

5 - LORDOSE Angle formé par la tangente au plateau supérieur de la vertèbre transitionnelle thoraco-lombaire la plus inclinée sur l ’horizontale, habituellement L 1 et la tangente au plateau inférieur de L 5

Types 4 et 5 à risque 2012 34

Sacrum horizontal ØAngle LS > à 90° Øpas de cyphose ØProjection centre tête fémorale sur L 5 ØCouple charnière équilibré 2012 Sacrum vertical Ø Cyphose LS Ø Angle LS < à 90° Ø Couple charnière déséquilibré 35

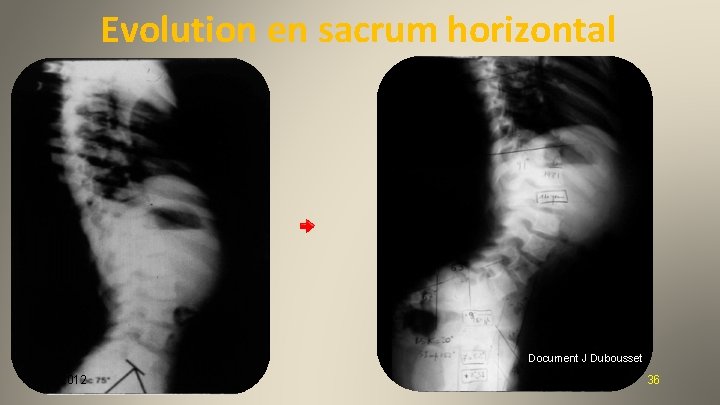
Evolution en sacrum horizontal Document J Dubousset 2012 36

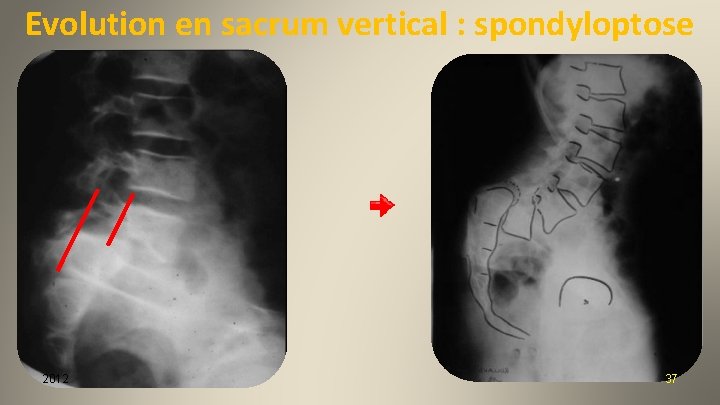
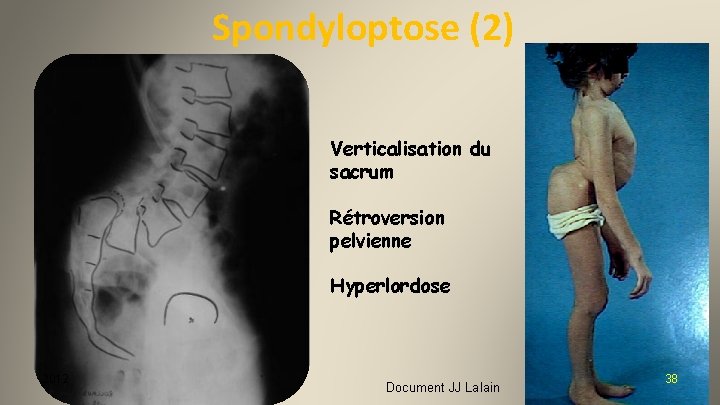
Evolution en sacrum vertical : spondyloptose 2012 37

Spondyloptose (2) Verticalisation du sacrum Rétroversion pelvienne Hyperlordose 2012 Document JJ Lalain 38

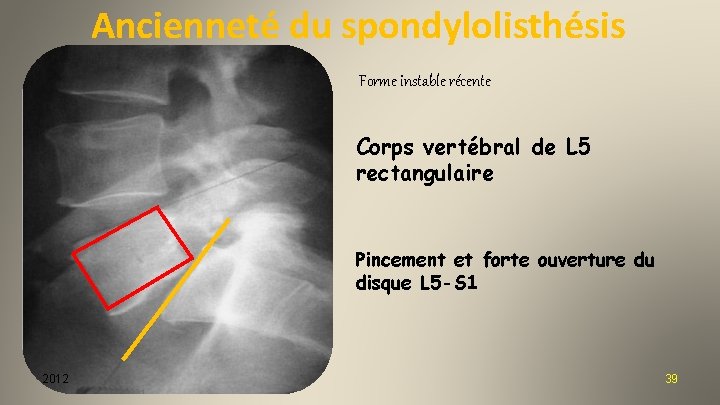
Ancienneté du spondylolisthésis Forme instable récente Corps vertébral de L 5 rectangulaire Pincement et forte ouverture du disque L 5 -S 1 2012 39

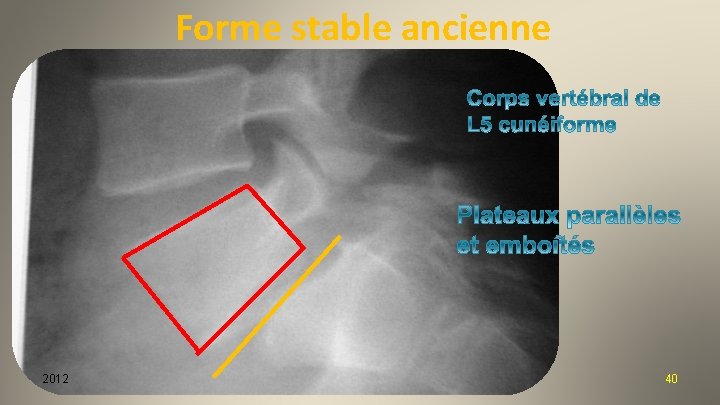
Forme stable ancienne 2012 40

Meyerding’s Gradation Ø Meyerding in 1932 described spondylolisthesis in four grades depending on the extent of forward slip of the vertebra. Ø Grade – I 25%, Grade – II 50%, Grade – III 75% and Grade – IV more than 75%. Ø Total forward slip of the vertebral body is known as spondyloptosis. 2012 41

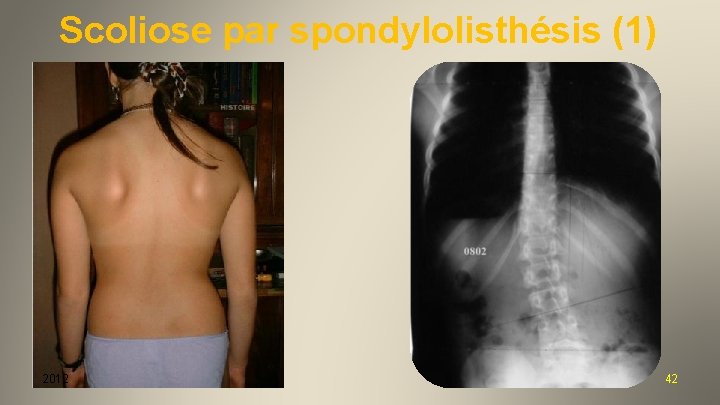
Scoliose par spondylolisthésis (1) 2012 42

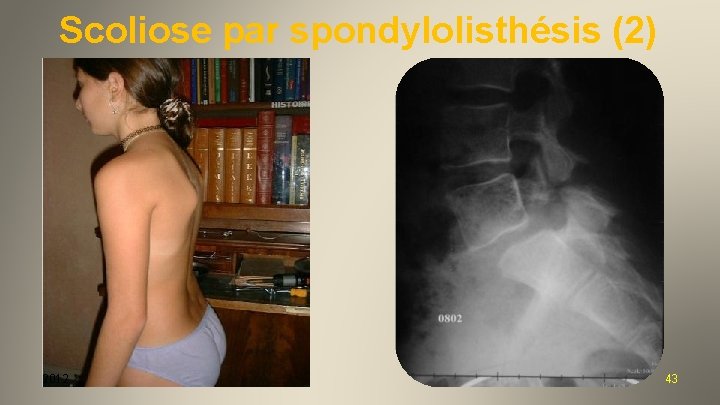
Scoliose par spondylolisthésis (2) 2012 43

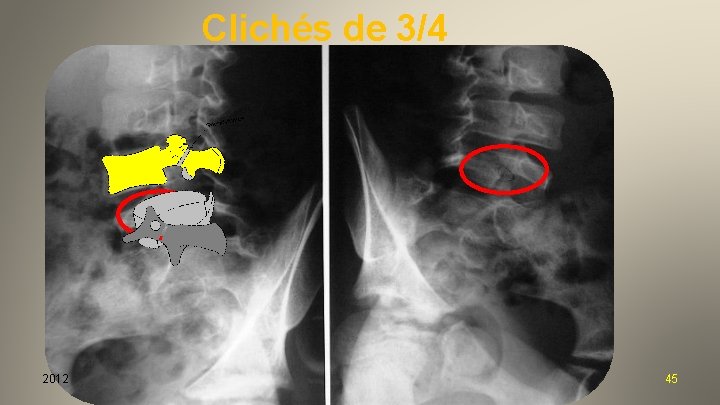
Et les examens complémentaires ? • • • Clichés de ¾ Clichés dynamiques Scanner Reconstruction 3 D IRM Scintigraphie… Souvent réalisés avant le bilan orthopédique, ils ne modifient pas nos indications… 2012 44

Clichés de 3/4 2012 45

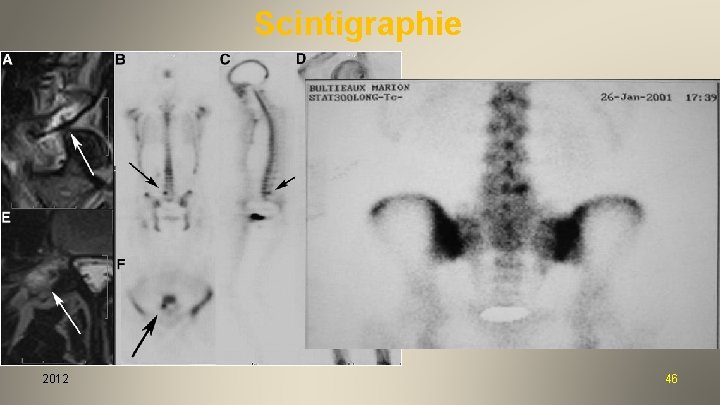
Scintigraphie 2012 46

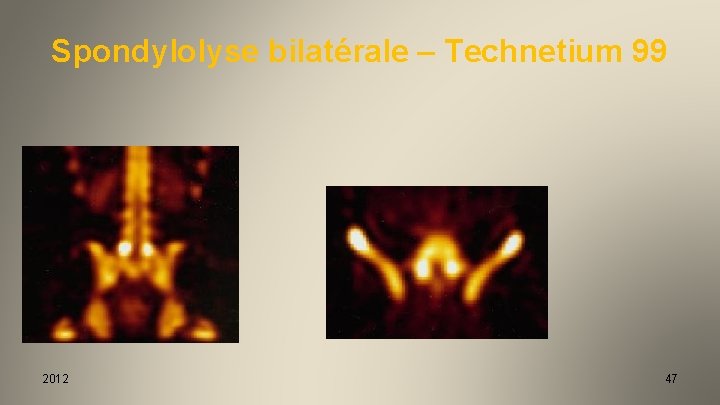
Spondylolyse bilatérale – Technetium 99 2012 47

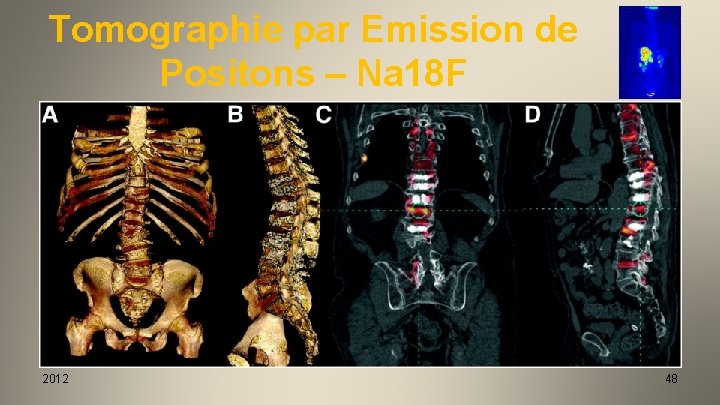
Tomographie par Emission de Positons – Na 18 F 2012 48

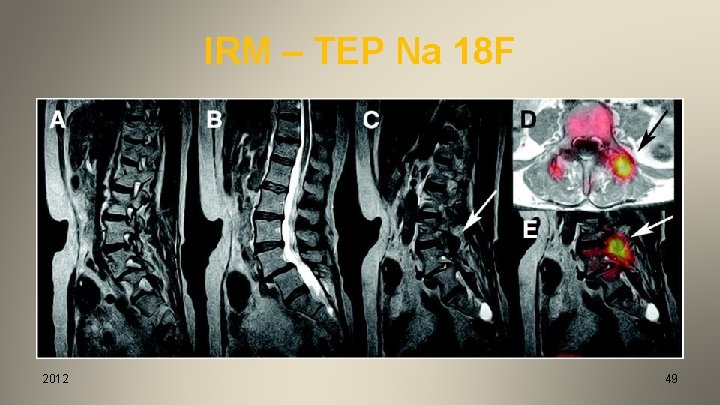
IRM – TEP Na 18 F 2012 49

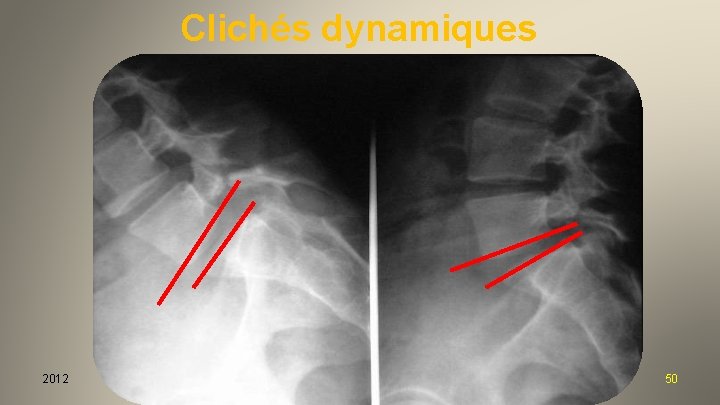
Clichés dynamiques 2012 50

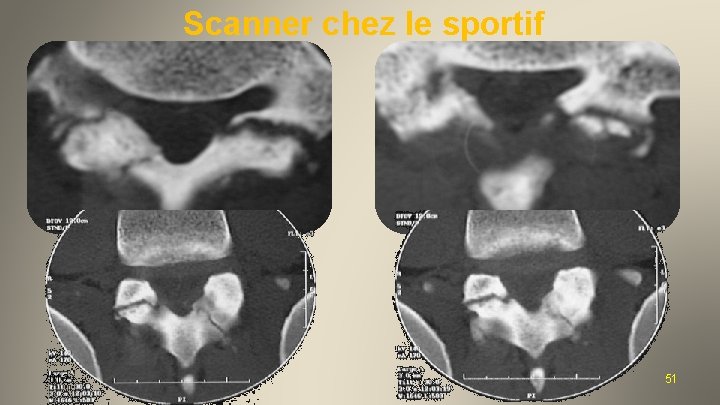
Scanner chez le sportif 2012 51

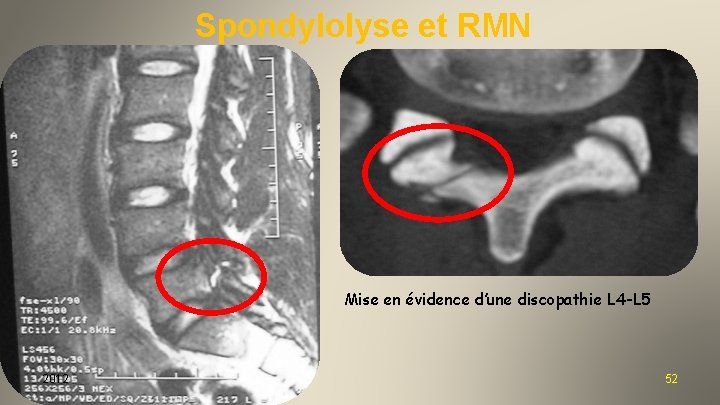
Spondylolyse et RMN Mise en évidence d’une discopathie L 4 -L 5 2012 52

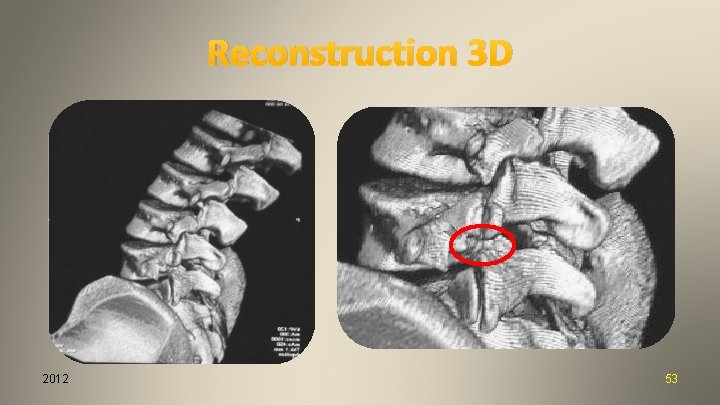
Reconstruction 3 D 2012 53

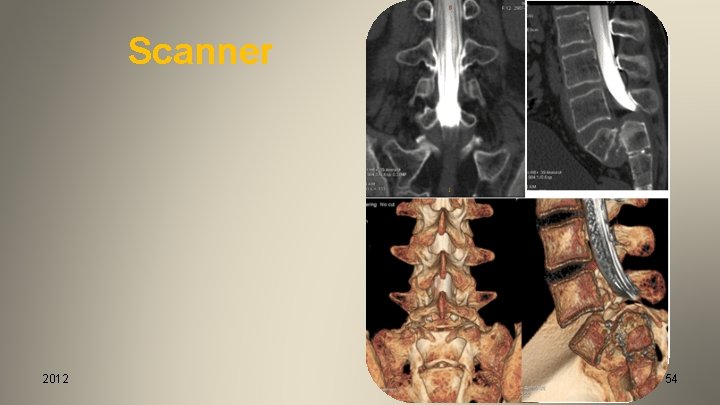
Scanner 2012 54

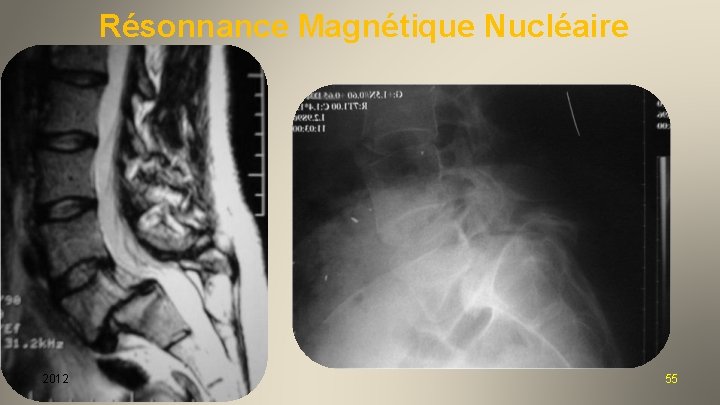
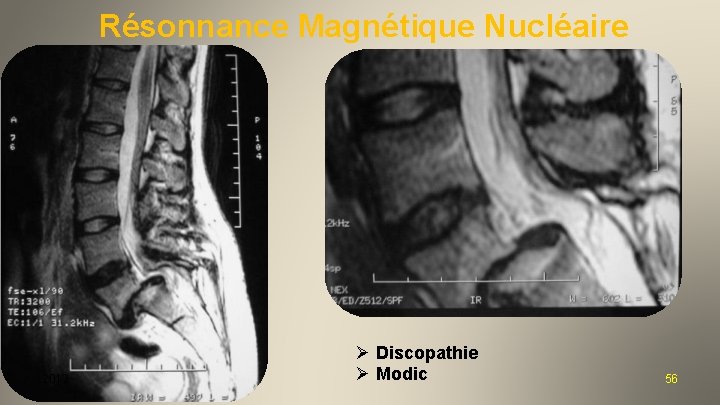
Résonnance Magnétique Nucléaire 2012 55

Résonnance Magnétique Nucléaire 2012 Ø Discopathie Ø Modic 56

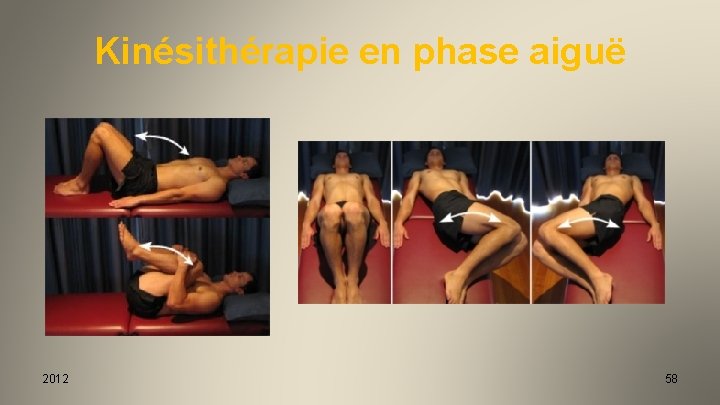
Le traitement Orthopédique Conservateur • Kinésithérapie – Tonification des abdominaux – Assouplissement sous-pelvien • Plâtre (en sablier et lordose sacrée 3 semaines) – Restauration de l’Intégrité Tensionnelle (Tensegrity) • Corset monocoque polyéthylène – porté la nuit et 2 heures après le sport – surveillance tous les 6 mois 2012 57

Kinésithérapie en phase aiguë 2012 58

Lombalgie en fin de normalisation Rééducation Posturale Globale • posture du patineur • étirement de la chaîne postérieure • restauration de la visco-élasticité Attention au risque de « casse noisette » au niveau du disque 2012 59

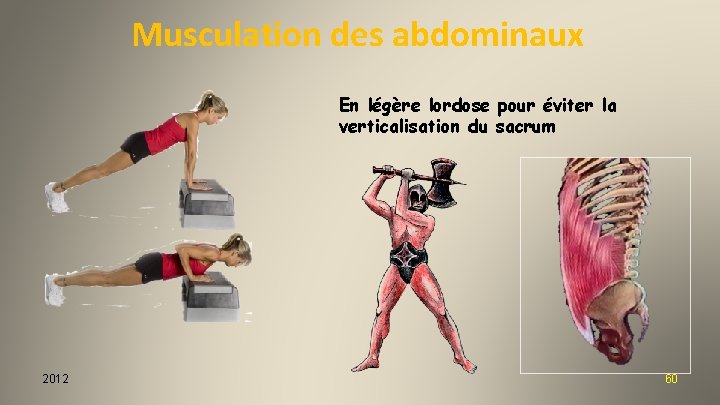
Musculation des abdominaux En légère lordose pour éviter la verticalisation du sacrum 2012 60

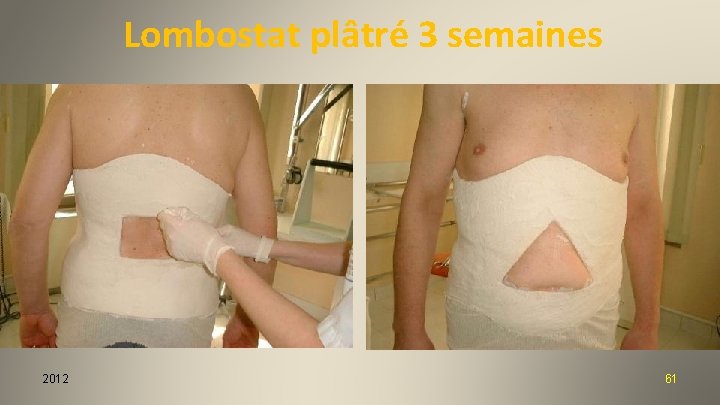
Lombostat plâtré 3 semaines 2012 61

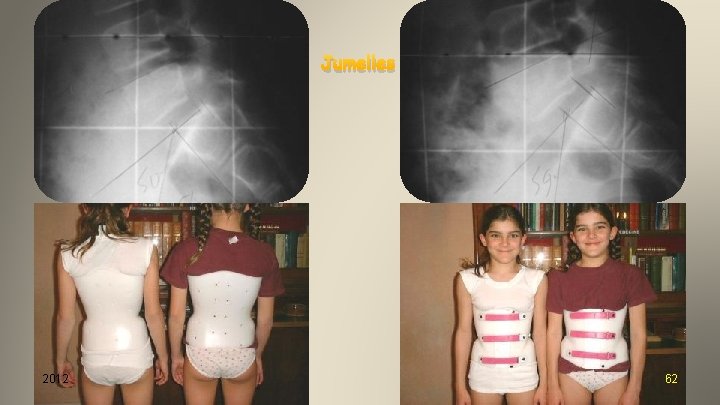
Jumelles 2012 62

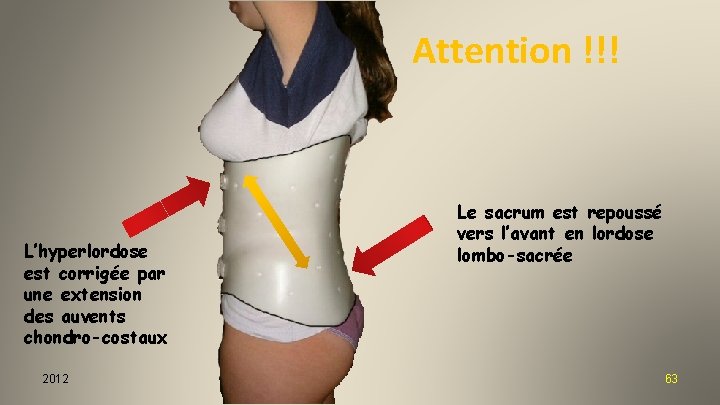
Attention !!! L’hyperlordose est corrigée par une extension des auvents chondro-costaux 2012 Le sacrum est repoussé vers l’avant en lordose lombo-sacrée 63

Risque neurologique ? ØPas d’atteinte neurologique brutale ØRisque de dysfonctionnement génito-urinaire ØSyndrome radiculaire à la marche avec claudication de la moelle 2012 64

La Chirurgie • Les vissages articulaires type épiphysiolyse n’ont pas fait la preuve de leur efficacité • Les arthrodèses in situ postérieures, antérieures ou mixtes sont réservées aux glissements rapides avec sciatique et aux échecs de TOC • Les réductions sont limitées car si le nerf se laisse étirer, il n’est pas élastique 2012 65

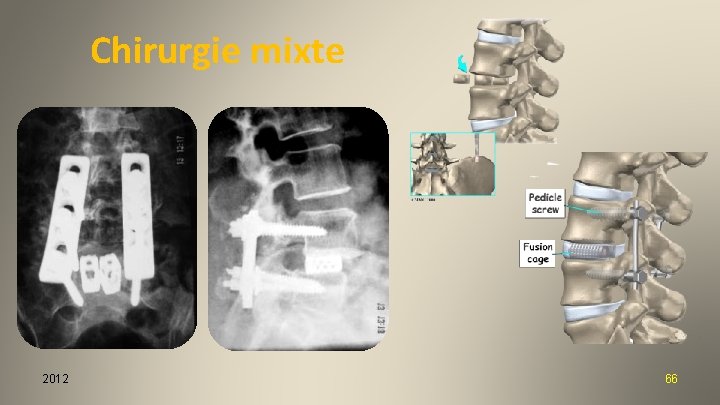
Chirurgie mixte 2012 66

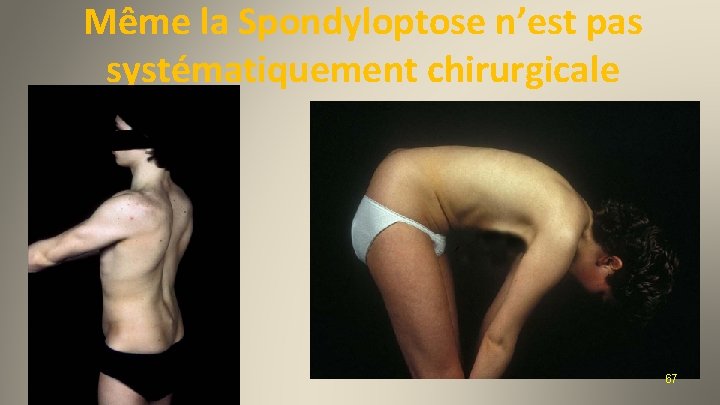
Même la Spondyloptose n’est pas systématiquement chirurgicale 2012 67

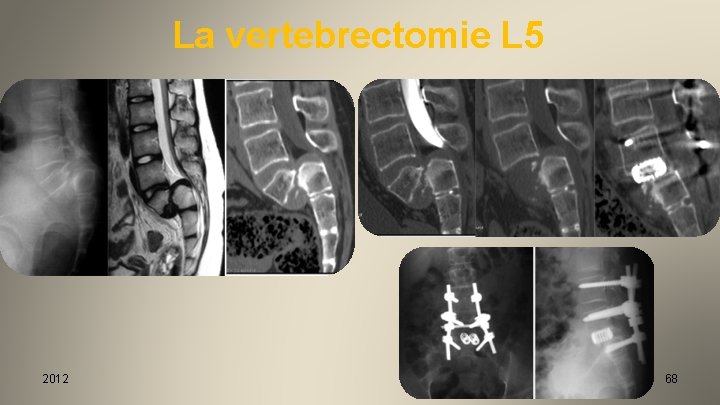
La vertebrectomie L 5 2012 68

Les indications classiques (1) 2012 69

Les indications classiques (2 a) 2012 70

Les indications classiques (2 b) 2012 71

Nos Indications en Médecine Orthopédique q Critères Ø Douleur Ø Ancienneté Ø Grade déplacement (85% des lyses isthmiques en milieu sportif : déplacement minime = spondylolisthésis de grade I ) q Asymptomatique q Ancien (cunéiformisation) q Grade 1 (< 25 %) 75 % des cas Ø Vie normale Ø Radio de contrôle annuelle en période pubertaire, tous les 2 ans avant, tous les 5 ans après 2012 72

Traitement Orthopédique Conservateur ØSymptomatique ØGrade 2 (> 25 %) et plus ØRécent ØEt si le sport est poursuivi par l’enfant 2012 73

L’alternative • Arrêt du sport 2012 • Traitement Orthopédique Conservateur 74

Les Inaptitudes logiques systématiques Les chocs en hyper-extension 2012 75

Fréquence de la lyse chez les sportifs et prévalence de 20% tous sports confondus Quels sports sont incriminés ? 2012 Ø Plongeon Ø Lutte Ø Haltérophilie Ø Gym Ø Ski Ø Foot (américain) Ø Natation Ø Judo Ø Tennis Ø Équitation Ø Cyclisme 40 - 60% 30% 16 - 32% 20% 15% 13 % 9 – 14% 2, 4% 0% d’après Hoshina et Rossi 76

Les résultats 76 2012 77 Total : 153 cas 77

Clinique • Douleur à l'hyper-extension • Station assise prolongée mal supportée • Pas de facteur déclenchant inaugural net • Douleur souvent nocturne, déclenchée par le changement de position • Sujet jeune (pathologie discale rare) • Examen neurologique négatif (en l'absence de complication) 2012 78

Pratique Sportive initiale 2012 79

DOULEUR INITIALE 2012 80

Raideur sous-pelvienne initiale 2012 81

Age de découverte 2012 82

Inclinaison de la pente sacrée 37° 2012 83

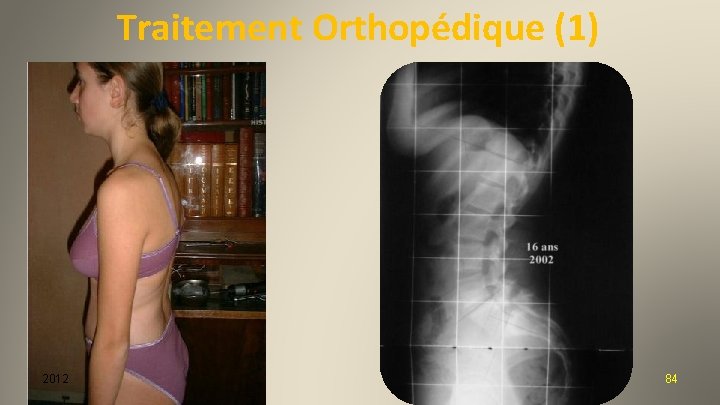
Traitement Orthopédique (1) 2012 84

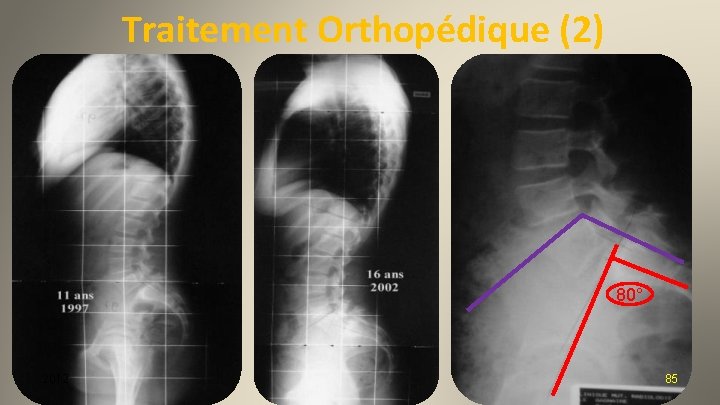
Traitement Orthopédique (2) 80° 2012 85

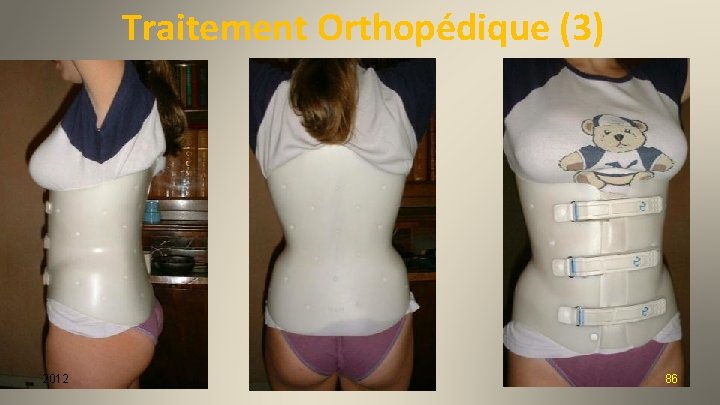
Traitement Orthopédique (3) 2012 86

Gerrit Rietveld, 1918 2012 87

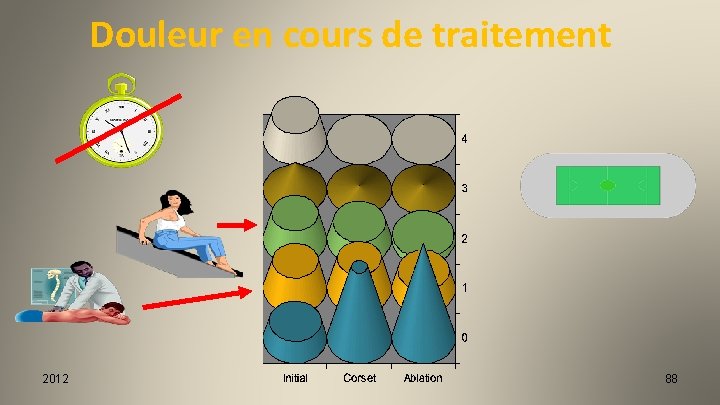
Douleur en cours de traitement 2012 88

Sport en cours de traitement 2012 89

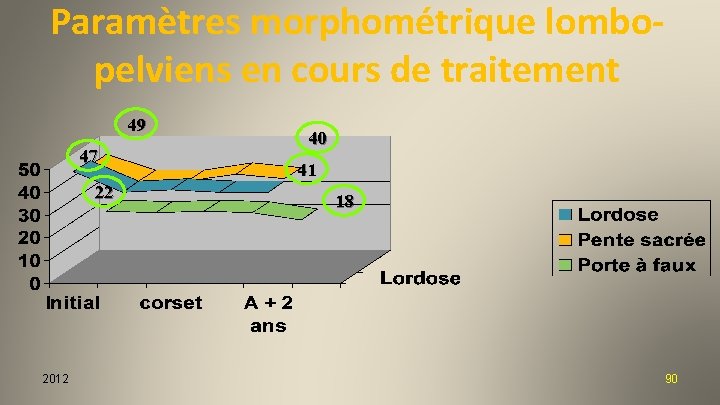
Paramètres morphométrique lombopelviens en cours de traitement 49 47 22 2012 40 41 18 90

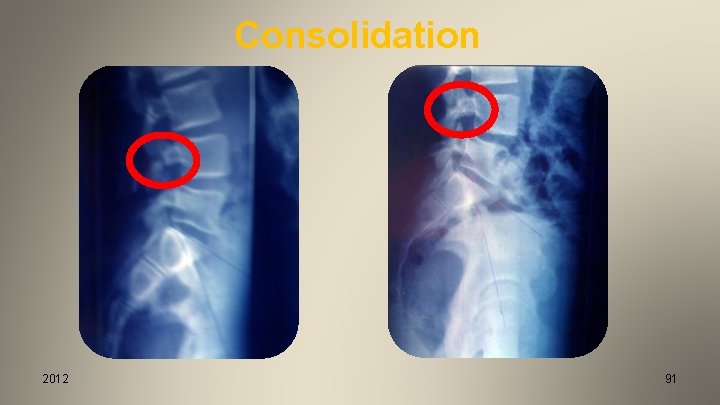
Consolidation 2012 91

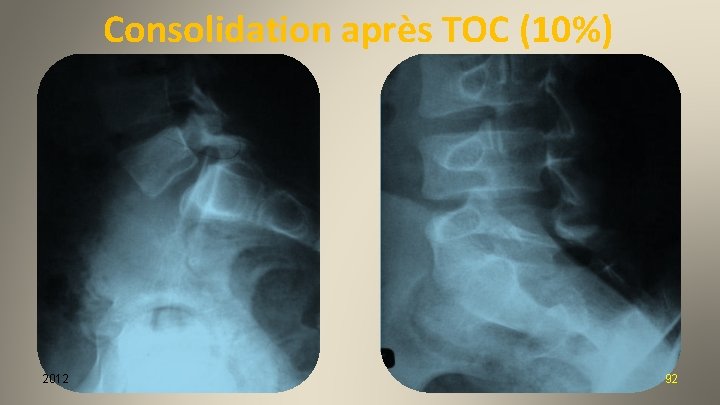
Consolidation après TOC (10%) 2012 92

Bibliographie Micheli L: Back injuries in gymnasts. Clin Sports Med 4: 85, 1985 • Micheli utilise un lombostat plastique en lordose corrigée. • 88 % des patients sont soulagés et capables de reprendre l’activité sportive en moins de 2 mois. • 32 % présentent une consolidation de la spondylolyse. • Dès que les symptômes ont disparu, il est possible de reprendre la compétition après entraînement approprié. 2012 93

EN CONCLUSION Evolutivité et contre-indication sportive : aucun argument définitif Chirurgi e Arrêt Sport Tt Ort Con s 2012 94

FIN 2012 95