Module de NphrologieUrologie DCEM 2 Troubles de la

Module de Néphrologie/Urologie - DCEM 2 Troubles de la natrémie, de la kaliémie et de la calcémie Dominique Chauveau Service de Néphrologie & Immunologie clinique Faculté de Médecine Purpan Université Paul Sabatier, Toulouse Mars 2007

Principaux troubles électrolytiques 1 - Hyponatrémie et hypernatrémie 2 - Hypokaliémie et hyperkaliémie 3 - Hypercalcémie

Troubles de la natrémie 1 - Hyponatrémie Définition : Na < 135 mmol/l Trouble électrolytique le plus fréquent

Physiopathologie : natrémie et osmolalité Osm ic = Osm ec 300 = 300 Qu’est-ce qui détermine l’osmolalité extracellulaire ? • Électrolytes Na, K, Cl, bicar --> (Na + K)x 2 • Autres substances dissoutes dont la concentration est « élevée » urée, glycémie… Une baisse de la natrémie s’accompagne d’une baisse d’osmolalité
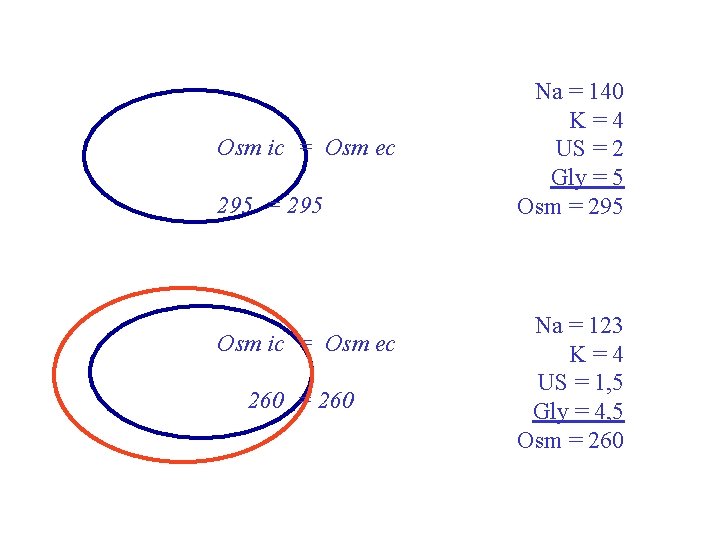
Osm ic = Osm ec 295 = 295 Osm ic = Osm ec 260 = 260 Na = 140 K = 4 US = 2 Gly = 5 Osm = 295 Na = 123 K = 4 US = 1, 5 Gly = 4, 5 Osm = 260
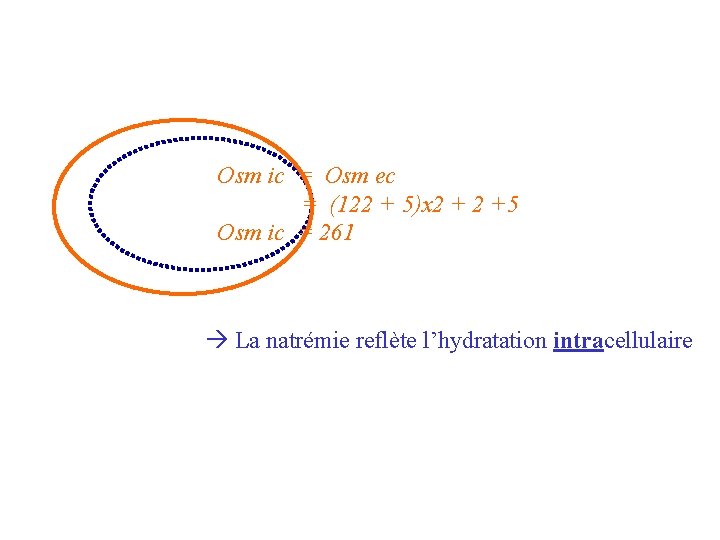
Osm ic = Osm ec = (122 + 5)x 2 +5 Osm ic = 261 La natrémie reflète l’hydratation intracellulaire

1 - Hyponatrémie : conséquences • Augmentation du volume cellulaire • Symptômes neurologiques d’hypertension intra-crânienne : Céphalées, léthargie, désorientation, convulsions, nausées, vomissements, coma, engagement cérébral, (décès) Crampes musculaires • • Dépendent de la profondeur (< 125 mmol/l) et de la vitesse d’installation de l’hyponatrémie Dans le cerveau, adaptation neuronale lente par échange d’électrolytes et libération d’osmolytes (inositol, glutamine, taurine)
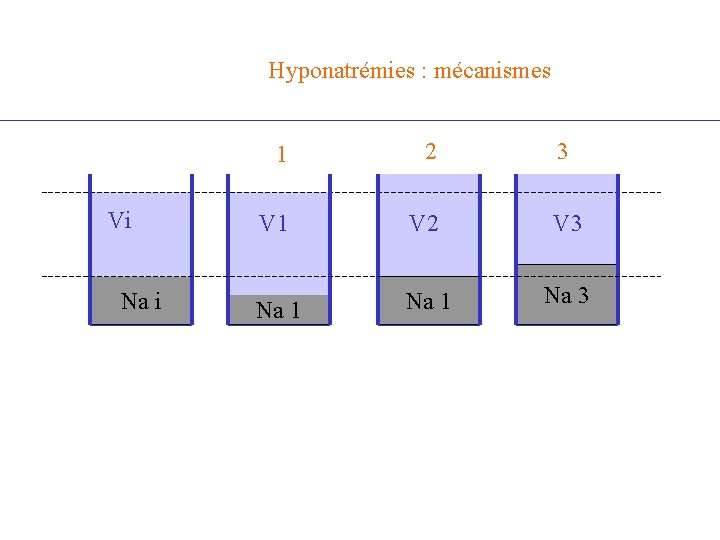
Hyponatrémies : mécanismes Vi Na i 1 2 3 V 1 V 2 V 3 Na 1 Na 3
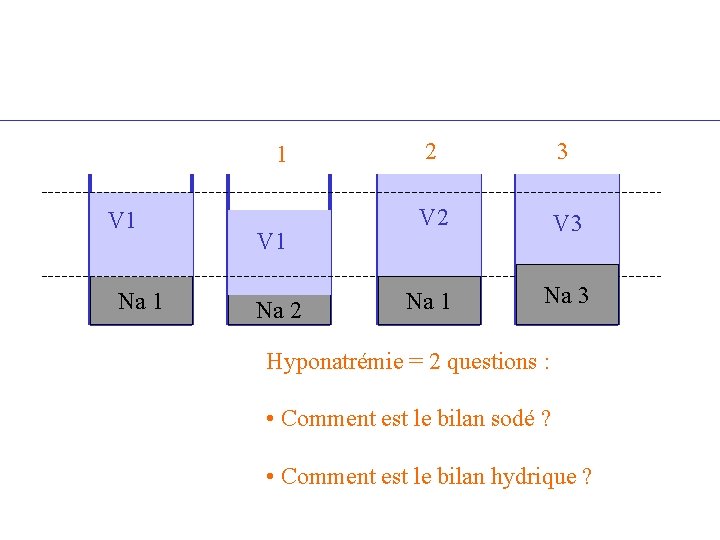
1 V 1 Na 2 2 3 V 2 V 3 Na 1 Na 3 Hyponatrémie = 2 questions : • Comment est le bilan sodé ? • Comment est le bilan hydrique ?
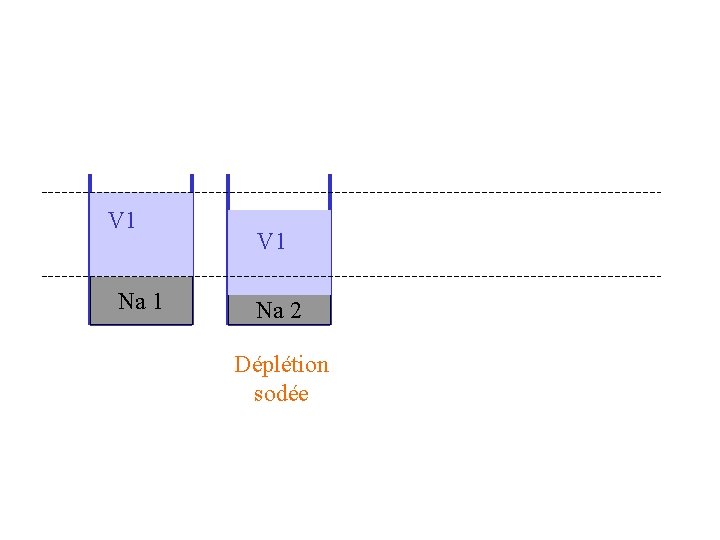
V 1 Na 1 V 1 Na 2 Déplétion sodée

Les causes de déplétion sodée (en fréquence) • Pertes digestives • Pertes rénales • Pertes cutanées

Les causes de déplétion sodée Na urinaire • Pertes digestives • Pertes rénales • Pertes cutanées < 20 Abondant < 20

Les indices de déplétion sodée Contraction du volume extra-cellulaire : signes cliniques Plasmatique Perte de poids et soif Hypotension orthostatique puis permanente, collapsus… Tachycardie Veines jugulaires externes plates Oligurie (pertes extrarénales) ou diurèse conservée (pertes rénales) Interstitiel Pli cutané persistant (sternum, front, épaules) + peau sèche, globes oculaires enfoncés

Les indices biologiques de déplétion sodée Contraction du volume extra-cellulaire : Sang/plasma élévation de créatinine, urée et uricémie Hte > 50% ; protides > 75 g/l Alcalose de contraction Sécrétion de l’HAD (hormone antidiurétique) Hyponatrémie …inadaptée à l’osmolarité mais appropriée à la volémie Urines
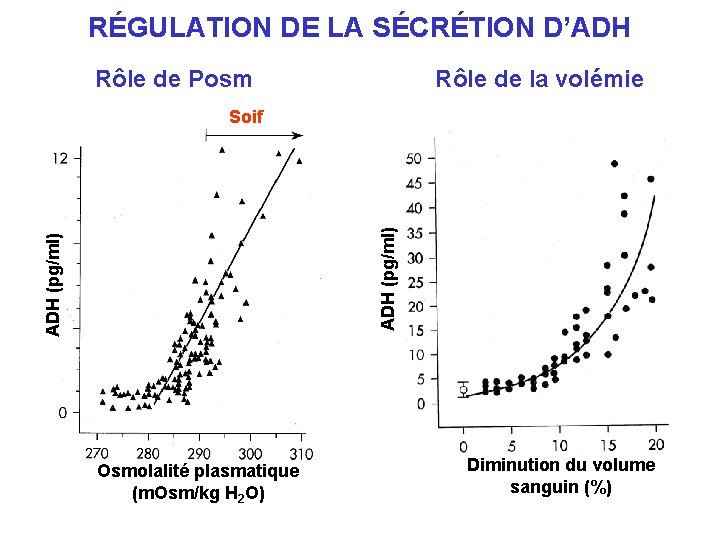
RÉGULATION DE LA SÉCRÉTION D’ADH Rôle de Posm Rôle de la volémie ADH (pg/ml) Soif Osmolalité plasmatique (m. Osm/kg H 2 O) Diminution du volume sanguin (%)

Troubles de la natrémie 1 - Hyponatrémie : identifier la cause • Bilan sodé négatif avec signes d’hypovolémie – D’origine rénale (natriurèse abondante) ou surrénale • Diurétiques (thiazide, femme après ménopause) • Polyurie osmotique (diabète sucré, mannitol) • Néphropathie interstitielle chronique (montages urinaires, néphronophtise) aigue (levée d’obstacle urologique ou vasculaire; reprise de diurèse après tubulopathie) • Insuffisance surrénale (déficit en minéralocorticoïdes, hypovolémie et hyperkaliémie, rare) – D’origine extra-rénale (natriurèse < 20 mmol/l) • Digestive : diarrhée, vomissements, occlusion intestinale, pancréatite. . . • Brûlures étendues

Troubles de la natrémie 1 - Hyponatrémie par déplétion sodée : traitement • Traiter la cause • Restituer ce qui a été perdu : apport isotonique équivalent à ce qui a été perdu – Par voie orale en l’absence de signe de gravité et de vomissement : Na. Cl en gélules et régime riche en sel – Par voie veineuse si vomissement ou collapsus Na Cl 9 p. mille( ou bicar Na 14 p. mille si acidose associée) : 1 litre par kg perdu, ou si le poids initial est inconnu, estimer déficit extracellulaire : 20% x Poids actuel x (Hte-0, 45) • Vitesse de correction : 50% en 6 heures, à moduler (gravité, tolérance, efficacité) • Surveillance : PA, FC, diurèse, poids, régression insuf rénale
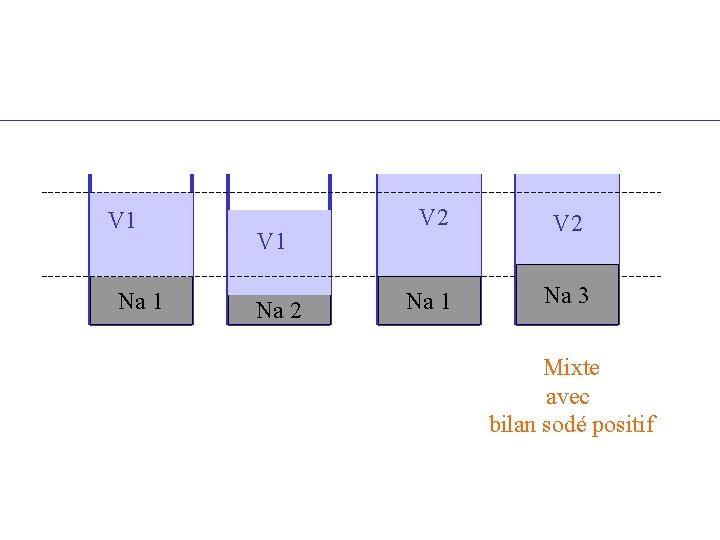
V 1 Na 1 V 1 Na 2 V 2 Na 1 Na 3 Mixte avec bilan sodé positif

2 - Hyponatrémie avec bilan sodé positif : symptomes & causes • Bilan sodé positif : – prise de poids, oedèmes – oligurie avec natriurèse basse – ascite… • Causes – – Insuffisance cardiaque Cirrhose avec ascite Insuffisance rénale sévère Syndrome néphrotique (rare)
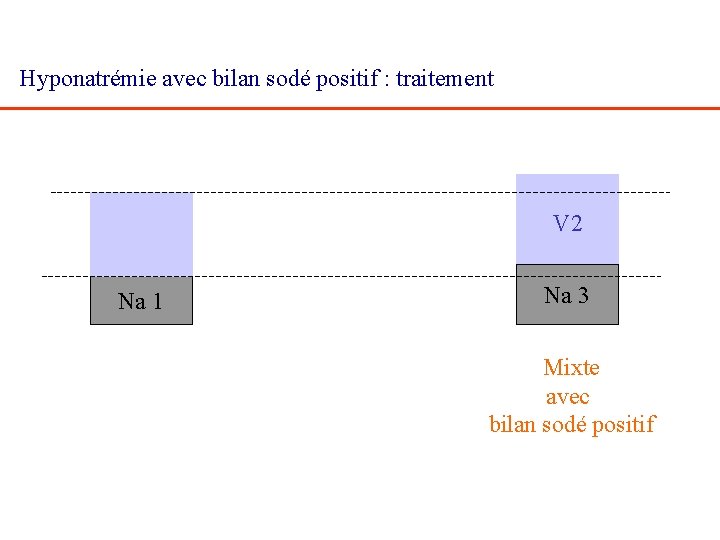
Hyponatrémie avec bilan sodé positif : traitement V 2 Na 1 Na 3 Mixte avec bilan sodé positif
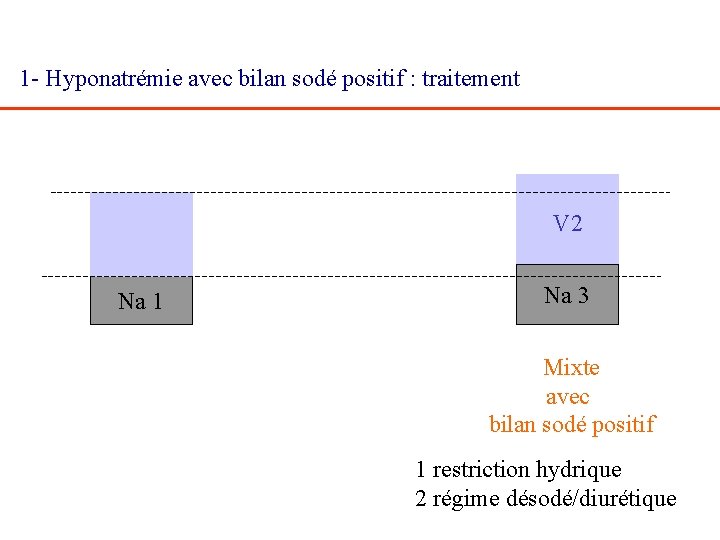
1 - Hyponatrémie avec bilan sodé positif : traitement V 2 Na 1 Na 3 Mixte avec bilan sodé positif 1 restriction hydrique 2 régime désodé/diurétique
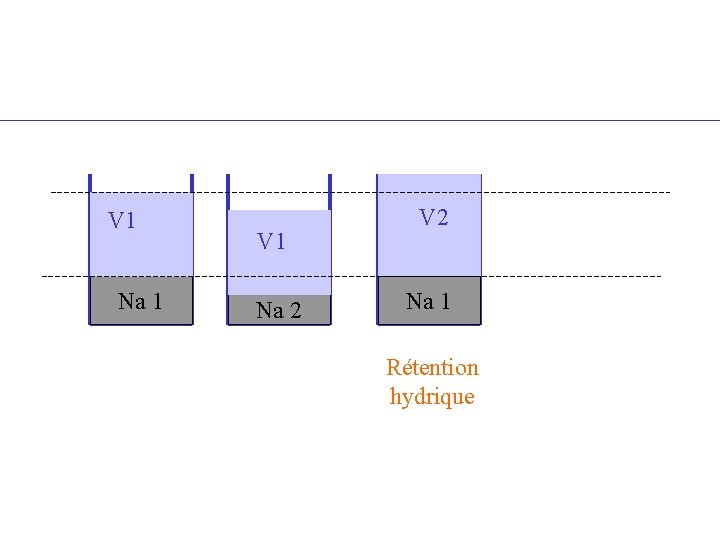
V 1 Na 1 V 1 Na 2 V 2 Na 1 Rétention hydrique

3 - Hyponatrémie avec bilan sodé normal : symptômes & causes • Signes d’hyperhydratation intracellulaire – Troubles digestifs : dégoût de l’eau, nausées, vomissements – Signes neurologiques : céphalées, trouble de vigilance, hypertonie extrapyramidale, myoclonies, fasciculations – Coma et convulsions • Bilan sodé normal : – Poids inchangé ou très discrètement élevé, pas d’oedème – Natriurèse appropriée (égale aux apports)

Les causes de rétention hydrique « pure » • Insuffisance thyroïdienne TSH • Insuffisance corticotrope Cortisol à 8 h 00 puis test ACTH • Sécrétion « inappropriée » Ni hypothyroïdie, ni hypocorticisme d’hormone anti-diurétique et contexte : (SIADH ou syndrome de Infection (poumon) Scwartz-Bartter) Atteinte neurologique centrale Médicaments Tumeur sécrétant HAD Post-opératoire Idiopathique

Déplétion… …ou dilution ? Non… iatrogène !

Les causes de rétention hydrique (SIADH) d’origine médicamenteuse • Carbamazepine • Vincristine • Cyclophosphamide • Chlorpropamide • AINS • Diurétiques thiazidiques • Psychotropes : • Phénotiazines • Tricycliques • IMAO • Inhibiteurs du recaptage de sérotonine
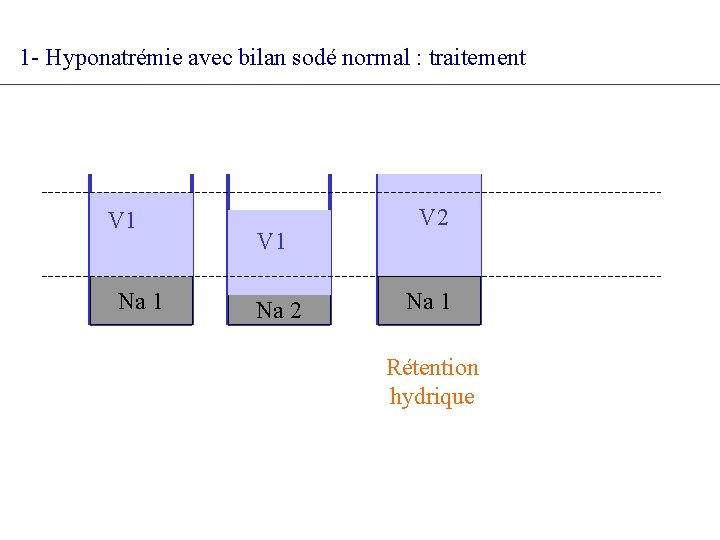
1 - Hyponatrémie avec bilan sodé normal : traitement V 1 Na 1 V 1 Na 2 V 2 Na 1 Rétention hydrique

1 - Hyponatrémie avec bilan sodé normal : traitement 1 traitement de la cause 2 traitement symptomatique Restriction hydrique à 600 ml/j Apports sodés normaux ? Aquarétique (futur proche) 3 traitement de l’hyponatrémie grave (coma/convulsions) : - soluté salé hypertonique (ampoules de Na Cl à 20 p. mille, 2 gr dans 10 ml) - < 10 gr/j - surveillance : natrémie/2 -4 heures, - correction < 0, 5 mmol/h si hyponatrémie chronique < 2 mmol/h à J 1 puis <1 mmol/h si hyponatrémie aiguë jusqu’à Na > 125 mmol/l - risque correction trop rapide ou trop ample : myélinolyse centropontine

Troubles de la natrémie Hyponatrémie : pour en savoir plus, les causes rares d’hyponatrémie • Eliminer une « fausse » hyponatrémie liée à hypertriglycidémie ou hyperprotidémie (la mesure de l’osmolalité plasmatique est normale) • Identifier les hyponatrémies « de transfert » secondaires à – hyperglycémie (> 5 g/l) – Intoxication (méthanol, éthylène glycol…) – Perfusion hyperosmolaire

Troubles de la natrémie - Hyponatrémie : exploration pratique • Mesurer l’osmolalité – Eliminer une fausse hyponatrémie liée à hypertriglycidémie ou hyperprotidémie (osmolalité normale) – Ecarter les hyponatrémies secondaires de transfert (osmolalité > 300 mosm/l) • Identifier les signes de gravité : troubles neurologiques (si présents, hospitaliser soins intensifs) • Rassembler les éléments d’orientation – Anamnèse : • • – – Bilan sodé : poids de référence et poids actuel, oedèmes, ascite, insuf cardiaque Tests biologiques utiles : • • • troubles digestifs récents ; usage de diurétiques (thiazides) ; perfusions récentes hypo-osmotiques ; autres médicaments Sanguins : urée, créat, kaliémie, chlore, bicarbonates, uricémie, osmolarité, (TSH et cortisol + test ACTH-immédiat) Urines : Na, K, chlore, osmolarité Identifier la cause
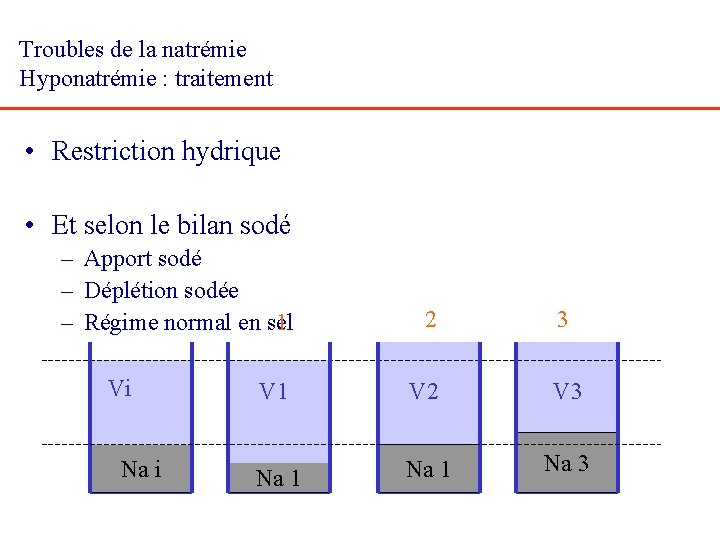
Troubles de la natrémie Hyponatrémie : traitement • Restriction hydrique • Et selon le bilan sodé – Apport sodé – Déplétion sodée – Régime normal en sel 1 Vi Na i 2 3 V 1 V 2 V 3 Na 1 Na 3
Troubles de la natrémie 2 - hypernatrémie Perte d’eau isolée Soif Déshydratation intracellulaire par accès impossible à l’eau : Nouveau-né/nourrisson Sujet âgé non-autonome Troubles de vigilance Post-opératoire ou réanimation

Troubles de la natrémie 2 - hypernatrémie Natrémie > 145 mmol/l Assez rare

Troubles de la natrémie Hypernatrémie et déshydratation intracellulaire : conséquences • Diminution du volume cellulaire • Symptômes : – – – Urines : polyurie(>3000 ml/j chez adulte) hypotonique (U osm faible, U/P osm<1) Perte de poids Soif Muqueuses sèches (face inf de langue) Symptômes neurologiques : Somnolence puis coma Hématome sous-dural ou intracérébral Convulsions et syndrome pyramidal Fièvre « centrale » • Dépendent de la vitesse d’installation de l’hypernatrémie Dans le cerveau, adaptation neuronale lente par échange d’électrolytes et libération d’osmolytes (inositol, glutamine, taurine)

Troubles de la natrémie Hypernatrémie et déshydratation intracellulaire : causes • Perte d’eau par le rein : – Caractéristiques : Polyurie (diurèse > 3000 ml/j chez adulte) hypotonique (U/Posm < 1) – Causes • Diabète insipide « central » : défaut de sécrétion d’HAD par la posthypophyse – Post-op – Tumeur ou granulome • Diabète insipide néphrogénique – Acquis : » lithium, ampho. B » Hypercalcémie ou hypokaliémie » Néphropathie interstitielle chronique – Héréditaire : insensibilité du tube collecteur à l’HAD • Perte d’eau par le poumon : hyperventilation, U/Posm>1

Hypernatrémie : traitement • Traiter la cause Pex si diabète insipide hypophysaire (central), DDAVP-Minirin° • Compenser le déficit hydrique : eau Si possible par voie orale, ou sonde gastrique Ou par voie parentérale (veineuse, G 2, 5%; ou sous cutanée) • Quantité à apporter 1 litre par kg perdu Si poids initial inconnu, estimation déficit = 60% x Pds actuel x (Na-140/140) Vitesse de correction Viser correction en 48 heures, maximum 0, 5 mmol/h Surveillance Soif, état neurologique, natrémie, osm. P/U Risque de correction trop prompte : œdème cérébral

1. Troubles de la natrémie 2. Troubles de la kaliémie 3. Hypercalcémie
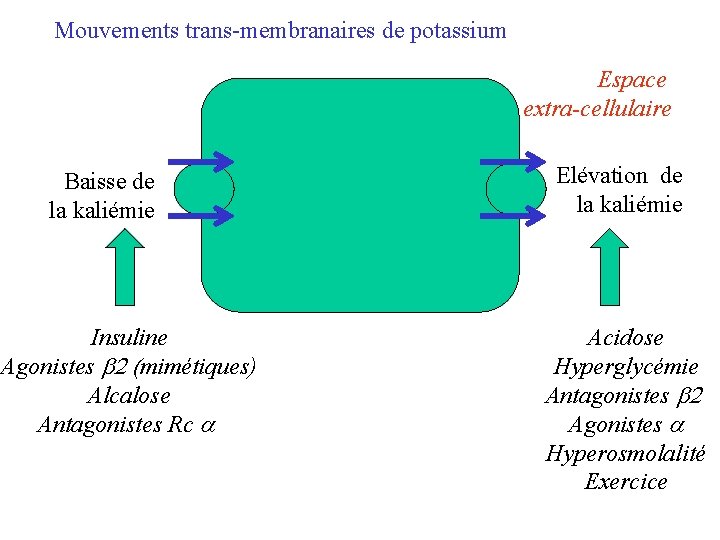
Mouvements trans-membranaires de potassium Espace extra-cellulaire Baisse de la kaliémie Insuline Agonistes b 2 (mimétiques) Alcalose Antagonistes Rc a Elévation de la kaliémie Acidose Hyperglycémie Antagonistes b 2 Agonistes a Hyperosmolalité Exercice
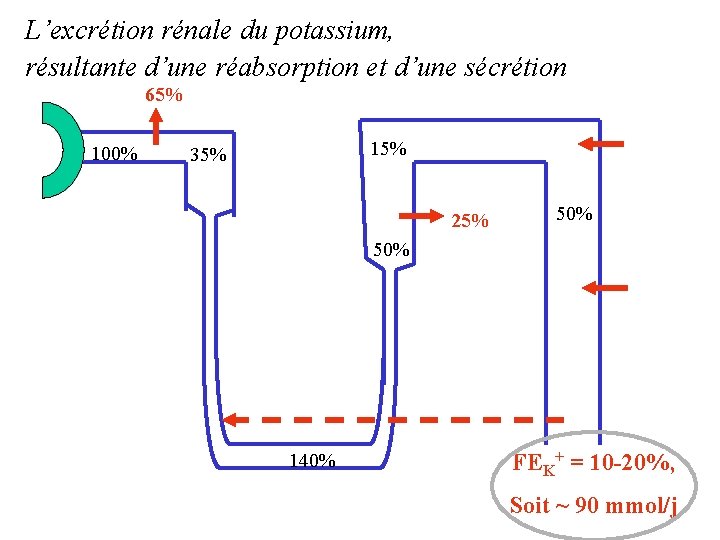
L’excrétion rénale du potassium, résultante d’une réabsorption et d’une sécrétion 65% 100% 15% 35% 25% 50% 140% FEK+ = 10 -20%, Soit ~ 90 mmol/j
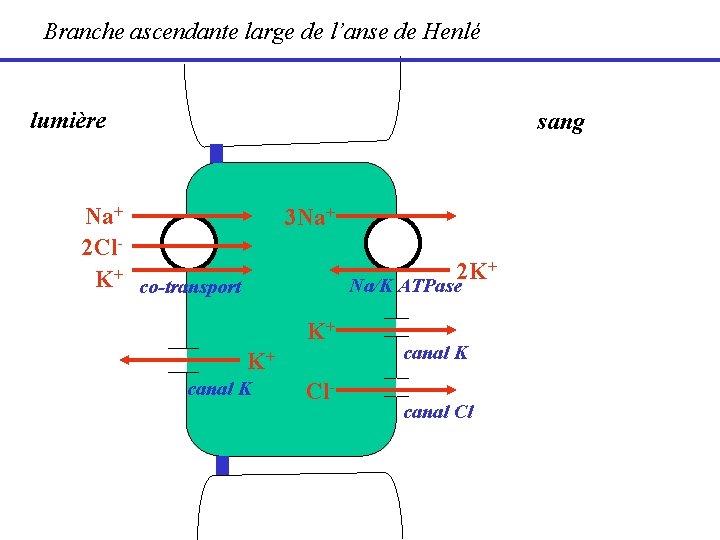
Branche ascendante large de l’anse de Henlé lumière sang Na+ 2 Cl. K+ co-transport 3 Na+ 2 K+ Na/K ATPase K+ K+ canal K Cl- canal K canal Cl
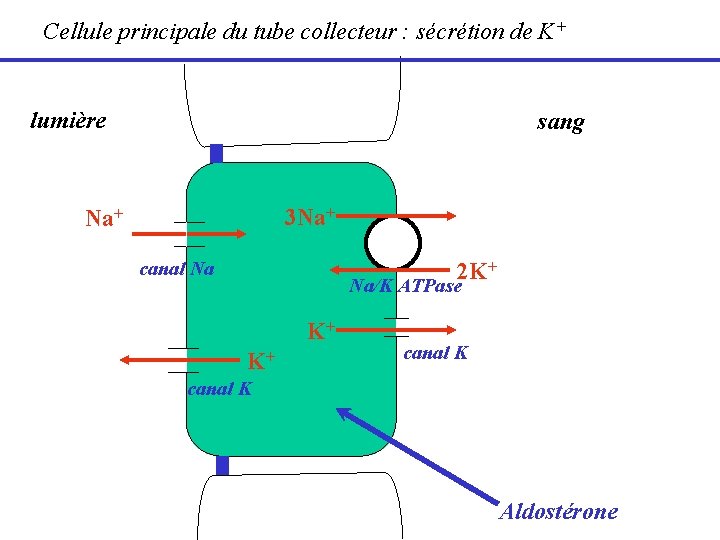
Cellule principale du tube collecteur : sécrétion de K+ lumière sang 3 Na+ canal Na 2 K+ Na/K ATPase K+ K+ canal K Aldostérone
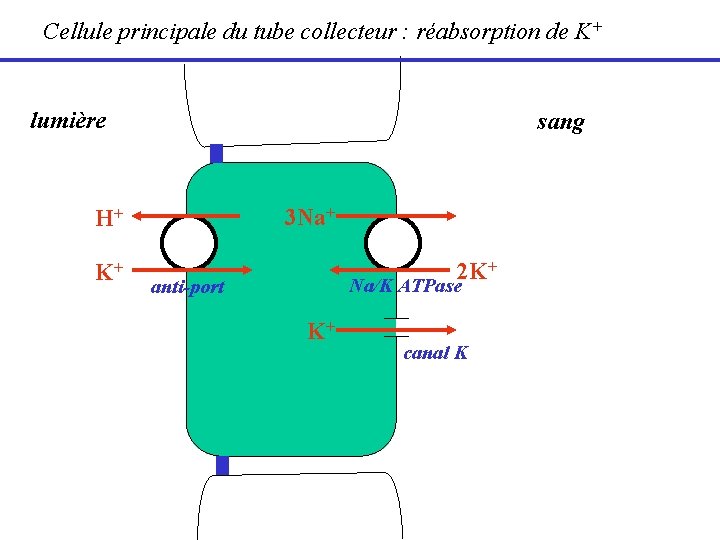
Cellule principale du tube collecteur : réabsorption de K+ lumière sang 3 Na+ H+ K+ 2 K+ Na/K ATPase anti-port K+ canal K
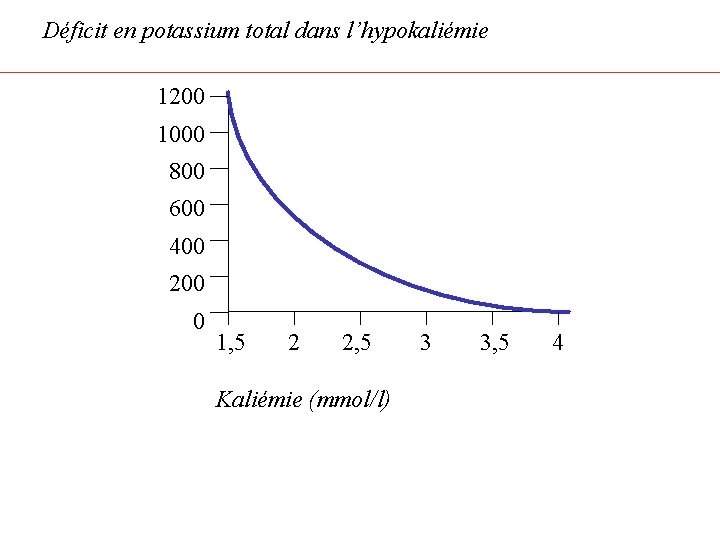
Déficit en potassium total dans l’hypokaliémie 1200 1000 800 600 400 200 0 1, 5 2 2, 5 3 3, 5 4 Kaliémie (mmol/l)

Manifestations cliniques de l’hypokaliémie Complications cardiaques ECG 1. 2. 3. 4. 5. 6. Aplatissement de T Sous-décalage de ST Allongement de QT Torsades de pointe Arythmie ventriculaire Fibrillation ventriculaire Atteinte neuro-musculaire 1. 2. 3. Constipation & ileus Faiblesse ou paralysie Rhabdomyolyse Atteinte rénale 1. 2. 3. Diminution du DFG Polyuro-polydypsie ? Néphropathie interstitielle

Causes d’hypokaliémie : déplétion Extra-rénale (kaliurèse < 20 mmol/j) Rénale (kaliurèse > 20 mmol/j) Pertes digestives 1. Diarrhée 2. Laxatifs 3. Adénome villeux Acidocétose diabétique Diurétique Acidose tubulaire, distale ou proximale Déplétion en magnésium ou déplétion en chlore Tubulopathie toxique : aminoside, Ampho B, platine héréditaire Bartter ou Gitelman Apport insuffisant Sudation majeure • • PA normale HTA Hyperaldostéronisme: primaire ou secondaire (sténose art rén Hypoaldostéronisme 1. Hypercortisolisme 2. Hypocortisolisme et anomalies génitales Déficit 17 -a/11 -b hydroxylase 3. Cortisol normal • Déficit en 11 -b. OHSD • Minéralocorticoïde exogène • Syndrome de Liddle

Causes d’hypokaliémie : redistribution intracellulaire Alcalose Insuline exogène en excès b-mimétiques en excès Intoxications 1. 2. 3. 4. Théophilline Chloroquine Barium Toluène (peinture ou colle inhalée) Inhibiteurs calciques (rare) Paralysie hypokaliémique 1. 2. Familiale Thyrotoxicose de l’asiatique

Traitement des hypokaliémies par déplétion Avec acidose métabolique • • Acidocétose : apport K+ et phosphates IV Acidose tubulaire : gluconate ou citrate de K+ PO Sans acidose : KCl • • Préférentiellement PO, 40 -120 mmol/j IV si paralysie ou intox digitale ou arythmie ventriculaire 10 -40 mmol/h (1 g de KCl = 13 mmol de K+)
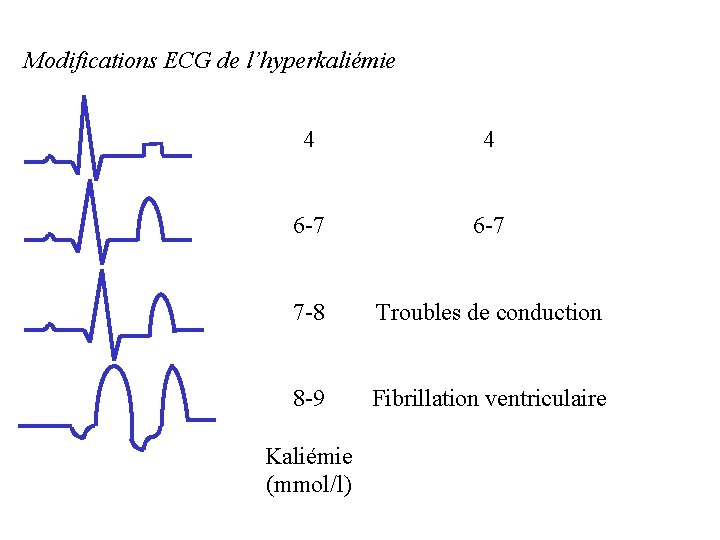
Modifications ECG de l’hyperkaliémie 4 4 6 -7 7 -8 Troubles de conduction 8 -9 Fibrillation ventriculaire Kaliémie (mmol/l)

Manifestations cliniques de l’hyperkaliémie Complications cardiaques… Dysfonction des stimulateurs cardiaques Atteinte neuro-musculaire Paralysie flasque (type Guillain-Barré) Atteinte rénale 1. Acidose métabolique 2. Hyperaldostéronisme Autre Hypersécrétion d’insuline et glucagon

Causes d’hyperkaliémie Factice Redistribution endogène Prélèvement ischémique Hémolyse Thrombocytose (> 1 000) Hyperleucocytose (> 200 000) Acidose Lyse cellulaire massive Rhabdomyolyse Saignement digestif Infarctus mésentérique Carence en insuline Hyperthermie maligne Paralysie périodique Médicaments et toxiques Blocage b-adrénergique Intox fluoré Intox digitale Hyperosmolarité Exercice physique intense

Causes d’hyperkaliémie Rénale Insuffisance rénale (sévère) Hypoaldostéronisme Addison Déficit isolé Hyporéninisme-hypoaldostéronisme (diabète type 2) …lié à l’âge Médicaments AINS IEC/ARAII Diurétiques épargnants le potassium Spironolactone et épirénone Amiloride Héparine TMP/SMZ Pentamidine Anticalcineurines

Traitement des hyperkaliémies Tenir compte de 1. Kaliémie (> 6, 5 mmol/l) 2. Retentissement ECG (élargissement QRS) 3. Probabilité d’aggravation (cause persistante) Possibilités 1. Réduire les conséquences cardiaques 2. Induire l’entrée intracellulaire de K+ 3. Soustraire le K+
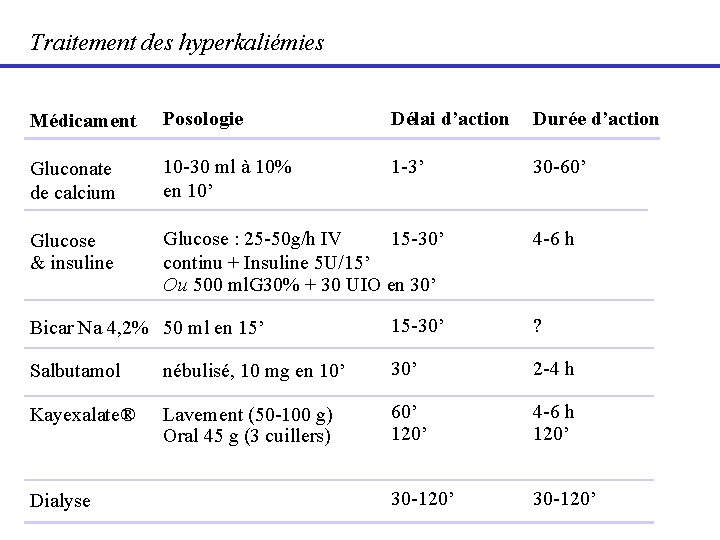
Traitement des hyperkaliémies Médicament Posologie Délai d’action Durée d’action Gluconate de calcium 10 -30 ml à 10% en 10’ 1 -3’ 30 -60’ Glucose & insuline Glucose : 25 -50 g/h IV 15 -30’ continu + Insuline 5 U/15’ Ou 500 ml. G 30% + 30 UIO en 30’ 4 -6 h Bicar Na 4, 2% 50 ml en 15’ 15 -30’ ? Salbutamol nébulisé, 10 mg en 10’ 30’ 2 -4 h Kayexalate® Lavement (50 -100 g) Oral 45 g (3 cuillers) 60’ 120’ 4 -6 h 120’ 30 -120’ Dialyse

1. Troubles de la natrémie 2. Troubles de la kaliémie 3. Hypercalcémie

Calcémie normale : 2, 25 -2, 60 mmol/l Le calcium circule sous 3 formes - lié à l’albumine 40% - Lié à d’autres anions 5% - Libre, ionisé 55% Métabolisme - entrées - sorties alimentaire, passif et actif (vit. D) osseuse (résorption) rénale (réabsorption) rénale, régulée fécale Régualtion : 3 hormones - PTH (hypercalcémiante et hypophosphorémiante) - Calcitriol (hypercalcémiante et hyperphosphorémiante) - Calcitonine (hypocalcémiante)

Hypercalcémie Calcémie > 2, 60 mmol/l Interprétation : tenir compte • De l’albuminémie • Du p. H Mesurer le calcium ionisé (1, 15 -1, 35 mmol/l)

Hypercalcémie : symptômes Fréquents si installation rapide ou calcémie > 3 mmol/l Peu spécifiques Signes généraux : asthénie, anorexie, amaigrissemnt Troubles digestifs : constipation, anorexie, vomissements, pancréatite Troubles neuropsychiques : céphalées, insomnie, confusion, dépression, délire, convulsions, aréflexie, troubles de vigilance, coma Troubles cardiovasculaires Tachycardie, TDR à tous les étages ECG : tachycardie, QT court, PR long, ondes T plates Troubles rénaux : synd polyuropolydipsique ; IRA (déplétion sodée), lithiase, néphrocalcinose, IRC

Crise hypercalcémique aiguë : symptômes Troubles de vigilance, agitation, délire, convulsions Douleurs abdominales, iléus, vomissements Fièvre, tachycardie Insuffisance rénale aiguë Fibrillation ventriculaire Calcémie > 3, 5 mmol/l

Causes des hypercalcémies Epidémiologie Ambulatoire : 90% d’hyperparathyroïdie Hospitalisé : 66% de cancer/myélome Eléments d’orientation : Histoire clinique & examen physique Biologie : Ca et Ca ionisé, phosphore, PTH, EPP, calciurie

Hypercalcémies : orientation selon PTH et phosphorémie PTH élevée (ou normale) et Ph abaissé (ou normal) Hyperparathyroïdie primaire Adénome unique 80% Hyperplasie diffuse 15% Si histoire familiale AD : MEN I ou IIA Hypercalcémie familiale bénigne

Hypercalcémies : orientation selon PTH et phosphorémie PTH abaissée et Ph normal (ou élevé) Cancer ou hémopathie Métastase osseuse libérant cytokine (TNF/IL 1) Relargage systémique d’OAF (osteoclast activating factor) myélome ou LNH ou de PTHrp (related protein) : tumeur solide sans méta Autres causes Intoxication par calcium (buveurs lait/alcalins) ou vitamine D Granulomatose (sarcoïdose, …) Immobilisation 3 causes médicamenteuses : lithium ; thiazide ; vitamine A Paget 4 autres maladies endocriniennes : hyperthyroïdie ; acromégalie ; insuf surrénale ; phéo

Hypercalcémies : traitement Traiter la cause et réduire les apports alimentaires Traitement symptomatique, 4 pistes : 1. Restaurer le statut hydrosodé pour l’élimination urinaire perfusion de soluté salé isotonique (Ca > 3 mmol/l) : 2 -3000 ml/j Ou apport oral + furosémide (20 mg/4 heures) : diurèse entraînée 2. Réduire l’absorption intestinale de Ca : prednisone (utile si calcitriol élevé : intoxication vit D, granulomatose) 3. Inhiber la résorption osseuse Calcitonine/12 heures : rapide, inconstant, transitoire Biphosphonates : différé, efficace (pamidronate, 30 -90 mg à J 1) 4. Dialyse sur bain appauvri en calcium
- Slides: 62