SYMPTOMATOLOGIA CHONIAKW JADWIGA DWILEWICZ TROJACZEK Katedra i Klinika







































































- Slides: 72

SYMPTOMATOLOGIA CHŁONIAKÓW JADWIGA DWILEWICZ – TROJACZEK Katedra i Klinika Hematologii , Onkologii i Chorób Wewnętrznych Akademia Medyczna w Warszawie

SYMPTOMATOLOGIA CHŁONIAKÓW Objawy ogólne Powiększenie węzłów chłonnych Powiększenie wątroby i/lub śledziony Białaczka/faza białaczkowa Niewydolność hematopoezy Zaburzenia krzepnięcia Zaburzenia odporności Objawy paraproteinemii Zaburzenia świadomości Zaburzenia funkcji innych narządów

Symptomatologia chłoniaków Objawy ogólne (wg WHO) gorączka nie będąca objawem zakażenia utrata wagi ciała (co najmniej 10% wagi w ciągu 6 miesięcy) poty (często nasilone w nocy)

Symptomatologia chłoniaków Powiększenie węzłów chłonnych: obwodowych, śródpiersia, jamy brzusznej Objawy: bolesność, ograniczenie ruchów, duszność, zespół żyły głównej górnej, trudności w połykaniu, bóle brzucha, niedrożność, utrudnienie odpływu chłonki z kończyn(obrzęk kończyny górnej lub dolnej)

Diagnostyka różnicowa powiększenia węzłów chłonnych Przyczyny powiększenia węzłów chłonnych: 1. choroby zakażne: wirusowe, bakteryjne, pierwotniakowe 2. sarkoidoza 3. szczepienia ochronne 4. choroby tkanki łącznej 5. Limfadenopatia angioimmunoblastyczna 6. Limfadenopatie polekowe 7. Choroby nowotworowe układu chłonnego 8. Przerzuty nowotworowe 9. Choroby skóry

Chłoniaki złośliwe tzw. niehodgkinowskie LYMPHOMA MALIGNUM Non-Hodgkin Lymphoma ETIOLOGIA: zaburzenia genetyczne wirusy: retrowirusy HTLV-I, HTLV-II, EBV, HCV, bakterie: Helicobacter pylori, Borrelia burgdorferi zaburzenia odporności wrodzone i nabyte (AIDS, immunosupresja) czynniki środowiskowe

Wzrost zachorowań na chłoniaki złośliwe: 1) 2) NHL o wysokim stopniu złośliwości Chłoniaki pozawęzłowe

KLASYFIKACJA CHŁONIAKÓW ( WHO) CHŁONIAKI Z KOMÓREK PREKURSOROWYCH B OSTRA BIAŁACZKA LIMFOBLASTYCZNA CHŁONIAKI LIMFOBLASTYCZNE CHŁONIAKI Z KOMÓREK PREKURSOROWYCH T OSTRA BIAŁACZKA LIMFOBLASTYCZNA CHŁONIAKI LIMFOBLASTYCZNE

KLASYFIKACJA CHŁONIAKÓW ZŁOŚLIWYCH Z OBWODOWYCH KOMÓREK B B - komórkowa przewlekła białaczka limfocytowa Białaczka prolimfocytowa Chłoniak limfocytowy z małych komórek Chłoniak limfoplazmocytoidalny Immunocytoma Plazmocytoma, szpiczak plazmocytowy Białaczka włochatokomórkowa Chłoniak strefy płaszcza Chłoniak grudkowy – Stopień 1, 0 – 5 centroblastów w p. w. – Stopień 2, 6 -15 centroblastów w p. w. – Stopień 3, > 15 centroblastów w p. w.

KLASYFIKACJA CHŁONIAKÓW ZŁOŚLIWYCH Z OBWODOWYCH KOMÓREK B postać skórna z grudek chłonnych chłoniaki strefy brzeżnej z komórek B – chłoniaki strefy brzeżnej z komórek B tkanki limfatycznej związanej z błoną śluzową ( MALT ) – chłoniaki strefy brzeżnej węzłowe ( z lub bez komórek monocytoidnych B )

Klasyfikacja chłoniaków złośliwych z obwodowych komórek B – Chłoniak strefy brzeżnej śledzionowy z komórek B Chłoniak rozlany z dużych komórek B – śródpiersiowy ( grasiczy ) – wewnątrznaczyniowy – pierwotny wysiękowy

Chłoniaki złośliwe z obwodowych komórek B Chłoniak Burkitta/ białaczka z komórek Burkitta

KLASYFIKACJA CHŁONIAKÓW ZŁOŚLIWYCH Z OBWODOWYCH KOMÓREK T i NK Białaczka prolimfocytowa z komórek T Białaczka z dużych ziarnistych limfocytów - typ T komórkowy Białaczka złośliwa z komórek NK Chłoniak / białaczka dorosłych Chłoniaki skórne – – ziarniniak grzybiasty zespół Sezary’ego

KLASYFIKACJA CHŁONIAKÓW ZŁOŚLIWYCH Z OBWODOWYCH KOMÓREK T i NK Chłoniak z obwodowych komórek T niesprecyzowany Chłoniak wątrobowo-śledzionowy z g d komórek T Chłoniak podskórny typu panniculitis Chłoniak angioimmunoblastyczny z komórek T Chłoniak pozawęzłowy z komórek NK/T typu nosowego

KLASYFIKACJA CHŁONIAKÓW ZŁOŚLIWYCH Z OBWODOWYCH KOMÓREK T i NK § § Chłoniak anaplastyczny z dużych komórek T/null, pierwotnie uogólniony Chłoniak związany z enteropatią

Ustalenie rozpoznania chłoniaka nieziarniczego opieramy na: 1. Badaniu histologicznym 2. Fenotypie komórek nowotworowych 3. Genotypie komórek nowotworowych 4. Przebiegu klinicznym

Fenotyp komórek nowotworowych PBL: CD 19+, CD 5+, CD 23+, CD 10 Chłoniak strefy płaszcza: CD 19+CD 5+, CD 23 -, CD 10 Chłoniak grudkowy: CD 19+, CD 23+, CD 10+, CD 5 Chłoniak strefy brzeżnej: CD 19+, CD 23 CD 10 -, CD 5 -

Genotyp komórek nowotworowych PBL: + 12 Chłoniak strefy płaszcza: t (11; 14) Chłoniak grudkowy; t(14; 18), białko bcl+

Przebieg kliniczny Chłoniak strefy płaszcza - z obwodowych, dojrzałych komórek B: przebieg kliniczny progresywny mediana przeżycia 3 lata, <30% chorych przeżywa 5 lat Chłoniak anaplastyczny T komórkowy: bardzo dobra odpowiedź na leczenie >70% chorych przeżywa 5 lat

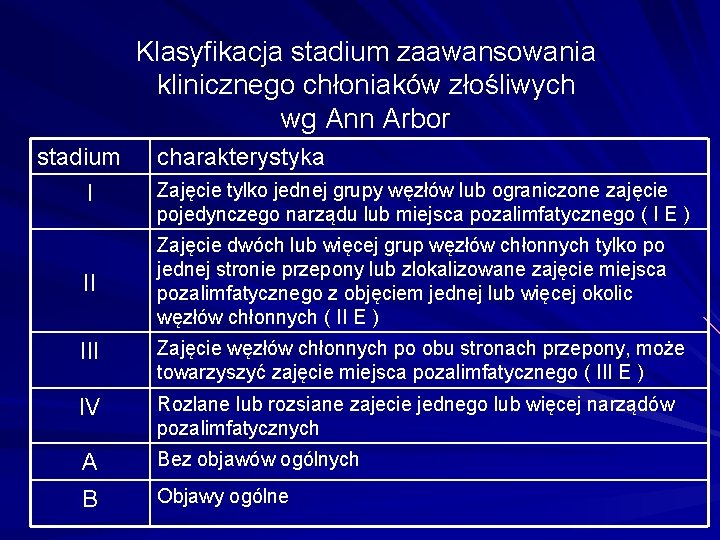
Klasyfikacja stadium zaawansowania klinicznego chłoniaków złośliwych wg Ann Arbor stadium I charakterystyka Zajęcie tylko jednej grupy węzłów lub ograniczone zajęcie pojedynczego narządu lub miejsca pozalimfatycznego ( I E ) II Zajęcie dwóch lub więcej grup węzłów chłonnych tylko po jednej stronie przepony lub zlokalizowane zajęcie miejsca pozalimfatycznego z objęciem jednej lub więcej okolic węzłów chłonnych ( II E ) III Zajęcie węzłów chłonnych po obu stronach przepony, może towarzyszyć zajęcie miejsca pozalimfatycznego ( III E ) IV Rozlane lub rozsiane zajecie jednego lub więcej narządów pozalimfatycznych A Bez objawów ogólnych B Objawy ogólne

Międzynarodowy Indeks Prognostyczny Wiek chorego Stadium zaawansowania Liczba miejsc pozawęzłowych Stan ogólny chorego LDH

Postępowanie u chorych na chłoniaki o przebiegu bardzo agresywnym (ALL, LL) 1) Indukcja remisji antybiotyk antracyklinowy (Farmorubicin) + Vincristine 1 x w tygodniu i. v. 4 x Encorton 1 mg /kg. c. c. p. o. 1 - 28 dzień L-asparaginase od 13 dnia chemioterapii (8 iniekcji )

Postępowanie u chorych na chłoniaki o przebiegu bardzo agresywnym (ALL, LL) 2) Leczenie konsolidujące (poindukcyjne) Methotrexate, Arabinozyd cytozyny-duże dawki Cyclophosphamide, Etoposide Profilaktyka lub leczenie zajęcia O. U. N. (dokanałowe podawanie Ara-C, Mtx), napromienianie O. U. N.

Postępowanie u chorych na chłoniaki o przebiegu bardzo agresywnym (ALL, LL) Decyzja leczenie podtrzymujące auto-PBSCT allo-PBSCT

Postępowanie u chorych na chłoniaka /białaczkę Burkitta Chemioterapia wysokodawkowa Stosowanie cytostatyków dokanałowe Rituximab(86% chorych ma ekspresję CD 20 na > 20% komórek) Od 2002 r. Zmniejszone dawki Mtx(1, 5 m 2); u osób >55 r. ż. -Mtx-500 mg/2. CR+PR-96%

Postępowanie u chorych na chłoniaki o przebiegu agresywnym (o dużym stopniu złośliwości) 1) Chemioterapia skojarzona a) chemioterapia klasyczna CHOP - „złoty standard”, CHOEP b) chemioterapia II i III generacji np. Pro. MACECyta. BOM

Program chemioterapii wg schematu CHOP Vincristine 1. 4 mg/ m 2 (max 2 mg , po 60 r. ż. 1 mg) i. v. 1 dzień Adriamycin 50 mg/m 2 i. v. 1 dzień Cyclophosphamide 750 mg/m 2 i. v. 1 dzień Prednisone 100 mg p. o. 1 -5 dzień Powtarzać co 28 dni Brief chemotherapy and involved field radiation therapy for limited-stage, histologically aggressive lymphoma. Annals of Internal Medicine. 107(1): 25 -30, 1987 Jul.

Program chemioterapii według schematu Pro. MACECyta. BOM Cyclophosphamide 650 mg/m 2 i. v. 1 dzień Adriamycine 25 mg/m 2 i. v. 1 dzień Etoposide 120 mg/m 2 i. v. 1 dzień Prednisone 60 mg/m 2 p. o. 1 -14 dnia Vincristine 2 mg (1 mg) i. v. 8 dzień Bleomycin 5 mg/m 2 i. v. 8 dzień Cytarabine 300 mg/m 2 i. v. 8 dzień Methotrexate 120 mg/m 2 i. v. 8 dzień 24 godz po Metotreksacie - Leucovorin 25 mg/m 2 p. o. co 6 godzin, łącznie 4 dawki Fisher RI. Longo DL. De. Vita VT Jr. Hubbard SM. Miller TP. Young RC Long-term follow-up of Pro. MACE-Cyta. BOM in non-Hodgkin's lymphomas. [Review] [11 refs] Annals of Oncology. 2 Suppl 1: 33 -5, 1991 Jan. 91255024

Program chemioterapii wg schematu CHOEP Vincristine 1. 4 mg/ m 2 (max 2 mg , po 60 r. ż. 1 mg) i. v. 1 dzień Adriamycin 50 mg/m 2 i. v. 1 dzień Cyclophosphamide 750 mg/m 2 i. v. 1 dzień Prednisone 100 mg p. o. 1 -5 dzień Etoposide 100 mg/m 2 i. v. 1 -5 dzień Powtarzać co 28 dni

c) - - Postępowanie u chorych na chłoniaki o przebiegu agresywnym (o dużym stopniu złośliwości) zwiększone dawki cytostatyków skrócenie czasu między kolejnymi cyklami chemioterapii np. CHOP co 14 dni lub 21 dni z dodatkowym podanie czynnika wzrostu zwiększenie dawek cytostatyków np. CHOP ze zwiększoną dawką cyklofosfamidu (4 -6 g/m 2) + wspomaganie autotransplantacją komórek krwiotwórczych

Postępowanie z chorymi na DLBCL R-CHOP (8 x) RC-istotnie częstsze niż po CHOP

Postępowanie u chorych na chłoniaki o przebiegu agresywnym (o dużym stopniu złośliwości) d) auto- lub allotransplantacja komórek krwiotwórczych po uzyskaniu remisji e) przeciwciała monoklonalne

Postępowanie u chorych na chłoniaki o przebiegu powolnym (o małym stopniu złośliwości) 1) 2) a) Obserwacja Chemioterapia monoterapia: Chlorambucyl 8 - 10 mg/m 2 p. o. 1 - 7 dni +/- Prednisone 1 mg/kg c. c. p. o. 1 - 7 dni 2 -Cd. A (cladribine) 0, 12 mg/kg c. c. i. v. 1 - 5 dni

Postępowanie u chorych na chłoniaki o przebiegu powolnym (o małym stopniu złośliwości) 2) Chemioterapia b) skojarzona: CMC 2 -Cd. A 0, 12 mg/kg c. c. i. v. 1 - 3 dzień Mitoxantrone 6 - 8 mg/m 2 i. v. 1 dzień Cyclophosphamide 600 mg/m 2 i. v. 1 dzień CHOP

Postępowanie u chorych na chłoniaki o przebiegu powolnym (o małym stopniu złośliwości) 3) 4) 5) Przeciwciała monoklonalne: anty-CD 20 (Mabthera) anty CD 52 (Campath) Auto- lub allotransplantacja komórek krwiotwórczych Miniallotransplantacja

Przewlekła białaczka limfocytowa (chronic Kryterialymphocytic rozpoznania: leukemia) limfocytoza we krwi obwodowej > 15 x 10 G / l limfocytoza w szpiku kostnym > 30% utkania szpikowego

Przewlekła białaczka limfocytowa (chronic lymphocytic leukemia) lub limfocytoza we krwi obwodowej > 4 x 10 G/l utrzymywanie się limfocytozy przez parę miesięcy obecność klonu komórek B: s kappa+ lub lambda + / CD 19+/CD 5+ limfocytoza w szpiku kostnym > 30%

Przewlekła białaczka limfocytowa (chronic lymphocytic leukemia) Stadium Kryteria Czas przeżycia 0 Liczba limfocytów we krwi obwodowej > 15 x 10 G/l, Limfocyty > 40% utkania szpikowego Ponad 10 lat I Objawy jak w stadium 0, dodatkowo powiększenie węzłów chłonnych 6 - 8 lat II Objawy jak w stadium 0 lub I, dodatkowo powiększenie wątroby i (lub) śledziony 6 – 8 lat III Objawy jak w stadium 0 lub II, dodatkowo stężenie hemoglobiny 110 g/l 17 – 19 m-cy IV Objawy jak w stadium 0, I, II lub IIIdodatkowo liczba płytek krwi 100 G/l, 17 – 19 m-cy

Przewlekła białaczka limfocytowa (chronic lymphocytic leukemia) Obraz kliniczny Objawy ogólne +/Limfadenopatia Hepatosplenomegalia Niedokrwistość Małopłytkowość Zaburzenia odporności

Przewlekła białaczka limfocytowa (chronic Niedokrwistość-przyczyny: lymphocytic leukemia) „ wyparcie” utkania szpikowego anemia hemolityczna autoimmunohemolityczna hypersplenizm niedokrwistość towarzysząca chorobom przewlekłym

Przewlekła białaczka limfocytowa (chronic lymphocytic leukemia)-małopłytkowość „wyparcie” utkania szpikowego skrócony czas przeżycia - z obecnością autoprzeciwciał - hypersplenizm

Przewlekła białaczka limfocytowa (chronic lymphocytic leukemia)zaburzenia odporności humoralnej - hypogammaglobulinemia komórkowej - wzrost liczby komórek CD 8+, w mniejszym stopniu CD 4+, obniżenie odsetka komórek T zaburzenie funkcji komórek NK

Przewlekła białaczka limfocytowa (chronic lymphocytic leukemia) ZABURZENIA ODPORNOŚCI KONSEKWENCJE KLINICZNE

Przewlekła białaczka limfocytowa (chronic lymphocytic leukemia) zakażenia bakteryjne (posocznice, zapalenie płuc) gruźlica zakażenia oportunistyczne zakażenia wirusowe (półpasiec, opryszczka) zakażenia grzybicze, pierwotniakowe, pasożytnicze

Przewlekła białaczka limfocytowa (chronic lymphocytic leukemia) Z komórek B: chlorambucyl, 2 -Cd. A, CMC, CHOP, Campath, Mabthera Z komórek T: jak wyżej, Interferon alfa, Campath.


Białaczka włochatokomórkowa (hairy cell leukemia)-obraz kliniczny splenomegalia hepatomegalia zakażenia związane z granulopenią

Białaczka włochatokomórkowa (hairy cell leukemia) Kryteria rozpoznania: krew obwodowa - komórki włochate (kilka-, kilkanaście tysięcy w mm 3) reakcja TRAP + (fosfataza kwaśna oporna na winian). trepanobiopsja - nacieki komórek włochatych +/- włóknienie immunofenotyp: CD 19+, CD 25+, CD 103+

Białaczka włochatokomórkowa (hairy cell leukemia) LECZENIE: 2 -Cd. A - 0, 12 mg/kg c. c. i. v. 1 - 5 dni 1 - 2 cykle co 28 dni. Interferon-a - 3 mln j. m. s. c. 3 x w tygodniu przewlekle.

Białaczka prolimfocytowa (prolymfocytic leukemia) prolimfocyty we krwi obwodowej > 55% naciek prolimfocytów w szpiku kostnym fenotyp - 80% typowy dla komórek B: CD 19+, CD 20+ 20% typowy dla komórek T: CD 2+, CD 3+, najczęściej CD 4+

Białaczka prolimfocytowa (prolymphocytic leukemia)obraz kliniczny splenomegalia hyperleukocytoza (do 1000 G/l) niedokrwistość małopłytkowość

Białaczka prolimfocytowa (prolymphocytic leukemia PL) Leczenie: z komórek B: chlorambucyl, 2 -Cd. A, CHOP, Campath z komórek T: chlorambucyl, CHOP, Campath

Przyczyny limfadenopatii Choroby wirusowe: EBV postać ostra – mononukleoza zakażna objawy: powiększenie węzłów chłonnych, wątroby, śledziony, migdałków podniebiennych, wysypka plamisto-grudkowa hiperleukocytoza(mononukleary-ok. . 20%komórki B zakażone EBV, większość komórki CD 8+, NK), normalizacja morfologii krwi po około 8 tyg.

Przyczyny limfadenopatii Mononukleoza zakażna-diagnostyka: przeciwciała przeciw antygenom EBV Choroba ulega samowyleczeniu Zaburzenia odporności-reaktywacja zakażenia, proliferacja poliklonalna limfocytów B->proliferacja klonalna>chłoniak B-komórkowy

Przyczyny limfadenopatii Zakażenie CMV Zakażenie często w życiu płodowym lub okresie okołoporodowym Pierwotne zakażenie u dzieci lub dorosłychzespół przypominający mononukleozę zakażną Zakażenie lub reaktywacja zakażenia u osób z zaburzeniami odporności( leczenie immunosupresyjne, nowotwory, AIDS)-ciężki przebieg: zapalenie tęczówki, rogówki, płuc, żołądka i jelit, opon mózgowo-rdzeniowych

Przyczyny limfadenopatii Zakażenie CMV Wtórne zaburzenia odporności : 3 -10 miesięcy->superinfekcje bakteryjne i wirusowe Wzrost liczby komórek T CD 3+/CD 8+ Obniżenie liczby komórek T CD 3+/CD 4+(przemijające)

Przyczyny limfadenopatii Grużlica: pierwotne zakażenie-ognisko narządowe(płuco)+zapalenie naczyń chłonnych i odpowiedniego węzła chłonnego. Rzadko: grużlica węzłów chłonnych szyjnych, karkowych(węzły chłonne dość twarde, dobrze odgraniczone->serowacenie, rozpad, przebijanie się przez skórę. Często objawy ogólne. Próba tuberkulinowa dodatnia. Rozpoznanie: badanie hist. pat. węzła chłonnego, obecność prątków kwasoopornych w bioptacie

Przyczyny limfadenopatii Chłoniaki nieziarnicze Chłoniak ziarniczy Rozpoznanie: badanie hist. pat. węzła chłonnego immunofenotyp komórek badanie cytogenetyczne i/lub metody biologii molekularnej

Przyczyny limfadenopatii AIDS: stadium przedkliniczne: proliferacja poliklonalna komórek B AIDS pełnoobjawowy: w przebiegu zakażeń wirusowych, grużlica, chłoniaki

Powiększenie śledzionydiagnostyka różnicowa Zakażenia(bakteryjne zapalenie wsierdzia, posocznica) Chłoniaki nieziarnicze Chłoniak ziarniczy Anemia autoimmunologiczna Trombopenia immunologiczna Choroby z autoagresji Zespół Felty, ego Nadciśnienie w żyle wrotnej

Limfocytoza – diagnostyka różnicowa Limfocytoza bezwzględna(>4000 w mm 3): białaczki limfocytowe, faza białaczkowa chłoniaków (ocena morfologii komórek, immunofenotyp) choroby wirusowe(mononukleoza zakażna) Limfocytoza względna( zakażenia wirusowe z granulopenią)

Niewydolność hematopoezy Cytopenie obwodowe: niedokrwistość, granulopenia małoplytkowość

Zaburzenia krzepnięcia Skaza małopłytkowa Skaza osoczowa Skaza naczyniowa Choroba zakrzepowa

Zaburzenia odporności humoralnej Zaburzenia odporności komórkowej Zaburzenia funkcji komórek NK Zaburzenia odporności nieswoistej: granulocytopenia, monocytopenia

Zaburzenia odporności Objawy kliniczne: Zaburzenia odporności humoralnej: zakażenia bakteryjne( posocznice, zapalenie płuc, opon mózgowo-rdzeniowych) Zaburzenia odporności komórkowej: zakażenia wirusowe(półpasiec, opryszczka), bakteryjne(grużlica), grzybicze, pierwotniakowe Granulopenia: zakażenia bakteryjne, grzybicze

Symptomatologia chłoniakówzaburzenia białkowe Chłoniak ziarniczy: hiper alfa i hiper betaglobulinemia, hipergammaglobulinemia(początkowa faza choroby), hipoalbuminemia Przewlekła białaczka limfocytowa: hipogammaglobulinemia Szpiczak mnogi: wysoka wartość białka calkowitego, hipergammaglobulinemia(rzadziej hiper alfa 2 lub hiper betaglobulinemia) Choroba łańcuchów lekkich: niskie wartości białka całkowitego, hipogammaglobulinemia, białkomocz

Objawy paraproteinemii Zespół nadlepkości: upośledzone utlenowanie ważnych dla życia narządów: niewydolność krążenia, niewydolność wieńcowa, zaburzenia świadomości, śpiączka skaza naczyniowa, nadciśnienie tętnicze Objawy związane z aktywnością białka monoklonalnego.

Symptomatologia chłoniaków Zaburzenia świadomości: gammapatia monoklonalna, hiperkalcemia, zajęcie oun Polineuropatia obwodowa-w przebiegu gammapatii monoklonalnej; Objawy korzeniowe(zmiany w kręgosłupie ) Paraplegia lub tetraplegia ( ucisk przez naciek nadoponowy->niedokrwienie rdzenia kręgowego)

Symptomatologia chłoniaków Nerki: zespół nerczycowy, niewydolność, Wątroba: niedobór czynników protrombiny, niewydolność komórki wątrobowej Kości: zmiany osteolityczne Skóra: nacieki chłoniaka( najczęściej z komórek T), zmiany alergiczne, zakażenia Opłucna, osierdzie, otrzewna-płyn : chłonka lub płyn przesiękowy

Symptomatologia chłoniaków Zmiany metaboliczne: hiperurikemia( dna moczanowa, niewydolność nerek) hiperkalcemia: mdłości, wymioty, zaburzenia rytmu serca, zaburzenia świadomości

Symptomatologia chłoniaków Odchylenia stwierdzane w badaniu fizykalnym: Powiększone węzły chłonne Powiększenie wątroby Powiększenie śledziony Powiekszenie migdałków podniebiennych Zmiany skórne

Symptomatologia chłoniaków Badania laboratoryjne: morfologia krwi obwodowej- limfocytoza, niedokrwistość, małopłytkowość, eozynofilia Podwyższony OB, LDH, beta 2 mikroglobulina Białkomocz
 Spotkanie nad morzem jadwiga korczakowska
Spotkanie nad morzem jadwiga korczakowska Fudaa
Fudaa Szayer jadwiga
Szayer jadwiga św. jadwiga królowa prezentacja
św. jadwiga królowa prezentacja Drzewo genealogiczne jadwiga andegaweńska
Drzewo genealogiczne jadwiga andegaweńska Jadwiga fudała
Jadwiga fudała Filip vtori skopje
Filip vtori skopje Klinika patologii noworodka zabrze
Klinika patologii noworodka zabrze Klinika orthopedica
Klinika orthopedica Orvosi vizsga jogosítványhoz csikszereda
Orvosi vizsga jogosítványhoz csikszereda Semmelweis egyetem konzerváló fogászati klinika budapest
Semmelweis egyetem konzerváló fogászati klinika budapest Foramen rotundum ct
Foramen rotundum ct Bcb klinika
Bcb klinika Klinika prawa definicja
Klinika prawa definicja Nemocnica nitra neurologia
Nemocnica nitra neurologia Klinika za infektivne bolesti
Klinika za infektivne bolesti Holangit
Holangit Laringotraheobronhitis
Laringotraheobronhitis Cornea guttata
Cornea guttata Klinika xp
Klinika xp Breier klinika
Breier klinika Klinika za zarazne bolesti veterinarski fakultet
Klinika za zarazne bolesti veterinarski fakultet Boli maligne
Boli maligne Lowestoft polska klinika
Lowestoft polska klinika Thm klinika
Thm klinika Dominika szalewska
Dominika szalewska Ortopedick
Ortopedick Neurológiai klinika szeged
Neurológiai klinika szeged Bt klinika
Bt klinika Ppv
Ppv Zavod za fizikalnu medicinu i rehabilitaciju
Zavod za fizikalnu medicinu i rehabilitaciju Dzintars tīds
Dzintars tīds Uroloska klinika kcs
Uroloska klinika kcs Klinika za psihijatriju kcs
Klinika za psihijatriju kcs Modelovanje poslovnih procesa fon
Modelovanje poslovnih procesa fon Katedra za rimsko pravo
Katedra za rimsko pravo Katedra optiky
Katedra optiky Katedra zdrowia kobiety
Katedra zdrowia kobiety Astronomija fakultet
Astronomija fakultet Katedra za rimsko pravo
Katedra za rimsko pravo Katedra elektroniki agh
Katedra elektroniki agh Umcs katedra prawa finansowego
Umcs katedra prawa finansowego Stobiecki agh
Stobiecki agh Katedra za pravnu informatiku
Katedra za pravnu informatiku Slidetodoc.com
Slidetodoc.com Katedra didaktiky prif uk
Katedra didaktiky prif uk Superfiniš
Superfiniš Katedra dróg kolei i inżynierii ruchu
Katedra dróg kolei i inżynierii ruchu Katedra za elektroniku
Katedra za elektroniku Hamingov kod
Hamingov kod Rimsko pravo katedra
Rimsko pravo katedra Katedra za mehanizaciju
Katedra za mehanizaciju Farmakologia ump
Farmakologia ump Katedra elektroenergetyki pollub
Katedra elektroenergetyki pollub Ffzg kineziologija
Ffzg kineziologija Katedra fyziky chemie a odborného vzdělávání
Katedra fyziky chemie a odborného vzdělávání Katedra matematiky ujep
Katedra matematiky ujep Mpp katedra
Mpp katedra Katedra elektroniki agh
Katedra elektroniki agh Katedra fizyki prz
Katedra fizyki prz Katedra za alatne strojeve
Katedra za alatne strojeve Labirynt chartres
Labirynt chartres Ujep psychologie
Ujep psychologie Katedra za energetiku
Katedra za energetiku Nagrobek montelupich
Nagrobek montelupich Mario hibert
Mario hibert Katedra za mehanizaciju
Katedra za mehanizaciju Katedra za srpski jezik
Katedra za srpski jezik Katedra za međunarodno privatno pravo
Katedra za međunarodno privatno pravo Katedra za srpsku knjizevnost
Katedra za srpsku knjizevnost Pravni fakultet poslovi
Pravni fakultet poslovi Instytut nauk ekonomicznych pan
Instytut nauk ekonomicznych pan Co robi mechatronik
Co robi mechatronik