Pneumologie Plan 1 Bronchodilatateurs Asthme Antileucotrines Mucolytiques Analeptiques
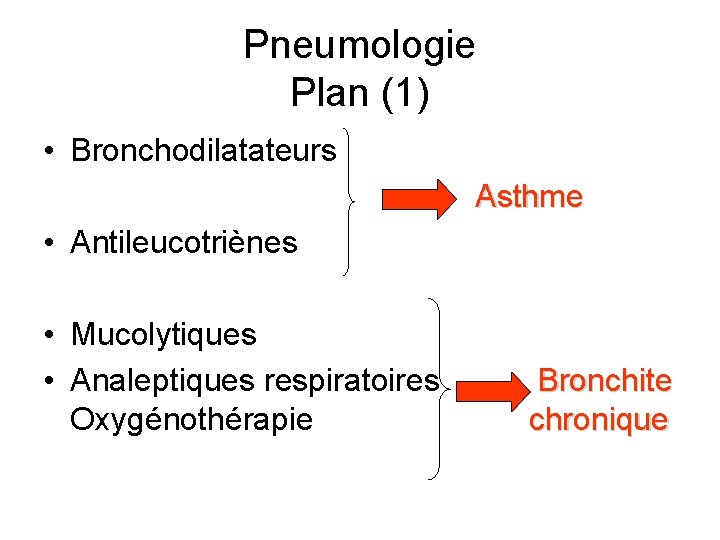
Pneumologie Plan (1) • Bronchodilatateurs Asthme • Antileucotriènes • Mucolytiques • Analeptiques respiratoires Oxygénothérapie Bronchite chronique
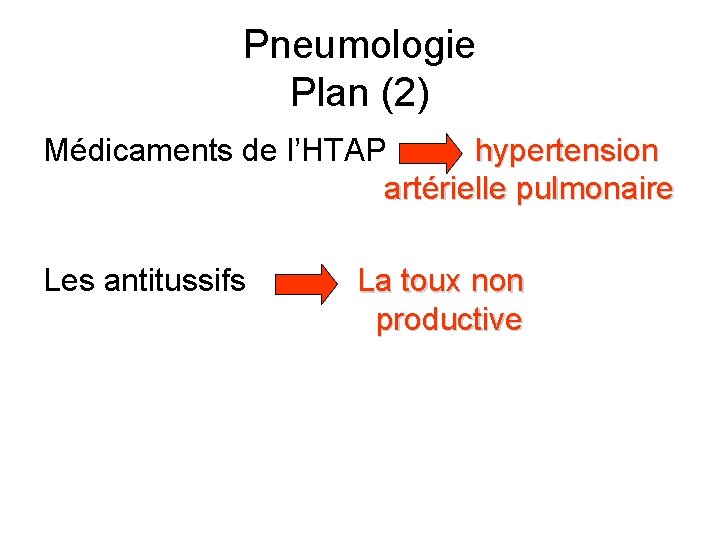
Pneumologie Plan (2) Médicaments de l’HTAP hypertension artérielle pulmonaire Les antitussifs La toux non productive

PNEUMOLOGIE TRAITEMENT DE L’ASTHME

Asthme -Epidémiologie • • Prévalence en France : 6 à 8 % 1500 à 2000 décès par an Facteur génétique Causes : Allergie (80% des cas)

Asthme -Définition • Définition clinique : accès de dyspnée intermittentes, sibilantes à prédominance nocturne, associé à un syndrome fonctionnel caractérisé par une hyperréactivité bronchique.
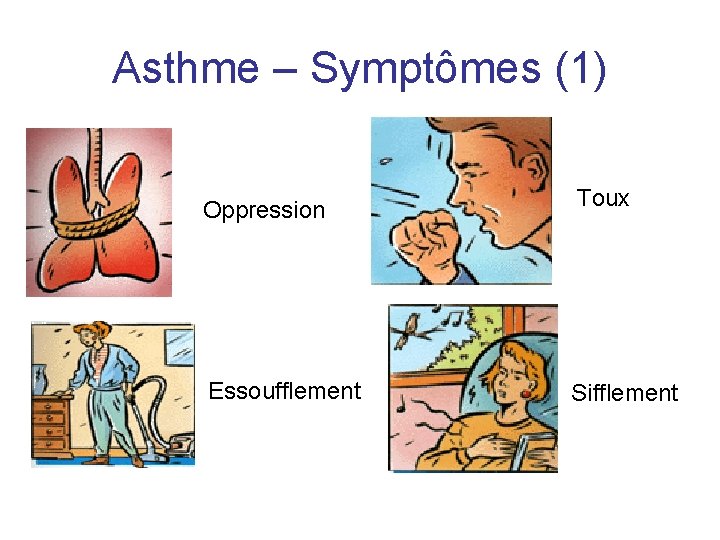
Asthme – Symptômes (1) Oppression Toux Essoufflement Sifflement

Asthme – Symptômes (2) • Sur le plan clinique , on distingue : • la crise simple : – brutale et nocturne – dyspnée avec ralentissement expiratoire – toux et les sifflements. • L’asthme d’effort : – Toux + gène respiratoire +/- sibilance – Effort bref et violent – Isolé

Asthme – Symptômes (3) • Asthme à dyspnée continue : – sujet en permanence essoufflé. • Attaque d'asthme : – Succession de crises. – Évolution vers l'état de mal Asthmatique ( Asthme aigu grave: AAG ) = forme grave de l'asthme qui nécessite hospitalisation

Asthme – Physiopathologie (1) Agression allergique Formation d’Ac Ig. E Complexe Ag +Ac activation des mastocytes bronchiques libération histamine, kinine etc… Spasmes des bronches Œdème de la muqueuse Hypersécrétion Réaction inflammatoire
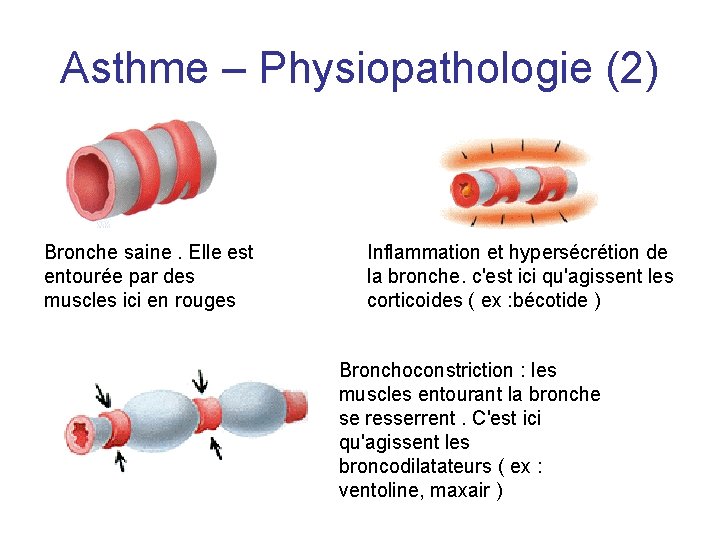
Asthme – Physiopathologie (2) Bronche saine. Elle est entourée par des muscles ici en rouges Inflammation et hypersécrétion de la bronche. c'est ici qu'agissent les corticoides ( ex : bécotide ) Bronchoconstriction : les muscles entourant la bronche se resserrent. C'est ici qu'agissent les broncodilatateurs ( ex : ventoline, maxair )
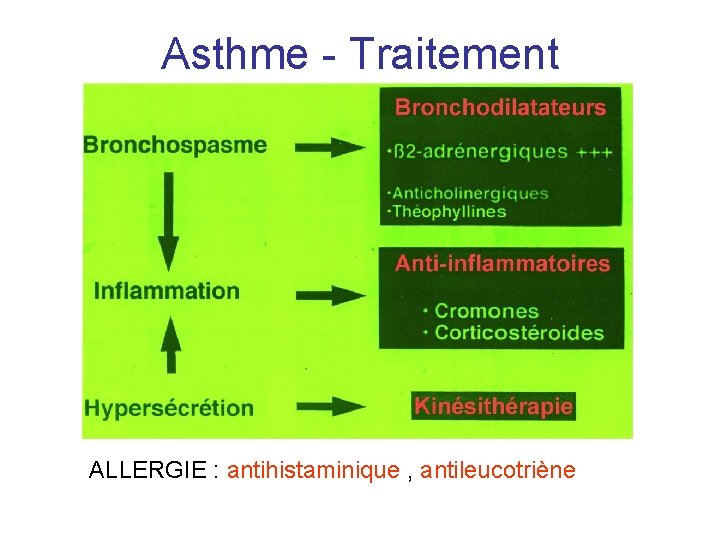
Asthme - Traitement ALLERGIE : antihistaminique , antileucotriène

Les bronchodilatateurs bêta-2 stimulants (1) – Activité +++ – Mode d’action : Agoniste spécifique des Récepteurs Bêta -2 adrénergique des muscles lisses des bronches – Indications : • Traitement de la crise d’asthme • Prévention de l’asthme d’effort • Traitement de fond de l’asthme en association avec un corticoïde inhalé

Les bronchodilatateurs bêta-2 stimulants (2) – EI : nervosité, céphalées, vertiges, palpitations, tachycardie sinusale, crampes musculaires, bronchospasmes, hypokaliemie pour forme systemique – Précaution d’emploi : ne pas dépasser 15 inhalations /jour modification du traitement.

Les bronchodilatateurs bêta-2 stimulants (3) – Spécialités action brève-aerosol doseur : Délai d’action : quasi immédiate Durée d’action : 4 à 8 heures – VENTOLINE (salbutamol) 100 µg : 1 à 2 bouffées au moment de la crise ou en prévention de l’asthme d’effort. Traitement de fond 1 à 2 bouffées x 3 à 4/j – BRICANYL (terbutaline) 250 µg : idem – BEROTEC (fenoterol) 100 µg : idem – MAXAIR (pirbuterol) 200 µg : système autohaler réservé à l’adulte

Les bronchodilatateurs bêta-2 stimulants (4) – Spécialités action brève-poudre pour inhalation : Délai d’action : quasi immédiate Durée d’action : 4 à 8 heures – BRICANYL Turbuhaler (terbutaline) 500 µg : 1 inhalation au moment de la crise ou en prévention de l’asthme d’effort. Inhalation répétée 2 à 3 x /jour pour traitement de fond – VENTODISK (salbutamol) 200 µg : idem

Les bronchodilatateurs bêta-2 stimulants (5) – Spécialités action prolongée-poudre pour inhalation : » Délai d’action : 1 minute à 15 minutes » Durée d’action : 12 heures Intérêt dans la préventions des crises nocturnes mais non utilisés pour crise Jamais prescrit seul, sans corticostéroïdes +++ – FORADIL (formoterol) 12 µg : 1 à 2 inhalations en prévention de l’asthme d’effort. Idem pour traitement de fond – SEREVENT (salmeterol) 200 µg : idem – SYMBICORT (formoterol 12 µg + budesonide 200 µg)

Les bronchodilatateurs bêta-2 stimulants (6) – Spécialités solution pour générateur d’aérosol » Délai d’action : quasi immédiate » Durée d’action : 4 à 8 heures Traitement d’urgence des crises d’asthme aigues sévères en milieu hospitalier Si diminution de l’effet = aggravation de l’asthme – VENTOLINE (salbutamol) 50 mg : 2. 5 à 10 mg – BRICANYL ( terbutaline) 5 mg : idem

Les bronchodilatateurs bêta-2 stimulants (7) – Spécialités forme orale action prolongée » Durée d’action : 12 à 24 heures -BRICANYL LP ( terbutaline) 5 mg : 1 cp x 2 /jour - OXEOL ( bambutérol) 10 mg : 1 cp /jour

Les bronchodilatateurs bêta-2 stimulants (8) – Spécialités forme orale action brève - VENTOLINE ( salbutamol) 2 mg / mesure : forme pédiatrique ATTENTION : forme orale contre-indiquée dans infarctus du myocarde, angor instable et sévère

Les bronchodilatateurs bêta-2 stimulants (9) – Spécialités forme injectable » Délai d’action : immédiat » Durée d’action : 4 à 6 heures - BRICANYL (terbutaline) 0. 5 mg : 0. 5 mg x 3 à 6 /jour SC -VENTOLINE (salbutamol) 0. 5 mg : idem -SALBUMOL fort (salbutamol) 5 mg : Perf IV 0. 1 à 0. 2/µg/kg/min ATTENTION : forme injectable contre-indiquée dans infarctus du myocarde, angor instable et sévère

Les bronchodilatateurs anticholinergiques (1) – Mode d’action : Antagoniste des Récepteurs muscariniques M 3 des muscles lisses des bronches : inhibe la bronchoconstriction par diminution du tonus bronchique – Délai d’action : 30 à 90 minutes (tardif) – Durée d’action : 4 à 10 heures

Les bronchodilatateurs anticholinergiques (2) – Indications : • Traitement de la crise d’asthme en association avec Bêta 2 • Traitement de fond de l’asthme – EI : bouche sèche et irritation pharyngée diminuées par la prise d’un verre d’eau après chaque bouffée

Les bronchodilatateurs anticholinergiques (3) – Spécialités aérosol-doseur : • ATROVENT (ipratropium bromure) 20 µg : 2 bouffée x 3 à 4 /jour • TERSIGAT (oxitropium bromure) 100 µg : 2 bouffées x 2 à 3 /jour

Les bronchodilatateurs anticholinergiques (4) – Spécialités solution pour aérosol : • ATROVENT (ipratropium bromure) 0. 5 mg : 1 dose dans sérum physiologique à utiliser dans un nébulisateur.

Les bronchodilatateurs anticholinergiques (5) – Association Anticholinergique + bêta-2 stimulant : • COMBIVENT 20 µg ipratropium + 100 µg salbutamol : 2 bouffées x 4 /jour en aerosol doseur • BRONCHODUAL 20 µg ipratropium + 50 µg fenoterol : idem en aerosol doseur • BRONCHODUAL 40 µg ipratropium + 100 µg fenoterol : 1 inhalation x 3 à 4 /jour en poudre pour inhalation

Asthme Les dispositifs d’inhalation (1) L’aerosol-doseur : • • • Agiter le spray doseur Enlever le capuchon protecteur du spray Expirer à fond Mettre l'embout dans la bouche en serrant les lèvres autour, le fond de la cartouche doit être vers le haut Appuyer une seule fois sur la cartouche en inspirant lentement et profondément par la bouche Bloquer 10 secondes la respiration puis expirer lentement Recommencer en fonction du nombre de bouffées prescrites Faire toujours les broncodilatateurs ( ex: ventoline ) avant les corticoides ( ex: bécotide ) Se rincer la bouche après la prise des corticoides. Difficulté d’utilisation quand mauvaise coordination entre main et respiration : cas de l’enfant


Asthme Les dispositifs d’inhalation (2) Les systèmes poudre pour inhalation : turbuhaler , diskhaler : • • Enlever le capuchon Charger la dose à inhaler (disque ou molette) Expirer à fond Inspirer profondement en mettant l'embout dans la bouche en serrant les lèvres autour, • Bloquer 10 secondes la respiration puis respirer normalement Facilite l’utilisation car la délivrance du PA est déclenchée par l’inspiration : pas de pb de coordination main-inspiration


Asthme Les dispositifs d’inhalation (3) Les chambres d’inhalation • Introduire le nombre de bouffées prescrites dans la chambre par l’orifice prévu à cet effet. • Inspirer et expirer durant 30 secondes dans la chambre • Ne pas mélanger les produits, faire toujours les broncodilatateurs avant les corticoides • La chambre doit être maintenue propre système adapté à l’enfant et au malade très dyspnéique

Asthme Les dispositifs d’inhalation (4) La nébulisation • La solution est placée dans la chambre de nébulisation qui doit rester en position verticale • L’aérosol est délivré par embout buccal ou masque • Le patient doit être en position semi assise et respirer lentement

Les bronchodilatateurs theophylline (1) – Mode d’action : • inhibition de la phosphodiesterase : relaxation des muscles lisses bronchiques. • Effet anti-inflammatoire • action analeptique respiratoire centrale et psychostimulant • effet diurétique, chronotrope + et inotrope+ – Pharmacocinétique : • bonne absorption par voie orale, variable par voie rectale, élimination hépatique (interactions medicamenteuses)

Les bronchodilatateurs theophylline (2) – indications : • Forme orale : crise asthme chez enfant, traitement de fond • Forme rectale : crise d ’asthme modérée et traitement de fond • Forme injectable : crise d ’asthme aigue et mal asthmatique moins utilisées beaucoup plus difficiles à manipuler, beaucoup moins efficaces et effets secondaires importants.

Les bronchodilatateurs théophylline (3) – EI dose-dépendant : troubles gastriques, tachycardie, céphalée, nervosité, tremblements, convulsions à haute doses • suivi thérapeutique important – adaptation posologique – Interactions médicamenteuses : • contre-indiquée : enoxacine (ENOXOR), viloxacine (VIVALAN) : risque de surdosage en théophylline

Les bronchodilatateurs théophylline (4) – Spécialités orales forme LP : • DILATRANE LP gélule 50, 100, 200 ou 300 mg • THEOSTAT LP cp séc. 100, 200 ou 300 mg • DILATRANE sirop 10 mg/ml Posologie : 10 mg/kg/jour – Spécialités rectales : • DILATRANE 350 mg

Les bronchodilatateurs théophylline (5) – Spécialités injectables : • AMINOPHYLLINE (aminophylline) 250 mg perf IV • TRENTADIL (bamifylline) 300 mg perf IV ATTENTION : ne pas utiliser en IM ou IV directe = douloureux

Les anti-inflammatoires corticoïdes inhalés (1) – Mode d’action : anti-inflammatoire puissant au niveau bronchique. – Peu d’effet systémique – indication : • Traitement de fond de l’asthme persistant – EI : irritation locale transitoire, candidose oropharyngée – Contre-indication : tuberculose pulmonaire non traitée, ulcère gastro-intestinal non traité

Les anti-inflammatoires corticoïdes inhalés (2) • Spécialités non associées – BECOTIDE (beclometasone) – PULMICORT (budésonide) – FLIXOTIDE (fluticasone) • Spécialités associées – SERETIDE (salmeterol + fluticasone) Forme galénique : Aérosol doseur, poudre pour inhalation

Les anti-inflammatoires cromones – Mode d’action : action locale, inhibe la libération des agents bronchoconstricteurs, pro-inflammatoires et chimiotactiques – Indications : traitement préventif de l’asthme allergique et de l’asthme d’effort Alternative aux corticoïdes dans les formes mineures – EI : rares bronchospasmes modérés, toux irritative, bronchospasmes sévères exceptionnellement

– Spécialité : – LOMUDAL (Cromoglycate disodique) : 20 mg solution pour nébulisation : 1 amp x 3 à 4/jour

Traitement de l’allergie les antileucotriènes (1) – Mode d’action : antagoniste sélectif des récepteurs aux cystéinyl-leucotriène (médiateurs pro-asthmatique) – Pharmacocinétique : absorption modérée, élimination hépatique (interactions médicamenteuses)

Traitement de l’allergie les antileucotriènes (2) – Indications : • traitement additif chez patient contrôlé par corticoïdes et Beta-2 inhalés. • Prévention de l’asthme d’effort – EI : céphalées, syndrome grippal, troubles digestifs

Traitement de l’allergie les antileucotriènes (3) – Spécialité : • SINGULAIR (montelukast) 5 et 10 mg. Alternative de traitement quand mauvaise compliance aux spray, notamment pour les enfants Tous les malades ne répondent pas aux antileucotriènes : il ne s'agit donc pas d'un traitement universel dans l'asthme.

Traitement de l’allergie les antihistaminiques (1) – Mode d’action : antagoniste des récepteurs à l’histamine H 1. Inhibition de la bronchoconstriction. – Pharmacocinétique : absorption rapide, élimination hépatique en dérives conjugués

Traitement de l’allergie les antihistaminiques (2) – Indications : • Traitement prophylactique de l’asthme allergique – EI : somnolence

Traitement de l’allergie les antihistaminiques (3) – Spécialité : • ZADITEN (ketotifene) 1 mg gelule ou solution buvable • ZADITEN LP

Asthme – Nouveau traitement • XOLAIR omalizumab : Ac monoclonal recombinant humanisé dirigé contre les Ig. E pour les empêcher de se fixer sur leur cible. Indiqué dans les asthmes sévères, résistants aux autres traitements. Médicament sous ATU
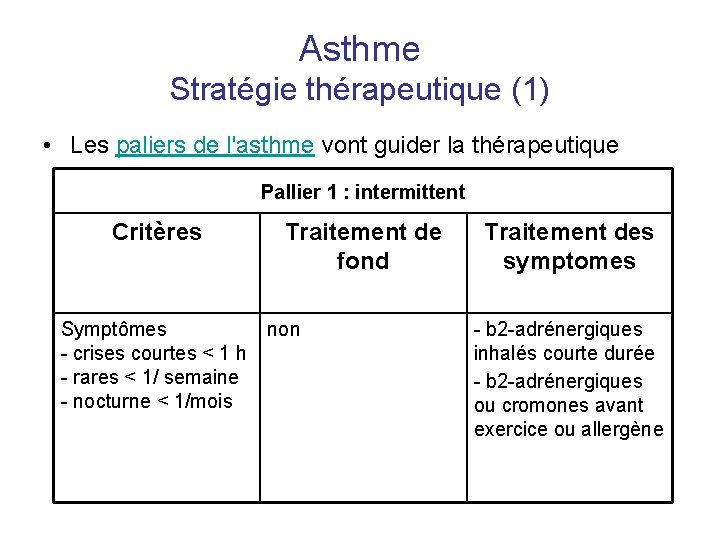
Asthme Stratégie thérapeutique (1) • Les paliers de l'asthme vont guider la thérapeutique Pallier 1 : intermittent Critères Symptômes - crises courtes < 1 h - rares < 1/ semaine - nocturne < 1/mois Traitement de fond non Traitement des symptomes - b 2 -adrénergiques inhalés courte durée - b 2 -adrénergiques ou cromones avant exercice ou allergène
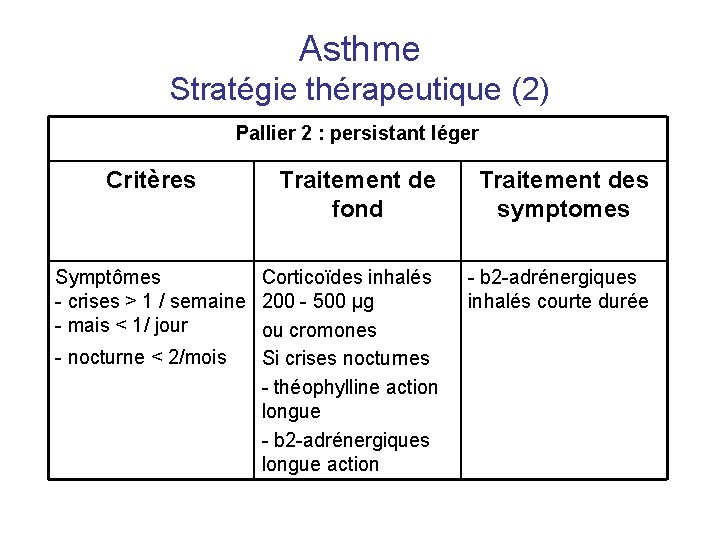
Asthme Stratégie thérapeutique (2) Pallier 2 : persistant léger Critères Traitement de fond Traitement des symptomes Symptômes Corticoïdes inhalés - crises > 1 / semaine 200 - 500 µg - mais < 1/ jour ou cromones - nocturne < 2/mois Si crises nocturnes - théophylline action longue - b 2 -adrénergiques longue action - b 2 -adrénergiques inhalés courte durée
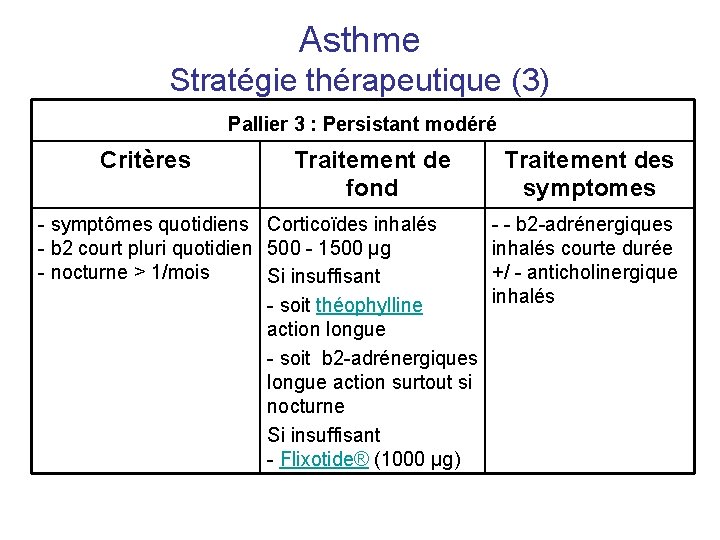
Asthme Stratégie thérapeutique (3) Pallier 3 : Persistant modéré Critères Traitement de fond - symptômes quotidiens Corticoïdes inhalés - b 2 court pluri quotidien 500 - 1500 µg - nocturne > 1/mois Si insuffisant - soit théophylline action longue - soit b 2 -adrénergiques longue action surtout si nocturne Si insuffisant - Flixotide® (1000 µg) Traitement des symptomes - - b 2 -adrénergiques inhalés courte durée +/ - anticholinergique inhalés
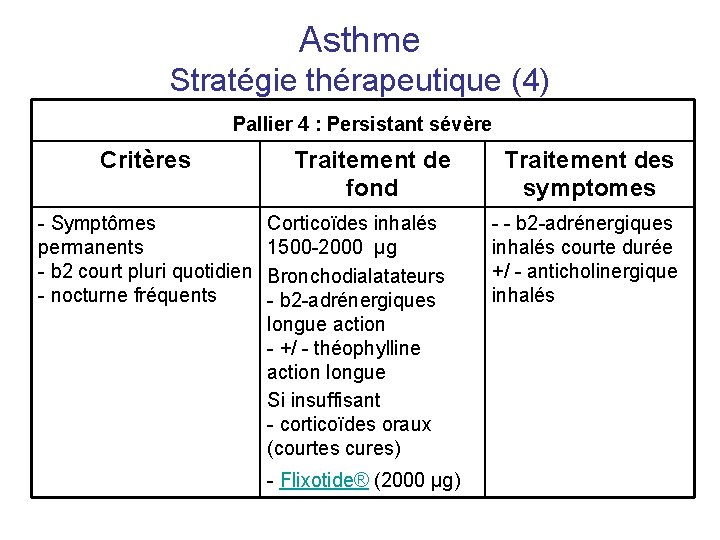
Asthme Stratégie thérapeutique (4) Pallier 4 : Persistant sévère Critères - Symptômes permanents - b 2 court pluri quotidien - nocturne fréquents Traitement de fond Traitement des symptomes Corticoïdes inhalés 1500 -2000 µg Bronchodialatateurs - b 2 -adrénergiques longue action - +/ - théophylline action longue Si insuffisant - corticoïdes oraux (courtes cures) - - b 2 -adrénergiques inhalés courte durée +/ - anticholinergique inhalés - Flixotide® (2000 µg)

Asthme Stratégie thérapeutique (5) • Si prise > 10 bouffées par jour de beta-2 adrenergique > 20 bouffées par jour de corticoides modification de traitement • Critères de gravité : mesure de débit expiratoire de pointe vitesse à laquelle l’air peut circuler dans les voies aeriennes (< 65 % signe de gravité) Peak flow

PNEUMOLOGIE Traitement de la bronchite chronique et bronchite chronique obstructive (hors anti-infectieux)

Epidémiologie -Etiologies (1) • La bronchite chronique touche 2, 5 millions de personnes en France et 12 500 meurent chaque année de ses complications. La cause la plus fréquente est le tabac. • Autres causes : gaz toxiques, ciment, solvants, produits de la mine, poussières de silice (professionnelles)

Epidémiologie (2) • Les fumeurs considèrent à tord comme normal de tousser, cracher et d’être plus essoufflés que les non-fumeurs. • Or derrière ces symptômes peut se cacher le début d’une bronchite chronique obstructive.

Définitions (1) • La bronchite chronique : toux grasse avec expectoration (crachats) tous les matins pendant au moins trois mois de suite dans l’année et au moins deux années consécutives. C’est la conséquence d’une augmentation des sécrétions par les grosses bronches.

Définitions (2) • Bronchite chronique obstructive : complication principale de la bronchite chronique avec rétrécissement des bronches d’où un essoufflement d’abord à l’effort, puis au repos. Peut s’y associer une destruction progressive des poumons (emphysème).

Evolution de la maladie Bronchite chronique simple Bronchite chronique obstructive Insuffisance respiratoire et infections bronchopulmonaires plus de 60 % des malades sont dépendants d’une bouteille d’oxygène pendant 15 heures par jour !

Traitements (1) ARRET DU TABAC OU ARRÊT DE L’EXPOSITION TOXIQUE !!!

Traitements (2) Bronchite chronique simple – kinésithérapie – Mucorégulateurs Les antitussifs sont contre-indiqués.

Traitements (3) Bronchite chronique obstructive – bronchodilatateurs par voie inhalée – Les corticoïdes dans les formes plus graves Les bêta-bloquants sont contre-indiqués

Traitements (4) Insuffisance respiratoire – Analeptiques respiratoires – oxygénothérapie les sédatifs et les somnifères sont contre-indiqués

Les mucorégulateurs (1) • Mode d’action : agents fluidifiant par diminution de la viscosité du mucus par rupture des liaisons chimiques au niveau des mucines • EI : risque de liquefaction brutale des sécretions bronchiques avec formes locales et injectables

Les mucorégulateurs (2) • Mode d’utilisation : – incompatibilité chimique avec le caoutchouc et certains métaux. – Utiliser avec appareil compatible

Les mucorégulateurs (3) • Spécialités voie locale : instillations trachéale – MUCOMYST (N-acétyl-cystéine) – MUCOFLUID (Mesna) • Spécialités voie injectable : IM ou IV – SURBRONC (ambroxol)

Les mucorégulateurs (4) • Spécialités voie orale : – MUCOMYST (N-acétyl-cystéine) forme sachet, cp, susp buvable. – SURBRONC (ambroxol) forme cp, sachet, susp buvable – BRONCHOKOD (carbocystéine) forme sirop

Les analeptiques respiratoires (1) • Mode d’action : augmentation de la Pa. O 2 et diminution de la Pa. CO 2 • Pharmacocinétique : bonne absorption par voie orale, métabolisme hépatique

Les analeptiques respiratoires (2) • EI : hyperventilation transitoire, perte de poids • Précaution d’emploi : faire un test d’efficacité préalable.

Les analeptiques respiratoires (3) • Spécialités : – VECTARION (almitrine) : forme orale et injectable

Oxygénothérapie • Indiquée quand Pa. O 2<60 mm hg • Traitement 8 à 16 heures par jour • Faible débit : 0. 5 à 3 l /min Ne pas augmenter le débit si aggravation : risque de pause respiratoire et hypoventilation aboutissant au coma respiratoire

Pneumologie Traitement de la toux non productive gênante
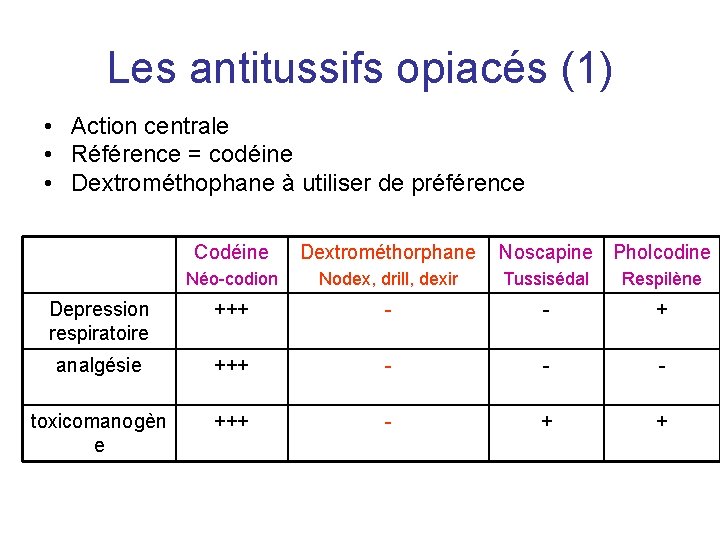
Les antitussifs opiacés (1) • Action centrale • Référence = codéine • Dextrométhophane à utiliser de préférence Codéine Dextrométhorphane Noscapine Pholcodine Néo-codion Nodex, drill, dexir Tussisédal Respilène Depression respiratoire +++ - - + analgésie +++ - - - toxicomanogèn e +++ - + +

Les antitussifs opiacés (2) • Pharmacocinétique : absorption rapide et complète, élimination hépatique (dérivés conjugués), passage transplacentaire • EI : – constipation, somnolence, nausées – Dépression respiratoire avec codéine – Dépendance avec codéine principalement

Les antitussifs opiacés (3) • Contre-indications : – Toux productives – Toux de l’asthme – Insuffisance respiratoire • Interactions médicamenteuses : – Agoniste-antagoniste morphiniques – IMAO non selectif (ex iproniazide) et IMAO A (moclobemide)

Les antitussifs non opiacés, non antihistaminiques (1) • Spécialité : SILOMAT clobutinol • Mode d’action : – action centrale sans effet depresseur respiratoire. – Action antitussive équivalente à la codéine • Pharmacocinétique : absorption rapide et complète, élimination urinaire

Les antitussifs non opiacés, non antihistaminiques (2) • EI : – Nausées, vomissements – Action antitussive équivalente à la codéine – Convulsions à forte dose

Les antitussifs non opiacés, non antihistaminiques (2) • Contre-indications : – Toux productive – Toux de l’asthme – Insuffisance respiratoire – Antécédent convulsion – Épilepsie

Les antitussifs antihistaminiques (1) • Spécialité : FLUISEDAL promethazine • Mode d’action : – Antihistaminique – Propriétés sédatives et anticholinergiques • EI : somnolence, effet atropinique (secheresse buccale, rétention urinaire)

Les antitussifs antihistaminiques (2) • Contre-indications : – Toux productive – Toux de l’asthme – Insuffisance respiratoire – glaucome – Adénome prostatique

Pneumologie Surfactant pulmonaire

Surfactant pulmonaire (1) • Mode d’action : réduit la tension de surface au niveau des alvéoles pulmonaires, facilite les échanges gazeux, prévient le collapsus alvéolaire • EI : hemorragie intrapulmonaire, obstruction du tube endotrachéal par les sécrétions muqueuses

Surfactant pulmonaire (2) • Précaution d’emploi : – réservé en néonatalogie chez enfants intubés – Vérification radiologique du bon positionnement de la sonde intra-trachéale – Vérification continue de la Pa. O 2 • Indication : en instillation endo-trachéale chez nouveaux nés présentant un syndrome de détresse respiratoire et dont le poids de naissance est > 700 g

Surfactant pulmonaire (3) • Spécialités : – SURVANTA (colfoscéril palmitate)

Pneumologie Traitement de l’hypertension artérielle pulmonaire (HTAP)

Epidémiologie • Maladie rare, sévère, mortelle dans un délai moyen de 2. 8 ans sous traitement conventionnel • 1 à 2 cas /millions • Sujet jeune (36 ans en moyenne) • Sexe féminin

Symptomatologie • Symptomatologie peu spécifique : délai entre 1 er symptomes et diagnostique = 20 mois • Dyspnée, fatigue, douleurs thoraciques, syncopes (stade 1 à 4)

Définition-physiopathologie • Définie par l’élévation de la pression artérielle pulmonaire moyenne supérieure à 20 mm. Hg au repos, et 30 mm. Hg à l’effort (chez le sujet sain 10 et 15 mm. Hg) • Augmentation des résistances vasculaires pulmonaires évoluant vers l’insuffisance cardiaque et la mort. Implication de l’endothéline et des récepteurs ETA et ETB

Stratégie thérapeutique • Traitement de référence : oxygénothérapie • Pronostic amélioré par Flolan : mais utilisation difficile cathéter central à demeure • Développement d’un traitement voie orale Tracleer • Alternative au tracleer : Ventavis

Traitements FLOLAN epoprostenol perf IV (1) – Mode d’action : • prostaglandine vasodilatatrice directe pulmonaire et systémique • Anti-agrégant plaquettaire – EI : hypotension, bradycardie, céphalées , flush

Traitements FLOLAN epoprostenol perf IV (2) – Contre-indications : • Insuffisance cardiaque gauche • Œdème pulmonaire • Maladies veino-occlusive (ex : phlébite) • Maladies hémorragiques – EI : hypotension, bradycardie, céphalées , flush

Traitements TRACLEER bosentan cpr (1) – Mode d’action : antagoniste des R ETA et ETB avec diminution des résistances vasculaires – Pharmacocinétique : absorption moyenne, métabolisme hépatique, inducteur enzymatique (induit son propre métabolisme et celui des médicaments associés = interactions médicamenteuses)

Traitements TRACLEER bosentan cpr (2) – Posologie : 62. 5 mg x 2/jour 4 semaines, augmentation à 125 mg x 2/jour (cf pharmacocinétique) – EI : céphalées, bouffées de chaleur, perturbation de la fonction hépatique surveillance ALAT et ASAT tous les mois

Traitements TRACLEER bosentan cpr (3) – Contre indications : • Insuffisance hépatique • ALAT et ASAT > 3 fois la normale • grossesse – Intéractions médicamenteuses : • cyclosporine +++

Traitements VENTAVIS iloprost inhalation (1) – Mode d’action : • prostaglandine vasodilatatrice directe pulmonaire et systémique • Anti-agrégant plaquettaire – EI : hypotension, bradycardie, céphalées, flush, majoration de la toux (mode d’administration)

Traitements VENTAVIS iloprost inhalation (2) – Contre-indications : • Maladies hémorragiques • Coronaropathie sévère, angor instable • Maladies veino-occlusive (ex : phlébite) – EI : hypotension, bradycardie, céphalées , flush

Traitements VENTAVIS iloprost inhalation (3) – Utilisation : • Utilisation d’un nébuliseur particulier : nébuliseur prodose (à louer par le service) • 6 à 9 inhalations par jour
- Slides: 96