ASTHME ET BPCO Asthme Dfinition Maladie chronique des

ASTHME ET BPCO

Asthme � Définition � Maladie chronique des voies aériennes caractérisée par une augmentation de la réponse trachéobronchique à divers stimuli. Physiologiquement: rétrécissement global des voies aériennes qui se lève spontanément ou sous traitement. Cliniquement: dyspnée, toux, sifflements paroxystiques. � Maladie à épisodes mêlant exacerbations aiguës et périodes indemmes.

Asthme � Diagnostic � Symptômes: dyspnée, respiration sifflante, oppression ou toux. ET � Mesure des signes obstructifs � NB: diagnostic se fait sur base d’anamnèse et ex. clinique. Spirométrie = confirmation (NHG)

Asthme � Mesure des signes obstructifs � Augmentation du DEP de 15% (min 60 L/min) après inhalation B 2 mim courte durée d’action (min deux puffs, 4 puffs + chambre et attendre 10 min. selon NHG) OU � Variation spontanée du DEP d’au moins 20% entre deux valeurs minimales et maximales (intervalle de deux semaines) OU � Augmentation du VEMS d’au moins 10% après inhalation B 2 mim courte durée OU � Test de provocation positif (histamine, effort…)

Asthme � Et si la spirométrie est normale? (NHG) � Toujours le refaire en période de plaintes � Diagnostic repose sur anamnèse et ex. clinique! � Syndrome obstructif et réversibilité partielle? � = asthme + BPCO et non asthme avec obstruction persistante(NHG) Exemple: patient de plus de 40 ans et fumeur Nb réversibilité peut quand même diminuer avec l’âge Valeurs légèrement altérées et doute refaire spirométrie après trois à six semaines.
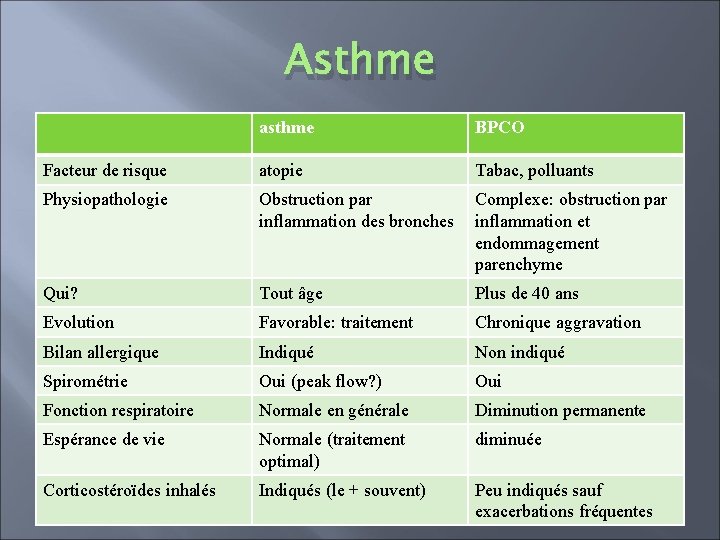
Asthme asthme BPCO Facteur de risque atopie Tabac, polluants Physiopathologie Obstruction par inflammation des bronches Complexe: obstruction par inflammation et endommagement parenchyme Qui? Tout âge Plus de 40 ans Evolution Favorable: traitement Chronique aggravation Bilan allergique Indiqué Non indiqué Spirométrie Oui (peak flow? ) Oui Fonction respiratoire Normale en générale Diminution permanente Espérance de vie Normale (traitement optimal) diminuée Corticostéroïdes inhalés Indiqués (le + souvent) Peu indiqués sauf exacerbations fréquentes

Asthme � Asthme professionnel: y penser � Relation entre les plaintes avec le travail. � Profession: Peintres, chauffeurs, coiffeurs, boulanger, menuisiers, tailleur de pierre, travail du métal, poussières… � Passe-temps: pigeons, …

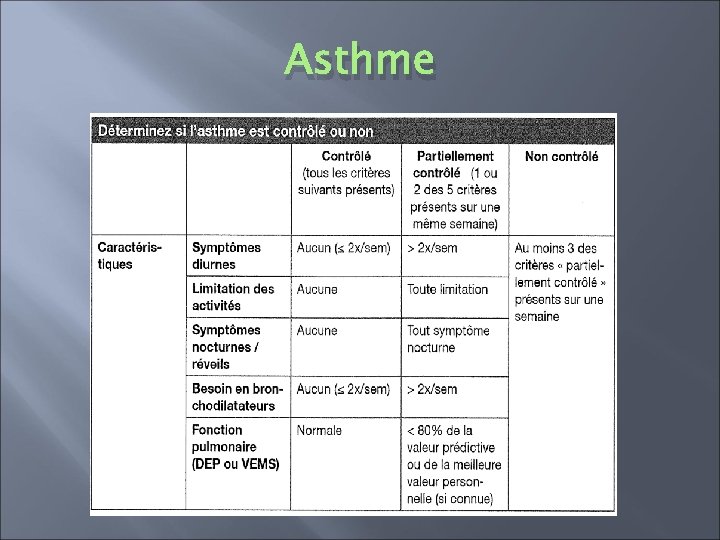
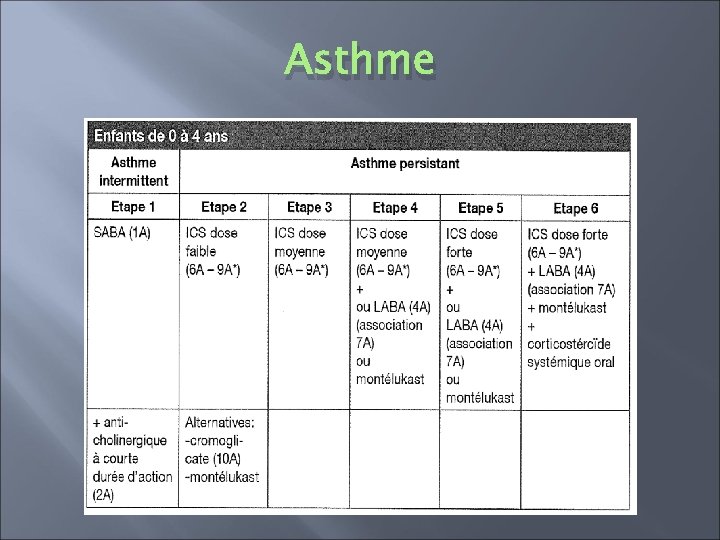
Asthme � Classification � Changement par GINA 2006: les stades asthmatiques (intermittent, léger persistant, modéré persistant, sévère persistant) sont remplacés par trois classes qui correspondent à l’efficacité thérapeutique: asthme contrôlé, partiellement contrôlé, non contrôlé.
Asthme

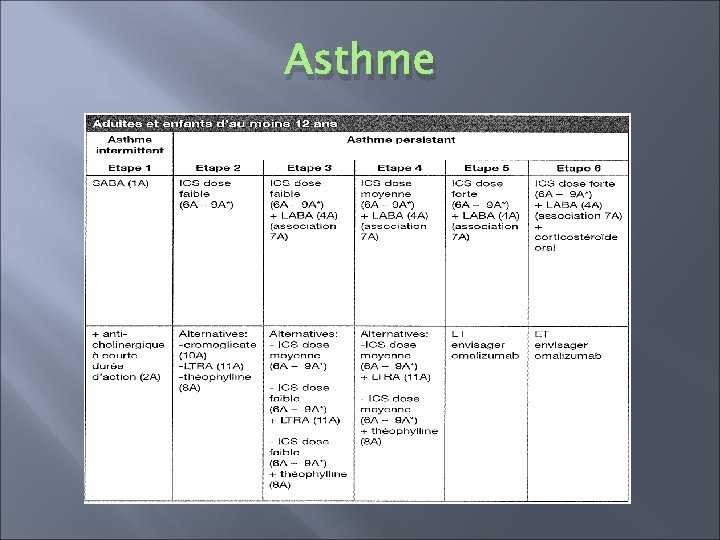
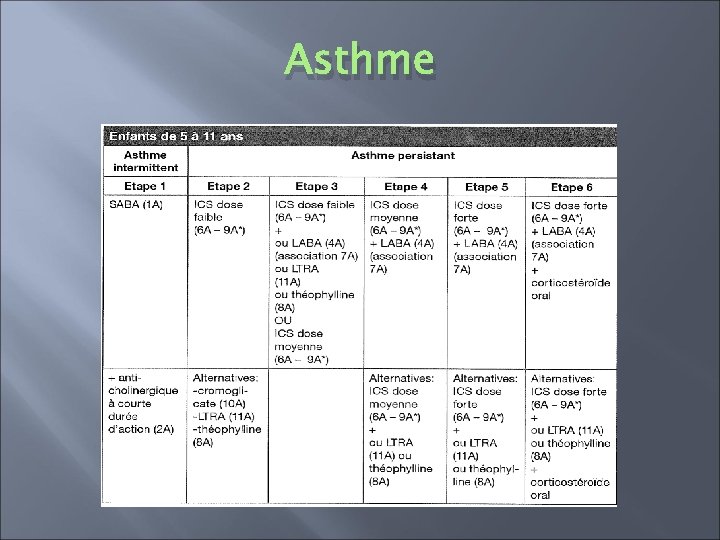
Asthme � Asthme contrôlé: maintient du traitement à l’étape efficace la plus basse possible � Asthme partiellement contrôlé: envisager étape supérieure � Asthme non contrôlé: progresser dans les étapes supérieures jusqu’à contrôle.

Asthme � Modifications de traitement à ne pas précipiter (trois mois) � Les modifications devraient être effectuées étapes par étapes � Ne pas oublier de « revenir en arrière » !

Asthme � Broncho-constriction d’effort et hyper-utilisation des bronchodilatateurs sont des marqueurs forts d’un contrôle insuffisant de l’asthme � Exacerbation !!! Voir plus loin.
Asthme

Asthme
Asthme

Asthme
Asthme

Asthme
Asthme

Asthme � Les formes en nébulisation ne sont prescrites que chez les patients (handicapés mentaux ou moteurs) qui ne savent pas utiliser les inhalateurs à poudre ou les aérosols doseurs, même lorsqu’ils sont utilisés avec une chambre d’expansion.

Asthme � Pourquoi pas de nébulisation? � Dépôt pulmonaire est plus faible en nébulisation que avec puff et chambre. � Plus d’effets secondaires: Contact avec les yeux qui peut provoquer sécheresse, glaucome, cataracte. Contamination possible du nébuliseur (Pseudomonas)

Asthme � NHG: nébuliseur quand � Patient épuisé � Obstruction très sévère � Handicap à la manipulation correcte � CRISE

Asthme Bonne coordination mainpoumon Mauvaise coordination main-poumon Bonne capacité à inhaler Aérosols doseur ou Poudre inhalée ou Aérosol doseur + chambre ou autohaler Mauvaise capacité à inhaler Aérosol doseur+ chambre ou autohaler Aérosol doseur+chambre ou autohaler

Asthme � Pourquoi une chambre d’expansion? � Augmentation du dépôt pulmonaire et diminution du dépôt oro-pharyngé � Séparation du moment ou on appuie et ou on inhale. (coordination) � Pour corticoïdes en aérosols doseurs , l’usage de la chambre est indiqué chez tous les patients (sauf autohaler).

Asthme � Et les poudres à inhaler? (diskus…) � Permet également de séparer inhalation et manipulation � Pas quand capacité d’inhalation est fortement diminuée ou chez enfants de moins de 5 ans. � Pour les corticoïdes la poudre est une alternative aux aérosols doseurs et chambre. (FOLIA)

Asthme � Eléments à noter au dossier lors de toute modification d’un traitement prescrit pour asthme persistant. � Critères diagnostiques (symptômes, mesures) avec la date des examens � Quelle est l’étape du traitement lors de la prescription? � Inaptitude du patient à utiliser les inhalateurs ou aérosols doseurs (même avec une chambre d’expansion)

Asthme � B 2 mimétique courte durée d’action? ? � « Sont à réserver au traitement des exacerbations » (recommandation) � Egalement recommandés en traitement de l’étape 1 � Ne font pas partie de la recommandation c’est-à-dire ne seront pas contrôlés sauf pour les formes en nébulisation.

Asthme: crise � Définition � Exacerbation aiguë (en quelques heures)de la dyspnée, de la toux et du sifflement respiratoire, s’accompagnant d’une diminution (passagère) de la fonction pulmonaire.

Asthme : crise � Critères de gravité (hospitalisation immédiate) Dyspnée de repos(impossibilité de prononcer une phrase) � Fréquence cardiaque � >110/min adulte >120/min enfant>5 ans >130/min enfant>2 ans � attention bradycardie! Fréquence respiratoire >25/min adulte >30/min enfant>5 ans >50/min enfant>2 ans attention bradypnée ! Utilisation muscles respiratoires accessoires (tirage sous costal) � DEP <50% de valeur prédictive ou meilleure valeur personnelle � Saturation en oxygène <92% (94% chez l’enfant) �

Asthme: crise � Critères d’alarme (mal asthmatique) � Sédation et confusion � Diminution de fréquence du pouls � Diminution de fréquence respiratoire � Diminution ou absence de murmures vésiculaires respiratoires � Cyanose � Disparition du sifflement

Asthme: crise � Patients à risque � Antécédents d’asthme presque fatal � Patient ayant été hospitalisé dans l’année pour cause d’asthme � Prise de corticoïdes oraux ou arrêt récent � Utilisation fréquente de B 2 mimétiques de courte durée d’action � Patients non compliants � Patients avec antécédents psychiatriques (prise de sédatifs) ou problèmes psychosociaux.

Asthme: crise � Prise en charge � B 2 mimétique courte durée d’action = traitement de base Adulte: 400µg toutes les 10 -20 minutes durant la première heure Enfant 200 à 400µg toutes les 10 -20 minutes durant la première heure (max 800µg) ou nébulisation (ventolin= 5 mg/ml) 2. 5 mg si < 4 ans, 5 mg si >4 ans toutes les trois heures. � Administration via chambre d’expansion est aussi efficace que la nébulisation pour les formes légères et modérées. Mais la nébulisation est préférable dans les formes sévères (avec oxygène? ) � B 2 longue durée(formotérol: symbicort, foradil, oxis) ? ? ?

Asthme : crise � Prise en charge � Ipratropium (atrovent) présente un effet adjuvant aux B 2 mimétiques chez l’adulte et chez l’enfant. � Ajout si pas d’amélioration après deux administration de SABA (NHG) � 20 µg toutes les 10 -20 minutes durant la première heure ou nébulisation 0. 5 mg toutes les 4 -6 heures) � Attention tachycardie

Asthme : crise � Prise en charge � Corticostéroïdes: par voie systémique ils diminuent la mortalité, les récidives et hospitalisations ultérieures. � A instaurer rapidement! � Toujours en cas de crise grave � Effet après quelques heures (même en IV) � Administration orale (IM en alternative) prednisolone Adulte: 32 mg per os ou 40 mg IM 7 -10 jours Enfants: 1 -2 mg/kg de poids per os ou en IM 5 jours

Asthme : crise � Prise en charge � Oxygène Surtout utile pour les crises graves avec hypoxémie Objectif maintient d’une saturation entre 94 -98% (varie selon les recommandations) Idéalement à utiliser pour la nébulisation des B 2 mimétiques.

Asthme : crise � Rôle du saturomètre � Mesure de la saturation en O 2 � Influence (et oriente )la prise en charge: dans deux tiers des cas permet l’apaisement du patient et du médecin. � Saturomètre et gravité Sa. O 2>95%= léger Sa. O 2 91 -95%=moyen Sa. O 2<90%=sévère

Asthme : crise � Stratégie en fonction de la réponse � Réponse favorable (parole, FC, FR) Poursuivre salbutamol toutes les 1 -4 heures �Adulte: 400µg �Enfant: 200µg Revoir dans 12 -24 heures � Réponse modérée (DEP à 60 -80% des valeurs prédites symptômes persistants) Adulte: �Salbutamol toutes les 1 -4 heures �CorticoÏdes si pas encore instaurés �Réévaluation Enfant: hospitalisation � Mauvaise réponse (DEP<60%, symptômes persistent ou s’aggravent, normalisation de courte durée (<3 heures), recours au B 2 mim augmente, pas d’amélioration 6 heures après administration des corticoïdes) Hospitalisation

Asthme : crise Utilisation du formoterol? (oxis, symbicort, foradil…) B 2 mimétique de longue durée d’action qui agit effectivement aussi vite que les B 2 mimétiques courte durée Intérêt? ? Si on n’a vraiment rien d’autre (Prescrire) Utilisation de l’association (symbicort TH) adaptable? NHG est plutôt pour ( légèrement plus efficace que association+SABA pour crises modérées) Prescrire est tout à fait contre et met en avant les effets secondaires liés au corticoïdes

BPCO � Définition � Maladie pulmonaire définie par une altération en partie irréversible des débits aériens, de survenue habituellement progressive et due à une réponse inflammatoire anormale des poumons suite à une exposition chronique à des particules , au tabac ou des gaz nocifs.

BPCO � Diagnostic � Symptômes de dyspnée, de production d’expectorations ou de toux � Antécédents de tabagisme (au moins dix paquets- année) ou d’exposition documentée à des particules ou gaz toxiques. � Tiffenau VEMS/CV <0. 70 ou VEMS/CVF<07

BPCO � Diagnostic � Remarques NHG Patient >60 ans : Tiffeneau<0. 70 peut être physiologique (attention de ne pas rater une autre cause: décompensation cardiaque BPCO probablement sous diagnostiquée chez les femmes. Attention aux co-pathologies: décompensation cardiaque, néoplasies…

BPCO � BPCO professionnelle � 15 -19% des BPCO sont dues aux conditions de travail aux USA (au moins 30% chez les non fumeurs) � Causes: Cadmium(piles), charbon, pierre, poussières agraires.

BPCO � BPCO et pollution � Les polluants (SO 2, O 3, NO 2) provoquent chez les patients BPCO une augmentation de Plaintes respiratoires Hospitalisation Mortalité liée à la BPCO

BPCO: niveau de sévérité

BPCO � Insuffisance respiratoire? � Hypoxie chronique entrainant une décompensation cardiaque droite. � Sa O 2 >92% rend improbable une insuffisance respiratoire (NHG) � Inconvénients à se baser sur le VEMS pour déterminer la sévérité Pas de correspondance stricte avec la qualité de vie Pas de correspondance stricte avec la survie à 5 ans
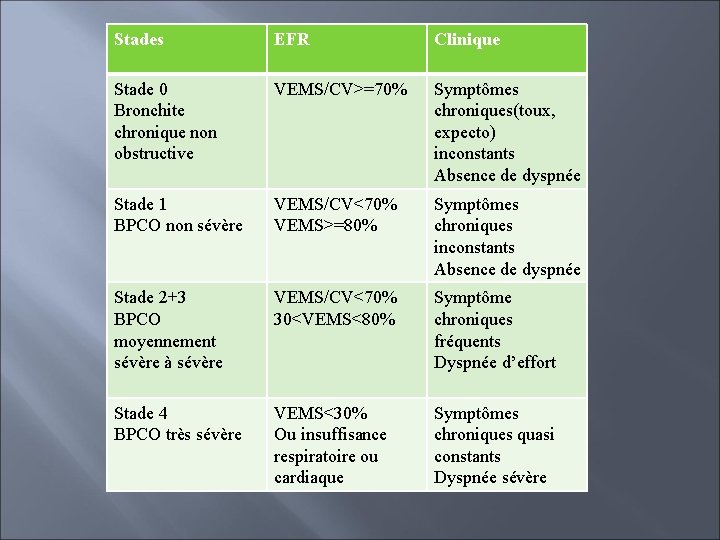
Stades BPCO VEMS/CV>=70% Clinique Stade 1 BPCO non sévère VEMS/CV<70% VEMS>=80% Symptômes chroniques inconstants Absence de dyspnée Stade 2+3 BPCO moyennement sévère à sévère VEMS/CV<70% 30<VEMS<80% Symptôme chroniques fréquents Dyspnée d’effort Stade 4 BPCO très sévère VEMS<30% Ou insuffisance respiratoire ou cardiaque Symptômes chroniques quasi constants Dyspnée sévère Stade 0 Bronchite chronique non obstructive EFR Symptômes chroniques(toux, expecto) inconstants Absence de dyspnée
BPCO

BPCO � Formes en nébulisation sont à réserver aux patients qui ne savent pas utiliser les inhalateurs à poudre ou les aérosols doseurs pour des raisons de handicap mental ou moteur

BPCO � Eléments à noter dans le dossier lors de chaque changement de traitement � Critères diagnostiques (symptômes, mesure de l’obstruction , stade de sévérité) avec la date des examens. � A quel stade de BPCO le patient se trouve au moment de la prescription. � Si le patient n’est pas en mesure d’utiliser les inhalateurs ou aérosols doseurs.

BPCO � B 2 mimétiques de courte durée d’action? � « A réserver au traitement des exacerbations » (recommandation) � Mais également recommandés pour le traitement du stade 1 � Ne font pas partie de la recommandation , c’est-àdire qu’il ne seront pas contrôlés sauf pour les formes en nébulisation.

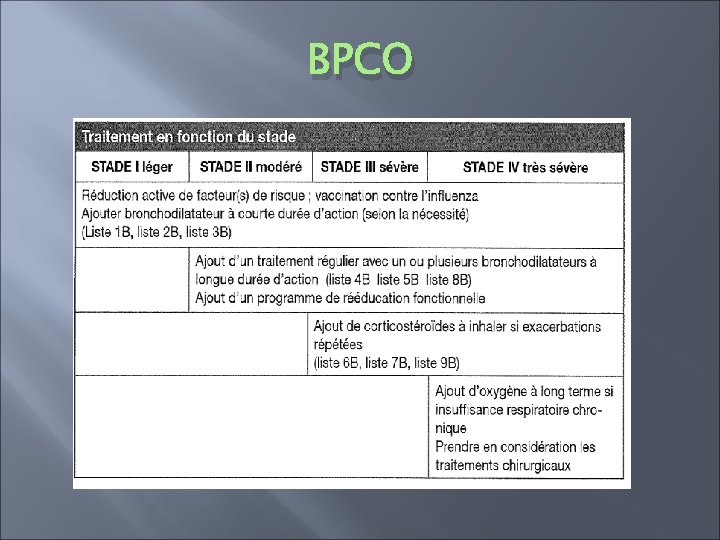
BPCO � Quel traitement choisir? (stade 1) � Arrêt du tabagisme = seule mesure d’efficacité bien établie sur évolution du VEMS � Tester atropinique à la demande (Prescrire) � Tester un B 2 mimétique si atropinique inefficace (Prescrire) � Si besoin essai d’une association des deux (Prescrire) (léger surcroit d’efficacité)

BPCO � Quel traitement choisir? (stade II) � Traitement continu quand les symptômes deviennent quotidiens (Prescrire) � Bronchodilatateurs longue durée d’action? Prescrire: � B 2 longue durée pour son effet retard �Association théophylline? ? ? �Très critique pour le tiotropium (pas d’intérêt à une forme retard, utiliser ipratropium) Folia �B 2 mimétique ou anticholinergique (aucun argument pour en choisir un plus que l’autre) �Innocuité au long terme n’est pas bien connue ( toxicité cardiaque…) �Pas d’association systématique avec corticoïde inhalé

BPCO � Quel traitement choisir? (stades sévères et très sévères) � Prescrire : association avec corticoïdes inhalés (diminution du nombre d’exacerbation, amélioration temporaire du VEMS) � Minerva (recommandations récentes): prescrire une des spécialité suivante chez patient atteint d’une BPCO sévère ou très sévère: B 2 mimétique longue durée Anticholinergique longue durée (à préférer sans doute si co-morbidité cardiaque) Corticoïdes inhalés

BPCO � Quel traitement choisir? (sévère - très sévère) � Pourquoi une valse hésitation? Nombreuses études et revues de littérature qui ne montre pas de différence tangible entre ces traitements seuls. Inspire: pas de différence entre salmétérol/flucitasone versus tiotropium pour les exacerbations. Peut-être un avantage pour les décès et bien être respiratoire (limite de la significativité clinique) Résultats contradictoires des revue de littératures et études concernant les décès : Mortalité successivement plus importante pour LABA puis pour anticholinergiques.

Asthme et BPCO � Et pour tout simplifier tenons compte du rapport efficacité/effets secondaires

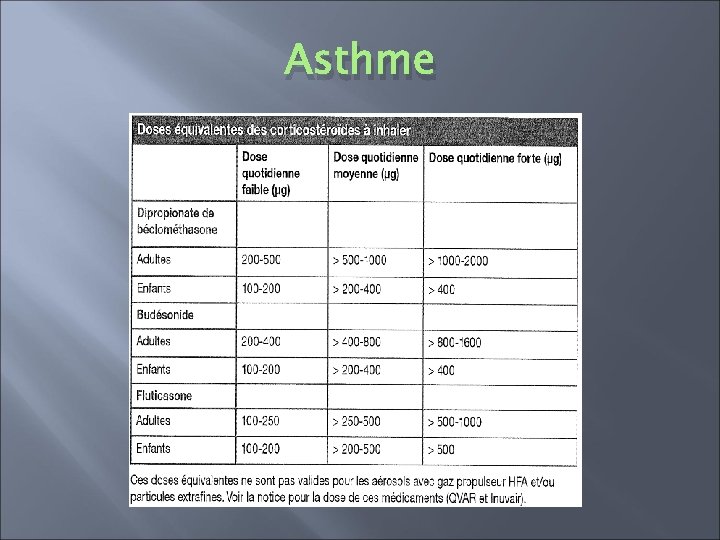
Asthme � Intérêt de doublement de dose de corticoïdes inhalés dans l’asthme persistant? (exacerbations) � Doutes sur l’utilité de ce doublement chez les patients qui ont déjà des doses faibles et dont l’asthme est mal contrôlé (dans la phase aiguë). � Face à une aggravation asthmatique un doublement de dose ne diminue pas le recours aux corticoïdes oraux. � Il y a peut être une efficacité en quadruplant (voire plus) les doses et en associant à une corticothérapie orale. � Augmentation des effets secondaires (mycoses buccales, raucité de la voix, retard pondéral, cataracte, glaucome, cutanés, hypercorticisme, insuffisance surrénalienne)

Asthme � Montélukast (singulair) Moins efficace en première intention que les corticostéroïdes inhalés (symptômes, éveils nocturnes, recours au traitement d’urgence, qualité de vie) (Cochrane) � Augmentation du risque d’avoir une aggravation motivant le prise de corticoïdes per os (multiplié par 1. 7) (Cochrane) � Effets secondaires: � Fréquents: céphalées Rares: troubles digestifs, arthralgies, myalgies, fièvre Très rares: hépatite, cardiomyopathie, atteintes hématologiques, infiltrats pulmonaires oesinophiliques � Efficacité faible quand ajouté aux corticoïdes inhalés Pas de réduction du risque d’aggravation (Cochrane) Diminue un peu la consommation des B 2 mimétiques (Cochrane) Chez les patients stables: pas de diminution des corticoïdes inhalés. � Prescrire le limiterait aux patients qui ont trop d’effets indésirables sous traitement corticoïde inhalé ou LABA

Asthme � Béta 2 mimétiques longue durée d’action �A n’utiliser en aucun cas sans un corticoïde associé!(essai SMART et autres) � Effets secondaires: aggravation des complications liées à l’asthme, complications cardiaques, hypokaliémie. � Risque d’aggravation et surmortalité même avec association? � Ajout d’un B 2 mimétique longue durée aux corticoïdes d’effet modeste (Cochrane) � Semblent surtout efficaces dans les cas d’asthme nocturne persistants et mal contrôlés par les corticoïdes.

Asthme � Cromoglicate sodique � Efficacité diffère selon les sources CBIP: pas chez l’adulte, et rôle très limité chez les enfants. Alternative en cas d’asthme d’effort. Prescrire: le considère comme une alternative en cas d’asthme persistant léger � Effets secondaires: rares Bronchospasmes, réactions anaphylactiques Toux, congestion nasale, irritation de la gorge… � Son mode d’administration le rend peu pratique

Asthme � Théophylline � Efficacité similaire aux LABA � Mais effets secondaires!! Céphalées troubles du sommeil, anorexie nausées, excitation, convulsions, tachycardie. . � Marge thérapeutique très étroite � Interactions médicamenteuses.

Asthme � Anti Ig E: omalizumab Xolair � Bénéfice modeste chez patients ayant un asthme sévère persistant sous corticoïdes et LABA. � Effets secondaires Réaction au point d’injection, choc anaphylactique Innocuité au long terme? ?

BPCO � Tiotropium � Efficacité par rapport à placebo et ipratropium (Minerva) � Pas de modification du VEMS, amélioration non cliniquement significative de la qualité de vie, pas de réduction du nombre de patient présentant une exacerbation. � Effets secondaires Sécheresse de bouche, pharyngites, sinusites, rétention urinaire, infections urinaires, tachycardie Mortalité au long court?

BPCO � LABA � Pour la BPCO ne doivent pas forcément être utilisés en association avec de ICS � Effets secondaires (voir asthme) � Innocuité à long terme dans la BPCO? Très peu de données

BPCO � Corticoïdes inhalés? ? � Pas forcément en association avec un bronchodilatateur. . � Indiqués surtout quand le patient fait beaucoup d’exacerbations (2 par an pour NICE) � Diminution du nombre d’exacerbations � Augmentation du risque d’infection.

BPCO � Acétylcystéine ? � Aucune utilité dans la BPCO (NHG)
- Slides: 65