Asthme bronchique Dfinition Lasthme est un dsordre inflammatoire

Asthme bronchique

Définition • L’asthme est un désordre inflammatoire chronique des voies aériennes dans lequel de nombreuses cellules et éléments cellulaires jouent un rôle. • Cette inflammation est responsable – d’une augmentation de l’hyperréactivité bronchique (HRB) qui entraîne des épisodes récurrents de respiration sifflante, de dyspnée, d’oppression thoracique et/ou de toux, particulièrement la nuit ou au petit matin. – Ces épisodes sont habituellement marqués par une obstruction bronchique, variable, souvent intense, généralement réversible, spontanément ou sous l’effet d’un traitement.

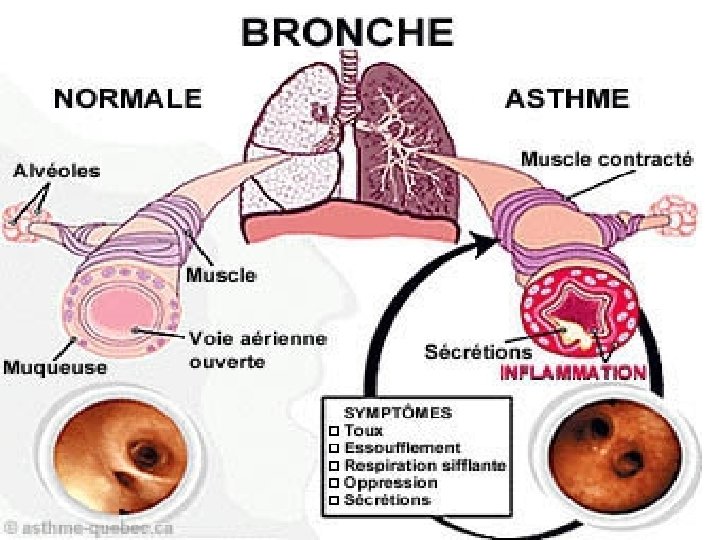
Physiopathologie L’asthme est caractérisé par un trouble ventilatoire obtructif reversible 1 -L’inflammation : – un œdème muqueux • par infiltrat cellulaire (éosinophilique la plupart du temps) • par une extravasation simple – une hypersécrétion : mucus, médiateurs (PAF, histamine, leucotriènes, – prostaglandines) et neuromédiateurs peptidiques (substance P, neurokinine A, – calcitonine related peptide). – la lésion et la desquamation de l’épithélium bronchique 2 - Le bronchospasme : spasme du muscle lisse péribronchique (reversible sous B 2) 4 -L'hyperréactivité bronchique : l'aptitude des bronches à réagir anormalement par une obstruction à des stimulus physiques, chimiques ou pharmacologiques, tels que l'acétyle choline. caractérisé par un trouble ventilatoire Le système nerveux autonome : Adrénergique : α (bronchoconstriction), β( bronchodilatation). Cholinergique : ACTH (bronchoconstriction). NANC ( deux composantes: bronchorelaxante et bronchocontrictive)


Facteurs déclenchants 1. Allergènes • Pneumallergènes : (poussière de maison ; acariens, blattes ; phanères et déjections d’animaux (épithélium de chat ++) ; pollens, moisissures…) • Allergènes digestifs : • Allergènes infectieux : Aspergillus (ABPA). • Allergènes professionnels (par exemple, isocyanate de peinture, boulanger ++. . . ) 2. Médicaments : (AINS, bêtabloquants, IEC, aspirine (triade de Widal) 3. Infections : (bronchites, rhinites, sinusites) 4. Pollution atmosphérique : (Aérosols, fumées, brouillard, tabac. ) 5. Air froid et sec, effort

Facteurs aggravants 1. Endocriniens : Puberté, ménopause, exacerbation prémenstruelle, grossesse (règle des trois tiers : amélioration, aggravation, aucune influence). 2. Reflux gastro-œsophagien 3. Vascularite (Angéite granulomateuse de Churg et Strauss) 4. Facteurs psychiques (Émotions, contrariétés)

DIAGNOSTIC POSITIF Facile en cas de crise Si non =interrogatoire

Diagnostic positif 1. Signes cliniques évocateurs : • Toux sèche isolée ou productive. • Oppression (au repos ++). • Dyspnée d’effort. • Sifflements récidivants. Symptômes paroxystiques, le plus souvent nocturnes

2. Equivalents d’asthme • toux spasmodique • Bronchite à répétition peu sensible aux antibiotiques. • Intolérance aux variations d’environnement, à l’exercice physique, au rire…

3. Examen clinique Le thorax est distendu, sonore à la percussion et des sibilants à l’auscultation. • Le débit de pointe(DEP), mesuré au peakflow meter =mesure la vitesse maximale du souffle lors d'une expiration. Surtout, l’examen recherche des signes de gravité, absents dans la crise d’asthme banale. Examen clinique normal en dehors des crises

Diagnostic différentiel • • • Cardiopathie gauche BPCO DDB Corps étranger Tumeur bronchique
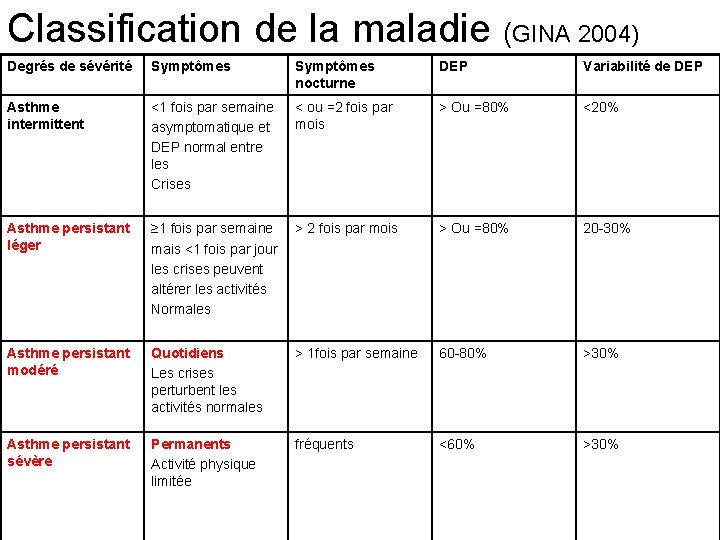
Classification de la maladie (GINA 2004) Degrés de sévérité Symptômes nocturne DEP Variabilité de DEP Asthme intermittent <1 fois par semaine asymptomatique et DEP normal entre les Crises < ou =2 fois par mois > Ou =80% <20% Asthme persistant léger ≥ 1 fois par semaine mais <1 fois par jour les crises peuvent altérer les activités Normales > 2 fois par mois > Ou =80% 20 -30% Asthme persistant modéré Quotidiens Les crises perturbent les activités normales > 1 fois par semaine 60 -80% >30% Asthme persistant sévère Permanents Activité physique limitée fréquents <60% >30%

Moyens thérapeutiques • Bronchodilatateurs – Béta 2 mimétiques (inhalé): • Action rapide : salbutamol, terbutaline • Action prolongée: formoterol, saleterol – Anticholinergiques (inhalé): bromure d’ipratropium – Dérives xanthiques (théophilline LP peros) • Corticoïdes – Inhalés – Peros en cas d’exacerbation • Associations bronchodilatateurs-corticoides inhalés • Antileucotriènes • Immunothérapie spécifiques (ITS) • Autres : – Traitement de la rhinite – Traitement des facteurs déclenchant

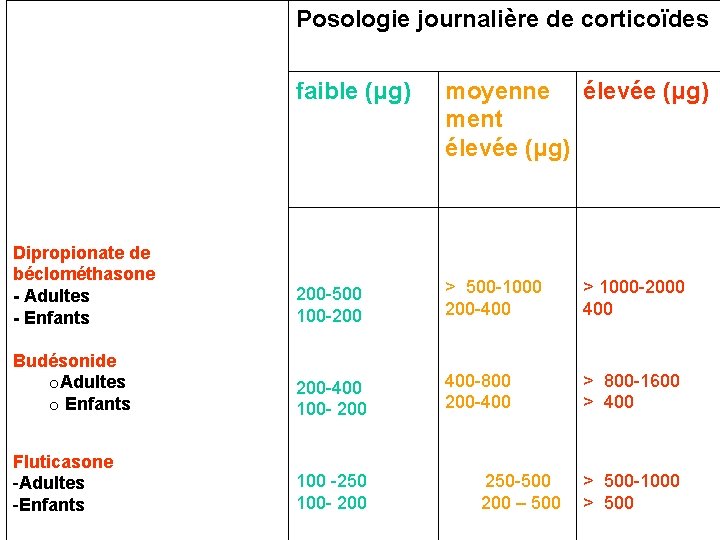
Posologie journalière de corticoïdes faible (μg) moyenne élevée (μg) ment élevée (μg) > 500 -1000 200 -400 > 1000 -2000 400 Dipropionate de béclométhasone - Adultes - Enfants 200 -500 100 -200 Budésonide o. Adultes o Enfants 200 -400 400 -800 200 -400 100 - 200 Fluticasone -Adultes -Enfants 100 -250 100 - 200 250 -500 200 – 500 > 800 -1600 > 400 > 500 -1000 > 500

Traitement Degrés de sévérité traitement Asthme intermittent β 2 mimétiques à la demande. Pas de traitement de fond Asthme persistant léger β 2 mimétiques inhalés (C. A) à la demande. Corticoïdes inhalés à dose faible (prise régulière), alternative antileucotriènes. I. T. S (asthme allergique). Asthme persistant modéré Corticoïde inhalé ± β 2 mimétiques inhalés (L. A) ou antileucotriènes, ou théophylline. β 2 mimétiques inhalés (C. A) à la demande. I. T. S (asthme allergique). Asthme persistant sévère Corticoïde inhalé à forte dose. β 2 mimétiques inhalés (L. A) ± antileucotriènes, et ou théophylline. Corticoïdes Peros si nécessaire. β 2 mimétiques inhalés (C. A) à la demande

Autres mesures thérapeutiques : 1 - L’éviction antigénique 2 - L’éducation des patients : L’éducation des patients pour une meilleure connaissance de sa maladie, de ses facteurs favorisants et aggravants et pour une meilleure utilisation et observance thérapeutique est indispensable. Cette éducation passe par des consultations répétées où ces différents aspects sont systématiquement abordés. 3 - L’immunothérapie ou désensibilisation : L’immunothérapie ou désensibilisation S/C spécifique est efficace pour le traitement de l’asthme, lorsqu’il existe une allergie aux acariens, pollens et moisissures

Suivi • • Tous les mois pour l’asthme sévère Tous les 3 mois pour l’asthme modéré Tous les 6 mois pour l’asthme léger Tous les 6 mois à un an pour l’asthme intermittent.

Niveau de contrôle de l’asthme GINA 2006 paramètres Contrôlé (toute les caractéristiques présentes) Partiellement contrôlé (1 ou 2 mesures présentes) Smes diurnes Aucun ou <= 2 fois par semaine >2 fois/ semaine Limitation des activités aucune N’importe laquelle Smes nocturnes aucun N’importe lequel Nécessité des B 2 de CDA Aucun ou < ou = 2 fois / semaine > 2 fois / semaine DEP nle < 80% valeur pred ou la meilleure valeur personnelle exacerbations aucune 1 ou +/an Non contrôlé ( 3 ou plus de mesures présentes) 1 au cours de la semaine
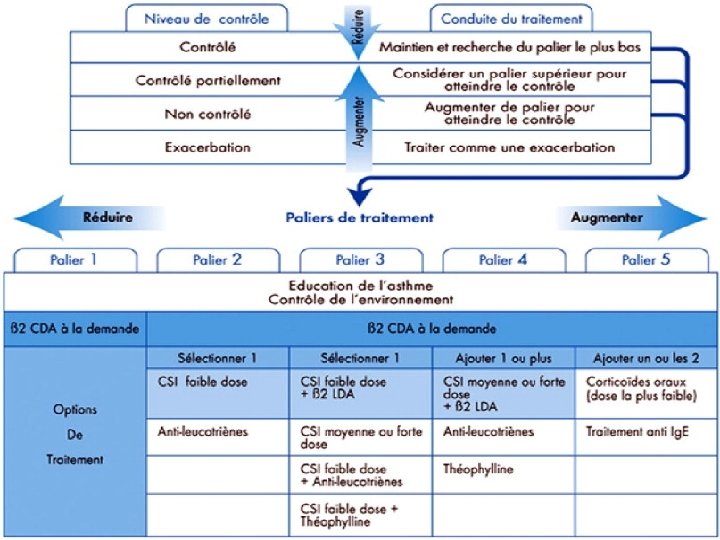

Traitement de l’asthme = prise en charge globale
- Slides: 22