Ostre biaaczki heterogenna grupa chorb nowotworowych spowodowanych mutacjami

Ostre białaczki heterogenna grupa chorób nowotworowych spowodowanych mutacjami komórek na poziomie zbliżonym do krwiotwórczej komórki macierzystej prowadzącymi do zwiększonego rozmnażania się komórek, zahamowaniem różnicowania i dojrzewania na wczesnych etapach rozwoju poszczególnych linii krwiotwórczych, a także stłumieniem prawidłowego krwiotworzenia

Ostre białaczki n limfoblastyczne (z komórek B i T) n mieloblastyczne (szpikowe)

Objawy kliniczne ostrych białaczek ostry początek (tygodnie, rzadko miesiące) n związane z naciekiem nowotworowym w szpiku kostnym i niewydolną hematopoezą n n zakażenia bakteryjne, grzybicze w wyniku granulopenii lub agranulocytozy skaza krwotoczna małopłytkowa objawy niedokrwistości

Objawy kliniczne ostrych białaczek skaza krwotoczna w wyniku ostrego zespołu wykrzepiania śródnaczyniowego, rzadziej niedoborów czynników protrombiny lub pierwotnej aktywacji fibrynolizy n objawy ogólne - gorączka, poty, utrata wagi ciała n

Objawy kliniczne ostrych białaczek n n n powiększenie węzłów chłonnych, wątroby i/lub śledziony (M 4, M 5) przerost dziąseł (M 4, M 5) objawy neurologiczne - naciek opon mózgowordzeniowych zespół nadlepkości (leukostaza) zaburzenia metaboliczne n hiperurikemia (objawy dny moczanowej, ostra niewydolność nerek )

Podstawowe badania dodatkowe w ostrych białaczkach n n n morfologia krwi obwodowej - niedokrwistość, małopłytkowość, różna liczba krwinek białych z obecnością blastów w rozmazie koagulogram – zaburzenia krzepnięcia (zespół wykrzepiania śródnaczyniowego, pierwotna fibrynoliza i in. ) badania biochemiczne – podwyższone stężenie kwasu moczowego, podwyższona aktywność LDH

Diagnostyka ostrych białaczek n n n morfologia krwi obwodowej badanie cytologiczne szpiku kostnego (zalecane!) histologiczne szpiku kostnego (nie rutynowe) badania cytochemiczne badanie immunofenotypu komórek białaczkowych badanie cytogenetyczne (u wszystkich chorych) oraz badania molekularne International Working Group J Clin Oncol 2003, 21, 4642

Diagnostyka ostrych białaczek badanie podmiotowe i przedmiotowe n badania obrazowe (rtg, usg, CT) n badanie płynu mózgowo-rdzeniowego n badania wirusologiczne n konsultacje-okulistyczna, stomatologiczna, itp. n badanie antygenów HLA n

Rozpoznanie ostrej białaczki n blasty > 20% wszystkich komórek jądrowych szpiku lub krwi obwodowej (wg WHO) n n blasty > 30% wszystkich komórek jądrowych szpiku (wg FAB) rozpoznanie obsz z t(8; 21), inv(16), t(15; 17) niezależnie od liczby blastów International Working Group J Clin Oncol 2003, 21, 4642

OBSz – bez cech dojrzewania (M 1)

OBSz – monoblastyczna (M 5)
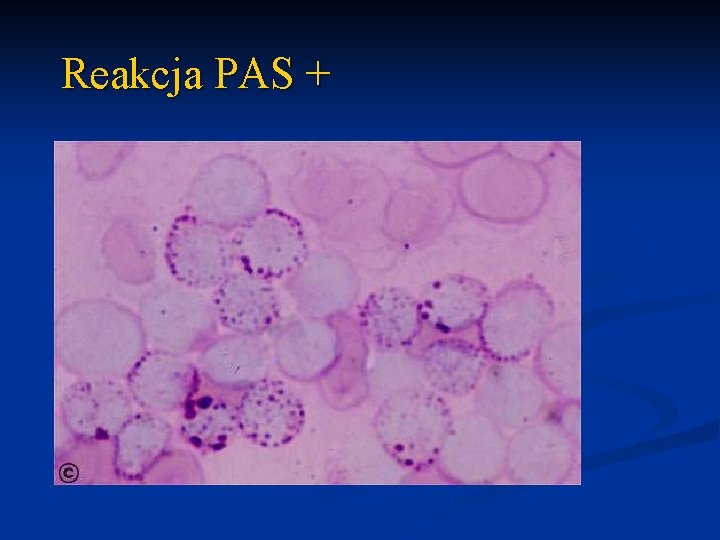
Reakcja PAS +

OBL - L 3 (typu Burkitta)

Reakcje cytochemiczne n POX peroksydaza n n n SUDAN lipidy n n n (+) w w szpikowych (M 1 - M 3) (-/+) w mielomonocytowych i monoblastycznych (M 4 - M 5) Esteraza nieswoista n n (+) w szpikowych (M 1 - M 3) (-/+) w mielomonocytowych (M 4) (+) w w mielomonocytowych i monoblastycznych (M 4 - M 5) (ham. Na. F) PAS glikogen n (+) w limfoblastycznych, erytroleukemii
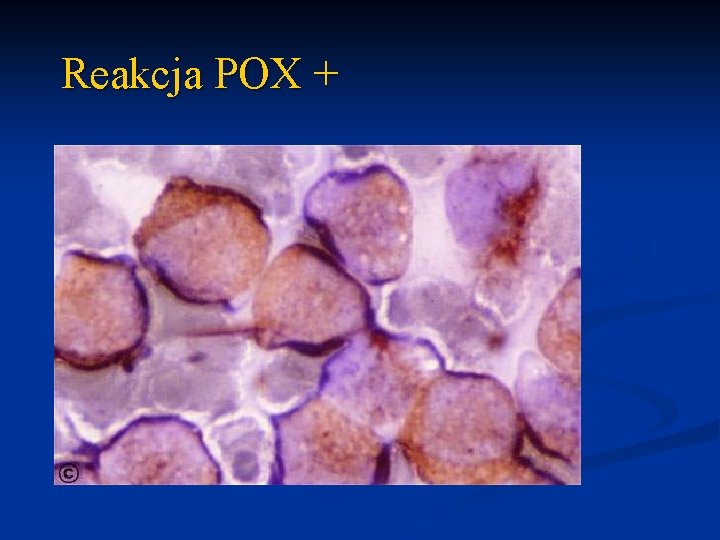
Reakcja POX +

Reakcja PAS +

Immunofenotypowanie ostrych białaczek n n n określenie przynależności liniowej i stopnia dojrzałości komórek nowotworowych dzięki ocenie antygenów powierzchniowych i cytoplazmatycznych określenie obecności nietypowych fenotypów (aberracji immunologicznych) ocena choroby resztkowej, monitorowanie leczenia

Immunofenotypowanie ostrych białaczek n antygeny niespecyficzne liniowo („wczesne”) n n antygeny liniowe n n CD 34, HLA-DR, Td. T, CD 45 mieloidalne - MPO, CD 13, CD 33, CDw 65 B-komórkowe - cy. CD 22, CD 19, cy. CD 79 alfa T-komórkowe - cy. CD 3, CD 7, CD 2 antygeny wewnątrzliniowe n n n mieloidalne - CD 14, CD 15, CD 11 c, CD 11 b, Gly. A, CD 41, CD 61 B-komórkowe - CD 10, CD 23, cy. Ig, s. Ig T-komórkowe - CD 1 a, s. CD 3, CD 4, CD 8

Klasyfikacja immunologiczna OBL n ostre białaczki z komórek linii B pro-B (CD 19+, CD 10 -) n common (CD 19+, CD 10+) n pre-B (CD 19+, cy. Ig+) n B komórkowa (s. Ig+) n n ostre białaczki z komórek linii T pre-T (cy. CD 3+, CD 1 a-, CD 7+) n Cortical T (CD 1 a+) n T komórkowa (s. CD 3+, CD 1 a-, CD 2+, CD 5+, CD 7+) n

Zmiany cytogenetyczne i molekularne n Ostra białaczka szpikowa kariotyp prawidłowy – 19% chorych n specyficzne – n obsz z cechami dojrzewania t(8; 21) n ob. promielocytowa t(15; 17) n mielomonocytowa z eozynofilami inv(16) lub del (16) n monoblastyczna t(9; 11) n niespecyficzne – t(9; 22), t(6; 9), t(3; 3), +8, +21, 5 q-/-5, 7 q-/-7 n

Zmiany cytogenetyczne i molekularne w ostrych białaczkach szpikowych n n n kariotyp prawidłowy – 19% t(8; 21) – 12%(M 2) inv(16) – 12% (M 4 Eo) t(9; 11) – 7% (M 5) t(15; 17), t(11; 17), t(5; 17) – 7% (M 3) t(3; v) – 3% t(3; 5) – 1% t(6; 9) – 1% t(16; 21) – 1% t(7; 11) – 1% zmiany losowe 36% Science 1997; 278; 1059

Zmiany cytogenetyczne i molekularne n Ostra białaczka limfoblastyczna pro-B, common, pre-B - t(9; 22), t(4; 11), n B – t(8; 14), t(8; 22), t(2; 8) n T – t(11; 14) n

Zmiany cytogenetyczne i molekularne Ostra białaczka szpikowa n korzystne - t(8; 21), t(15; 17), inv(16) n pośrednie – prawidłowy kariotyp, -Y n niekorzystne – 11 q 23, -5/del(5 q), -7/del(7 q) n Ostra białaczka limfoblastyczna n niekorzystne – t(9; 22), t(4; 11), hypodiploidia n

Klasyfikacja OBS wg WHO n ostra białaczka szpikowa z zaburzeniami cytogenetycznymi t(8; 21)(q 22; q 22) AML 1(CBF-alfa)/ETO n t(15; 17)(q 22; q 11 -12) PML/RAR-alfa n inv(16)(p 13; q 22) lub t(16; 16)(p 13; q 11) CBFbeta/MYH 11 X n 11 q 23 MLL n

Klasyfikacja OBS wg WHO n ostra białaczka szpikowa z mielodysplazją z poprzedzającym zespołem mielodysplastycznym n bez poprzedzającego zespołu mielodysplastycznego n n ostra białaczka szpikowa związana z wcześniej stosowanym leczeniem lekami alkilującymi n pochodnymi epipodofilotoksyn n innymi n

Klasyfikacja OBS wg WHO n białaczka szpikowa niesklasyfikowana jak wyżej n n n n n ostra białaczka szpikowa minimalnie zróżnicowana ostra białaczka szpikowa bez cech dojrzewania ostra białaczka szpikowa z cechami dojrzewania ostra białaczka mielomonocytowa ostra białaczka monocytowa erytroleukemia ostra białaczka megakarioblastyczna ostra białaczka zasadochłonna ostre zwłóknienie szpiku ostra białaczka dwufenotypowa

Klasyfikacja OBL wg WHO ostre białaczki i chłoniaki z komórek linii B n ostre białaczki i chłoniaki z komórek linii T n białaczka typu Burkitta n

Leczenie ostrych białaczek Początkowym celem leczenia ostrych białaczek szpikowych jest uzyskanie remisji całkowitej. n n n cytoredukcja masy komórek białaczkowych poniżej liczby wykrywalnej klasycznymi metodami stworzenie warunków dla samoistnej regeneracji prawidłowego szpiku utrzymanie nowej równowagi

Leczenie ostrych białaczek indukcja remisji n konsolidacja remisji (leczenie poremisyjne) n przeszczepienie macierzystych komórek krwiotwórczych lub leczenie podtrzymujące n

Kryteria remisji ostrych białaczek n remisja całkowita (morfologiczna) szpik – blasty < 5% n krew obwodowa – blasty 0, Gran > 1, 0 x 109/l, Plt > 100 x 109/l, bez przetoczeń KKCz n n remisja częściowa szpik – zmniejszenie % blastów o minimum 50% do 5 -25% n krew obwodowa – jak wyżej n International Working Group J Clin Oncol 2003, 21, 4642

Kryteria remisji ostrych białaczek remisja całkowita cytogenetyczna n remisja całkowita molekularna n remisja całkowita morfologiczna z niecałkowitą odnową krwinek (CRi) n n Gran < 1, 0 x 109/l i/lub Plt < 100 x 109/l, International Working Group J Clin Oncol 2003, 21, 4642

Ostre białaczki szpikowe n Leczenie indukcyjne Ara. C 200 mg/m 2 c. i. 1 -7 dnia n Daunorubicyna 60 mg/m 2 i. v. 1 -3 dnia n

Ostra białaczka promielocytowa OBP n n w wyniku stwierdzanej u t(15; 17) dochodzi do fuzji genu kodującego RARalfa (receptor dla kwasu retinowego) z chromosomu 17 z genem kodującym czynnik transkrypcji (PML) na chromosomie 15 (PML/RARalfa) → dochodzi do zaburzeń różnicowania i dojrzewania komórek charakterystyczny obraz morfologiczny (w badaniu cytologicznym szpiku dominują promielocyty) zaburzenia krzepnięcia (80 -90%) (zespół wykrzepiania śródnaczyniowego i/lub pierwotna fibrynoliza) najczęściej liczba krwinek białych obniżona lub w normie

Kwas all-trans retinowy (ATRA) w OBP n indukowanie różnicowania komórek białaczkowych n skrócenie okresu aplazji polekowej ustępowanie zaburzeń krzepnięcia CR u 85 -95% chorych, 5 letnie DFS 50 -70% n konieczna chemioterapia indukcyjna i konsolidująca n n

Powikłania leczenia kwasem retinowym n zespół kwasu retinowego (dojrzewania) n n n leczenie zespołu kwasu retinowego n n hiperleukocytoza (leukostaza) gorączka niewydolność oddechowa (nacieki śródmiąższowe) obrzęki, przesięki niewydolność nerek chemioterapia, deksametazon 2 x 10 mg inne objawy niepożądane n suchość skóry, błon śluzowych, transaminaz, bóle głowy, bóle kostne

Leczenie indukujące OBP wg Pethema Group zalecana przez PALG kwas all-trans retinowy (ATRA) 45 mg/m 2/d po max. do 90 dni, redukcja dawki do 25 mg/m 2/d u chorych < 15 r. ż. i > 70 r. ż. n idarubicyna 12 mg/m 2 iv lub daunorubicyna 50 mg/m 2 iv w dniach 2, 4, 6, 8 n ocena remisji około 30 dnia n Blood 1999, 94, 3015

Leczenie opornej OBP n Trójtlenek arsenu (ATO) – 0, 15 mg/kg/d w 2 godz. wlewie codziennie do uzyskania CR nie dłużej niż 60 dni

Niekorzystne czynniki prognostyczne w OBS n kliniczne wiek > 60 lat n WBC w chwili rozpoznania n n charakter białaczki n wtórna (w przebiegu MDS, po leczeniu cytostatycznym)

Niekorzystne czynniki prognostyczne w OBS n cytogenetyka rokowanie dobre - t(8; 21), inv 16, t(16; 16), t(15, 17) n rokowanie pośrednie - +8, prawidłowy kariotyp n rokowanie złe - 11 q 23, -5/del(5 q), -7/del(7 q) n

Cytogenetyczne czynniki ryzyka OBS ryzyko SWOG/ECOG MRC korzystne t(15; 17), inv(16) t(16; 16) del(16 q), t(8; 21) bez del 9 q i złożonych zmian t(15; 17), inv (16), inv(16) t(16; 16) del(16 q), t(8; 21) bez innych zmian pośrednie +8, -Y, +6, prawidłowy kariotyp del(9 q), del(7 q), 11 q 23, ≥ 3, <5 zmian, zmiany o nieznanym rokowaniu, prawidłowy kariotyp, +21, +22 niekorzystne -5/del(5 q), -7/del(7 q), t(8; 21) z -5/del(5 q), -7, 3 q, złożone del 9 q i złoż. zmian. , 21 q, 11 q, zaburzenia (≥ 5 zmian), t(6; 9), del (9 q), t(6; 9), t(9; 22), 17 p, t(9; 22) złożone zaburzenia (≥ 3 zmian) nieznane wszystkie inne < 3 zmian

Przeszczepianie komórek krwiotwórczych w OBS wg EBMT 2004 n n n dobre rokowanie - nie jest zalecana HSCT (pod warunkiem zastosowania odpowiedniej chemioterapii) pośrednie rokowanie - allo. HSCT od dawcy rodzinnego, w przypadku braku dawcy auto. HSCT (mutacje FLT 3 gorsze rokowanie) niekorzystne rokowanie i szybka wznowa białaczki w czasie leczenia – wczesna kwalifikacja do allo. HSCT (również od dawcy niespokrewnionego)

Ostre białaczki limfoblastyczne n Leczenie indukcyjne Prednizon 40/60 mg/m 2 p. o. 1 -28 dnia n Farmorubicyna 40/50 mg/m 2 i. v. 1, 8, 15, 22 dnia n Winkrystyna 1, 5 mg/m 2 i. v. 1, 8, 15, 22 dnia n L-asparginaza 6000 j /m 2 i. v. (8 x co 2 dni od 13 dnia) n

Niekorzystne czynniki prognostyczne w OBL n kliniczne wiek > 50 lat, > 60 lat n WBC > 30 G/l (B-ALL) n n immunofenotyp pro B (CD 10 -) n wczesna T (CD 1 a-, s. CD 3 -) n dojrzała T (CD 1 a-, s. CD 3+) n

Niekorzystne czynniki prognostyczne w OBL n cytogenetyka t(9; 22) BCR/ABL n t(4; 11) n n odpowiedź na leczenie późna całkowita remisja > 3, 4 tyg. n obecność choroby resztkowej (MRD) n

Czynniki ryzyka w OBL standardowe ryzyko wysokie ryzyko wszystkie : - wiek < 35 lat - WBC < 30 G/l - common, pre-B, cortical-T - CR po 1 kursie induk. - Ph (bcr/abl) (-) co najmniej jedno z : - wiek ≥ 35 lat - WBC ≥ 30 G/l - pro-B, early-T, mature-T - CR po > 1 kursie induk. oraz: - Ph (bcr/abl) (-) bardzo wysokie ryzyko - Ph (bcr/abl) (+)

Leczenie OBL wg PALG 2002 n grupa standardowego ryzyka n n grupa wysokiego ryzyka n n leczenie podtrzymujące prowadzone przez 2 lata w cyklach 6 -tygodniowych wykonanie HSCT, rodzaj HSCT (autologiczny lub allogeniczny) zależy posiadania dawcy, do czasu przeprowadzenia transplantacji należy prowadzić leczenie podtrzymujące grupa bardzo wysokiego ryzyka n n należy dążyć do jak najszybszego wykonania allo. HSCT (również od dawcy niespokrewnionego) chorzy nie posiadający dawcy (rodzinnego lub alternatywnego) - leczenie podtrzymujące z użyciem imatinibu

Leczenie białaczki/chłoniaka Burkitta ryzyko niskie obecne wszystkie z: - LDH < norma ryzyko wysokie obecny jeden lub więcej z: - LDH > norma - stan sprawności WHO 0 -1 - stan zaawansowania AA I – II - największy wymiar guza < 10 cm - stan sprawności WHO 2 -4 - stan zaawansowania AA III – IV - największy wymiar guza ≥ 10 cm leczenie 2 x CODOX-M/IVAC 3 x CODOX-M

Leczenie wspomagające n n n zapobieganie zakażeniom (umieszczenie chorego w separatce, dezynfekcja otoczenia i żywności) dekontaminacja przewodu pokarmowego (wyjałowienie – neomycyna, kolistyna, chinolony, biseptol) wyrównanie zaburzeń czynności układu krążenia, oddechowego, nerek leczenie zakażeń (przed i w czasie chemioterapii) antybiotykami o szerokim spektrum (również empiryczna antybiotykoterapia u chorych z gorączką neutropeniczną) oraz lekami przeciwgrzybiczymi i przeciwwirusowymi wyrównanie niedokrwistości (przetoczenia koncentratów krwinek czerwonych, aby Hb > 8 g/dl) zapobieganie powikłaniom krwotocznym (przetoczenia koncentratów krwinek płytkowych przy liczbie płytek < 20 G/l)

Leczenie wspomagające n n n leczenie zaburzeń krzepnięcia (zespół wykrzepiania śródnaczyniowego, pierwotna fibrynoliza, niedobór czynników protrombiny) zapobieganie zespołowi ostrego rozpadu guza - zwykle u chorych z wysoką leukocytozą oraz u chorych z szczególnymi postaciami białaczek (białaczka limfoblastyczna typu Burkitta) (nawodnienie, alkalizacja, leki moczopędne, allopurinol) zapobieganie wymiotom związanym z chemioterapią (blokery receptorów serotoninowych 5 -HT 3, deksametazon, metoklopramid) stosowanie czynników wzrostu (G-CSF) w celu przyspieszenia regeneracji szpiku i skrócenia okresu aplazji po chemioterapii właściwe odżywianie, w razie konieczności również pozajelitowe
- Slides: 49