Toshkent tibbiyot akademiyasi Fakultet va gospital jarroxlik kafedrasi

Toshkent tibbiyot akademiyasi Fakultet va gospital jarroxlik kafedrasi POSTGASTROREZEKSION SINDROM 1

Meda va 12 barmoqli ichak jarrohligining tarixiy asoslari • Meda xirurgiyasi boshlanishi XIX asrning ikkinchi yarmiga to’g’ri keladi. Uning rivojlanishi Billroth, Pean, Rydygier kabi olimlar bilan bog’liq.

• J. E. Pean. (21 noyabr 1830 – 20 yanvar 1898). • 19 asr Fransiya buyuk jarroxlaridan biri.

Me’da va 12 barmokli ichak jarroxligining tarixiy asoslari • Billroth o’quvchilari Gussenbauer va Winiwarter (1870) me’dani rezeksiyasi inson xayotiga xavf tugdirmasligini isbotlab berishdi. • Rean 1879 yil birinchi bo’lib me’daning rezeksiyasini odamda bajardi ammo bemor operatsiyadan keyin 4 chi kun olamdan o’tgan • Billroth 1881 yil 34 yoshli bemorda me’da rezeksiyasini bajargan, bemor 4 oy yashagan. • 1885 yil Billroth gastroenteroanastomozni ikki xil turini taklif qilgan

Me’da va 12 barmokli ichak yara kasalligining tarixiy asoslari • 1814 yil Brodining izlanishiga ko’ra itlarda adashgan nervni kesish me’da shirasining ishlab chiqarilishini kamaytirar ekan. • Genri Deyl va ximik Djorj Barger 1905 yilda gastrin gormonini me’da shirasining sekretsiyasini kuchaytirish to’grisidagi nazariyani aytgan • 1911 yil Eksner Berlindagi jarroxlik kongressida qorin orkali diafragma ostida bajarilgan vagotomiyalar tugrisidagi natijalarini ijobiy baxolab ma’ruza qilgan. • 1918 yil Birxer 100 dan oshiq vagotomiya amalietini bajardi • 1943 yil amerikalik jarrox Lester Dragsted, CHikago Universitetida ko’plab vagotomiya qildi va bitta muammoga duch kelgan- gastrostaz. • Keyinchalik vagotomiya qilingan bemorlarga gastroduodenostazni oldini olish maqsadida piloroplastika amaliyotini taklif qilishgan

Me’da va 12 barmokli ichak yara kasalligining tarixiy asoslari • Gregory Tracy 1964 yil gastrinni tarkibini va sintez qilishni ishlab chiqishgan • 1972 yil angliyalik olim Djeyms Blek tarkibida buramid saklovchi H 2 -retseptorlarni bloklovchi birinchi dori vositasini (simetidin) ishlab chiqqan va Nobel mukofotini olgan • 1979 yil Ivana Estxolma tomonidan birinchi bo’lib proton nasoslarini ingibitori - omeprazol ishlab chiqarilgan (SHvetsiya kompaniyasi «Astra Zeneka» ). • 1988 yil Rimda o’tkazilgan gastroenterologlarning butunjaxon kongresida omeprazol yara kasalligini davolashda ishlatiladigan asosiy dori vositasi sifatida tan olingan

Yara kasalligida laparoskopik amaliyotlarning qisqacha tarixi • Amerikalik jarrox Mc. Kerman 1992 yil yara kasalligi perforatsiya bilan asoratlanganda laparoskopik texnologiyalarni ishlatgan va ijobiy natijalarni qo’lga kiritgan. • 1993 yil Zucker K. A. Yara kasalligi perforatsiya bilan asoratlanganda laparoskopik texnikalarni modernizatsiya kilgan. • Peters J. H. 1994 yil me’da saratoni va yara kasalligida qo’llaniladigan laparoskopik jarroxlik amalietini texnikasi to’g’risida birinchi adabiyot nashr etgan.

Me’da va 12 -barmoqli ichakning yara kasalligi dolzarbligi • Bu kasallik 1000 aholiga hisob qilganda 4 -5 hollarda uchraydi. • Kasallik yoshlar va yoshi ulg‘aygan hamda keksa odamlarda ham uchrab tursada, asosan 20 -40 yoshdagi kishilarda bo‘ladi. • Yoshlikda uning duodenal formasi, keksalikda me’da yarasi uchraydi.

Me’da va 12 -barmoqli ichakning yara kasalligi dolzarbligi • Yara kasalligi 26, 4% xolatda qon ketish bilan asoratlanganda birlamchi aniqlanadi. qon ketish 3040% xolatda 12 - barmoqli ichak yarasidan bo’ladi. • 26% xollarda yara kasalligi qo’shni a’zolarga o’sishi yoki penetratsiyasi bilan birga kechadi. • Yara perforatsiyasi asorati 13, 6% xollarda uchrasa, shundan 30% xollarda 19 - 22 yoshli bemorlarda va 60% xollarda 23 -50 yoshli bemorlarda uchraydi. • Bemorlarning nogiron bo‘lishlari jihatidan yara kasalligi 3 - o‘rinni egallaydi (yurak-tomirlar va saraton kasalliklaridan keyin).
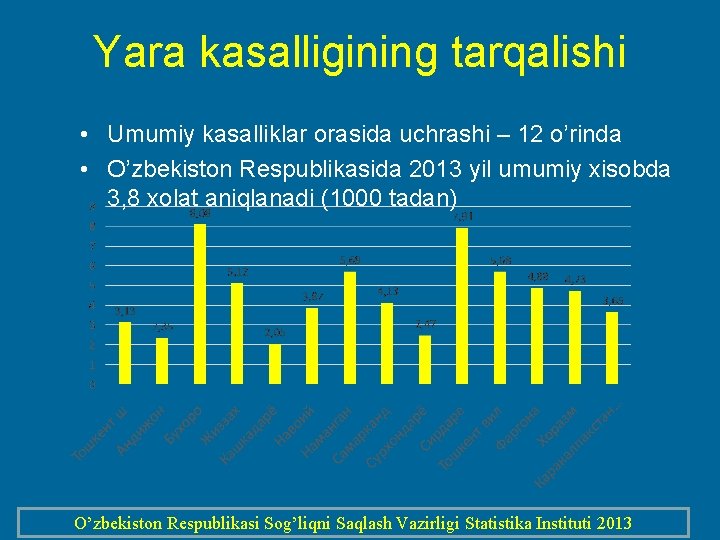
Yara kasalligining tarqalishi • Umumiy kasalliklar orasida uchrashi – 12 o’rinda • O’zbekiston Respublikasida 2013 yil umumiy xisobda 3, 8 xolat aniqlanadi (1000 tadan) O’zbekiston Respublikasi Sog’liqni Saqlash Vazirligi Statistika Instituti 2013
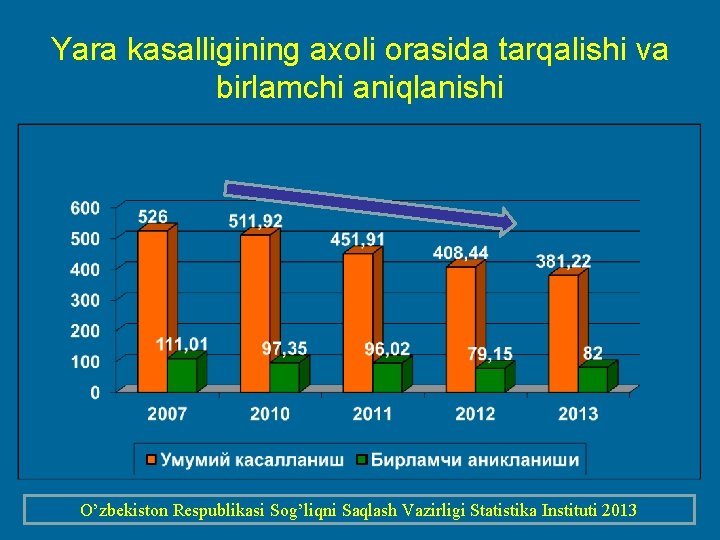
Yara kasalligining axoli orasida tarqalishi va birlamchi aniqlanishi O’zbekiston Respublikasi Sog’liqni Saqlash Vazirligi Statistika Instituti 2013
Bizning Respublikamizda: 1 yilda 10 000 tagacha operatsiya bajariladi 12
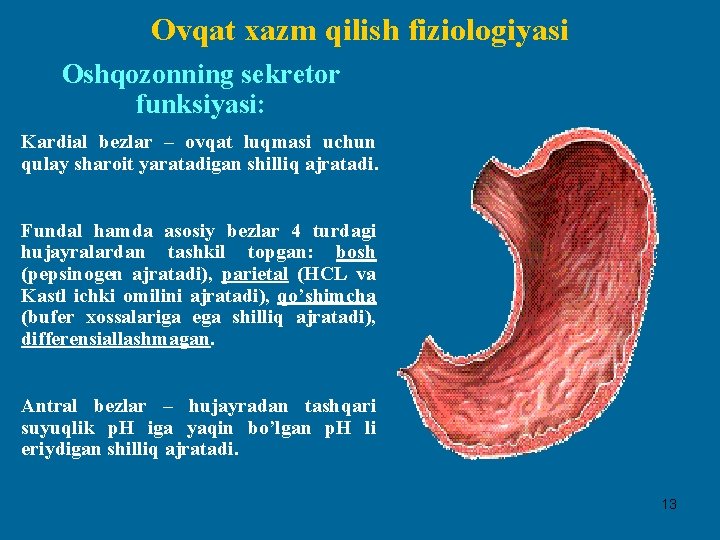
Ovqat xazm qilish fiziologiyasi Oshqozonning sekretor funksiyasi: Kardial bezlar – ovqat luqmasi uchun qulay sharoit yaratadigan shilliq ajratadi. Fundal hamda asosiy bezlar 4 turdagi hujayralardan tashkil topgan: bosh (pepsinogen ajratadi), parietal (HCL va Kastl ichki omilini ajratadi), qo’shimcha (bufer xossalariga ega shilliq ajratadi), differensiallashmagan. Antral bezlar – hujayradan tashqari suyuqlik р. Н iga yaqin bo’lgan р. Н li eriydigan shilliq ajratadi. 13
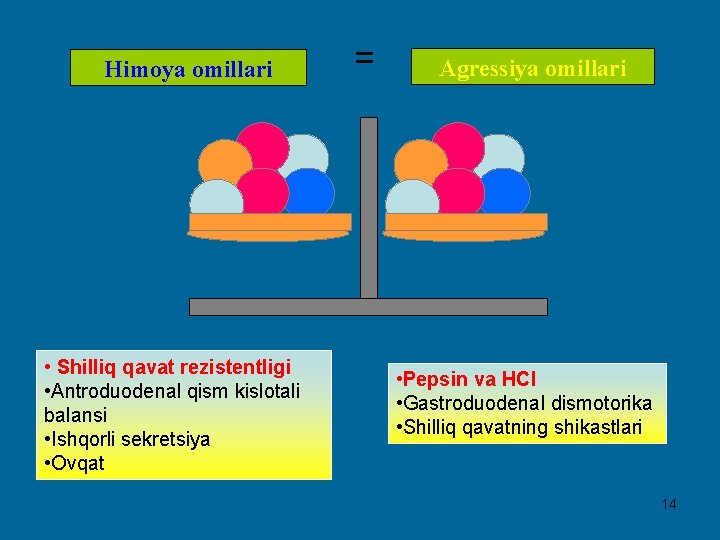
Himoya omillari • Shilliq qavat rezistentligi • Antroduodenal qism kislotali balansi • Ishqorli sekretsiya • Ovqat = Agressiya omillari • Pepsin va НСl • Gastroduodenal dismotorika • Shilliq qavatning shikastlari 14
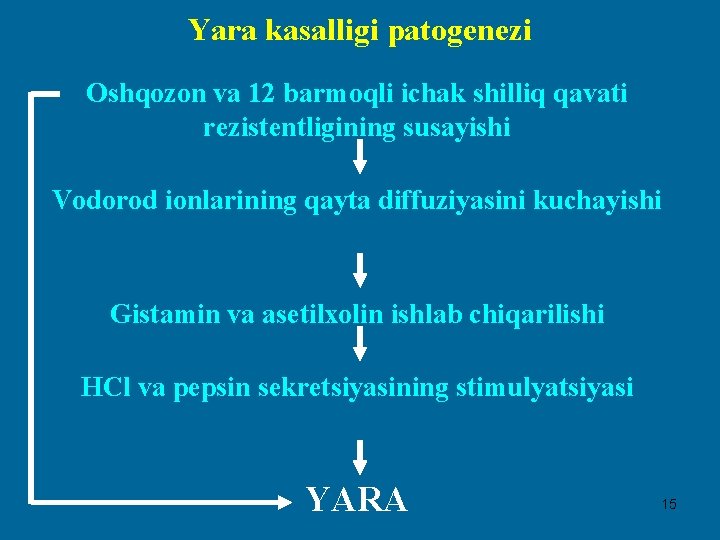
Yara kasalligi patogenezi Oshqozon va 12 barmoqli ichak shilliq qavati rezistentligining susayishi Vodorod ionlarining qayta diffuziyasini kuchayishi Gistamin va asetilxolin ishlab chiqarilishi HCl va pepsin sekretsiyasining stimulyatsiyasi YARA 15

Key gistamin sinamasi 1. Och qoringa har 15 daqiqaga 1 soat davomida oshqozon suyuqligi aspiratsiya qilinadi. 2. М/о 0, 1% gistamin yuboriladi. 3. Har 15 daqiqada 1 soat davomida oshqozon suyuqligi aspiratsiya qilinadi. 4. Olingan oshqozon suyuqligida HCl miqdori aniqlanadi. Normada “bazal" sekretsiya 5 mmol/soat, stimulyatsiyadan so’ng – 16 – 25 mmol/soat.

Xolander insulin sinamasi 1. Och qoringa har 15 daqiqaga 1 soat davomida oshqozon suyuqligi aspiratsiya qilinadi. . 2. Insulin teri ostiga qilinadi. 3. Har 15 daqiqada 1 soat davomida oshqozon suyuqligi aspiratsiya qilinadi. 4. Olingan oshqozon suyuqligida HCl miqdori aniqlanadi. Agar stimulyatsiyadan keyin birorta porsiyada HCl miqdori ko’paysa Xolander sinamasi musbat xisoblanadi
Bilrot-I bo’yicha oshqozon rezeksiyasi 18
Bilrot-II bo’yicha oshqozon rezeksiyasi 19

Postgastrorezeksion sindrom rivojlanishining sabablari Oshqozonda birlamchi operatsiyalarni bajarish jarayonidagi texnik kamchiliklar (to‘liq bo‘lmagan vagotomiya, oshqozon antral qismining etarlicha bo‘lmagan rezeksiyasi, oshqozon tana qismi ekonom qilingan rezeksiyasi, texnik jixatdan to‘liq bajarilmagan Bilrot-2 bo‘yicha oshqozon rezeksiyasi – anastomozning kichik o‘lchami, kalta yoki uzun olib keluvchi qovuzloq, oshqozon shilliq qavatini o‘t va pankreatik shira bilan ta’sirlanishi va boshqalar). 20

Postgastrorezeksion sindrom tasnifi ORGANIK FUNKSIONAL (organik o’zgarishlar yuzaga kelganda) (funksional o’zgarishlar yuzaga kelganda) 21

ORGANIK a) operatsiyadan keyingi oshqozon peptik kasalligi (ingichka ichak anastomozining peptik yarasi, retsidiv yara, to‘liq bitmagan yara) b) oshqozon cho‘ltog‘i o‘smasi v) gastroenteroanastomozni chandiqli torayishi g) olib keluvchi qovuzloq sindromi d) olib keluvchi qovuzloq stenozi e) operatsiya metodikasining buzilishi natijasida yuzaga keluvchi asoratlar 22

FUNKSIONAL a) demping-sindrom b) gipo-giperglikemik sindrom v) enterogen sindrom g) olib keluvchi qovuzloq funksional sindromi d) postgastrorezeksion anemiya e) postgastrorezeksion asteniya j) gastrostaz z) diareya k) disfagiya l) ishqoriy reflyuks-gastrit 23
TEKSHIRUV USULLARI • Ezofagogastroduodenofibroskopiya • Kontrastli rentgenografiya • p. H-metriya • Oshqozon shirasi tahlili • Ultratovush tekshiruv • KT, angiografiya 24

Peptik yaralarning uchrashi • Oshqozon ⅔ qismi rezeksiyasi - 1 – 7% • Oshqozon ekonom qilingan rezeksiyasi vagotomiya bilan - 0 – 4% • Oshqozon drenajlovchi operatsiyalari vagotomiya bilan - 8 – 12% • Selektiv proksimal vagotomiya - 6 – 10% 25
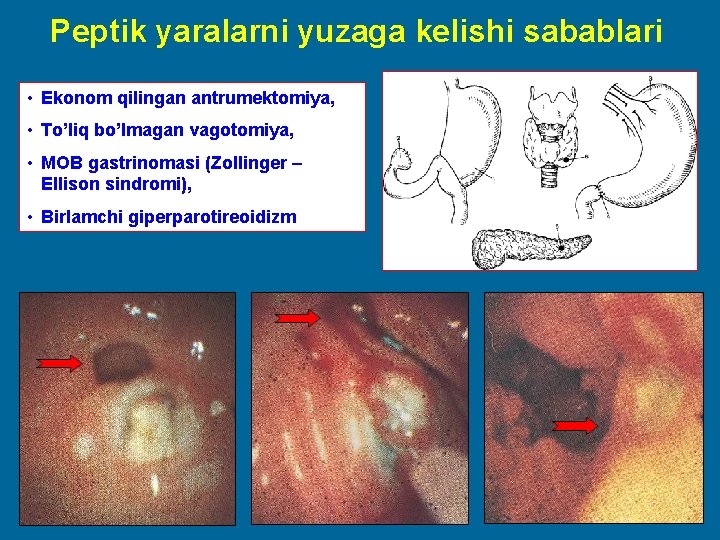
Peptik yaralarni yuzaga kelishi sabablari • Ekonom qilingan antrumektomiya, • To’liq bo’lmagan vagotomiya, • MOB gastrinomasi (Zollinger – Ellison sindromi), • Birlamchi giperparotireoidizm 26

Peptik yararlarda davolash algoritmi Yaraga qarshi konservativ terapiya Torakoskopik diafragma usti vagotomiyasi Ru bo’yicha oshqozon rekonstruktiv rezeksiyasi Zollinger - Elisson sindromida gastrektomiya amaliyotini bajarish taklif qilinadi 27
Olib keluvchi qovuzloq sindromi 28

Olib keluvchi qovuzloq sindromi sabablari Mexanik omillar 1) Braun anastomozi bo‘lmagan juda uzun olib keluvchi qovuzloq; 2) Juda kalta olib keluvchi qovuzloq, u oshqozon kichik egriligiga qo‘shimcha fiksatsiyalanishi natijasida ichakni bukilishi yuzaga keladi; 3) Oshqozon-ichak anastomozi chizig‘ining gorizontal joylashuvi, natijada ovqat luqmasining bir qismi olib keluvchi qovuzloqqa, keyinchalik o‘n ikki barmoq ichakka tushadi, bu esa duodenostazni yuzaga keltiradi; oshqozon cho‘ltog‘ining qisqaruvchanlik kuchi o‘n ikki barmoq ichaknikiga nisbatan yuqori bo‘lganligi uchun tushayotgan ovqat luqmasi o‘n ikki barmoq ichakda uzoq muddat qolib ketishi mumkin; 29

Olib keluvchi qovuzloq sindromi sabablari Mexanik omillar (davomi) 4) Olib keluvchi qovuzloqning shilliq qavatini oshqozonga yoki olib ketuvchi qovuzloqqa ko‘chishi; 5) Olib keluvchi qovuzloqni o‘z o‘qi atrofida rotatsiyasi; 6) Olib keluvchi yoki olib ketuvchi qovuzloqlarda chandiqlar, bitishmalar, o‘smalar yoki yarali stenoz; 7) Anastomoz uchun ichakni antiperistaltik joylashuvi. 30

Olib keluvchi qovuzloq sindromi sabablari Funksional omillar 1) Olib keluvchi va olib ketuvchi qovuzloqlar yoki o‘n ikki barmoq ichak sfinkterlarining spazmi; 2) Operatsiya jarayonida nerv tolalarini kesilishi oqibatida o‘n ikki barmoq va och ichaklar nerv regulyasini buzilishi; 3) Amaliyotdan avvalgi davrda bo‘lgan duodenostaz. 31
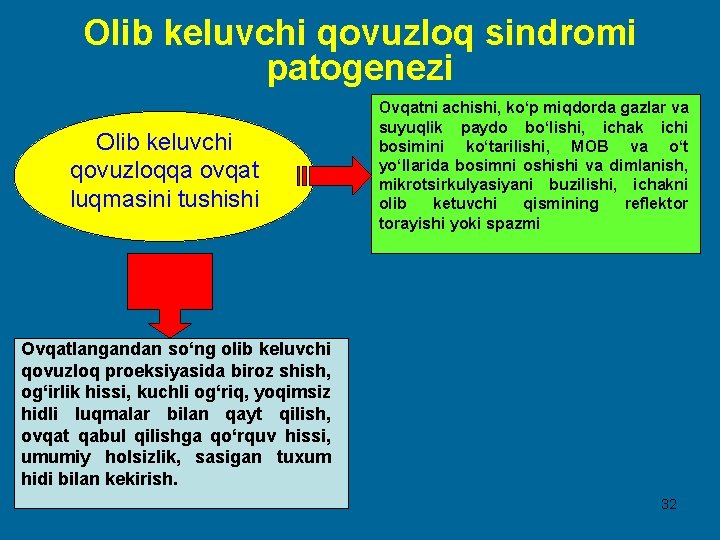
Olib keluvchi qovuzloq sindromi patogenezi Olib keluvchi qovuzloqqa ovqat luqmasini tushishi Ovqatni achishi, ko‘p miqdorda gazlar va suyuqlik paydo bo‘lishi, ichak ichi bosimini ko‘tarilishi, MOB va o‘t yo‘llarida bosimni oshishi va dimlanish, mikrotsirkulyasiyani buzilishi, ichakni olib ketuvchi qismining reflektor torayishi yoki spazmi Ovqatlangandan so‘ng olib keluvchi qovuzloq proeksiyasida biroz shish, og‘irlik hissi, kuchli og‘riq, yoqimsiz hidli luqmalar bilan qayt qilish, ovqat qabul qilishga qo‘rquv hissi, umumiy holsizlik, sasigan tuxum hidi bilan kekirish. 32

Olib keluvchi qovuzloq sindromi klinikasi I daraja: bemorlarda oyiga 1 -2 marta o‘t bilan qayt qilish hamda kekirish (ko‘pincha sut iste’mol qilish bilan bog‘liq) kabi engil buzilishlar kuzatiladi. Bemorlarni dispeptik buzilishlar deyarli bezovta qilmaydi, umumiy ahvoli qoniqarli, ish faolligi buzilmagan. II daraja: kasallikning o‘rta og‘irlikdagi darajasi hisoblanadi, o‘t bilan qayt qilish haftasiga 2 -3 marta yuzaga keladi, qayt qilingan luqmalar 200 -300 ml gacha etadi. Qayt qilishdan avval bemorlarda ovqat iste’mol qilgandan so‘ng (ayniqsa, suyuq ovqatdan va sut qabul qilgandan so‘ng) o‘ng qovurg‘a osti va epigastral sohada to‘lish hissi bezovta qiladi. Qayt qilish bemorlarga engillik keltiradi. Ushbu toifadagi bemorlarda ish faolligi susayadi, tana vazni kamayadi. 33

Olib keluvchi qovuzloq sindromi klinikasi III daraja: bemorlarda qayt qilish deyarli har kuni kuzatiladi, qayt qilingan luqmaning hajmi 400 -500 ml dan ortiq bo‘ladi. Ovqatlangandan so‘ng bemorlarda o‘ng qovurg‘a osti va epigastral sohalarda og‘riqlar kuzatiladi. Bemorlar o‘zining ahvolini engillashtirish uchun mustaqil qayt qilish chaqiradi. Bemorlarda ozib ketish, ish faolligi yuqori darajada susayishi kuzatiladi. IV daraja: bemorlarda yuqorida qayd etib o‘tilgan belgilardan tashqari, yana oziqlanish va moddalar almashinuvining kuchli ifodalangan buzilishlari (oqsilsiz shishlar, kuchli ozib ketish, gipoproteinemiya, kamqonlik), hamda parenximatoz a’zolar tomonidan kuchli distrofik o‘zgarishlar kuzatiladi. 34

Olib keluvchi qovuzloq sindromining xirurgik korreksiyasi usullari 1. Rekonstruktiv gastroeyunoduodenoplastika; 2. Ru bo‘yicha rekonstruktiv U-simon anastomoz; 3. Duodenoeyunoanastomoz; 4. Braun bo‘yicha entero-enteroanastomoz; 5. O‘n ikki barmoq ichak rezeksiyasi; 6. Olib keluvchi qovuzloqni oshqozon kichik egriligiga tikib qo‘yish; 7. Oshqozon Bilrot-2 bo‘yicha rezeksiyasini Bilrot-1 bo‘yicha rezeksiyaga o‘tkazish; 8. Olib keluvchi va olib ketuvchi qovuzloqlarni orqa parietal korin pardaga tikib qo‘yish. 35
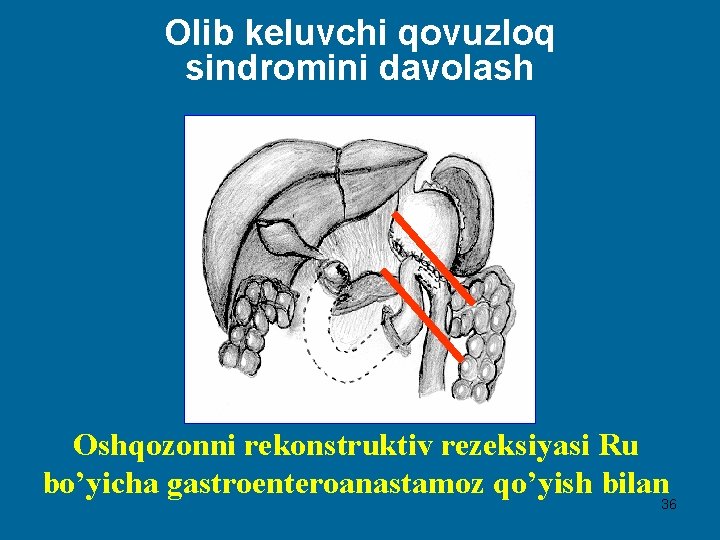
Olib keluvchi qovuzloq sindromini davolash Oshqozonni rekonstruktiv rezeksiyasi Ru bo’yicha gastroenteroanastamoz qo’yish bilan 36
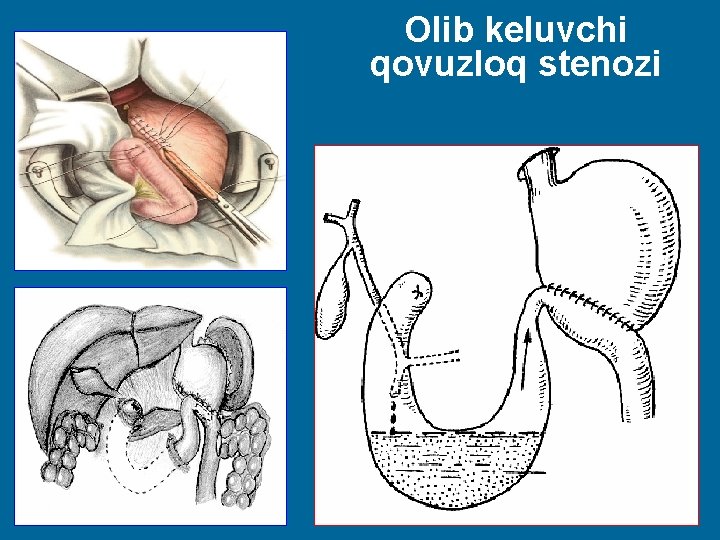
Olib keluvchi qovuzloq stenozi 37
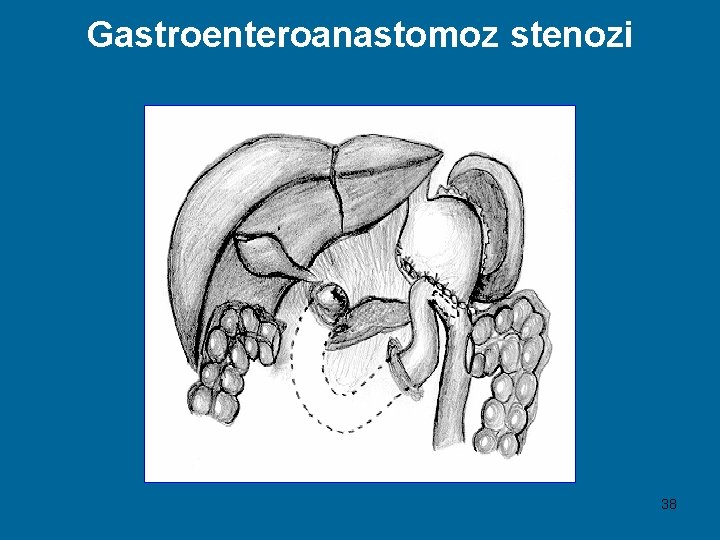
Gastroenteroanastomoz stenozi 38

Gastroenteroanastomoz stenozining klinik belgilari Engil daraja – dag‘al va qattiq ovqatlarni o‘tishini buzilishi O‘rta og‘ir daraja – oddiy ovqatlarni o‘tishini buzilishi Og‘ir daraja – suyuq ovqatlarni o‘tishini buzilishi 39
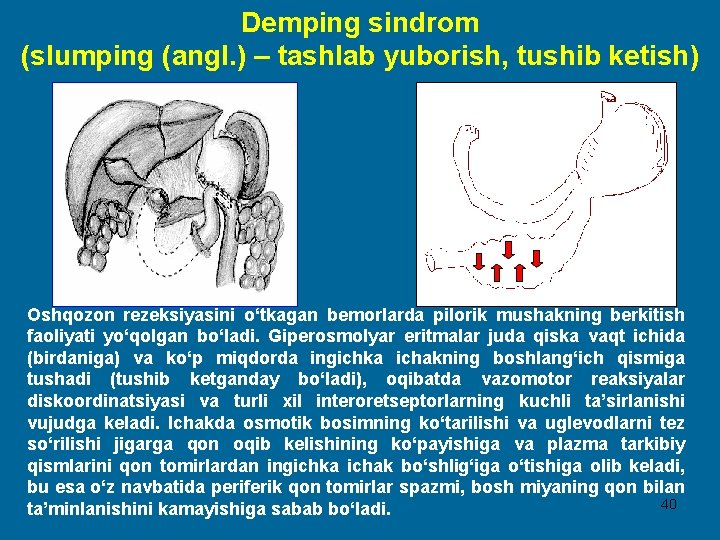
Demping sindrom (slumping (angl. ) – tashlab yuborish, tushib ketish) Oshqozon rezeksiyasini o‘tkagan bemorlarda pilorik mushakning berkitish faoliyati yo‘qolgan bo‘ladi. Giperosmolyar eritmalar juda qiska vaqt ichida (birdaniga) va ko‘p miqdorda ingichka ichakning boshlang‘ich qismiga tushadi (tushib ketganday bo‘ladi), oqibatda vazomotor reaksiyalar diskoordinatsiyasi va turli xil interoretseptorlarning kuchli ta’sirlanishi vujudga keladi. Ichakda osmotik bosimning ko‘tarilishi va uglevodlarni tez so‘rilishi jigarga qon oqib kelishining ko‘payishiga va plazma tarkibiy qismlarini qon tomirlardan ingichka ichak bo‘shlig‘iga o‘tishiga olib keladi, bu esa o‘z navbatida periferik qon tomirlar spazmi, bosh miyaning qon bilan 40 ta’minlanishini kamayishiga sabab bo‘ladi.

Demping sindromidagi simptomokompleks • Qon tomir va neyrovegetativ belgilar: holsizlik xurujlari, taxikardiya, isib ketish hissi, yuz va barmoqlarning rangparligi, panja va barmoqlarning titrashi, bosh aylanishi, ko‘z oldi qorong‘ilashishi, sovuq ter ajralishi. • Dispeptik va abdominal diskomfort belgilari: ishtahaning yo‘qligi, ko‘ngil aynish, qayt qilish, qorindagi g‘uldirash, suyuq beixtiyor ich ketishi yoki qabziyat. • Metabolik tizimning buzilishi bilan bog‘liq belgilar: ozib ketish, ovqat hazm qilish etishmovchiligiga xos shikoyatlar. • Gepato-pankreatoduodenal tizim yallig‘lanishi belgilari: duodenostaz va qorin bo‘shlig‘i chandiqli jarayonlariga xos turli xildagi og‘riqlar. • Astenizatsiya va psixo-nevrologik buzilishlariga xos belgilar: ta’sirchanlik, tez-tez yig‘lash, uyqusizlik, bosh og‘rig‘i, muvozanatsizlik, nevrosteniya. 41

Demping sindrom klinikasi Engil daraja: holsizlik xurujlari, ko‘p terlash, yurak urib ketishi va bosh aylanishi kabi belgilar, odatda, shirin va sutli taomlar iste’mol qilingandan so‘ng yuzaga keladi, ular kuchsiz ifodalangan bo‘ladi va ko‘pincha 10 -15 minut davom etadi. Demping xuruji cho‘qqisida sistolik AQB 10 mm sim. ust. gacha ko‘tariladi, diastolik AQB esa deyarli o‘zgarmaydi. Bemorlar ish faolligi saqlangan bo‘ladi. Bunda parxezdan tashqari maxsus davoni talab qilinmaydi. Kasallikning engil darajasi asosan ertalabki vaqtlarda kuzatiladi va kunning ikkinchi yarmida deyarli yuzaga kelmaydi. Bemorlar bu vaqtlarda ba’zan shirin va sutli taomlarni ham iste’mol qilishi mumkin. 42

Demping sindrom klinikasi O‘rta og‘ir daraja: demping xurujlari shirin va sutli taomlarni iste’mol qilishdan tashqari, yana xamirli ovqatlar va kartoshka iste’mol qilgandan so‘ng ham kuzatiladi. Bunda xurujlarning davomiyligi 3040 minutga etadi. Kasallikning belgilari shu darajada ifodalangan bo‘ladiki bemorlar yotishga. majbur bo‘ladi, puls minutiga 90 -100 tachaga oshadi, sistolik AQB o‘zgarmaydi, diastolik AQB esa pasayadi. Bunday bemorlarning ish faolligi susaygan bo‘ladi, konservativ davo faqatgina vaqtinchalik engillik keltiradi. Bemorlar o‘zini ovqat iste’mol qilishdan chegaralaydi, natijada ular ozib 43 ketadi va kuchini yo‘qotadi

Demping sindromi klinikasi Og‘ir daraja: demping xurujlari barcha turdagi ovqat mahsulotlarini iste’mol qilgandan so‘ng yuzaga keladi, 2 soatgacha davom etadi, bemorlar kollaptoid holatga ham tushishi mumkin. Taxikardiya 110 -120 tagacha etadi. Demping xuruj vaqtida yurak sohasida og‘riqlar, birdan kuchli bosh aylanishi, kuchli terlash, uyquchan holat, ba’zan esa vaqtga nisbatan mo‘ljalni yo‘qolishi kuzatiladi. Bunday bemorlarda psixika ham buziladi, o‘zini yo‘qotib qo‘yganlik hissi, ilojsizlik hissi, har bir ovqatni iste’mol qilishdan avval qo‘rquv paydo bo‘ladi. Ba’zi bemorlarda ich ketishi kuzatiladi, ozib ketish rivojlanadi va ular to‘liq nogironga aylanib qoladi. Konservativ davo samara bermaydi. 44

Demping sindromini davolash 1) Bilrot-2 operatsiyasida oshqozon-ichak teshigining o‘lchamlarini kichiklashtirish; 2) Olib keluvchi va olib ketuvchi qovuzloqlar orasida Braun bo‘yicha qo‘shimcha ichaklararo anastomoz qo‘yish; 3) O‘zaro bitishib ketgan ichaklar qovuzloqlaridan qo‘shimcha ichak rezervuarini hosil qilish (Pot operatsiyasi); 4) Olib keluvchi qovuzloqni oshqozon kichik egriligiga fiksatsiya qilish; 5) Oshqozon-ichak teshigini rekonstruksiyasi (Bilrot-2 tipidagi operatsiyani Bilrot-1 ga o‘tkazish); 6) Oshqozon va o‘n ikki barmoq ichak cho‘ltoqlari orasida izoperistaltik ichak transplantanti bilan rekonstruksiya qilish (Kupriyanov-Zaxarov-Genley operatsiyasi); 7) Oshqozon va o‘n ikki barmoq ichak cho‘ltoqlari orasida och ichakning antiperistaltik segmenti bilan rekonstruksiya qilish (Gerrington operatsiyasi); 8) Yo‘g‘on ichak plastikasi bilan rekonstruksiya bajarish; 9) Bilrot-1 bo‘yicha oshqozon rezeksiyasidan so‘ng 45 gastroduodenal anastomozni toraytirish (Makarenko operatsiyasi);
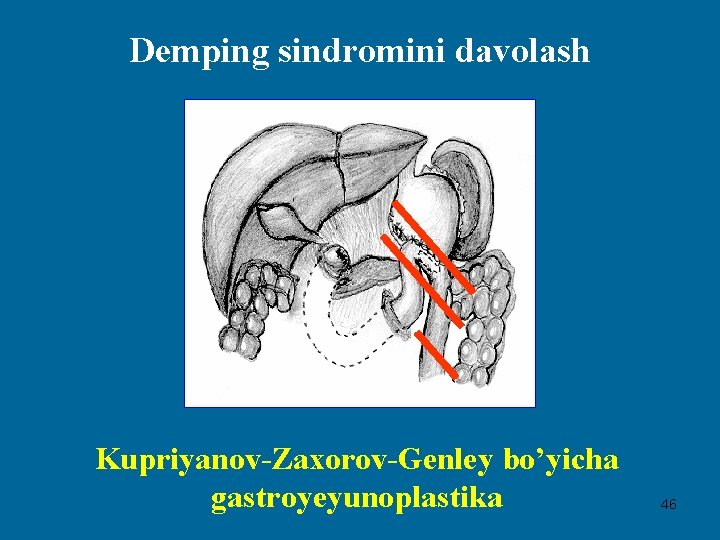
Demping sindromini davolash Kupriyanov-Zaxorov-Genley bo’yicha gastroyeyunoplastika 46

Ishqoriy reflyuks-gastrit Gipoglikemik sindrom «Kichik» oshqozon sindromi Alimentar distrofiya Diareya 47
- Slides: 47







































































