Panevropski Univerzitet APEIRON Njega zaraznih bolesnika i infektivne

Panevropski Univerzitet APEIRON Njega zaraznih bolesnika i infektivne bolesti Doc. dr Branislav Mihajlović

Specifični imunitet se sastoji od n c e l u l a r n o g i n h u m o r a l n o g imuniteta koji se međusobno dopunjuju. n

n n n C e l u l a r n i imunitet se zasniva na T-limfocitima. Da bi T-limfociti mogli da sudjeluju u mehanizmu celularne odbrane, prvo treba da se senzibiliraju antigenom preko makrofaga, pa kada ponovo dođu u dodir sa istim antigenom, oslobađaju enzime, limfokine, koji igraju važnu ulogu u daljem imunom procesu. Preko limfokina kao medijatora T-limfociti mogu djelovati na uzročnike u stanici, na samu stanicu i na B-limfocite.

H u m o r a l n i i m u n i t e t se zasniva na stvaranju specifičnih antitijela koja se nazivaju imunoglobulini. n Imunoglobulini su bjelančevine koje sintetiziraju plazma-stanice. n Plazma-stanice nastaju iz B-limfocita nakon njihove stimulacije antigenom ili antigenskom determinantom posredstvom polinukleara ili makrofaga. n

n n n Ova antitijela se vežu samo na odgovarajuće antigene koji su inducirali njihovo stvaranje i na taj način ih neutraliziraju. Spajanjem antigena i antitijela nastaje imuni kompleks koji podliježe fagocitozi od retikuloendotelijalnog sistema. Imunoglobulini su bjelančevine životinjskog porijekla koje su obdarene poznatom aktivnošću antitijela. Nalaze se u plazmi, cerebrospinalnom likvoru, mlijeku, pljuvački, limfnim žlijezdama, slezeni i mokraći. Zadatak im je da neutrališu antigene koje dospijevaju u organizam i koji stimulišu njihovo stvaranje.

Specifična odbrana-treća linija odbrane organizma Imunološka reakcija ima za cilj da stvori: • dovoljne količine imunoglobulina-antitijela koja fiksiraju za sebe stranu materiju ili njene fragmente, koje će kasnije „ponuditi“na gutanje makrofagnim ćelijama (ćelijama retikuloentotelijalnog sistema-RES), • dovoljan broj senzibiliziranih limfocita imunološke memorije, čiji će dalji zadaci biti da kod novih susreta sa takvim istim strukturama(antigenima) brže i izdašnije reaguju u odbrambenoj reakciji treće linije odbrane. Panevropski Univerzitet APEIRON

Specifična odbrana organizma-imunitet Prirodni zadatak: n očuvati svoje-uništiti strano! Taj zadatak obavljaju različite vrste ćelijaubica nakon prethodnih instrukcija koje pomoću biohemijskih signala (citokina) dobijaju od drugih ćelija imunog sistema. Osnovni atributi imuniteta su: n specifičnost i memorija. Panevropski Univerzitet APEIRON
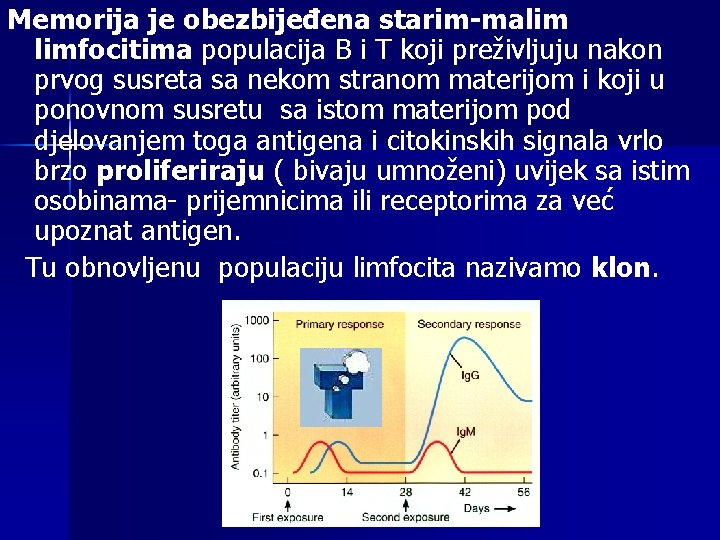
Memorija je obezbijeđena starim-malim limfocitima populacija B i T koji preživljuju nakon prvog susreta sa nekom stranom materijom i koji u ponovnom susretu sa istom materijom pod djelovanjem toga antigena i citokinskih signala vrlo brzo proliferiraju ( bivaju umnoženi) uvijek sa istim osobinama- prijemnicima ili receptorima za već upoznat antigen. Tu obnovljenu populaciju limfocita nazivamo klon. Panevropski Univerzitet APEIRON

Pored uklanjanja stranih supstancija imuni sistem ima prirodni zadatak da uklanja i sve tragove odumrlih ćelija iz vlastitog organizma i ćelija koje su patološki izmijenjene t. j. vlastitih malignih ćelija. Postoje mišljenja da u prosjeku svaka vrsta naših ćelija, od rođenja do smrti, prilikom svog umnožavanja daje oko 10% maligno izmijenjenih potomaka, a koje organizam “čisti“ pomoću imunog sistema. Panevropski Univerzitet APEIRON

Vodeće uloge u imunim reakcijama imaju sistemi: n n n B limfocita, koji se naziva humoralnim imunitetom (od lat. humor-tečnost), T ćelijski sistem-koji se naziva celularnim imunitetom (od lat. cellula-ćelija )i HLA (od eng. human leucocyte antigens) sistem koji je poznat i kao sistem MHC (od engl. main hystocompatibility complex) , glavni sistem histokompatibilnosti, tj. sistem koji obezbjeđuje tkivnu podudarnost. MHC sistem je genetski diktiran i nije promjenljiv. Panevropski Univerzitet APEIRON

Humoralni imunitet odlikuje se produkcijom imunoglobulina, koje nazivamo i antitijelima. Antitijela stvaraju limfociti tipa B koji nastaju iz zametne loze svih krvnih ćelija iz koštane srži i koji doživljavaju potrebne transformacije sazrijevanjem u koštanoj srži. Zreli B limfociti dolaze u krvotok a iz njega u međutkivne prostore i tu se ponašaju kao straža spremna da svakog časa reaguje protiv strane materije. Panevropski Univerzitet APEIRON


Dozrijevanje ove populacije limfocita kod ptica odvija u jednom vrećastom organu uz crijeva, a pošto se vreća (kesa) na latinskom zove „bursa“ (t. zv. Bursa Fabricii-kod ptica) to je po početnom slovu “B“ nazvana čitava populacija, B limfociti. Ovoga organa nema u sisara, znači ni u čovjeka, jer je kod viših organizama i taj sistem usavršeniji, ali je ime ostalo. Panevropski Univerzitet APEIRON

B limfociti na svojim površinama imaju dvije vrste receptora: imunoglobuline tipa D (delta) i imunoglobulinima slične proteinske molekule iz MHC klasa. Ovi receptori sa dosta specifičnosti prepoznaju u kontaktu sve što je strano i nefiziološko i nakon vezivanja sa takvim supstancijama signaliziraju unutrašnjosti B limfocita potrebu da se oni brzo dijele u nove ćelijske loze-klonove. Panevropski Univerzitet APEIRON

n Novi B limfociti jednim dijelom doživljuju tzv. blastnu transformaciju, odn. neku vrstu “podmlađivanja“ primajući morfološki i funkcionalno izgled nedozrelih B limfocita, koje nazivamo plazmaciti ili plazma ćelije.

n Nove plazma ćelije su sposobne da produkuju imunoglobuline, četvorolančane proteinske lance, koji su jednim dijelom uzajamno spojeni a drugim-kraćim dijelom rastavljeni, pa nalikuju slovu Y. Granati dio je sposoban da se veže za materije koje su podražile predačke B limfocite.


Novostvoreni imunoglobulini imaju veoma visoku specifičnost usmjerenu samo protiv onih antigena koji su prethodno podražili „roditeljske“ B limfocite. Svaka strana, ili vlastita ali izmijenjena materija, koja se nađe u organizmu a sposobna je da izazove imunološku odbrambenu reakciju naziva se antigenom. Tu ne spadaju materije koje unosimo hranom i koje se u krajnje razgrađenom obliku pojavljuju u krvi. Panevropski Univerzitet APEIRON


Imunoglobulini su građeni od po dva para lanaca polipeptida (proteina): n jedan par je središnje položen i duži je od drugog. Takve molekule se nazivaju „teški lanci“. n Sa vanjske strane položeni su paralelni i nešto kraći polipeptidni lanci, nazvani „laki lanci“. I teški i laki lanci na jednom kraju koji je račvasto podijeljen zajednički se zavšavaju. Svi lanci su na nekoliko mjesta uzajamno povezani disulfidnim vezama- S-S mostovima. Panevropski Univerzitet APEIRON

Čitava složena molekula je slična stilizovanom slovu Y pri čemu su dijelovi krakova toga “ipsilona” zaduženi da se vežu za antigene, a jednostruki krak da se veže za površine fagocitnih ćelija, i to uglavnom makrofaga.
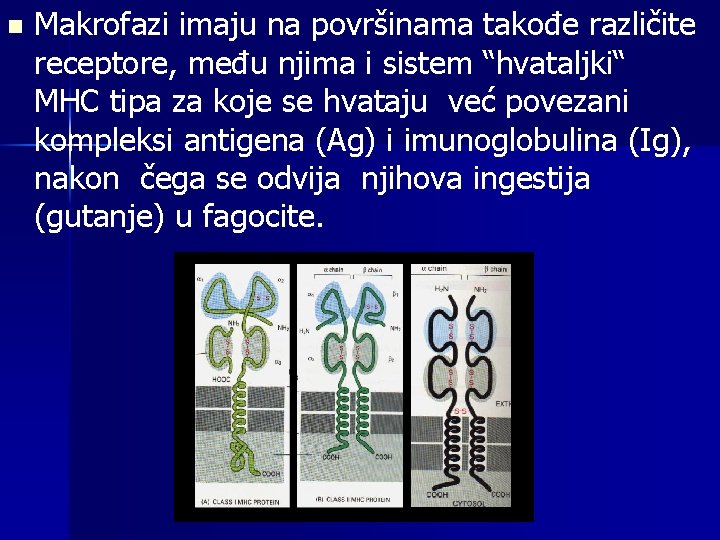
n Makrofazi imaju na površinama takođe različite receptore, među njima i sistem “hvataljki“ MHC tipa za koje se hvataju već povezani kompleksi antigena (Ag) i imunoglobulina (Ig), nakon čega se odvija njihova ingestija (gutanje) u fagocite.
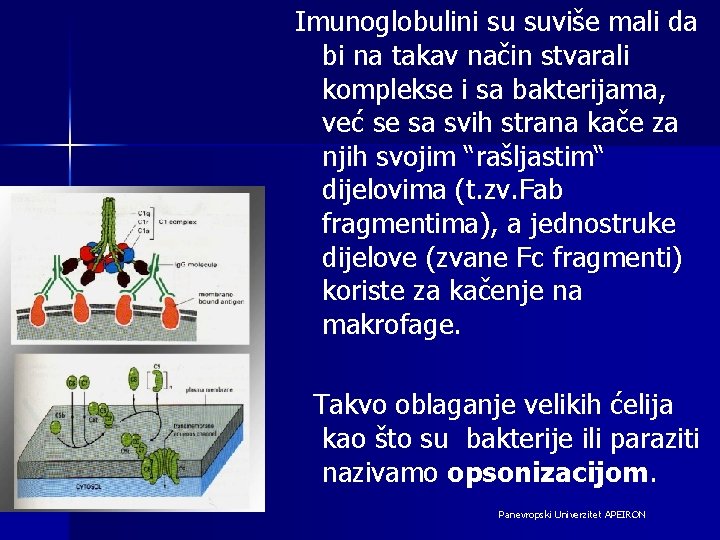
Imunoglobulini su suviše mali da bi na takav način stvarali komplekse i sa bakterijama, već se sa svih strana kače za njih svojim “rašljastim“ dijelovima (t. zv. Fab fragmentima), a jednostruke dijelove (zvane Fc fragmenti) koriste za kačenje na makrofage. Takvo oblaganje velikih ćelija kao što su bakterije ili paraziti nazivamo opsonizacijom. Panevropski Univerzitet APEIRON

Imunoglobulini, svi od reda, imaju veći dio strukture koji je uzajamno identičan u pogledu redoslijeda aminokiselina (AK) od kojih su građeni, ali ipak razlike postoje na svim dijelovima lanaca, kako u rasporedu pojedinih aminokiselina, tako i u dužini lanaca, mada su morfološki vrlo slični. Panevropski Univerzitet APEIRON

Dio imunoglobulina koji je rašljast je onaj dio koji j najvarijabilniji u pogledu redoslijeda aminokiselina što mu daje sposobnost da se izvi i oblikuje prema fizičkim oblicima (!) različitih antigena (hipervarijabilna regija). Taj dio molekule se zove Fab-fragment (od eng. Fragment antigen binding). Panevropski Univerzitet APEIRON

U zavisnosti od navedenih razlika imunoglobuline dijelimo na 5 klasa koje su nekada označavane grčkim slovima alfa, mi, epsilon, gama i delta a sada se obilježavaju latinički : A, M, E, G i D. Laki lanci imaju samo dvije strukturne varijante, grčki označene kao “kapa“ i“ lambda“ ili kao K i L. Jedan imunoglobulin, bilo koje od navedenih 5 klasa , može u sebi imati ili samo par „kapa“, ili samo par „lambda“ lanaca, obje ne. Panevropski Univerzitet APEIRON

Najjednostavnije građen, ali najviše prilagodljiv, trajan i najsposobniji za održavanje specifičnosti reakcije jeste imunoglobulin G. On je prototip Ig za sve opise. Monomeran je (jednostruk); molekula ne može da se veže sa sebi sličnom Ig. G ili nekom drugom Ig molekulom, ali se javlja u 4 izoformne varijante. Panevropski Univerzitet APEIRON

Ig. G se nakon antigenskog podražaja sintetizira nekoliko dana nakon pojave Ig. M, ali njegove koncentracije u krvi, likvoru i drugim tjelesnim tečnostima ostaju trajno povišene do „granice efikasnosti“. Njegov Fab fragment je među svim Ig najpilagodljiviji oblicima antigena pa kažemo da on ima najveći stepen specifičnosti. Koncentracije u krvi su mu daleko više od koncentracija ostalih Ig, pa ga skupa sa senzibiliziranim limfocitima imunske memorije, smatramo osnovnim čuvarem trajne imunosti. Panevropski Univerzitet APEIRON

Ig. M je najveći imunoglobulin. Njega sačinjava 5 identičnih četvorostrukih Ig lanaca, vezanih Fc krajevima (donji krak ipsilona!) jednim proteinom zvanim vezni ili “J lanac“ (od engl. Join chain). Raspored tih 5 Ig molekula u ovoj cjelini liči na petokraku zvijezdu čiji su vanjski kraci rašljasto podijeljeni a svaki krak „rašlji“ može da veže po jedan antigen. Teorijski, to znači da Ig. M može da ima 10 veznih mjesta za Ag i stoga je on najaktivniji u prvim danima imunskog reagovanja. Nevolja je u tome što su ta vezna mjesta na Fab fragmentima manje specifična, tj. manje “probirljiva”, za razne Ag, pa je njihova trajna uloga manje efikasna nego u Ig. G. Panevropski Univerzitet APEIRON

Imunoglobulin A slične je osnovne strukture. Kod njega postoji povezanost uglavnom samo dva osnovna kompleksa teških i lakih lanaca i stoga kažemo da je on dimeran (dvostruk, a samo nekad trostruk Panevropski Univerzitet APEIRON

n Osim u krvi i tjelesnim tečnostima on se, za razliku od ostalih imunoglobulina, lako može naći u većim koncentracijama i u vanjskim sekretima kao što je mlijeko majke, pljuvačka, suze, alveolarna tečnost u plućima, na svim površinama mukoza i sl. On se dijelom, pomoću t. zv. M ćelija, transportuje kroz epitel iz cirkulacije na površine mukoza, a dijelom se stvara lokalno, od plazma ćelija raspoređenih u subepitelnom prostoru. On je glavna zaštita sluzokoža uopšte a posebno sluzokoža digestivniog trakta djece na podoju.

Imunoglobulin E izgleda da ima nešto duži niz aminokiselina u svojim teškim lancima. On je jednostruk (monomeran) i nalazi se u krvi u nižim koncentracijama od ostalih opisanih imunoglobulina. Njegova uloga vezana je za tok alergijskih reakcija t. j. reakcija preosjetljivosti, kada mu koncentracija naglo raste. Ipak, detalji njegovih ostalih funkcija nisu dovoljno jasni. Poznato je da porast koncentracije Ig. E u toku alergijske senzibilizacije ide uporedo sa porastom broja eozinofilnih leukocita u krvi i u međućelijskim prostorima. Panevropski Univerzitet APEIRON

Izgleda da je njegova osnovna uloga u pobuđivanju funkcionalne aktivnosti eozinofila koji se, u slučajevima parazitske infestacije, nakupljaju oko parazita u kojeg direktno „uprskavaju“ proteolitičke enzime iz svojih eozinofilnih granula (eozinofilno-nešto se boji u crveno bojom eozin). Stoga možemo da pretpostavimo da je osnovna uloga Ig. E da, skupa sa eozinofilima, vodi borbu protiv parazita, što je u filogenetskom pogledu razumljivo. Panevropski Univerzitet APEIRON

Imunoglobulin D se u krvi susreće u iznimno niskim koncentracijama. Poznato je samo da je on strukturno vrlo sličan “ranoj molekuli“ Ig. M i da je obilno raspoređen kao neki vlaknasti pokrov po površinama B limfocita (na T limfocitima ga nema). Smatra se da on igra glavnu ulogu u prenošenju signala o postojanju antigena protiv kojeg će novi B limfociti, nakon blastne transformacije u plazmacite, stvarati odgovarajuće imunoglobuline. Znači, on bi skupa sa molekulama sistema MHC imao ulogu primaoca i prenosioca signala iz okoline u unutrašnjost B limfocita. Panevropski Univerzitet APEIRON

Celularni imunitet - sistem T limfocita T ilimfociti su druga važna limfocitna populacija koja podstiče, kontroliše i održava imunske reakcije. Limfociti klase T nastaju takođe u kostnoj srži iz zajedničkih začetnih (stemm) ćelija kao i drugi celularni elementi krvi. Djelimično diferencirani predhodnioci T loze prelaze iz kostne srži u cirkulaciju i nakupljaju se u grudnoj žlijezdi-timusu u kome nastavljaju dalje dozrijevanje. Panevropski Univerzitet APEIRON

Po nazivu“ timus“ dobili su i oznaku „T“. Dovršenje sazrijevanja konačno se odvija u tzv. “zonama zavisnim od timusa“ („timus ovisne zone“) u limfoidnim organima, slezini i limfnim čvorovima. Nakon toga zreli T limfociti pojavljuju se u cirkulaciji a potom, po potrebi, u svim dijelovima organizma.

T limfociti se uzajamno razlikuju po molekulama bjelančevina koje nose na svojim površinama i koje takodjer služe kao receptori intercelularnih signala. Ove receptorske molekule nazivaju se CD molekule, markeri Panevropski Univerzitet APEIRON

T limfociti koji nose CD 4 markere imaju višestruke uloge i predstavljaju centralne ćelije imunskog sistema uopšte. Oni se nazivaju „pomoćnički“ ili“začetnički“ (od engl. helper , inducer) T limfociti jer imaju sposobnolst produkcije limfokina, proteinskih signala koji: n stimulišu na sazrijevanje B limfocite, n zaustavljaju umnožavanje klonova B limfocita, Panevropski Univerzitet APEIRON

n n n “Komanduju” plazmacitima produkciju imunoglobulina i obustavljauju istu kada je to potrebno, utiču na ubrzanje ili usporavanje migracije makrofaga , a izgleda, i polimorfonuklearnih leukocita, induciraju produkciju drugih citokina u monocitima i koče istu, daju inicijalne signale t. zv “ćelijama ubicama“da djeluju citolitički protiv vlastitih, virusima zaraženih, ćelija , induciraju citolitičke učinke protiv tumorozno izmijenjenih ćelija i t. d. Panevropski Univerzitet APEIRON

Druga subpopulacija T limfocita ima na površinama markere iz klase CD 8. Možda bi se moglo reći da CD sistem markera uopšte ima zadatak da „sortira“ mlade ćelije u odgovarajuća tkiva i organe još u toku embriogeneze. Panevropski Univerzitet APEIRON

CD 8 limfociti imaju dvije vrste uloga u imunosti i to : n kada prime signale od CD 4 oni zaustavljaju imunske reakcije, pa se stoga zovu i T supresorske ćelije i n imaju sposobnost da putem svojih receptora prepoznaju vlastite ćelije koje su zaražene virusima odnosno drugim intraćelijskim parazitima, te da ih enzimatski liziraju-ubiju. Stoga se nazivaju i „citotoksični T limfociti“odn. “T limfociti-ubice“. Panevropski Univerzitet APEIRON

n Oni čiste tijelo od zaraženih vlastitih ćelija onda kada to ne može da uradi sistem imunoglobulina i komplementa.


Signalni proteini koje proizvode limfociti zajedničkim imenom nazivaju se interleukini. Ulogu citotoksičnih limfocita ubica imaju još i barem 2 populacije ćelija koje morfološki nalikuju limfocitima (a to nisu? ). To su K ćelije (killer-ubica) i NK (natural killer, prirodne ubice), mada se u najnovije vrijeme govori samo o NK ćelijama, zvanim još i”veliki granulirani limfociti”. Panevropski Univerzitet APEIRON

Ovim kratkim pregledom predstavljena je treća linija odbrane, koja je mnogo složenija i sinhronizovanija od prve 2 linije. Nakon prodora mikroorganizama u tijelo domaćina u toku vremena koje nazivamo periodom inkubacije događaju se brojne imunološke reakcije („imunološko obilježavanje“) koje se u brojnim slučajevima nastavlja indukcijom upalnog procesa. Naravno imunološki odgovor je ubrzan i stimulisan tokom upale i ta dva fenomena su nerazdvojna. Panevropski Univerzitet APEIRON

Akutna: hronična bolest Akutna bolest brzo nastaje, kraće traje (na prim. do 2 mjeseca). Hronična bolest obično nastaje postepeno, često neopaženo a nekad kao nastavak akutne bolesti (nakon 5 -6 mjesci od akunog oboljevanja), traje dugo, često doživotno. Panevropski Univerzitet APEIRON

Subakutna bolest nalazi se između prethodna dva ekstrema. Obično se uzima za upalne ili zarazne bolesti da je subakutna bolest ona bolest koja traje duže od 2 a kraće od 6 mjeseci. Panevropski Univerzitet APEIRON

Zarazne: nezarazne bolesti Sve zarazne bolesti jesu infektivne, a sve infektivne bolesti nisu zarazne. (kontakti, vazduh, hrana, voda, zemljište, krv, izlučenive i t. d. ). Zarazne su one infektivne bolesti koje imaju otvoren lanac širenja. Infektivne bolesti koje imaju zatvoren epidemiološki lanac širenja (infekcije srca, bubrega, žuči, zglobova i sl. ) nisu zarazne jer, pod uobičajenim uslovima ne mogu biti prenošene na druge osobe. Panevropski Univerzitet APEIRON

Zarazne i infektivne bolesti, generalno, mogu biti: • akutne (grip, varičele, tifus); • subakutne (neki oblici hepatitisa, upale sinusa) • hronične (HIV, TBC, hepatitisi B, D, C, lepra-guba). Nezarazne bolesti odnosno neinfektivne bolesti koje se masovno javljaju takođe mogu biti akutne, subakutne i hronične. Panevropski Univerzitet APEIRON

Težina bolesti Blage i atipične zarazne bolesti dijagnostički često ostaju neprepoznate, jer se bolesnici ili uopšte ne javljaju ljekaru ili ih ljekar ne može prepoznati zbog manjka tipičnih simptoma. Pošto takve bolesti imaju otvoren epidemiološki lanac širenja, one su epidemiloški veoma značajne, jer se nesmetano mogu širiti i na kraju izazvati epidemije. Panevropski Univerzitet APEIRON

Teške zarazne bolesti se obično dijagnostički lakše prepoznaju i registruju, te se prijavljuju i protiv njih se preduzimaju adekvatne sanitarno-epidemiološke mjere. Bolesnici od takvih oblika bolesti su obično izolovani, bilo u kući, bilo u bolnici. Takvim licima je smanjena mogućnost kretanja ili onemogućena komunikacija sa okolinom. Zato su takve bolesti epidemiološki manje opasne. Panevropski Univerzitet APEIRON


Imunitet n Kod većine bolesti stvaraju se antitijela za određeni antigen, imuni odgovor n Prema mehanizmu nastanka imunitet dijelimo: urođeni i stečeni, prirodni i vještački n

Urođeni imunitet postoji u novorođenčeta i dojenčeta kao posljedica razmjene sastojaka krvi sa majkom preko placente n Prirodno stečeni imunitet je specifičan i štiti samo od infekcije nastale istim tipom uzročnika n Dizenterija ostavlja imunitet samo na taj tip šigela n

Vještački imunitet: Aktivni i pasivni n Aktivni imunitet postiže se imunizacijom, unošenjem vakcinalnih antigena koje izazivaju pojavu specifičnih antitjela n Potrebno je višekratno davanje vakcina da bi se održao visok nivo antitjela u cirkulaciji n

Pasivni imunitet je stanje u kojem organizam preko imunih seruma, gamaglobulina, preko krvi, dobija gotova antitijela protiv neke bolesti n Primjenjuje se u situacijama kad je potrebna hitna zaštita od neke bolesti n (ugriz bijesne životinje) n

Pasivno stečena imunost znači unošenje tuđih i gotovih antitjela, te ona štiti odmah n Zaštita traje kratko n Aktivno stečena imunost: n Davanje vakcine potiče razvoj vlastitih antitjela i zaštita traje duže, ali ne nastupa odmah n

Cijepljenje (kalemljenje, vakcinacija ili imunizacija) je namjerno unošenje antigena mikroorganizama u organizam čovjeka da bi se u njemu postiglo stvaranje antitijela i senzibilisanih limfocita imunološke memorije. Izraz „vakcina“ potiče iz italijanskog “la vacca“krava, jer je prva vakcina protiv velikih boginja proizvedena od virusa kravljih boginja (vaccinia) koji je antigenski sličan originalnom virusu variole (Variola vera s. variola maior et minor). Panevropski Univerzitet APEIRON

Aktivni imunitet podrazumijeva nastanak vlastitog imunog odgovora osjetljivog domaćina nakon izlaganja specifičnom antigenu prirodnim ili vještačkim putem. n Aktivna imunoprofilaksa je postupak kojim se organizam potiče da sam razvije specifičnu odbranu od odredene infektivne bolesti primjenom cjepiva ili vakcina. n

Antigen iz cjepiva predstavlja živi, ali oslabljen (atenuiran), ili mrtvi ali antigenski kompletan mikroorganizam ili oslabljen toksin (anatoksin) mikroba. Da bi se izbjegle neželjene usputne reakcije ili revitalizacija mikroba danas se u brojna cjepiva, kao čisti antigen, unose antigeni dobijeni genetskim inženjeringom (tzv. rekombinantne vakcine). Ako se primjenjuje mrtva vakcina uz nju se, kao stimulans imunološkog izazivanja, daje i adjuvans, pomoćna suspstanca, koja podstiče antigeničnost („izazovno svojstvo“) unijetog antigena. Za tu svhu najčešće se koriste jedinjenja aluminija. Panevropski Univerzitet APEIRON

Anatoksin je obično toplotom ili hemijski izmijenjen toksin bakterija koje prave toksine kao što je toksin difterije ili tetanusa. Tretman toplotom ili na drugi način dovodi do hemijske promjene u toksinu (denaturacija) pri čemu se mora očuvati antigeničnost, ali se gubi toksičnost. Takva vakcinalna supstancija zove se anatoksin ili toksoid. Panevropski Univerzitet APEIRON

Poželjno je da vakcina ima što više od navedenih karakteristika: n -da podstiče produkciju humoralnog, celularnog i lokalnog imunog odgovora koji je sličan onom nastalom nakon prirodne infekcije, i to, po mogućnosti, nakon aplikacije samo jedne doze vakcine n -da daje dugotrajan, po mogućnosti, doživotni imunitet n

-da daje minimalne postvakcinalne reakcije i komplikacije n -da ne utiče značajno na imuni odgovor pri simultanoj aplikaciji druge vakcine n -da se jednostavno primjenjuje n -da ne zahtijeva posebno skladištenje u hladnom lancu n - da je jeftina - dostupna svima kojima je potrebna n

Prema svojoj prirodi, vakcine se dijele: n • žive vakcine, koje sadrže uzročnike koji su atenuirani, sposobni za razmnožavanje, ali oslabljeni u pogledu svoje patogenosti n • mrtve vakcine, s usmrćenim uzročnicima n

• mrtve vakcine koje sadrže samo dijelove uzročnika n • antitoksične vakcine, koje stvaraju imunitet samo protiv toksina uzročnika n • vakcine dobijene genetskim inžinjeringom n

Načini cijepljenja Moguće je: n davanje pojedinačnog cjepiva (monovalentna vakcina ili monovakcina) ili n cjepiva protiv više zaraznih bolesti sačinjenog miješanjem, uzajamno podnošljivih (kompatibilnih) antigena različitih uzročnika zaraznih bolesti. Panevropski Univerzitet APEIRON

Daju se vakcine: n sa dvije vrste antigena (bivalentne), sa tri vrste antigena (trovalentne) i sa pet vrsta antigena(pentavalentne vakcine). Nastoji se da se u jednoj dozi, kad je to moguće, kombinuje više antigenskih determinanti. Moguće je i simultano cijepljenje i tada se istovremeno daje više pojedinačnih vakcina. Panevropski Univerzitet APEIRON

Miješane vakcine daju se protiv: n difterije i tetanusa (Di. Te), n difterije, tetanusa i velikog kašlja (pertusisa) (Di. Te. Per), n trbušnog tifusa i tetanusa (Te. Ty), n trbušnog tifusa, paratifusa A i B i tetanusa (Te. Ty. AB), n dječije paralize, sačinjene od sva tri tipa virusa (oralna poliovakcina III , OPV III). Panevropski Univerzitet APEIRON

Simultana vakcinacija. . . provodi se istovremeno protiv n trbušnig tifusa i dječije paralize (Ty-polio 3), n difterije, tetanusa i dječije paralize (Di. Te-polio 3), n difterije, tetanusa, pertusisa i dječije paralize (Di. Te. Per i polio 3), n kolere i žute groznice, n bjesnila i tetanusa (rabivac i Ana. Te), n morbila (ospica, krzamaka), rubeole i zaušnjaka (parotitis ili mumpsa) (MMR, MRP). Panevropski Univerzitet APEIRON

Ostale monovakcine koje se koriste u našoj zemlji: n n n Protiv gripa (1 plus 1), Bjesnila (rabies) (2 plus 1), Ana. Te, 2 puta u 2 mjeseca, hepatitisa B („nultog“, i sedmog dana te nakon 6 mjes. ), Hepatitisa A, protiv hemofilusa influence tipa „b“ (HI b), protiv Neisseriae meningitidis (meningokoka), serotipovi A i C, protiv Neis. meningitidis tip A, protiv tuberkuloze (BCG-Bacille Calmett Guerin), Kolere i žute groznice. Panevropski Univerzitet APEIRON

Žive vakcine n Velika većina živih vakcina su atenuirani virusi. n Izuzetak je Bacillus Calmette Guerin (BCG), koji je živa bakterija i koristi se kao vakcina protiv tuberkuloze. n Za pripremu ovih vakcina virusi se razmnožavaju na kulturama određenih tipova ćelija. n

Tokom tzv. selekcionih pasaža, oni postepeno gube svoja patogena, a zadržavaju imunogena svojstva. n Prednost ovih vakcina je u tome što najpribližnije imitiraju prirodnu infekciju i svojim brojnim antigenima stvaraju dugotrajnu, ponekad doživotnu zaštitu. n Glavni nedostatak živih vakcina je potencijalna opasnost od mutacije virusa u „divlji" virulentni soj (npr. oralna polio vakcina). n

Vakcine protiv morbila, mumpsa i rubeole su atenuirani virusi i primjenjuju se supkutanim putem. n U upotrebi su kao pojedinačni ili češće kao grupna MMR (MRP) vakcina. n Oralna polio vakcina (OPV) sadrži atenuisane viruse poliomijelitisa tipa I, II i III i primjenjuje se oralno. n

n Vakcina protiv žute groznice je atenuisani virus, primjenjuje se supkutano, a varicela zoster vakcina (VZV) je atenuirani Oka soj i primjenjuje se također supkutano.

Mrtve vakcine pripremaju se tako što se najprije kultiviraju mikroorganizmi, a zatim inaktiviraju toplotom, ultrazvukom ili hemijskim sredstvima. n Prednosti mrtvih vakcina su što ne mogu povratiti virulentnost i što su stabilnije (otpornije na višu temperaturu). n Vakcina protiv velikoga kašlja u klasičnom obliku je inaktivirana Bordetella pertusis n

Mrtve vakcine koje sadrže samo dijelove uzročnika n Purificirani proteini ili polisaharidi su dijelovi uzročnika koji se dobijaju hemijskom separacijom od matičnog uzročnika, a zadržavaju snažna antigenska svojstva. n Vakcine koje sadrže bakterijske polisaharide su meningokokna A; C; Y i W 135 vakcina n

Antitoksične vakcine n Kod nekih bolesti važno je spriječiti djelovanje patogenih toksina, te su za njihovu prevenciju pripremljene vakcine koje indukuju isključivo antitoksični imunitet. n Pri njihovoj proizvodnji, toksini bakterija bivaju modifikovani i inaktivirani hemijskim putem (djelovanjem formaldehida), tako da izgube toksičnost, a zadrže imunogena svojstva. n Takve su vakcine protiv tetanusa i difterije. n Primjenjuju se intramuskularnim putem. n

n n n Vakcine dobijene genetskim inžinjeringom Ovo predstavlja poseban tip mrtvih vakcina. Takva je vakcina protiv hepatitisa B. Kako za sada nije moguće razmnožavanje ovog virusa u ćelijskim kulturama, pošlo je za rukom da se, uz pomoć genetskih metoda, izdvoji čisti HBs antigen. Potom je konstruisan jedan bakterijski gen od određenog segmenta virusne DNA i bakterije E. Coli, koji je potom prenijet na ćelije pekarskoga kvasca radi produkcije vakcine. Oslobađanje željenih vakcinalnih antigena postiže se razaranjem ćelije kvasca.

Ostali sastojci vakcine n Osim antigena (uzročnika ili dijelova uzročnika), vakcine sadrže i druge sastojke. n To su: n -otapalo, najčešće sterilna voda, fiziološka otopina ili n složena otopina koja sadrži male količine supstancija iz proizvodnog medija (npr. serumski protein, antigen jaja, antigen kulture ćelija i si. ) n

konzervans, koristi se kad postoji rizik od vanjske kontaminacije vakcine, obično kod višedoznih pakovanja vakcine n stabilizatori koji dugo održavaju vakcinu u integralnom stanju (kao što su laktoza sorbitol, sorbitol - želatina) n antibiotici su čest sastavni dio vakcina (posebno virusnih), koji u procesu proizvodnje suprimiraju rast bilo kakvih neželjenih kontaminanata. n

U tu svrhu primjenjuju se antibiotici na koje su alergijske reakcije rijetkost (neomicin) n -adjuvansi - pomoćni sastojci kojima se povećava imunogenost nekih neživih vakcina n

Obavezne vakcinacije 1. Protiv: n difterije, n tetanusa, n pertusisa, n hemofilus influence, n poliomijelitisa, n rubeole, n morbila, n zaušnjaka i n tuberkuloze, za svu djecu, po kalendaru vakcinacije. Panevropski Univerzitet APEIRON

Opšte napomene o imunizaciji Imunizacija nekom vakcinom može se obaviti tek poslije isteka 21 dana od prethodne, bilo kakve, vakinacije, osim vakcinacije protiv TBC. Nakon primanja BCG vakcine druge vakcine mogu se davati tek nakon 42 dana. Akcija vakcinacije iz programa obavezne imunizacije smatra se uspješnom ako je obuhvat podložne populacije iznosio najmanje 90%, osim za vakcinaciju protiv morbila, koja mora imati rezultate obuhvata od najmanje 95%. Panevropski Univerzitet APEIRON

Kontraindikacije za imunizaciju su: n akutne bolesti, n febrilna stanja, n preosjetljivost (alergija) na sastojke vakcina. Osim navedenog, za žive vakcine su kontraindikacije i: n trudnoća i n stanja sa deficitom imunosti. Panevropski Univerzitet APEIRON

Neželjeni učinci vakcina n Namjena vakcina jeste da isprovociraju reakciju u organizmu. n Kada to ne bi bilo tako, onda one ne bi bile u stanju proizvesti reakciju u imunom sistemu kojom se osigurava potrebna zaštita od odredene bolesti. n Osim željene reakcije, sve vakcine proizvode i određeni stepen neželjenih reakcija. n

Primjena vakcina Vakcine se uglavnom koriste prije izlaganja infekciji kao preekspoziciona zaštita n Vakcinacija nakon izlaganja riziku ili kao postekspoziciona zaštita može biti uspješna ako se vakciniše što prije nakon izlaganja (npr. , unutar tri dana za morbile). n

n Postekspoziciona pasivno-aktivna zaštita hiperimunim gamaglobulinima i vakcinom, provodi se protiv bjesnila, hepatitis B infekcije i tetanusa.

Najbolja zaštita određenom vakcinom se ostvaruje imunizacijom zdravih osoba u trenutku kada mogu optimalno reagovati na uneseni antigen. n Preporuka WHO-a je da se u svim zemljama svijeta provodi imunizacija protiv dječije paralize, difterije, tetanusa, velikoga kašlja i malih boginja n

Pažnja! BCG vakcina se ne može davati : n HIV pozitivnim licima, n licima koja imaju neko oštećenje CNS (centralnog nervnog sistema) kao što su: ü tetanija, ü spazmofilija, ü encefalopatija, ü epilepsija, ü intrakranijalna krvarenja, ü konvulzivna stanja i sl. Za vakcinu protiv velikog kašlja kontraindikacije su iste kao sve gore navedene. Panevropski Univerzitet APEIRON

Vakcinacija može da se provodi: n kontinuirano, tokom čitave godine, obično u instituciji određenoj za taj posao. Kontinuiranom vakcinacijom postiže se veći obuhvat i komotnija saradnja medicinske službe i građana koja omogućuje naknadno cijepljenje i docjepljivanje djece koja su iz bilo koga razloga (prethodne kontraindikacije, otsustvo i sl. ) ostala nekompletno cijepljenja. Panevropski Univerzitet APEIRON

Diskontinuirana ili kampanjska vakcinacija provodi se tamo gdje zdravstvena služba ne može provesti kontinuiranu vakcinaciju, u naseljima ili domaćinstvima udaljenim od vakcinalnih centara ili zbog drugih uslova. Opšti obuhvat kampanjskim vakcinacijama je niži nego kod kontinuiranih, pa se danas ovaj vid imunizacije rjeđe primjenjuje. Kampanjske akcije imunizacije odvijaju se između februara i maja tekuće godine, osim za davanje BCG vakcine koje se u kampanjskim uslovima vrši tokom novembra i decembra. n Panevropski Univerzitet APEIRON

Kalendar vakcinacije 1. BCG – daje se odmah nakon rođenja djeteta, u porodilištima. U koliko beba nije zbog bilo koga razloga “besežirana“ u porodilištu vakcinu joj obavezno treba dati do navršena 2 mjeseca života. Ako je i taj rok propušten, onda “besežirati“ najkasnije do kraja 1. godine života. Dokaz o primljenoj BCG vakcini: ožiljak na ramenu. Ako ožiljka nema-ponovo besežirati do isteka 1. godine života. Panevropski Univerzitet APEIRON

2. DTP (Di. Te. Per) -polio: 1. doza sa navršena 2 ili 3 mjeseca, 2. doza 6 nedjelja kasnije, 3. doza nakon novih 6 nedjelja. DTP vakcina ubrizgava se subkutano ili plitko intramuskularno. Poliovakcina daje se na usta u vidu kapi sa sirupom. Raniji redoslijed davanih tipova virusa bio je: tip 1, potom tip 3, a najzad tip 2, tj. prvo vakcine protiv virulentnijih, kasnije protiv manje virulentnih seroloških tipova poliovirusa. Panevropski Univerzitet APEIRON

Danas se radije koristi trostruko davanje oralne vakcine koja ima sva 3 tipa virusa (OPV III). Ako se neki vakcinalni rok propusti, to se bilježi u karton vakcinacije, i naknadno se obavlja docjepljivanje.

3. Početkom 2. godine života (sa navršenih 12 -13 mjeseci): n DTP-polio, 1. revakcinacija jednom dozom, n vakcinacija protiv morbila (ospica), rubeole i zaušnjaka (mumpsa): MMR ili MRP ili Mo. Pa. Ru-1 doza. Panevropski Univerzitet APEIRON

4. U 4. godini života: n DTP-polio, 2. revakcinacija, 1 doza. 5. U 7. godini života: n Ana-Di Te (anatoksin protiv difterije i tetanusa) i polio, 3. revakcinacija, 1 doza. Panevropski Univerzitet APEIRON

6. U 8. godini života (2. razred): Testiranje na tuberkulozu intradermalnim ubrizgavanjem 3 jedinice tuberkulina (PPDpurifed protein derivative, ili proba po Mantuu. Mantoux). Očitavanje reakcije vrši se nakon 72 sata. Pozitivna reakcija: tvrd, lako bolan, crven otok (induracija) širine 6 mm ili više. Negativna reakcija ili nema promjena na mjestu ubrizgavanja ili ima samo crven kolutić, bez induracije, a širine do 5 mm ili postoji induracija i crvenilo, ali uže od 5 mm u promjeru. Kod svih koji nisu jasno pozitivno reagovali odmah se ponavlja davanje BCG. Panevropski Univerzitet APEIRON

7. U 6. razredu: -MMR ili MRP, 1. revakcinacija, 1 doza. 8. U 7. razredu: retestiranje (ponovni test) na tuberkulozu intradermalnim davanjem 3 jed. PPD tuberkulina). Ako je reakcija negativna ponavlja se davanje BCG -a. 9. U 8. razredu: Ana Di Te i polio III, 4. revakcinacija, 1 doza. 10. U završnom razredu srednje škole: Ana-Di. Te (bez polija !), 5. revakcinacija, 1 doza. Panevropski Univerzitet APEIRON

KLINIČKI TOK, OBLICI I SINDROMI KOD INFEKTIVNIH BOLESTI Simptomi po kojima treba klinički raspoznavati, dijagnosticirati i liječiti zarazno oboljenje mogu biti različitog intenziteta i ekstenziteta. n Ipak, svi se simptomi mogu grupisati u dvije velike skupine koje sačinjavaju opšti i specijalni simptomi. n

Neki od simptoma mogu biti zajednički za mnogobrojne zarazne bolesti i u dijagnostičkom pogledu se ne mogu iskoristiti potpuno, te se zbog toga nazivaju o p š t i simptomi. n Drugi simptomi su u vezi sa jednom određenom bolešću, tj. sa njenom lokalizacijom i vrstom patološkog procesa pa se zato nazivaju specijalni simptomi. n

U toku evolucije bolesti može se uočiti i izdvojiti nekoliko stadija bolesti. n Prelazi između pojedinih stadija su kod nekih bolesti jasno izraženi dok kod drugih oni neprimjetno prelaze jedan u drugi. n


1. n n Klinički tok bolesti Inkubacija, koja, u zavisnosti od uzročnika, može da traje od 30 minuta do više godina. To je period u kojem u većini slučajeva mehanizmi nespecifične i specifične zaštite pokušavaju da eliminišu patogen. Ukoliko se patogen ne uništi stupaju na red proinflamatorni mehanizmi koji pomažu nastanak upale, kojom bi se definitivno eliminisao patogen. Kraj inkubacije je epidemiološki veoma značajan jer je u to vrijeme zaražena osoba naročito zarazna za okolinu. Panevropski Univerzitet APEIRON

I n k u b a c i j a je period latencije. n To je ono vrijeme između momenta infekcije i pojave prvih simptoma bolesti. n Međutim, ne bi trebalo inkubaciju shvatiti kao inaktivni period u toku bolesti ili kao stanje mirovanja, već, naprotiv, kao vrlo intenzivnu borbu između makroorganizma i mikroorganizma, pri čemu se odvija određeni patološki proces u napadnutim organima i tkivima. n Ove patološke promjene se samo klinički ne manifestiraju, te ostaju latentne. n

n Prodromalni (od grč. pro: prije i drome: ići, predhoditi) ili inicijalni period, je interval u kojem se pojavljuju prvi, nespecifični simptomi i koji u različitim bolestima traje različito dugo, ali u većini zaraznih bolesti izmedju 1 i 10 dana. Epidemiološki je značajan zbog visoke zaraznosti. Panevropski Univerzitet APEIRON

Pojedine bolesti ponekad mogu biti i bez ovog stadija, ali ako se pomno pregleda i ispita bolesnik, mogu se ipak naći diskretni (jedva primjetni) simptomi (subfebrilne temperature, slabiji apetit, laki zamor i dr. ). n Ovaj stadij se karakteriše opštim infektivnim sindromom. n Kod nekih bolesti prevaliraju gastrointestinalni, a kod nekih respiratorni simptomi uz opšti infektivni sindrom. n

n U ovom stadiju nastupa generalizacija infekcije (bakterijemija, rikecijemija, parazitemija), te se u hemokulturi mogu naći uzročnici bolesti.

Stadijum progresije ili razvoja bolesti (Stadium incrementi: uzlazni stadijum) je onaj stadijum u kojem se razvija simptomatologija (stanje velike zaraznosti) n Stadijum potpuno razvijene bolesti, vrhunca (acme, ili Stadium acmis, od lat. acme: vrh). . U ovom stadijumu sva simptomatologija je u cjelini razvijena i tada je kliničku dijagnozu najlakše prepoznati. . Bolesnik je zarazan. n

n n Stadijum povlačenja bolesti (St. Decrementi, silazni stadijum), sa povlačenjem simptoma, ukoliko je bolest srećno prošla (mala zaraznost ili bez zaraznosti). Rekonvalescencija, ili stadijum oporavka, koji u različitim bolestima različito dugo traje, od 3 -4 dana do više mjeseci, u kojem je bolesnik samo privremeno i u nekim prilikama zarazan. Panevropski Univerzitet APEIRON

Eventualni redicidiv ili relaps bolesti: n recidiv je obnavljanje bolesti, obično izgleda kao nova, skraćena varijanta bolesti u kojoj bolesnik ponovo može postati kliconoša. n Relaps je drugi naziv za recidiv, ali ako se više puta ponove neki simptomi nakon prestanka bolesti onda se govori o relapsima, sada ne kao o recidivima, nego kao o valovitom i produženom toku osnovne bolesti (protrahirane forme). Panevropski Univerzitet APEIRON

Tok zarazne bolesti podliježe variranju u intenzitetu, dužini, težini i simptomatologiji. . zavisno od infektivne doze, patogenosti i virulencije uzročnika, . . ali i od stanja nespecifične i specifične zaštite, odnosno od postojanja ili nepostojanja drugih prethodnih poremećaja. Panevropski Univerzitet APEIRON

Varijacije toka infektivnih bolesti mogu da budu kvantitativne ili kvalitativne. Kvantitativne varijacije pokazuju da li je bolest, laka, srednje teška ili teška odnosno smrtonosna te da li je ona tipična ili atipična, skraćenog ili produžnog toka, što se reperkutuje i na dužinu perioda zaraznosti. Panevropski Univerzitet APEIRON

Kvalitativne varijacije (klinički oblici-forme): Inaparentna infekcija, (inaparentno: neotvoreno) stanje nakon infekcije, ali bez ikakvih vidljivih, ili sa sasvim malo vidljivih simptoma. n Latentna infekcija, stanje inficiranosti koje se može održavati danima i godinama, uglavnom bez simptoma. n Panevropski Univerzitet APEIRON

Rudimentarne infektivne bolesti, oboljenja sa oskudnom, “zakržljalom“, simptomatologijom. n Mitigirane forme su bolesti ublaženog toka. n

Abortivne forme, oblici sa uobičajenim razvojem oboljenja koje spontano i naglo prestaje (lat. abortio: prekid). . Ove forme su uobičajene kod bolesnika koji su u fazi razvoja bolesti započeli odgovarajuću terapiju. n Panevropski Univerzitet APEIRON

Klasične forme bolesti odgovaraju poznatim opisima i javljaju se u toku epidemija kod većeg broja registrovanih bolesnika. Za njih se često govori „kao da su iz knjige“. n Recidivantne ili recidivirajuće bolesti su one koje razvijaju recidiv ili više relapsa. n

n Rekurentne forme su takođe obnovljene forme. Neke zarazne bolesti u većini klasičnih slučajeva imaju upravo takav tok, na prim: povratni tifus (typhus recurrens; razni oblici malarije; bruceloza u tipičnim formama, eventualno kalaazar, ali i brojne „domaće bolesti“ stafilokokne, streptokokne, pneumokokne infekcije, hepatitis B). Panevropski Univerzitet APEIRON

Najteži oblici akutnih zaraznih bolesti imaju svoje posebne atribute: n n Fulminantni (plamteći), oblik (na pr. teška purpura variolosa-najteži oblik variole), Siderantne (meteorski brze) forme, na pr. cholera siderans u kojoj od početka do smtnog ishoda ne prođe ni par sati (tzv. suha kolera-cholera sicca), Panevropski Univerzitet APEIRON

Fudrojantne (munjevite) forme koje se završavaju smrtno (letalno) i traju od početka do kraja par sati (na pr. purpura fulminans kod meningokokne sepse), n „Galopirajuće“ forme, vrlo brze forme tuberkuloze sa smtnim ishodom (tuberculosis galoppans). n

KLINIČKI SINDROMI n Pod kliničkim sindromom se podrazumeva skup simptoma i znakova koji su zajednički za više sličnih bolesti različite etiologije. n Infektivne bolesti se u kliničkom pogledu odlikuju svojim posebnim simptomima, znacima i evolucijom. n

INFEKTIVNI SINDROM n Definicija. Skup nespecifičnih simptoma, praćenih poremećajem opšteg stanja bolesnika, koji se javljaju na početku većine infektivnih bolesti, kao nespecifičan odgovor organizma na dejstvo mikroorganizama ili njihovih toksina, naziva se infektivnim n sindromom.

n Infektivni sindrom obuhvata povišenu telesnu temperaturu, groznicu, znojenje, glavobolju, malaksalost, gubitak apetita, osećaj mučnine i bolove u mišićima i zglobovima. n Ovaj sindrom je jače izražen kod akutnih (npr. influence) nego kod hroničnih (npr. tuberkuloze) infektivnih bolesti. n Pored toga, naročito je izražen na početku infektivne bolesti, za vreme tzv. invazivnog stadijuma bolesti.

n n Telesna temperatura može biti normalna (36 - 37°C, merena aksilarno ili oralno, a za 0, 6°C viša, merena rektalno), snižena (ispod 36°C) i povišena (iznad 37°C). Postoje normalne dnevne varijacije temperature od 0, 5 -(), 7°C, sa najnižim vrednostima rano ujutro, a najvišim u večernjim časovima (oko 18 č). Ovo je važno znati posebno kod male dece, jer se febrilne konvulzije češće javljaju u večernjim časovima. Povišene temperature mogu biti supfebrilne (37, 237, 5°C), febrilne (oko 38°C) i visoko febrilne temperature (preko 39°C).

n n n Povišena telesna temperatura kod infektivnih bolesti je u prvom redu posledica poremećaja rada centra za termoregulaciju koji se nalazi u hipotalamusu. Poremećaj "hipotalamičnog termostata“ nastaje usled direktnog ili indirektnog dejstva mikroorganizma na termoregulacioni centar. Direktno dejstvo se odvija preko egzotoksina ili endotoksina bakterija, a indirektno uticajem infektivnog agensa na lučenje pirogenih supstanci od strane limfocita i makrofaga.

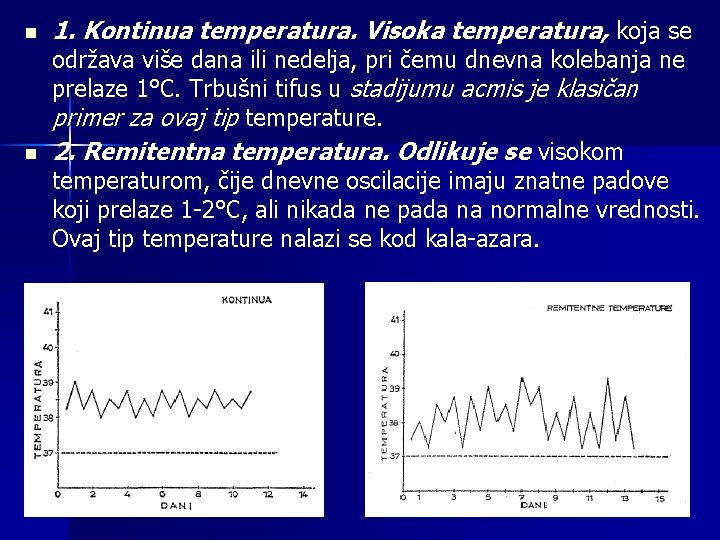
n n 1. Kontinua temperatura. Visoka temperatura, koja se održava više dana ili nedelja, pri čemu dnevna kolebanja ne prelaze 1°C. Trbušni tifus u stadijumu acmis je klasičan primer za ovaj tip temperature. 2. Remitentna temperatura. Odlikuje se visokom temperaturom, čije dnevne oscilacije imaju znatne padove koji prelaze 1 -2°C, ali nikada ne pada na normalne vrednosti. Ovaj tip temperature nalazi se kod kala-azara.
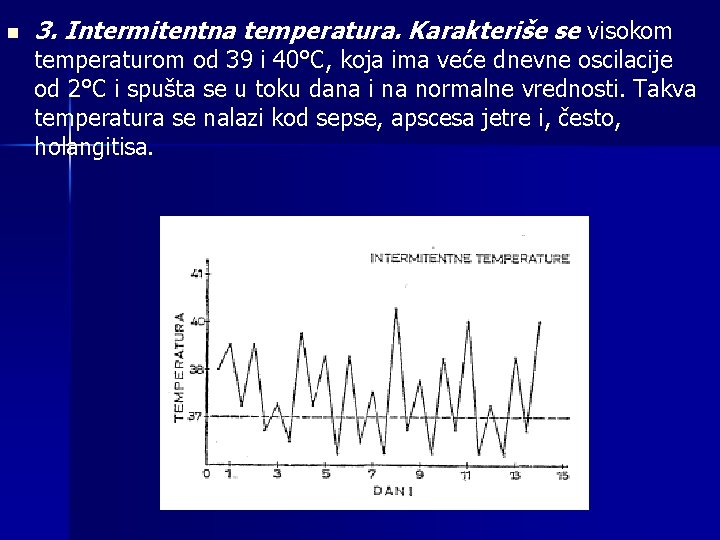
n 3. Intermitentna temperatura. Karakteriše se visokom temperaturom od 39 i 40°C, koja ima veće dnevne oscilacije od 2°C i spušta se u toku dana i na normalne vrednosti. Takva temperatura se nalazi kod sepse, apscesa jetre i, često, holangitisa.
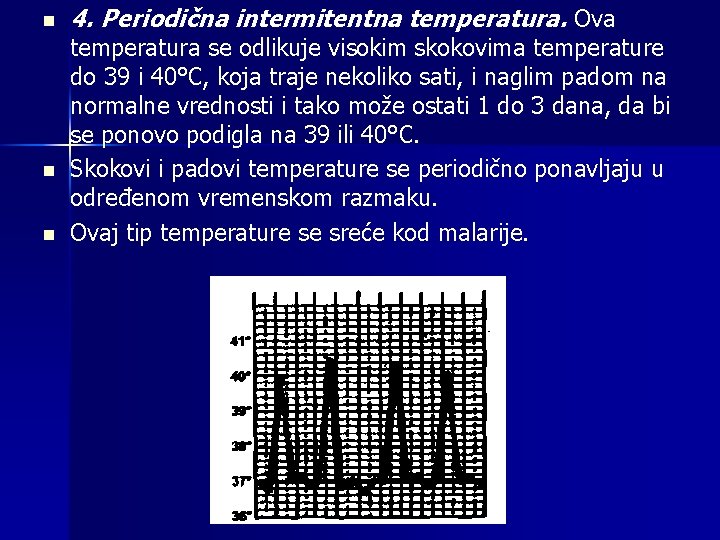
n n n 4. Periodična intermitentna temperatura. Ova temperatura se odlikuje visokim skokovima temperature do 39 i 40°C, koja traje nekoliko sati, i naglim padom na normalne vrednosti i tako može ostati 1 do 3 dana, da bi se ponovo podigla na 39 ili 40°C. Skokovi i padovi temperature se periodično ponavljaju u određenom vremenskom razmaku. Ovaj tip temperature se sreće kod malarije.
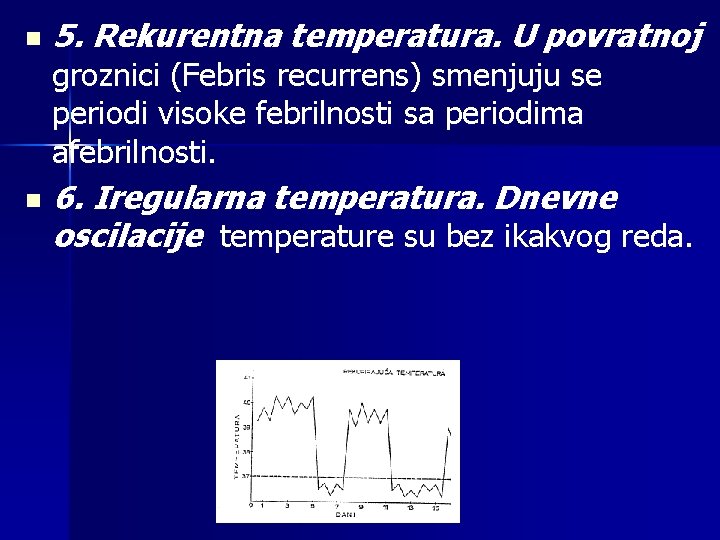
n 5. Rekurentna temperatura. U povratnoj groznici (Febris recurrens) smenjuju se periodi visoke febrilnosti sa periodima afebrilnosti. n 6. Iregularna temperatura. Dnevne oscilacije temperature su bez ikakvog reda.
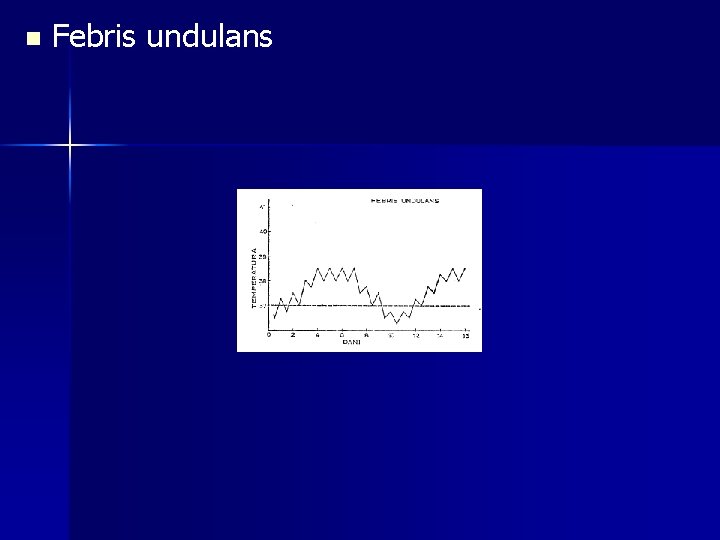
n Febris undulans

Pad temperature može biti litičan (postepen) i kritičan (nagli). n Ostali simptomi opšteg infektivnog sindroma su cefalgija, mialgije, artralgije, ostealgije, adinamija, prostracija (krajnja iznemoglost), nesanica, znojenje i nezainteresovanost. n

Meningealni sindrom čine klinički simptomi i znaci koji nastaju usled povišenog intrakranijumskog pritiska. n Normalne vrednosti intrakranijumskog pritiska kod odraslih osoba su 70 -100, a kod dece 4590 cm vodenog stuba. n U fiziološkim uslovima, konstantne vrednosti intakranijumskog pritiska obezbeđuju: n 1) zapremina cerebrospinalne tečnosti – CST (oko 150 ml), n 2) zapremina mozga (oko 1400 ml) i n 3) intrakranijumski krvni volumen (oko 75 ml). n

n n U toku zapaljenjskih oboljenja centralnog nervnog sistema (CNS), mogući uzroci povišenja intrakranijumskog pritiska su: 1. poremećaj hidrodinamike CST (povećana produkcija, usporena cirkulacija ili reapsorpcija CST), 2. edem mozga (vazogeni, citotoksični, intersticijumski) 3. poremećaj autoregulacije cerebralne cirkulacije, cerebralna vazomotorna paraliza, cerebralna vazodilatacija, povećanje intrakranijumskog krvnog volumena i povećanje cerebralnog krvnog protoka (broj ml krvi na 100 g moždanog tkiva u toku 1 minuta).

n n Meningealni simptomi i znaci nastaju usled povišenog intrakranijumskog i intraspinalnog pritiska na mozak i prednje i zadnje korenove kičmene moždine. Najvažniji meningealni simptomi su glavobolja, povraćanje i opstipacija. Glavobolja nastaje usled rastezanja mekih moždanica, koje su bogate nervnim završecima. Povraćanje nastaje zbog nadražaja centra za povraćanje u produženoj moždini i nadražaja vagusa. Opstipacija je posledica nadražaja vagusa.

n Meningealni znaci su objektivni klinički znaci koje lekar konstatuje pri pregledu pacijenta koji ima povišen intrakranijumski i intraspinalni pritisak. n To su odbrambeni refleksi na dodatno povišenje već povišenog intrakranijumskog i intraspinalnog pritiska.

n n n Najvažniji meningealni znaci su ukočen vrat, Kernigov znak i znaci Brudžinskog (gornji i donji). Usled hipertonusa dorzalne, paravertebralne vratne muskulature nastaje ukočen vrat, a usled hipertonusa dorzalne paravertebralne leđne i lumbalne muskulature, pozitivan je Kernigov znak (pri podizanju pacijenta iz ležećeg položaja, trup sa donjim ekstremitetima ne može da zauzme prav ugao, a pri podizanju donjih ekstremiteta u uspravan položaj, ovi se ne mogu dovesti pod prav ugao u odnosu na trup pacijenta)

Pri snažnoj pasivnoj antefleksiji glave i vrata, gornji deo kičmene moždine se pomera naviše za 2 -5 cm i najviše se istežu korenovi završnog dela kičmene moždine koji inervišu donje ekstremitete. n Ovaj jak bolni nadražaj usled istezanja izaziva refleksnu fleksiju donjih ekstremiteta u zglobovima kukova i kolena - pozitivan znak gornjeg Brudzinskog. n

n n Pri maksimalnoj fleksiji jedne noge u zglobovima kuka i kolena dolazi do istezanja n. Ischiadicusa sa te strane i istezanja korenova distalnog dela kičmene moždine. Ovaj jak bolni nadražaj takođe izaziva refleksni odgovor ("fenomen skraćenja"), fleksiju druge noge u kuku i kolenu, da bi se smanjila bolna zategnutost nerava sa te strane – pozitivan znak donjeg Brudzinskog.

Napeta fontanela se javlja samo kod odojčadi i male dece kod koje lobanjske kosti još nisu srasle. n Zbog povećanog pritiska na moždanu koru, kranijalne senzitivne živce i zadnje korenove kičmene moždine, nastaju znaci pojačanog senzibiliteta –fotofobija n Prisustvo simptoma i znakova meningealnog sindroma je indikacija za lumbalnu punkciju n

n n n SINDROM OSPE Ospa ili egzantem je morfološka promena koja se javlja po koži celog tela, ili većeg dela tela, a retko regionalno. Ospa na sluznicama naziva se enantem i javlja se obično pre egzantema, ali i ranije iščezava. Prepoznavanje ospe kod infektivnih bolesti omogućava brzu dijagnozu i lečenje. Kod osipnih groznica ospa je najstalniji i najvažniji znak bolesti.

n Kod svake ospe potrebno je voditi računa o sledećem: vremenu izbijanja, lokalizaciji, načinu širenja, morfologiji i evoluciji ospe. n Vreme izbijanja ospe. Kod variole i morbila ospa obično izbija od 3. -5. dana, kod varicele i rubeole od 1. -2. dana bolesti, a kod šarlaha posle 12 -24 sata od početka bolesti.

n Lokalizacija ospe. Ospa može da bude cijelom tijelu, kao kod virusnili osipnih groznica, ili je nema na licu, dlanovima i tabanima, kao kod šarlaha.

n n n a) Difuzna, kada se između elemenata ospe ne vide delovi zdrave kože, (npr. kod šarlaha); b) Mestimična, kada između elemenata ospe postoje delovi zdrave kože (npr. ospa kod varicele, morbila, rubele). U pogledu rasprostranjenosti, ospa može imati i svoj specifičan raspored: centrifugalnu (kada je najgušća na glavi i okrajcima ekstremiteta, kao kod variole) i centripetalan (kada je najgušća na trupu, kao kod varicele).

Način širenja o s p e. n Treba znati gde se ospa prvo pojavila i da li je izbila odjednom, kao kod šarlaha, ili u talasima, kao kod varicele, odnosno postepeno, kao kod morbila. Uz to, potrebno je znati da li ospa izbija po redu ili bez reda. Ospa kod morbila izbija strogo određenim redom, od glave pa naniže (kranio-kaudalno), što je važan dijagnostički kriterij um. n

n n n Morfologija ospe. Ospa se sastoji od pojedinačnih promena na koži koje se zovu eflorescencije. One mogu biti različite. Makula (mrlja, pega) predstavlja malu, okruglasto oblikovanu ružičastu ili crvenu mrlju u nivou kože, veličine prosa, koja se jasno razlikuje od okolnih struktura zdrave kože. Nastaje zbog vazodilatacije kapilara, praćene lakom hiperemijom kože i nestaje na pritisak prstima. To je važna osobina zbog razlikovanja makule od sitnog krvarenja po koži (petehija), koje ne iščezava na pritisak.

Papula je mala, okruglasta, ružičasta ili crveno prebojena primarna eflorescencija iznad nivoa ravni kože. n Posledica je vazodilatacije kapilara i nakupljanja zapaljenjskih ćelija u papilarnom sloju derma. n M a k u l o p a p u l o z n a ospa se klinički manifestuje promenama u vidu i makula i papula a nalazi se kod velikog broja bolesti n

n n n Vezikula je jasno ograničen mehurić, prečnika 1 -5 mm, ispunjen bistrom tečnošću. Izgleda kao "kapljica rose". Zid vezikule je tanak i providan tako da se vidi njen sadržaj (serum, limfa, krv). Predstavlja jednu od primarnih promena na koži, koja nekada svrbi. Nakon iščezavanja ne ostavlja ožiljak na koži. Pustula (gnojanica) je mehurić, veličine kao i vezikula, ali sa nakupljanjem zamućenog sadržaja gnoja. Posle iščezavanja obično ostavlja ožiljak na koži.

n n n Krusta je promena na koži koja nastaje sušenjem sadržaja vezikule ili pustule (serum, krv ili gnojni eksudat). Boja kruste zavisi od vrste sasušenog sadržaja i može biti žuta (serum), žutozelena (gnoj) i tamnocrvena ili crna (krv). Evolucija eflorescencija. Kod morbila i rubele ospa uvek ostaje makulopapulozna, kod varicele prolazi kroz sve stadijume, (od makule, papule, preko vezikule do kruste), tako da se istovremeno vide svi stadijumi ospe. Zato se ospa kod ovčjih boginja naziva polimorfnom ospom. Kod variole, za razliku od varicele, sve eflorescencije na istom predelu tela su u istom stadijumu razvoja, te ospu nazivamo uniformnom.

SINDROM ANGINE n Angina je termin koji označava zapaljenjske n promene u predelu tonzila (tonsillitis) i ždrela (pharyngitis), čiji je glavni simptom bol u guši. n Sama reč angina vodi poreklo od grčke re či anho i znači stežem. n Sindrom angine čini grupa oboljenja različite etiologije, najčešće infektivne, čiji je glavni simptom bol u guši, a u objektivnom nalazu postoje znaci zapaljenja tonzila i ždrela. n

n n Iako se najčešće radi o lakim oboljenjima, njihov praktični medicinski značaj leži u mogućnostima čestih recidiva, pojavi komplikacija i nastanka sekvela. Etiologija. Najčešći uzročnici angina su virusi, ali najveći značaj ima bakterijski tonzilofaringitis izazvan Streptococcus pyogenesom, zbog potrebe za antibiotskom terapijom i komplikacija koje mogu nastati ukoliko se ne leči (reumatska groznica, akutni glomerulonefritis).

n n n Od virusnih uzročnika najznačajniji su rinovirusii korona virusi, zatim adenovirusi, herpes simpleks virusi, parainfluenca, influenca virusi, dok ostali virusni uzročnici, kao što su koksaki A virusi, Epštajn Bar (KRV), HIV-l, spadaju u retke uzročnike faringitisa. Među bakterijama najveći značaj ima Streptococcus pyogenes (grupa A beta hemolitičkog streptokoka). Faringitis izazivaju i grupa C i G hemolitičkih streptokoka, različite anaerobne bakterije. .

Epidemiologija. n Najčešće obolevanje od faringitisa je u toku hladnijih meseci, ali ima i izuzetaka, kao što su adenovirusne i koksaki virusne infekcije koje se javljaju leti. n Put prenošenja je najčešće kapljični (npr. S. pyogenes), ali i kontaktni (EBV), kao i preko kontaminirane hrane (Streptokok grupe C i G, n jersinija).

n n n Patogeneza. Normalna flora guše ima veliki značaj u održavanju lokalne i opšte imunske homeostaze. Infekcija patogenim bakterijama kao što je S. pyogenes dovodi do oštećenja epitela, izazvanog različitim ekstracelularnim produktima kao što su eritrogeni toksin, streptolizin, hemolizin i dr. Nastaje inflamacija čiji su znaci crvenilo, otok, i eksudacija. Virusi vrše invaziju faringealne sluznice, dovodeći do citopatogenog efekta na ćelijama epitela.

Klinička slika u velikoj meri zavisi od uzročnika bolesti. n Kod virusnih infekcija bolest najčešće protiče kao prehlada: javljaju se grebanje, laki bolovi u guši, kijavica, kašalj, obično nema povišene temperature i drugih znakova sistemske infekcije. n Ozbiljniju kliničku sliku, praćenu povišenom T i drugim kliničkim manifestacijama, srećemo kod nekih virusnih uzročnika kao što su n adenovirusna ili EBV infekcija.

Lokalni nalaz u guši je najčešće nekarakterističan: n postoje hiperemija i edem sluznice (tonsillopharyngitis acuta, angina catarrlialis). n

n n n Anaerobni faringitis (Vinsentovu anginu) karakteriše prisustvo gnojnog eksudata na tonzilama (obično samo na jednoj), uz karakterističan zadah iz usta. Subjektivne tegobe bolesnika nisu jako izražene i postoji diskrepanca između obilnog lokalnog nalaza i malih subjektivnih smetnji. Difteriju karakteriše prisustvo pseudomebrana, koje su slaninastog izgleda, čvrsto priljubljene uz podlogu, a mogu se širiti i izvan tonzila, na nepce.

Najvažniji dijagnostički zadatak je razdvojiti virusne faringitise od bakterijskih, naročito od faringitisa izazvanog S. pyogenesom. n Kako klinički nalaz i epidemiološki podaci često nisu dovoljni, potrebno je uzeti bris guše. n

n Sindrom hepatosplenomegalije predstavlja uvećanje jetre i slezine, koje prati mnoge infektivne bolesti.

n n n Hepatomegalija može imati veoma različitu patogenezu i može da nastane zbog otoka, bubrenja ćelija jetre, infiltracije jetre ćelijama inflamacije, infiltracije liepatocita mastima ili drugim supstancama koje se normalno ne nalaze u jetri, venske kongestije, retencije žuči itd. Kod bolesnika sa hepatomegalijom treba obratiti pažnju na to da li je u pitanju primarna bolest jetre ili je uvećanje jetre u sklopu neke druge bolesti.

Udruženo uvećanje jetre i slezine je često kod generalizovanih infektivnih oboljenja kao što su: n trbušni i pegavi tifus, povratna groznica, infektivna mononukleoza, leptospiroza, bruceloza, tularemija, ornitoza, malarija, kalaazar, sepsa različite etiologije itd. n

Splenomegalija. Slezina je organ koji učestvuje u imunološkim reakcijama, odstranjivanju oštećenih i nenormalnih ćelija, portalnoj cirkulaciji i hematopoezi. n Uvećanje slezine može nastati zbog povećane funkcije koju ona i normalno obavlja, ili kao posledica infiltracije različitim ćelijama. n

Osnovni mehanizmi povećanja slezine su: n 1. retikuloendotelna ili imunološka hiperplazija (infekcije, hemoliza, imunološki poremećaji); n 2. kongestivno povećanje slezine (bolesti jetre, tromboza vena); n 3. ekstramedularna hematopoeza u slezini (mijeloidna metaplazija); n 4. infiltracija (neoplastička, metabolička); n 5. ciste i hemangiomi; n 6. hematom nastao usled traume n

SINDROM LIMFADENOPATIJE n D e f i n i c i j a. Limfadenopatija predstavlja uvećanje limfnih čvorova. n U organizmu čoveka ima mnoštvo limfnih čvorova (oko 500) i oni normalno nisu veći od 1 cm u prečniku. n U zdravih odraslih osoba jedino se palpiraju ingvinalni limfni čvorovi i obično su veličine od 0, 5 do 2 cm. n

n n n Uvećanje limfnih čvorova je često i može biti prouzrokovano: 1. porastom broja benignih limfocita i makrofaga u toku odgovora na antigenu stimulaciju; 2. infiltracijom inflamatornim ćelijama u infekcijama limfnih čvorova (limfadenitis); 3. proliferacijom malignih limfocita ili makrofaga; 4. infiltracijom limfnih čvorova metastatskim malignim ćelijama; 5. infiltracijom limfnih čvorova makmfazima u kojima su nakupljeni metaboliti, u bolestima praćenim nakupljanjem lipida.

n n Limfadenopatija ukazuje na značajno oboljenje, pre u odraslih nego u dece, zato što deca burnije reaguju limfoidnom hiperplazijom i na male stimuluse. U 80% bolesnika mladih od 30 godina limfadenopatija je benigna, a u bolesnika starijih od 50 godina benigna je samo u 40% bolesnika, Treba obratiti pažnju na raspored uvećanih limfnih čvorova. Lokalni regionalni limfni čvorovi su uvećani kod angine, difterije, tularemije

Generalizovana limfadenopatija se nalazi npr. kod infektivne mononukleoze, rubele, bruceloze, kala-azara, toksoplazmoze i drugih oboljenja. n Moramo precizno opisati lokalizaciju, konzistenciju, pokretljivost, bolnost i promenu kože iznad uvećanog limfnog čvora n

n n Pored dobro uzete anamneze i detaljno obavljenog fizikalnog pregleda, utvrđivanju uzroka limfadenopatije mogu doprineti i laboratorijska ispitivanja: kompletna krvna slika, sedimentacija eritrocita, nivo fibrinogena i C reaktivnog proteina u serumu, antistreptolizinski titar, bakteriološka ispitivanja (bris guše, bris rane, hemokulture), serološke analize (određivanje specifičnih antigena i antitela), kožni testovi (PPD npr. ) itd. Ukoliko se uvećani limfni čvorovi ne smanjuju ni posle mesec dana od njihovog nastanka, a raznim laboratorijskim testovima su isključene infekcije (infektivna mononukleoza, citomegalovirusna infekcija, toksoplazmoza itd. ) uz normalnu rendgenografiju pluća) test, indikovana je biopsija limfnog čvora.

n Sindrom proliva ili dijareje predstavlja pojavu učestalih (dve ili više na dan), neformiranih (kašastih, tečnih ili vodenih) stolica, ponekad sa primesama sluzi i krvi, ponekad praćenih tenezmima, bolovima u trbuhu, povišenom temperaturom, mukom, povraćanjem i smanjenjem volumena tečnosti u cirkulaciji.

n n n Proliv mogu da prouzrokuju brojni mikroorganizmi: bakterije, protozoe, virusi, gljivice, crevni paraziti, ali i toksini i preosetljivost ili nepodnošljivost pojedinih sastojaka hrane. Virusi su najčešći uzrok proliva kod dece i odgovorni su za njihov nastanak u 70% slučajeva. Infektivna dijareja se klasifikuje kao inflamatoma i neinflamatorna. Ove dve vrste dijareje se međusobno razlikuju po kliničkom nalazu i prisustvu ili odsustvu leukocita i laktoferina u stolici

Kod inflamatorne dijareje nalaze se leukociti u stolici i povišen nivo laktoferina. n Za razliku od nje, kod neinflamatorne dijareje nema leukocita u stolici i laktoferin nije povišen. n Inflamatornu infektivnu dijareju najčešće izazivaju: Shigellae, Salmonella enteritidis, n Campylobacter jejuni, E. coli

n n n Prema dužini trajanja, prolivi mogu biti akutni i hronični. Prolivi prouzrokuju gubitak vode, minerala, crevnih sokova i različitih sastojaka hrane. Usled toga mogu nastati akutna ili hronična dehidracija i neuhranjenost različitog stepena. Kod naglih i intenzivnih gubitaka vode može doći do cirkulatornih smetnji, hipovolemičnog šoka, akutne renalne insuficijencije, poremećaja svesti, konvulzija, a ponekad i letalnog ishoda. Zato je neophodno što pre primeniti supstitucionu terapiju.

n n n Akutni proliv. Nastaje kod prethodno zdrave osobe i karakteriše se učestalim, tečnim stolicama, uz brzu dehidrataciju i pogoršanje opšteg stanja. Akutni proliv može biti praćen tenezmima (grčeviti bol u čmaru, sa osećajem prisustva stranog tela u njemu i potrebom za pražnjenjem creva koje se, i pored naprezanja, ne ostvaruje), grčevitim bolovima duž kolona ili u predelu pupka, ubrzanom peristaltikom creva i distenzijom prednjeg trbušnog zida.

n Akutni gastroenteritis se karakteriše jakim povraćanjem i prolivom, sa obilnim vodenastim stolicama, uz grčeve u trbuhu. n Akutni enterokolitis prati proliv sa retkim ili kašastim sluzavim stolicama, uz grčeve u trbuhu. n Akutni kolitis (dizenterični sindrom) prati proliv s oskudnim, kašastim stolicama, uz primese sluzi i krvi, grčeve u trbuhu i tenezme.

Hronični proliv. n Posle 1 do 2 meseca od početka akutne faze bolesti, ukoliko ne prestane, proliv prelazi u subakutni ili hronični oblik bolesti. n Hronični proliv obično ima blaže simptome i često je praćen slabijim apetitom i gubitkom u telesnoj težini. n On se može ispoljavati kao povremena ili stalna pojava. n

Sindrom ikterusa ili žutice se karakteriše ikteričnom (žutom) bojom kože, beonjača i sluznica, koja nastaje zbog taloženja bilirubina. n Povećana koncentracija bilirubina u serumu (hiperbilirubinemija), obično preko 30 mikromol/l, daje ikterus. n

n n Klasifikacija žutica. Povećana koncentracija bilirubina u serumu može nastati zbog povećanog stvaranja bilirubina ili zbog oštećenja funkcije hepatocita i prepreke u izlučivanju bilirubina. U zavisnosti od vrste bilirubina koji dominira poremećajem, postoje konjugovani i nekonjugovani tip hiperbilirubinemije. Prema načinu nastanka, odnosno lokalizaciji promena koje dovode do nastanka žutice, one se dele na: hemolitičke (prehepatičke), hepatičke (hepatocelularne) i posthepatičke (opstruktivne) žutice.

n n n Hemolitički ikterus. Kod bolesnika sa ovim oblikom ikterusa, vek eritrocita je skraćen, a povećani su razgradnja eritrocita i stvaranje bilirubina. Količina stvorenog bilirubina premašuje kapacitet konjugacije u jetri, pa raste količina nekonjugovanog bilirubina u serumu, praćena ikterusom. Nekonjugovani bilirubin može da čini više od 90% ukupnog bilirubina. U urinu nema bilirubina jer nekonjugovani bilirubin ne prolazi bubrežne filtre, dok je urobilinogen povišen. U krvi postoje pokazatelji bolesti krvi: skraćen vek eritrocita, anemija, povišen broj retikulocita. .

n n n 2. Hepatocelularni ikterus. Povećana je koncentracija konjugovanog bilirubina. Koža može biti intenzivno žuta ali su sklere još žuće (konjugovani bilirubin ima afinitet prema vezivu sklera, pa se tu nakuplja u većoj količini). U urinu je prisutan bilirubin koji mu daje tamnu boju, boju piva. Stolica je normalne boje ili je nešto bleđa u odnosu na raniju boju. Ovaj ikterus je najčešće uzrokovan difuznim patološkim procesima u jetri, kao što su hepatitis i ciroza jetre. Zato su često prisutni i drugi simptomi i znaci bolesti jetre kao što su malaksalost, slab apetit, muka. . .

n Opstruktivni ikterus. Procesi koji remete protok žuči ka dvanaestopalačnom crevu daju opstruktivni ikterus, a mogu biti u samoj jetri (intrahepatički) ili van jetre n n (ekstrahepatički). Intrahepatički opstruktivni ikterus prati primarnu bilijarnu cirozu, primarni sklerozirajući holangitis, oštećenje jetre nekim lekovima i dr. Ekstrahepatički opstruktivni ikterus je sindrom izazvan delimičnim ili potpunim prekidom u oticanju žuči izvan jetre. Naziva se još hirurška ili mehanička žutica. Svaka prepreka u protoku žuči na nivou ekstrahepatičkih žučnih vodova izaziva ekstrahepatičku holestazu. Najčešći uzroci su holelitijaza, tumori glave pankreasa, žučnih puteva i Vaterove papile kao i paraziti.
- Slides: 179