NEFROPATIA NADCINIENIOWA EPIDEMIA CZY KAZUISTYKA Tomasz Stompr Klinika





































- Slides: 60

NEFROPATIA NADCIŚNIENIOWA EPIDEMIA CZY KAZUISTYKA? Tomasz Stompór Klinika Nefrologii, Hipertensjologii i Chorób Wewnętrznych UWM Wojewódzki Szpital Specjalistyczny OLSZTYN

Potencjalny konflikt interesów Honoraria za wykłady, opłaty zjazdowe, grupy ekspertów, granty: Apotex, Astellas, Baxter - Gambro, Fresenius, GE Healthcare, Novartis, Polpharma, Servier

SPRAWCA OFIARA

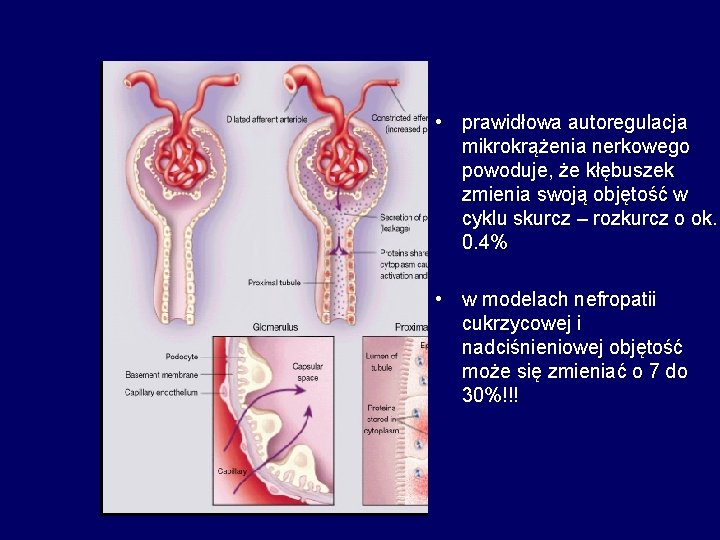
Mechanizmy uszkodzenia nerek w nadciśnieniu • utrata zdolności autoregulacyjnych tętniczki doprowadzającej • „przenoszenie” ciśnienia systemowego na śródkłębuszkowe w przedziale 80 – 160 mm. Hg SBP • uszkodzenie śródbłonka kapilar kłębuszkowych – albuminuria • rytmiczne rozciąganie (stretching) struktur kłębuszkowych

• prawidłowa autoregulacja mikrokrążenia nerkowego powoduje, że kłębuszek zmienia swoją objętość w cyklu skurcz – rozkurcz o ok. 0. 4% • w modelach nefropatii cukrzycowej i nadciśnieniowej objętość może się zmieniać o 7 do 30%!!!

Cykliczny stretching komórek kłębuszka (śródbłonka, mezangialnych, podocytów) prowadzi do: • aktywacji osi RAA • wzrostu syntezy TGFβ i TGFβ R I, II i III, CTGF • wzrostu syntezy VEGF, zwiększającej przepuszczalność kapilar kłębuszkowych i prowadzącej do białkomoczu • aktywacji szeregu kinaz białkowych, w tym m. in. PKC i MAPK • wzrostu ekspresji czynników transkrypcyjnych (z czynnikiem jądrowym κB na czele)

Konsekwencje morfologiczne i czynnościowe • stopienie wypustek stopowatych podocytów • uszkodzenie kapilar kłębuszkowych z zapadaniem się pętli (tuft collapse) • nasilona synteza macierzy mezangialnej z globalnym lub ogniskowym stwardnieniem kłębuszka • zanik naczyń okołocewkowych (ukrwionych „wtórnie” z tętniczki odprowadzającej) • zanik cewek nerkowych i nasilone włóknienie śródmiąższowe

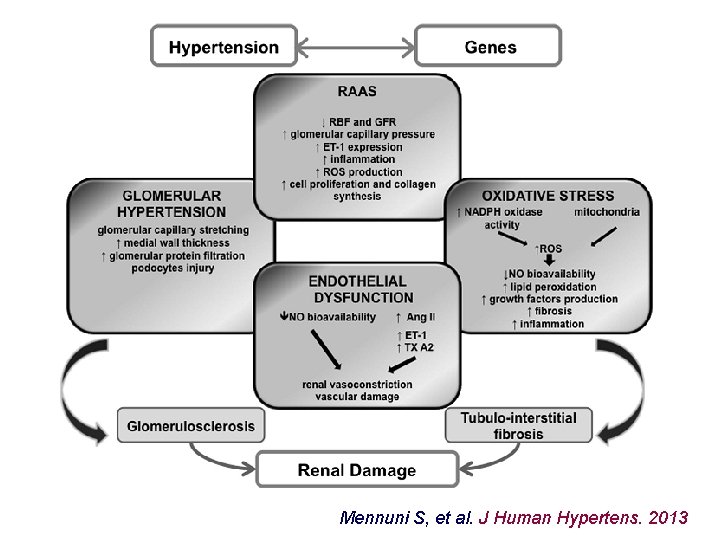
Koncepcja alternatywna (uzupełniająca) • adaptacyjny przerost błony wewnętrznej tętniczek mikrokrążenia nerkowego w odpowiedzi na nadciśnienie („nerkowa reakcja Eisenmengera”…) • postępujące zwężenie światła ze zmniejszeniem przepływu i niedotlenieniem kłębuszków • te same „efektory” uszkodzenia: RAAS, ROS, cytokiny prozapalne i czynniki wzrostu • identyczne konsekwencje morfologiczne

Mennuni S, et al. J Human Hypertens. 2013

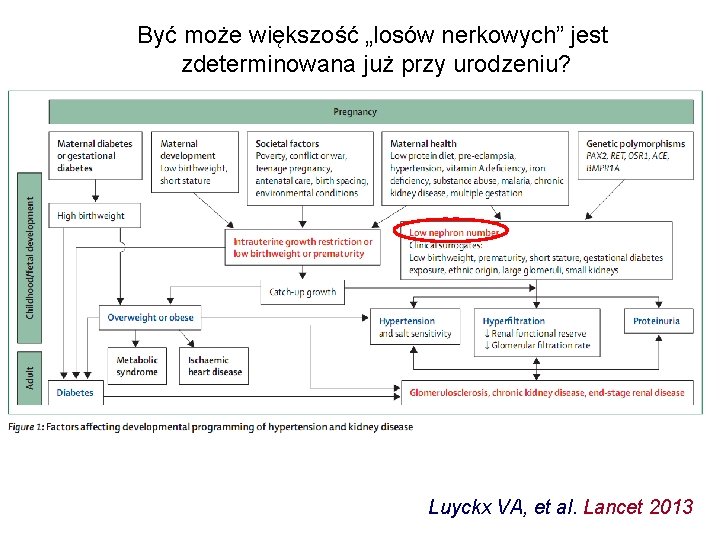
Być może większość „losów nerkowych” jest zdeterminowana już przy urodzeniu? Luyckx VA, et al. Lancet 2013

Dodatkowy czynnik uszkadzający • białkomocz kłębuszkowy jako „efektor” zmian cewkowo śródmiąższowych Według niektórych badaczy: upośledzona resorpcja białka jako konsekwencja defektu funkcji lizosomów cewkowych – primum movens w nefropatii nadciśnieniowej

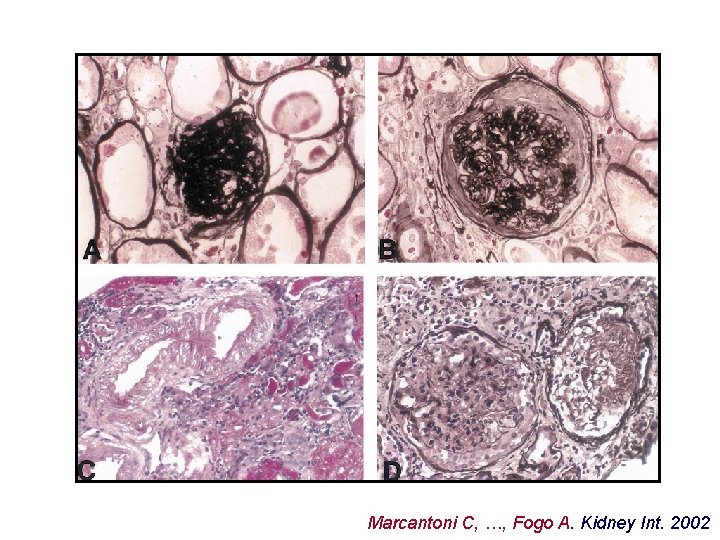
Marcantoni C, …, Fogo A. Kidney Int. 2002

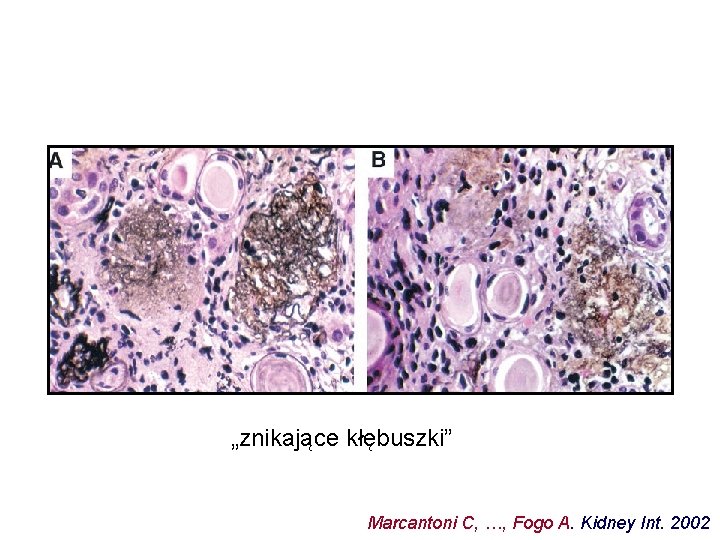
„znikające kłębuszki” Marcantoni C, …, Fogo A. Kidney Int. 2002

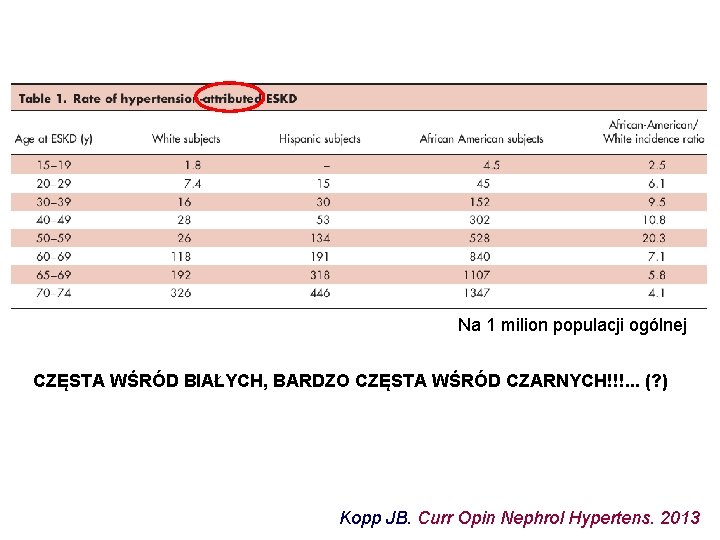
Na 1 milion populacji ogólnej CZĘSTA WŚRÓD BIAŁYCH, BARDZO CZĘSTA WŚRÓD CZARNYCH!!!. . . (? ) Kopp JB. Curr Opin Nephrol Hypertens. 2013

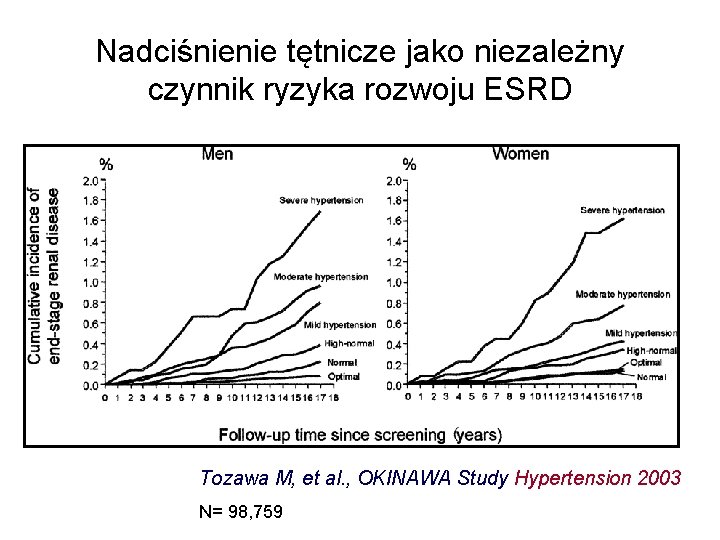
Nadciśnienie tętnicze jako niezależny czynnik ryzyka rozwoju ESRD • Tozawa M, et al. , OKINAWA Study Hypertension 2003 N= 98, 759

Nadciśnienie tętnicze jako niezależny czynnik ryzyka rozwoju ESRD Tozawa M, et al. , OKINAWA Study, Hypertension 2003 N= 98, 759

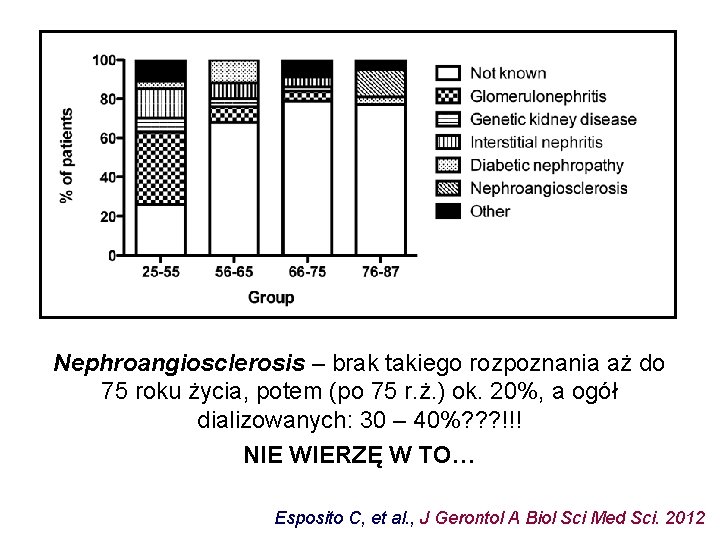
Nephroangiosclerosis – brak takiego rozpoznania aż do 75 roku życia, potem (po 75 r. ż. ) ok. 20%, a ogół dializowanych: 30 – 40%? ? ? !!! NIE WIERZĘ W TO… Esposito C, et al. , J Gerontol A Biol Sci Med Sci. 2012

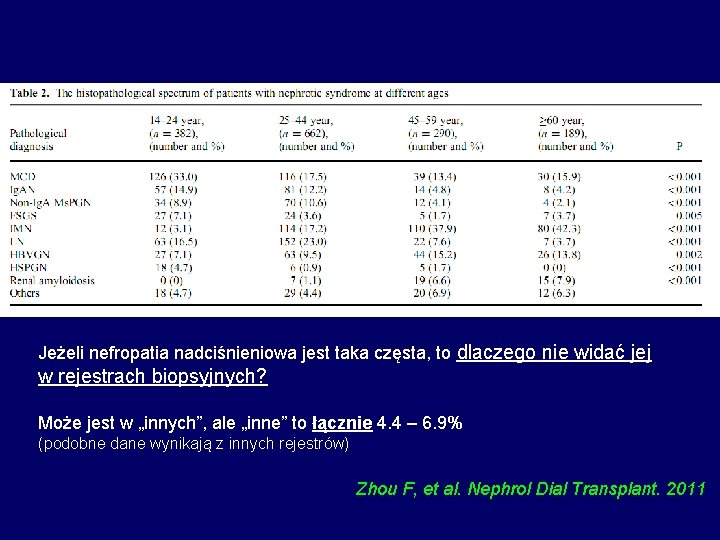
Jeżeli nefropatia nadciśnieniowa jest taka częsta, to dlaczego nie widać jej w rejestrach biopsyjnych? Może jest w „innych”, ale „inne” to łącznie 4. 4 – 6. 9% (podobne dane wynikają z innych rejestrów) Zhou F, et al. Nephrol Dial Transplant. 2011

A co mówią biopsje osób zdrowych…? Rule AD, et al. , Ann Intern Med. 2010

Wróćmy do definicji choroby… • Nefropatia nadciśnieniowa: cechy uszkodzenia nerek (białkomocz, redukcja GFR) u chorych z wieloletnim (źle kontrolowanym) nadciśnieniem tętniczym, u których nie stwierdzono innej choroby nerek

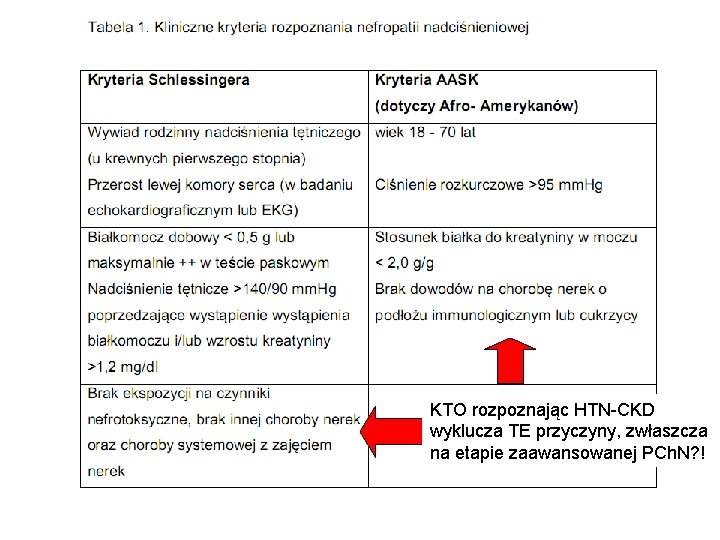
KTO rozpoznając HTN-CKD wyklucza TE przyczyny, zwłaszcza na etapie zaawansowanej PCh. N? !

SPRAWDZAM … • reprezentatywna grupa pacjentów dializowanych w USA • nadciśnienie jako przyczyna ESRD: 37% – 22% pacjentów rasy kaukaskiej – 44% AA • zastosowano retrospektywnie kryteria Schlessingera lub AASK celem weryfikacji rozpoznania – 1. 5% ogółu pacjentów spełniło kryteria Schlessingera (22% miało takie rozpoznanie) – 13. 5% pacjentów spełniło kryteria AASK (44% miało takie rozpoznanie) • wśród osób mających rozpoznanie nefropatii nadciśnieniowej wnikliwa analiza wykazała, że mieli oni: DN, Pyelo, acute GN, RCC, Ig. AN, HIVAN, MMN i inne) Zariff L, et al. Nephrol Dial Transplant. 2000

The worst scenario… „ 30% pacjentów dializowanych ma schyłkową chorobę nerek z powodu nefropatii nadciśnieniowej” …oznacza to ok. 6000 pacjentów dializowanych z tego powodu… …a w Polsce na nadciśnienie choruje ok. 10, 5 miliona ludzi… … a więc w najgorszym wypadku 0. 06% z nich ma schyłkową chorobę nerek (+ pacjenci po RTx; łącznie maksymalnie ~0. 1%) + bliżej niezidentyfikowana liczba: – wcześniejsze stadia PCh. N wywołane nadciśnieniem – przedwczesne zgony spowodowane nie-nerkowymi powikłaniami nadciśnienia, które nie pozwolą dożyć do niewydolności schyłkowej

Kryteria rozpoznania nefropatii nadciśnieniowej nie mogą być spełnione, ponieważ: ü nie wykonuje się biopsji ze wskazania „podejrzenie nefropatii nadciśnieniowej” ü u większości osób z nadciśnieniem i uszkodzeniem nerek nie można z całą pewnością wykluczyć obecności innej choroby (nie prowadzi się dostatecznie wnikliwej diagnostyki biopsyjnej, obrazowej, laboratoryjnej, serologicznej) ü sekwencja „HTN – spadek GFR” jest w wielu przypadkach trudna do ustalenia

„ 30% pacjentów rozpoczyna leczenie nerkozastępcze z powodu nefropatii nadciśnieniowej” • rozpoznanie „schyłkowej niewydolności nerek spowodowanej nefropatią nadciśnieniową” jest ekwiwalentem braku rozpoznania… • …podobnie, jak co najmniej 30% chorych z cukrzycą i niewydolnością nerek nie ma nefropatii cukrzycowej • 30 – 50% pacjentów trafia do leczenia nerkozastępczego < 4 miesięcy przed rozpoczęciem dializ • w tych „ostatnich” 4 miesiącach nie można już zazwyczaj rozpoznać choroby nerek • w Wielkiej Brytanii, Finlandii, Austrii nadciśnienie tętnicze jest uznawane za przyczynę ok. 5 – 10% przyczyn ESRD

1. 4. 2: Poszukaj przyczyny PCh. N (not graded? ? ? !!!) • przeanalizuj „kontekst kliniczny”, uwzględniając wywiad (także wywiad rodzinny w kierunku chorób nerek), czynniki socjalne i środowiskowe, leki, badanie przedmiotowe, wyniki badań laboratoryjnych, rozpoznanie histopatologiczne

Czynniki genetyczne w nefropatii nadciśnieniowej: GWAS • warianty genu UMOD - uromodulina – specyficzny produkt grubościennego odcinka ramienia wstępującego pętli Henlego • czynnik antylitogenny • główny sprawca tworzenia wałeczków w nefropatii wałeczkowej (MM) • kontrola aktywności ko-transportera sodowo – potasowo – chlorkowego (NKCC) w ramieniu wstępujący pętli Henlego jako uzasadnienie wpływu na regulację ciśnienia – dokładny mechanizm uszkodzenia nerek w związku z wariantami UMOD nieznany

Czynniki genetyczne w nefropatii nadciśnieniowej: GWAS • warianty genu MYH 9 – izoforma A łańcucha ciężkiego typu II miozyny – istotny składnik cytoszkieletu podocytów – odgrywa istotną rolę w utrzymaniu prawidłowej struktury podocytów – wypustek stopowatych – dokładny mechanizm uszkodzenia nerek w związku z wariantami MYH 9 nieznany – promocja uszkodzenia podocytów w nadciśnieniu?

Czynniki genetyczne w nefropatii nadciśnieniowej: GWAS • warianty genu APOL 1 – apolipoproteiny 1 – białko zidentyfikowane w nerce w podocytach, cewkach proksymalnych, śródbłonku naczyń nerkowych – nie przypisano mu konkretnej roli w fizjologii lub patologii nerek – prawdopodobny udział w procesach autofagii komórek, procesu kluczowego z punktu widzenia naprawy uszkodzeń komórki

Czynniki genetyczne w nefropatii nadciśnieniowej: GWAS • korelacje pomiędzy wariantami genów UMOD, MUH 9 i APOL 1 oraz podatnością na uszkodzenie nerek i progresją uszkodzenia u chorych rasy Czarnej; brak lub słabe korelacje u osób innych ras • warianty genu APOL 1 odpowiedzialne za nadciśnienie warunkują także odporność na zakażenie świdrowcami (Trypanosoma)

Warianty APOL 1 odpowiedzialne za nadciśnienie częste u osób rasy Czarnej, jako ewolucyjnie KORZYSTNE z punktu widzenia przeżycia Afrykańczyk w naturalnych warunkach bytowania ma małe szanse na nadciśnienie i nefropatię nadciśnieniową; bardzo dużą – na choroby zakaźne i pasożytnicze

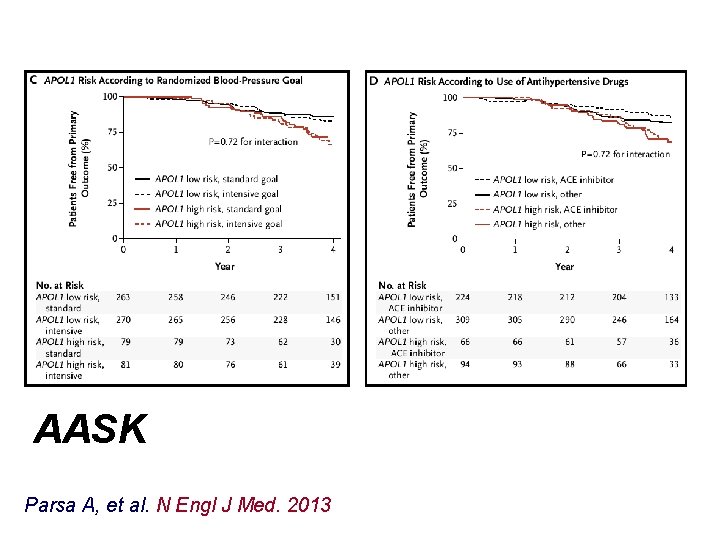
Parsa A, et al. N Engl J Med. 2013 AASK

AASK Parsa A, et al. N Engl J Med. 2013

AASK Parsa A, et al. N Engl J Med. 2013

2. 2: Czynniki sprzyjające progresji • przyczyna PCh. N • stadium (poziom e. GFR i albuminurii) • hiperglikemia • dyslipidemia • palenie papierosów • wiek, płeć, rasa • otyłość • podwyższone ciśnienie tętnicze • choroby serca i naczyń • ekspozycja na substancje nefrotoksyczne

3. 1. 1 – 3. 1. 8: Hamowanie progresji PCh. N • indywidualizuj wartości docelowe ciśnienia tętniczego • weź pod uwagę ryzyko hipotonii ortostatycznej • stopniowo zwiększaj terapię hipotensyjną, zwłaszcza u osób starszych, uwzględniając ryzyko zaburzeń elektrolitowych, pogorszenia czynności nerek, hipotonii ortostatycznej i działania uboczne leków w całości not graded

3. 1. 1 – 3. 1. 8: Hamowanie progresji PCh. N • u pacjentów z PCh. N (DN i non-DN) docelowe wartości ciśnienia tętniczego to ≤ 140 i ≤ 90 mm. Hg, o ile AER< 30 mg/d (rekomendacja – 1 B) • u pacjentów z PCh. N (DN i non-DN) docelowe wartości ciśnienia tętniczego to ≤ 130 i ≤ 80 mm. Hg, o ile AER ≥ 30 mg/d (sugestia – 2 D) [sugestia, której nie podzielają zalecenia ESC/ESH 2013] • u pacjentów z DN i UAER 30 – 300 mg/d sugeruje się [2 D] stosowanie ACEi lub ARB • u pacjentów z PCh. N (DN i non-DN) i UAER >300 mg/d rekomenduje się [1 B] zastosowanie ACEi lub ARB

3. 1. 1 – 3. 1. 8: Hamowanie progresji PCh. N • nie ma leczenia pierwszego wyboru (innego, niż w nadciśnieniu w ogóle, spośród 5 grup leków hipotensyjnych), o ile UAER w DN nie przekracza 30 mg/d i w non-DN – 300 mg/d • CIEKAWOSTKA: KDIGO nie ustosunkowuje się do wartości e. GFR, przy której należy wyłączyć lub przy której nie należy włączać ACEi lub ARB

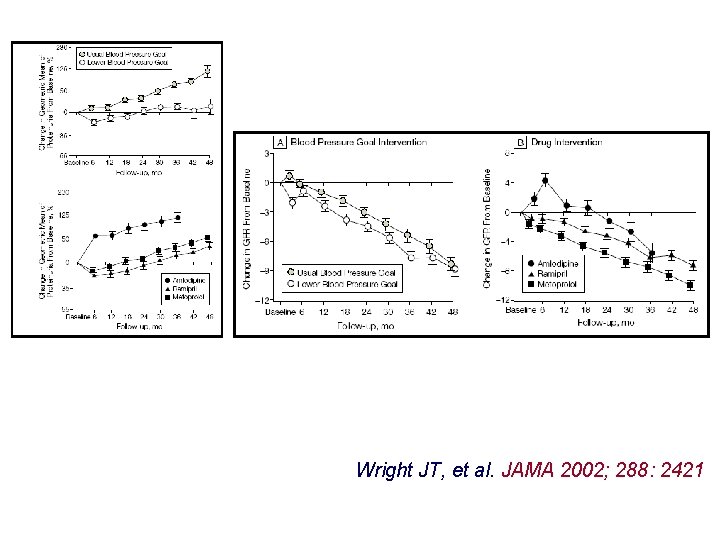
Leczenie nefropatii nadciśnieniowej AASK JEDNO JEDYNE BADANIE, w którym badano wpływ terapii hipotensyjnej na progresję nefropatii nadciśnieniowej

AASK: mocna strona! • badanie „główne” poprzedzono „pilotażowym” badaniem biopsyjnym, w trakcie którego u kilkunastu chorych spełniających kryteria kliniczne w ponad 90% potwierdzono obecność nefropatii nadciśnieniowej wg kryteriów histopatologicznych

Wright JT, et al. JAMA 2002; 288: 2421

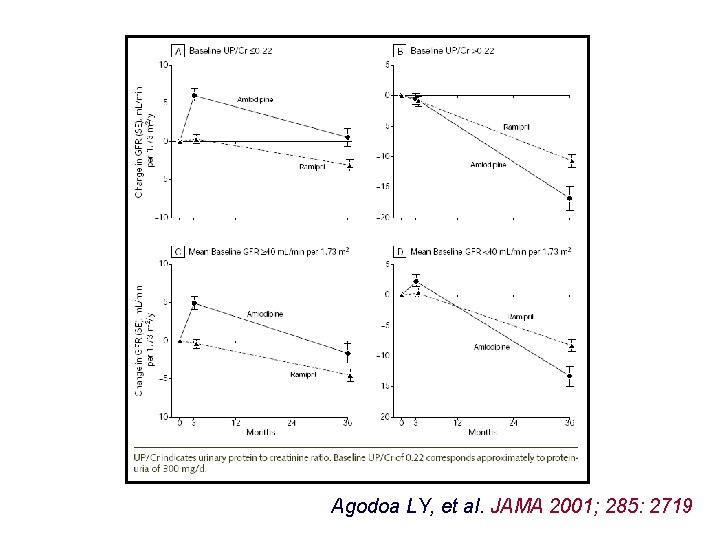
Agodoa LY, et al. JAMA 2001; 285: 2719

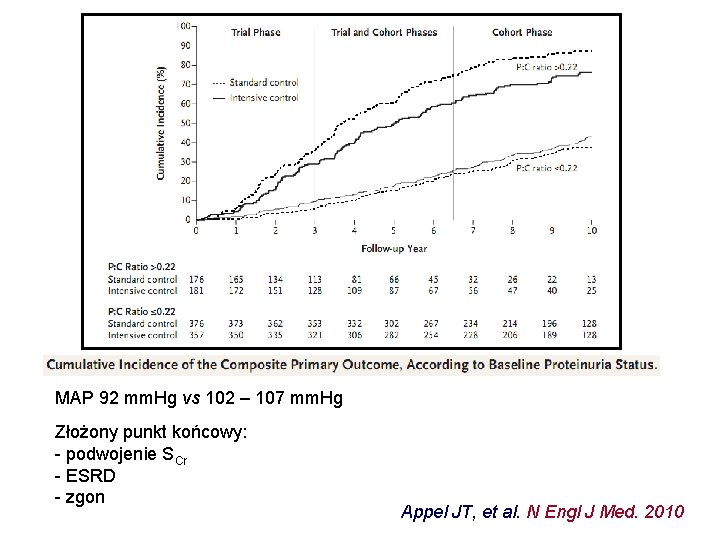
MAP 92 mm. Hg vs 102 – 107 mm. Hg Złożony punkt końcowy: - podwojenie SCr - ESRD - zgon Appel JT, et al. N Engl J Med. 2010

AASK • interwencja terapeutyczna miała charakter prewencji WTÓRNEJ zdarzeń „nerkowych” • badania dotyczące prewencji pierwotnej zdarzeń nerkowych w nadciśnieniu NIE ISTNIEJĄ (i najprawdopodobniej nie są możliwe do przeprowadzenia z uwagi na zbyt małą oczekiwaną częstość zdarzeń)

Co wiemy? • dziesiątki badań, w których analizowano wpływ leczenia hipotensyjnego na wystąpienie „nerkowych” punktów końcowych u pacjentów z: – nadciśnieniem i PCh. N (bez zdefiniowania choroby) – nadciśnieniem i cukrzycą – nadciśnieniem i chorobami układu sercowo – naczyniowego • stosunkowo rzadko badania z predefiniowanymi „nerkowymi” punktami końcowymi • stosunkowo często punkt końcowy definiowano jako albuminuria de novo lub przyrost albuminurii

Czy leczenie hipotensyjne • zmniejsza progresję choroby nerek • redukuje śmiertelność – wśród chorych z nefropatią nadciśnieniową – badanie AASK – wśród chorych z PCh. N?

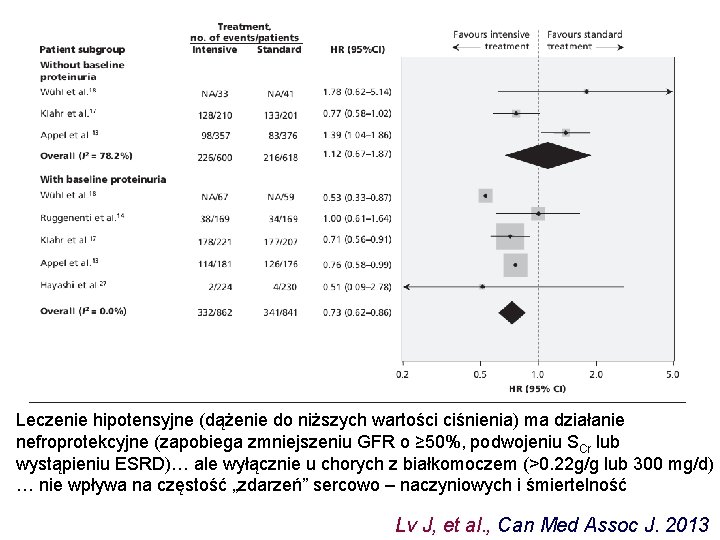
Leczenie hipotensyjne (dążenie do niższych wartości ciśnienia) ma działanie nefroprotekcyjne (zapobiega zmniejszeniu GFR o ≥ 50%, podwojeniu SCr lub wystąpieniu ESRD)… ale wyłącznie u chorych z białkomoczem (>0. 22 g/g lub 300 mg/d) … nie wpływa na częstość „zdarzeń” sercowo – naczyniowych i śmiertelność Lv J, et al. , Can Med Assoc J. 2013

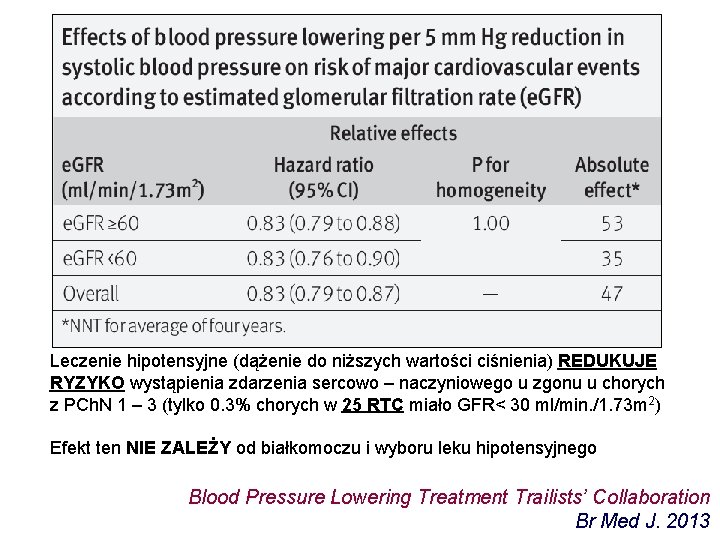
Leczenie hipotensyjne (dążenie do niższych wartości ciśnienia) REDUKUJE RYZYKO wystąpienia zdarzenia sercowo – naczyniowego u zgonu u chorych z PCh. N 1 – 3 (tylko 0. 3% chorych w 25 RTC miało GFR< 30 ml/min. /1. 73 m 2) Efekt ten NIE ZALEŻY od białkomoczu i wyboru leku hipotensyjnego Blood Pressure Lowering Treatment Trailists’ Collaboration Br Med J. 2013

Wybór leku hipotensyjnego • u pacjentów z PCh. N i białkomoczem: ACEi lub ARB • u pacjentów z PCh. N bez białkomoczu: bez znaczenia • u pacjentów z nadciśnieniem celem prewencji pierwotnej PCh. N: bez znaczenia

Wybór drugiego leku hipotensyjnego…

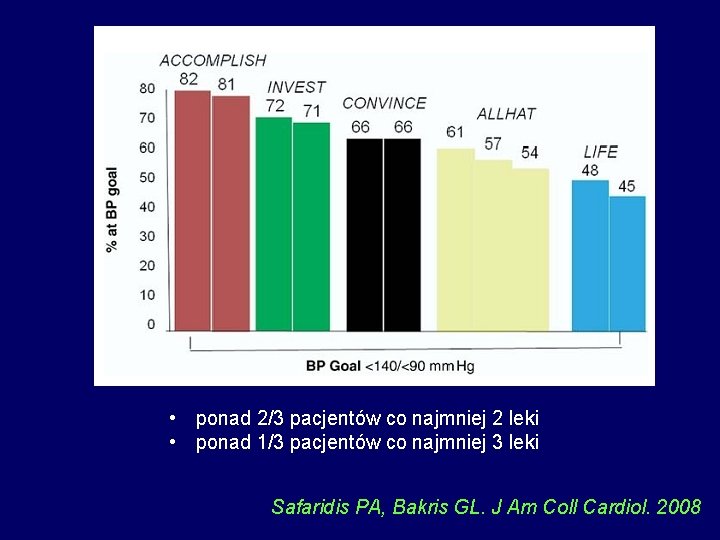
• ponad 2/3 pacjentów co najmniej 2 leki • ponad 1/3 pacjentów co najmniej 3 leki Safaridis PA, Bakris GL. J Am Coll Cardiol. 2008

Safaridis PA, Bakris GL. J Am Coll Cardiol. 2008

Bardzo ważne! • odróżnić wpływ na nerki od wpływu na „twarde” punkty końcowe • właściwie zdefiniować nefroprotekcję: lek, który lepiej redukuje albuminurię nie musi lepiej chronić GFR i lepiej zapobiegać punktom końcowym • HIPOTONIA bardzo skutecznie redukuje albuminurię, ale nie pomaga na nerki i nie przedłuża życia Przykłady: badania ACCOMPLISH i ROADMAP

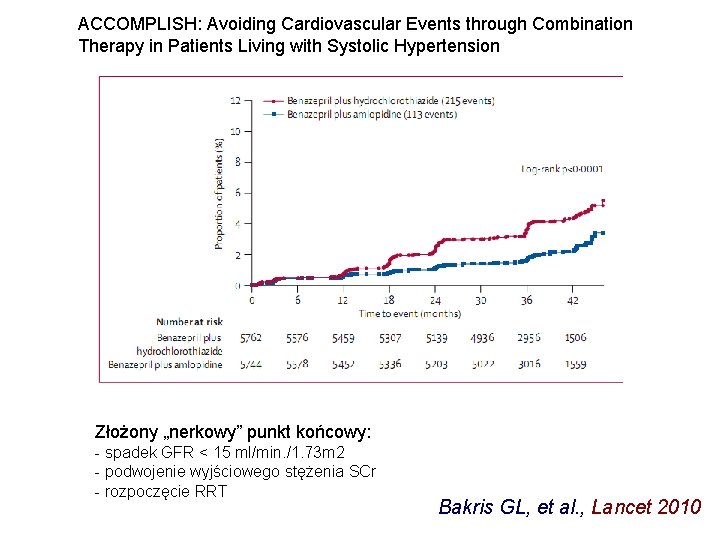
ACCOMPLISH: Avoiding Cardiovascular Events through Combination Therapy in Patients Living with Systolic Hypertension Złożony „nerkowy” punkt końcowy: - spadek GFR < 15 ml/min. /1. 73 m 2 - podwojenie wyjściowego stężenia SCr - rozpoczęcie RRT Bakris GL, et al. , Lancet 2010

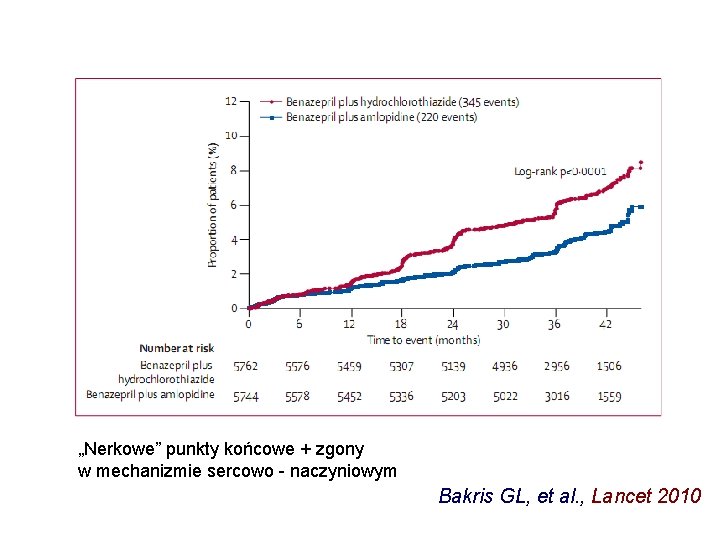
„Nerkowe” punkty końcowe + zgony w mechanizmie sercowo - naczyniowym Bakris GL, et al. , Lancet 2010

Tempo ubytku GFR w okresie obserwacji Cała populacja ACCOMPLISH B/A p B/HCTZ - 0. 88 ± 15. 6 - 4. 22 ± 16. 3 Populacja CKD ACCOMPLISH B/A 0. 01 p B/HCTZ 1. 6 ± 12. 7 * - 2. 3 ± 10. 6 0. 001 Bakris GL, et al. , Lancet 2010

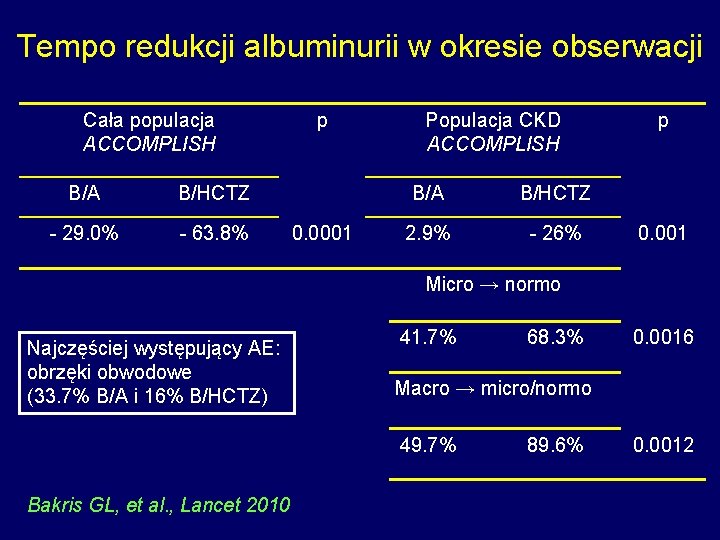
Tempo redukcji albuminurii w okresie obserwacji Cała populacja ACCOMPLISH B/A B/HCTZ - 29. 0% - 63. 8% p 0. 0001 Populacja CKD ACCOMPLISH B/A B/HCTZ 2. 9% - 26% p 0. 001 Micro → normo Najczęściej występujący AE: obrzęki obwodowe (33. 7% B/A i 16% B/HCTZ) 41. 7% 0. 0016 Macro → micro/normo 49. 7% Bakris GL, et al. , Lancet 2010 68. 3% 89. 6% 0. 0012

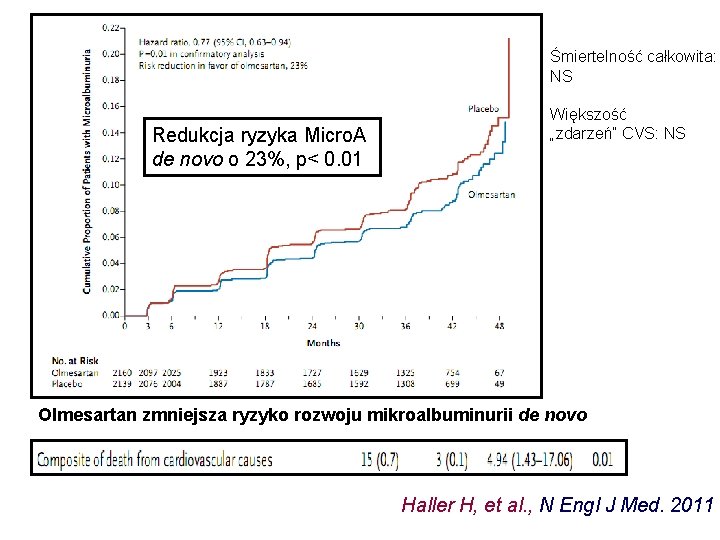
Śmiertelność całkowita: NS Redukcja ryzyka Micro. A de novo o 23%, p< 0. 01 Większość „zdarzeń” CVS: NS Olmesartan zmniejsza ryzyko rozwoju mikroalbuminurii de novo Haller H, et al. , N Engl J Med. 2011

SPRAWCA OFIARA

SPRAWCA* OFIARA** * również w większości postaci nadciśnienia pierwotnego (nie-nerkowego) ** HTN istotny czynnik przyspieszający progresję w nefropatiach o dowolnym podłożu
 Stompr
Stompr Epidemia
Epidemia Epidemia monocykliczna
Epidemia monocykliczna Wielościany foremne siatki
Wielościany foremne siatki Nefropatia błoniasta
Nefropatia błoniasta Stadi nefropatia diabetica
Stadi nefropatia diabetica Nefropatia
Nefropatia Mykofen
Mykofen Nefropatia por iga
Nefropatia por iga Nefroangiosclerosi benigna
Nefroangiosclerosi benigna Rasowa micha
Rasowa micha Nefropatia
Nefropatia Sindrome edemigenica o que é
Sindrome edemigenica o que é Macroangiopatia
Macroangiopatia Clasificacion de wong mitchell
Clasificacion de wong mitchell Ortopedick
Ortopedick Klinika prawa definicja
Klinika prawa definicja Multimed miercurea ciuc
Multimed miercurea ciuc Semmelweis egyetem konzerváló fogászati klinika budapest
Semmelweis egyetem konzerváló fogászati klinika budapest Klinika za infektivne bolesti
Klinika za infektivne bolesti Bcb klinika
Bcb klinika Laringotraheobronhitis
Laringotraheobronhitis Neurologická klinika nitra
Neurologická klinika nitra Breier klinika
Breier klinika Klinika za digestivna hirurgija-skopje
Klinika za digestivna hirurgija-skopje Mia klinika
Mia klinika Semmelweis egyetem szemészeti klinika budapest
Semmelweis egyetem szemészeti klinika budapest Klinikaxp
Klinikaxp Klinika za zarazne bolesti veterinarski fakultet
Klinika za zarazne bolesti veterinarski fakultet Dominika szalewska
Dominika szalewska Lowestoft polska klinika
Lowestoft polska klinika Grlich
Grlich Fri-intern
Fri-intern Bursa ileopectinea
Bursa ileopectinea Neurológiai klinika szeged
Neurológiai klinika szeged Ppv
Ppv Klinika za psihijatriju beograd
Klinika za psihijatriju beograd Klinika za rehabilitaciju dr miroslav zotović
Klinika za rehabilitaciju dr miroslav zotović Liepājas veterinārā klīnika
Liepājas veterinārā klīnika Klinika patologii noworodka zabrze
Klinika patologii noworodka zabrze Uroloska klinika kcs
Uroloska klinika kcs Szeged klinika mri vizsgálat
Szeged klinika mri vizsgálat Filip vtori skopje
Filip vtori skopje Tomasz libera
Tomasz libera Tomasz bucior
Tomasz bucior Tomasz brzeski
Tomasz brzeski Tomasz janowiak
Tomasz janowiak Tomasz klimczuk
Tomasz klimczuk Tomasz dołęgowski sgh
Tomasz dołęgowski sgh Predica definition
Predica definition Tomasz a
Tomasz a Tomasz
Tomasz Opcje finansowe
Opcje finansowe The elephant by slawomir mrozek symbols
The elephant by slawomir mrozek symbols Tomasz eisenbardt
Tomasz eisenbardt Tomasz klusek sggw
Tomasz klusek sggw Tomasz czarski
Tomasz czarski Tomasz kaczmarek dr max
Tomasz kaczmarek dr max Jak wygrać w sapera
Jak wygrać w sapera Prof tomasz targowski geriatra
Prof tomasz targowski geriatra Tomasz andel
Tomasz andel