rganos del Sistema Endcrino PATOLOGA ENDCRINA I Anatoma



















































































































- Slides: 158

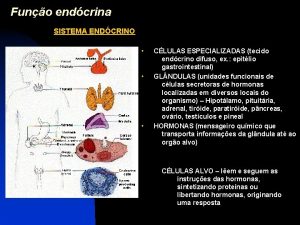
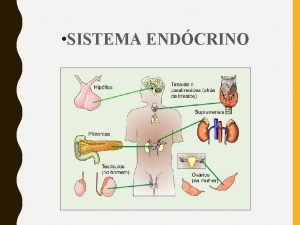
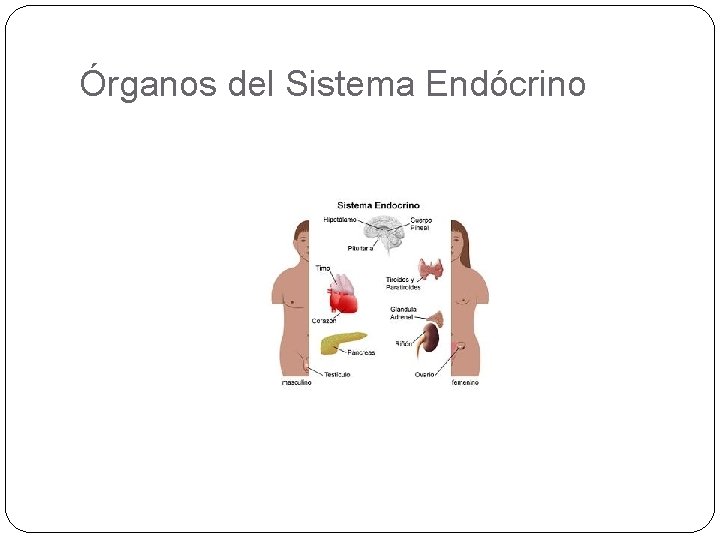
Órganos del Sistema Endócrino

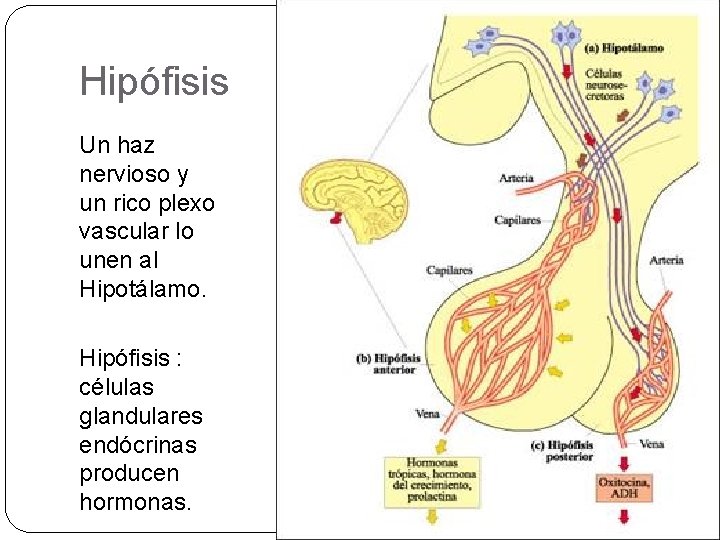
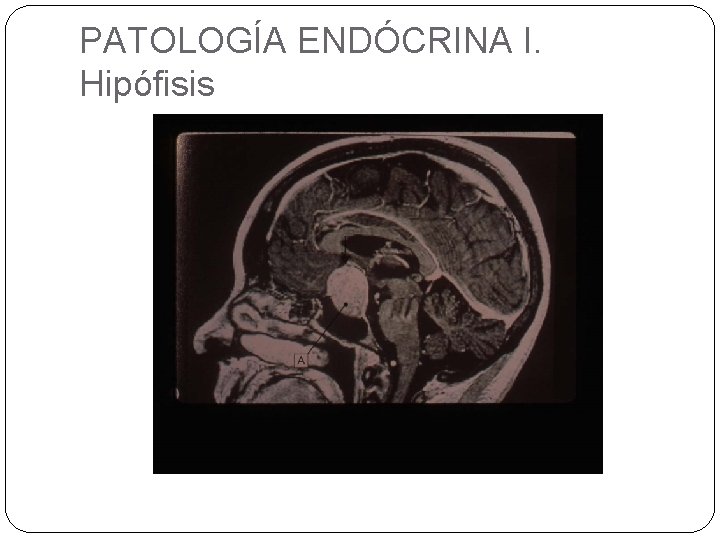
PATOLOGÍA ENDÓCRINA I Anatomía y Fisiología de la Hipófisis : Glándula pequeña (350 -900 mgms), sobre silla turca base del cráneo. Lóbulo anterior : adenohipófisis. 75% y Lóbulo posterior (neurohipófisis) , 25% ) y lóbulo vestigial intermedio. Íntimamente relacionada con el hipotálamo: conectada por un “haz” de axones del hipotálamo y un rico plexo venoso ( rica circulación portal)

Hipófisis Un haz nervioso y un rico plexo vascular lo unen al Hipotálamo. Hipófisis : células glandulares endócrinas producen hormonas.

PATOLOGÍA ENDÓCRINA I. Hipófisis

PATOLOGÍA ENDÓCRINA I. Hipófisis �El binomio Hipófisis-Hipotálamo regulan la mayor parte de las células endócrinas. �Las enfermedades de la hipófisis se dividen en � 1) Neurohipófisis (Posterior) y … � 2) Adenohipófisis (anterior).

PATOLOGÍA ENDÓCRINA I. Hipófisis �La mayoría de los factores hipotalámicos son estimuladores y promueven liberación de hormonas hipofisiarias. �Otros como la Somastatina y la Dopamina son inhibidores. �Raramente los síntomas hipofisiarios son producidos por factores estimuladores o inhibidores hipotalámicos.


PATOLOGÍA ENDÓCRINA I. Hipófisis



Adenohipósifis o hipófisis anterior 80% de la glándula. Tiene sistema vascular portal transporta hormonas liberadoras de hipotálamo a hipófisis. Libera hormonas estimulantes Histología: citoplasma eosinofílico (acidófilas), basofilo, pobremente teñidas (basofilas)

PATOLOGÍA ENDÓCRINA I. Hipófisis �Hipófisis anterior : células epiteliales derivadas embriológicamente de la cavidad oral en desarrollo. �Células hipofisiarias anteriores : a. eosinófilas, b. basófilas o c. cromófobas : característica que depende de presencia citoplásmica de varias hormonas tróficas , la liberación de las cuales depende de factores producidos en el hipotálamo.


PATOLOGÍA ENDÓCRINA I. Hipófisis

Adenohipófisis o hipófisis anterior Hormonas 1. Hormona del crecimiento o somatotrofina (GH). su efecto más importante es quizás que promueve el crecimiento de todos los tejidos y los huesos en conjunto con las somatomedinas. Por lo que un déficit de esta hormona causa enanismo y un aumento (ocasionado por un tumor acidófilo) ocasiona gigantismo en niños, y acromegalia en adultos, (consecuencia del previo cierre de los discos epifisiarios). 2. Prolactina (PRL) u hormona luteotrópica. 3. Hormona estimulante del tiroides (TSH) o tirotropina. 4. Hormona estimulante de la corteza suprarrenal (ACTH) o corticotropina. Hormonas Gonadotróficas :

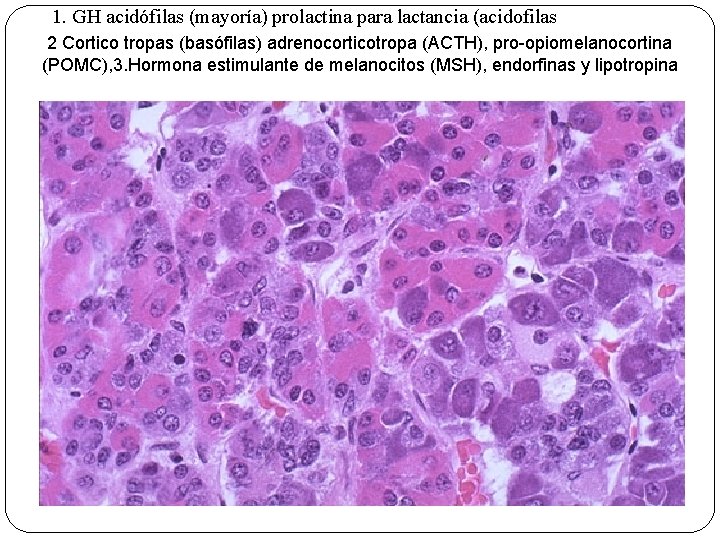
1. GH acidófilas (mayoría) prolactina para lactancia (acidofilas 2 Cortico tropas (basófilas) adrenocorticotropa (ACTH), pro-opiomelanocortina (POMC), 3. Hormona estimulante de melanocitos (MSH), endorfinas y lipotropina

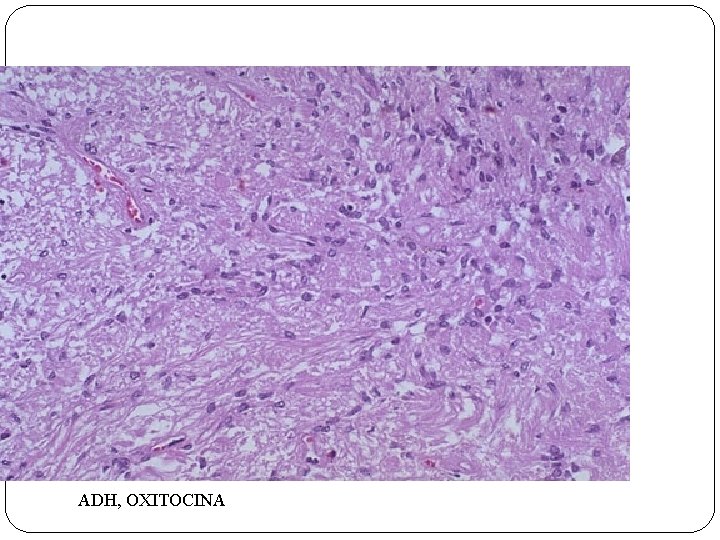
PATOLOGÍA ENDÓCRINA I Hipófisis posterior : NEUROHIPÓFISIS Células modificadas de la glía (pituicitos) Produce: 1. hormona antidiurética o vasopresina regula la presión osmótica plasmática (ADH) 2. oxitocina (estimula contracción uterina y conducto galactóforo de gl. Mamaria. )

ADH, OXITOCINA

PATOLOGÍA ENDÓCRINA I NEUROHIPÓFISIS Células modificadas de la glía (pituicitos) Produce: 1. hormona antidiurética o vasopresina regula la presión osmótica plasmática (ADH) 2. 2. oxitocina (estimula contracción uterina y conducto galactóforo de gl. Mamaria. )

PATOLOGÍA ENDÓCRINA I. Hipófisis: Cuadros Clínicos � Hiperpituitarismo : �Causa más frecuente: Adenoma Hipofisiario Anterior Otras lesiones hipofisiarias. lesiones extrahipofisiarias

PATOLOGÍA ENDÓCRINA I Definición: HIPERPITUITARISMO AUMENTO DE LA PRODUCCIÓN DE h. ORMONAS TRÓFICAS Causas: Adenoma de hipófisis anterior (principal) otras: Ca de hipófisis anterior, hiperplasia. Ø TRS. PRIMARIOS DEL HIPOTÁLAMO

PATOLOGÍA ENDÓCRINA I. Hipófisis Hiperpituitarismo

Osteoporosis en Hiperpituitarismo

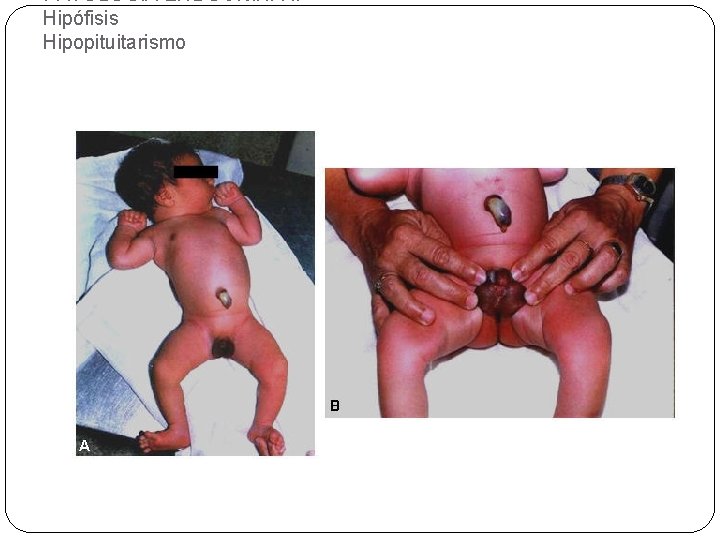
PATOLOGÍA ENDÓCRINA I. Hipófisis Hipopituitarismo : �Causas más frecuentes: �Transtornos isquémicos. �Cirugía �Irradiación �Reacciones inflamatorias � �Adenomas no funcionantes

PATOLOGÍA ENDÓCRINA I. Hipófisis Hipopituitarismo

Hipopituitarismo

PATOLOGÍA ENDÓCRINA I Ø Ø ADENOMAS HIPOFISIARIOS 10% DE LAS NEOPLASIAS INTRACRANEALES (25% hallazgo incidental de autopsia). Ø 30 -50 AÑOS Ø Segregan predominantemente una hormona: PRL, GH, ACTH, FSH/LH, TSH Ø 25% SON NO FUNCIONANTES CAUSANDO HIPOPITUITARISMO POR COMPRESIÓN


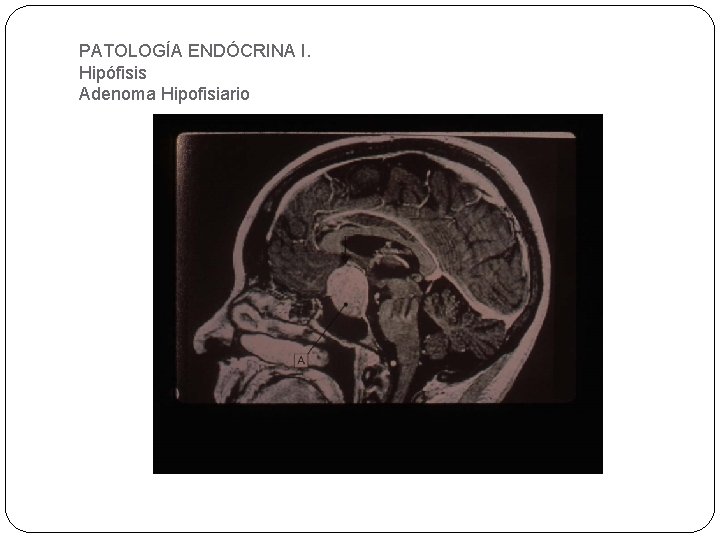
PATOLOGÍA ENDÓCRINA I. Hipófisis Adenoma Hipofisiario.

PATOLOGÍA ENDÓCRINA I. Hipófisis Adenoma Hipofisiario

ADENOMAS HIPOFISIARIOS Ø MICROADENOMAS <1 CM Ø MACROADENOMAS >1 CM Ø PROLACTINA(20 -30%); ACTH(5 -10%); GONADOTROFINA(5 -10%)



Histología de Adenoma hipofisiario: Adenomas Hipofisiarios CÉLULAS POLIGONALES Y RELATIVAMENTE UNIFORMES, DISPUESTAS EN SÁBANAS O CORDONES. EL CITOPLASMA PUEDE SER ACIDÓFILO, BASÓFILO O CROMÓFOBO SUELEN COMPRIMIR EL QUIASMA ÓPTICO Y ESTRUCTURAS ADYACENTES COMO PARES CRANEALES.


PROLACTINOMAS. �Adenoma hipofisiario más frecuente � 30% de los adenomas clínicamente reconocidos. �Prolactina se demuestra por inmunohistoquímica. �Aumento sérico de prolactina.

Clínica de prolactinoma �Amenorrea, galactorrea, pérdida de líbido, infertilidad. �Más fácil dx en mujeres que hombre 20 -40 años pues causa 25% de casos de amenorrea. �En gente mayor la clínica es más sutil. �Farmacos que causa hiperprolactinemia fenotiazidas y haloperidol.


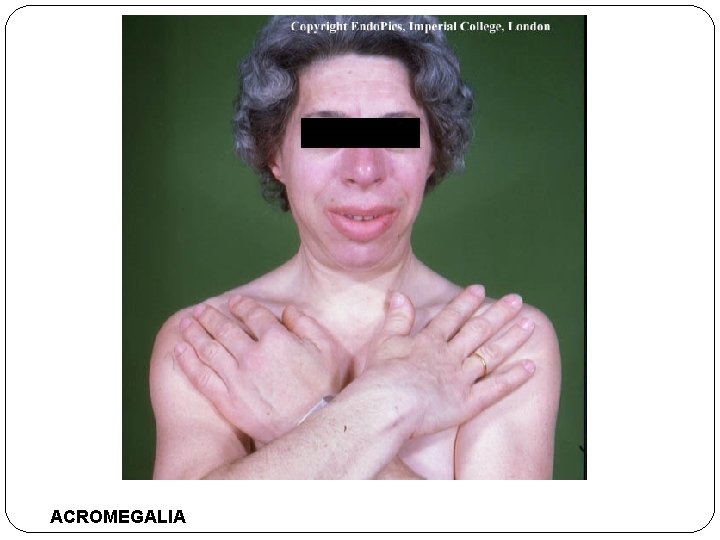
Adenomas de hormona de crecimiento GH. �Segundo más frecuente. �Estimula factor I de crecimiento en hígado �Infancia antes que epífisis cierren = gigantismo (aumento corporal generalizado, aumento de brazos y piernas. �Después de cierre de epífisis acromegalia. Aumento huesos de cara, manos y pies, vísceras (tiroides, corazón, hígado)

GIGANTISMO

ACROMEGALIA


Adenoma de células corticotropas. �> microadenomas. �Exceso de ACTH �Aumenta producción suprarrenal de cortisol= S. de Cushing.


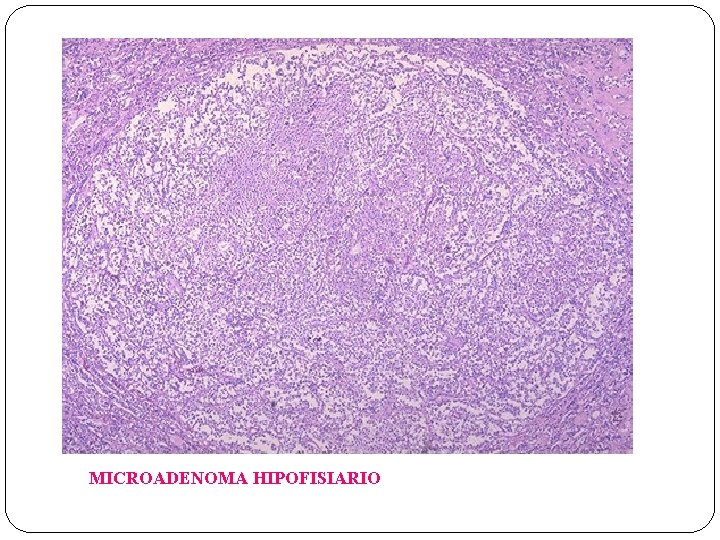
MICROADENOMA HIPOFISIARIO


HIPOPITUITARISMO Definición: DISMINUCIÓN DE LA PRODUCCIÓN DE HORMONAS TRÓFICAS Causa: Ø Ø Ø Tumores primarios de hipófisis. Cirugía o irradiación de hipófisis Lesiones hipotalámicas.

HIPOPITUITARISMO CAUSAS: TUMORES Ø NECROSIS ISQUÉMICA Ø SD. DE LA SILLA TURCA VACIA Ø CIRUGÍA /RADIACIÓN Ø DEFECTO CONGÉNITO Ø TUMORES HIPOTALÁMICOS Ø INFECCIONES Ø

SÍNDROME DE SHEEHAN Ø INFARTO DE LA ADENOHIPÓFISIS Ø ASOCIADO A SHOCK Y HEMORRAGIA DE CAUSA OBSTÉTRICA (post parto) en embarazo crece al doble del tamaño con misma irrigación. Ø DESTRUCCIÓN DEL 90 -95% DE LA GLÁNDULA Ø MANIFESTACIONES: INSUFICIENCIA GONADAL TRS. DE LA LACTANCIA HIPOTIROIDISMO INSUFICIENCIA SUPRARRENAL

SÍNDROME DE LA SILLA TURCA VACÍA Ø PRIMARIO: LCR HERNIA DE LA ARACNOIDES Y Ø SECUNDARIO: GLÁNDULA: DESTRUCCIÓN DE LA LESIÓN ISQUÉMICA INFARTO DE UN ADENOMA IRRADIACIÓN EXTIRPACIÓN


Tumores hipotalámicos supraselares. �Inducen hiper o hipofunción de hipófisis. �Producen Diabetes Insípida. �Combinación de ambos. �Gliomas, Craneofaringiomas

Craneofaringioma � 5% tumores intracraneales. �Pico 5 -15 años y 60 años en adelante. �Niño problemas de crecimiento con déficit endocrino. �Adulto alteraciones visuales. � 3 -4 cm pueden ser quísticos, crecimiento lento. �Calcificados adamantinomatoso no calcificado papilar.

CRANEOFARINGIOMA, NIDOS Y CORDONES DE EPITELIO ESCAMOSO, QUISTES.

HIPOFISIS POSTERIOR (NEUROHIPÓFISIS) DIABETES INSÍPIDA: Ø DÉFICIT DE ADH Ø INCAPACIDAD DE CONCENTRAR LA ORINA Ø POLIURIA, HIPERNATREMIA SD. DE SECRECIÓN INAPROPIADA DE ADH: Ø EXCESO DE ADH Ø REABSORCIÓN EXCESIVA DE AGUA, HIPONATREMIA Ø PRINCIPAL CAUSA FOCOS ECTÓPICOS DE ADH (PULMÓN)

GLÁNDULA TIROIDES


ENFERMEDADES DE LA GLÁNDULA TIROIDES 1. 2. 3. HIPOTIROIDISMO HIPERTIROIDISMO AUMENTO FOCAL O DIFUSO DEL TAMAÑO

HIPOTIROIDISMO Definición ESTADO HIPOMETABÓLICO CAUSADO POR UN DÉFICIT DE HORMONAS TIROIDEAS

HIPOTIROIDISMO Causas Ø AGENESIA O ABLACIÓN DE TIROIDES Ø INTERFERENCIA CON LA SÍNTESIS DE HORMONAS TIORIDEAS (DÉFICIT DE YODO, TIROIDITIS DE HASHIMOTO) Ø TRS. SUPRATIROIDEOS (HIPÓFISIS, HIPOTÁLAMO)

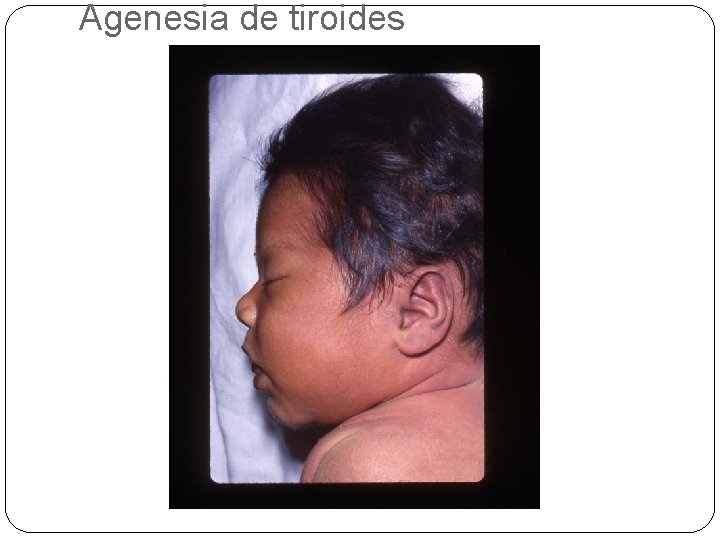
Agenesia de tiroides

Agenesia de tiroides

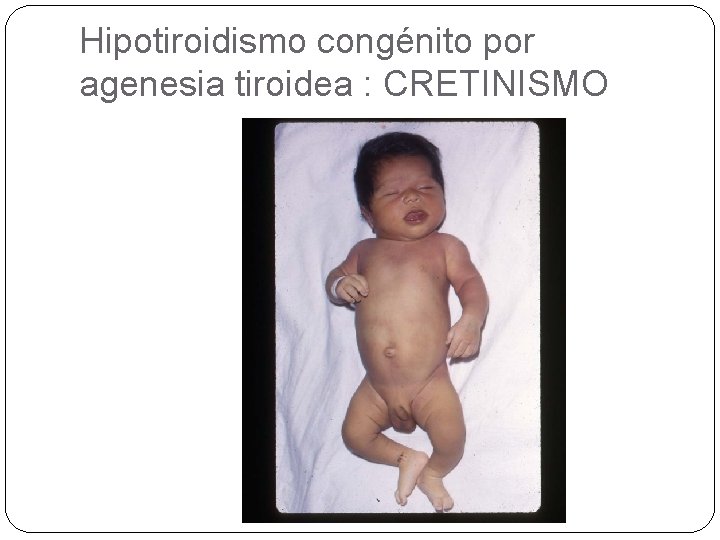
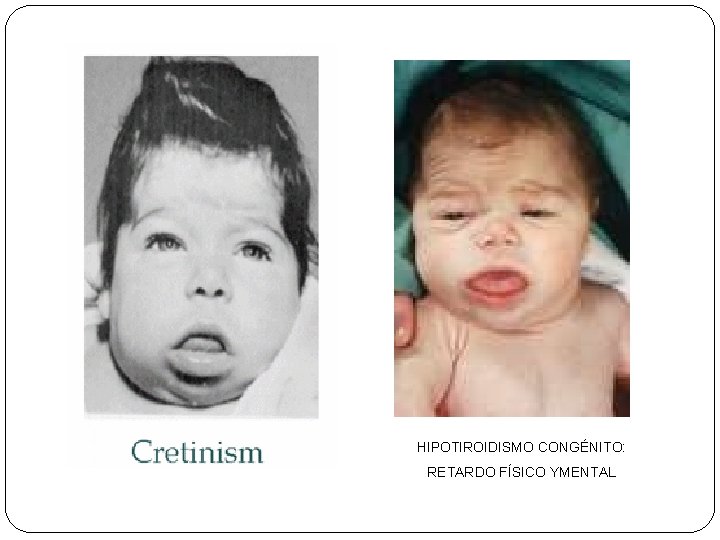
Hipotiroidismo congénito por agenesia tiroidea : CRETINISMO

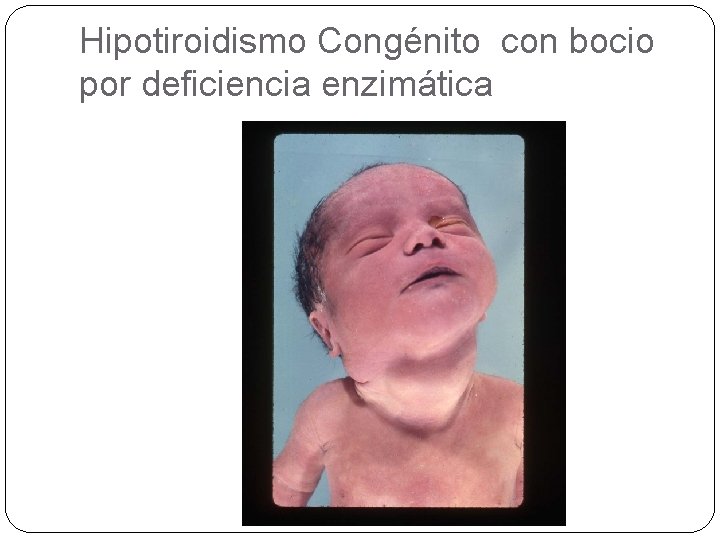
Hipotiroidismo Congénito con bocio por deficiencia enzimática

Enfermedad autosómica recesiva por déficit de enzima en síntesis de T 3 y T 4

HIPOTIROIDISMO CLÍNICA: Ø CRETINISMO (PERINATAL O LACTANCIA): ausencia congénita de tiroxina. Se caracteriza por retraso físico y mental (un enfermo de cretinismo adulto alcanza una edad mental de unos 4 años), estatura corta, escoliosis, abdomen en péndulo, extremidades deformadas, facciones toscas y pelo escaso y áspero DIAGNÓSTICO: Ø T 4 LIBRE Y TSH

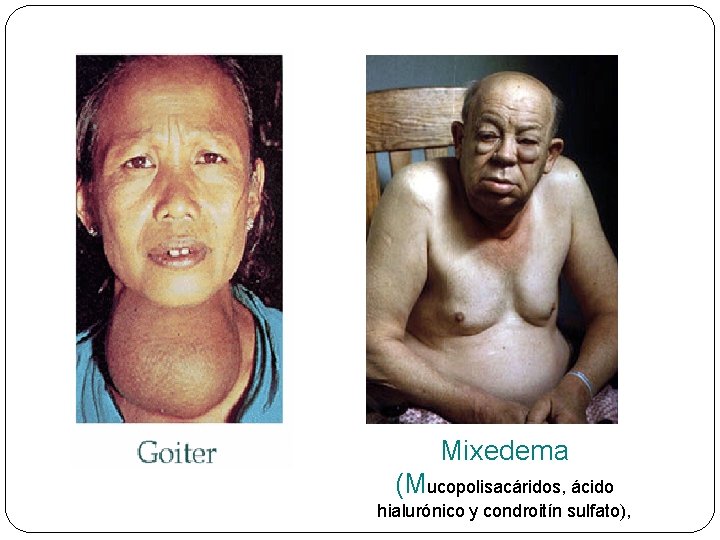
HIPOTIROIDISM O ØMIXEDEMA (NIÑOS MAYORES O ADULTOS): enfermedad deficitaria debida a la producción insuficiente o nula de hormonas por el tiroides. Los pacientes que padecen mixedema sufren cansancio, estupor, somnolencia, intolerancia al frío, falta de agilidad mental, tienden a ganar peso y tienen dolores generalizados DIAGNÓSTICO: ØT 4 LIBRE Y TSH

HIPOTIROIDISMO CONGÉNITO: RETARDO FÍSICO YMENTAL

Mixedema (Mucopolisacáridos, ácido hialurónico y condroitín sulfato),


HIPERTIROIDISMO Definición ESTADO HIPERMETABÓLICO CAUSADO POR UN AUMENTO DE LOS NIVELES DE TRIYODOTIRONINA (T 3) Y DE TIROXINA (T 4) CIRCULANTES

HIPERTIROIDISMO Causas Ø ENF. DE GRAVES- BASEDOW (85%) Ø BOCIO MULTINODULAR HIPERFUNCIONANTE (TÓXICO) Ø ADENOMA HIPERFUNCIONANTE (TÓXICO) Ø TIROIDITIS


HIPERTIROIDISMO DIAGNÓSTICO: Ø TSH SÉRICA Ø T 4 LIBRE Ø CAPTACIÓN DE YODO RADIACTIVO




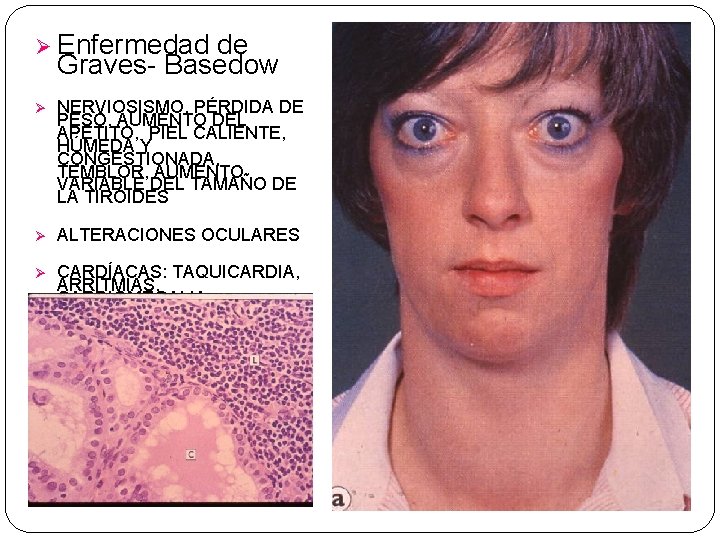
Ø Enfermedad de Graves- Basedow Ø NERVIOSISMO, PÉRDIDA DE PESO, AUMENTO DEL APETITO, PIEL CALIENTE, HÚMEDA Y CONGESTIONADA, TEMBLOR, AUMENTO VARIABLE DEL TAMAÑO DE LA TIROIDES Ø ALTERACIONES OCULARES Ø CARDÍACAS: TAQUICARDIA, ARRITMIAS, CARDIOMEGALIA

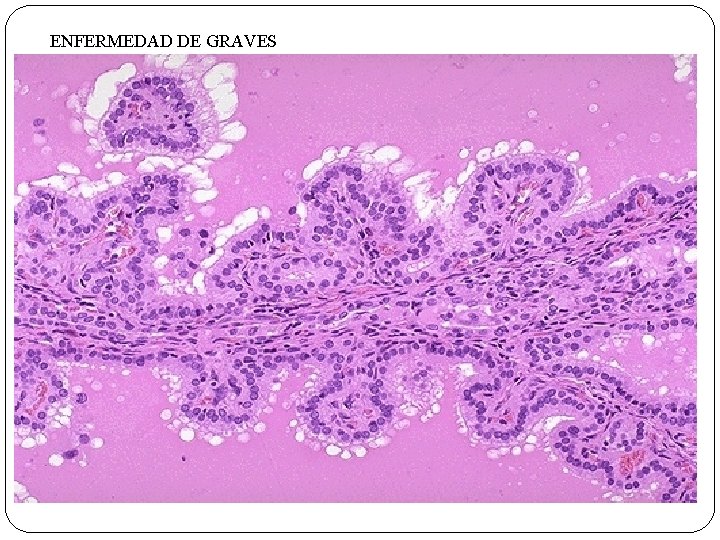
ENFERMEDAD DE GRAVES

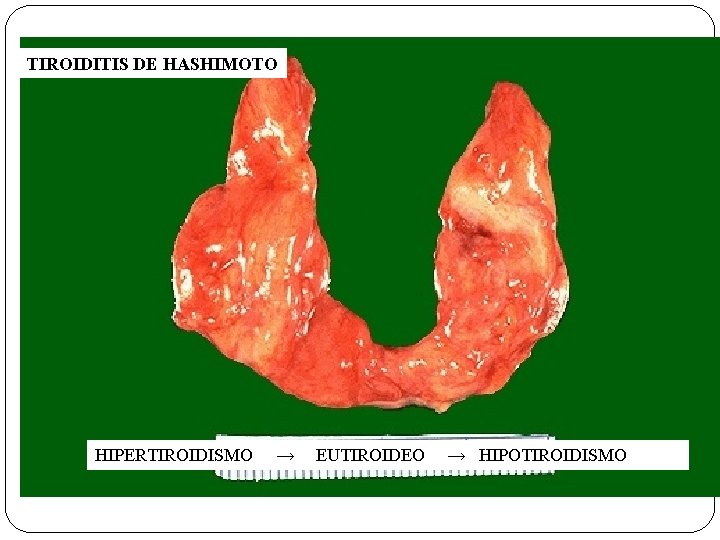
TIROIDITIS DE HASHIMOTO Ø DESTRUCCIÓN AUTOINMUNE DE LA GLÁNDULA Ø VARIANTES: BOCIÓGENA O ATRÓFICA Ø 45 - 65 AÑOS, MUJERES 5: 1 DEFECTO EN LOS LINFOCITOS T SUPRESORES Ø AUTOANTICUERPOS CONTRA TIROGLOBULINA, RECEPTOR DE TSH. . . Ø Ø ASOCIADA LES, SD. SJOGREN, A. R.


TIROIDITIS DE HASHIMOTO HIPERTIROIDISMO → EUTIROIDEO → HIPOTIROIDISMO




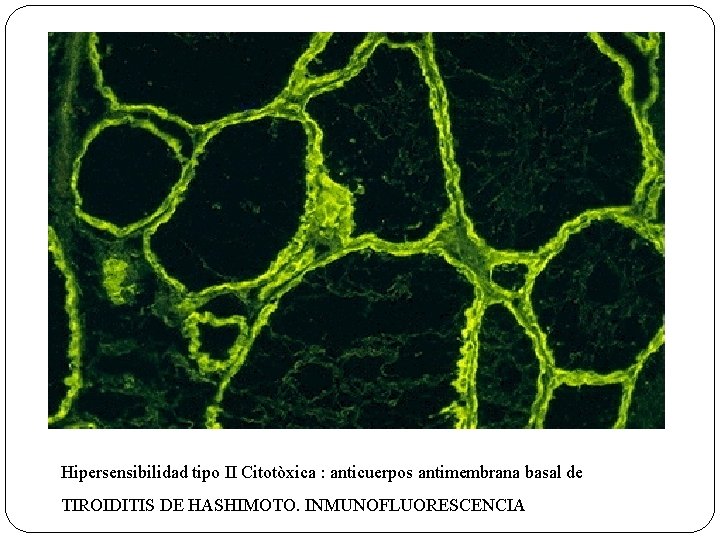
Hipersensibilidad tipo II Citotòxica : anticuerpos antimembrana basal de TIROIDITIS DE HASHIMOTO. INMUNOFLUORESCENCIA

TIROIDITIS GRANULOMATOSA SUBAGUDA DE DE QUERVAIN Ø CURACIÓN ESPONTÁNEA Ø 30 -50 AÑOS, MUJERES 3: 1 Ø INFECCION VIRAL O PROCESO INFLAMATORIO POSTVIRAL


TIROIDITIS LINFOCITARIA SUBAGUDA Ø CAUSA DE HIPERTIROIDISMO CON BOCIO 1 -15% Ø TRS. INFLAMATORIO DE ETIOLOGÍA DESCONOCIDA Ø INFILTRADO LINFOCITARIO INESPECÍFICO Ø AUMENTO DE TAMAÑO INDOLORO Y/O HIPERTIROIDISMO Ø CURACIÓN ESPONTÁNEA O PUEDE IR SEGUIDA DE HIPOTIROIDISMO


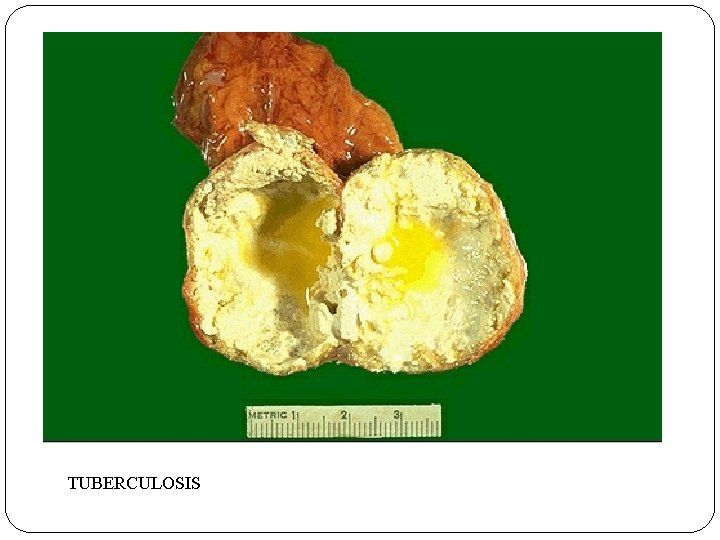
TUBERCULOSIS

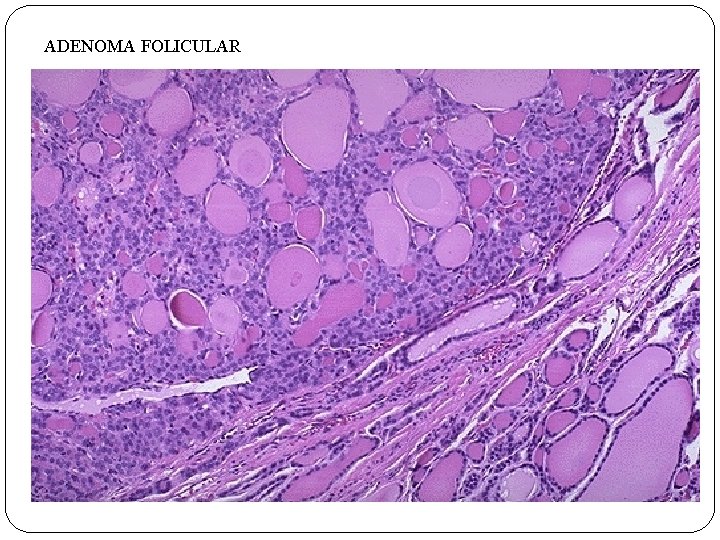
NEOPLASIAS DE LA GLÁNDULA TIROIDES ADENOMAS: Ø Ø MASA SOLITARIAS DERIVADAS DEL EPITELIO FOLICULAR, ENCAPSULADO 3 CMS DIÁMETRO PROMEDIO QUISTE COLOIDE CARCINOMA: Ø Ø Ø ADULTOS, MUJERES RADIACIÓN EN REGIÓN DEL CUELLO PAPILAR(85%), FOLICULAR(10%), MEDULAR(5%), ANAPLÁSICO < 5%


ADENOMA FOLICULAR

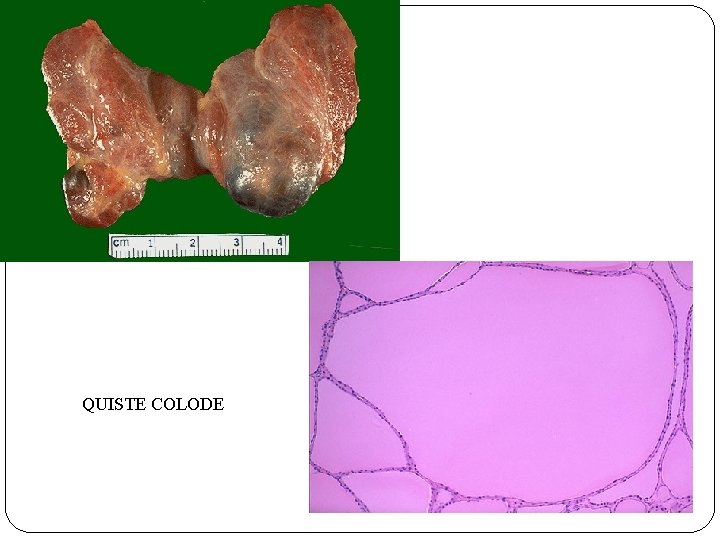
QUISTE COLODE

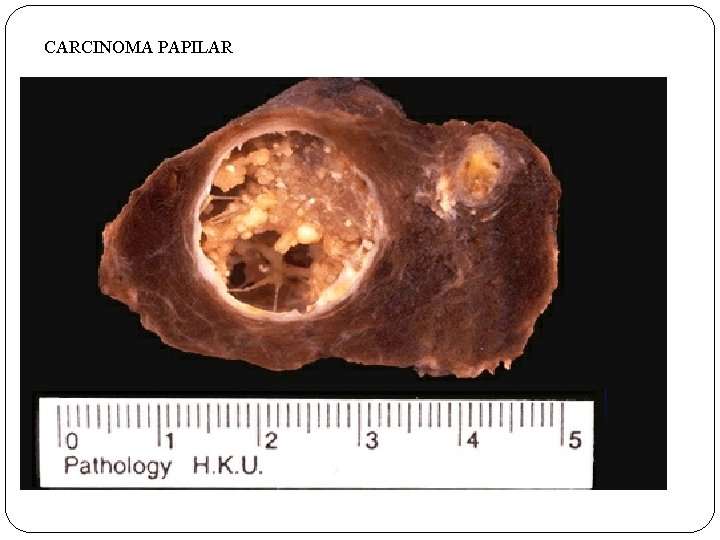
CARCINOMA PAPILAR

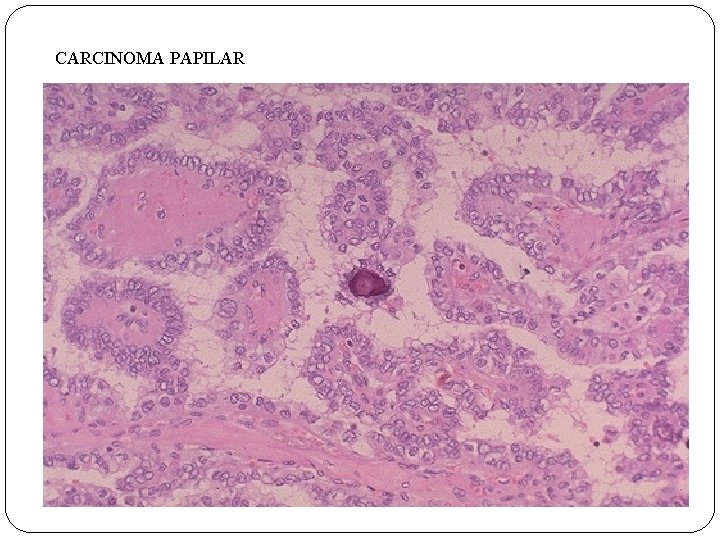
CARCINOMA PAPILAR

GLÁNDULAS PARATIROIDES

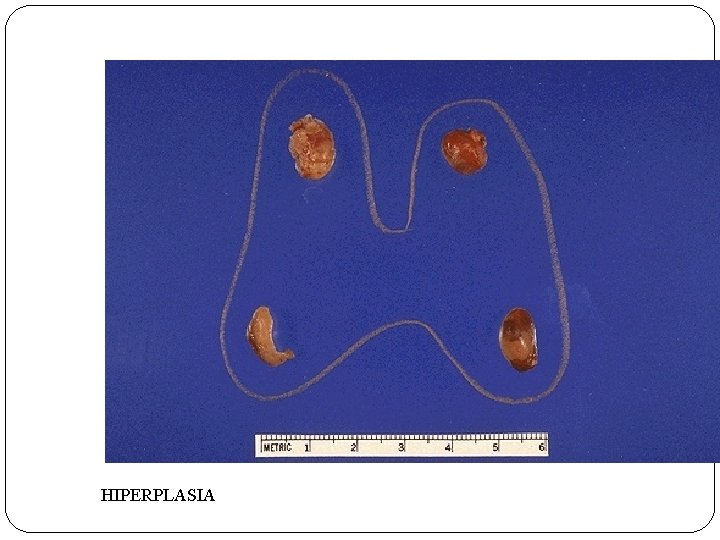
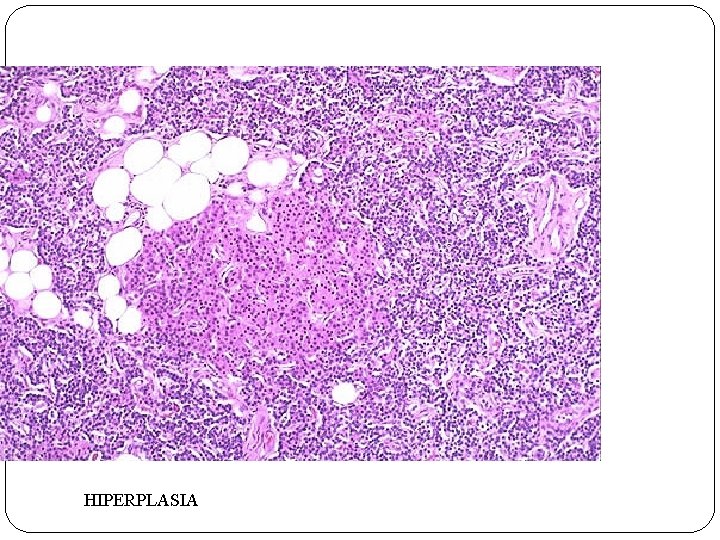
HIPERPLASIA

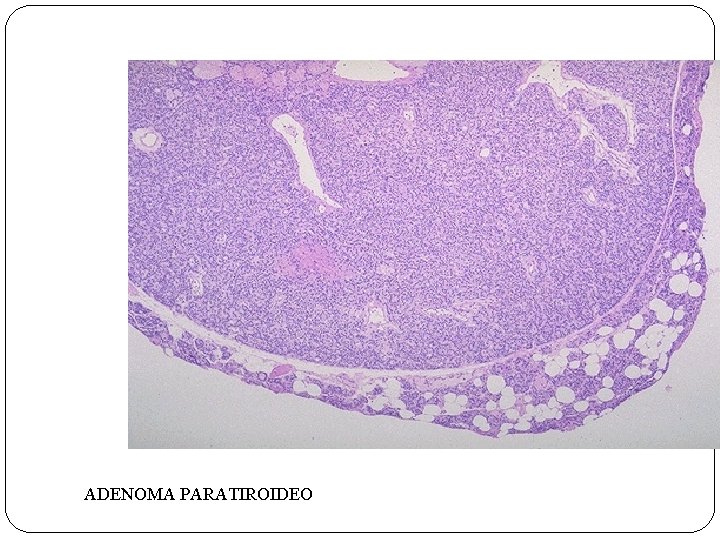
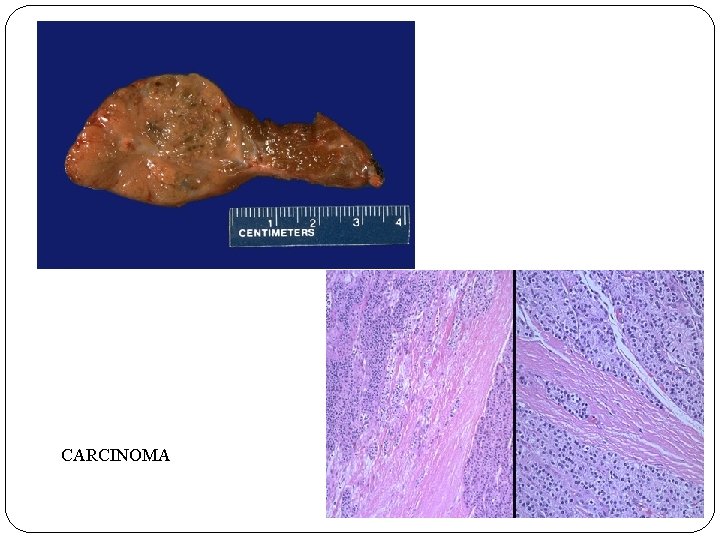
HIPERPARATIROIDISMO PRIMARIO Ø HIPERSECRECIÓN AUTÓNOMA DE PARATOHORMONA (PTH) Ø CAUSAS: ADENOMA PARATIROIDEO, HIPERPLASIA, CARCINOMA Ø CALCIO SÉRICO AUMENTADO Ø CLÍNICA: NEFROLITIASIS, OSTEOPOROSIS, NÁUSEAS, VÓMITOS, CEFALEA, LETARGIA, DEBILIDAD MUSCULAR. . .

HIPERPLASIA

ADENOMA PARATIROIDEO

CARCINOMA

HIPERPARATIROIDISMO SECUNDARIO Ø CAUSAS: INSUFICIENCIA RENAL, DÉFICIT DE VITAMINA D Ø CLÍNICA: NEFROLITIASIS, OSTEOPOROSIS, NÁUSEAS, VÓMITOS, CEFALEA, LETARGIA, DEBILIDAD MUSCULAR. . .

HIPOPARATIROIDISMO Ø TRS. FUNCIONAL CON POCAS ALTERACIONES ANATÓMICAS CARÁCTERÍSTICAS Ø CAUSAS: EXTIRPACIÓN QX. , AUSENCIA CONGÉNITA (SD. DE Di. George), DESTRUCCIÓN AUTOINMUNE Ø CLÍNICA: EXCITABILIDAD NEUROMUSCULAR, TETANIA, CALAMBRES, PSICOSIS, CALCIFICACIÓN DEL CRISTALINO, ALTS. DE LA CONDUCCIÓN CARDÍACA. . .

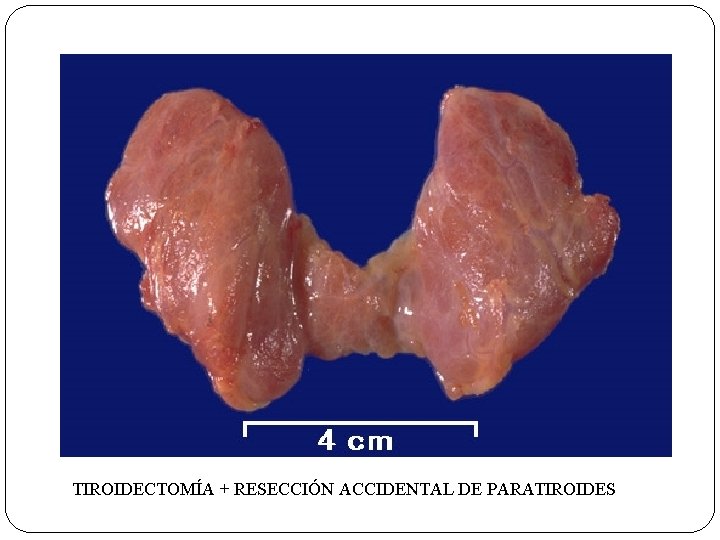
TIROIDECTOMÍA + RESECCIÓN ACCIDENTAL DE PARATIROIDES

GLÁNDULA SUPRARRENAL



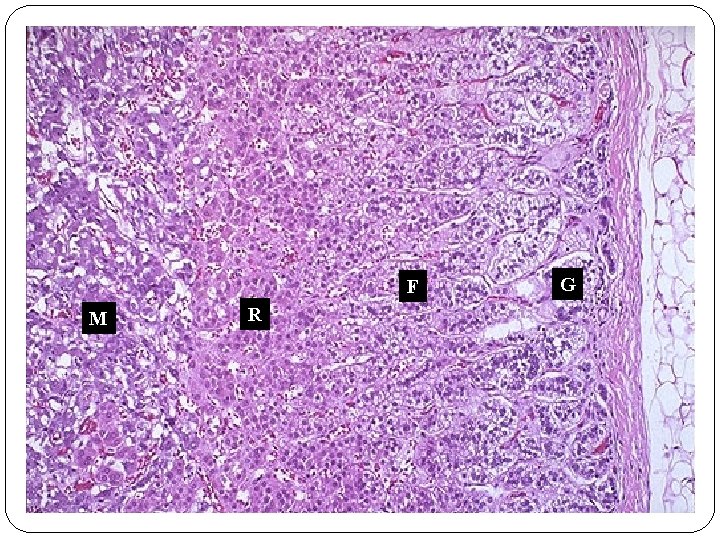
F M R G

HIPERADRENALISMO 1. SÍNDROME DE CUSHING 2. HIPERALDOSTERONISMO 3. SÍNDROMES ADRENOGENITALES

HIPERADRENALISMO SÍNDROME DE CUSHING EXCESO DE CORTISOL CAUSAS: Ø ADMINISTRACIÓN EXÓGENA DE GLUCOCORTICOIDES Ø HIPERSECRECIÓN HIPOFISIARIA DE ACTH (ENFERMEDAD DE CUSHING) Ø PRODUCCIÓN ECTÓPICA DE ACTH Ø HIPERSECRECIÓN AUTÓNOMA DE CORTISOL (SPR)








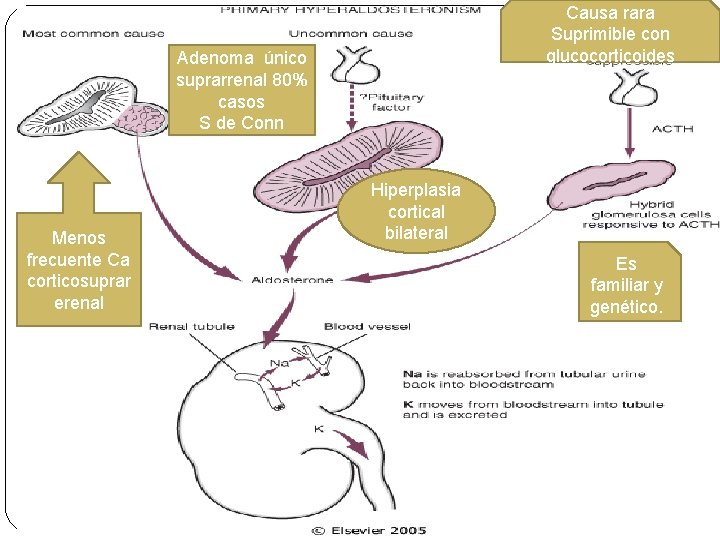
HIPERALDOSTERONISMO Ø EXCESO DE ALDOSTERONA Ø RETENCIÓN DE SODIO Y EXCRECIÓN DE POTASIO Ø HIPERTENSIÓN ARTERIAL E HIPOKALEMIA Ø 80% DE LOS CASOS (PRIMARIOS) SON CAUSADOS POR ADENOMAS (SD. DE CONN). OTROS POR HIPERPLASIA BILATERAL IDIOPÁTICA Ø DEBILIDAD, PARESTESIAS, TETANIA, CAMBIOS ELECTROCARDIOGRÁFICOS

Causa rara Suprimible con glucocorticoides Adenoma único suprarrenal 80% casos S de Conn Menos frecuente Ca corticosuprar erenal Hiperplasia cortical bilateral Es familiar y genético.

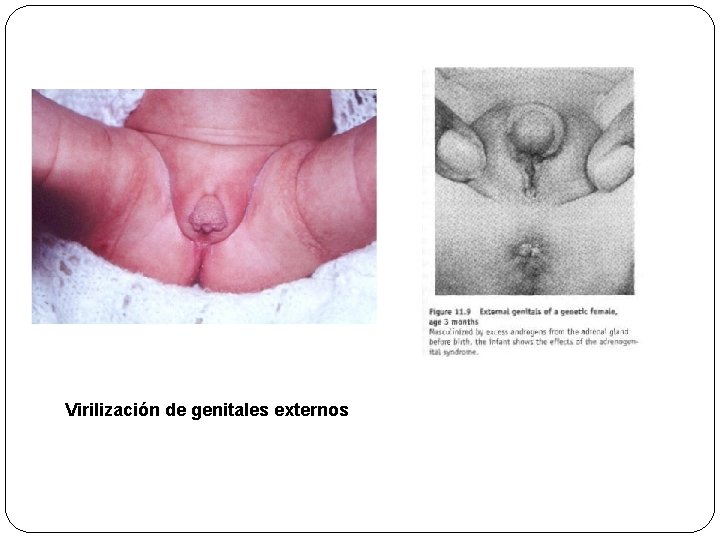
SD. ADRENOGENITALES (EXCESO DE ANDRÓGENOS) Ø HIPERPLASIA ADRENAL CONGÉNITA Ø GRUPO DE DESÓRDENES AUTOSÓMICO RECESIVO Ø HERMAFRODITISMO, VIRILIZACIÓN, PUBERTAD PRECOZ Ø DÉFICIT O AUSENCIA DE UNA ENZIMA INVOLUCRADA EN LA SÍNTESIS DEL CORTISOL DEFICIT DE 21 -HIDROXILASA (PASO DE PROGESTERONA A 11 DESOXICORTICOSTERONA) REPRESENTA EL 90% DE LOS CASOS


Virilización de genitales externos

HIPOADRENALISMO 1. INSUFICIENCIA CORTICOSUPRARRENAL PRIMARIA AGUDA 2. INSUFICIENCIA CORTICOSUPRARRENAL PRIMARIA CRÓNICA 3. INSUFICIENCIA CORTICOSUPRARRENAL SECUNDARIA

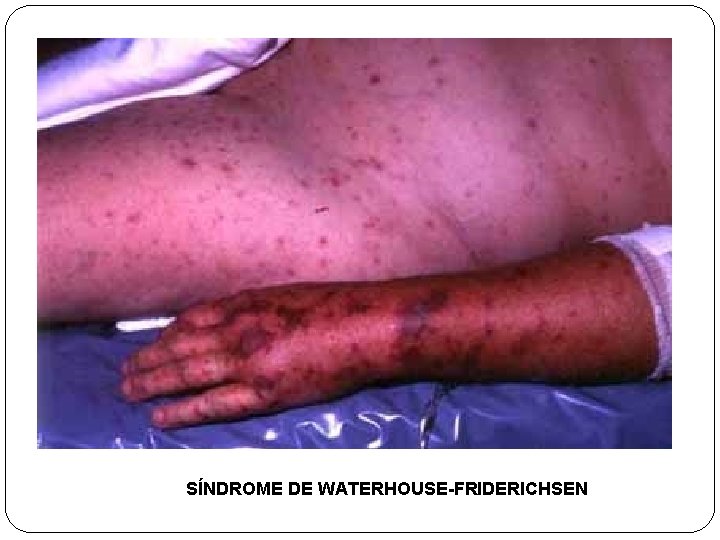
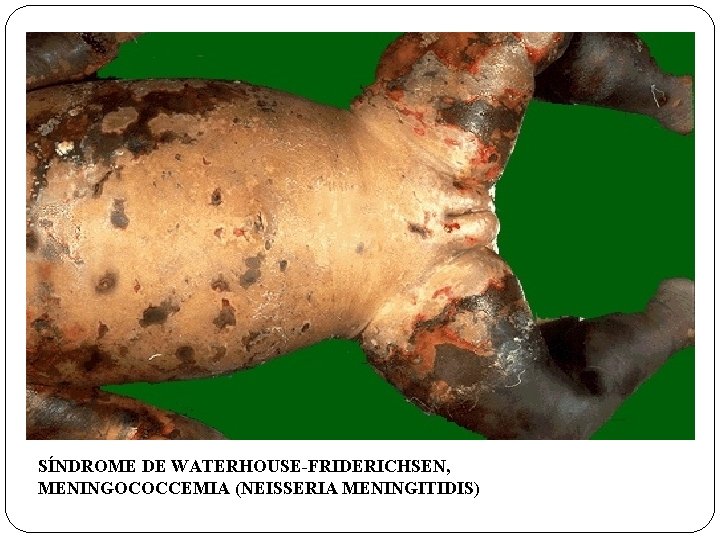
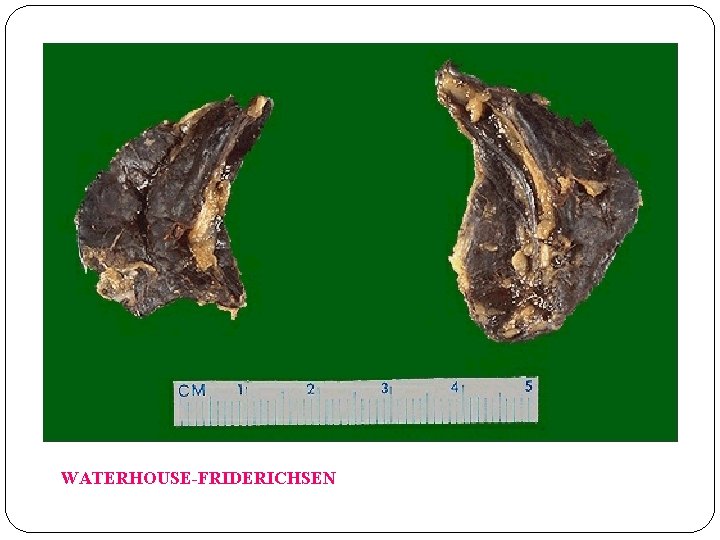
INSUFICIENCIA ADRENAL INSUFICIENCIA PRIMARIA AGUDA: Ø CRISIS ADRENAL, WATERHOUSE-FRIDERICHSEN, SUSPENSIÓN SÚBITA DE TRATAMIENTO ESTEROIDAL, CID INSUFICIENCIA PRIMARIA CRÓNICA (SD. ADDISON): Ø ADRENALITIS AUTOINMUNE, TB, METÁSTASIS TUMORAL INSUFICIENCIA SECUNDARIA

SÍNDROME DE WATERHOUSE-FRIDERICHSEN

SÍNDROME DE WATERHOUSE-FRIDERICHSEN, MENINGOCOCCEMIA (NEISSERIA MENINGITIDIS)

WATERHOUSE-FRIDERICHSEN

SÍNDROME DE WATERHOUSE-FRIDERICHSEN, MENINGOCOCCEMIA (NEISSERIA MENINGITIDIS)


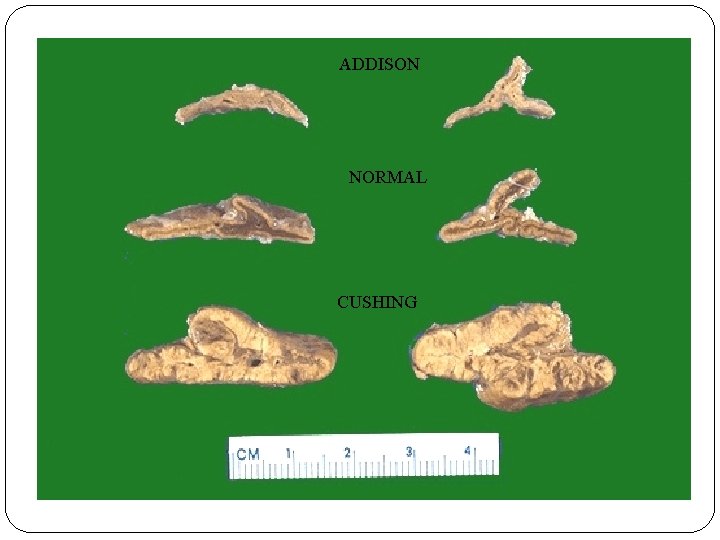
ADDISON NORMAL CUSHING

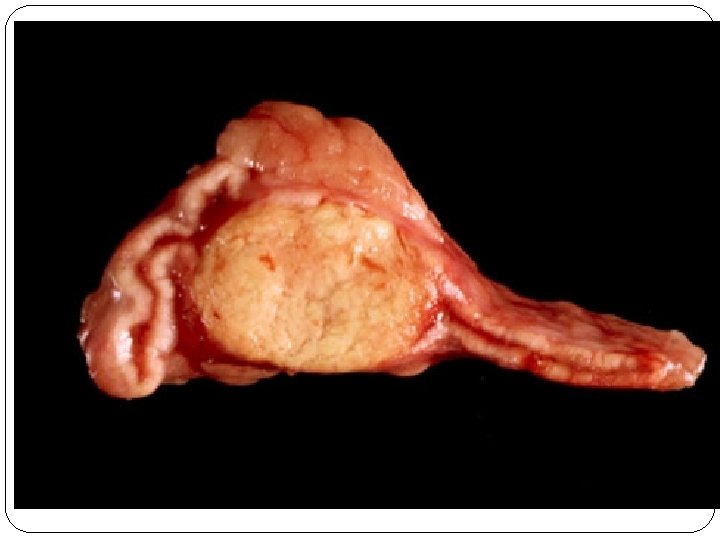
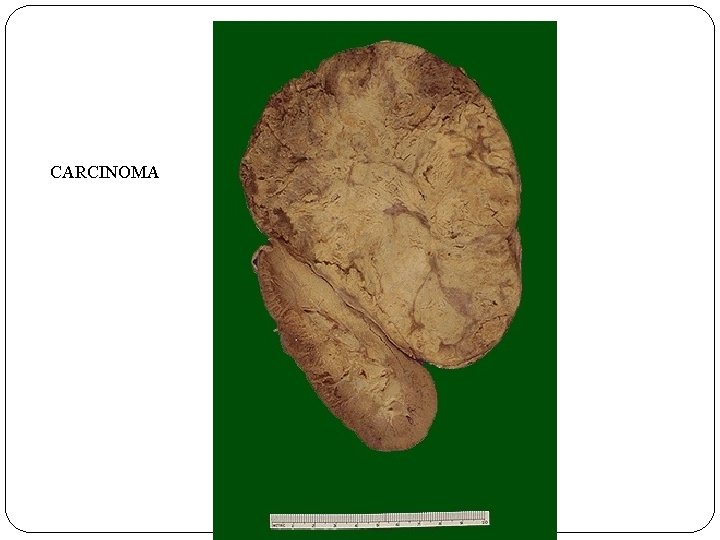
NEOPLASIAS SUPRARRENALES ADENOMAS: Ø Ø Ø TUMOR BENIGNO MASA BIEN DELIMITADA DE APROX. 2. 5 CMS LA MAYORÍA SON NO FUNCIONANTES ADENOCARCINOMAS: Ø Ø Ø TUMOR MALIGNO LA MAYORIA FUNCIONANTES, CAUSA VIRILIZACIÓN MAYORES DE 20 CMS FEOCROMOCITOMA: Ø Ø TUMOR PRODUCTOR DE CATECOLAMINAS MÉDULA SUPRARRENAL

ADENOMA

CARCINOMA

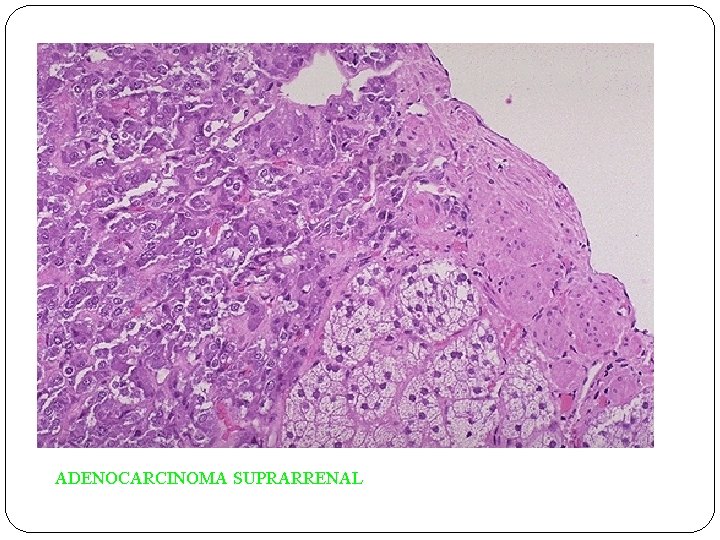
ADENOCARCINOMA SUPRARRENAL

NEOPLASIAS SUPRARRENALES ADENOMAS: Ø Ø Ø TUMOR BENIGNO MASA BIEN DELIMITADA DE APROX. 2. 5 CMS LA MAYORÍA SON NO FUNCIONANTES ADENOCARCINOMAS: Ø Ø Ø TUMOR MALIGNO LA MAYORIA FUNCIONANTES, CAUSA VIRILIZACIÓN MAYORES DE 20 CMS FEOCROMOCITOMA: Ø Ø TUMOR PRODUCTOR DE CATECOLAMINAS MÉDULA SUPRARRENAL

Feocromocitoma �Tumor de células cromafines �Libera catecolaminas (hipertensión fatal 0. 3% de las hipertensiones). � 10% de feocromocitomas se asocian a síndromes familiares como la neoplásia endocrina múltiple MEN. � 10% son bilaterales � 10% son biológicamente malignos � 10% aparecen en niños. �Pesen de 1 a 4000 gramos, promedio 100 gramos



Páncreas endócrino. �La mayor parte está localizado en Islas discretas. �Islotes de Langerhans : en cabeza, cuerpo y cola. �En los ductos, sobretodo los pequeños , también hay células endócrinas.

Hormonas endócrinas del páncreas �Insulina : 60 % Células secretoras de insulina �Glucagón: 20% Células secretoras de Glucagón �Somatostatina. : Cel. Secret. Somatostatina �Polipéptido pancreático: Cel sec. De PP �Amylin(IAPP). : Cel. Sec. IAPP

�Insulina. �Transferencia de Glucosa Sanguínea a Células Corporales. �Estimula la síntesis de Glucógeno en el hígado y en el músculo esquelético. �Baja el nivel sanguíneo de Glucosa. �En casos de hipoinsulinemia el nivel de glucosa sube y las células corporales se depletan de glucosa.

�Glucagón : efecto contrario a la Insulina. �Somatostatina : muchas funciones. Se encuentra en muchas partes del cuerpo. �En el páncreas inhibe la liberación de Insulina �y Glucagón. En otros órganos como el hipotálamo y el estómago tiene otras funciones.

Polipéptido Pancreático (PP) �Polipéptido Pancreático PP : Afecta la secreción de enzimas intestinales y gástricas y la inhibición de los movimientos intestinales. Es un neurotransmisor con una alta relevancia en el sistema límbico, en control hipotalámico �Amylin (IAPP)

AMYLIN (AIPP) �Amylin, o el polipéptido amiloideo del islote (IAPP), es un residuo 37 hormona del peptide secretado cerca pancreático β-células al mismo tiempo que insulina (en áspero un cociente de 100: 1). �El islote de langerhans o el insulinoma. secretan el polipéptido amiloideo (IAPP, o amylin) que se encuentra comúnmente en islotes pancreáticos de los pacientes que sufren el tipo II del mellitus de la diabetes, o abrigando un insulinoma.

Amylin (AIPP) �La asociación del amylin con el desarrollo de diabetes del tipo II, sin embargo una relación causa efecto no se ha demostrado. �Los resultados recientes sugieren que el amylin, como el beta-amiloide relacionado (Abeta) assosciated con la enfermedad de Alzheimer, pueden inducir en las células cultivadas apoptosis (muerte programada), un efecto que pueda ser relevante al desarrollo del tipo diabetes de II. [1]

Diabetes mellitus. �Cuadro clínico resultante de desórdenes en el metabolismo de carbohidratos, proteinas y lípidos debido a la falta intracelular de glucosa.

Diabetes mellitus. �La debida a un daño autoinmune de las células secretoras de Insulina de los Islotes de Langerhans, es la más común y significativa enfermedad asociada al páncreas endógeno.

Diabetes mellitus �Cuadro clínico resultante de desórdenes en el metabolismo de carbohidratos, proteinas y lípidos debido a la falta intracelular de glucosa. �La carencia de glucosa intracelular se puede deber a severa deficiencia primaria de insulina en la sangre que lleva a incapacidad de transportar glucosa dentro de la célula (Diabetes mellitus tipo I , o Insulino dependiente)

Diabetes mellitus tipo II �Constituyen el 90% de los casos de D. M. �Incapacidad para la glucosa de entrar a las células por resistencia de las membranas celulares a los efectos normales de la insulina. (Diabetes mellitus tipo II , no dependiente de Insulina)



Insulinoma Hipersecreción de Insulina. �Ataques de hipoglicemiaque llevan a Coma. �Síntomas de pre-coma : confusión y transtornos del comportamiento: a veces agresividad.

Páncreas: Tumores de células de los Islotes �Son Apudomas. �La mayoría benignos, con síntomas por secreción excesiva de una hormona : glmente Insulina. �Otros : Glucagón, Somatostatina, Amylin (AIPP), Polipéptido pancreático (PP). . Son solitarios, excepto cuando son parte del Síndrome de MEN.

Otros Tumores funcionantes de los Islotes de Langerhans. � 1. Secretor de VIP : Péptido Vasoactivo Intestinal . � 2. Secretor de Gastrina. � 3. Síndrome de Zollinger Ellison : Secreta VIP y Gastrina. : ”Ulceras pépticas Múltiples y Recurrentes” : en estómago e intestino delgado proximal.


 Tejidos organos y sistemas
Tejidos organos y sistemas Endcrino
Endcrino Mamotropa
Mamotropa Endcrino
Endcrino Endcrino
Endcrino Endcrino
Endcrino L
L Anatoma
Anatoma Caras del corazon
Caras del corazon Anatoma
Anatoma Rostrum canalium que es
Rostrum canalium que es Iliaca interna
Iliaca interna Teorias del origen del sistema solar
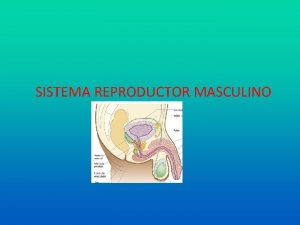
Teorias del origen del sistema solar Aparato reproductor masculino con sus partes
Aparato reproductor masculino con sus partes Tejidos linfoides
Tejidos linfoides Metodo europeo y americano
Metodo europeo y americano Sistema 1 sistema 2
Sistema 1 sistema 2 Sistema continuo y discreto ejemplos
Sistema continuo y discreto ejemplos Sistema semashko o sistema centralizado
Sistema semashko o sistema centralizado Exploracion del sistema motor
Exploracion del sistema motor Fisiología del sistema venoso
Fisiología del sistema venoso Unidades fundamentales
Unidades fundamentales Sistema mecanico del microscopio
Sistema mecanico del microscopio Parasitism
Parasitism Cual es la estructura del sistema de salud
Cual es la estructura del sistema de salud Funcion de la faringe
Funcion de la faringe Ventajas de los sistemas operativos
Ventajas de los sistemas operativos Sistema vancouver ejemplo
Sistema vancouver ejemplo Sistema tegumentario acne
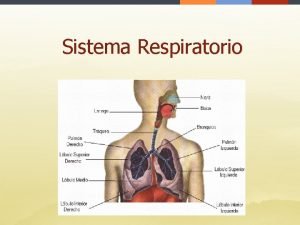
Sistema tegumentario acne Imagen del sistema respiratorio con todas sus partes
Imagen del sistema respiratorio con todas sus partes Estructura de la laringofaringe
Estructura de la laringofaringe El aparato respiratorio
El aparato respiratorio Nervios motores
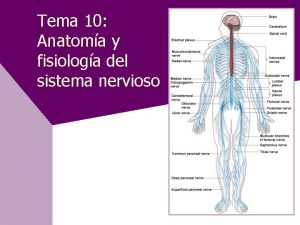
Nervios motores Introduccion de sistema nervioso
Introduccion de sistema nervioso Componentes celulares del sistema nervioso
Componentes celulares del sistema nervioso Musculo escaleno
Musculo escaleno Arterias timicas
Arterias timicas Objetivos generales del sistema internacional de unidades
Objetivos generales del sistema internacional de unidades Estructura sistema financiero internacional
Estructura sistema financiero internacional Embriologia del sistema gastrointestinal
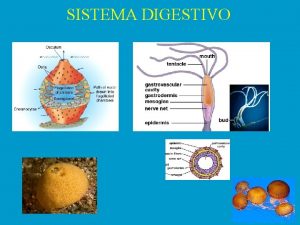
Embriologia del sistema gastrointestinal Objetivos de la digestion
Objetivos de la digestion Sistemas de trabajo del conocimiento (kws)
Sistemas de trabajo del conocimiento (kws) Flexibilidad
Flexibilidad Ley marco del sistema nacional de gestión ambiental
Ley marco del sistema nacional de gestión ambiental Sistema cremallera
Sistema cremallera Https://sigep.cbachilleres.edu.mx
Https://sigep.cbachilleres.edu.mx Area de control escolar
Area de control escolar Homeostasis del sistema nervioso
Homeostasis del sistema nervioso Celulas de schwann funcion
Celulas de schwann funcion Estructura del sistema nacional de salud
Estructura del sistema nacional de salud Sistema convencional del presupuesto maestro
Sistema convencional del presupuesto maestro Organigrama de seguridad publica
Organigrama de seguridad publica Objetivo general y especifico del sistema respiratorio
Objetivo general y especifico del sistema respiratorio Que es el centro nervioso
Que es el centro nervioso Organos encargados de la digestion
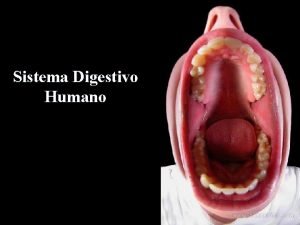
Organos encargados de la digestion Aparato digestivo de
Aparato digestivo de Componentes de sistema solar
Componentes de sistema solar Que es ciencia
Que es ciencia Para qué sirve el sistema operativo
Para qué sirve el sistema operativo Instrumentos propios del sistema laboral
Instrumentos propios del sistema laboral Sistema interamericano de derechos humanos
Sistema interamericano de derechos humanos Movimientos involuntarios del sistema nervioso
Movimientos involuntarios del sistema nervioso Estructura del sistema educativo en mexico
Estructura del sistema educativo en mexico Ramas de la carotida interna
Ramas de la carotida interna Historia del sistema de salud argentino
Historia del sistema de salud argentino Historia clínica psiquiátrica ejemplo
Historia clínica psiquiátrica ejemplo 10 medicamentos del sistema respiratorio
10 medicamentos del sistema respiratorio Trabéculas de remak
Trabéculas de remak Animacion
Animacion Introduccion del sistema respiratorio
Introduccion del sistema respiratorio Funciones del sistema circulatorio
Funciones del sistema circulatorio Sistema nervioso tubular
Sistema nervioso tubular Dibujos de los elementos de la sangre
Dibujos de los elementos de la sangre Metodo preventivo
Metodo preventivo Elementos del sistema comercial
Elementos del sistema comercial Unidades base del sistema internacional
Unidades base del sistema internacional Frases injusticia
Frases injusticia Catena del valore netflix
Catena del valore netflix Sistema nervioso central partes
Sistema nervioso central partes Componentes de gestion ambiental
Componentes de gestion ambiental Sistema del complemento
Sistema del complemento Barreras primarias, secundarias y terciarias
Barreras primarias, secundarias y terciarias Sistema digestivo de los carnívoros
Sistema digestivo de los carnívoros Imagenes del aparato digestivo con nombres
Imagenes del aparato digestivo con nombres Adivinanzas del planeta
Adivinanzas del planeta Mapa conceptual medidas cautelares
Mapa conceptual medidas cautelares Intestino delgado pliegues
Intestino delgado pliegues Sistema filosofico chino que data del siglo 4
Sistema filosofico chino que data del siglo 4 Una conclusión del sistema nervioso
Una conclusión del sistema nervioso Imagenes del sistema operativo windows
Imagenes del sistema operativo windows Sistema simpático y parasimpático diferencias
Sistema simpático y parasimpático diferencias Celulas del sistema fagocitario mononuclear
Celulas del sistema fagocitario mononuclear Imágenes del sistema excretor
Imágenes del sistema excretor Sistema vegetativo
Sistema vegetativo Sistema coriano
Sistema coriano Vasos sanguineos
Vasos sanguineos Características del sistema nervioso
Características del sistema nervioso Que es el orden numerico
Que es el orden numerico Ontogenia del sistema nervioso
Ontogenia del sistema nervioso Estructura del sistema financiero mexicano
Estructura del sistema financiero mexicano Cual es el planeta mas lejano al sol
Cual es el planeta mas lejano al sol Colectivista
Colectivista Organigrama del sistema financiero mexicano
Organigrama del sistema financiero mexicano Ejemplos del sistema
Ejemplos del sistema Histogénesis del sistema nervioso
Histogénesis del sistema nervioso Histogénesis del sistema nervioso
Histogénesis del sistema nervioso Enfermedades del sistema endocrino
Enfermedades del sistema endocrino Objetivo del sistema de ahorro para el retiro
Objetivo del sistema de ahorro para el retiro Isquion
Isquion Estructura maciza formada por muchos blastomeros
Estructura maciza formada por muchos blastomeros Volumen en el sistema cegesimal
Volumen en el sistema cegesimal Sistema nervioso caracteristicas
Sistema nervioso caracteristicas Mapa conceptual del sistema reproductor femenino
Mapa conceptual del sistema reproductor femenino Sistema excretor de los artrópodos
Sistema excretor de los artrópodos Pluton y mercurio
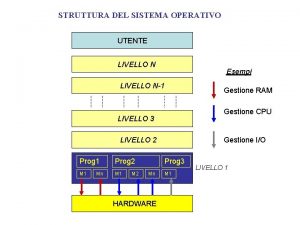
Pluton y mercurio Struttura sistema operativo
Struttura sistema operativo Introduccion del sistema solar
Introduccion del sistema solar Sistema financiero guatemalteco
Sistema financiero guatemalteco Higado
Higado Sistema digestivos de las aves
Sistema digestivos de las aves Astuto
Astuto Todas sin ta cos trigonometria
Todas sin ta cos trigonometria Seguridad pasiva
Seguridad pasiva Normas profesionales de auditoría
Normas profesionales de auditoría Aperio paradigma
Aperio paradigma Funcion del sistema respiratorio
Funcion del sistema respiratorio Bebe de 6 meses de gestacion
Bebe de 6 meses de gestacion Estructura del sistema educativo de honduras
Estructura del sistema educativo de honduras Funcionamiento del sistema turístico
Funcionamiento del sistema turístico Organización del sistema nervioso
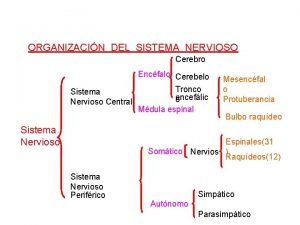
Organización del sistema nervioso Ley federal de instituciones de seguros y fianzas
Ley federal de instituciones de seguros y fianzas Struttura a cipolla del sistema operativo
Struttura a cipolla del sistema operativo Volumen tidal
Volumen tidal Tejido del sistema reproductor
Tejido del sistema reproductor Enfermedades del sistema excretor
Enfermedades del sistema excretor Organización del sistema nervioso
Organización del sistema nervioso Neurona funcional
Neurona funcional Celulas del sistema muscular
Celulas del sistema muscular Funciones del sistema muscular
Funciones del sistema muscular Organigrama del sistema financiero mexicano
Organigrama del sistema financiero mexicano Cuál es el proceso de la digestión
Cuál es el proceso de la digestión Estructura del sistema financiero en colombia
Estructura del sistema financiero en colombia Sistema exocrino
Sistema exocrino Molusco de la clase del caracol
Molusco de la clase del caracol Microglio
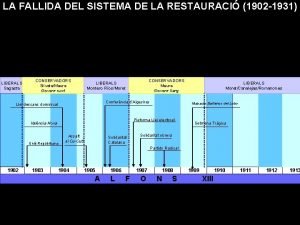
Microglio La fallida del sistema de la restauració
La fallida del sistema de la restauració Grafico y coloreo tres formas de células del ser humano
Grafico y coloreo tres formas de células del ser humano Sistemas operativos
Sistemas operativos Sistema financiero caracteristicas
Sistema financiero caracteristicas Otto pianeti del sistema solare
Otto pianeti del sistema solare Nervios
Nervios Estado del sistema
Estado del sistema Filogenetica del sistema nervioso
Filogenetica del sistema nervioso Evolucion del sistema de calidad
Evolucion del sistema de calidad Entorno del sistema operativo windows
Entorno del sistema operativo windows Intercambio de gases
Intercambio de gases Bipeniformes
Bipeniformes La unidad funcional del sistema nervioso es:
La unidad funcional del sistema nervioso es: Panorama general del sistema financiero
Panorama general del sistema financiero