Dyspneu IKNL richtlijnen Palliatieve zorg Carola Berenpas Huisarts

Dyspneu IKNL richtlijnen Palliatieve zorg Carola Berenpas: Huisarts, kaderarts palliatieve zorg, consulent PTMN Marieke Kool: Long- en oncologieverpleegkundige St. Antonius ziekenhuis afdeling oncologie, consulent PTMN

Inhoud • Wat is dyspneu • Casus • Richtlijn Pauze • Richtlijn in 10 stellingen

Voorkomen van dyspneu • 35% van patiënten met kanker in de palliatieve fase • Vaker bij longkanker (70%)

Vraag Wat is dyspneu eigenlijk? Welke termen worden door patiënten en hulpverleners gebruikt en wat is de betekenis ervan?

dyspneu (1) • Onaangename gewaarwording van de ademhaling • Subjectief begrip; beleving van patiënt is de gouden standaard • Equivalenten: kortademig, benauwd, achter adem, buiten adem … • Verschillen tussen deze termen zeer subjectief

Dyspneu (2) • ‘Signs: snelle en/of diepe ademhaling, gebruik hulpademhalingsspieren, cyanose, verlaagde zuurstofverzadiging • Is niet hetzelfde als zuurstoftekort

Dimensies van dyspneu: ‘total breathlessness’ • Pathofysiologisch: oorzaak • Sensorisch: waarneming • Affectief: invloed van angst, spanning en somberheid • Cognitief: gedachtes • Gedragsmatig

Factoren die de ademhaling beïnvloeden • Zuurgraad • Zuurstofspanning • Koolzuurspanning • Spierkracht • Receptoren in long, intercostaalspieren en diafragma

Casus (1) • Dhr. van Dijk, 67 jaar • Bekend met gemetastaseerd niercarcinoom • Wordt opgenomen i. v. m. dyspneu

Vraag? Welke informatie heb je nodig om tot een werkhypothese en een voorstel voor beleid te komen?

Palliatief redeneren

Palliatief redeneren fase 1 Medische voorgeschiedenis: • 12 mnd geleden nefrectomie links i. v. m. niercarcinoom • 3 mnd geleden: longmetastasen, pleuravocht links • Behandeling met sunitinib • Co-morbiditeit: COPD Gold III

Beeld patiënt op vier dimensies • Lichamelijk: Tot voor kort volledig ambulant. Is vanwege de dyspneu niet tot enige inspanning in staat. • Psychisch: angstig • Sociaal: Gehuwd, twee kinderen. Gepensioneerd aannemer sinds 2 jaar • Existentieel: Is erg bezig met hier en nu. Zoekt naar praktische oplossingen en wil eigenlijk niet spreken over de toekomst.

Levensverwachting: ? Medicatie: Sunitinib COPD-medicatie, pufjes

Symptoom analyse • Sinds enkele weken geleidelijk toenemend kortademig; sinds 2 dagen sterke toename van de klachten. • Hoest sinds enkele dagen, geeft geen sputum op. • Geen koorts, geen pijn op de borst. • COPD al maanden rustig.

Vraag? Waar let je op tijdens lichamelijk onderzoek?

Lichamelijk onderzoek Algemeen: Kortademig, geen cyanose, geen bleke huid of slijmvliezen Vitale functies: HF 96/min, RR 140/90, T 37. 1, Ah 30/min, sat 90% Onderzoek van de thorax: • Hart: snelle hartslag, verder g. b. • Longen: verlengd expirium passend bij COPD, verder geen bijzonderheden

Prioriteit van de patiënt Betekenisgeving door de patiënt: • Is bang om te stikken • Geeft aan dat dit vermoedelijk betekent dat de behandeling niet aanslaat. Prioriteiten en wensen: Wil snel van zijn klachten af en liefst doorgaan met de behandeling.

Palliatief redeneren Fase 2

Vraag? Wat is hier het probleem en welke werkhypothese hoort daarbij?

Oorzaken van dyspneu • • • Bovenste luchtwegen Pulmonaal Extra pulmonaal / intra thoracaal Cardiaal Overige

Werkhypothese Hr. van Dijk dyspneu bij patiënt met gemetastaseerd niercarcinoom ten gevolge van: • • Longmetastasen Pleuravocht COPD ? andere bijkomende oorzaak

Vraag? Wat zijn de mogelijkheden voor aanvullend onderzoek?

Vervolg casus • Bloedgas: lage zuurstofspanning 89% • X-thorax: pleuravocht niet toegenomen, er worden meerdere longmetastasen gezien • CT angio: geen aanwijzingen voor longembolie, versterkte tekening in beide longvelden passend bij lymfangitiscarciomatosa.

Behandeling dyspneu • Van de oorzaak • Symptomatisch: –Niet-medicamenteus –Medicamenteus –Ondersteunende zorg

Behandeling van de oorzaak • Antibiotica bij pneumonie • Diuretica bij hartfalen • Chemo-, targeted- of radiotherapie bij longtumor /longmetastasen • Bronchusverwijders bij COPD • Bloedtransfusie of erytropoëteine bij anemie • Antistolling bij longembolie • Punctie/drainage bij pleuravocht, ascites of pneumothorax • Stent bij vena cava superior syndroom • Corticosteroïden bij lymfangitiscarcinomatosa

Vraag? Welke niet-medicamenteuze behandelingen overweeg je?

Behandeling van dyspneu Symptomatisch, niet-medicamenteus • Informatie en instructie • Dosering inspanning en rust • Gebruik van rollator • Adviezen over houding en ademhalingstechniek • Verkoeling (frisse lucht, ventilator) • Zuurstof

Zuurstof en dyspneu Bij kanker: zuurstof niet effectiever dan kamerlucht Bij kanker: effect van zuurstof/kamerlucht - placebo-effect? - effect van verkoeling? • Bij COPD: invloed op overleving

Vraag? Welke medicamenteuze behandelingen zijn er mogelijk?

Behandeling van dyspneu (2) Symptomatisch, medicamenteus: • Mucolytica: niet aangetoond effectief • Opioïden: alleen onderzocht met morfine • Anxiolytica en sedativa

Plan van aanpak casus Hr. v Dijk • Er wordt afgezien van tweedelijns behandeling gezien slechte algehele toestand en geringe kans van slagen. • Niet-medicamenteus: Zuurstof, consult fysiotherapeut, ventilator. • Medicamenteus: Morfine en dexamethason.

Vraag? Patiënt is bang om te stikken en vraagt hoe het af zal lopen. Hoe ga je op deze vraag in?

Doodsoorzaken bij patiënten met dyspneu • Verstikking (uiterst zelden) • Respiratoire insufficiëntie (vooral bij lymphangitis carcinomatosa en COPD) • Pneumonie • Onderliggende ziekte of complicaties daarvan

Vraag? Wat spreek je af ter evaluatie van het effect van het ingezette beleid?

Palliatief redeneren fase 3 & 4

Evaluatie • Gebruik van eventueel USD-scores • Door verpleegkundigen en artsen • Tijd: – niet-medicamenteus: uren tot dagen – medicamenteus: 1 -2 dagen

Vervolg casus Hr. v Dijk • Verbetering van dyspneu en algehele toestand • Blijft echter fors kortademig bij inspanning • Naar huis met zuurstof, morfine en dexamethason • Overlijdt 3 weken later na inzetten van palliatieve sedatie i. v. m. refractaire dyspneu

Vragen?

De richtlijn in 10 Stellingen

Stelling 1 De richtlijn dyspneu in de palliatieve fase geeft alleen adviezen over de behandeling van dyspneu bij longkanker.

ONJUIST De richtlijn geeft adviezen over de diagnostiek en behandeling van het symptoom. Patiëntengroepen: dyspneu bij • kanker in palliatieve fase • COPD (Gold 3 -4) • hartfalen (NYHA 3 -4) Aanname: ervaring dyspneu ongeacht onderliggend lijden Behandeladviezen o. b. v. literatuurstudie

Stelling 2 Ernst van dyspneu is het best te bepalen door de ademfrequentie te tellen en de saturatie te meten.

ONJUIST • Dyspneu is een onaangename gewaarwording van de ademhaling. • Subjectief • NRS / Utrechts symptoomdagboek

Stelling 3 Er bestaat ook aanvalsgewijze dyspneu. Het merendeel v/d patiënten met COPD en kanker heeft daar last van. Meestal gaat het om meerdere keren per dag, per keer < 10 minuten

JUIST Aanvalsgewijze dyspneu komt voor bij: • 80% van de patiënten met COPD • 56 -81% van de patiënten met kanker. Het treedt meestal enkele malen per dag op en duurt bij 75% van de episodes korter dan 10 minuten

Stelling 4 Stap 1 bij de behandeling van dyspneu in de palliatieve fase is het geven van morfine.

ONJUIST Stap 1 = zoek de oorzaak → Mogelijk behandelbare oorza(a)k(en)? Dus altijd eerst anamnese, lichamelijk onderzoek en eventueel aanvullend onderzoek

Oorzaken van dyspneu • Obstructie bovenste luchtwegen • Pulmonaal • Extrapulmonaal / Intrathoracaal • Cardiaal • Overige oorzaken: o zwakte van de ademhalingsspieren o Diafragmahoogstand o Thoraxdeformiteit o overgewicht anemie o metabole acidose o psychogene en existentiële factoren

Stelling 5 Ik weet goed wat ik aan een dyspneuïsche patiënt in de palliatieve fase aan voorlichting kan geven.

Voorlichting • • • Oorzaken en behandeling (doorbraak)dyspneu Belang & instructies symptoomregistratie Bevorder zelfmanagement Sites (www. longfonds. nl) Bespreek evt. angst om te stikken Bespreek de verwachtingen, hoop en angst over de toekomst. Reëel? • Wensen t. a. v. ziekenhuisopname, reanimeren en beademing • Mogelijke scenario’s overlijden

Doodsoorzaken bij patiënt met dyspneu • Verstikking (uiterst zelden) • Respiratoire insufficiëntie (vooral bij lymphangitis carcinomatosa en COPD) • Pneumonie • Onderliggende ziekte of complicaties daarvan → evt. palliatieve sedatie bij refractaire dyspneu

Stelling 6 Begeleiding v/e patiënt met dyspneu in de palliatieve fase is

JUIST Teamwork • Spreek af wie regie houdt en de zorg coördineert • Die persoon kan pt & naaste helpen overzicht te geven wie, wanneer en waarvoor geraadpleegd kan worden en hoe deze persoon bereikbaar is • Streef naar één hoofdbehandelaar • Alle behandelaren verantwoordelijk voor overleg bij kantelmomenten

Stelling 7 Qua niet- medicamenteuze adviezen voor dyspneu in de palliatieve fase is alleen het geven van zuurstof bewezen verlichtend.

ONJUIST Geadviseerd worden: • Ademhalingsoefeningen (mn pursed lip breathing bij COPD) • Houding • Doseren inspanning • Ontspanningsoefeningen (mn bij angst) • Rollator/ karretje • Ventilator • Uitzuigen alleen bij trachea canule

Zuurstof • Overweeg bij plotseling ontstane dyspneu een proefbehandeling O 2 • Chronisch gebruik van O 2 ter bestrijding van dyspneu bij kanker, COPD of hartfalen wordt niet aanbevolen. • Overweeg het chronisch gebruik van O 2 bij patiënten met dyspneu op basis van een diffusiestoornis (bv bij lymphangitis carcinomatosa, uitgebreide longmetastasering of longfibrose). Evalueer op geleide van ervaren dyspneu(score) Continueer op geleide van de klachten.

Stelling 8 Stap 1 van de symptomatische medicamenteuze behandeling van dyspneu in de palliatieve fase is morfine.

JUIST • Morfine = middel van eerste keuze • Het effect van andere opioïden (vooral fentanyl en oxycodon) wordt niet uitgesloten (gebrek aan adequate studies)

Stelling 9 Voor dyspneu en pijn gelden hetzelfde doseringsschema voor opioïden.
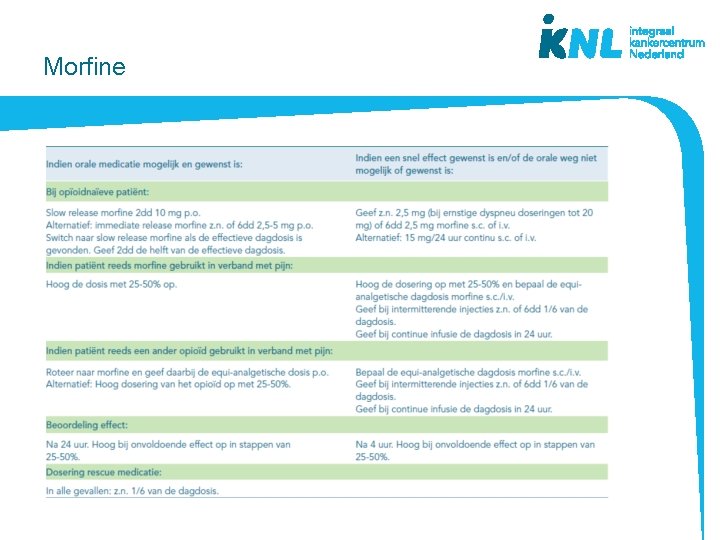
Morfine
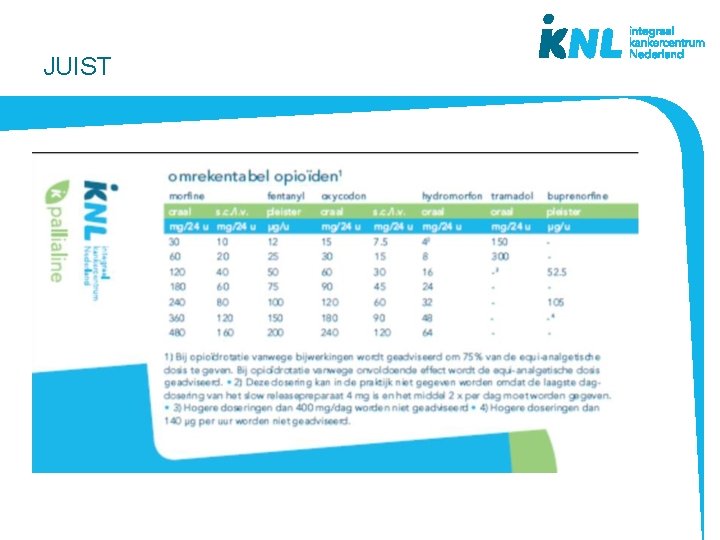
JUIST

Een morfine pomp is niet verstandig voor patiënten met nierfalen.

JUIST Continu morfine bij gestoorde nierfunctie (klaring <50 ml/min): → risico op stapeling Veiliger: • Fentanyl (uitscheiding onafhankelijk van nierfunctie) • oxycodon; hydromorfon Evt wel morfine zo nodig

Morfine en nierfunctiestoornis • Pas op stapeling met risico op overdosering! Als toch een pomp nodig: • Eerste gift normaal doseren • Herhalen op geleide van de klachten • Na 48 uur de totale behoefte berekenen, door 2 delen en zo de behoefte per 24 uur bepalen En dan pas een pomp starten

Bedankt voor jullie aandacht!

Advance care planning http: //www. youtube. com/watch? v=r. TJc. E 7 zl. KOs&feature =youtu. be
- Slides: 69