De meerwaarde van palliatieve zorg voor de geriatrische







































- Slides: 42

De meerwaarde van palliatieve zorg voor de geriatrische patiënt Dr Taelman Paul 03/02/2012 Leuven Federatie Palliatieve Zorgen

Wie ben ik ? • • • Begrijpen wie je bent Geboren in een groot gezin Scouting en vrijwilligerswerk Traditioneel gehuwd Vader plotseling gestorven - grootmoeder en moeder gestorven aan vasculaire dementie – 1° lijn voor de dood ?

Wie ben ik ? • • School gelopen bij de jezuïeten RUG Opleiding inwendige geneeskunde Interesse voor geriatrie Endocrinologie Geriatrie Geen specifieke opleiding palliatieve AZ Maria Middelares Gent

Inhoud • • Casus 1 Wie is een geriatrische patiënt Wat is een dienst geriatrie – werking ? Waarom denken aan palliatieve zorgen in de geriatrie ? Casus 2 Vragen ivm palliatieve zorgen in de geriatrie Casus 3 Embryogesprek

Casus 1 • 83 – jarige vrouw met gemetastaseerd pancreascarcinoom • Na 3 kuren chemotherapie “op”

Wie is een geriartrische patiënt ? • • • Leeftijd > 75 jaar Multipathologie Frailty Homeostase Hulpbehoevendheid Polyfarmacie Mentale problematiek Sociale problematiek Gedragspatroon Dankbaarheid Perceptie van ziek zijn

Leeftijd • Minimum 65 jaar • Kalenderleeftijd vs biologische leeftijd • Bijna altijd > 75 jaar • Gemiddeld 83 jaar • Lager dan de gemiddeld leeftijd in rusthuizen

• Multipathologie • Frailty

Polyfarmacie • • Aantal Kennis van medicatie Gekende medicatie – onderhoudsmedicatie Niet vermelde, wel genomen medicatie Geneesmiddelen interacties Gevoeligheid voor geneesmiddelen Bijwerkingen - vaak reden tot opname

Mentale problematiek • • • “noodzakelijk” Geheugenstoornissen Acute verwardheid, wanen, hallucinaties Dementie Pseudodementie Depressie Combinaties ! Voorafbestaand Premordied niveau Wilsbekwaamheid Vaak stapsgewijs Irreversibel ?

Sociale problematiek • • • Verandering in sociaal patroon : tov kinderen, omgeving Alleenstaand Partnerproblematiek: vroegere problemen; rolverandering Onaangepaste woning: trappen, veiligheid, tapijten, . . Evaluatie van de thuiszorg Niet meer aangepaste opvang Vraag naar plaatsing: veel te klein aanbod - carroussel Financiële problemen Niet te verwaarlozen: verergering van verwaarloosde problemen; heropname; verlies aan motivatie om het nog thuis te proberen

Typisch motorisch en psychisch gedragspatroon • Bewegingsarmoede • Motorisch: - trager - overschakelen - geen twee tegelijk: bv. stappen en iets doen/spreken tegelijk • Geestelijk: - trager - gedachtensprong: bij anamnese; in gesprek - combinatievermogen met motorische taken • Tijd geven !

Dankbaarheid • Jongeren: herstel is evident • Ouderen - niet evident herstel - partieel herstel - aanvaarding probleem ? • Familie: ambivalent - beeldvorming soms “onredelijk” eisend soms dankbaar om niet handelen

Perceptie van ziek zijn bij ouderen • • Jongere tov oudere: pathologie aanwezig Oudere: “nooit ziek geweest” ziekte = acute ziekte/hospitalisatie Chirurgie: niet noodzakelijk ziekte; ook als blijvende functionele beperkingen • Actuele gezondheidsproblemen niet altijd als ziekte beleefd maar “ouderdom” • Neglect van functionele beperkingen

“Nut” van geriatrie ? • Contra: - veel tijd en geld - slechts partieel herstel - relatief korte overleving - individu economisch niet rendabel • Pro: - individu “lang en gezond” leven - kwaliteit van leven “to add life to years; not to add years to life” - economisch: revalidatie tot beter niveau is kostenbesparend: vermindering van zorgprofiel

Werking van een dienst geriatrie ? • • Architectonische normen Normen qua leeftijd - bedbezetting Functionele vereisten Vereisten qua bestaffing

Multidisciplinaire werking op geriatrie • • • Volgens wettelijk kader: Verpleegkundigen, verpleeghulpen en logistieken Kinesitherapeuten Ergotherapeuten Logopedisten Sociale verpleegkundigen/assistenten Palliatief support team Pastorale werkers Arts –geriaters Indiv taken deels dienst specifiek

Multidisciplinaire werking dienst geriatrie • Geriatrisch assesment bij opname • Wekelijkse teamvergadering: - diagnose - status praesens - bijsturing - planning • Informele contacten • Evaluatie voor ontslag: multidisciplinair geriatrisch ontslagonderzoek

Geriatrische patiënten op niet geriatrische diensten • Probleem: geen toegang tot geriatische medische en paramedische expertise • Gevolg: tekort in diagnose – behandeling – revalidatie ligduur, kostprijs en heropname

Geriatrische patiënten op niet geriatrische diensten • Antwoord: interne liaison geriatrie – equipe medisch en paramedisch voor multidisciplinaire evaluatie van G patiënt op niet G diensten - doel: expertise aan bed van de patiënt brengen - ondersteunen van de verpleegafdelingen • Praktijk: in AZ MM 2011: - 2734 75 + gescreend - 662 actieve dossiers - 50 % voor G en 30 % voor orthopedie

Geriatrische patiënten op niet geriatrische diensten • Effect van de interventie van interne liaison geriatrie - moeilijk meetbaar - voorwerp van studie - via referentieverpleegkundigen de verpleegeenheid verbeteren - aanleren belang van multidisciplinair te werken - verbetering van zorg op lange termijn

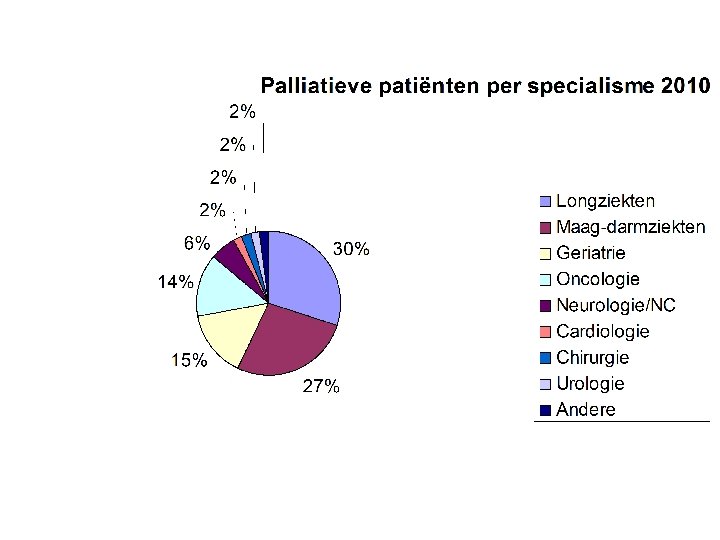
Waarom denken aan palliatieve zorgen in de geriatrie ? • Frequentie van overlijden • Aard van de pathologie – tgv chronische en acute aandoeningen • De verwachting van de patiënt, de familie en de zorgverlener bij een opname op G

Frequentie van overlijden • Overlijdens: - ongeveer 12 % van opnames - weerslag op verzorgenden – “nutteloos werk” – gevaar voor burned out - niet aangeleerd in opleiding - doet de verzorgende ook denken over zijn eigen stervensproces en dood • Opportuniteit: - zinvol invullen van laatste dagen of weken - zorgen voor overlijden in comfortabele omstandigheden - voorbereiden van patiënt en familie op overlijden

Aard van de pathologie • Chronische pathologie: - blijvende invaliditeit - beperkte verbetering - beperking opties therapie: hartchirurgie niet mogelijk; geen curatieve oncologische aanpak

Aard van de pathologie • Gegevens van MKG registratie - hoofdiagnose • Potentieel terminale pathologie - Implicaties voor palliatieve zorgen - kanker - CVA - hartdecompensatie - infectie - pneumonie - gevorderde dementie - Parkinson - deshydratatie met extreme metabole ontregeling - multi-orgaanfalen - combinatie van pathologieën (fysiek en mentaal)

Verwachtingen van de patiënt en familie – invloed op palliatieve zorgaanbod • Problemen voor patiënt en familie: - onvoldoende kennis van comorbiditeit, chronische beperkingen en interacties - confrontatie met nieuwe beperkingen beperkte verwachtingen naar beterschap • Oplossingen: - Inzicht in interactie tussen morbiditeiten - Opteren voor beperkte behandelingsdoelen - Palliatieve optie rapper ter sprake

Verwachtingen van de professioneel verzorgende – invloed op palliatieve optie • Probleem voor verzorgende pro: - wat eerst behandelen - futiliteit van inspanningen ? - demotivatie - perceptie van derden • Oplossingen voor pro: - hoofddiagnose van pro is niet hetzelfde als voor patiënt - stellen van prioriteiten - keuze voor zinvol handelen - keuze voor comfort - ethisch belang van zorg voor geringen

Casus 2 • • • 84 jarige man M. Parkinson Recidiverende slikpneumonie Moeilijke thuiszorg Immobiel – decubituswonden – volledig zorgafhankelijk • Nieuwe episode van sepsis zonder duidelijke beterschap op antibiotherapie

Vragen ivm palliatieve zorgen in de geriatrie • • • Wie is palliatief ? Wie is terminaal ? Problemen met voeding Palliatieve situaties Wie informeren over palliatieve optie ? Wie “beslist” over de patiënt en de behandeling • Rol van het palliatief support team

Wie is palliatief ? Wie is terminaal ?

Voeding • Vraag naar kunstmatige (langdurige) voeding/sondevoeding: bij CVA, bij dementie; bij depressie; bij carcinoom • Mening van patiënt • Mening van de familie • Mening van de verzorgenden

Palliatieve situaties 1. Klassieke palliatieve situatie • Geassocieerde comorbiditeit bepaalt palliatieve situatie: bijv – gemetastaseerde toestand – terminaal hart/longfalen – casus 1 2. Accumulatie van comorbiditeiten: elk op zichzelf niet ernstig genoeg – functioneel op rand • Zoveelste hervallen in op zichzelf “therapeutische” pathologie – casus 2 3. Volgens de wens van de patiënt – levensmoe – geen levenskwaliteit – ondragelijk lijden - casus 3

Wie informeren over palliatieve optie ? • • • Patiënt Familie Dementerende patiënt Dementerende partner – beleven – voelen Verzorgenden

Wie “beslist” ? • Over patiënt en behandeling • Rol van de geriater – huisarts: evaluatie actueel – vroegere feiten – overleg – ervaring • Rol van patiënt: eerste en feitelijke beslisser; schrik ! emotioneel • Rol van de familie: vertolken mening patiënt – vroegere belevenissen ivm pat en anderen – niet altijd meest objectief vaak emotioneel • Rol van de verzorgenden/hulpverleners: evaluatie actueel – info naar arts: verzwegen – beleving – overleg - ervaring

Wie “beslist” ? • Rol van wettelijke vertegenwoordiger : wie? – beslist in naam van patiënt • Rol van vertrouwenspersoon: uiting van wil • Rol van een wilsbeschikking: belangrijk maar beperkingen: verandering van persoon, zijn beleven en zijn mening; aanvaarding van functionele beperkingen

Rol van PST • • Evaluatie van de patiënt en familie Informeren van patiënt en familie Uitkristalliseren van vragen en meningen Overleg in team Medebeslissen Opvolging – advies – verandering situatie Nazorg: binnens- en buitenshuis

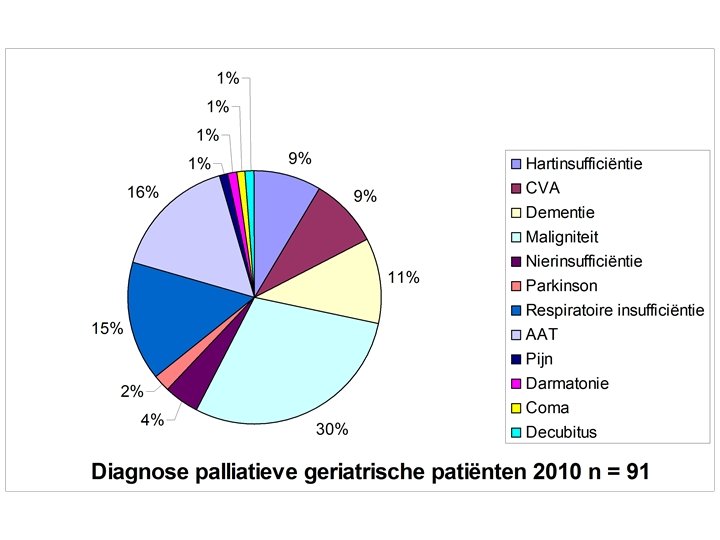
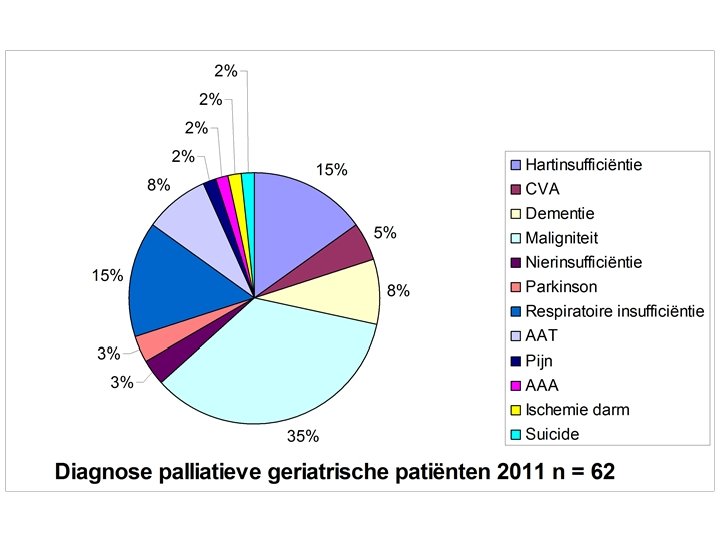
In de praktijk • Pathologie op G dienst waarbij interventie van het PST gevraagd werd in AZ Maria Middelares




Casus 3 • 84 jarige vrouw • VG van niertumor en osteoporose met fracturen • Ondragelijke pijn • Onhoudbare thuissituatie – ook in kortverblijf • Vraag naar euthanasie

Embryogesprek Twee embryo’s voeren in de baarmoeder een gesprek met elkaar. “Zou er leven na dit leven hier zijn ? ”, vraagt het ene. “We kunnen het niet weten. ”, antwoordt het andere, “Er is immers nog nooit een van ons hier teruggekomen. ”