Klinisch redeneren mbv Pro Active Nursing Judith van

Klinisch redeneren mbv Pro Active Nursing Judith van der Sande docent verpleegkunde Saxion

Even voorstellen

Inhoud presentatie • • • Theorie van klinisch redeneren Redeneerschema’s Redeneerhulpen Stappen toegelicht a. d. h. v. casus Oefenen

Definities van klinisch redeneren • Associaties • Overeenkomende begrippen • Kunnen we komen tot een definitie die bij jullie werkopvatting past?

Definities van klinisch redeneren? Proces van kritisch denken om tot het beste besluit te komen over de zorg voor individuele patiënten. (Jos Dobber) Door nadenken een standpunt bepalen, een gedachtegang ontwikkelen m. b. t. een gezondheidssituatie; onderbouwen van redeneringen met waarnemingen of metingen (Marc Bakker in Pro-active Nursing, 2010) Het juist en tijdig inschatten van potentiele of aanwezige effecten van stressoren (Betty Neuman) Continue proces van gegevens verzamelen, analyse gericht op vragen en problemen van individuen en hun naasten, gericht op ziekte en gezondheid. Het proces omvat risicoinschatting, vroegsignalering, probleemherkenning, interventie en monitoring. (Schuurmans, in beroepsprofiel verpleegkundige, 2011) Cognitieve verpleegkundige vaardigheid m. b. t. klinische besluitvorming rondom patiëntensituaties in alle fasen van het verpleegkundige proces. (Judith van der Sande)

Wat is klinisch redeneren? (Dobber, 2016) Klinisch: in en om het ziekbed Redeneren: kritisch denken, jezelf de juiste vragen stellen, om zo de beste besluiten te nemen - Diagnostische vragen - Prognostische vragen - Therapeutische vragen Wat is dan verpleegkundig klinisch redeneren? Vaardigheid om eigen observaties te koppelen aan verpleegkundige kennis (geneeskunde, psychologie, sociologie)

Hoe geef je gestalte aan klinisch redeneren? -Besluitvorming op basis van analyse en kwaliteitscontrole - Op methodische wijze: een redeneerschema - In iedere fase/stap kun je gebruik maken van tools, redeneerhulpen

Hulpmiddelen bij KR Redeneerschema’s verpleegkundig proces vakk (Wilkinson, Albersnagel) vier O’s (M. Bakker, 2013) van screenen naar zorgplan (Buurman, In T. Bakker e. a. 2015, Hfdst 4) etc. Redeneerhulpen (tools) Ordeningsmodellen Meetinstrumenten - Screeningsinstrumenten - Diagnostische instrumenten zorgbehandelplannen standaarden, richtlijnen etc
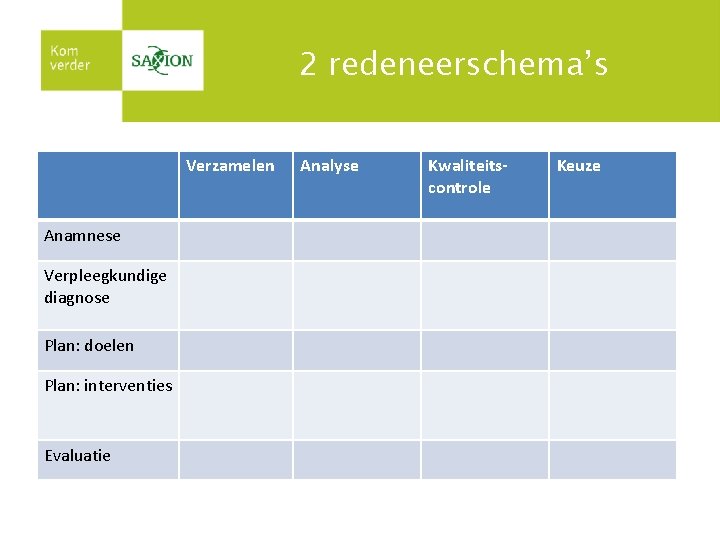
2 redeneerschema’s Verzamelen Anamnese Verpleegkundige diagnose Plan: doelen Plan: interventies Evaluatie Analyse Kwaliteitscontrole Keuze
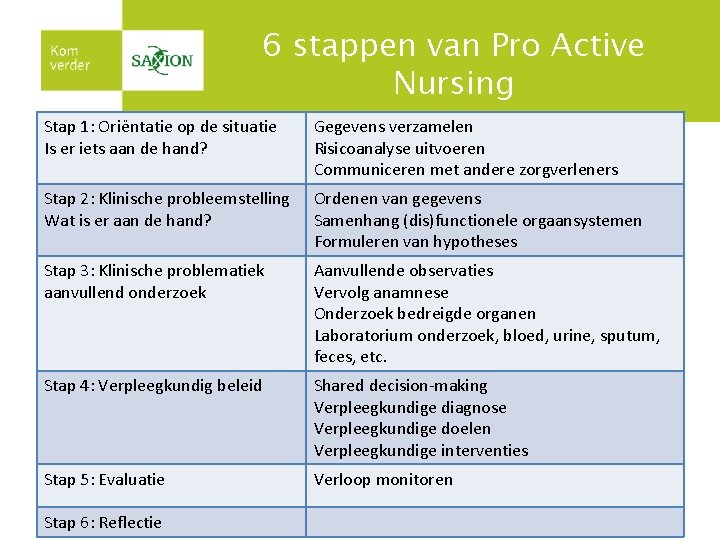
6 stappen van Pro Active Nursing Stap 1: Oriëntatie op de situatie Is er iets aan de hand? Gegevens verzamelen Risicoanalyse uitvoeren Communiceren met andere zorgverleners Stap 2: Klinische probleemstelling Wat is er aan de hand? Ordenen van gegevens Samenhang (dis)functionele orgaansystemen Formuleren van hypotheses Stap 3: Klinische problematiek aanvullend onderzoek Aanvullende observaties Vervolg anamnese Onderzoek bedreigde organen Laboratorium onderzoek, bloed, urine, sputum, feces, etc. Stap 4: Verpleegkundig beleid Shared decision-making Verpleegkundige diagnose Verpleegkundige doelen Verpleegkundige interventies Stap 5: Evaluatie Verloop monitoren Stap 6: Reflectie

Redeneerhulpen bij Pro Active Nursing Stappen van Pro Active Nursing Mogelijke redeneerhulpen Stap 1: oriëntatie op de situatie EWS ABCDE/SIRS/AMPLE/TIME/ALTIS SBAR Stap 2: Klinisch mogelijke problemen in kaart brengen - Klinische probleemstelling - Psychosociale probleemstelling Organogram SCEGS 11 patronen van Gordon Stap 3: aanvullend onderzoek Vervolg anamnese Onderzoek bedreigde organen normaalwaardes observatielijsten Stap 4: verpleegkundig beleid PES SMART Principes van EBP Stap 5; evaluatie SOAP meetinstrumenten Stap 6: reflectie STARRT

Stap 1 bij Dhr. de Boer Welke vragen stel je aan dhr. en/of zijn vrouw? Welke metingen ga je doen? Risicoanalyse uitvoeren> EWS Communiceren met andere zorgverleners> SBAR
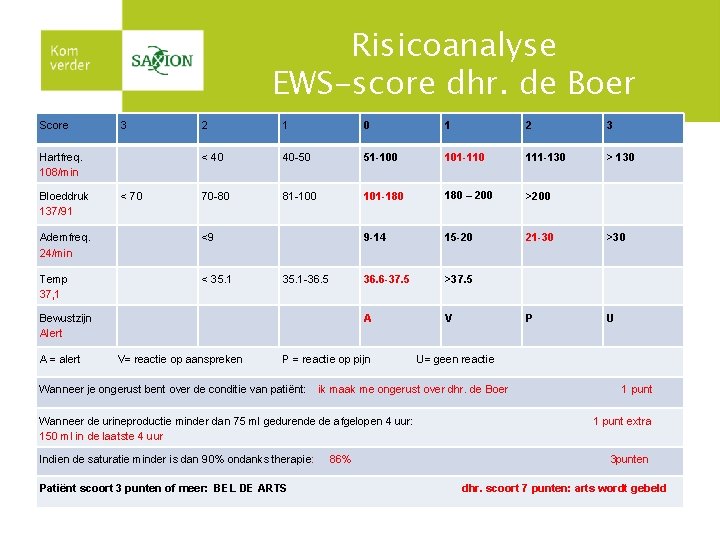
Risicoanalyse EWS-score dhr. de Boer Score 3 2 1 0 1 2 3 Hartfreq. 108/min < 40 40 -50 51 -100 101 -110 111 -130 > 130 Bloeddruk 137/91 < 70 70 -80 81 -100 101 -180 – 200 >200 Ademfreq. 24/min <9 9 -14 15 -20 21 -30 >30 Temp 37, 1 < 35. 1 -36. 5 36. 6 -37. 5 >37. 5 Bewustzijn Alert A V P U A = alert V= reactie op aanspreken P = reactie op pijn Wanneer je ongerust bent over de conditie van patiënt: ik maak me ongerust over dhr. de Boer Wanneer de urineproductie minder dan 75 ml gedurende de afgelopen 4 uur: 150 ml in de laatste 4 uur Indien de saturatie minder is dan 90% ondanks therapie: Patiënt scoort 3 punten of meer: BEL DE ARTS U= geen reactie 86% 1 punt extra 3 punten dhr. scoort 7 punten: arts wordt gebeld

SBAR • Situation – Wie ben jij, over welke zorgvrager gaat het en wat is het probleem? • Background/Behandeling – Wat zijn de (medische) voorgeschiedenis en achtergrond tot nu toe? • Assessment/Analyse – Jouw beoordeling van actuele en mogelijke problemen in de situatie? Metingen van vitale functies (EWS) • Recommendation/Respons – Wat wil je dat er gebeurt?

Stap 2 Dhr. de Boer Klinische probleemstelling Ordenen van gegevens Samenhang (dis)functionele orgaansystemen cardio vasculair systeem respiratoir systeem vocht en elektrolyten balans bloed systeem Formuleren van hypotheses

Orgaansystemen en parameters Orgaansystemen (Bakker, 2013) Parameters Neurologisch /brein Bewustzijn, pupilreactie, EMV score, Glascow Coma schaal , DOS, FAST, slikreflex Neurologisch/ zintuiglijk Pijn, visus, gehoor , evenwicht, reuk, smaak, sensibiliteit Neurologisch/ motorisch Handknijpkracht, looptest, recht-li vergelijking , beweeglijkheid gewrichten, botdichtheidsmeting Circulatie, cardiovasculair Bewustzijn, diurese, hartslag (pols; regelmaat, frequentie, kracht, vulling), bloeddruk (systolische en diastolische druk) , vulling halsvenen, capillaire refilltijd, diurese Bloeddruk, pols, kleur Zuurstofbalans, myocard Ademhaling Vocht- en electrolytenbalans Bloed Ademgeluiden, ademfrequentie, adembewegingen van de thorax, ademhalingspatroon, kleur van de huid, saturatie Vochtbalans (inname van vocht irt uitscheiding van vocht), diurese, gewichtsverandering, huidturgor, slijmvliezen, kleur en geur urine, labwaarden nierfunctie Kleur, pulsatie, teken van Homans (diep veneuze trombose), enkel-arm index (vernauwing slagaders benen), li-re vergelijking, labwaarden hematologie, klinische chemie en bloedgassen Endocrien Hormoonspiegels in bloed, o. a. bloedsuiker Digestief Verandering in gewicht, eetgedrag, peristaltiek, defecatiepatroon, -kleur, -consistentie, braken Thermoregulatie Kerntemperatuur (koorts), zweetproductie, kleur, koude rilling Afweer zwelling, kleur, warmte, pijn , infectieparameters (pus, bloedonderzoek)

Andere redeneerhulpen bij het assessment van de SBAR SIRS: verschijnselen van mogelijke sepsis EMV: niveau van bewustzijn ALTIS: pijn uitvragen of wond VAS: zelfbeoordeling mate van pijn TIME: beoordeling wond ABCDE: inschatting levensbedreigende letsels • SCEGS: psycosociale situatie • • •

Abcde-methode

Psychosociale problematiek SCEGS • Signalen: Welke somatische signalen verontrusten de patiënt het meest? • Cognitie: wat denkt de patiënt? , toekomst, ziekte-inzicht • Emotie: welke gevoelens heeft de patiënt? verdrietig, somber of juist wanhopig? Let op lichaamstaal en tegenstrijdigheden • Gedrag: Hoe gaat de patiënt ermee om (coping)? Gedraagt de zorgvrager zich anders? • Sociaal: Wat zijn gevolgen voor naastbetrokkenen? Draagkracht, draaglast van mantelzorger?

Samenvatting in vier leefgebieden Invulling domein Woon- en leefomstandigheden Lichamelijk welbevinden en gezondheid Participatie Mentaal welbevinden en autonomie Samenhang

Stap 3 Aanvullend onderzoek bij dhr. de Boer (vervolg) anamnese – Observatie ademhaling / ophoesten – Theraptietrouw Lichamelijk onderzoek – Pijn op de borst ? – Observatie vocht in benen – Thorax bewegingen Laboratorium onderzoek : bloedgassen, nierfunctie Functie onderzoek: cardiale echo, ECG, x-thorax
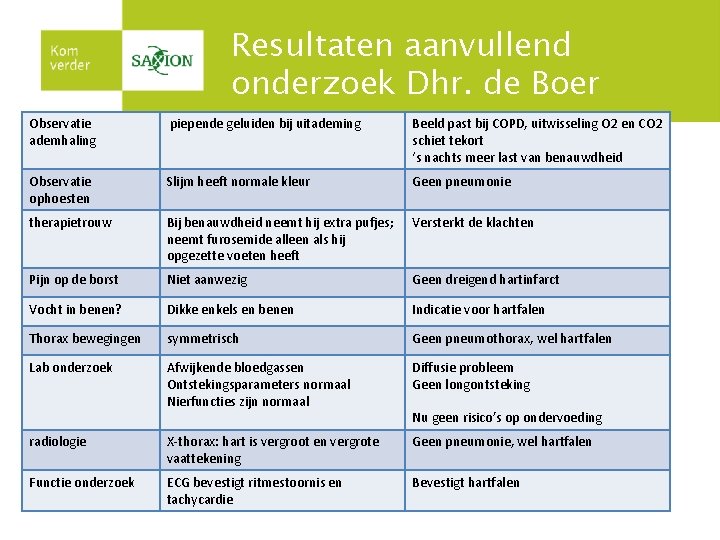
Resultaten aanvullend onderzoek Dhr. de Boer Observatie ademhaling piepende geluiden bij uitademing Beeld past bij COPD, uitwisseling O 2 en CO 2 schiet tekort ‘s nachts meer last van benauwdheid Observatie ophoesten Slijm heeft normale kleur Geen pneumonie therapietrouw Bij benauwdheid neemt hij extra pufjes; neemt furosemide alleen als hij opgezette voeten heeft Versterkt de klachten Pijn op de borst Niet aanwezig Geen dreigend hartinfarct Vocht in benen? Dikke enkels en benen Indicatie voor hartfalen Thorax bewegingen symmetrisch Geen pneumothorax, wel hartfalen Lab onderzoek Afwijkende bloedgassen Ontstekingsparameters normaal Nierfuncties zijn normaal Diffusie probleem Geen longontsteking radiologie X-thorax: hart is vergroot en vergrote vaattekening Geen pneumonie, wel hartfalen Functie onderzoek ECG bevestigt ritmestoornis en tachycardie Bevestigt hartfalen Nu geen risico’s op ondervoeding
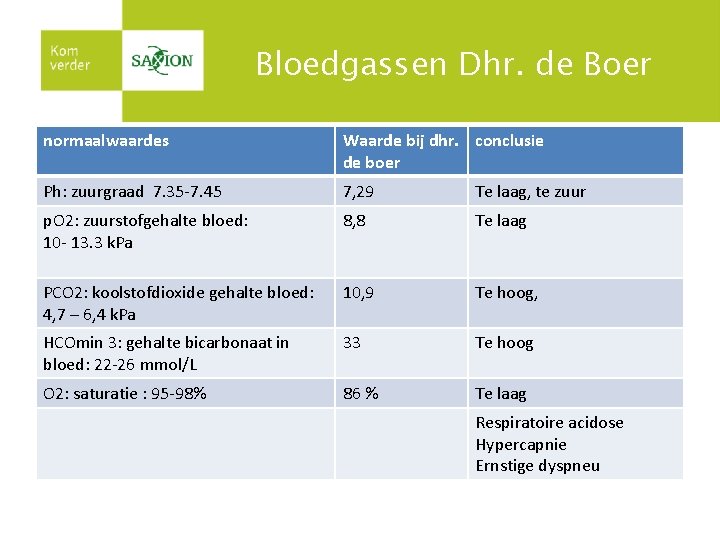
Bloedgassen Dhr. de Boer normaalwaardes Waarde bij dhr. conclusie de boer Ph: zuurgraad 7. 35 -7. 45 7, 29 Te laag, te zuur p. O 2: zuurstofgehalte bloed: 10 - 13. 3 k. Pa 8, 8 Te laag PCO 2: koolstofdioxide gehalte bloed: 4, 7 – 6, 4 k. Pa 10, 9 Te hoog, HCOmin 3: gehalte bicarbonaat in bloed: 22 -26 mmol/L 33 Te hoog O 2: saturatie : 95 -98% 86 % Te laag Respiratoire acidose Hypercapnie Ernstige dyspneu

Stap 4: Verpleegkundig beleid • Shared decision-making • Verpleegkundige diagnose (therapietrouw, angst, • Verpleegkundige doelen • Verpleegkundige interventies Op basis van aangenomen verpleegkundige diagnose en prognose

Stap 5 Evaluatie, m. b. v. SOAP • • Subjectieve bevindingen Objectieve bevindingen Analyse Plan, bijstellen verpleegplan

Stap 6 Reflectie • Wat was jouw aandeel in de bereikte resultaten? • Wet- en regelgeving nageleefd? • Veiligheid van patiënt voldoende bewaakt? • Waar ben je beargumenteerd afgeweken van protocollen? • Ethische aspecten bewaakt? • Wat heb je geleerd? Wat kan de volgende keer beter?

Opdracht Werk een casus uit m. b. v. de 6 stappen. Maak gebruik van de volgende redeneerhulpen: EWS, SBAR en andere relevante redeneerhulpen Breng samenhang aan in je bevindingen Formuleer hypotheses Onderzoek je hypotheses met relevante redeneerhulpen • Stel een verpleegplan op (verpleegkundige diagnose, doelen, interventies) • • •

Bronnen • Bakker, M. (2010) Pro Active Nursing. Deel I en deel II. Amsterdam. Boom Lemma • Bussel P. van, Hoek-Kemna M. , Jacobs M. , Krenning K. & Zijlstra S. (2016). Zorgpad: Verpleegtechnische handelingen. Noordhoff Uitgevers. Groningen/Houten. • Dobber, J. (2015) Klinisch redeneren en evidence-based practice. Houten: Bohn Stafleu van Loghum
- Slides: 28