Thema week palliatieve zorg Mirthe Cathelijn en Lilian

















































- Slides: 63

Thema week palliatieve zorg Mirthe, Cathelijn en Lilian

De ochtend Munch 1884

Programma thema week Maandag 28 -1 9. 30 -12. 00 starten, introductie thema week uitleg Lilian en Mirthe 13. 00 - 16. 00 voorbereiden opdracht en afspraken maken. Dit doe je thuis. Dinsdag 29 -1 Ochtend afnemen en uitwerken interviews 12. 15 -14. 15 Gastles Scenarts op school 14. 30 -16. 30 Gastles donor procedure op school Woensdag 30 -1 10. 30 -12. 30 Gastles Toin Coolen, ethicus Elkerliek, bespreken interviews Vanaf 13. 30 bezoek Hospice (Annemie gaat met jullie mee) Donderdag 31 -1 Maken van afsluitende reflectieopdracht. (thuis)

Programma vandaag Uitleg opdracht themaweek. Ophalen Kort voorkennis stukje theorie Palliatief Oefenen Wat redeneren met casuïstiek ga ik ermee doen in de praktijk

Opdracht thema week Lees de studiewijzer en met name de opdrachten door blz 1, 2 en 3 Bespreek Stel De hem daarna in 4 -tallen eventuele vragen op. vragen bespreken we klassikaal.

Ophalen voorkennis Maak in groepen van 4 een mindmap met dat wat je al weet over palliatieve zorg En wat je hoopt te leren deze week.

Palliatieve zorg (kwaliteitskader 2017) Palliatieve zorg is zorg die de kwaliteit van het leven verbetert van patiënten en hun naasten die te maken hebben met een levensbedreigende aandoening of kwetsbaarheid, door het voorkomen en verlichten van lijden, door middel van vroegtijdige signalering en zorgvuldige beoordeling en behandeling van problemen van fysieke, psychische, sociale en spirituele aard. Gedurende het beloop van de ziekte of kwetsbaarheid heeft palliatieve zorg oog voor het behoud van autonomie, toegang tot informatie en keuzemogelijkheden.

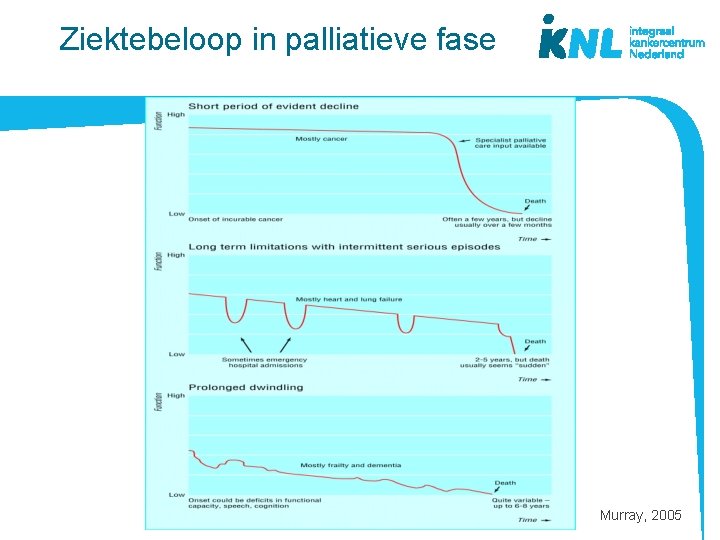
Ziektebeloop in palliatieve fase Murray, 2005

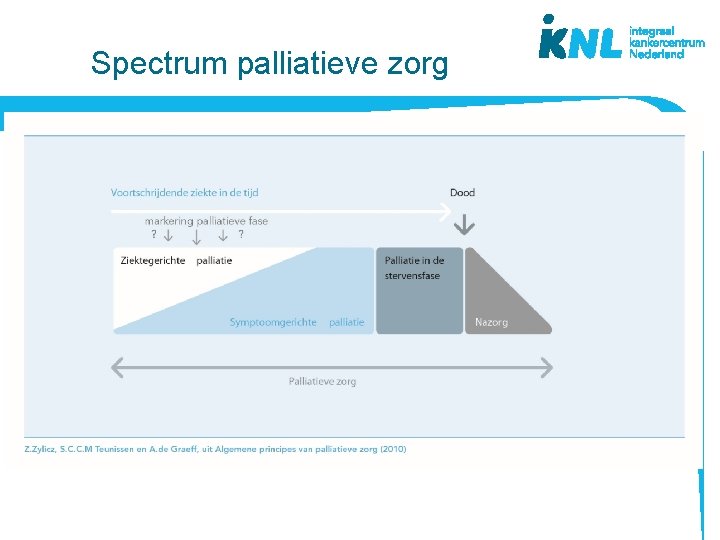
Spectrum palliatieve zorg

PIB IKNL 2014

Toekomstige behoefte palliatieve zorg • Vergrijzing: aantal 65+-ers van 16% naar 26% • ↑ Sterftecijfer • ↑ Toename chronisch zieken, ↑Multimorbiditeit • ↑ Behoefte palliatieve zorg • Verschuiving van zorg van ziekenhuis naar 1 e lijn

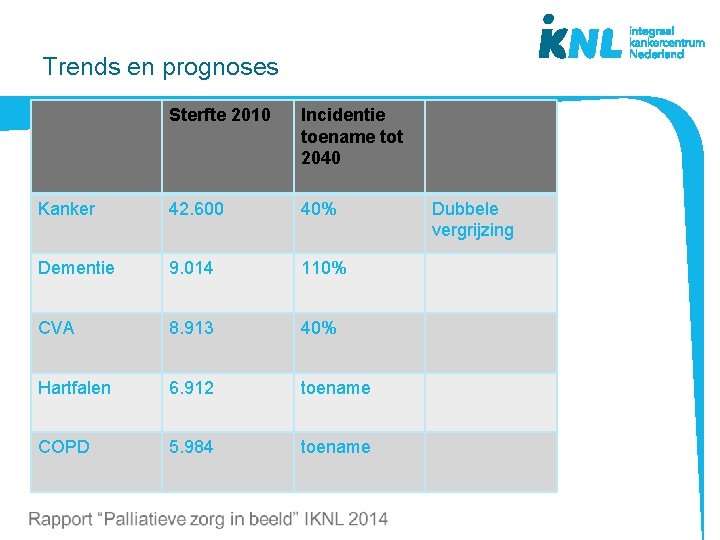
Trends en prognoses Sterfte 2010 Incidentie toename tot 2040 Kanker 42. 600 40% Dementie 9. 014 110% CVA 8. 913 40% Hartfalen 6. 912 toename COPD 5. 984 toename Dubbele vergrijzing

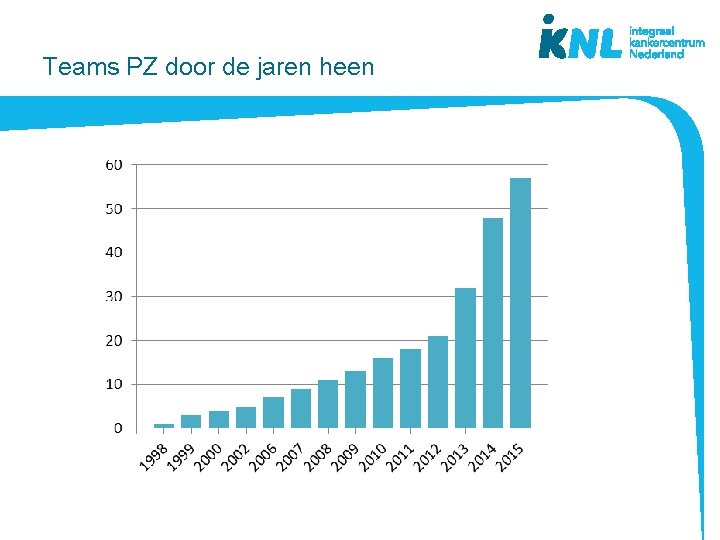
Teams PZ door de jaren heen

Palliatief redeneren • Besluitvorming in de palliatieve fase

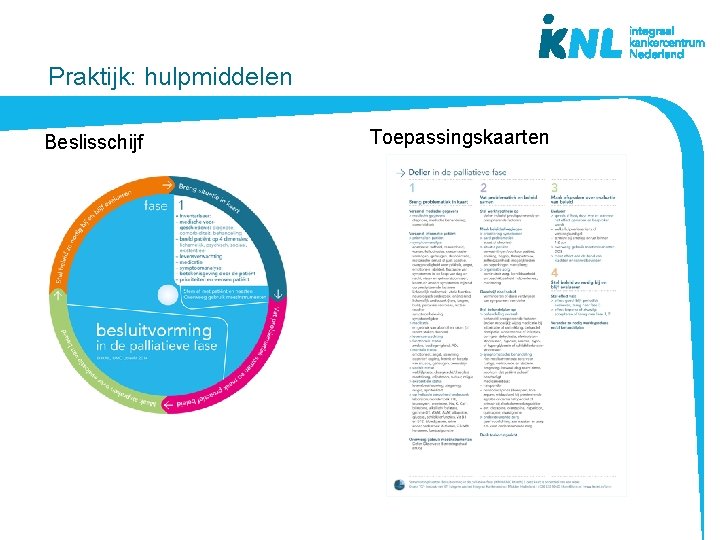
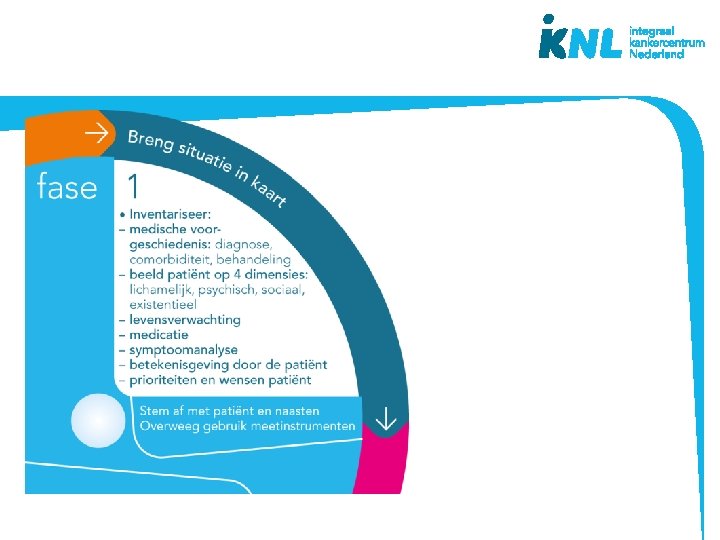
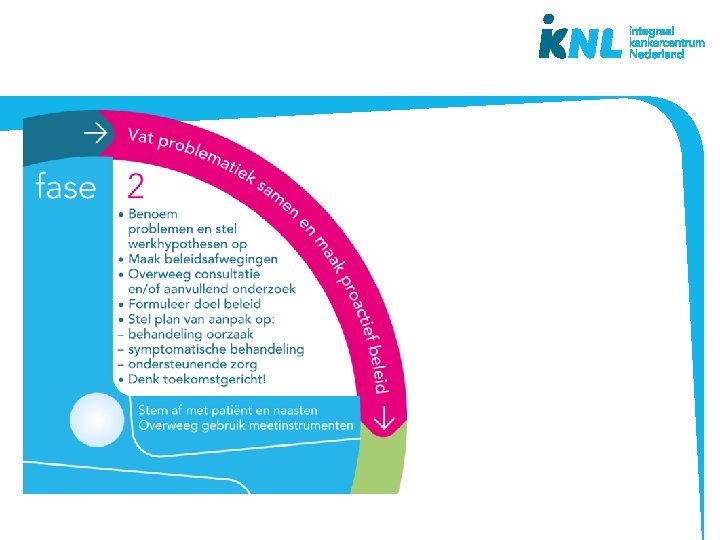
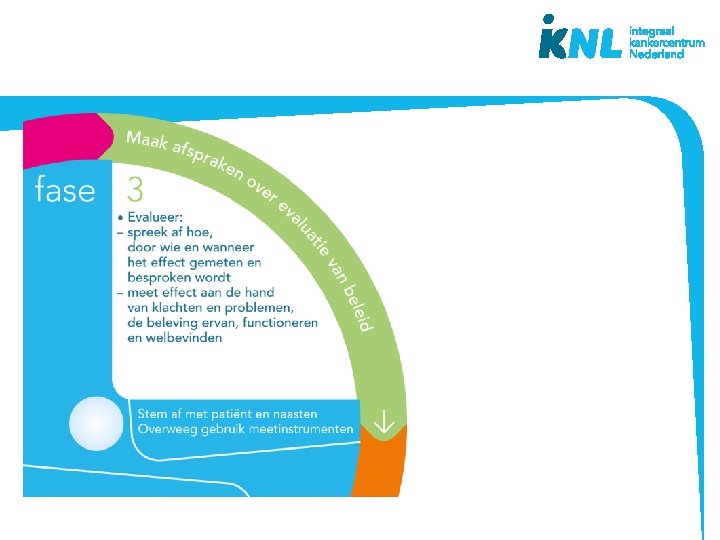
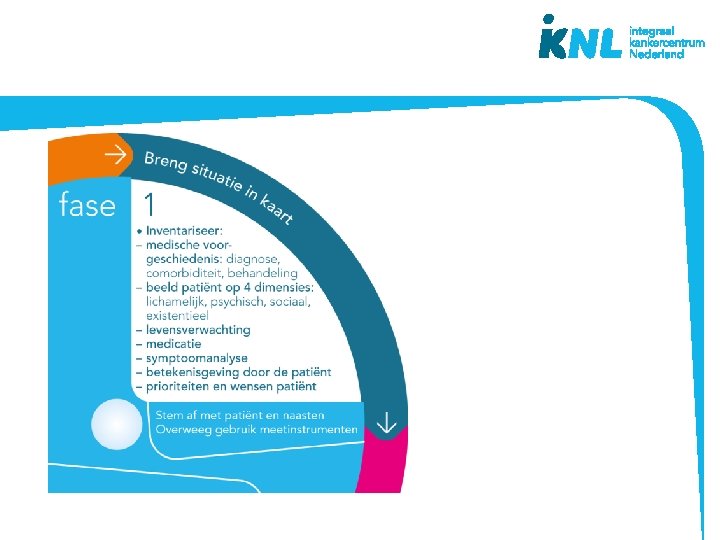
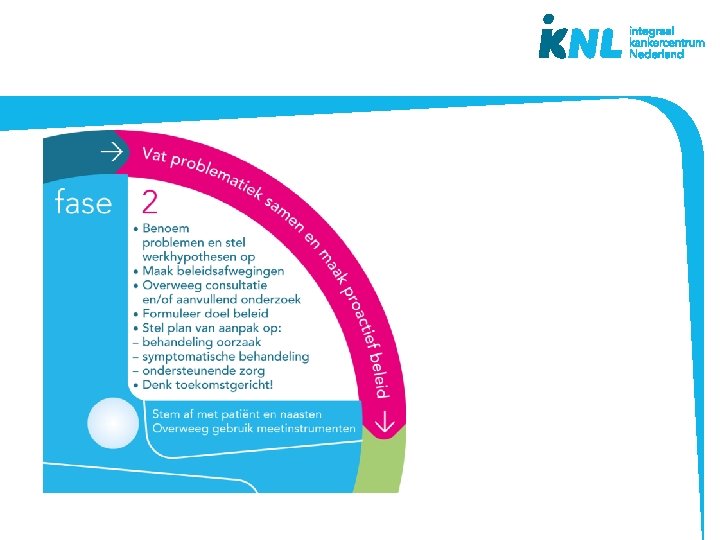
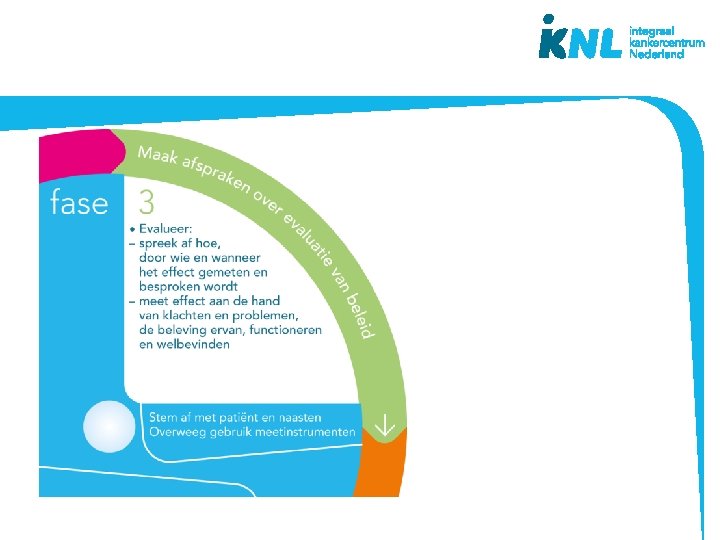
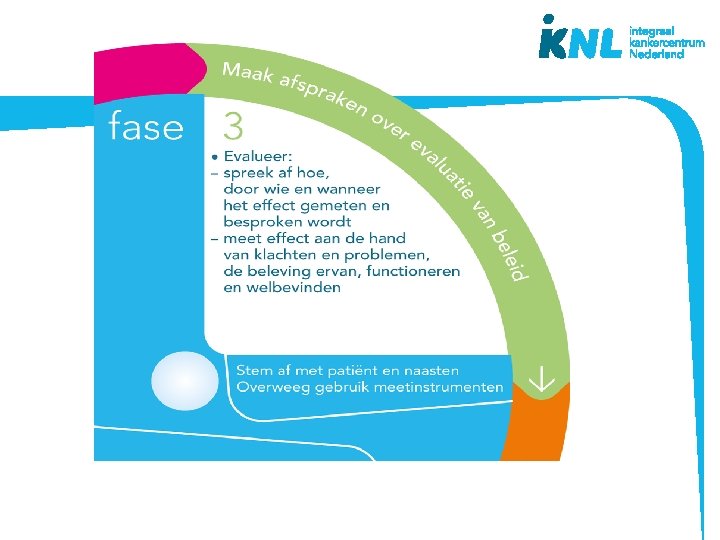
De beslisschijf – fases besluitvorming • Houd de patiënt centraal • Ondersteuning en structuur biedend bij besluitvorming • Mono- en multidisciplinair • Doorlopen fases kan per symptoom of voor meerdere symptomen tegelijk • Bruikbaar bij (patiënt)besprekingen • Basis voor na- en bijscholing • Inhoud gebaseerd op richtlijnen palliatieve zorg www. pallialine. nl ontwikkeld vanuit praktijk

Toepassing van de richtlijnen • https: //www. youtube. com/watch? v=3 r. Yyxs. Zyr. EI

Praktijk: hulpmiddelen Beslisschijf Toepassingskaarten

Methodiek Besluitvorming • Spreken van één taal • Gebruik richtlijnen palliatieve zorg • Delen van kennis en gezamenlijk doel • Anticiperend beleid • Wens van de patiënt • Multidimensionale zorg

Meerwaarde Door deze aanpak ontstaat voor de patiënt en naasten (en zorgverlener) inzicht in: • wat er (waarschijnlijk) aan de hand is • wat hij wil / en of kan • wat zijn behandelaar / behandelend team tot doel heeft • wat de risico’s zijn die bij bepaalde keuzes horen • wat de mogelijkheden voor aanpak en bijstelling zijn





Toepassingskaarten • toepassing richtlijnen a. h. v. 4 fases ‘Besluitvorming’ • symptomen (13): angst, anorexie en gewichtsverlies, dehydratie, delier, depressie, droge mond, dyspnoe, ileus, misselijkheid en braken, obstipatie, pijn, slaapproblemen, vermoeidheid • thema gerichte zorg (1): spirituele zorg


Casus 1 Zie informatie studiewijzer. Lees deze goed door en maak de opdrachten aan het einde van casus 1 Maak gebruik van de beslisschijf en zoek online de toepassingskaarten op.


Casus 1 fase 2 (1) Werkhypothese delier: Onrust / verwardheid op basis van hersenmetastasen, bijwerkingen medicatie en mogelijk hypercalciemie Werkhypothese pijn: Gemengd nociceptieve en neuropathische rugpijn op basis van progressieve metastasering in de thoracale wervelkolom

Voorbeelden werkhypotheses Delier o. b. v…. . – gebruik opioïden – metabole afwijkingen/electrolytenstoornis (hypercalciëmie, hypoglycaemie, hyperglycaemie, hyponatriemie, nier/leverfalen) – UWI/LWI – recente chirurgie – hersentumor/hersenmetastasen/meningitis carcinomatosa – andere medicamenten (bijvoorbeeld benzodiazepines, neuroleptica) of onttrekking alcohol/nicotine – externe factoren (verandering verblijfplaats, urineretentie, obstipatie) – pijn en benauwdheid – CVA/TIA

Casus 1 fase 2 (2) Beleidsafwegingen: Geen diagnostiek i. v. m. beperkte levensverwachting en geringe tot afwezige therapeutische consequenties. Familie geeft aan te willen dat patiënt thuis overlijdt. Doel van de behandeling: Creëren van rust voor patiënt en naasten Behandeling van de oorzaken: Hersenmetastasen: geen mogelijkheden Medicatie: Rotatie naar morfine subcutaan Evt. hypercalciëmie: bewust onbehandeld gelaten

Casus 1 fase 2 (3) Symptomatische behandeling Medicamenteus: - - Ophogen haloperidol naar 2 x 5 mg subcutaan - - Midazolam 15 mg a. n. - Rotatie naar morfine subcutaan, fentanyl pleister gestaakt Niet medicamenteus: - - Bewaak dag nacht ritme, beperken omgevingsprikkels Ondersteunende zorg: - Informatie aan naasten over delier - Extra thuiszorg (hulp voor nachten) - Psychosociale zorg naasten (kinderen)


Casus 1 fase 3 Evaluatie delier: - Beoordelen van effect van medicatie op delirant beeld 30 in na inname van verhoogde dosis haloperidol - Beoordeling met DOS score lijst 2 dd Evaluatie pijn: - Observatie pijngedrag bij lichamelijk verzorging en signalen echtgenote - Bij helder bewustzijn: rechtstreeks navraag bij dhr zelf


Casus 1 fase 4 • In de loop van de dag wordt rust bereikt • Pijn lijkt met subcutaan morfine beter onder controle • Huisarts en wijkverpleegkundige komen dagelijks • Patiënt overlijdt rustig op donderdag

Waarom kiezen voor projectmatig verbeteren van besluitvorming in de PF? • De diversiteit aan vragen en problemen van patiënten vraagt om zorg op maat, maar wel met een onderliggende structuur • De beschikbaarheid van richtlijnen is mooi, maar goed gebruik vraagt om concrete toepassing op de juiste manier • Zoveel mensen zoveel zinnen: de verschillen tussen patiënten/naasten enerzijds en zorgverleners anderzijds vragen om een steun-structuur • Klinisch redeneren moet altijd, palliatief redeneren helpt doelen in de palliatieve fase beter te realiseren


casus 2 fase 1 • Lees de informatie over deze casus in je studiewijzer. • Maak vervolgens de opdrachten uit de studiewijzer. • Denk weer aan de beslis schijff en toepassingskaarten

casus 2 fase 1 • Prioriteiten • Vermindering van klachten • Actieve behandeling van ziekte, zo lang mogelijk leven • Opname bespreekbaar, indien noodzakelijk voor optimale behandeling


Casus 2 - fase 2 (1) • Wat zijn uw werkhypotheses t. a. v. de pijn en de misselijkheid en het braken? • Wat doet u nu?

Casus 2 – fase 2 (2) • Werkhypotheses: • Progressieve pijnklachten in de rug en de ribben t. g. v. progressieve botmetastasen t. g. v. mammacarcinoom • Misselijkheid en braken t. g. v. hypercalciëmie, als bijwerking van opioïden (of t. g. v. hersenmetastasen) • In overleg met patiënte en echtgenoot besloten tot opname • Aanvullend onderzoek: • Lab: Sterk verhoogd serumcalcium, gestoorde nierfunctie • X-LWK: Inzakking L 2 • Botscan: progressieve skeletmetastasering

Casus 2 – fase 2 (3) • Bijgestelde werkhypotheses: • Progressieve pijnklachten in de rug en de ribben t. g. v. progressieve botmetastasen t. g. v. mammacarcinoom • Misselijkheid en braken t. g. v. hypercalciëmie • Omschrijf het doel van uw behandeling • Stel een behandelplan op • Wat spreekt u af t. a. v. de evaluatie van het beleid?

Casus 2 – fase 2 (4) • Doel beleid: • Verlichting van klachten • Actieve behandeling van de ziekte en daarmee zo lang mogelijk handhaven van kwaliteit van leven en verlenging van het leven • Behandelplan

Casus 2 – fase 2 (5) • Behandelplan: • Behandeling van de oorzaak: • Behandeling hypercalciëmie: vocht en APD i. v. • Radiotherapie L 2 • Palliatieve chemotherapie • Symptomatisch • Morfinepomp • Metoclopramide 4 dd 20 mg supp • Ondersteunende zorg • Gesprekken over huidige situatie, behandeling en toekomst • Stichting Achter de Regenboog • Verder geen wens voor gespecialiseerde psychosociale ondersteuning


Casus 2 – fase 3/4 • T. a. v. pijn: • Gebruik van NRS-score 2 dd voor pijn • Effect morfinepomp: na enkele uren, primair door verpleegkundige, aan de hand van pijn en (on)welbevinden, en stel dosering z. n. bij • Effect radiotherapie: na enkele weken (NB soms tijdelijk toename pijn!) • Effect palliatieve chemotherapie: na minimaal 1 -2 maanden • T. a. v. misselijkheid en braken: • Gebruik van NRS-score 2 dd voor misselijkheid; overweeg metoclopramide s. c. bij onvoldoende effect • Dagelijks controle serumcalcium en nierfunctie



Casus 3 – fase 1 (1) • Lees de informatie over deze casus in je studiewijzer. • Maak vervolgens de opdrachten uit de studiewijzer. • Denk weer aan de beslis schijf en toepassingskaarten

Casus 3 – fase 1 (2) • Prioriteiten: • Vermindering van lichamelijke klachten • Beter hanteerbaar maken van de klachten en de situatie • Op orde brengen van praktische en financiële zaken • Wil graag terug naar Ghana en daar overlijden

Casus 3 – fase 1 (6) • Helpen aanvullend onderzoek en meetinstrumenten u bij de diagnostiek? Zo ja, wat zou u inzetten?

Casus 3 – aanvullend onderzoek en gebruik van meetinstrumenten • Aanvullend onderzoek: • Lab, m. n. Hb, nier- en leverfunctie, elektrolyten (m. n. Ca) • Evt. beeldvorming om status van ziekte en reactie op behandeling in kaart te brengen • Mogelijke meetinstrumenten: • Utrecht Symptoom Dagboek • Lastmeter • Hospital Anxiety and Depression Scale (HADS)


Casus 3 – fase 2 (1) • Welke werkhypothese(s) zou u formuleren?

Casus 3 – fase 2 (2) • Mogelijke werkhypothese(s): 1. Vermoeidheid op basis van gemetastaseerd niercarcinoom met als (mogelijke) bijdragende factoren: anemie, ongecontroleerde symptomen (pijn, kortademigheid, mondklachten, misselijkheid, obstipatie) en de problematiek, genoemd onder 2 2. Problemen in het omgaan met de huidige situatie (onzekerheid over de toekomst, gevoel van controleverlies, relatieproblemen met ex en dochters, financiële problematiek)

Casus 3 – fase 2 (3) • Wat is uw behandelplan en welke doelen streeft u na?

Casus 3 – fase 2 (4) • Behandeling van de oorzaak: nogmaals poging tot behandeling van de ziekte met sunitinib in aangepaste dosering • Symptomatische behandeling • Correctie van evt. diepe anemie • Adequate symptoombestrijding • Palliatieve revalidatie in onderzoeksverband • Gaat in gesprek met ex en dochters • Ondersteunende zorg • Gesprek met geestelijk verzorger • Gesprek met psycholoog (Helen Dowling Instituut) • Afspraak bij financieel adviseur

Casus 3 – fase 2 (5) • Doelen van behandeling • Vermindering van lichamelijke klachten • Beter kunnen omgaan met de ziekte en situatie, verhogen van gevoel van autonomie en controle van patiënt • Regelen van praktische zaken


Casus 3 – fase 3 (1) • Hoe evalueert u het beleid?

Casus 3 – fase 3 (2) • Dagelijks Utrecht Symptoom Dagboek • Controle van lichamelijke klachten en effect behandeling met sunitinib door medisch oncoloog • Coördinatie en regie van hulpverlening hier van groot belang; derhalve ‘case manager’ aanwijzen, die regelmatig (bijv. wekelijks) contact heeft

Afsluiting • Wat vonden jullie van deze ochtend? • Wat neem je mee? • Hoe kijk je tegen de opdracht aan? Schrijf de antwoorden op een post it.