Palliatieve zorg en Hartfalen Casusbespreking 09 10 12

Palliatieve zorg en Hartfalen Casusbespreking 09 -10 -12 Amnon Weinberg, lid CPT Specialist Ouderengeneeskunde
Ter bespreking • • Wat is Hartfalen Wat zijn oorzaken van Hartfalen Symptomen en NYHA stadia Lichamelijk en aanvullend onderzoek Beleid: behandeling oorzaken Beleid: medicatie Beleid: niet-medicamenteus Beleid: integraal > anticiperen / ACP / multidisciplinair / curatief <> palliatief
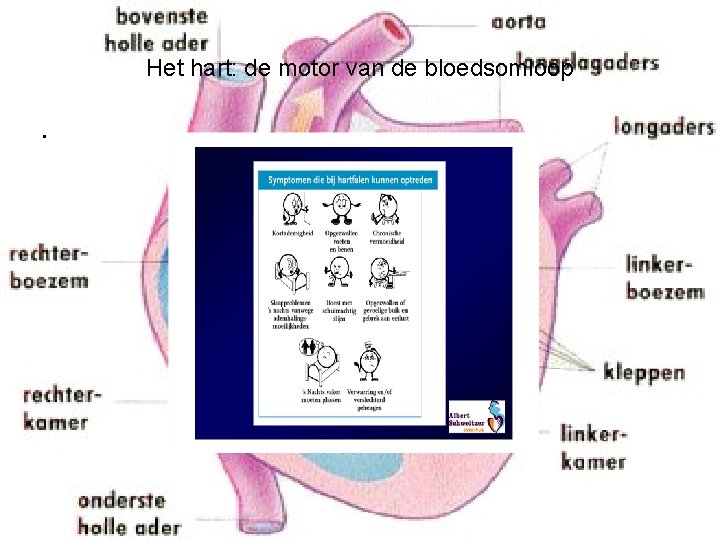
Het hart: de motor van de bloedsomloop •

Wat is Hartfalen en het beloop? • Pompfunctie stoornis van het hart met daarbij behorende symptomen • Kernsymptoom: moeheid en dyspnoe • Systolisch HF “links” : niet uitpompen • Diastolisch HF “rechts”: niet aanzuigen • Complicaties / progressie / vaatlijden • Slechte, onzekere prognose, grillig beloop • Laatste fase frequente ziekenhuisopname
Oorzaken Hartfalen • Ischemisch hartlijden (vernauwing kransslagaderen) • Hypertensie • Kleplijden • Diabetes Mellitus • Alcohol • Endocarditis (ontsteking hartspier) • Ritmestoornissen • Aangeboren hartziekte
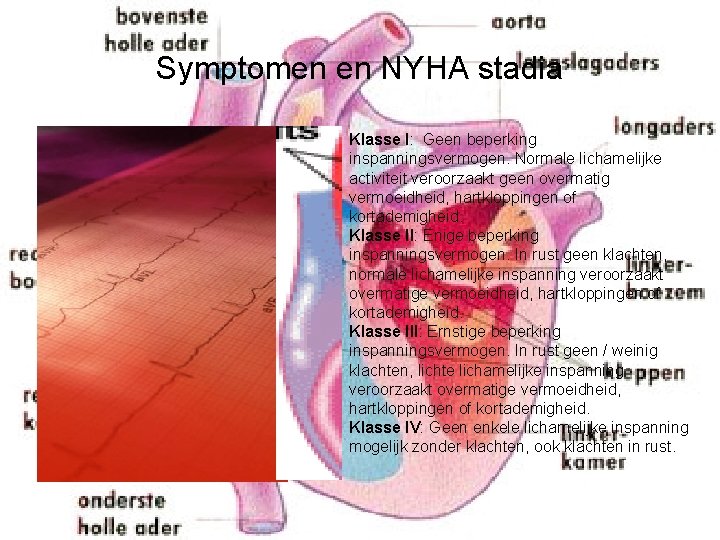
Symptomen en NYHA stadia Klasse I: Geen beperking inspanningsvermogen. Normale lichamelijke activiteit veroorzaakt geen overmatig vermoeidheid, hartkloppingen of kortademigheid. Klasse II: Enige beperking inspanningsvermogen. In rust geen klachten, normale lichamelijke inspanning veroorzaakt overmatige vermoeidheid, hartkloppingen of kortademigheid. Klasse III: Ernstige beperking inspanningsvermogen. In rust geen / weinig klachten, lichte lichamelijke inspanning veroorzaakt overmatige vermoeidheid, hartkloppingen of kortademigheid. Klasse IV: Geen enkele lichamelijke inspanning mogelijk zonder klachten, ook klachten in rust.
Basisonderzoek • • Verloop gewicht Bloeddruk, hartslag (pols of luisteren, regulair? ) Centraal veneuze druk (gestuwde halsvenen) Beluisteren hart: geruisen, tonen Kloppen en beluisteren longen: demping, crepitaties Buik: vergrote lever, ascites Benen/armen: oedeem, cyanose, temperatuur Functioneel: zelfredzaamheid, mobiliteit, psychisch/cognitie • Heteroanamnese en draagkracht mantelzorger
Aanvullend onderzoek • ECG (normaal > geen HF) • Lab: natrium/ kalium, kreatinine, Hb, glucose, TSH, (NTpro) BNP • X thorax • Echo hart • Scan hart
Behandeling onderliggende factoren • • • CABG (omleidingen) / PTCA (dotteren) Hartklepvervanging Hypertensie Ritmestoornissen Schildklieraandoeningen Stoppen alcohol Therapietrouw Onderliggende depressie Comorbiditeit
Medicatie • • Bloedverdunners: Ascal, Acenocoumarol Bloeddrukverlagers: Metoprolol, Amlodipine Drukverlagers: nitraten zoals Monocedocard Vochtafdrijvers: Furosemide, Bumetanide, Hydrochloortiazide • Hormonale middelen: Spironolaction, Enalapril, Coversyl • Ritmemiddelen: Digoxine, Sotalol, Amiodarone • Cholesterolverlagers: Simvastatine ? ! • Zo hoog mogelijk doseren als dat de nieren blijven werken en de lage bloeddruk geen vallen geeft!
Niet medicamenteuze behandeling – Hartfalenrevalidatie – ICD: voor te traag en/of voor te snel hartritme – Behandeling slaapstoornissen zoals OSAS – O 2 therapie bij saturatie <92% – Harttransplantatie of steunhart
Niet medicamenteuze behandeling – Dieet en leefregels: • • Overgewicht opheffen Bij cachexie evt diëtist Vochtbeperking vanaf NYHA III of hyponatriaemie Lichte natriumbeperking Rust afwisselen met beweging Stop roken Alcohol max 2 EH/dag
Prognose – Slechte prognose bij: • hogere leeftijd • eerdere opnames • afwezigheid reversibele oorzaak • onvoldoende reactie op behandeling • ernstige comorbiditeit • aanwezigheid depressie – 40% overlijdt plotseling – 40% binnen 1 -2 weken na opname ivm excacerbatie – 20% geleidelijke achteruitgang, vaak thuis overlijden
Laatste fase HF • Kenmerken: • • • NYHA-klasse 4 Klinisch HF met extreme moeheid en dyspnoe Hypotensie Ejectiefractie (pompkracht) < 20% Frequente ziekenhuisopnames: < 2 mnd heropname Nierinsufficiëntie
Integrale benadering – Multidisciplinair: • • • Huisarts Thuiszorg Diëtiste Cardioloog Hartfalenverpleegkundige Consultatief palliatief team Specialist ouderengeneeskundige Psycholoog Fysiotherapie / ergotherapie

Psychosociaal – Naast lichamelijke klachten psychosociale problematiek: • • Omgaan met afhankelijkheid Aantasting gevoel van eigenwaarde Rouw Ontzien van naasten en daardoor gaan en niet praten over moeilijke onderwerpen zoals het einde • Ook hulpverleners en patiënten praten niet over beloop en prognose
Advance Care Planning – – – Bespreek onvoorspelbaarheid beloop ziekte • Benoem hoge kans op plotseling overlijden • Soms verbetering in schijnbaar terminale situatie Bespreek kans op overlijden binnen enkele dagen na excacerbatie Bespreek (on)zin reanimatie, ziekenhuisopname, euthanasie/PS Bespreek behandelplan acute dyspnoe thuis (zuurstof, Morfine) Bespreek beleid pacemaker Pickline infuus met hartmedicatie thuis
Niet vergeten! • • • Hartfalen is uiting van algeheel vaatlijden Progressieve ziekte met al snel palliatieve benadering Tast vitaliteit en zelfstandigheid aan Toenemende belasting voor mantelzorger Integrale benadering multidisciplinair team Coördinatie, communicatie en voorlichting ACP anticiperen op wat komen gaat Omgaan met psychosociale gevolgen Risico’s van medicatie Complexe terminale zorgfase
- Slides: 18