ylna Choroba Zakrzepowo Zatorowa Rozpoznawanie i leczenie VTED

Żylna Choroba Zakrzepowo – Zatorowa Rozpoznawanie i leczenie (VTED)

Żylna choroba zakrzepowo-zatorowa: Podział: • DVT – Zakrzepica żył głębokich (phlegmasia coerulea/alba dolens) Zakrzepy zlokalizowane w żyłach pod powięzią głęboką, oraz w żyłach przeszywających i w żyłach biodrowych. Dystalna (60 - 70%) - żyły głębokie podudzia Proksymalna (20 – 30%) - żyła podkolanowa, żyły biodrowe udowe, żyły • Thrombophlebitis superficialis (septica,

Żylna choroba zakrzepowo-zatorowa: Powikłania: • Ostre: zator tętnicy płucnej - masywny - nie masywny • Odległe: zakrzepica nawrotowa zespół pozakrzepowy (CVI)

Żylna choroba zakrzepowo-zatorowa: Epidemiologia - bardzo częste schorzenie • w USA roczna częstość zakrzepicy żylnej wynosi około 0, 05% - 0, 12% populacji ogólnej 300 000 – 600 000 hospitalizacji / rok • • NIH Consensus Statements 1986; 6: 1 -8. Silverstein MD, et al. Arch. Int. Med. 1998; 158: 585 -593. • w Szwecji 160 przypadków na 1000 mieszk. / rok

Polska Zakrzepica żył głębokich - 50 000/rok Zator tętnicy płucnej - 20 000/rok Nieleczony ZTP 30% Leczony ZTP - 2 - 8% - śmiertelność S. Łopaciuk "Zatory i Zakrzepy", 2002 - - śmiertelność
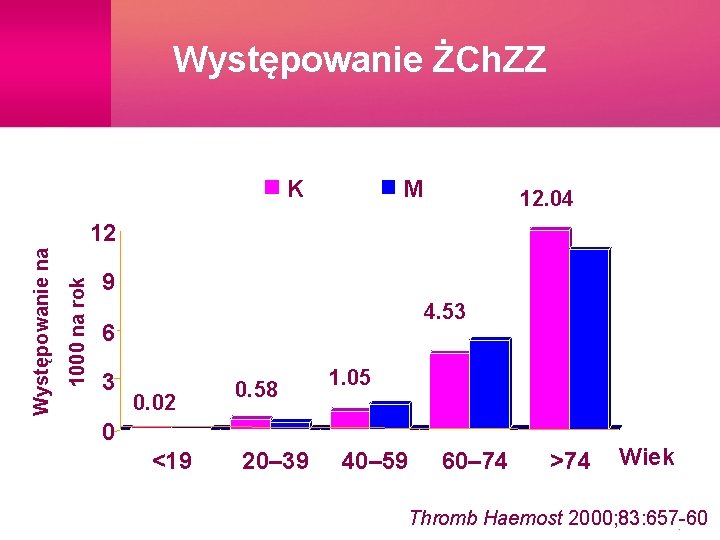
Występowanie ŻCh. ZZ K M 12. 04 1000 na rok Występowanie na 12 9 4. 53 6 3 0. 02 0. 58 1. 05 0 <19 20– 39 40– 59 60– 74 >74 Wiek Thromb Haemost 2000; 83: 657 -60

Żylna choroba zakrzepowo-zatorowa: cichy morderca W większości przypadków żylna choroba zakrzepowozatorowa przebiega bezobjawowo i większość przypadków jest nierozpoznana. • ~ 80% przypadków zakrzepicy żył głębokich pozostaje bezobjawowe Lethen H, et al. Am. J. Cardiol. 1997; 80: 1066 -1069. Girard P, et al. Chest 1999; 116: 903 -908. • > 50% wszystkich przypadków śmiertelnego zatoru tętnicy płucnej nie jest rozpoznane przed śmiercią Goldhaber SZ, et al. Am. J. Med. 1982; 73: 822 -826.

Zator tętnicy płucnej i zakrzepica żył głębokich: ta sama choroba Źródło zatoru tętnicy płucnej stanowią najczęściej: Około 50% pacjentów z proksymalną zakrzepicą żył głębokich kończyn dolnych ma bezobjawowy zator tętnicy płucnej. • proksymalna zakrzepica żył głębokich 90% materiału zatorowego Pesavento R, et al. Minerva Cardioangiol. pochodzi z odcinka 1997; proksymalnego żył głębokich 45: 369 -375. Zakrzepica żył głębokich kończyn dolnych (zwykle • zakrzepica żył miednicy bezobjawowa) jest mniejszej rozpoznawana u ok. 70% pacjentów z, • zakrzepica żył nerkowych (żyły objawowym zatorem tętnicy głównej płucnej. dolnej) et al. Circulation Perrier A, et al. Arch. Int. Med. 1996: 156: 531 -536. Partsch H, et al. Hirsh J. Vasc. J, Surg. 1996; 24: 774 -782. 1996; 93: 2212 -2245. Goldhaber SZ, et al. Lancet 1999; 353: 1386 -1389. Stein PD, et al. Chest 1999: Rosendaal Lancet 1999; 353: 1167 -1173. • zakrzep/skrzep przy cewniku Girard P, 116: 909 -913. et al. Chest 1999; FR. 116: 903 -908.

Triada Virchowa - 1856 • zwolnienie przepływu krwi - zastój żylny • uszkodzenie ściany żyły • zmiany reologii krwi – zwiększenie lepkości i krzepliwości
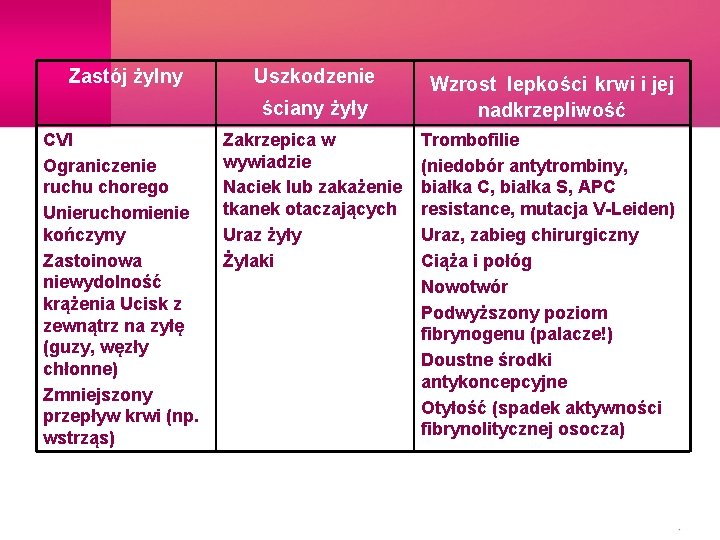
Zastój żylny Uszkodzenie ściany żyły CVI Ograniczenie ruchu chorego Unieruchomienie kończyny Zastoinowa niewydolność krążenia Ucisk z zewnątrz na zyłę (guzy, węzły chłonne) Zmniejszony przepływ krwi (np. wstrząs) Zakrzepica w wywiadzie Naciek lub zakażenie tkanek otaczających Uraz żyły Żylaki Wzrost lepkości krwi i jej nadkrzepliwość Trombofilie (niedobór antytrombiny, białka C, białka S, APC resistance, mutacja V-Leiden) Uraz, zabieg chirurgiczny Ciąża i połóg Nowotwór Podwyższony poziom fibrynogenu (palacze!) Doustne środki antykoncepcyjne Otyłość (spadek aktywności fibrynolitycznej osocza)
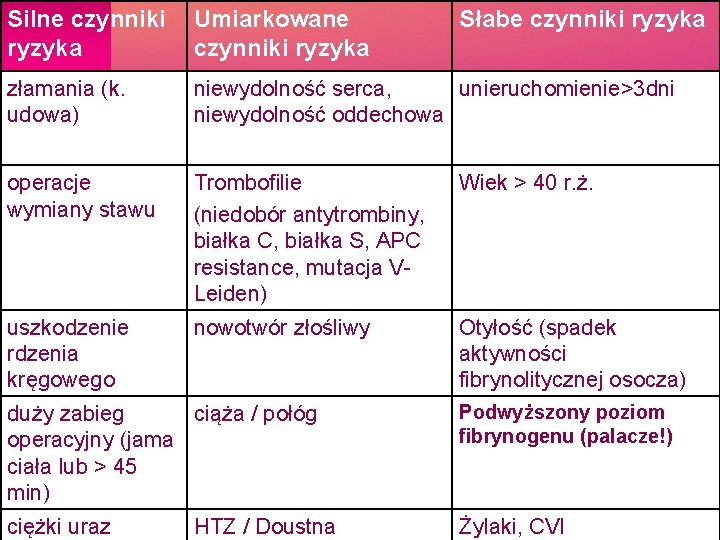
Silne czynniki ryzyka Umiarkowane czynniki ryzyka Słabe czynniki ryzyka złamania (k. udowa) niewydolność serca, unieruchomienie>3 dni niewydolność oddechowa operacje wymiany stawu Trombofilie (niedobór antytrombiny, białka C, białka S, APC resistance, mutacja VLeiden) Wiek > 40 r. ż. uszkodzenie rdzenia kręgowego nowotwór złośliwy Otyłość (spadek aktywności fibrynolitycznej osocza) duży zabieg ciąża / połóg operacyjny (jama ciała lub > 45 min) Podwyższony poziom fibrynogenu (palacze!) ciężki uraz Żylaki, CVI HTZ / Doustna

Przewlekła terapia hormonalna a ryzyko żylnej choroby zakrzepowo- zatorowej • Stosowanie OC zwiększa ryzyko ŻCh. ZZ od 4 do 6 razy (zwłaszcza u chorych z grupą krwi „A”) • HTZ zwiększa ryzyko ŻCh. ZZ od 1, 5 do 2 razy

Naturalny przebieg zakrzepicy żył głębokich: • w 20% przypadków – całkowite rozpuszczenie zakrzepu • oderwane fragmenty skrzepliny mogą powodować zatorowość płucną • w większości przypadków – włóknienie skrzepliny i przyrośnięcie do ściany naczynia • rekanalizacja żyły

Zakrzepica żył głębokich - objawy • ból (spoczynkowy, uciskowy) • Objaw Homasa (ból podudzia przy zgięciu grzbietowym stopy) UWAGA! Ryzyko ZTP • Objaw Mozesa (zwiększenie napięcia tkanek pod powięzią goleni) • Objaw Payera (bolesność przyśrodkowej krawędzi sklepienia stopy) • • obrzęk (>3 cm różnicy obwodu w ½ podudzia) parestezje rozszerzenie naczyń żylnych skóry ew. gorączka

obraz kliniczny DVT w znacznej mierze determinuje lokalizacja O rozpoznaniu decyduje Klinika





Rozpoznawanie różnicowe Najczęściej mylimy z następującymi schorzeniami: • • przewlekła niewydolność żylna i zespół pozakrzepowy róża i zapalenie skóry i tkanki podskórnej obrzęk limfatyczny i zapalenie naczyń chłonnych Urazy, urazy przeciążeniowe (zerwanie mięśnia) i krwiaki niewydolność krążenia (prawokomorowa) zwyrodnienie stawu kolanowego, biodrowego torbiel Bakera zapalenie nerwu kulszowego

Badania dodatkowe w zakrzepicy żył głębokich • • D -Dimery (>300 ng/dl) – niska swoistość USG klasyczne – próby uciskowe, CV Doppler Color Duplex Doppler (czułość 97%, swoistość 98%) • Scyntygrafia – Fibrynogen+J 125 • Flebografia

Taktyka rozpoznawania zakrzepicy żył głębokich w gabinecie Lekarza Pierwszego Kontaktu • pierwsze badanie • czteropunktowa próba uciskowa • badanie duplex-Doppler • niewykrycie ZŻG przy utrzymywaniu się objawów klinicznych • powtórzenie diagnostyki po tygodniu
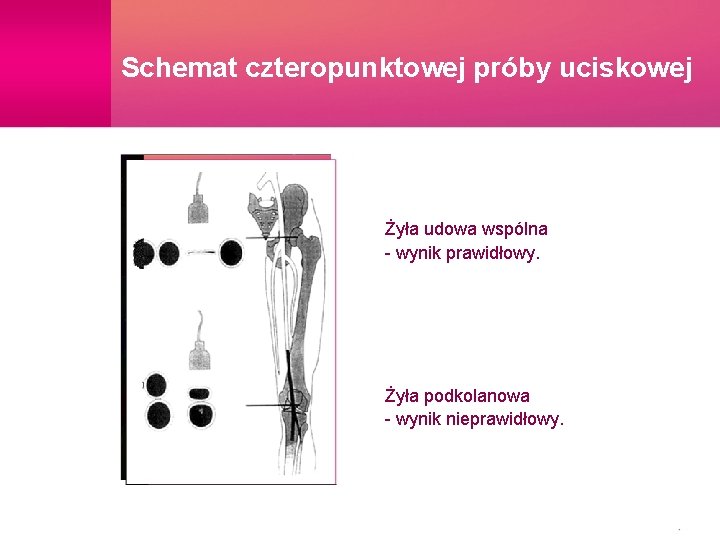
Schemat czteropunktowej próby uciskowej Żyła udowa wspólna - wynik prawidłowy. Żyła podkolanowa - wynik nieprawidłowy.
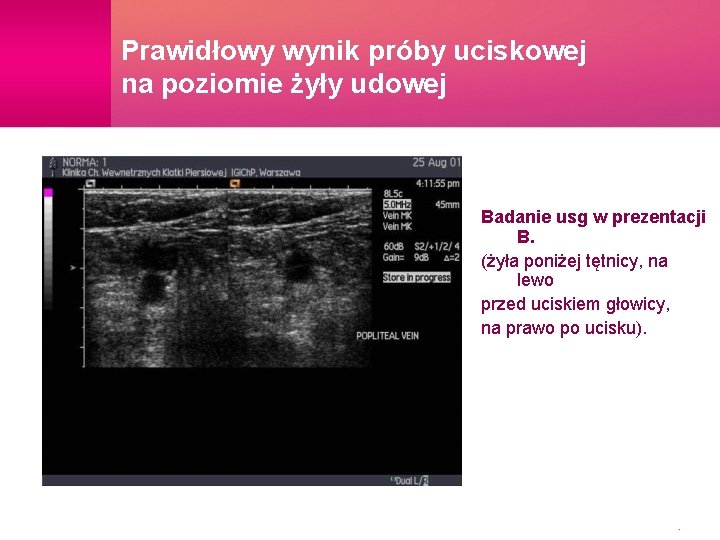
Prawidłowy wynik próby uciskowej na poziomie żyły udowej Badanie usg w prezentacji B. (żyła poniżej tętnicy, na lewo przed uciskiem głowicy, na prawo po ucisku).
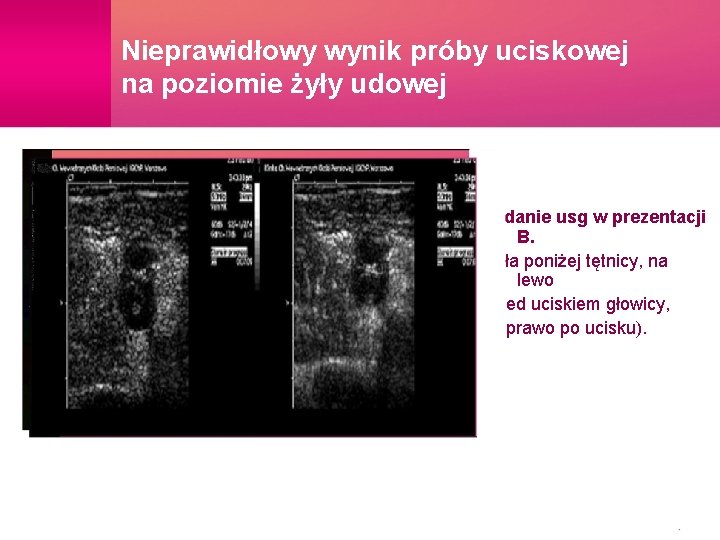
Nieprawidłowy wynik próby uciskowej na poziomie żyły udowej Badanie usg w prezentacji B. (żyła poniżej tętnicy, na lewo przed uciskiem głowicy, na prawo po ucisku).



Leczenie zakrzepicy żył głębokich: Cele • prewencja nawarstwiania się skrzepliny w kierunku proksymalnym • zapobieganie ostrym powikłaniom – zatorowość płucna • zapobieganie późnym powikłaniom – zespół pozakrzepowy • leczenie objawowe (ból, obrzęk) Partsch VASA-Suppl 1996, 46: 5 -53

Szybkie rozpoznanie i podjęcie aktywnego i skutecznego leczenia decyduje o zmniejszeniu częstości powikłań

Zakrzepica żył głębokich – leczenie • nie każdy chory z zakrzepicą żył głębokich wymaga leczenia szpitalnego!!! • nie każdy chory kierowany z powodu ZŻG do szpitala musi leżeć na chirurgii • znaczna część chorych z ZŻG może być bezpiecznie i skutecznie leczona w domu

Zakrzepica żył głębokich w gabinecie Lekarza Pierwszego Kontaktu - leczenie!!! • • • rozpoznanie wstępne włączenie leczenia „w ciemno” potwierdzenie zakrzepicy i jej lokalizacja dokładne poinformowanie chorego rozważenie możliwości leczenia w domu: • • • stopień nasilenia dolegliwości ryzyko powikłań (ZTP, powikłania krwotoczne) czy pacjent wymaga unieruchomienia możliwość podawania leków właściwa opieka w miejscu zamieszkania możliwość monitorowania choroby i efektów leczenia

Leczenie ambulatoryjne zakrzepicy żył głębokich • • stabilny chory niskie ryzyko krwawienia brak niewydolności nerek możliwość podawania leków (i monitorowania leczenia) • dostęp do opieki specjalistycznej w przypadku powikłań • współpraca z chorym

Leczenie • uniesienie kończyny • suplementacja płynów • leki: heparyna drobnocząsteczkowa heparyna niefrakcjonowana doustne antykoagulanty leki NLPZ leki flebotropowe ew. antybiotyk (gorączka, objawy zakażenia) • leki fibrynolityczne • terapia uciskowa • leczenie chirurgiczne

Czynniki warunkujące wybór sposobów leczenia: • rozległość zakrzepicy (badania obrazowe) zakrzepica dystalna, proksymalna • czas trwania zakrzepicy (wywiad) • przeciwwskazania do leczenia trombolitycznego lub antykoagulacyjnego • stan chorego

Zakrzepica dystalna (żyły podudzia) • • • leczenie ambulatoryjne heparyna drobnocząsteczkowa NLPZ leki flebotropowe wczesne uruchomienie kompresoterapia (nie w okresie ostrym choroby) (w przypadku braku nasilonych dolegliwości bólowych oraz ZTP)

Zakrzepica proksymalna • nie każdy chory z zakrzepicą proksymalną wymaga hospitalizacji* *nie dotyczy chorych z masywnym ZTP lub masywną zakrzepicą biodrowo-udową oraz pacjentów z nasilonym obrzękiem i znacznymi dolegliwościami bólowymi, oraz chorych z powikłaniami lub przeciwwskazaniem do terapii antykoagulacyjnej w przpadku leczenia ambulatoryjnego każdorazowo kontrolować rozległość zakrzepicy!!! *Hoberman et al. Pediatr Infect Dis J. Bartlett&Mundy. NEJM Zeckel et al. Clin Ther 1992; 14: 214 -228.

Dawkowanie heparyn drobnocząsteczkowych podawanych podskórnie w leczeniu zakrzepicy żył głębokich kończyn dolnych Enoxaparine (Clexane) Nandroparine (Fraxiparine) 1, 0 mg/kg/cc 2 x 0, 1 ml/10 kg cc / dobę 2 x / dobę 1, 5 mg/kg 1 x / dobę Fraxodi 0, 1 ml 10 kg cc dziennie 10 – 14 dni Dalteparine (Fragmina) 100 u/kg cc 2 x /dobę.

W czasie leczenia Heparynami drobnocząsteczkowymi kontrolować poziom płytek ( w 3 dobie i nast. co 7 dni ) HIT – heparine induced thrombocytopenia

Korzyści LMWH • • łatwość stosowania bezpieczeństwo skuteczność mniejsze koszty leczenia Użycie heparyn drobnocząsteczkowych jest metodą z wyboru w leczeniu ZŻG kończyn dolnych.

Stopniowany ucisk zewnętrzny kończyn dolnych • opaski elastyczne • pończochy o stopniowanym ucisku

Stopniowany ucisk zewnętrzny kończyn dolnych - wskazania • stosowany w trakcie uruchomienia chorego z ŻCh. ZZ (poprawa odpływu krwi z kończyny, zapobieganie narastaniu skrzeplin, przyspieszenie rekanalizacji, zmniejszenie obrzęku i dolegliwości bólowych, zmniejszenie częstości występowania zespołu pozakrzepowego) • obrzęk i związane z jego obecnością dolegliwości (uczucie zmęczenia i rozpierania, bóle) nasilające się podczas chodzenia czy stania

Leczenie DVT: UFH • Bolus 80 j. m. /kg m. c. • Wlew ciągły w pompie 18 j. m. /kg/h (pod kontrolą APTT – (1, 5 – 2, 5 x)) 5 dni minimum • w 2 -3 dobie Acenokumarol aż do INR 1, 5 -3, 0 • następnie 2 dni „na zakładkę”

Fibrynoliza • Do 3 -5 dni od powstania skrzepliny • < 65 lat • >10 dni od zabiegu operacyjnego lub innej procedury inwazyjnej • >2 miesięcy od udaru OUN • Brak aktywnego źródła krawawienia (np. choroba wrzodowa) • Dla streptokinazy > 6 mies. od ostatniej fibrynolizy

Fibrynoliza 1. Bolus 250 -500 tys. j. m. 30’ 2. Infuzja iv. • • 500 tys. j. m. co 12 h 50 -100 tys. j. m. /h

• ZALETY TROMBOLIZY W LECZENIU ZAKRZEPICY PROKSYMALNEJ ŻYŁ KOŃCZYN DOLNYCH Skuteczna całkowita liza skrzepu we wczesnej fazie zakrzepicy (? od 20 do 70%) Comerota Can J S 1993; 36: 359 Wells Th Haemost 2001; 86: 499 • • Skrócenie czasu hospitalizacji Zapobieganie zespołowi pozakrzepowemu (do 45%) Wells Th Haemost 2001; 86: 499)

OGRANICZENIA TROMBOLIZY W LECZENIU ZAKRZEPICY PROKSYMALNEJ ŻYŁ KOŃCZYN DOLNYCH • Wysoki odsetek przeciwwskazań (od 78 do 93%) Brown Chest 1989. 95. 276 S; Markel Arch Int Med. 1992 153: 1265 • Wysokie ryzyko powikłań krwotocznych (do 16% ) Wells Th Haemost 2001; 86: 499 • Zatorowość płucna (do 5%) Schweizer Am J Coll Cardiol 2000; 36: 1336) • Wysoki koszt leczenia

Trombektomia żylna • Zakrzepica biodrowo-udowa < 7 dni • Balotująca skrzeplina w żyle biodrowej • Phlegmasia coreluea (alba) dolens • Fasciotomia • Przetoka t-ż. 3 mies. • Odwrócona pozycja Trendelenburga 30 o • Wentylacja PEEP




Pierwotna profilaktyka przeciwzakrzepowa • LMWH (Fraxiparyna 0, 3 ml, Clexane 40 mg) z wyjątkiem zabiegów ortopedycznych • Kompresja • Szybkie uruchomienie chorego

Wtórna profilaktyka przeciwzakrzepowa Kiedy : • u każdego chorego z przebytą zakrzepicą żył głębokich • u każdego chorego z przebytym zatorem tętnicy płucnej Co stosujemy: • antykoagulanty doustne - INR: 2 - 3 • heparynę drobnocząsteczkową • stopniowany ucisk • wszczepienie filtra

Wtórna profilaktyka przeciwzakrzepowa - dlaczego stosujemy? • nawroty zakrzepicy proksymalnej występują u 25 – 50% chorych (czynnik ryzyka: brak lub niepełna rekanalizacja) • nawrót zakrzepicy żylnej zwiększa ryzyko wystąpienia zatoru tętnicy płucnej • po trzymiesięcznym stosowaniu DA ryzyko ŻCh. ZZ zmniejsza się do 5 – 10%

Żylna choroba zakrzepowo-zatorowa: odległe powikłania Powikłania odległe po pierwszym epizodzie zakrzepicy żylnej Częstość skumulowana Nawrotowa zakrzepica Zespół Wskaźnik pozakrzepo przeżywalno wy ści 2 lata 17% 25% 80% 5 lat 24% 30% 74% 8 lat 30% 69% Prandoni P, et al. Haematologica 1997, 82: 423 -428.

Długość wtórnej profilaktyki przeciwzakrzepowej • od 3 - 6 miesięcy • pierwszy epizod ŻCh. ZZ • od 6 miesięcy do usunięcia czynników ryzyka • chorzy unieruchomieni • chorzy z opatrunkiem gipsowym kończyny dolnej • chorzy z zastoinową niewydolnością krążenia • od 12 - 24 miesięcy • kolejny epizod ŻCh. ZZ • nieograniczenie długo • chorzy z zaawansowanym zespołem pozakrzepowym albo nadciśnieniem płucnym w przebiegu ZTP

Heparyny drobnocząsteczkowe • w profilaktyce wtórnej w przypadku przeciwwskazań do terapii DA (udokumentowane badania - można je stosować także jako profilaktykę wtórną z wyboru - równie skuteczne, mniej epizodów krwawień) • ryzyko demineralizacji kości • w przypadku trudności w utrzymaniu stabilnego INR • u chorych prowadzących aktywny tryb życia • przy uciążliwości oznaczania INR

Wskazania do wtórnej profilaktyki heparynami drobnocząsteczkowymi (1) • • • brak współpracy chorego uszkodzenie wątroby nadużywanie alkoholu planowany zabieg operacyjny ciąża

Wskazania do wtórnej profilaktyki heparynami drobnocząsteczkowymi (2) • aktywna choroba wrzodowa • ŻCh. ZZ u chorych z nowotworami lub zespołem antyfosfolipidowym • nawrót ŻCh. ZZ pomimo odpowiedniego stosowania DA • martwica skóry wywołana przez DA

Heparyny drobnocząsteczkowe • przy stosowaniu kontrolować poziom płytek krwi ( w 3 dobie i co 7 dni) – profilaktyka HIT • przy stosowaniu powyżej 3 - 6 miesięcy wskazane jest wdrożenie profilaktyki osteoporozy (szczególnie u kobiet w okresie mezopauzy )

Doustne leki przeciwzakrzepowe • obecnie na świecie używa się międzynarodowego wskaźnika INR - zalecany poziom INR wynosi: 2, 0 – 3, 0 • dawka zawsze jest dobierana indywidualnie • przez 2 -3 dni stosować łącznie z LMWH do czasu uzyskania terapeutycznego INR

Pochodne hydroksykumaryny Acenokumarol Acenocumarol tabl. 4 mg Sintrom tabl. 1 i 4 mg Syncumar tabl. 4 mg INR = 2, 0 - 3, 0

Doustne leki przeciwzakrzepowe – liczne interakcje Leki nasilające działanie DA • silne - erytromycyna, propanolol, omeprazol, klofibrat, kotrimoksazol, metronidazol, mikonazol, izoniazyd, piroxicam, fenylbutazon • słabsze - chinidyna, tamoksyfen, tetracykliny, cymetydyna, steroidy, tyroksyna, naproksen • aspiryna, salicylany, sulfonamidy, fluorouracyl, ketoprofen, sulindak, cefamandol, cefazolin, heparyna, indometacyna, pochodne sulfonylomocznika, trójcykliczne antydepresanty, neomycyna Leki hamujące działanie DA • barbiturany, carbamazepin, cholestyramina, rifampicyna, sukralfat, diuretyki, kortykosterydy, leki antykoncepcyjne, cyklosporyna, leki antyhistaminowe, duża ilość witaminy K w pożywieniu

Doustne leki przeciwzakrzepowe - dieta Produkty o dużej zawartości wit. K • wątróbka, kapusta, kalafior, ziarno soi, sałata, szpinak, brokuły Produkty o małej zawartości wit. K • mleko, jabłka, pomarańcze, wołowina, marchew, groch, ziemniaki, szparagi, otręby pszenne

Doustne leki przeciwzakrzepowe - przeciwwskazania Przeciwwskazania do stosowania DA • ciąża, ostra lub przewlekła niewydolność wątroby, alkoholizm, niekontrolowane nadciśnienie, skaza krwotoczna, choroba wrzodowa, aktywne krwawienie, nawrót ŻCh. ZZ mino stosowania DA, brak współpracy ze strony chorego

Doustne leki przeciwzakrzepowe - monitorowanie leczenia • Początek leczenia - codzienna kontrola INR - po uzyskaniu wartości terapeutycznych 2 x w tygodniu • Jeśli INR utrzymuje się w gr. 2, 5 oznaczenia wykonujemy co 2 - 4 tygodnie • Wskazane wykonywanie badania w tym samym laboratorium • Okresowa kontrola moczu na obecność erytrocytów • Preparat DA powinien być stale ten sam

Doustne leki przeciwzakrzepowe a zabieg chirurgiczny Wykonywanie drobnych zabiegów jest bezpieczne przy INR < 1, 5 • odstawić DA na 2 – 3 dni przed zabiegiem (podać heparynę drobnocząsteczkową) • odstawić DA i podać 1 – 2, 5 mg wit. K doustnie, zabieg można wykonywać po 24 godzinach od podania wit. K

Doustne leki przeciwzakrzepowe powikłania • krwawienia: najczęściej siniaki, krwawienia z nosa i dziąseł, rzadziej przedłużone miesiączki i krwiomocz (duże krwawienia u 1 - 8% chorych) • wypadanie włosów - nie ma konieczności przerwania profilaktyki • wybroczyny i wykwity (świąd) - zmiana preparatu DA • zespół purpurowych stóp i martwica skóry - wskazana zmiana leku
- Slides: 67