LECZENIE NADCINIENIA TTNICZEGO LECZENIE NADCINIENIA TTNICZEGO Badania kliniczne

LECZENIE NADCIŚNIENIA TĘTNICZEGO

LECZENIE NADCIŚNIENIA TĘTNICZEGO Badania kliniczne wykazały, że leczenie przeciwnadciśnieniowe wiąże się ze zmniejszeniem częstości występowania udaru mózgu o 35 -40%, zawału serca o 20 -25% i niewydolności serca o ponad 50% Szacuje się, że trwałe obniżenie RR skurczowego o 12 mm Hg u 11 chorych w 1. stadium nadciśnienia tętniczego (RR skurczowe 140 -159 mm Hg i/lub RR rozkurczowe 90 -99 mm Hg) zapobiega 1 zgonowi w okresie 10 lat. Jeżeli występuje choroba sercowo-naczyniowa lub uszkodzenia narządowe związane z nadciśnieniem tętniczym, to takie obniżenie ciśnienia tętniczego wystarczy uzyskać tylko u 9 chorych, aby zapobiec 1 zgonowi.

LECZENIE NADCIŚNIENIA TĘTNICZEGO Zgodnie z zaleceniami ESC/ESH (2007) decyzję o rozpoczęciu leczenia hipotensyjnego należy podejmować na podstawie: 1. Wysokości skurczowego i rozkurczowego ciśnienia tętniczego 2. Całkowitego ryzyka sercowo-naczyniowego

LECZENIE NADCIŚNIENIA TĘTNICZEGO – Klasyfikacja grup ryzyka sercowo-naczyniowego wg ESC i ESH, 2007
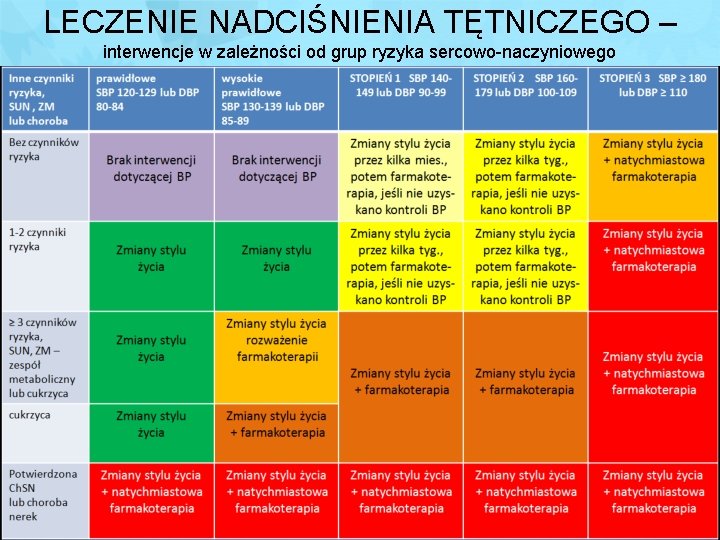
LECZENIE NADCIŚNIENIA TĘTNICZEGO – interwencje w zależności od grup ryzyka sercowo-naczyniowego
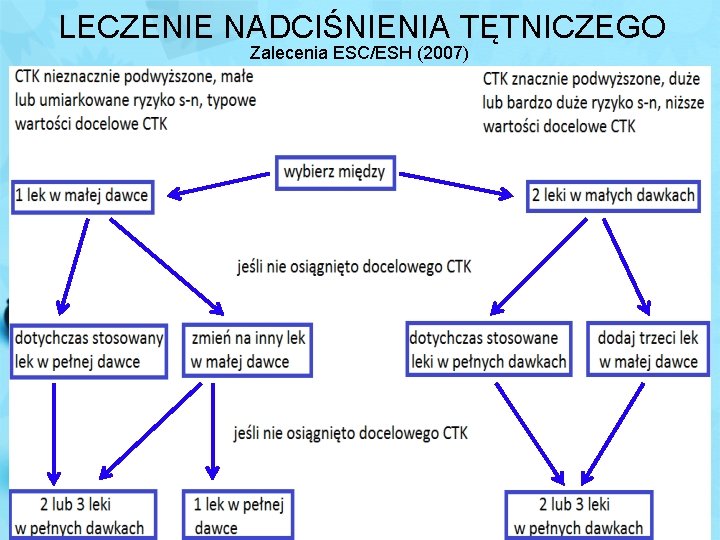
LECZENIE NADCIŚNIENIA TĘTNICZEGO Zalecenia ESC/ESH (2007)

LECZENIE NADCIŚNIENIA TĘTNICZEGO Rozpoczynanie leczenia hipotensyjnego: wytyczne PTNT (2008) Rozpoczynanie leczenia Ocena wysokości CTK i całkowitego ryzyka powikłań sercowo-naczyniowych Wysokie prawidłowe RR - ryzyko umiarkowane Wysokie prawidłowe RR - cukrzyca, ryzyko wysokie NT 1˚ - ryzyko niskie/umiarkowane NT 1˚- ryzyko wysokie Leczenie jednym lekiem w małej dawce NT 2˚ - ryzyko umiarkowane NT 2˚ - ryzyko wysokie NT 3˚ Leczenie skojarzone 2 lekami w małych dawkach

LECZENIE NADCIŚNIENIA TĘTNICZEGO Zmiana stylu życia istotnie obniża wartości ciśnienia tętniczego u osób z ciśnieniem podwyższonym i prawdopodobnie może zapobiegać rozwojowi choroby u osób, które mają do niej genetycznie uwarunkowane skłonności. Łącznie interwencje niefarmakologiczne zmniejszają 5 -letnią zapadalność na nadciśnienie tętnicze o 50%

LECZENIE NADCIŚNIENIA TĘTNICZEGO – INTERWENCJE NIEFARMAKOLOGICZNE

LECZENIE NADCIŚNIENIA TĘTNICZEGO – grupy leków przeciwnadciśnieniowych wszystkie leki z grup głównych można stosować w monoterapii 1. Główne: a. diuretyki b. β-blokery c. blokery kanału wapniowego d. inhibitory konwertazy angiotensyny (ACEI) e. blokery receptora angiotensynowego (ARB) 2. Inne: a. α 1 -blokery b. leki działające ośrodkowo c. inhibitory reniny d. leki bezpośrednio zmniejszające napięcie ściany tętniczek

LECZENIE NADCIŚNIENIA TĘTNICZEGO – diuretyki 1. Leki tiazydowe hydrochlorotiazyd 2. Leki tiazydopodobne a. indapamid b. chlortalidon 3. Diuretyki pętlowe a. furosemid b. torasemid 4. Diuretyki oszczędzające potas a. triamteren b. amiloryd 5. Antagoniści receptora aldosteronowego a. spironolakton b. eplerenon

LECZENIE NADCIŚNIENIA TĘTNICZEGO – diuretyki • Mechanizmy działania diuretyków 1. Okres wczesny a. ↓ objętości wewnątrznaczyniowej b. ↓ pojemności minutowej serca 2. Okres późny a. ↓ oporu obwodowego b. normalizacja pojemności minutowej serca c. normalizacja lub ↓ objętości krwi krążącej d. ↑ aktywności układu renina-angiotensyna e. ↑ aktywności układu współczulnego

LECZENIE NADCIŚNIENIA TĘTNICZEGO – diuretyki • Działania niepożądane diuretyków tiazydowych: 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Hipokaliemia Hiponatremia Hipomagnezemia Hiperkalcemia Hiperurykemia Zaburzenia gospodarki węglowodanowej i lipidowej Zasadowica metaboliczna Zaburzenia potencji Leukopenia trombocytopenia

LECZENIE NADCIŚNIENIA TĘTNICZEGO – diuretyki • Działania niepożądane diuretyków pętlowych: 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Hipokaliemia Hiponatremia Hipomagnezemia Hipokalcemia Hiperurykemia Zaburzenia gospodarki węglowodanowej Zasadowica metaboliczna Nudności, wymioty, zaparcia Upośledzenie słuchu Leukopenia trombocytopenia

LECZENIE NADCIŚNIENIA TĘTNICZEGO – diuretyki • Działania niepożądane diuretyków oszczędzających potas i blokerów receptora aldosteronowego: 1. Hiperkaliemia 2. Kwasica metaboliczna 3. Zaburzenia żołądkowo-jelitowe Spironolakton: ü ü ü impotencja ginekomastia u mężczyzn, tkliwość piersi u kobiet zaburzenia miesiączkowania wysypka, rumień senność, bóle głowy nudności, wymioty, biegunka, owrzodzenia przewodu pokarmowego Eplerenon: odznacza się 500 razy mniejszym powinowactwem do receptorów dla androgenów i progesteronu przez co częstość występowania impotencji, ginekomastii u mężczyzn, tkliwości piersi u kobiet i zaburzeń miesiączkowania jest mniejsza.

LECZENIE NADCIŚNIENIA TĘTNICZEGO – diuretyki • Przyczyny oporności na działanie diuretyków 1. Nadmierna zawartość sodu w diecie 2. Upośledzona czynność nerek (stężenie kreatyniny > 1, 5 mg/dl), która ogranicza działanie diuretyków tiazydowych 3. Wpływ niesteroidowych leków przeciwzapalnych, które osłabiają działanie większości diuretyków

LECZENIE NADCIŚNIENIA TĘTNICZEGO – β-blokery • Grupę dzieli się ze względu na: 1. Stopień kardioselektywności – polega on na wybiórczej blokadzie receptorów β 1 w sercu 2. Wewnętrzna aktywność sympatykomimetyczna – oznacza poza blokowaniem receptora β przed wpływem katecholamin jednoczesną zdolność do jego stymulacji (leki posiadające ISA mają mniej zaznaczony niekorzystny efekt metaboliczny) 3. Rozpuszczalność w tłuszczach – wpływa na dostępność biologiczną, stężenie w osoczu i przenikanie do oun 4. Inne właściwości – możliwość blokady receptorów α 1, efekt naczyniorozszerzający poprzez wpływ na śródbłonkową syntezę tlenku azotu (nebiwolol), działanie antyoksydacyjne (karwedilol)

LECZENIE NADCIŚNIENIA TĘTNICZEGO – β-blokery nieselektywne bez ISA nieselektywne z ISA propranolol nadolol sotalol tymolol inne pindolol oksprenolol alprenolol inne selektywne bez ISA selektywne z ISA atenolol metoprolol esmolol bisoprolol betaksolol nebiwolol inne acebutolol celiprolol inne β-blokery łączące zdolność blokady rec. α i β: labetalol bucindolol karwedilol

LECZENIE NADCIŚNIENIA TĘTNICZEGO – β-blokery • Działania niepożądane β-blokerów: 1. Bradykardia 2. Hipotonia 3. Zaburzenia przewodnictwa przedsionkowokomorowego 4. Ujemne działanie inotropowe 5. Wpływ na jakość życia: zmęczenie, senność, koszmarne sny, depresja, zaburzenia potencji 6. Spazm oskrzelowy (zwłaszcza niekardioselektywne) 7. Zaburzenia metaboliczne: niekorzystny wpływ na gospodarkę węglowodanową i lipidową (zwłaszcza preparaty starsze)

LECZENIE NADCIŚNIENIA TĘTNICZEGO – β-blokery • β-blokery można stosować u chorych na nadciśnienie tętnicze, które współistnieje z: 1. 2. 3. 4. 5. 6. Dławicą piersiową Przebytym zawałem serca Niewydolnością serca Tachyarytmią Jaskrą Ciążą

LECZENIE NADCIŚNIENIA TĘTNICZEGO – β-blokery • Objawy związane z nagłym odstawieniem leku: 1. 2. 3. 4. • Zwiększenie aktywności układu współczulnego Wzrost CTK Tachykardia Możliwość rozwoju ostrego incydentu wieńcowego Przeciwwskazania do stosowania β-blokerów: 1. 2. 3. 4. 5. Wstrząs kardiogenny Niewyrównana zastoinowa niewydolność serca Blok p-k II lub III stopnia, istotna bradykardia, SSS Astma oskrzelowa, POCHP Nasilone objawy miażdżycy tętnic kończyn dolnych

LECZENIE NADCIŚNIENIA TĘTNICZEGO – blokery kanału wapniowego pochodne dihydropirydyny pochodne benzotiazepiny pochodne fenylalkiloaminy amlodypina felodypina isradypina lacydypina nifedypina nikardypina nimodypina nisoldypina nitrendypina diltiazem werapamil • Antagoniści wapnia poprzez blokowanie kanałów wapniowych typu L hamują napływ wapnia do komórek, zmniejszają cytoplazmatyczną pulę wapnia niezbędną do prawidłowej czynności skurczowej komórek mięśni gładkich w ścianie tętniczek. Na skutek rozszerzenia tętniczek zmniejszają opór obwodowy i CTK.

LECZENIE NADCIŚNIENIA TĘTNICZEGO – blokery kanału wapniowego • Przeciwwskazania do stosowania blokerów kanału wapniowego: 1. 2. • Działania niepożądane długo działających pochodnych dihydropirydynowych: 1. 2. 3. • Niewydolność serca (nie dotyczy amlodypiny) Bradykardia i zaburzenia przewodnictwa p-k (dotyczy werapamilu i diltiazemu) Zaczerwienienie twarzy Bóle głowy Obrzęki stóp i goleni Działania niepożądane werapamilu i diltiazemu: 1. 2. 3. Zaparcie Bradykardia, blok p-k Hipotensja
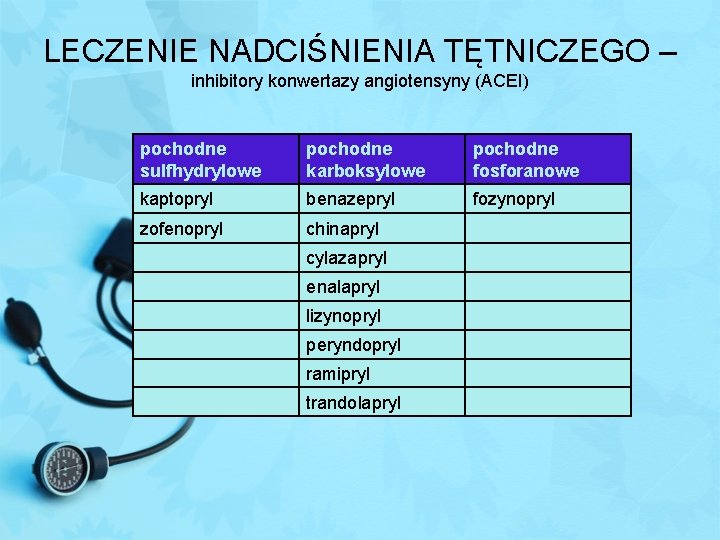
LECZENIE NADCIŚNIENIA TĘTNICZEGO – inhibitory konwertazy angiotensyny (ACEI) pochodne sulfhydrylowe pochodne karboksylowe pochodne fosforanowe kaptopryl benazepryl fozynopryl zofenopryl chinapryl cylazapryl enalapryl lizynopryl peryndopryl ramipryl trandolapryl

LECZENIE NADCIŚNIENIA TĘTNICZEGO – inhibitory konwertazy angiotensyny (ACEI) • Główne efekty wywierane przez ACEI: 1. Zmniejszenie oporu obwodowego na skutek rozszerzenia tętniczek 2. Zmniejszenie stężenia ANG II i aldosteronu (ale możliwy tzw. „efekt ucieczki układu RAA” gdyż CHYMAZA lokalnie np. w sercu czy naczyniach przekształca ANG I do ANG II) 3. Wpływ na układ kinin (identyczna budowa ACE i kininazy II, która unieczynnia bradykininę: efekt to wzrost stężenia bradykininy, która ma bezpośrednie działanie naczyniorozszerzające) 4. Hamowanie aktywności tkankowych układów RAA (chinapryl, peryndopryl, ramipryl) 5. Wpływ na układ współczulny: zmniejszenie uwalniania noradrenaliny 6. Wpływ na czynność śródbłonka 7. Rozszerzenie tętniczki doprowadzającej i obniżenie ciśnienia śródkłębuszkowego

LECZENIE NADCIŚNIENIA TĘTNICZEGO – inhibitory konwertazy angiotensyny (ACEI) • Przeciwwskazania do stosowania ACEI: 1. Ciąża i okres karmienia piersią 2. Obustronne zwężenie tętnic nerkowych 3. Zwężenie tętnicy nerkowej jedynej czynnej lub dominującej nerki 4. Objawowa hipotensja 5. Obrzęk naczynioruchowy lub reakcja anafilaktyczna podczas leczenia ACEI w wywiadzie 6. Uporczywy kaszel Względne: 1. Hiperkaliemia > 5, 0 mmol/l 2. Stężenie kreatyniny w surowicy > 220 umol/l (2, 5 mg/dl) 3. Kardiomiopatia przerostowa z zawężeniem drogi odpływu 4. Duże zwężenie zastawki aortalnej

LECZENIE NADCIŚNIENIA TĘTNICZEGO – inhibitory konwertazy angiotensyny (ACEI) • Sytuacje wymagające zachowania szczególnej ostrożności przy rozpoczynaniu leczenia ACEI: 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Stężenie kreatyniny w surowicy > 150 umol/l (1, 7 mg/dl) Zaawansowana PNS (NYHA III i IV) Skurczowe CTK < 100 mm. Hg Hiponatremia < 135 mmol/l Cukrzyca, zwłaszcza z nefropatią Podeszły wiek Stosowanie NSLPZ, koksybów lub cyklosporyny Nieustalona przyczyna PNS Wada zastawkowa jako pierwotna przyczyna PNS Leczenie skojarzone: ACEI + ARB lub bloker receptora aldosteronowego lub β-bloker

LECZENIE NADCIŚNIENIA TĘTNICZEGO – inhibitory konwertazy angiotensyny (ACEI) • Działania niepożądane ACEI: 1. Hipotensja 2. Ostra niewydolność nerek – najczęściej u chorych ze zwężeniem obu tętnic nerkowych lub ze zwężeniem tętnicy jedynej nerki 3. Hiperkaliemia 4. Kaszel 5. Obrzęk naczynioruchowy 6. Osutka lub reakcja anafilaktyczna 7. Neutropenia 8. Utrata smaku

LECZENIE NADCIŚNIENIA TĘTNICZEGO – blokery receptora angiotensynowego (ARB) • Przedstawiciele grupy: 1. 2. 3. 4. Lozartan Walzartan Telmizartan Kandezartan

LECZENIE NADCIŚNIENIA TĘTNICZEGO – blokery receptora angiotensynowego (ARB) • Główne efekty wywierane przez ARB: 1. Selektywna blokada rec. AT 1: ↓ oporu obwodowego 2. Pobudzenie rec. AT 2: działanie antymitogenne, ↑ wytwarzania NO (rozszerzenie naczyń krwionośnych), 3. Modulowanie aktywności rec. PPAR-γ 4. ↑ stężenia w osoczu angiotensyny (1 -7) 5. ↑ stężenia adiponektyny 6. Korzystny wpływ na funkcję śródbłonka 7. Działanie przeciwzapalne 8. Wpływ na hemostazę (↓ PAI-1)

LECZENIE NADCIŚNIENIA TĘTNICZEGO – blokery receptora angiotensynowego (ARB) • Przeciwwskazania do stosowania ARB: 1. Ciąża i okres karmienia piersią 2. Obustronne zwężenie tętnic nerkowych 3. Zwężenie tętnicy nerkowej jedynej czynnej lub dominującej nerki 4. Objawowa hipotensja • Działania niepożądane ARB: 5. Wywołują podobne działania niepożądane jak ACEI oprócz kaszlu i obrzęku naczynioruchowego

Leczenie nadciśnienia tętniczego w zależności od sytuacji klinicznej Subkliniczne powikłania narządowe LVH ACEI, CA, ARB Bezobjawowa miażdżyca CA, ACEI mikroalbuminuria ACEI, ARB Dysfunkcja nerek ACEI, ARB w Incydenty kliniczne Przebyty udar mózgu Każdy lek hipotensyjny Przebyty MI BB, ACEI, ARB Dławica piersiowa BB, CA Niewydolność serca Diuretyki, BB, ACEI, ARB, antagoniści aldosteronu Migotanie przedsionków • nawracające • utrwalone • ARB, ACEI • BB, CA niedihydropirydynowe Niewydolność nerek/ białkomocz ACEI, ARB, diuretyki pętlowe Choroba tt. obwodowych CA Inne stany ISH (podeszły wiek) Diuretyki, CA zespół metaboliczny ACEI, ARB, CA cukrzyca ACEI, ARB ciąża CA, BB, metyldopa, rasa czarna Diuretyki, CA
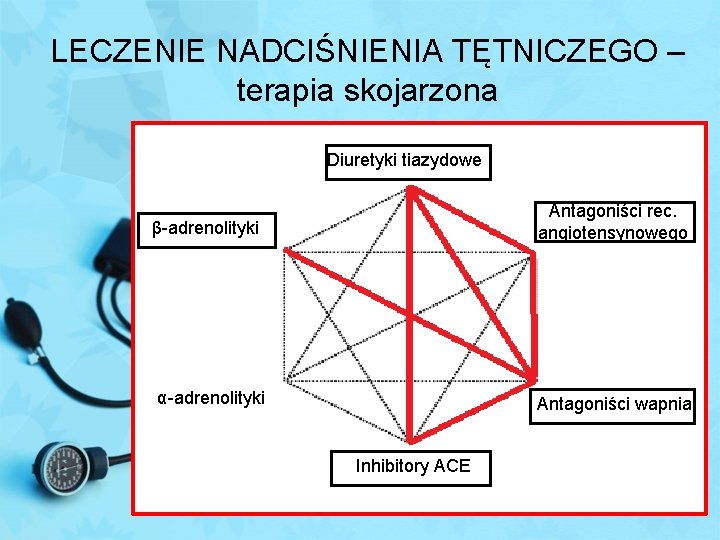
LECZENIE NADCIŚNIENIA TĘTNICZEGO – terapia skojarzona Diuretyki tiazydowe Antagoniści rec. angiotensynowego β-adrenolityki α-adrenolityki Antagoniści wapnia Inhibitory ACE
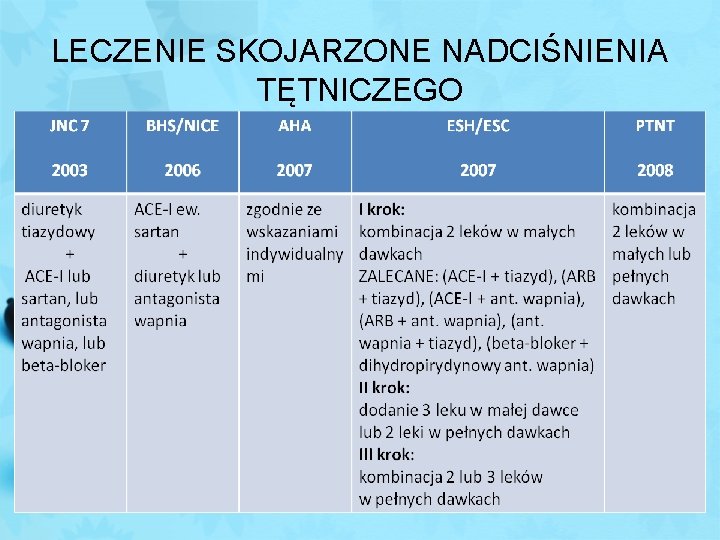
LECZENIE SKOJARZONE NADCIŚNIENIA TĘTNICZEGO

SYTUACJE SZCZEGÓLNE • • Osoby w wieku podeszłym Cukrzyca Choroba nerek Nadciśnienie naczyniowonerkowe Zespół metaboliczny Ciąża i okres karmienia piersią Nadciśnienie tętnicze oporne

Nadciśnienie w podeszłym wieku • U osób w wieku podeszłym (> 60 lat według WHO) najczęstszą postacią nadciśnienia tętniczego jest izolowane skurczowe nadciśnienie tętnicze • Leczenie hipotensyjne zmniejsza chorobowość i śmiertelność z przyczyn sercowo-naczyniowych • Badanie HYVET potwierdziło korzyści z leczenia hipotensyjnego u pacjentów po 80 roku życia • Leczenie można rozpoczynać lekiem z którejkolwiek głównej grupy leków hipotensyjnych • Docelowe RR jest takie samo jak u młodszych pacjentów, czyli < 140/90 mm Hg • Początkowa dawka leków mniejsza i powoli zwiększana do docelowej • Zwykle niezbędne leczenie skojarzone ale prosty schemat leczenia

Nadciśnienie w podeszłym wieku U pacjentów w wieku podeszłym z izolowanym nadciśnieniem skurczowym możliwość uzyskania ciśnienia skurczowego poniżej 140 mm Hg bywa ograniczona, ze względu na ryzyko nadmiernego obniżenia ciśnienia rozkurczowego (60 -70 mm Hg). Do leczenia izolowanego nadciśnienia skurczowego u osób w wieku podeszłym zaleca się: • • • diuretyki tiazydowe antagoniści wapnia blokery receptora angiotensynowego Pacjenci z takim typem nadciśnienia powinni utrzymywać najniższe, dobrze tolerowane wartości ciśnienia skurczowego.

Nadciśnienie tętnicze i cukrzyca • Leczenie należy wdrażać zawsze przy ciśnieniu ≥ 140/90 mm Hg, można zalecać leczenie już przy ciśnieniu wysokim prawidłowym u osób z SUN – subklinicznymi uszkodzeniami narządowymi (szczególnie mikroalbuminurią lub białkomoczem). • Zalecane w cukrzycy wartości docelowe ciśnienia <130/80 mm Hg nie znajdują obecnie potwierdzenia w badaniach klinicznych. Dąży się do znacznego obniżenia ciśnienia, najlepiej poniżej 140/90 mm Hg, ale w przypadku powikłań nerkowych objawiających się mikroalbuminurią lub białkomoczem do wartości zbliżonych do 130/80 mm Hg.

Nadciśnienie tętnicze i cukrzyca • Wszystkie grupy leków hipotensyjnych zapobiegają powikłaniom sercowo-naczyniowym w cukrzycy. • Zwykle konieczne leczenie skojarzone. • Ze względu na korzystny wpływ na czynność nerek: nefroprotekcja, zmniejszenie białkomoczu, zaleca się stosowanie ACE-I lub blokerów receptora angiotensynowego. W przypadku konieczności dodania kolejnych leków poleca się diuretyk lub antagonistę wapnia. • Pomiary ciśnienia także w pozycji stojącej – zwiększone ryzyko hipotensji ortostatycznej. • Bardzo ważne interwencje niefarmakologiczne.

Nadciśnienie tętnicze i choroba nerek • Ścisłe zmniejszenie RR do < 140/90 mm Hg, do wartości SBP 130 -139 mm Hg i DBP 80 – 85 mm Hg, możliwie najbliżej dolnych granic zakresu (zalecenia ESH/ESC z 2007: RR < 130/80 mm Hg). • Zastosowanie inhibitora ACE lub antagonisty receptora angiotensyny (lub obu tych leków) w celu zmniejszenia białkomoczu. • Rozważenie leczenia statyną i leczenia przeciwpłytkowego ponieważ u tych chorych ryzyko sercowo-naczyniowe jest niezwykle duże.

Nadciśnienie tętnicze i choroba nerek Włączenie leków z grupy ACE-I należy rozpocząć po wykluczeniu obecności zwężeń tętnic nerkowych! Należy zachować ostrożność przy podawaniu leków z grupy ACE-I wraz z diuretykami oszczędzającymi potas (spironolakton, eplerenon) ze względu na ryzyko wystąpienia hiperkalemii !

Nadciśnienie naczyniowonerkowe • LECZENIE: 1. farmakoterapia: ACE-I, antagonista receptora angiotensyny (przeciwwskazane u chorych z obustronnym ZTN i ZTN jedynej nerki), antagonista wapnia, β-bloker. 2. leczenie zabiegowe: jeśli są wskazania to u osób z miażdżycowym zwężeniem tętnicy nerkowej zaleca się przezskórną angioplastykę wewnątrznaczyniową (PCI) i wszczepienie stentu, u osób ze zwężeniem na podłożu dysplazji włóknistomięśniowej (DWM) zaleca się PCI, w razie wskazań uzupełnione wszczepieniem stentu. 3. operacyjna rekonstrukcja tętnicy nerkowej: w zwężeniu miażdżycowym, jeśli występuje kilka tętnic zamiast jednej, lub pień t. nerkowej dzieli się wcześnie, w zwężeniu na podłożu DWM w postaci złożonej obejmującej tętnice segmentowe.

Nadciśnienie tętnicze i zespół metaboliczny • Częstsze występowanie powikłań narządowych. • Należy intensywnie poszukiwać subklinicznych uszkodzeń narządowych. • Wskazane pomiary domowe oraz ABPM. • Leki preferowane: ACE-I lub blokery receptora angiotensynowego. W razie konieczności dołączenia kolejnych: antagonista wapnia, β-bloker o właściwościach naczyniorozszerzających lub diuretyk tiazydowy w małej dawce. • Bardzo ważne interwencje niefarmakologiczne

Nadciśnienie tętnicze w ciąży i okresie karmienia piersią • Zaleca się: 1)Ograniczenie aktywności fizycznej 2)Leczenie farmakologiczne: a. Przy CTK 140/90 mm. Hg jeśli: i. Nadciśnienie tętnicze ciążowe z białkomoczem lub bez ii. Nadciśnienie tętnicze wcześniej istniejące z nałożonym nadciśnieniem ciążowym iii. Nadciśnienie tętnicze z SUN lub objawowe w dowolnym okresie ciąży b. W innych okolicznościach rozpoczęcie leczenia przy CTK 150/95 mm. Hg

Nadciśnienie tętnicze w ciąży i okresie karmienia piersią • CTK skurczowe ≥ 170 mm. Hg lub CTK rozkurczowe ≥ 110 mm. Hg u kobiety ciężarnej należy traktować jako stan naglący, wymagający hospitalizacji.

Nadciśnienie tętnicze w ciąży i okresie karmienia piersią • Zaleca się jako leki z wyboru: 1. Metyldopa 2. Labetalol 3. Nifedypina można także stosować: • Werapamil • Dihydralazyna • Nitroprusydek sodu bardzo ostrożnie, wyjątkowo: • Metoprolol (może obniżać skuteczność skurczów porodowych macicy) • Atenolol (zaburzenia wzrostu wewnątrzmacicznego, hipoksja i brdaykardia u płodu)

Nadciśnienie tętnicze w ciąży i okresie karmienia piersią • Zaleca się jako leki z wyboru: 1. Metyldopa To α-adrenolityk wykazujący dużą skuteczność i bezpieczeństwo stosowania. Dawka dobowa 2 g /24 h, maksymalna dawka dobowa w sytuacjach szczególnych 4 g /24 h. Nie powoduje odległych powikłań u dzieci. Poprawia przepływ łożyskowy, zwiększa ukrwienie i odżywienie płodu.
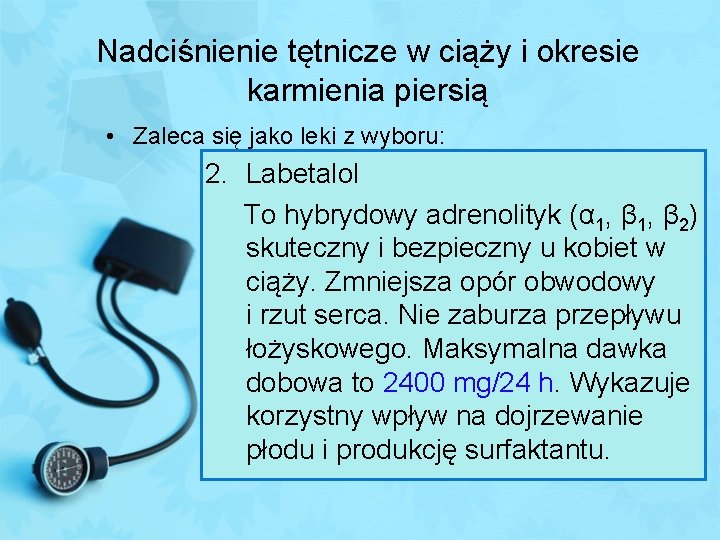
Nadciśnienie tętnicze w ciąży i okresie karmienia piersią • Zaleca się jako leki z wyboru: 2. Labetalol To hybrydowy adrenolityk (α 1, β 2) skuteczny i bezpieczny u kobiet w ciąży. Zmniejsza opór obwodowy i rzut serca. Nie zaburza przepływu łożyskowego. Maksymalna dawka dobowa to 2400 mg/24 h. Wykazuje korzystny wpływ na dojrzewanie płodu i produkcję surfaktantu.

Nadciśnienie tętnicze w ciąży i okresie karmienia piersią • Zaleca się jako leki z wyboru: 2. Nifedypina To bloker kanałów wapniowych. Rozszerza łożysko naczyniowe poprzez wpływ na mięśniówkę gładką naczyń. Przydatna w ciężkich postaciach nadciśnienia, rzucawce, przełomie nadciśnieniowym. Maksymalna dawka dobowa postaci tabletkowej 120 – 180 mg/24 h, kapsułkowej 120 mg/24 h. Mogą wystąpić obrzęki podudzi.

Nadciśnienie tętnicze w ciąży i okresie karmienia piersią • przeciwwskazane: ACE-I powodują wrodzony niedorozwój nerek u płodu i zwiększone ryzyko śmierci wewnątrzmacicznej jeśli są stosowane w II i III trymestrze, w I trymestrze zwiększają ryzyko wad wrodzonych układu krążenia i nerwowego. Blokery receptora angiotensynowego Również diuretyki z uwagi na zmniejszanie przepływu łożyskowego i sprzyjanie rozwojowi małowodzia i małopłodzia powinny być stosowane w ciąży bardzo ostrożnie (tylko choroby układu krążenia i nerek z retencją płynów znacznego stopnia Mogą predysponować do ujawnienia się stanu przedrzucawkowego lub jawnej rzucawki. Mogą wywoływać trombocytopenię u płodu.

Nadciśnienie tętnicze w ciąży i okresie karmienia piersią Wszystkie leki hipotensyjne przenikają do mleka matki. Po porodzie u kobiety karmiącej piersią można stosować wyjątkowo: • • Metyldopę Dihydralazynę Klonidynę Werapamil

Nadciśnienie tętnicze oporne • Nadciśnienie tętnicze określa się jako oporne jeżeli pomimo stosowania ≥ 3 leków hipotensyjnych w odpowiednich dawkach i skojarzeniu (w tym diuretyku) nie udaje się uzyskać docelowych wartości CTK. ZALECENIA: • • • ścisła redukcja spożycia chlorku sodu (nawet < 2, 9 g/d) 4 -5 leków z różnych grup leki w pełnych dawkach dawkowanie 2 -3 x/d dołączenie antagonisty aldosteronu (spironolakton, eplerenon) • wykorzystanie preparatów starszych generacji • denerwacja nerek

DZIĘKUJĘ ZA UWAGĘ
- Slides: 53