Taller de formaci de formadors Atenci comunitria de





























































































































- Slides: 146

Taller de formació de formadors Atenció comunitària de la depressió

INTRO: Impacte sanitari i social de la depressió

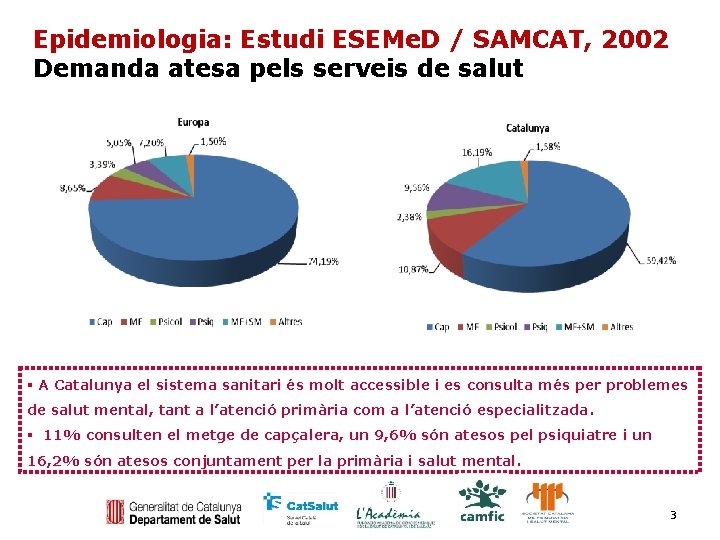
Epidemiologia: Estudi ESEMe. D / SAMCAT, 2002 Demanda atesa pels serveis de salut A Catalunya el sistema sanitari és molt accessible i es consulta més per problemes de salut mental, tant a l’atenció primària com a l’atenció especialitzada. 11% consulten el metge de capçalera, un 9, 6% són atesos pel psiquiatre i un 16, 2% són atesos conjuntament per la primària i salut mental. 3

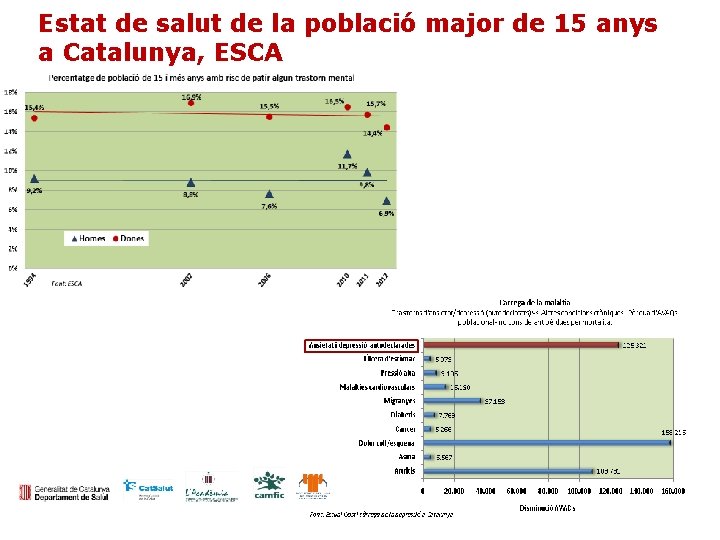
Estat de salut de la població major de 15 anys a Catalunya, ESCA

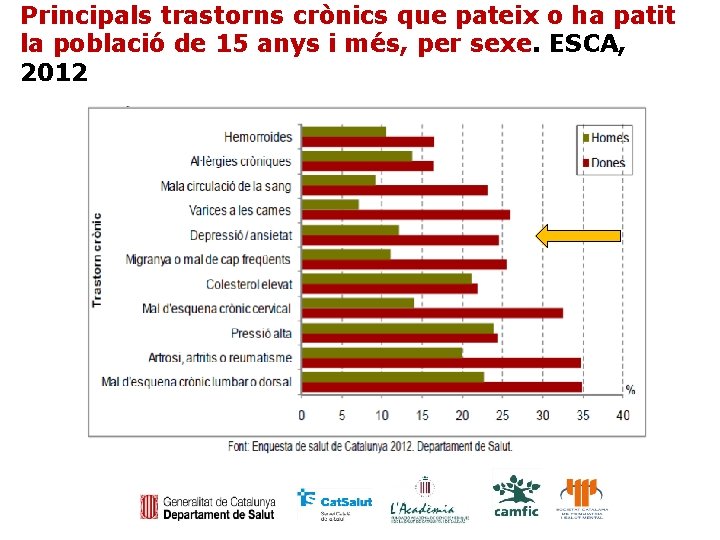
Principals trastorns crònics que pateix o ha patit la població de 15 anys i més, per sexe. ESCA, 2012

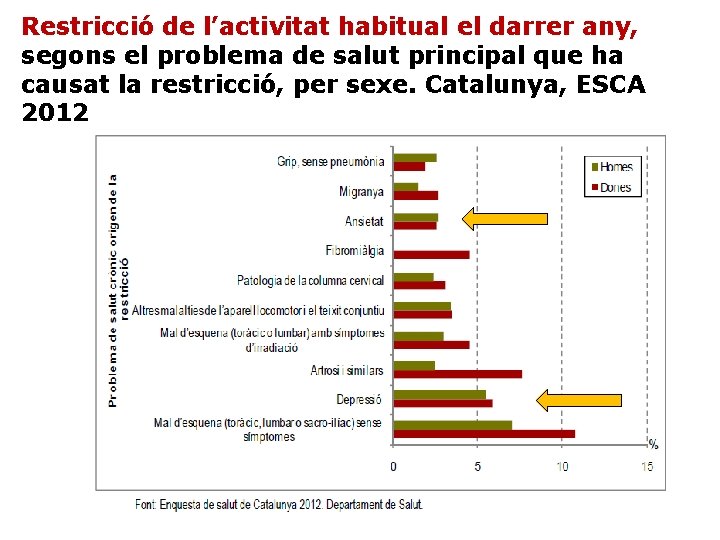
Restricció de l’activitat habitual el darrer any, segons el problema de salut principal que ha causat la restricció, per sexe. Catalunya, ESCA 2012

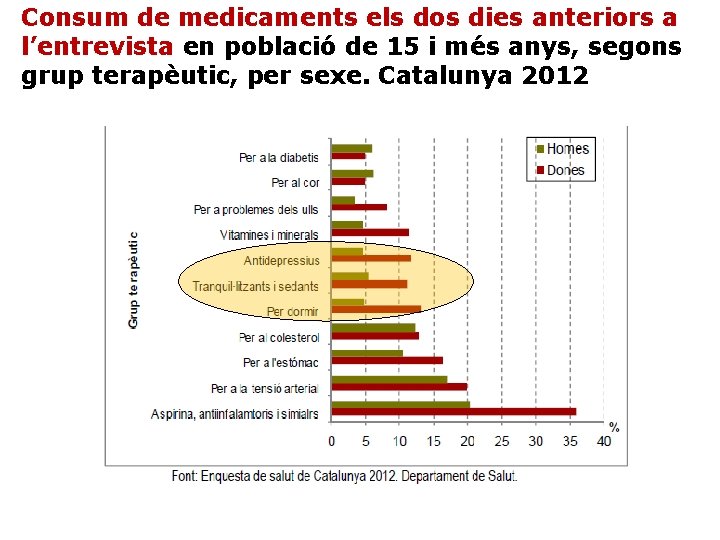
Consum de medicaments els dos dies anteriors a l’entrevista en població de 15 i més anys, segons grup terapèutic, per sexe. Catalunya 2012

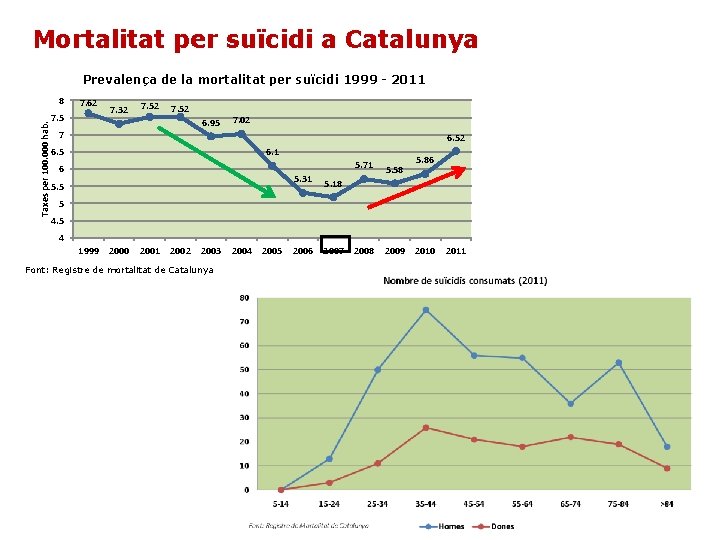
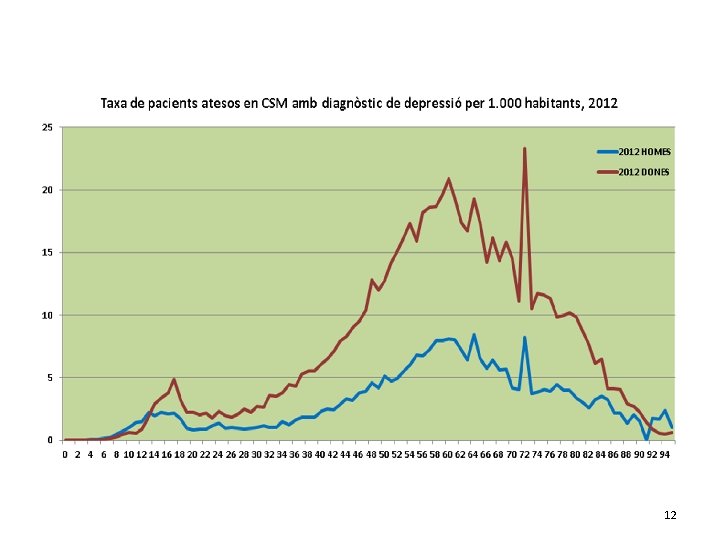
Mortalitat per suïcidi a Catalunya Prevalença de la mortalitat per suïcidi 1999 - 2011 Taxes per 100. 000 hab. 8 7. 62 7. 5 7. 32 7. 52 6. 95 7. 02 7 6. 52 6. 1 6. 5 6 5. 5 5. 31 5. 18 2006 2007 5. 71 5. 58 2009 5. 86 5 4 1999 2000 2001 2002 2003 Font: Registre de mortalitat de Catalunya 2004 2005 2010 2011

Resultats càrrega mundial de les malalties (WHO, 2008)

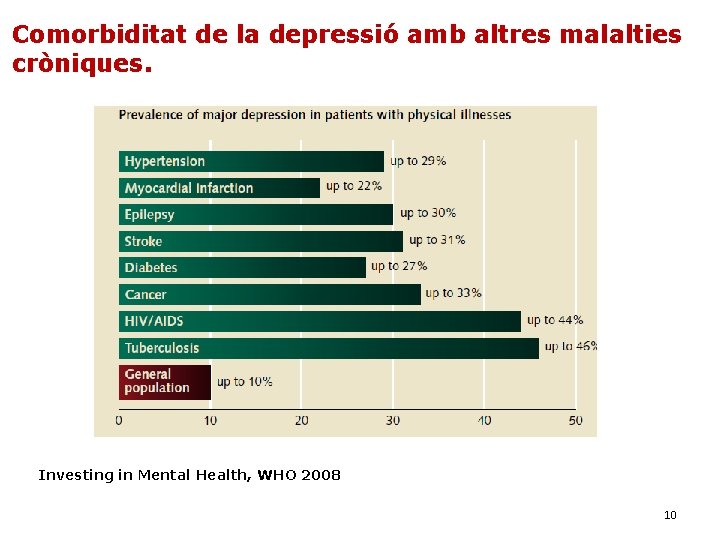
Comorbiditat de la depressió amb altres malalties cròniques. Investing in Mental Health, WHO 2008 10

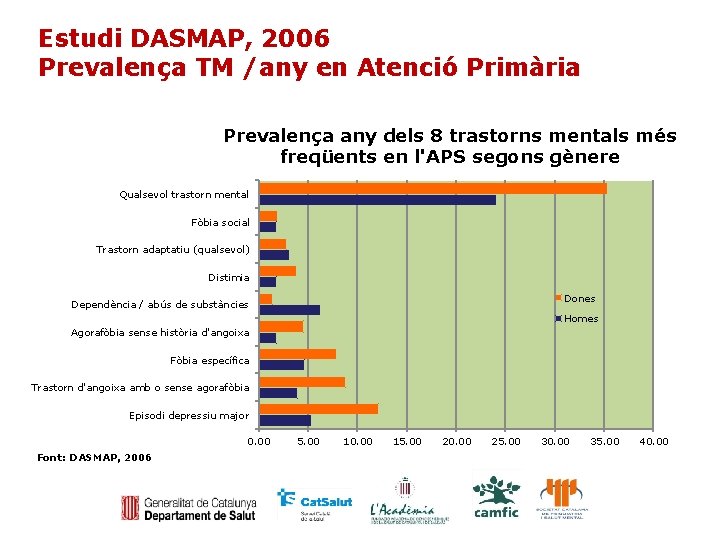
Estudi DASMAP, 2006 Prevalença TM /any en Atenció Primària Prevalença any dels 8 trastorns mentals més freqüents en l'APS segons gènere Qualsevol trastorn mental Fòbia social Trastorn adaptatiu (qualsevol) Distimia Dones Dependència / abús de substàncies Homes Agorafòbia sense història d'angoixa Fòbia específica Trastorn d'angoixa amb o sense agorafòbia Episodi depressiu major 0. 00 Font: DASMAP, 2006 5. 00 10. 00 15. 00 20. 00 25. 00 30. 00 35. 00 40. 00

12

Cost de la depressió a Catalunya (2006) El cost total de la depressió va ser de 736. 003. 083 euros (0, 38% del PIB del 2006). La depressió és un problema prioritari per al sistema de salut, i té repercussions importants en altres sectors econòmics Costos directes: ü 65% medicaments ü 26% At. Primària salut ü 9% atenció especialitzada ambulatòria i hospitalària Costos indirectes: ü 61% incapacitat permanent ü 34% incapacitat laboral temporal ü 5% mortalitat Les pèrdues de productivitat laboral per incapacitat temporal es valoren al voltant de 200 M€ l’any Costos indirectes: 579. 782. 572 € (79%) Costos directes: 156. 220. 511 € (21%) (prop del 2% del pressupost de salut)

La depressió, una malaltia prioritzada en el Pla de Salut 2011 – 2015 • L’abordatge de la depressió s’ha prioritzat entre les 10 malalties més prevalents a Catalunya (Programa de Prevenció i Atenció a la Cronicitat). • S’ha elaborat la versió catalana de la GPC de la Depressió, especialment adaptada per l’Atenció Primària de Salut. • S’han definit les rutes assistencials en els diferents territoris de Catalunya, amb el consens de tots els serveis implicats. • S’està elaborant la Guia de Pacient Expert en Depressió, que es portarà terme l’any 2014. • És una prioritat en el projecte de millora de la resolució de l’APS, que forma part del Pacte d’Accés i Resolució Territorial.

BLOC 1: Detecció/diagnòstic

Abordatge de la depressió: una visió des de l’Atenció Primària

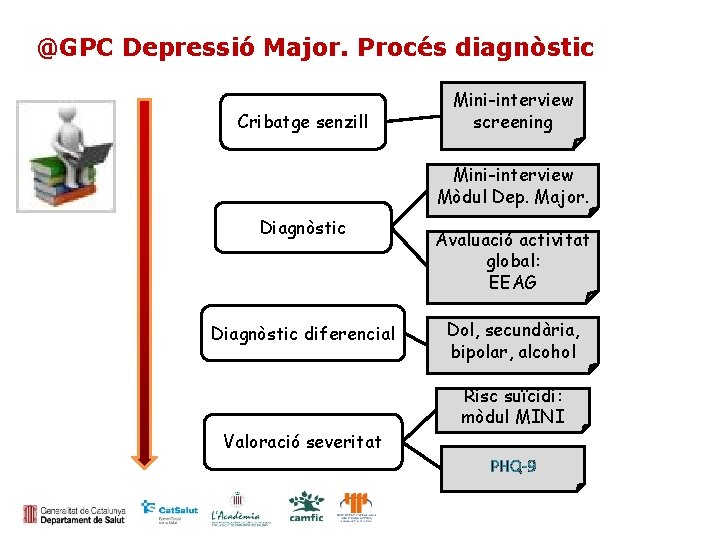
@GPC Depressió Major. Procés diagnòstic Cribatge senzill Mini-interview screening Mini-interview Mòdul Dep. Major. Diagnòstic diferencial Valoració severitat Avaluació activitat global: EEAG Dol, secundària, bipolar, alcohol Risc suïcidi: mòdul MINI PHQ-9

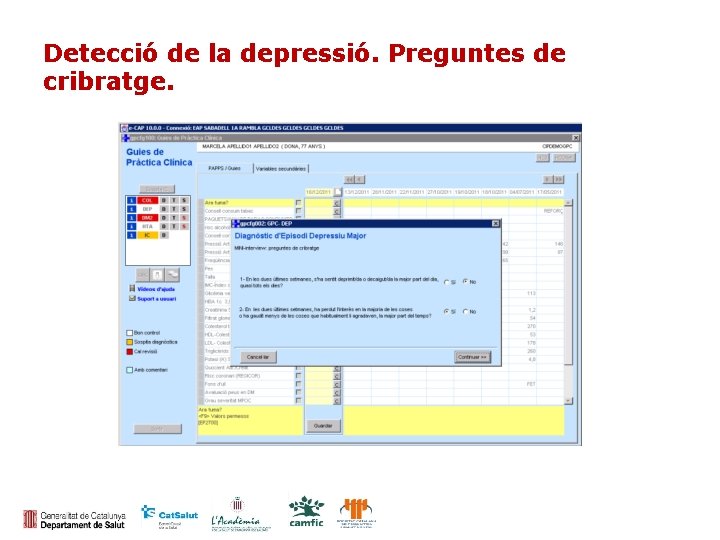
Cribratge de la depressió: situacions de risc en què està indicat • S’ha de tenir en compte la possibilitat de patologia depressiva en persones amb factors de risc: antecedents de depressió, malalties físiques discapacitants, altres problemes de salut mental significatius. • De forma general no es recomana el cribratge de la depressió, ja que existeixen dubtes raonables sobre la seva efectivitat a l’hora de modificar el curs de la malaltia si no s’acompanya de mesures de seguiment. • Els qüestionaris a utilitzar haurien d’incloure, com a mínim, dues preguntes referents a l’ànim i a la capacitat de gaudi de la persona.

Detecció de la depressió. Preguntes de cribratge.

Un cas clínic. . .

Diagnòstic de la depressió: criteris diagnòstics DSM-IV TR • Cinc o més dels següents símptomes seran presents durant la major part del dia, durant un període d'almenys 2 setmanes consecutives 1. Estat d'ànim deprimit Almenys 1 2. Pèrdua d'interès o gaudi en totes o en la majoria de les activitats quotidianes d'aquests 2 símptomes • 3. Pèrdua o guany de pes significativa 4. Insomni o hipersòmnia 5. Agitació psicomotora o apatia 6. Fatiga o manca d'energia 7. Sentiments de devaluació o culpabilitat excessiva o inadequada 8. Disminució de la capacitat per pensar o concentrar-se o indecisió. 9. Pensaments recurrents sobre la mort o suïcidi Els símptomes han de generar preocupació o discapacitat clínicament significativa en les àrees social, professional o altres esferes del funcionament

Instruments d’avaluació @GPC Depressió Major • MINI: Diagnòstic. - Depressió - Suïcidi • EEAG: Funcionament global (activitat psicosocial, social i laboral): 2 components: símptomes i activitat • PHQ-9: Gravetat/Canvi

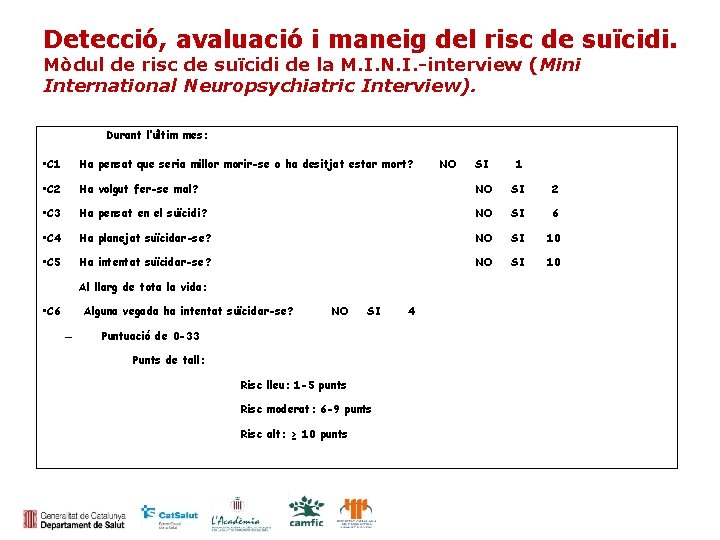
Detecció, avaluació i maneig del risc de suïcidi. Mòdul de risc de suïcidi de la M. I. N. I. -interview (Mini International Neuropsychiatric Interview). Durant l’últim mes: • C 1 Ha pensat que seria millor morir-se o ha desitjat estar mort? • C 2 SI 1 Ha volgut fer-se mal? NO SI 2 • C 3 Ha pensat en el suïcidi? NO SI 6 • C 4 Ha planejat suïcidar-se? NO SI 10 • C 5 Ha intentat suïcidar-se? NO SI 10 Al llarg de tota la vida: • C 6 Alguna vegada ha intentat suïcidar-se? – NO SI Puntuació de 0 -33 Punts de tall: Risc lleu: 1 -5 punts Risc moderat: 6 -9 punts Risc alt: ≥ 10 punts 4 NO

EEAG: escala d’avaluació de l’activitat global

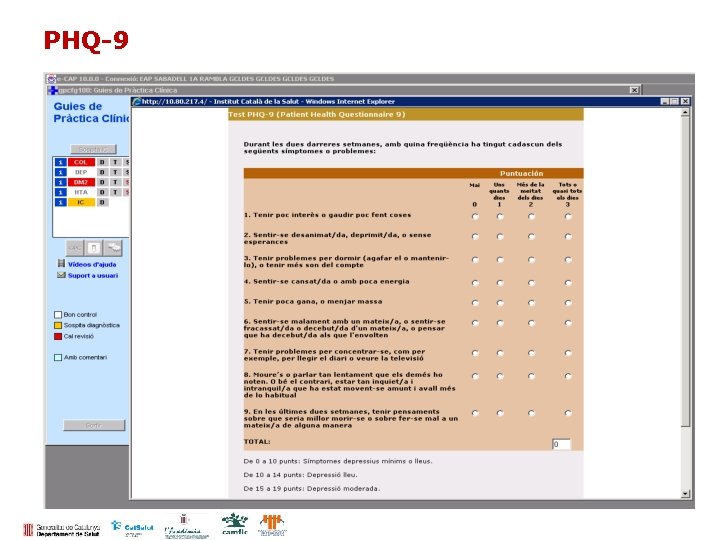
PHQ-9

Utilització de Patient Health Questionnaire (PHQ-9) Interpretació de la gravetat de l’episodi depressiu segons la puntuació obtinguda: • • <10: símptomes depressius mínims o lleus 10 -14: depressió lleu 15 -19: depressió moderada 20 -27: depressió greu

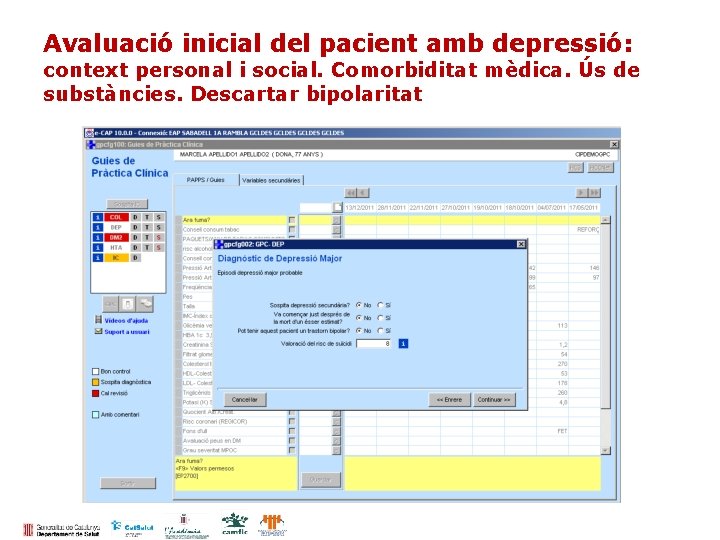
Avaluació inicial del pacient amb depressió: context personal i social. Comorbiditat mèdica. Ús de substàncies. Descartar bipolaritat

Diagnòstic diferencial amb altres categories diagnòstiques específiques i amb l’existència de malestar emocional • Diferenciar d’altres situacions – Tristor normal – Dol: ha presentat una pèrdua – Trastorn adaptatiu: estrès identificable • Trastorn Bipolar – Antecedents fases maníaques o hipomaníaques – Antecedents familiars de trastorn bipolar • Comorbiditat amb abús de substàncies, especialment alcohol

Algunes reflexions crítiques entorn al diagnòstic de depressió

Què és la depressió (1) • El diagnòstic de «depressió» fa referència a un constructe ampli i heterogeni, basat en l'acord d'experts que ha anat variant al llarg dels anys. • El diagnòstic es basa en complir una sèrie de condicions i criteris recollits a les classificacions internacionals (DSM IV TR i CIE 10). • El diagnòstic no es pot sustentar ni en dades de laboratori, ni en proves complementàries. • Tampoc demana l’experiència subjectiva del pacient per fer el diagnòstic.

Què és la depressió (2) Parlar de depressió transmet una idea de senzillesa en el diagnòstic i d'especificitat del tractament, pels fets de que: • El diagnòstic en aquestes classificacions es basi exclusivament en complir una llista de requisits i símptomes, sovint reduïts a un valor numèric • El tractament sigui majoritàriament amb els fàrmacs denominats antidepressius Però la realitat és més complexa i cal anar més a fons per comprendre-la.

Classificacions internacionals i depressió (1) • Ja fa anys van optar per ajuntar depressió reactiva i depressió melancòlica sota el nom de trastorn depressiu major, sense diferenciar entre endogen i reactiu, o entre neurosi i psicosi, estructures que fins llavors la psiquiatria considerava radicalment diferents. • Però la realitat demostra que són molt diferents el trastorn depressiu major lleu i moderat (més a prop de lo reactiu, amb bona resposta al placebo) que el greu.

Classificacions internacionals i depressió (2) • El DSMIV TR i la CIE 10 representen uns sistemes útils per a les finalitats classificadores per a les que es van crear, ja que permeten classificar els TM i certes problemàtiques humanes. • Però diagnosticar implica una comprensió més enllà de classificar. • Cal evitar l'afany de diagnosticar, és més important la veritable trobada amb el/la pacient que la recerca minuciosa d'un diagnòstic específic sense un sentit ulterior útil per a ell/ella.

Fàrmacs i depressió • La depressió respon millor al placebo que les altres malalties. Usualment la resposta al placebo, en els assaigs clínics de depressió, oscil·la entre el 30 -40%. • En pacients greument deprimits els fàrmacs antidepressius són notablement superiors. • Però en els pacients amb trastorn depressiu menys greu o amb episodis de curta durada, la resposta a placebo és al voltant del 50% i, sovint, no distingible de la resposta al fàrmac antidepressiu. • S’han detectat importants biaixos de publicació sobre l’efectivitat dels fàrmacs antidepressius.

Augment de la prevalença de depressió • L’actual progressió de la depressió és deguda a causes psicosocials com l'envelliment de la població, l’increment de factors de risc (atur, pobresa, migracions, manca de suport familiar i social), l'augment de l'abús de substàncies, la soledat i la ruptura de xarxes socials. • Els fàrmacs anomenats antidepressius es consumeixen cada vegada més, es troben any rere any entre els més prescrits pel Sistema Nacional de Salut, i generen una important despesa.

El pacient deprimit a l’ atenció primària: detecció, diagnòstic i criteris de derivació

El pacient deprimit a l’ atenció primària (1) • L'especial proximitat i coneixement entre el pacient i el professional de la medicina o infermeria d'AP i la continuïtat en l'atenció en diferents moments de la vida ofereixen un entorn immillorable per, en molts casos, contenir i acompanyar en la recerca del sentit vital profund de l'alteració de l'estat d'ànim que mou el pacient a consultar.

La longitudinalitat: una fortalesa de l’atenció primària • La longitudinalitat és la relació personal que s’estableix a llarg termini entre el professional i el pacient. • Els pacients identifiquen als professionals sanitaris com “els seus”. Barbara Starfield

La longitudinalitat. . . • • • en el temps (dimensió longitudinal vs. transversal) en la “mirada” holística en la diversitat de rols del pacient en varietat de contexts en varietat d’instruments terapèutics. . permet acostar-nos a la COMPRENSIÓ GLOBAL DEL PACIENT

Longitudinalitat Avantatges: • No hi ha pressa per abordar un tema si no és el moment • Ja tornarà, o el tornem a citar • Buscar el moment més adequat • Estar en les crisis i “veure-les venir” Inconvenients: • No saber gestionar-la, • Fer al pacient depenent, col·lusionar-hi. • Dificultat per diferenciar-se: endur-se’l “a casa”

El pacient deprimit a l’atenció primària (2) Així és possible col·laborar amb el pacient en el Procés de: • Acceptar el malestar emocional quan és normal (la tristesa normal, inherent a l'experiència humana). • Apropar-se al significat del què li passa i la seva relació amb alguna circumstància viscuda que, d'entrada, pot no ser evident per al consultant. • Acceptar un tractament farmacològic quan calgui.

Prevalença del trastorn depressiu i distímia • Estudis en població general d'Europa occidental: 12, 8 i 4, 1% respectivament, més freqüents en les dones (16, 5 i 5, 6%). • Estudis en població consultant de medicina general, en un estudi multicèntric realitzat en 15 països corresponents a diferents cultures d'arreu del món: 10, 4% i 2, 1% respectivament. • En el nostre país en població adulta consultant són 14, 7% per a depressió major y del 4, 6% per a distímia.

Cronicitat i T depressiu major. Estudi poblacional* • El 50% de pacients amb un primer episodi depressiu es recuperen i no recauen ja més al llarg de la seva vida. • El 35% dels casos presenten un o més episodis al llarg del temps pel que passa a ser un trastorn depressiu major recidivant. • El 15% no arriba a remetre l'episodi i es classifica com a trastorn depressiu major crònic. * Eaton WW, Shao H, Nestadt G, Lee BH, Bienvenu J, Zandi P. Population based study of first onset and chronicity in major depressive disorder. Arch Gen Psychiatry 2008; 65: 513 -520.

Classificació dels T. depressius • Segons el número d’episodis: episodi únic o recidivant. • Segons la intensitat dels símptomes i la seva durada: trastorn depressiu major, distímia, etc. • Segons la seva gravetat: subclínics, lleus, moderats i greus amb o sense símptomes psicòtics.

Diagnòstic diferencial del T. depressiu major • • Causes d’ origen orgànic Causes per consum de substàncies Dol Trastorn adaptatiu Trastorn bipolar Secundari a altres malalties mentals Distímia/ciclotímia Tristesa normal

Malalties orgàniques que poden associar-se a símptomes depressius (1) • Neurològiques: malaltia d’Alzheimer, Parkinson, Wilson i Huntington, esclerosi múltiple, AVC, tumors i traumatismes cranials, hidrocefàlia normotensiva, miastènia gravis. . . • Endocrines: hipo i hipertiroïdisme, hipo i hiperparatiroïdisme, malaltia d’Addison, hipogonadisme, diabetes mellitus, porfíria aguda intermitent. . . • Cardiovasculars: miocardiopaties, infart de miocardi, insuficiència cardíaca. . .

Malalties orgàniques que poden associar-se a símptomes depressius (2) • Reumatològiques: lupus eritematós sistèmic, artritis reumatoide, arteritis de cèl·lules gegants. • Infeccioses: SIDA, encefalitis, tuberculosi, mononucleosis infecciosa, hepatitis, neurosífilis, quadres virals. . . • Oncològiques: càncer de pàncrees, altres tumors abdominals, neoplàsies cerebrals. . . • D’altres: anèmies, dèficits vitamínics, síndrome carcinoide. . .

Substàncies que poden induir depressió (1) • Fàrmacs cardiovasculars: reserpina, propanolol, alfametildopa, clonidina, hidralazina, blocadors dels canals del calci, hipocolesterolemiants, digital, IECA • Antiinfecciosos: interferó, isoniazida, metronidazol • Antiinflamatoris: AINE • Hormones: anticonceptius orals, corticoides, esteroides anabolitzants, extractes tiroïdals.

Substàncies que poden induir depressió (2) • Antineoplàsics: asparaginasa, vinblastina, vincristina i altres • Psicofàrmacs: neurolèptics, benzodiazepines • Substàncies d’abús: alcohol, cocaïna, opiacis, amfetamines (abstinència) • Intoxicacions: plom, benzè, mercuri, bismut, quinina, monòxid de carboni • D’altres: anticolinèrgics, metoclopramida, cimetidina, L-dopa, disulfiram

Criteris diagnòstics del trastorn d’adaptació (DSM-IV-TR) • Símptomes emocionals o comportaments en resposta a un estressant psicosocial identificable (agut o crònic). • Els símptomes apareixen en els 3 mesos següents a la presència de l’estressant i no persisteixen més de 6 mesos després de la fi de l’estressant. • Els símptomes consisteixen en un malestar major del que es podia esperar i/o un deteriorament significatiu de l’activitat social, laboral o acadèmica. • Els símptomes no compleixen criteris per a altre trastorn del eix I. • Els símptomes no són deguts a un dol.

Exploracions a realitzar • No hi ha proves de laboratori ni exploracions complementàries diagnòstiques. • La finalitat de practicar aquestes proves és descartar altres patologies orgàniques i valorar la possible repercussió del tractament farmacològic.

Cal diagnosticar • Des del punt de vista nosològic: el tipus de trastorn mental segons les classificacions internacionals (DSM-IV TR, CIM 10) però considerant el perill de posar “etiquetes”. • Des del punt de vista del subjecte: comprendre qui és i què li passa i veure com el podem ajudar en la millora. Quan trobem un pacient amb un possible trastorn afectiu: La prioritat no és etiquetar als pacients, sinó veure la millor manera d’ intervenir que no empitjori o tendeixi a afavorir que es el trastorn esdevingui crònic. El diagnòstic ha d’estar al servei del pacient.

Ús d’escales i qüestionaris • Facilita la recollida de dades en estudis d'investigació per part de personal no expert • Pot ser un primer pas en un cribratge per part de personal no expert. • La confirmació del diagnòstic clínic ha de ser a través de l'entrevista i del bon judici clínic en el marc d'una relació de transferència.

Diagnòstic dels trastorns depressius • L’entrevista clínica és l’instrument més eficaç del qual disposa el metge per entendre i atendre les dolences dels seus pacients. També és una eina important per a infermeria. • En SM intervé de forma protagonista la subjectivitat (emocions i sentiments) solament explorables en el marc de la relació assistencial. • La entrevista clínica relacional no es pot suplir amb qüestionaris.

Finalitats bàsiques de l’entrevista clínica en SM 1. Establir la relació assistencial ( metge pacient, infermera pacient) 2. Exploració: obtenció d’informació 3. Terapèutica: establir un pla terapèutic consensuat Paper terapèutic de la pròpia entrevista: la CONTENCIÓ


Objectius de l’entrevista clínica en SM • Establir una relació empàtica amb el pacient. • Obtenir la informació necessària per al diagnòstic (criteris). • Detectar actituds i sentiments sobre la malaltia. • Observar el comportament no verbal del pacient. • Explorar l’estat mental del pacient. • Formular una hipòtesi diagnòstica. • Valorar la gravetat i les repercussions sobre la vida. • Establir l’aliança terapèutica i elaborar un pla.

Diagnòstic comprensiu • • • No n’hi ha prou amb etiquetar i classificar. Cal pensar, perquè en aquest pacient? Què li ha passat, abans i ara? Com ho viu, com se sent? Quins mecanismes d’afrontament té i per què han fallat? • De quins recursos familiars i socials disposa?

Trastorn depressiu i trastorn d’adaptació • El trastorn adaptatiu amb estat d'ànim deprimit es diferencia del trastorn depressiu subclínic o trastorn depressiu no especificat solament en que, en el primer, els símptomes depressius responen a un estressant psicosocial. • Ara bé, per trobar aquest estressant cal saber entrevistar la persona, amb paciència, entenent el seu context psicosocial, ajudant-la a pensar en la seva situació, a relacionar fets que no ha pogut integrar i és llavors quan, potser, podrà adonar-se que aquests símptomes depressius tenen a veure amb una situació particular passada o present de la seva realitat i podrà millorar la seva elaboració d'aquests fets.

Un altre cas clínic

La necessitat de contextualitzar (1) La microbiografia (explícita i també aprofitant allò implícit i la cerca del que està negat). El genograma. Migracions, canvis de domicili, de metge. Estudis, feina. . Embarassos, avortaments, fills. Els antecedents patològics personals. Els antecedents patològics familiars, defuncions i causes.

La necessitat de contextualitzar (2) Autoconeixement (a què ho atribueix, amb què ho relaciona), creences, expectatives. Personalitat i afectivitat. Funcions cognitives i pensament. Estrès, adaptació (son, feina, família, amics). Pèrdues, dols.

Alerta de possible trastorn afectiu (1) Comunicació no verbal Aspecte descuidat Expressió facial trista o poc expressiva Actitud postural retreta… Antecedents d'addicció a substàncies Antecedents de trastorns mentals Existència de factors de risc Personals (edat, sexe, comorbiditat. . . ) Familiars (estat civil, dols, antecedents patològics familiars…) Socials (pobresa, atur…)

Alerta de possible trastorn afectiu (2) Símptomes “mèdics” Palpitacions, dispnea sense causa orgànica Somatitzacions (dolors, parestèsies en localitzacions diverses. . ) Cansament Alteracions de la gana Alteracions de la son Hiperfreqüentació per simptomatologia inespecífica Queixes desproporcionades d’una malaltia física concomitant

Alerta de possible trastorn afectiu (3) En nens i adolescents irritabilitat trastorns de conducta fracàs escolar. . . En gent gran alteracions cognitives pèrdues funcionals… En situacions vitals d’especial atenció embaràs i postpart immigrants de baix nivell sociocultural

Valoració del risc de suïcidi (1) • S’ha d’explorar sempre. • Cal distingir entre ideació poc concreta i l’acte ben planificat. • Preguntes clau: “…ha pensat mai que en la seva situació seria millor desaparèixer? ” Ha pensat com fer-ho? Quan? • Parlar i compartir aquestes idees i el patiment acostuma a alleugerir la ideació suïcida.

Valoració del risc de suïcidi (2) Esbrinar antecedents familiars o personals de suïcidi Altres factors d’especial risc Comorbiditat psiquiàtrica Alta impulsivitat Esdeveniments vitals adversos greus Malalties o limitacions greus Valorar indicació d’ingrés urgent o seguiment intensiu.

Criteris de consulta a l’ especialista Proposarem visita concertada preferent als serveis de salut mental si es tracta d'una persona que pateix: • fase depressiva d’un trastorn bipolar. • un trastorn depressiu major resistent al tractament. • un trastorn depressiu major greu amb símptomes psicòtics.

Criteris d’ingrés/valoració especialitzada urgent • Si detectem clara ideació i plans actuals de suïcidi. • Temptativa de suïcidi recent. • Si detectem risc de suïcidi sense suficient autocontrol i / o suport familiar. • Si trastorn depressiu major greu amb símptomes psicòtics. • Si l’entorn familiar no fa recomanable esperar a una visita concertada.

BLOC 2: Tractament

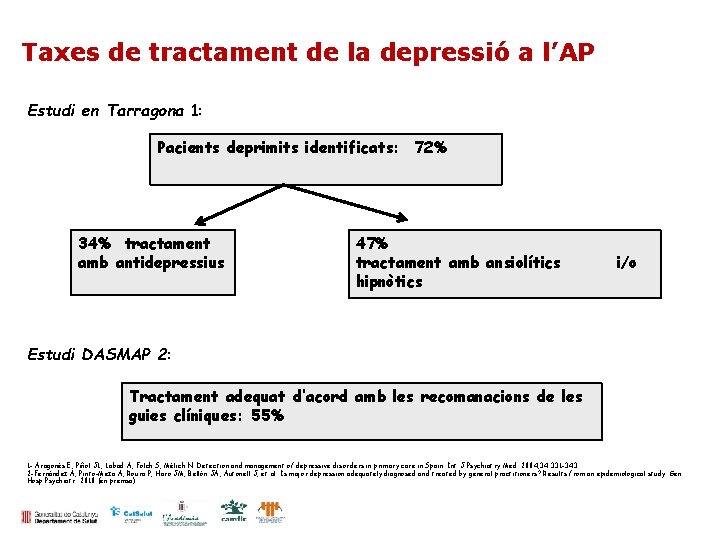
Taxes de tractament de la depressió a l’AP Estudi en Tarragona 1: Pacients deprimits identificats: 72% 34% tractament amb antidepressius 47% tractament amb ansiolítics hipnòtics i/o Estudi DASMAP 2: Tractament adequat d’acord amb les recomanacions de les guies clíniques: 55% 1 - Aragonès E, Piñol JL, Labad A, Folch S, Mèlich N. Detection and management of depressive disorders in primary care in Spain. Int J Psychiatry Med. 2004; 34: 331 -343. 2 -Fernández A, Pinto-Meza A, Roura P, Haro JM, Bellón JA, Autonell J, et al. Is major depression adequately diagnosed and treated by general practitioners? Results from an epidemiological study. Gen Hosp Psychiatr. 2010 (en premsa).

Objectius de l’abordatge terapèutic dels T. depressius • Acompanyar la persona en el difícil procés d'identificar, tolerar i elaborar les causes del seu patimental, fins on sigui possible. • Assolir la remissió, és a dir: la desaparició completa de la simptomatologia depressiva i la recuperació funcional. • Prevenir les recaigudes i les recurrències. De vegades només es pot aconseguir una resposta o remissió parcial.

La importància de la relació assistencial (1) • L’adequat acompanyament del procés per part del MF o infermera d’ AP té propietats contenidores/terapèutiques en el pacient. • La relació professional-pacient es basa en: ü ü ü Compromís Influència mútua Història (longitudinalitat) Comprensió compartida Experiència emocional compartida

La importància de la relació assistencial (2) • L’efectivitat de qualsevol tractament (farmacològic, psicològic. . . ) ve condicionada per l’existència d’una relació assistencial contenidora. • L’entrevista clínica, suport d’aquesta relació assistencial, conté diversos elements/eines que li confereixen propietats terapèutiques en sí mateixa.

Elements-eines psicoterapèutiques de l’entrevista clínica (1) Empatia Habilitat per expressar solidaritat emocional (entendre i comunicar-ho) Capacitat del professional de posar-se en “la pell” de l’altre i d’expressar solidaritat emocional (entendre, fer-nos càrrec, i comunicar-ho) L’empatia és la tasca més important del bon comunicador

Elements-eines psicoterapèutiques de l’entrevista clínica (2) Transferència Tot allò que el pacient projecta, conscient i/o inconscient (efectes, emocions, conflictes) i que rep el professional. • Útil per al metge: l’ajuda a entendre el malalt • Útil per al malalt: l’ajuda a expressar i alliberar el seu món interior

Elements-eines psicoterapèutiques de l’entrevista clínica (3) Contratransferencia Tot allò que el pacient fa sentir al professional a nivell conscient i/o inconscient. Resultat de la transferència del pacient sobre els sentiments conscients i/o inconscients del professional. • La neutralitat és utòpica • Útil pel metge però difícil de manegar • Aspectes facilitadors • Requereix autoconeixement

Elements-eines psicoterapèutiques de l’entrevista clínica (4) Observar-se observant Analitzar els sentiments que ens genera l’entrevista (i el perquè) ajuda a comprendre el pacient. Aquestes capacitats es poden millorar i treballar en grups de reflexió, grups Balint i cal formació en el pregrau, post grau i durant la formació en servei.

Elements-eines psicoterapèutiques de l’entrevista clínica (5) Contenció terapèutica Fer-se’n càrrec, recollir les ansietats i emocions, tolerar-les i donar-li un espai mental que permeti pensar a tots dos interlocutors en allò que està passant. • Hi ha una actitud per part del professional d’estar disponible per entendre i entrar en contacte amb l’altre. • Requereix l’autocontenció del propi professional.

La “droga doctor” (Balint) El sanitari, pel fet de desenvolupar el paper guaridor que el malalt espera d’ell, té un efecte sobre aquest. Per això la relació metge-pacient pot ser un molt potent instrument terapèutic. La tècnica flash (Balint) Retornar al pacient la interpretació adequada en el moment oportú per tal de que comprengui quelcom fins ara no reconegut per ell (s’encén la bombeta, es fa la llum).

Intervenció: promoció de canvis (1) Millorar les capacitats adaptatives del pacient, potenciant els recursos personals, familiars i socials. Redefinir el problema. Retornar i discutir la hipòtesi. Desactivar el discurs orgànic si existeix (reatribució). Oferir-li un espai d’atenció per que pugui expressar els sentiments i dificultats al canvi. Relacionar els símptomes amb el factor estressant.

Intervenció: promoció de canvis (2) • Ajudar al pacient a que es conegui millor a través de l’escolta activa i reflexiva. Construir alternatives potenciant els seus recursos i el suport familiar i social. Tècniques de resolució de problemes, teràpies grupals, grups d’autoajuda. Valorar si cal donar algun fàrmac. Valorar IT amb cura, sense infravalorar les capacitats del pacient per sortir-se’n sense la IT.

Tractaments en SM i evidència • Els tractaments farmacològics són més susceptibles de ser avaluats mitjançant assaigs clínics que les intervencions psicoterapèutiques. • Hi ha estudis que demostren que l'efectivitat de les TCC es deu més a l'efecte positiu de la relació assistencial i l'aliança terapèutica que als canvis cognitius que pretenen provocar • Els efectes no específics que han estat identificats a través de meta-anàlisi no són troballes trivials, sinó característiques importants de la teràpia psicològica. • Diferents enfocaments teòrics, si tenen cura de la relació i l'aliança terapèutica, tendeixen a obtenir resultats similars • l'aplicació indiscriminada dels sistemes d'avaluació de l'evidència, que defensen la primacia de l'assaig clínic, pot deixar-nos unes guies amb recomanacions esbiaixades.

El tractament esgraonat • És el tractament per passos basat en el nivell de gravetat de la depressió. • Quan el pacient no respon a les intervencions d’ un esgraó o les rebutja haurem de passar a oferir-li una intervenció entre les recomanades a l’esgraó següent. • El tractament esgraonat inclou tant les intervencions no farmacològiques, com les farmacològiques.

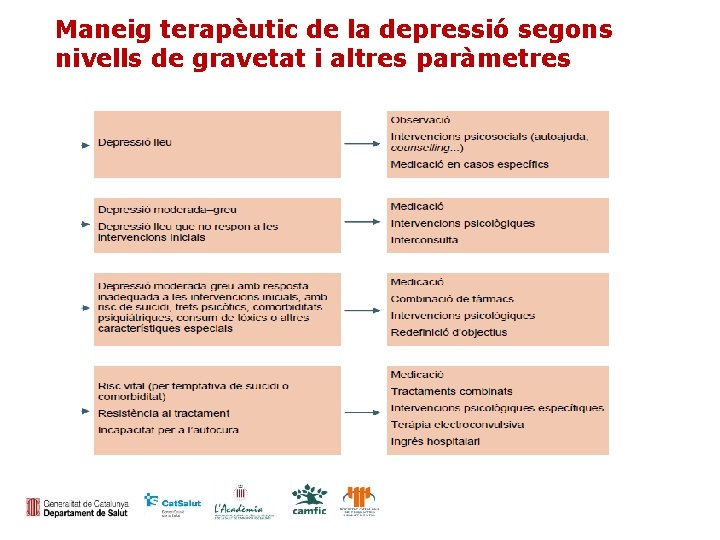
Maneig terapèutic de la depressió segons nivells de gravetat i altres paràmetres

Procés terapèutic Criteris de decisió terapèutica • • • Episodis previs Gravetat de l’episodi actual Comorbiditat Depressió lleu Depressió moderada o greu

Consideracions sobre el tractament farmacològic • Els fàrmacs anomenats antidepressius representen un tractament de primera línia en la depressió moderada o greu combinats amb les intervencions psicològiques d'alta intensitat. • En el trastorn depressiu major lleu no es recomana donar fàrmacs antidepressius en la fase inicial, ja que la relació entre risc i benefici és pobre, excepte si aquest pacient ha presentat anteriorment depressió moderada o greu.

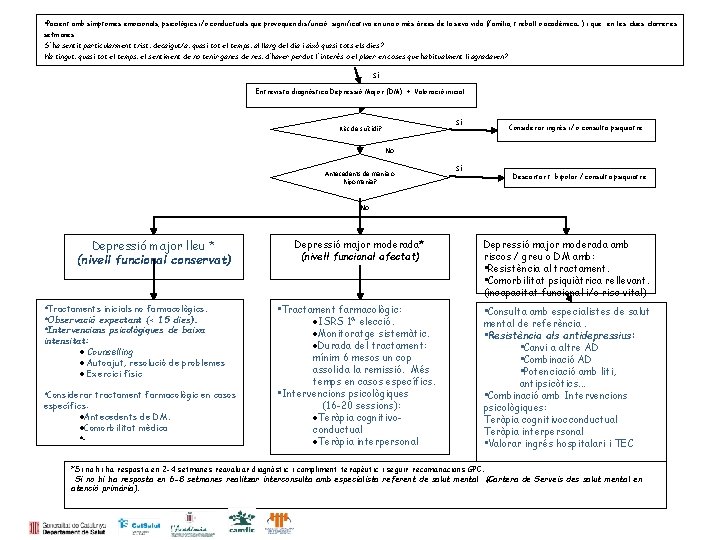
• Pacient amb símptomes emocionals, psicològics i/o conductuals que provoquen disfunció significativa en una o més àrees de la seva vida (família, treball o acadèmica…) i que en les dues darreres setmanes: S’ ha sentit particularment trist, decaigut/a, quasi tot el temps, al llarg del dia i això quasi tots els dies? Ha tingut, quasi tot el temps, el sentiment de no tenir ganes de res, d’haver perdut l’ interès o el plaer en coses que habitualment li agradaven? Sí Entrevista diagnòstica Depressió Major (DM) + Valoració inicial. Sí Risc de suïcidi? Considerar ingrés i/ o consulta psiquiatre No Antecedents de mania o hipomania? Sí Descartar t. bipolar / consulta psiquiatre No Depressió major lleu * (nivell funcional conservat) • Tractaments inicials no farmacològics. • Observació expectant (< 15 dies). • Intervencions psicològiques de baixa intensitat: Counselling Autoajut, resolució de problemes Exercici físic • Considerar tractament farmacològic en casos específics: Antecedents de DM. Comorbilitat mèdica … Depressió major moderada* (nivell funcional afectat) • Tractament farmacològic: ISRS 1ª elecció. Monitoratge sistemàtic. Durada del tractament: mínim 6 mesos un cop assolida la remissió. Més temps en casos específics. • Intervencions psicològiques (16 -20 sessions): Teràpia cognitivoconductual Teràpia interpersonal Depressió major moderada amb riscos / greu o DM amb: • Resistència al tractament. • Comorbilitat psiquiàtrica rellevant. (incapacitat funcional i/o risc vital) • Consulta amb especialistes de salut mental de referència. • Resistència als antidepressius: • Canvi a altre AD • Combinació AD • Potenciació amb liti, antipsicòtics. . . • Combinació amb Intervencions psicològiques: Teràpia cognitivocconductual Teràpia interpersonal • Valorar ingrés hospitalari i TEC *Si no hi ha resposta en 2 -4 setmanes reavaluar diagnòstic i compliment terapèutic i seguir recomanacions GPC. Si no hi ha resposta en 6 -8 setmanes realitzar interconsulta amb especialista referent de salut mental (Cartera de Serveis des salut mental en atenció primària).

Tractament no farmacològic Intervencions psicològiques de baixa intensitat: • Counselling • Psicoeducació • Autoajuda • Programes d’exercici físic Considerar fàrmacs n n Antecedent previ Comorbiditat discapacitant

Depressió major lleu TRACTAMENT NO FARMACOLÒGIC: És el recomanat. Inclou intervencions psicosocials i psicoterapèutiques de baixa intensitat que és poden realitzar a l’ AP tant pel metge com per la infermera degudament formats. – Informació general sobre la depressió – Mesures d’ autocura: higiene de la son, dieta, exercici físic, evitar consum de tòxics, realització d’ activitats plaents – Utilització dels recursos comunitaris, socials i familiars

Tractament no farmacològic de la depressió lleu (PHQ-9= 10 -14) • Intervencions psicològiques de “baixa intensitat” breus i estructurades utilitzades en Atenció Primària: • la teràpia de solució de problemes • la teràpia cognitiu conductual breu • counselling • Programes d’autoajut guiat en base a teràpia cognitiva-conductual • Als pacients amb depressió lleu-moderada se’ls hauria de recomanar programes d’exercici estructurat i supervisat, d’intensitat moderada, freqüència de 2 -3 cops per setmana, durada de 40 -45 minuts i per espai de 10 a 12 setmanes Citar en el termini màxim de 15 dies a qualsevol pacient amb depressió que no rebi tractament farmacològic

Tractament de la depressió lleu Es recomana l’ús de fàrmacs en els pacients amb depressió lleu i. . . • antecedents d’episodis moderats o greus • presència d’altres malalties mèdiques • comorbiditat discapacitant

Counselling El counselling ("assessorament" / "relació d'ajuda" / "consell assistit") és un procés d'ajuda psicològica generalment breu, adreçat a persones que es troben en una situació de crisi. Brinda la possibilitat d'ajudar als pacients amb depressió lleu. Són tècniques de suport emocional aplicades en una sèrie d'entrevistes, que intenten afavorir la comprensió del problema o conflicte, i fomenten les capacitats resolutives del pacient davant de les situacions de crisi. Utilitza la comunicació verbal com eina principal, encara que integra també altres recursos. Es tracta d'accions terapèutiques curtes: la durada varia de setmanes a mesos, segons el cas, intentant provocar en la persona un procés actiu d'aprenentatge cognitiu-emocional mitjançant el qual millori la seva capacitat d'autoajuda, d’autodirecció i la seva competència personal per resoldre situacions d’estrès. Compta amb unes normes bàsiques de suport emocional que han d'estar sempre presents i que hem d'aplicar: • No jutjar • Ser empàtic i mostrar capacitat d'escolta • No donar consells • No pregunta mai per què • No assumir la responsabilitat del problema de l'altre • No interpretar la situació de l'altre • Concentrar-se en l'aquí i l'ara • Fixar-se primer en els sentiments • Algunes de habilitats facilitadores que proposa el counselling són: • Realitzar preguntes obertes dirigides: Amb quin ànim es troba avui? A què atribueix el seu empitjorament o malestar? • Preguntar sense donar res per suposat: Què entén per. . . ? • Escoltar abans de parlar. Evitar l'hàbit freqüent de començar donant informació sense, prèviament, delimitar les necessitats de coneixement específiques de cada pacient. • Explorar altres problemes: A més d'aquesta, té altres preocupacions? • Facilitar que el pacient funcioni per objectius augmentant la percepció de control sobre el seu benestar.

Teràpia de resolució de problemes

La prescripció d’exercici físic en el tractament de la depressió

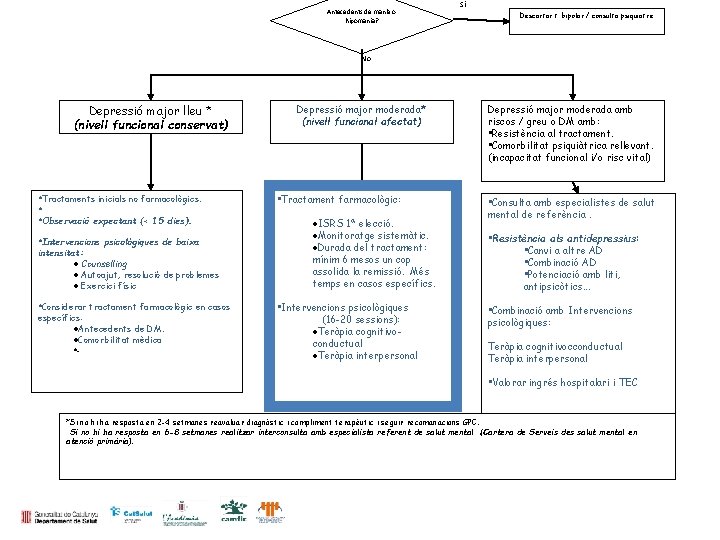
Antecedents de mania o hipomania? Sí Descartar t. bipolar / consulta psiquiatre No Depressió major lleu * (nivell funcional conservat) • Tractaments inicials no farmacològics. • • Observació expectant (< 15 dies). • Intervencions psicològiques de baixa intensitat: Counselling Autoajut, resolució de problemes Exercici físic • Considerar tractament farmacològic en casos específics: Antecedents de DM. Comorbilitat mèdica … Depressió major moderada* (nivell funcional afectat) • Tractament farmacològic: ISRS 1ª elecció. Monitoratge sistemàtic. Durada del tractament: mínim 6 mesos un cop assolida la remissió. Més temps en casos específics. • Intervencions psicològiques (16 -20 sessions): Teràpia cognitivoconductual Teràpia interpersonal Depressió major moderada amb riscos / greu o DM amb: • Resistència al tractament. • Comorbilitat psiquiàtrica rellevant. (incapacitat funcional i/o risc vital) • Consulta amb especialistes de salut mental de referència. • Resistència als antidepressius: • Canvi a altre AD • Combinació AD • Potenciació amb liti, antipsicòtics. . . • Combinació amb Intervencions psicològiques: Teràpia cognitivocconductual Teràpia interpersonal • Valorar ingrés hospitalari i TEC *Si no hi ha resposta en 2 -4 setmanes reavaluar diagnòstic i compliment terapèutic i seguir recomanacions GPC. Si no hi ha resposta en 6 -8 setmanes realitzar interconsulta amb especialista referent de salut mental (Cartera de Serveis des salut mental en atenció primària).

Selecció de fàrmacs Fàrmacs de primera elecció • • Fluoxetina Paroxetina Sertalina Citalopram Criteris de selecció n n n Resposta anterior antidepressius Edat Embaràs/lactància Comorbiditat: insuf hepàtica, insuf renal, obesitat, enf cardiovascular, deterioro cognitiu, ansietat significativa Interaccions medicamentoses: ACO, tamoxifè, antiretrovirals Cal informar al pacient dels possibles efectes adversos i del temps de resposta al tractament. En les depressions moderades valorar al pacient als 15 dies d’ iniciar el tractament i en les depressions greus als 8 dies.

Depressió major moderada o greu (1) Fase d’ inici del fàrmac: • En ancians o persones sensibles començarem a meitat de dosis recomanada, però a la setmana hem d’arribar a la dosi mínima eficaç. • Si a les 3 -4 setmanes la resposta és parcial, podem pujar la dosis del fàrmac cada 2 setmanes fins a arribar a la dosi màxima. Si no hi ha resposta completa a les 6 -8 setmanes hem de revisar el compliment i el diagnòstic i canviar a un altre fàrmac. • Si amb el segon fàrmac a dosis màximes no hi ha resposta complerta, cal derivar al pacient al CSM per valoració.

Depressió major moderada o greu (2) Fase d’ inici del fàrmac: • No es recomana augmentar les dosis de ISRS si a les 3 -4 setmanes no hi ha cap resposta. • El canvi a un altre antidepressiu normalment es pot aconseguir en menys d'una setmana, quan el canvi és entre fàrmacs amb una vida mitjana curta. Però s'han de tenir en compte les possibles interaccions en la durada de la transició, per exemple: en el cas de la fluoxetina, que té una vida mitjana llarga. • Les combinacions d’antidepressius i l'ús de potenciadors (liti, antipsicòtics) han de ser prescrites en l’ àmbit especialitzat.

Depressió major moderada o greu (3) TRACTAMENT NO FARMACOLÒGIC: • Intervenció psicològica d’ alta intensitat realitzada per professionals especialitzats (CSM): TCC o TIP, 16 -20 sessions durant 3 -4 mesos. • En el cas de nens o adolescents el tractament serà una teràpia específica individual ( TCC o TIP) o teràpia familiar de duració mínima 3 mesos. El tractament farmacològic s’utilitza en pocs casos degut a l’ augment del risc de suïcidi i només estaria indicat en el grup de 12 a 18 anys amb un seguiment acurat.

Intervencions psicològiques * Les intervencions psicològiques haurien de ser proporcionades per professionals amb experiència en el maneig de la depressió i experts en la teràpia aplicada. Això resulta especialment important en els casos més √ greus. * El tractament psicològic d’elecció per a la depressió moderada, greu o resistent és la teràpia cognitiu-conductual (TCC). La teràpia interpersonal* (TIP) pot considerar-se una alternativa raonable. B * La TIP en l’actualitat no està disponible en la cartera bàsica de serveis del Servei Català de la Salut. * Per a la depressió moderada i greu, el tractament psicològic adequat hauria d’incloure de 16 a 20 sessions de TCC durant com a mínim cinc mesos. * De forma general, en els pacients amb depressió major greu no estan recomanats programes d’autoajut guiat. * B √ La participació en grups de suport no es considera una mesura eficaç de tractament, en solitari o combinada amb altres mesures terapèutiques, en pacients amb trastorn depressiu major. √

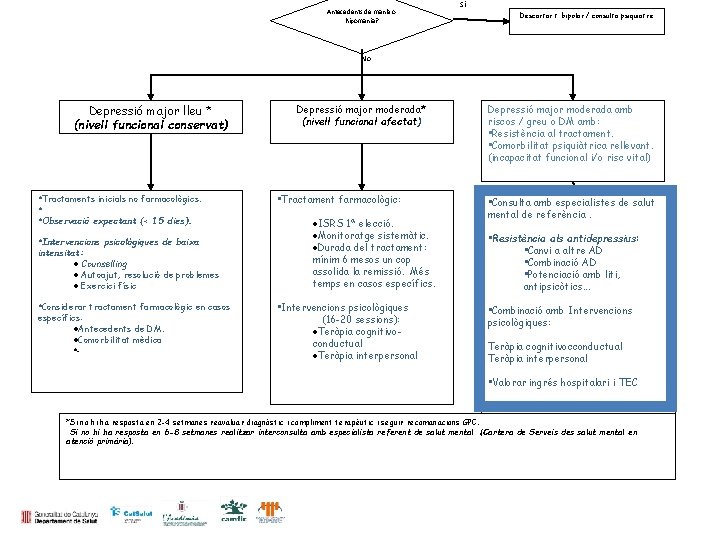
Antecedents de mania o hipomania? Sí Descartar t. bipolar / consulta psiquiatre No Depressió major lleu * (nivell funcional conservat) • Tractaments inicials no farmacològics. • • Observació expectant (< 15 dies). • Intervencions psicològiques de baixa intensitat: Counselling Autoajut, resolució de problemes Exercici físic • Considerar tractament farmacològic en casos específics: Antecedents de DM. Comorbilitat mèdica … Depressió major moderada* (nivell funcional afectat) • Tractament farmacològic: ISRS 1ª elecció. Monitoratge sistemàtic. Durada del tractament: mínim 6 mesos un cop assolida la remissió. Més temps en casos específics. • Intervencions psicològiques (16 -20 sessions): Teràpia cognitivoconductual Teràpia interpersonal Depressió major moderada amb riscos / greu o DM amb: • Resistència al tractament. • Comorbilitat psiquiàtrica rellevant. (incapacitat funcional i/o risc vital) • Consulta amb especialistes de salut mental de referència. • Resistència als antidepressius: • Canvi a altre AD • Combinació AD • Potenciació amb liti, antipsicòtics. . . • Combinació amb Intervencions psicològiques: Teràpia cognitivocconductual Teràpia interpersonal • Valorar ingrés hospitalari i TEC *Si no hi ha resposta en 2 -4 setmanes reavaluar diagnòstic i compliment terapèutic i seguir recomanacions GPC. Si no hi ha resposta en 6 -8 setmanes realitzar interconsulta amb especialista referent de salut mental (Cartera de Serveis des salut mental en atenció primària).

Depressió resistent al tractament • No resposta a dos o més antidepressius amb dosis i temps adequats. • Considerar interconsulta/derivació a salut mental. • Combinació d’antidepressius • Potenciació: liti, antipsicòtics. • Combinar els antidepressius amb intervenció psicològica.

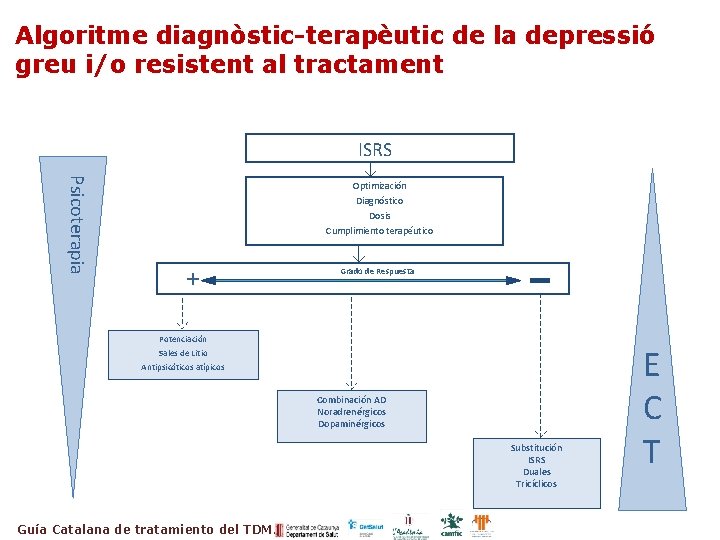
Algoritme diagnòstic-terapèutic de la depressió greu i/o resistent al tractament ISRS Psicoterapia Optimización Diagnóstico Dosis Cumplimiento terapéutico + Grado de Respuesta Potenciación Sales de Litio Antipsicóticos atípicos Combinación AD Noradrenérgicos Dopaminérgicos Substitución ISRS Duales Tricíclicos Guía Catalana de tratamiento del TDM. E C T


D. Depressió greu amb comorbiditats de salut mental i/o característiques especials. Depressió moderada o greu, amb risc o temptatives de suïcidi, trets psicòtics, comorbiditats, consum de tòxics o altres característiques especials com la resistència al tractament. Intervencions psicològiques * Quan s’apliqui la teràpia cognitiu-conductual en els pacients més greus, hauran de tenir-se en compte de forma prioritària les C tècniques basades en l’activació conductual. * Pels pacients amb depressió resistent al tractament farmacològic i/o amb molts episodis de recurrència, s’hauria d’oferir una A combinació d’antidepressius i teràpia cognitiu-conductual. * Als pacients amb depressió crònica se’ls hauria d’oferir una combinació de teràpia cognitiu-conductual i medicació antidepressiva. * La teràpia de parella s’haurà de considerar, quan la simptomatologia estigui relacionada amb problemes de parella, en cas de no obtenir una resposta adequada amb una intervenció individual prèvia. * A B Altres intervencions psicològiques diferents a les anteriors podrien resultar útils en l’abordatge de la comorbiditat o de la complexitat de les relacions familiars associades freqüentment al trastorn depressiu. C

E. Depressió major greu amb: Risc vital (per temptativa de suïcidi o comorbiditat) Resistència al tractament ambulatori Incapacitat per l’autocura En els casos amb depressió resistent al tractament ambulatori especialitzat i amb situacions especials de risc pel pacient, el tractament s’ha d’implementar en situació d’ingrés en una unitat de psiquiatria d’aguts. Teràpia electroconvulsiva * La teràpia electroconvulsiva hauria de considerar-se com una alternativa terapèutica en pacients amb depressió major greu de A l’adult. * La TEC està especialment indicada en pacients amb depressió major greu –amb alt risc de suïcidi o deteriorament físic greuen la depressió resistent i per elecció informada del pacient √

Depressió major moderada o greu CASOS ESPECIALS: • Pacients de 12 a 18 anys: es recomana la fluoxetina com a primera opció. • Embaràs: evitar tractament al 1 er trimestre i si és imprescindible, donar fluoxetina o sertralina (no s’ ha evidenciat risc en persones però les dades són limitades) • Lactància: paroxetina Sertralina o citalopram. • Pacients grans amb pluripatologia: citalopram, seretralina. Vigilar l’ aparició d’hiponatrèmies amb els ISRS; no utilitzar tricíclics en pacients amb patologia cardíaca o deteriorament cognitiu. Tots interaccionen amb els anticoagulants : Vigilar INR.

BLOC 3: Manteniment

Fases del tractament i seguiment • Fase inici: cada 4 setmanes en els 3 primers mesos • Fase de continuació (6 mesos): cada 2 mesos • Fase de manteniment: 3 -4 vegades/any per detectar possibles recurrències, efectes secundaris i compliment.

El seguiment del pacient diagnosticat de T. depressiu (1) • Prosseguir l’acompanyament del pacient en la recerca de les circumstàncies, vivències, en què s'ha desencadenat l’episodi. • Escoltar i ajudar a pensar pot il·luminar nous significats, que poden provocar canvis positius en el procés quan menys ens ho esperem o poden propiciar fer un treball més a fons amb el psicòleg del CSMA.

El seguiment del pacient diagnosticat de T. depressiu (2) Cal estar atents a l’aparició de senyals d'alerta, per revaluar , si cal: • el diagnòstic (altres trastorns psiquiàtrics / nous símptomes deguts a malalties físiques, hipomania o mania, addiccions noves) • el risc de suïcidi • l'aparició de símptomes psicòtics • l'aparició de nous símptomes psíquics com ansietat, insomni, desesperança. . . • la fase (millora/recaiguda/recurrència)

El seguiment del pacient diagnosticat de T. depressiu (3) • Fer seguiment del tractament farmacològic si hi ha (compliment, efectes secundaris, etc. ). • Detectar quan s´arriba a la remissió (la desaparició completa de la simptomatologia depressiva i la recuperació funcional). • Inici a partir d' aquell moment de la fase de manteniment per prevenir les recaigudes.

Fases del tractament • Fase d’ inici • Fase de continuació • Fase de manteniment

Fase d’inici (I) • Major evidència d’eficàcia de tractament farmacològic en pacients amb depressió moderada-severa que en depressió lleu. • Cal fer supervisió acurada dels símptomes, efectes secundaris i risc de suïcidi, especialment a l’inici del tractament amb antidepressius. • A l’hora de triar el fàrmac, cal tenir en consideració preferències dels pacients, experiències prèvies, comorbiditat i característiques peculiars dels pacients.

Fase d’inici (II) • Informar dels possibles efectes secundaris i aparició de símptomes de discontinuïtat i/o retirada. • Explicar molt bé el retard en l’inici de l’efecte terapèutic, curs i durada possible del tractament, una vegada assolida la remissió.

Fase d’inici (III) • Pacients considerats amb risc significatiu de suïcidi cal seguiment a la setmana d’iniciar el tractament i amb alta freqüència, fins que el risc es consideri NO significatiu. • Els pacients amb risc de suïcidi cal que tinguin accés a una quantitat limitada de dosis d’antidepressius. • En etapes inicials del tractament amb ISRS, cal buscar activament la ideació suïcida, ansietat, agitació creixent, acatísia. Explicar als pacients que cal demanar ajuda si apareixen.

Fase d’inici (IV) • En cas de presència agitació perllongada o acatísia marcada reavaluar tractament. • En pacients d’alt risc de suïcidi considerar l’ús de suport addicional com reforçar el paper de la família, contactes freqüents telefònics i presencials.

Fase d’inici (V) • En els pacients no considerats de risc es recomana primer control a les 2 setmanes. • Després, periodicitat regular en intervals de 2 a 4 setmanes els 3 primers mesos, si la resposta és bona pot allargar-se posteriorment. • Esperar entre 6 i 8 setmanes a dosis òptimes i comprovant bon compliment abans de pensar en no efectivitat.

Fase d’inici (VI) • Si la resposta a dosis estàndards és inadequada i no hi ha efectes secundaris importants, es pot considerar augment gradual de la dosi. • Si a les 3 setmanes la resposta és parcial, podem pujar la dosis del fàrmac cada 2 setmanes fins a arribar a la dosi màxima. • Si no hi ha resposta a les 6 -8 setmanes podem canviar a un altre fàrmac o derivar al pacient al CSM per a valoració.

Fase de continuació (I) • Després de la remissió. • Objectiu: consolidar la remissió i prevenir recaigudes. • Tots els pacients durant 6 mesos. • Mantenir tractament mínim fins a 6 mesos després de la remissió complerta dels símptomes o 12 mesos si hi ha un episodi previ o símptomes residuals.

Fase de continuació (II) • • Vigilància i suport al compliment terapèutic. Detecció i maneig d’efectes adversos. Educació sanitària. Monitoratge clínic: – de l’evolució dels símptomes: PHQ-9 – de l’estat funcional: EEAG – del risc de suïcidi

Fase de continuació (III) • Mantenir la mateixa dosis que ha estat útil per a la remissió. • Finalitzada aquesta fase, i si el pacient roman sense símptomes, cal plantejar la suspensió gradual del tractament. • Tenir en compte el risc de recurrències.

Fase de continuació (IV) • La disminució del tractament ha de ser supervisat per detectar una eventual reaparició dels símptomes depressius, el que obligaria a reinstaurar l'antidepressiu a dosis completes. • Hem de distingir la reaparició dels símptomes depressius davant la retirada de l'antidepressiu de la síndrome de discontinuació d'antidepressius. • Per evitar aquesta síndrome la retirada del tractament ha de ser gradual, completant en 4 -8 setmanes, disminuint un 25% de dosi a la setmana.

Símptomes de discontinuació (I) • Es poden presentar símptomes al deixar el tractament o reduir la dosi. • Els símptomes poden ser nous o difícils de distingir dels de la malaltia. • Es poden presentar a partir de les 24 -72 hores deixar el tractament (+/-) i fins a 7 -14 dies després o de tant en tant quan es redueix la dosi. • Aquest risc és més gran amb fàrmacs de vida mitja curta (p. e paroxetina, fluvoxamina. . . ).

Símptomes de discontinuació (II) • Poden presentar-se també en pacients que sesalten dosis. • Cal informar al pacient al començament del tractament d’aquesta possibilitat. • S’aconsella reduir de forma gradual la dosi en un període de 4 setmanes. • Si els símptomes són lleus només caldrà tranquil·litzar al pacient i explicar-li la situació. • Si símptomes greus, considerar reintroducció del tractament a dosis eficaç o altre antidepressiu de vida mitja més llarga i reduir més gradualment amb supervisió estreta.

Fase de manteniment • Indicada en pacients amb alt risc de recurrència. • Objectiu: prevenir les recurrències. • D'acord amb el pacient i valorant el risc. • Factors d’alt risc de recurrència: – Nombre d'episodis depressius previs – Episodi previ greu en els darrers 3 anys – Símptomes residuals – Distímia

Prevenció de recaigudes (1) • Cal estar atent a l'aparició de nous factors de risc (dol, embaràs, atur, malaltia mèdica, separació, . . . ) que puguin facilitar una recaiguda / recurrència i valorar , amb el pacient , la seva resposta davant aquesta nova situació. • Cal estar atents a l'aspecte físic del pacient (higiene, roba, actitud física, to de la veu, expressió facial. . . ).

Prevenció de recaigudes (2) • El tractament de manteniment es proposa al pacient quan hi ha hagut recurrències per evitar-ne de noves. • El millor indicador del risc de recurrència és el nombre d'episodis previs, especialment si són en un curt interval de temps, la presència d'un trastorn distímic comòrbid, la persistència de símptomes residuals i problemes socials que dificulten el seu viure dia a dia. • Cal avaluar-ne la necessitat juntament amb el pacient, i hauria de durar d’ entre 1 i 5 anys. • El tractament farmacològic sempre s’ha d’ associar a intervenció psicològica.

Prevenció de recaigudes (3) • La dosi d’antidepressiu en aquesta fase de manteniment hauria de ser la mateixa que va ser efectiva en la fases aguda i de continuació. • Cal fer seguiment periòdic dels pacients en tractament de manteniment durant el mateix. • Pacients en tractament de manteniment cal reavaluar, considerant edat, condicions de comorbiditat i altres factors de risc, en la decisió de mantenir el tractament durant més de 2 anys.

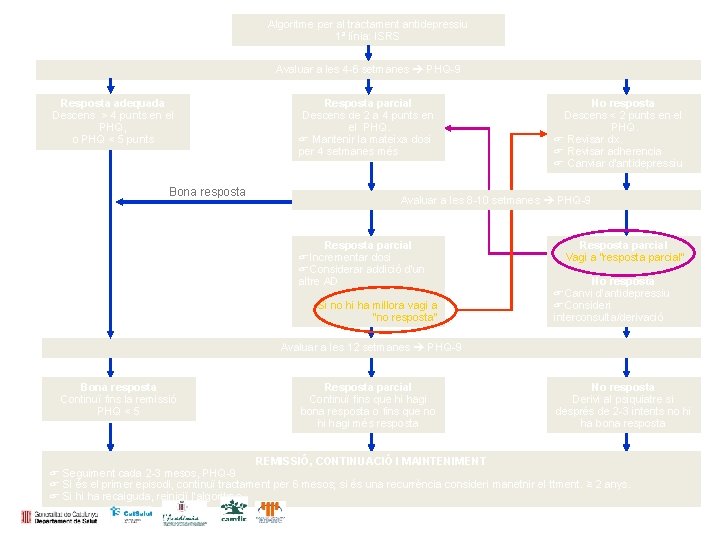
Algoritme per al tractament antidepressiu 1ª línia: ISRS Avaluar a les 4 -6 setmanes PHQ-9 Resposta adequada Descens > 4 punts en el PHQ, o PHQ < 5 punts Bona resposta Resposta parcial Descens de 2 a 4 punts en el PHQ. Mantenir la mateixa dosi per 4 setmanes més No resposta Descens < 2 punts en el PHQ. Revisar dx. Revisar adherencia Canviar d’antidepressiu Avaluar a les 8 -10 setmanes PHQ-9 Resposta parcial Incrementar dosi Considerar addició d’un altre AD Si no hi ha millora vagi a "no resposta" Resposta parcial Vagi a “resposta parcial“ No resposta Canvi d’antidepressiu Consideri interconsulta/derivació Avaluar a les 12 setmanes PHQ-9 Bona resposta Continuï fins la remissió PHQ < 5 Resposta parcial Continuï fins que hi hagi bona resposta o fins que no hi hagi més resposta No resposta Derivi al psiquiatre si després de 2 -3 intents no hi ha bona resposta REMISSIÓ, CONTINUACIÓ I MAINTENIMENT Seguiment cada 2 -3 mesos, PHQ-9 Si és el primer episodi, continuï tractament per 6 mesos; si és una recurrència consideri manetnir el ttment. ≥ 2 anys. Si hi ha recaiguda, reiniciï l’algoritme

Rutes assistencials en depressió

Fixant el terme i el concepte de ruta assistencial • • Pacte Professionals i organitzacions Territori i població comunes Problema salut específic Aplicar la bona pràctica Organitzar circuits Respondre enfront escenaris 133

Factors d’èxit en el seu disseny q Multidisciplinarietat q Colideratge potent i facilitador q Treballada per clínics reals, competents, compromesos i amb ascendent q Autonomia de treball q Simplicitat formal q Redactat pragmàtic, orientat a necessitades. q Pensada des de la perspectiva del pacient q Validació preimplantació Font: PPAC 2013. Departament de Salut 134

Factors d’èxit en la implementació • Lideratge clínic: credibilitat, representativitat • Alineació i compromís institucional • Poc a poc… • … però que arribi a tothom • Actitud pragmàtica • Discurs assistencial • Associada a formació • Referents reconeguts i incentivats • Noves generacions Font: PPAC 2013. Departament de Salut 135

Què és una bona RA per al PPAC amb visió 2013? 136

1 En el seu disseny hi han participat professionals d’almenys AP, AH, SS i SEM, representants de tots els proveïdors? Aquests serien els àmbits assistencials bàsics, la qual cosa no impedeix la participació d’altres agents (serveis socials, residències, etc. ) 137

2 Es basa en GPC consensuada/es? No es tracta tan de basar-se en una única GPC (que seria allò desitjable), sinó de que els criteris de la ruta sempre estiguin suportats per guies consensuades pels professionals participants. 138

3 S’han tingut en compte els ECP de la patologia? Amb visió 2013 no vol dir altra cosa que s’hagin tingut en compte els ECP en el disseny de la ruta, entenent que aquest els ECP seran un focus d’atenció i avaluació prioritàries en futures revisions de la ruta (2014 -2015). 139

4 La ruta explica l’actuació enfront els següents estadis? • Diagnòstic nou • Proactivitat en situació d’estabilitat • Contactes no presencials entre professionals • Garanties 7 x 24 si crisi o exacerbació • Atenció transicions (pre i postalt) 140

5 Incorpora els criteris d’harmonització Cat. Salut. AQUAS? Aquests criteris s’aniran fent arribar als territoris a mida que es vagin consensuant. El juny de 2013 es tindran els de les 4 patologies. 141

6 Incorpora indicadors d’avaluació? El juny de 2013 es farà arribar una proposta d’indicadors del PPAC, que cada territori podrà adaptar. 142

7 Es preveu la validació per part de Gi. S, pacients i farmacèutics d’oficina al llarg de 2014 -2015? La revisió i validació de rutes per part d’aquests 3 col·lectius és un objectiu amb visió 2014 -2015. Es demana que les rutes 2013 facin esment explícit de la intenció d’aquesta revisió. Actualment s’està treballant algunes propostes sobre las sistemàtica de participació d’aquests col·lectius en la revisió de les rutes, que estaran finalitzades abans de setembre i permetran incorporar-les com a intencions genèriques a les rutes 2013 abans d’acabar l’any. 143

8 Preveu la realització a final d’any d’una avaluació quanti o quali per part de professionals? És vista com a quelcom útil? Dona resposta a les expectatives professionals? Posa ordre a les coses realment desendreçades? Podem identificar element de millora o progrés? Aquesta valoració es pot fer mitjançant enquestes, grups focals, etc. 144

9 Cada equip té un referent? No esta tracta tant de que cada equip tingui un responsable intern de la ruta, sinó de que els seus professionals sàpiguen qui n’és el referent (sigui o no part de l’equip). S’entén com equip almenys tots els EAP de la comarca i, a més, els equips/serveis de l’especialitat relacionada (servei endocrino, pneumo, cardio o CSMA). 145

10 A cada equip s’ha presentat la ruta? Els líders i referents de la ruta l’han presentat formalment a cada EAP i a cada equip/servei relacionat. 146