Rapporto rischiobeneficio nel trattamento farmacologico Pietro Minuz Dipartimento

Rapporto rischio-beneficio nel trattamento farmacologico Pietro Minuz Dipartimento di Medicina Università di Verona Azienda Ospedaliera Universitaria Integrata Verona

Quale rischio nel trattamento? • Rischio di peggioramento clinico o sviluppo di nuovi eventi • Rischio intrinseco alla procedura o alla terapia predisposte • Rischio di reazione avversa non prevedibile • Rischio dovuto ad errore medico

Quale beneficio? • Rischio di peggioramento clinico o sviluppo di nuovi eventi / Intervento terapeutico proporzionato al rischio • Rischio intrinseco alla procedura o alla terapia predisposte / Necessità di adeguata preparazione e di monitoraggio clinico • Rischio di reazione avversa non prevedibile / Conoscenza e monitoraggio clinico • Rischio dovuto ad errore medico / Creazione di un ambiente sicuro

Condizione di rischio prevedibile ed intervento terapeutico programmabile (politerapia) Paziente di sesso maschile di anni 51 recentemente seguito presso il Day Service del nostro reparto per approfondimenti diagnostici in merito ad ipertensione arteriosa non controllata dalla terapia in atto.

Dati anamnestici Familiarità per ipertensione arteriosa Non fumatore Ipertensione arteriosa nota da circa 5 anni (per la quale il paziente aveva già eseguito accertamenti nel 2009 che ne avevano escluso apparenti cause secondarie) con valori pressori in assenza di terapia riferibili ad ipertensione di grado 2, trattata con differenti schemi terapeutici, da ultimo un diuretico tiazidico (clortalidone 25 mg). Valori di pressione superiori al momento della prima nostra osservazione superiori a 140/90 mm. Hg. Riscontro da tempo di valori glicemici a digiuno superiori a 100 mg/d. L con emoglobina glicata 6, 5 % con ulteriore incremento della glicemia a digiuno nell’ultimo anno (non instaurato trattamento farmacologico). Dislipidemia mista nota da anni (trigliceridemia 137 mg/d. L, Colesterolo totale 208 mg/d. L, LDL 134 mg/d. L, HDL 37 mg/d. L) non trattata farmacologicamente.

Dati anamnestici Sovrappeso da molti anni. Attualmente pesa 90 Kg con un’altezza di 172 cm (BMI 30). Negli ultimi 3 anni ha ottenuto un calo ponderale di circa 10 Kg riducendo l’introito calorico ed aumentando l’attivtà fisica, svolta 1 -2 giorni la settimana. Pregressa abitudine etilica. Da circa 5 anni riferisce di assumere meno 250 m. L di vino al giorno. Incremento delle transaminasi e diagnosi di steatoepatite documentata tre anni fa (allora AST 99 U/L, ALT 201 U/L, g. GT 144 U/L) Alterazione della funzione respiratoria di tipo restrittivo e sindrome delle apnee notturne con ipopnea ed apnea ostruttiva documentate mediante esame polisonnografico tre anni fa. Miglioramento clinico dopo iniziale calo ponderale. Iperparatiroidismo secondario a deficit di vitamina D (PTH 74 pg/m. L, vitamina D 15 ng/m. L). Trattato mediante somministrazione periodica per via orale di Vitamina D. Ipoacusia neurosensoriale.

Accertamenti diagnostici: dati bioumorali attuali Glicemia a digiuno ripetutamente superiore a 126 mg/Dl (ultimo dato 130 mg/d. L) Emoglobina glicata 7%, Colesterolemia totale 187 mg/d. L, HDH 40 mg/d. L, LDL 126 mg/d. L, Trigliceridemia 71 mg/d. L , Uricemia 7, 4 mg/d. L (v. n. 2, 5 -7, 2 mg/d. L) Potassiemia 3, 8 mmol/L Creatinienemia 0, 94 mg/d. L, Clearance della creatinina stimata secondo MDRD: 84, 6 m. L/min, Albuminuria pari a 2, 5 mg/mmol creatinina, Altri esami: ALT 69 U/L PCR 1, 5 mg/L Omocisteinemia 10 micromol/L

Accertamenti diagnostici: esami strumentali attuali • ECG: bradicardia sinusale (FC 45 BPM), per il resto tracciato nei limiti. • ECOCARDIOGRAFIA: Ventricolo sinistro di normali dimensioni con efficienza contrattile globale conservata. Atrio sinistro lievemente ingrandito. Modesta ipertrofia basale del setto interventricolare (Apicale 11 mm, Basale 13 mm). Modesto rigurgito mitro-tricuspidale +/++++. Restanti apparati valvolari nella norma. Al flusso mitralico si reperta alterato rilasciamento diastolico. • ECOGRAFIA addome: normali dimensioni dei reni, non idroureteronefrosi, non dilatazione dell’aorta addominale, quadro ecografico compatibile con steatosi epatica. • ECOCOLORDOPPLER arterie renali: non alterazioni del calibro delle arterie renali, profilo velocimetrico intrarenale nei limiti della norma (PSV destra 94 cm/s, IR 0, 66 sinistra PSV 95 cm/s, IR 0, 65) • ECOCOLORDOPPLER vasi epiaortici: ispessimento medio-intimale (0, 9 -1, 0 mm), non placche carotidee. • ESAME del fondo dell’occhio: non segni evidenti di retinopatia diabetica o ipertensiva. • ANALISI dell’onda sfigmica: PWV 15, 87 m/s (limite 10 m/s), AI 17%.

Considerazioni alla luce dei dati clinici degli accertamenti diagnostici eseguiti Dagli accertamenti eseguiti è emerso un quadro caratterizzato da ipertensione arteriosa, sovrappeso, iperglicemia, dislipidemia, lieve insufficienza renale (stadio 1 -2), segni di cardiopatia ipertensiva e di iniziale danno vascolare. E' stata posta per la prima volta diagnosi di diabete mellito di tipo 2.
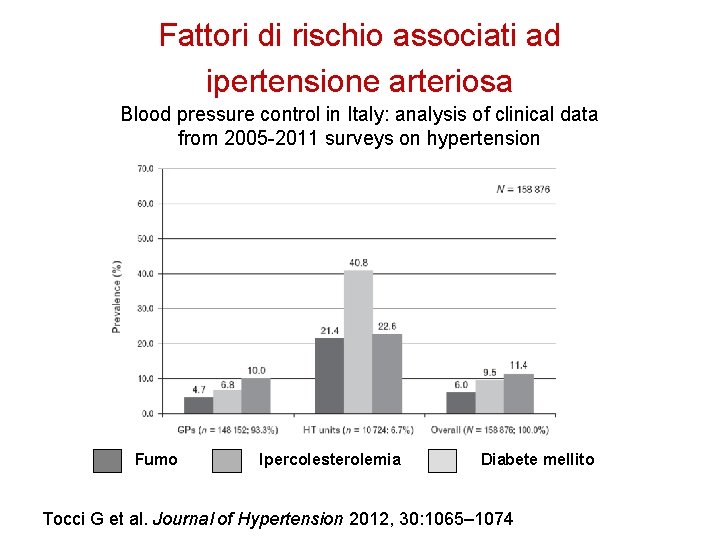
Fattori di rischio associati ad ipertensione arteriosa Blood pressure control in Italy: analysis of clinical data from 2005 -2011 surveys on hypertension Fumo Ipercolesterolemia Diabete mellito Tocci G et al. Journal of Hypertension 2012, 30: 1065– 1074

ADA Position Statement Diabetes Care 2012; 35, Suppl 1, 11 -63 Definizione di diabete mellito L’emoglobina glicata deve essere ≥ 6, 5 % Oppure La glicemia a digiuno essere ≥ 126 mg/d. L (7, 0 mmol/L) Oppure La glicemia 2 ore dopo OGTT con 75 g di glucosio deve essere superiore a 200 mg/d. L (11, 1 mmol/L) Oppure La glicemia misurata occasionalmente in paziente con i sintomi dell’iperglicemia deve essere superiore a 200 mg/d. L (11, 1 mmol/L)

Valutazione del rischio di malattia aterotrombotica Come definire gli obiettivi e l’intensità del trattamento farmacologico e dell’intervento sullo stile di vita al fine di ridurre il rischio cardiovascolare e la progressione del danno d’organo? • Considerare complessivamente le alterazioni pressorie e metaboliche come parte del rischio cardiovascolare complessivo

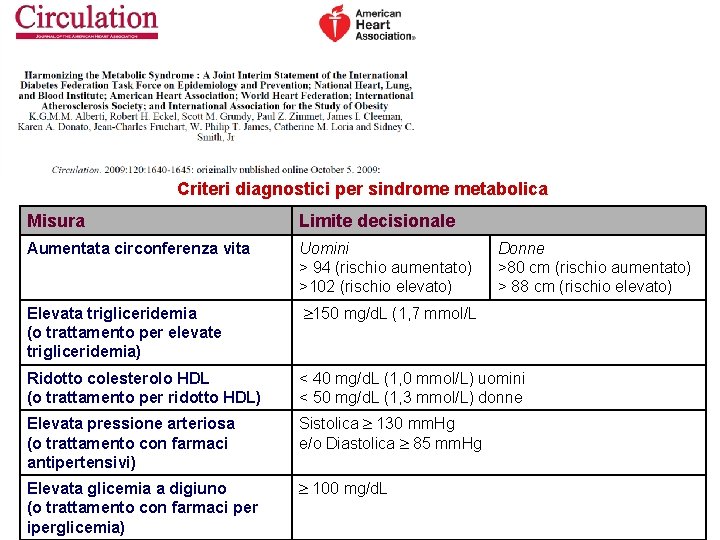
Criteri diagnostici per sindrome metabolica Misura Limite decisionale Aumentata circonferenza vita Uomini > 94 (rischio aumentato) >102 (rischio elevato) Elevata trigliceridemia (o trattamento per elevate trigliceridemia) 150 mg/d. L (1, 7 mmol/L Ridotto colesterolo HDL (o trattamento per ridotto HDL) < 40 mg/d. L (1, 0 mmol/L) uomini < 50 mg/d. L (1, 3 mmol/L) donne Elevata pressione arteriosa (o trattamento con farmaci antipertensivi) Sistolica 130 mm. Hg e/o Diastolica 85 mm. Hg Elevata glicemia a digiuno (o trattamento con farmaci per iperglicemia) 100 mg/d. L Donne >80 cm (rischio aumentato) > 88 cm (rischio elevato)
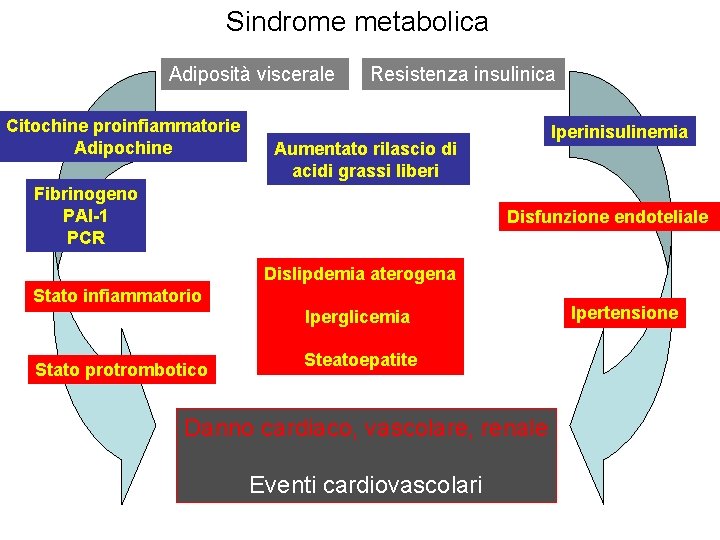
Sindrome metabolica Adiposità viscerale Citochine proinfiammatorie Adipochine Resistenza insulinica Iperinisulinemia Aumentato rilascio di acidi grassi liberi Fibrinogeno PAI-1 PCR Disfunzione endoteliale Dislipdemia aterogena Stato infiammatorio Iperglicemia Stato protrombotico Steatoepatite Danno cardiaco, vascolare, renale Eventi cardiovascolari Ipertensione
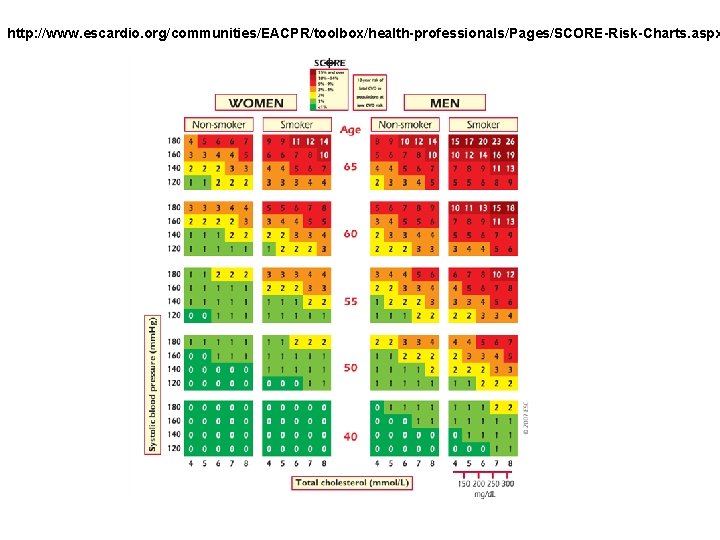
http: //www. escardio. org/communities/EACPR/toolbox/health-professionals/Pages/SCORE-Risk-Charts. aspx
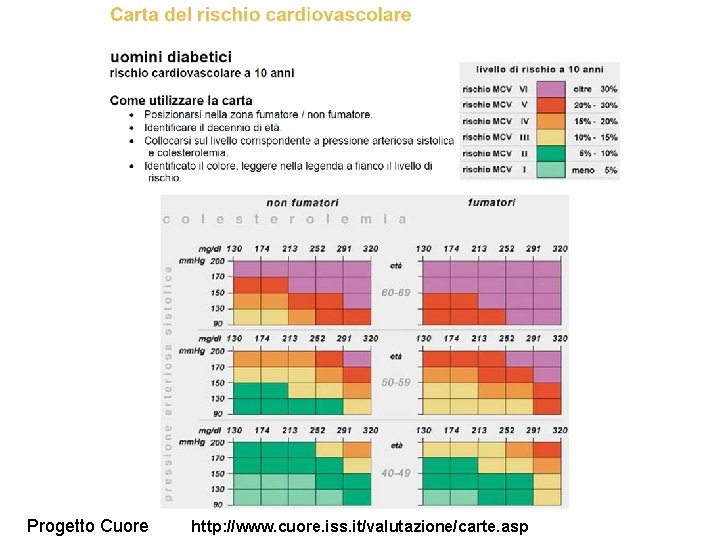
Progetto Cuore http: //www. cuore. iss. it/valutazione/carte. asp

Condizioni ciniche nelle quali è raccomandata la valutazione del rischio cardiovascolare globale secondo le linee guida 2007 ESH/ESC (J Hypertens 2007; 25: 1105– 1187) Definizione di soggetti a rischio elelvato o molto elevato: • • • PAS 180 mm. Hg e/o PAD 110 mm. Hg PAS >160 mm. Hg con bassa PAD (<70 mm. Hg) Diabete mellito Sindrome Metabolica Tre fattori di rischio cardiovascolare • • • Uno o più dei seguenti segni di danno d’organo subclinico: IVS rilevata con elettrocardiografia o ecocardiografia (particolarmente concentrica) Evidenza ultroasonografica di ispessimento della parete delle carotidi o di placche Aumentato stiffness arterioso Moderato incremento della creatininemia Ridotto GFR calcolato o clearance della creatinina Microalbuminuria o proteinuria Manifesta malattia cardiovascolare o renale Volpe M, Tocci G J Hypertens 2009, 27 (suppl 3): S 3–S 11
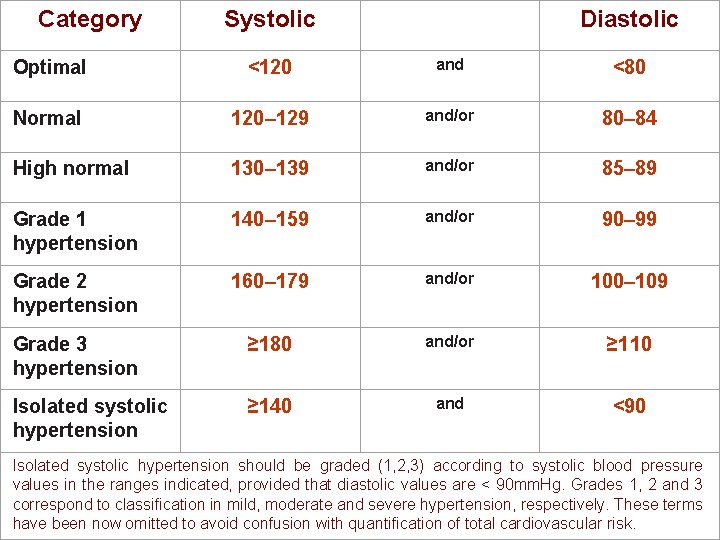
Category Systolic Diastolic Optimal <120 and <80 Normal 120– 129 and/or 80– 84 High normal 130– 139 and/or 85– 89 Grade 1 hypertension 140– 159 and/or 90– 99 Grade 2 hypertension 160– 179 and/or 100– 109 Grade 3 hypertension ≥ 180 and/or ≥ 110 Isolated systolic hypertension ≥ 140 and <90 Isolated systolic hypertension should be graded (1, 2, 3) according to systolic blood pressure values in the ranges indicated, provided that diastolic values are < 90 mm. Hg. Grades 1, 2 and 3 correspond to classification in mild, moderate and severe hypertension, respectively. These terms have been now omitted to avoid confusion with quantification of total cardiovascular risk.
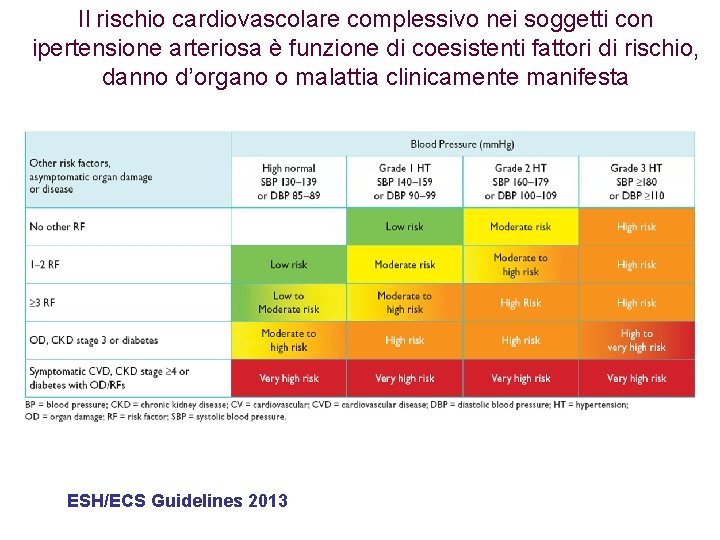
Il rischio cardiovascolare complessivo nei soggetti con ipertensione arteriosa è funzione di coesistenti fattori di rischio, danno d’organo o malattia clinicamente manifesta ESH/ECS Guidelines 2013

Quale rischio attribuire? • Soggetti con ipertensione arteriosa e diabete mellito sono da considerare a rischio molto elevato (rischio di morte per eventi cardiovascolari superiore al >10% in 10 anni) indipendementente da altri fattori di rischio. • Nella valutazione del rischio vanno comprese le evidenze di danno d’organo subclinico

Come costruire un trattamento individualizzato Quale valore di emoglobina glicata va considerato ottimale come obiettivo del trattamento ipoglicemizzante in questo paziente? • Inferiore a 7%
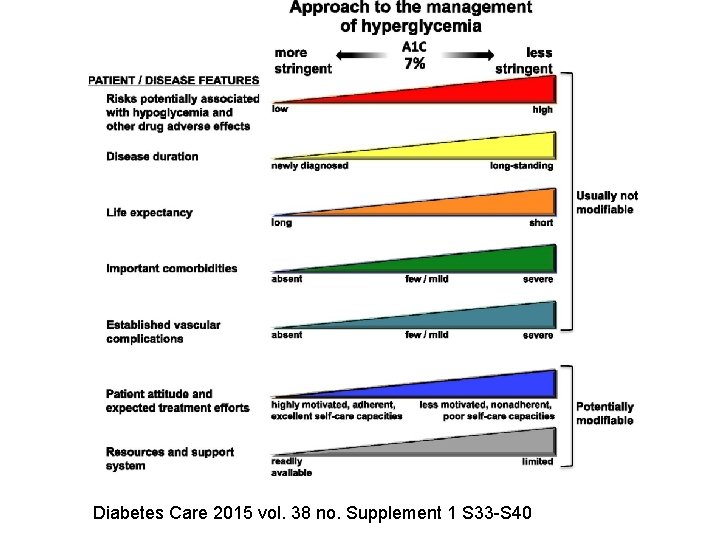
Diabetes Care 2015 vol. 38 no. Supplement 1 S 33 -S 40

Quale valore di emoglobina glicata va considerato ottimale come obiettivo del trattamento ipoglicemizzante? • Obiettivo emoglobina glicata <7 % in questo caso può essere proposto un obiettivo di 6 - 6, 5 % considerando il basso rischio di ipoglicemia e di altri eventi avversi legati al trattamento. • Un più cauto intervento può essere attuato in soggetti di età più avanzata che presentino rischi di ipoglicemia. • Questo indicazione deriva in parte dal’esito del trial controllati che ha dimostrato un eccesso di mortalità in pazienti sottoposti a più stretto controllo glicemico (emoglobina glicata = 6, 4%).

Come impostare la terapia antidiabetica? • Vanno combinati trattamento non farmacologico e farmacologico

I livelli glicemici da raggiungere e la terapia ipoglicemizzante devono essere individualizzati Obiettivi La dieta, l’esercizio fisico e l’educazione al problema sono il fondamento di ogni programma di trattamento del diabete di tipo 2. In assenza di specifiche controindicazioni la metformina costituisce il farmaco di prima linea ottimale. Oltre alla metformina pochi dati sono disponibili per guidare la scelta. combinazione con l’aggiunta di 1 o 2 farmaci rappresenta una terapia ragionevole finalizzata alla minimizzazione degli effetti avversi. Molti pazienti necessitano di terapia insulinica da sola o in associazione con altri farmaci al fine di ottenere il controllo glicemico. Tutte le decisioni relative alla terapia devono essere prese in accordo con il paziente, focalizzando l’attenzione sulle loro preferenze, necessità e valori. Una complessiva riduzione del rischio cardiovascolare deve costituire un obiettivo primario della terapia. Position Statement ADA EASD Diabetes Care 2012; 35: 13624 -79

Quale obiettivo deve essere ragionevolemente posto relativamante al peso corporeo? • Riduzione del 7 -10%

Quale obiettivo deve essere ragionevolemente posto relativamante al peso corporeo? Una modesta riduzione calorica (500– 1000 cal/die) è di solito efficace e benefica nel lungo periodo. Un obiettivo realistico è una riduzione del peso corporeo del 7– 10% in un periodo di 6 -12 mesi. Metabolic Syndrome ESC/ESH Position Statement J Hypertens 2008; 26: 1891 -1900 Un calo di peso è raccomandato per tutti I soggetti sovrappeso o obesi che sono a rischio di diabete mellito. (A) Per ottenere il calo di peso sono indicate sia diete a basso contenuto di carboidrati che diete a basso contenuto di lipidi o dieta Mediterranea. Queste diete potrebbero essere efficaci nel breve periodo (fino a 2 anni). (A) ADA Position Statement Diabetes Care 2012; 35, Suppl 1, 11 -63

Intervento comportamentale e dietetico nell’obesità summary updated NICE guidance BMJ 2014; 349: g 6608

Quale modifica dietetica in un iperteso diabetico? Riduzione dell’apporto salino ed incremento di quella del potassio. Dieta ricca di frutta, vegetali, latticini a basso contenuto lipidico e povera di grassi saturi (dieta DASH), per ridurre la pressione arteriosa. AHA Primary Prevention Guidelines Stroke. 2011; 42: 517 -584 Moderazione nell’assunzione di alcoolici, restrizione salina ed aumentato consumo di frutta, vegetali e latticini a basso contenuto di grassi sono raccomandati per tutti i pazienti ipertesi e coloro che hanno pressione normale-alta. ESC Europena Guidelines Cardiovascular Disease Prevention European Heart Journal. 2012; 33: 1635– 1701

Sono ritenuti maggiormente efficaci (livello di evidenza A e maggior effetto prevedibile) sulla base di studi clinici controllati Per ridurre colesterolo totale ed LDL: Ridurre i grassi saturi e gli acidi grassi trans nella dieta Aumentare le fibre nella dieta Ridurre il colesterolo nella dieta Utilizzare cibo ricco di fitosteroli Aumentare l’attività fisica Per ridurre la trigliceridemia: Ridurre il peso corporeo Ridurre l’assunzione di alcool Ridurre l’assunzione di carboidrati Utilizzare supplementi di acidi grassi omega 3 Per aumentare i livelli di HDL colesterolo: Ridurre gli acidi grassi trans nella dieta Aumentare l’attività fisica Ridurre l’eccesso di peso corporeo Ridurre i carboidrati ed aumentare gli acidi grassi insaturi nella dieta

Quale intervento non farmacologico per ridurre il rischio cardiovascolare globale? Attività fisica In persone con diabete mellito è raccomandata l’esecuzione di attività fisica di moderata intensità per almeno 150 minuti la settimana. Può essere associata un’attività fisica di resistenza in due sedute settimanali. ADA Position Statement Diabetes Care 2012; 35, Suppl 1, 11 -63 In pazienti con sindrome metabolica è raccomandata un’attività fisica aerobica per almeno 30 minuti al giorno. Metabolic Syndrome ESC/ESH Position Statement J Hypertens 2008; 26: 1891 -1900

Quale livello di pressione deve essere raggiunto in questo paziente? • <140 sistolica / <85 mm. Hg diastolica
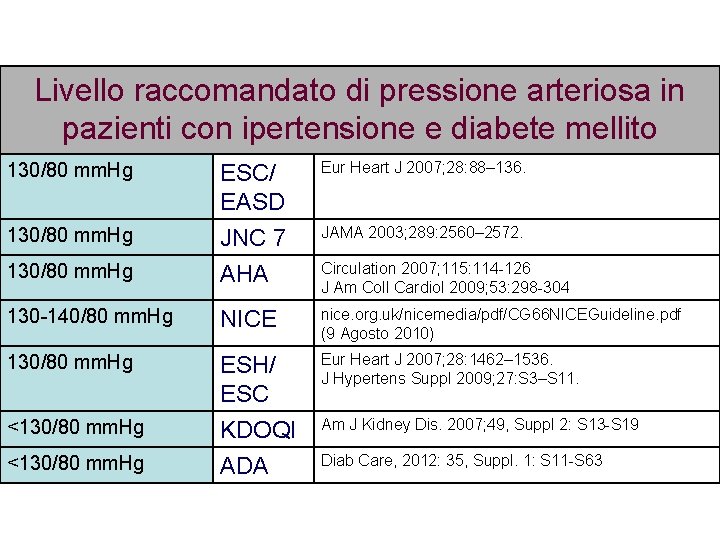
Livello raccomandato di pressione arteriosa in pazienti con ipertensione e diabete mellito Eur Heart J 2007; 28: 88– 136. 130/80 mm. Hg ESC/ EASD JNC 7 AHA 130 -140/80 mm. Hg NICE nice. org. uk/nicemedia/pdf/CG 66 NICEGuideline. pdf (9 Agosto 2010) 130/80 mm. Hg ESH/ ESC KDOQI ADA Eur Heart J 2007; 28: 1462– 1536. J Hypertens Suppl 2009; 27: S 3–S 11. 130/80 mm. Hg <130/80 mm. Hg JAMA 2003; 289: 2560– 2572. Circulation 2007; 115: 114 -126 J Am Coll Cardiol 2009; 53: 298 -304 Am J Kidney Dis. 2007; 49, Suppl 2: S 13 -S 19 Diab Care, 2012: 35, Suppl. 1: S 11 -S 63
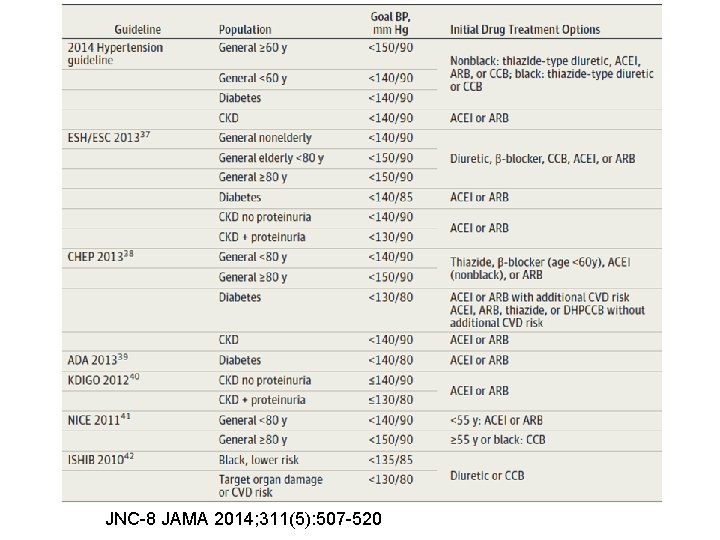
JNC-8 JAMA 2014; 311(5): 507 -520

Quale valore di pressione arteriosa va considerato ottimale nei pazienti diabetici? La metanalisi di 13 trials clinici controllati (37736 pazienti) mostra che un più stretto controllo pressorio (PAS ≤ 130 mm. Hg rispetto a ≤ 135 mm. Hg) si associa ad una minore incidenza di morte per tutte le cause (A) ma non per cause cardiovascolari (B), ad una riduzione del 17 % del rischio di ictus, non di altri eventi macro o microvascolari e comporta un incremento del 40% del rischio di gravi eventi avversi. Bangalore S et al. Circulation. 2011; 123: 2799 -2810
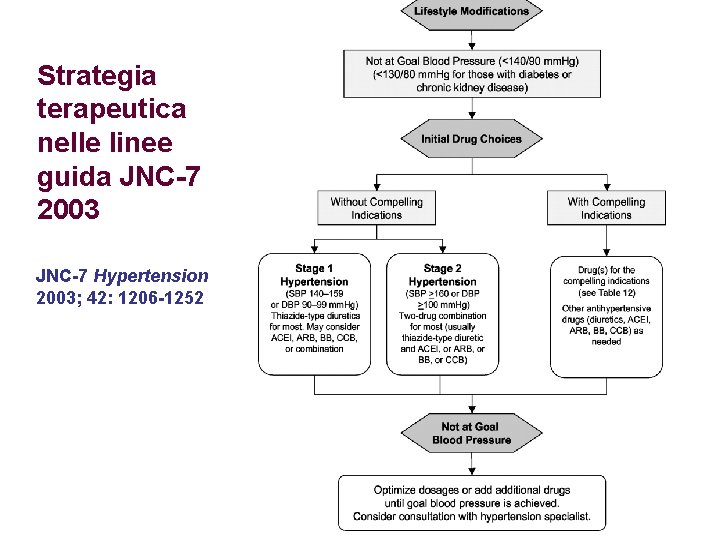
Strategia terapeutica nelle linee guida JNC-7 2003 JNC-7 Hypertension 2003; 42: 1206 -1252

Modificazioni dello stile di vita fanno parte necessaria del trattamento in ogni fase Ø Ø Ø cessazione del fumo riduzione del peso (e sua stabilizzazione) riduzione dell’eccessivo introito alcolico esercizio fisico riduzione dell’introito salino incremento nell’assunzione di frutta e verdura e riduzione dell’assunzione di grassi saturi Per ottenere modificazioni nello stile di vita sono richiesti l’intervento di esperti e periodici rafforzamenti delle raccomandazioni.

Modificazioni dello stile di vita ed impatto sulla pressione arteriosa • Riduzione del peso meno 5 -20 mm. Hg • Dieta DASH (ricca in verdure) meno 8 -14 mm. Hg • Ridotta assunzione di sale meno 2 -8 mm. Hg • Attività fisica aerobica meno 4 -9 mm. Hg • Riduzione nel consumo di alcol meno 2 -4 mm. Hg Dickinson HO et al. J Hypertens 2006; 24: 215– 233 Chiunque ne sia in grado dovrebbe sottoporsi ad una regolare attività aerobica come la camminata rapida per almeno 30 minuti quasi tutti i giorni della settimana. JNC-7 Hypertension 2003; 42: 1206 -1252

Inizio del trattamento
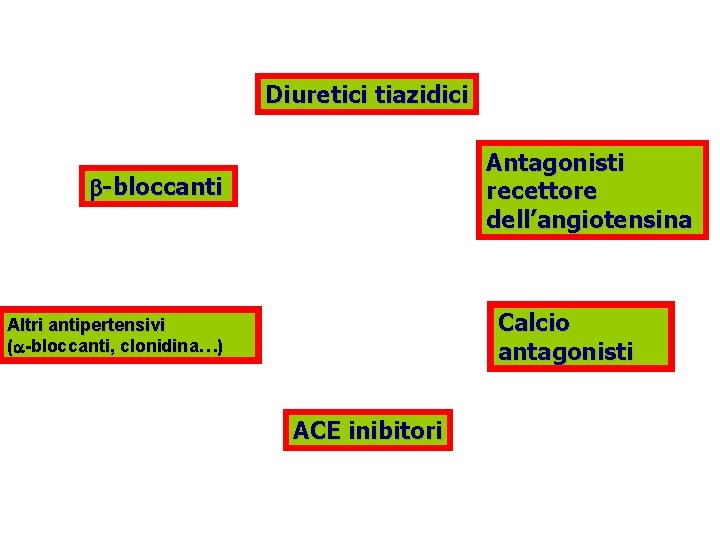
Diuretici tiazidici Antagonisti recettore dell’angiotensina b-bloccanti Calcio antagonisti Altri antipertensivi (a-bloccanti, clonidina…) ACE inibitori

Quale classe di farmaci è preferibile come prima scelta per il trattamento dell’ipertensione in paziente diabetico ? • ACE-inibitori / Bloccanti il recettore per l’Angiotensina • calcio-antagonisti In secondo ordine, ma utilizzati nelle terapie di associazione • Diuretici • Beta-bloccanti • Alfa-bloccanti • Farmaci ad azione centrale

Rischio relativo di ictus o malattia cardiaca ischemica stimato dai risultati di nove studi osservazionali Prolonged differences in usual DBP of 5, 7. 5, and 10 mm Hg are respectively associated with at least 34%, 46%, and 56% less stroke and at least 21%, 29%, and 37% less CHD. Mc. Mahon S et al. Lancet 1990; 335: 765 -74
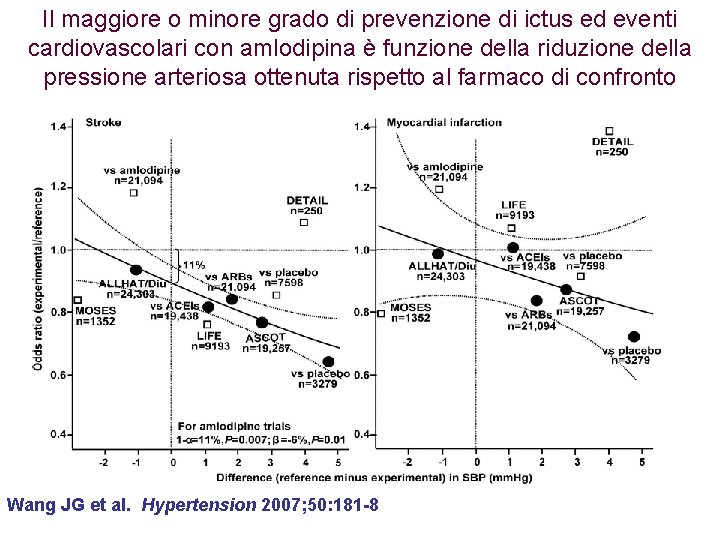
Il maggiore o minore grado di prevenzione di ictus ed eventi cardiovascolari con amlodipina è funzione della riduzione della pressione arteriosa ottenuta rispetto al farmaco di confronto Wang JG et al. Hypertension 2007; 50: 181 -8
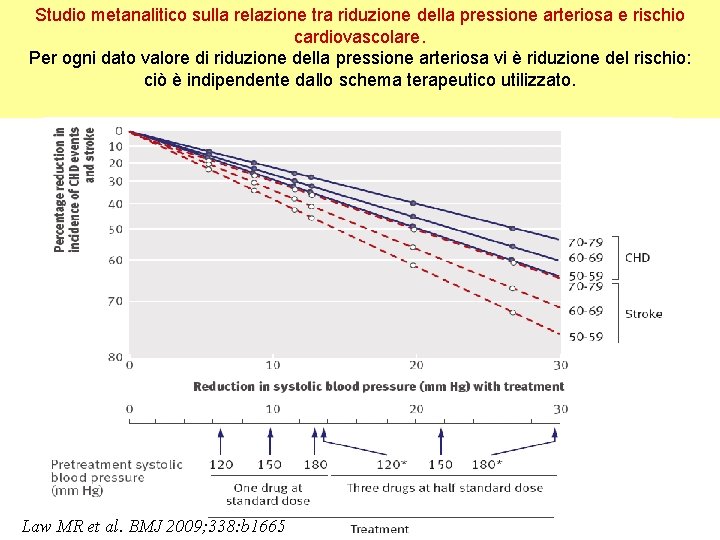
Studio metanalitico sulla relazione tra riduzione della pressione arteriosa e rischio cardiovascolare. Per ogni dato valore di riduzione della pressione arteriosa vi è riduzione del rischio: ciò è indipendente dallo schema terapeutico utilizzato. Law MR et al. BMJ 2009; 338: b 1665
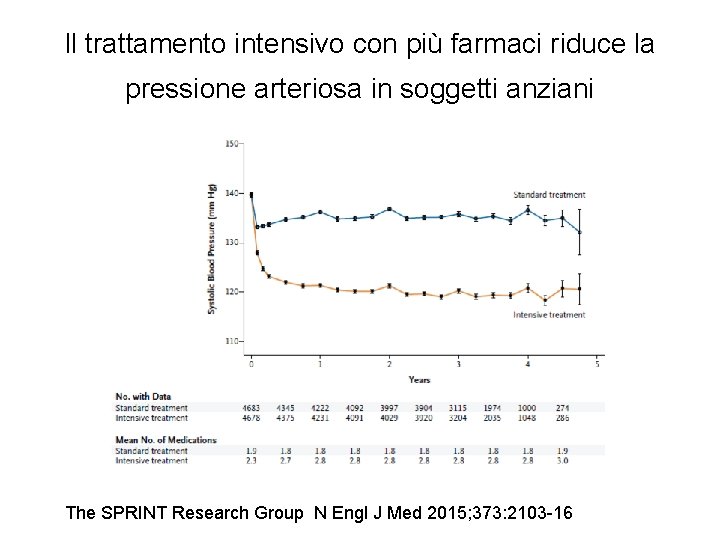
Il trattamento intensivo con più farmaci riduce la pressione arteriosa in soggetti anziani The SPRINT Research Group N Engl J Med 2015; 373: 2103 -16
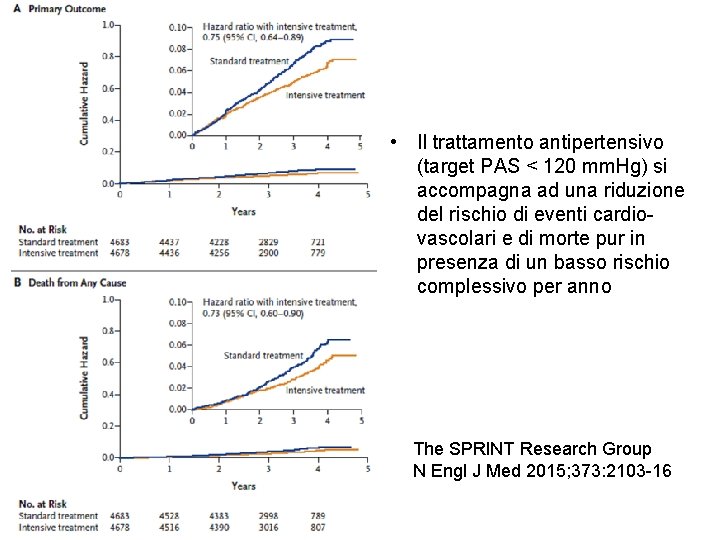
• Il trattamento antipertensivo (target PAS < 120 mm. Hg) si accompagna ad una riduzione del rischio di eventi cardiovascolari e di morte pur in presenza di un basso rischio complessivo per anno The SPRINT Research Group N Engl J Med 2015; 373: 2103 -16

Un trattamento intensivo della pressione arteriosa si accompagna a maggiore incidenza di eventi avversi The SPRINT Research Group N Engl J Med 2015; 373: 2103 -16

Quale trattamento per l’ipertensione nella sindrome metabolica e nel diabete mellito? • Dopo che sono state introdotte modificazioni dello stile di vita, i farmaci da preferire sono quelli che possono indurre una riduzione della resistenza insulinica e di conseguenza modificazioni del profilo lipidico e nei livelli glicemici. • ACE-inibitori e bloccanti del recettore dell’angiotensina (ARB) ed anche bloccanti dei canali del calcio sono preferibili rispetto a diuretici e beta-bloccanti in monoterapia, a meno che non vi siano specifiche indicazioni al loro impiego. • Se è necessaria una terapia di combinazione, può essere usata una bassa dose di diuretici. Una combinazione di diuretici tiazidici e beta -bloccanti dovrebbe essere evitata. ESH Position Statement J Hypertens 2008; 26: 1891– 1900

Raccomandazioni ADA 2012 Pazienti con PAS 130 -139 mm. Hg o PAD 80 -89 mm. Hg potrebbero essere trattati con solo modifica dello stile di vita per 3 mesi, con farmaci se non raggiunto l’obiettivo terapeutico. Pazienti con valori di pressione > 140 e/o > 90 mm. Hg alla diagnosi o al successivo controllo dovrebbero ricevere un trattamento farmacologico in aggiunta alle modifiche dello stile di vita. Il trattamento farmacologico dei pazienti con diabete ed ipertensione dovrebbe essere costituito da uno schema che comprenda un ACE-inibitore o un ARB. La somminstrazione di più farmaci è richiesta frequentemente per raggiungere gli obiettivi della terapia. Uno o più farmaci dovrebbero essere somministrati la sera. ADA Position Statement Diabetes Care 2012; 35, Suppl 1, 11 -63

Quali faramci antipertensivi sono di prima scelta? Effetto protettivo di ACE inibitori/ARB nei confronti dell’insufficienza renale terminale (a) e della progressione dell’insufficienza renale (b). Dalla meta-analisi di 28 studi clinici controllati sono inoltre emersi maggiori effetti di ACE inibitori/ARB rispetto ad altri farmaci o placebo nei confronti dello sviluppo o progressione di microangiopatia ed albuminuria. Vejakama P et al. Diabetologia 2012; 55: 566– 578

Linee guida 2013 ESC-ESH Strategie di trattamento farmacologico dell’ipertensione arteriosa

Linee guida 2013 ESC-ESH Strategie di trattamento nel diabete mellito

Linee guida 2013 ESC-ESH Strategie di trattamento nella sindrome metabolica

Quali farmaci potrebbero essere relativamente controindicati in questo paziente in una terapia di associazione? • Diuretico • Beta-bloccante
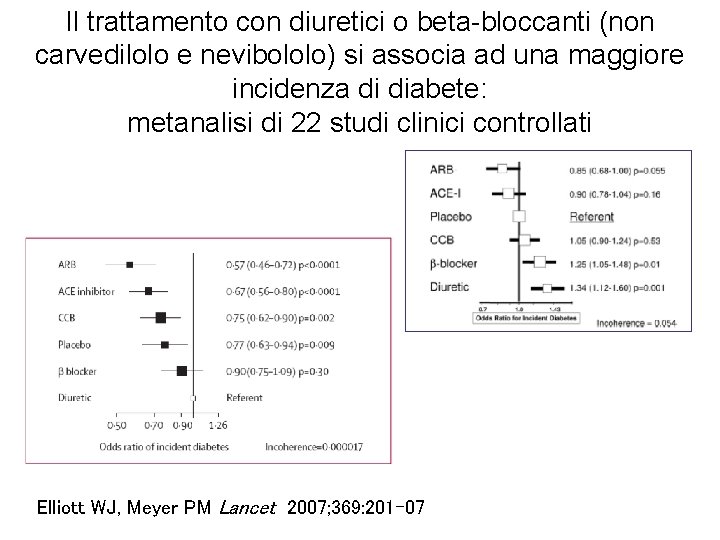
Il trattamento con diuretici o beta-bloccanti (non carvedilolo e nevibololo) si associa ad una maggiore incidenza di diabete: metanalisi di 22 studi clinici controllati Elliott WJ, Meyer PM Lancet 2007; 369: 201– 07
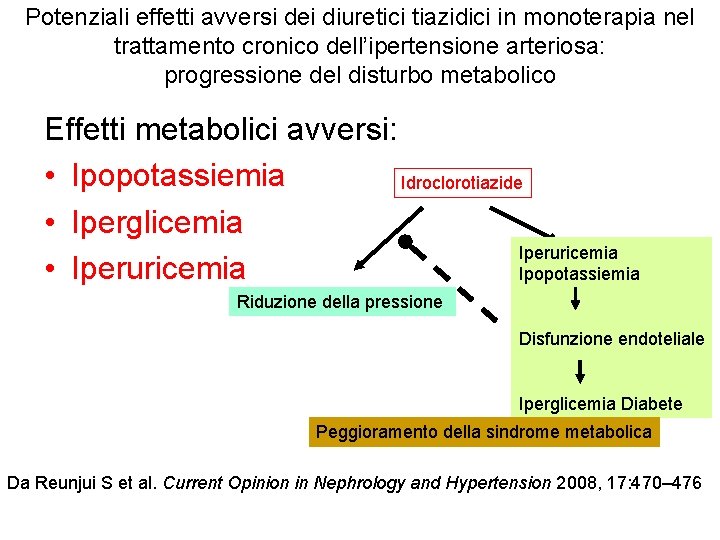
Potenziali effetti avversi dei diuretici tiazidici in monoterapia nel trattamento cronico dell’ipertensione arteriosa: progressione del disturbo metabolico Effetti metabolici avversi: • Ipopotassiemia Idroclorotiazide • Iperglicemia Iperuricemia • Iperuricemia Ipopotassiemia Riduzione della pressione Disfunzione endoteliale Iperglicemia Diabete Peggioramento della sindrome metabolica Da Reunjui S et al. Current Opinion in Nephrology and Hypertension 2008, 17: 470– 476

Età, livelli di creatinina, diabete mellito ed assunzione di ACE-inibitori o inibitori del recettore dell’angiotensina sono associati a più elevati valori di potassio plasmatico Takaichi K et al. Intern Med. 2007; 46: 823 -9
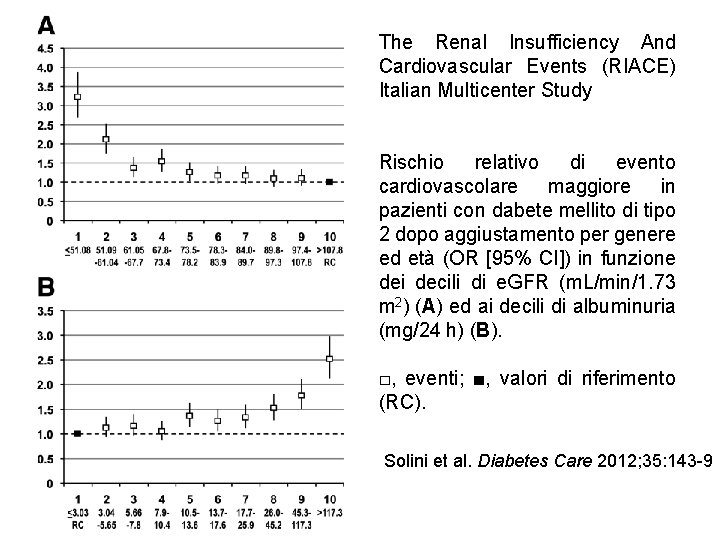
The Renal Insufficiency And Cardiovascular Events (RIACE) Italian Multicenter Study Rischio relativo di evento cardiovascolare maggiore in pazienti con dabete mellito di tipo 2 dopo aggiustamento per genere ed età (OR [95% CI]) in funzione dei decili di e. GFR (m. L/min/1. 73 m 2) (A) ed ai decili di albuminuria (mg/24 h) (B). □, eventi; ■, valori di riferimento (RC). Solini et al. Diabetes Care 2012; 35: 143 -9

Raccomandazioni ADA 2012 Per ridurre il rischio e la progressione della nefropatia ottimizzare il controllo glicemico. (A) Ottimizzare la pressione arteriosa. (A) Eseguire annualmente un esame dell’albuminuria in tutti i pazienti con diabete di tipo II dalla diagnosi. (B) Misurare la creatininemia annualmente indipendentemente dalla gravità dell’albuminuria ai fini di calcolare il GFR e stadiare il livello di insufficienza renale cronica. (E) Trattamento In pazienti con micro o macroalbuniuria, che non siano donne gravide, dovrebbero essere usati un ACE inibitore o un ARB. (A) Se un farmaco non è tollerato va utilizzato uno appartenente all’altra di queste due classi. (E) Se sono usati ACE-inibitori o ARB o diuretici dovrebbero essere monitorate la cratininemia e la potassiemia. (E) ADA Position Statement Diabetes Care 2012; 35, Suppl 1, 11 -63

Per ridurre il rischio cardiovascolare complessivo va utilizzata una statina? • Sì

Raccomandazioni ADA 2012 Il trattamento con statine è raccomandato in associazione alle modifiche dello stile di vita in tutti pazienti con diabete mellito con evidenza di malattia cardiovascolare oppure di età superiore a 40 anni che presentino uno o più fattori di rischio cardivoascolare in associazione con il diabete. Obiettivo del trattamento con statine è un livello di colesterolemia <100 mg/d. L (2, 6 mmol/L) in soggetti senza evidenza di malattia cardiovascolare e < 70 mg/d. L (1, 8 mmol/L) in soggetti con malattia cardiovascolare. Se non raggiungibili tali obiettivi un’alternativa può essere la riduzione della colesterolemia del 30 -40% rispetto ai valori di partenza. Sono desiderabili valori di trigliceridemia <150 mg/d. L (1, 7 mmol/L) e di HDL colesterolo >40 mg/d. L nell’uomo e >50 mg/d. L nelle donne. Un trattamento mirato alla riduzione del colesterolo LDL rimane tuttavia la strategia da preferire. ADA Position Statement Diabetes Care 2012; 35, Suppl 1, 11 -63


Ann Intern Med. 2014; 160: 339 -43

Ann Intern Med. 2014; 160: 339 -43

E’ indicato l’uso di aspirina? • Dubbio/No
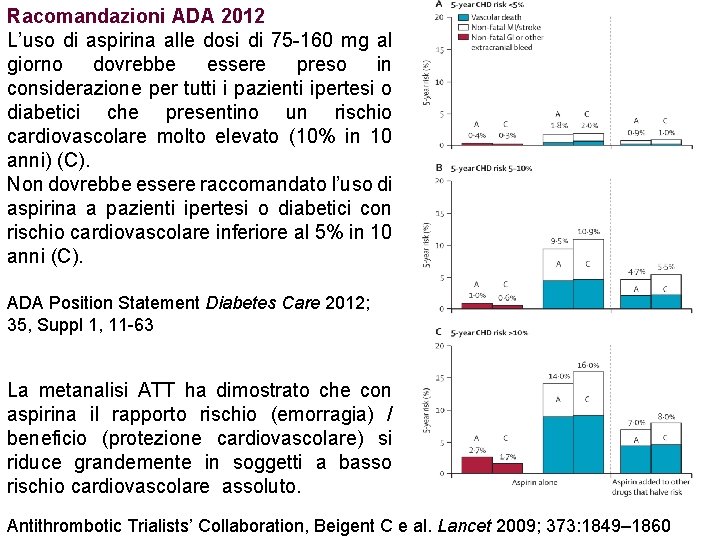
Racomandazioni ADA 2012 L’uso di aspirina alle dosi di 75 -160 mg al giorno dovrebbe essere preso in considerazione per tutti i pazienti ipertesi o diabetici che presentino un rischio cardiovascolare molto elevato (10% in 10 anni) (C). Non dovrebbe essere raccomandato l’uso di aspirina a pazienti ipertesi o diabetici con rischio cardiovascolare inferiore al 5% in 10 anni (C). ADA Position Statement Diabetes Care 2012; 35, Suppl 1, 11 -63 La metanalisi ATT ha dimostrato che con aspirina il rapporto rischio (emorragia) / beneficio (protezione cardiovascolare) si riduce grandemente in soggetti a basso rischio cardiovascolare assoluto. Antithrombotic Trialists’ Collaboration, Beigent C e al. Lancet 2009; 373: 1849– 1860

Condizioni cliniche frequentemente associate a diabete mellito e sindrome metabolica • • • Disturbi uditivi Sindrome delle apnee notturne Epatosteatosi Bassi livelli di testosterone nell’uomo Paradontosi Alcune neoplasie Fratture Disturbi cognitivi Ipovitaminosi D

La presenza di steatoeptite è di frequente riscontro nella sindrome metabolica e è dimostrata associarsi in modo indipendente ad un aumentato rischio cardiovascolare Adiposità Infiammazione Citochine Acidi grassi liberi Citochine Insulino-resistenza NAFLD or NASH Infiammazione cronica Stato procoagulante Ridotta fibrinolisi Dislipdemia aterogena Insulino-resistenza epatica modificato da Targher G, Day CP, Bonora E N Engl J Med 2010; 363: 1341 -50

Prime decisioni terapeutiche Vi è indicazione ad un intervento non farmacologico mirato alle modificazioni dello stile di vita: al calo del peso, alla modificazione della dieta e all'incremento della attività fisica. Può essere già indicata una terapia farmacologica per il diabete mellito ma integrata alle modificazioni dello stile di vita. La decisione circa la somministrazione di metformina può essere posticipata di alcuni mesi. E’ necessario adeguare la terapia antipertensiva.

Intervento sullo stile di vita • Attività fisica aerobica (ad esempio camminata a passo svelto o cyclette per almeno 45 minuti /die) e dieta bilanciata in rapporto alla diagnosi di ipertensione arteriosa, diabete e sovrappeso con ridotto contenuto salino e finalizzata alla normalizzazione del peso corporeo. • Dieta ricca in frutta e verdura con riduzione dell’introito salino a 100 mmol/die povera in grassi saturi, con un bilanciato apporto di carboidrati e ricca in fibre. Restrizione calorica di 500 Kcal/die • Rivalutazione del quadro precedentemente riscontrato di pneumopatia restrittiva con ipopena ed apnee ostruttive al fine di definirne il rapporto con l’adiposità e valutare l’opportunità di

Quale terapia è stata instaurata? • Sono stati introdotti in terapia un ACE inibitore associato ad un farmaco calcio-antagonista ed i valori pressori sono apparsi in seguito ben controllati (130/80 mm. Hg). • Ha iniziato inoltre terapia con statine in considerazione dei valori di LDL superiori a quelli raccomandati per la concomitante presenza di diabete mellito. • L'esecuzione dell'ecografia addominale ha confermato il quadro di steatosi epatica già nota per la quale è stato disposto monitoraggio laboratoristico e clinico e sono state cofermate rafforzandole le prescrizioni dietetiche comprendenti l’astensione dalle bevande alcooliche.

Controlli periodici programmati Sono stati raccomandati • Controllo di CPK, LDH, AST, ALT, gamma. GT dopo 3 settimane dall'inizio della terapia con statina e successivi controlli periodici di tali parametri. • Controllo periodico dei valori di potassiemia, indici di funzione renale, glicemia, assetto lipidico (almeno una volta l’anno). • Regolari visite presso centro antidiabetico. • Ecografia addome completo annuale e visita epatologica di controllo a distanza di circa 6 mesi. • Rivalutazione del quadro precedentemente riscontrato di pneumopatia restrittiva con ipopena ed apnee ostruttive.
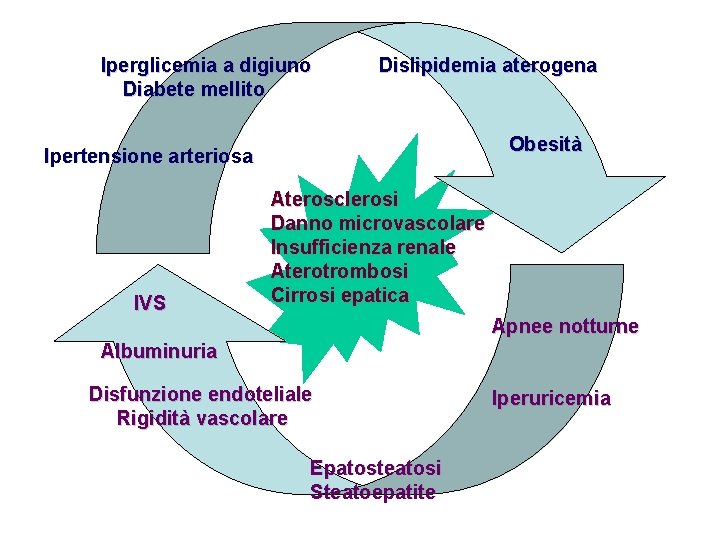
Iperglicemia a digiuno Diabete mellito Dislipidemia aterogena Obesità Ipertensione arteriosa IVS Aterosclerosi Danno microvascolare Insufficienza renale Aterotrombosi Cirrosi epatica Apnee notturne Albuminuria Disfunzione endoteliale Rigidità vascolare Epatosteatosi Steatoepatite Iperuricemia
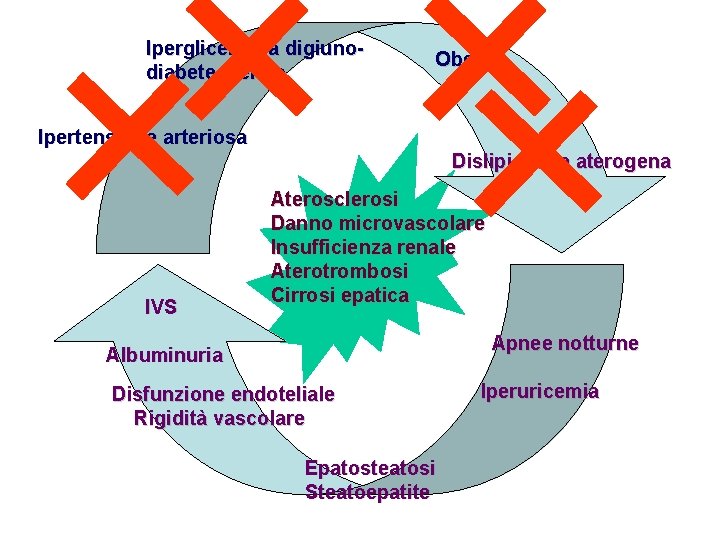
Iperglicemia a digiunodiabete mellito Obesità Ipertensione arteriosa Dislipidemia aterogena IVS Aterosclerosi Danno microvascolare Insufficienza renale Aterotrombosi Cirrosi epatica Apnee notturne Albuminuria Disfunzione endoteliale Rigidità vascolare Epatosteatosi Steatoepatite Iperuricemia

Valutazione del rapporto rischio-beneficio Perché è dubbio il beneficio con aspirina in questo soggetto?

Gradiente del beneficio negli studi relativi all’ Aspirina Indicazione alla terapia Infarto miocardico acuto Dimensioni del beneficio 24 morti/1000 pazienti trattati per 5 sett. Angina instabile 50 eventi/1000 pazienti trattati per 6 mesi Prevenzione secondaria Dopo infarto miocardico 36 eventi/1000 pazienti trattati per 2 anni Dopo ictus/TIA 38 eventi/1000 pazienti trattati per 2 anni Prevenzione primaria Nell’angina 51 eventi/1000 pazienti trattati per 4 anni In pazienti ad alto rischio 5 eventi/1000 soggetti trattati per 1 anni In pazienti a basso rischio 4 eventi/1000 soggetti trattati per 5 anni “Alto rischio" indica soggetti al 20% superiore del rischio calcolato sul loro profilo. “Basso rischio" indica soggetti con minimi fattori di rischio per malattia cardio-vascolare aterosclerotica
- Slides: 77