Rozpoznanie klinika i leczenie powika zespou nabytego niedoboru

Rozpoznanie, klinika i leczenie powikłań zespołu nabytego niedoboru odporności-AIDS Dr n. med. Musabbir M. Mian

Na świecie l l l 1980 -82 opisano pierwsze przypadki AIDS u homoseksualistów, narkomanów, prostytutek, hemofilików i dzieci rodzonych przez matki chore na AIDS, pierwsze opisane choroby – PCP, KS. 1983 wykryto i opisano wirusa – czynnika zakaźnego AIDS 1984/85 opracowano test wykrywający przeciwciała przeciw HIV

W Polsce l l l 1985 rozpoczęcie badania na obecność p/c anty-HIV u osób z tzw. grup ryzyka. Początek monitoringu układu odporności w postaci limfocytów CD 4/CD 8 1987 zastosowano AZT jako pierwszy lek antyretrowirusowy u niewielkiej grupy chorych (przez autora), był to początek terapii ARV w Polsce 1989/90 powstaje pierwsza klinika w Polsce w ramach AM w Warszawie do leczenia chorych z HIV/AIDS 1991/92 rozpoczęcie terapii ARV dwoma lekami antyretrowirusowymi 1996 początek leczenia ARV wieloma preparatami, tzw. koktajlem – era HAART

Charakterystyka wirusa HIV do swojej replikacji korzysta z 3 enzymów– integrazy, odwrotnej transkryptazy i proteazy. Komórki docelowe tego wirusa to: limfocyty T 4 (CD 4) tzw. limfocyty pomocnicze, limfocyty B transformowane przez wirusa EBV (Epstein-Barr), komórki dendrytyczne węzłów chłonnych, monocyty/makrofagi, neurony oraz komórki mikrogleju w mózgu.

Drogi zakażenia HIV jest mało zakaźnym wirusem, przenoszonym prawie wyłącznie przez kontakty seksualne i preparaty krwi oraz drogą wertykalną od matki seropozytywnej na płód. Minimalna ilość krwi potrzebna do przeniesienia zakażenia HIV wynosi 0, 1 ml. Dla porównania do zakażenia wirusem zapalenia wątroby typu B potrzebny jest 0, 00004 ml krwi.

Objawy zakażenia HIV? l Niema objawów swoistych i na podstawie jakiś objawów nie wolno rozpoznać zakażenia HIV

Grupy ryzyka czy ryzykowne zachowania? Kto może uleć zakażeniu HIV?

Odpowiedź prawidłowa: TY

Epidemiologia


W Polsce l Zakażenia HIV w latach 1985 -87 1985 1986 1987 12 8 32
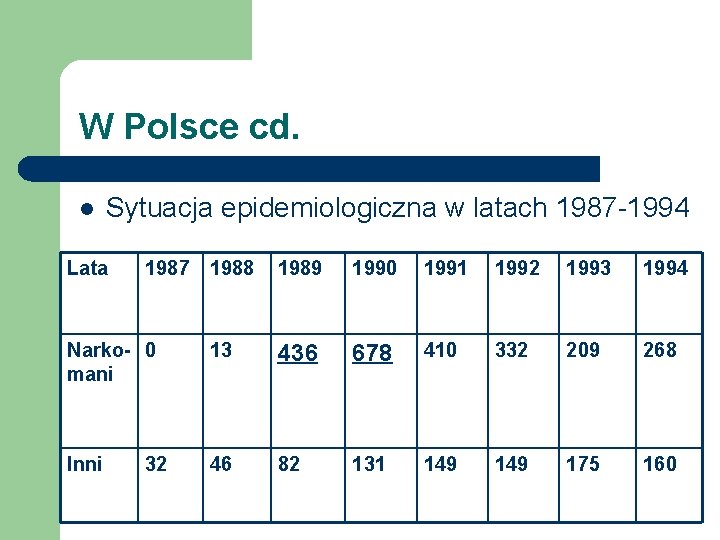
W Polsce cd. l Sytuacja epidemiologiczna w latach 1987 -1994 Lata 1987 1988 1989 1990 1991 1992 1993 1994 Narko- 0 mani 13 436 678 410 332 209 268 Inni 46 82 131 149 175 160 32
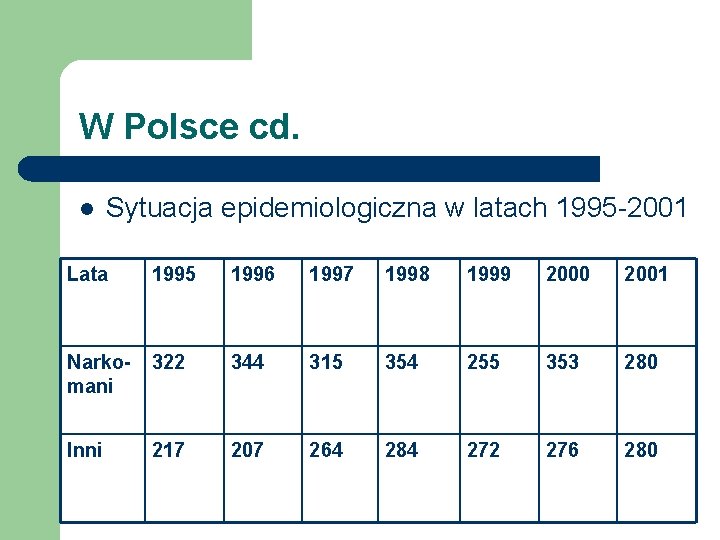
W Polsce cd. l Sytuacja epidemiologiczna w latach 1995 -2001 Lata 1995 1996 1997 1998 1999 2000 2001 Narkomani 322 344 315 354 255 353 280 Inni 217 207 264 284 272 276 280

Na świecie l l l Koniec 1987 r – 7 mln zakażonych Koniec 1992 r – 19, 5 mln zakażonych Koniec 2001 r – 60 mln zakażonych (z tego 20 mln zmarło)

Na świecie cd l l l Na dzień dzisiejszy szacuje się liczbę osób żyjących z HIV na 45 -46 mln Co 8 sekund 1 osoba ulega zakażeniu HIV Co 12 - 13 sekund 1 osoba umiera z powodu HIV/AIDS

Etapy zakażenia komórek docelowych przez HIV l l l l l Przyłączenie cząsteczki wirusa do powierzchni komórki Fuzja wirusa z błoną komórkową Wniknięcie nukleokapsydu wirusa do cytoplazmy Transkrypsja wirusowego RNA w DNA Integracja wytworzonego DNA z DNA komórki gospodarza Replikacja DNA wirusa Transkrypsja wirusowego DNA w RNA Synteza białek HIV Scalanie poszczególnych elementów wirusa Uwalnianie cząstek HIV z zakażonych komórek

Odpowiedź ustroju na zakażenie HIV l Odporność organizmu człowieka zależy od prawidłowej liczby i funkcji komórek pomocniczych tzw. helperów o symbolu T 4, zawierających receptory CD 4+ oraz od prawidłowej proporcji komórek CD 4/CD 8 – pomocniczych do supresorów (T 8 zawierający receptory CD 8+).

Odpowiedź ustroju na zakażenie HIV cd. l Prawidłowa liczba komórek CD 4 wynosi 4101590/ l l Prawidłowy stosunek CD 4/CD 8 wynosi 0, 9 -3, 6 l W przebiegu zakażenia HIV dochodzi do niszczenia komórek CD 4.

Odpowiedź ustroju c. d. l l l Po upływie 2 -4 tygodni już pojawiają się przeciwciała przeciw niektórym białkom wirusa Obniżenie wskaźnika CD 4/CD 8 Pobudzenie limfocytów CD 8 zwłaszcza subpopulacji limfocytów cytotoksycznych Limfocyty CD 4 wykazują czynnościowe defekty Eliminowanie CD 4 przez działanie cytopatogenne HIV, nasilone apoptozy, zjawisko autoimmunologiczne

Ostra choroba retrowirusowa Objawy są nieswoiste: gorączka, powiększenie węzłów chłonnych, zapalenie gardła, plamistogrudkowa wysypka najczęściej umiejscowiona na twarzy i tułowiu, niekiedy kończynach, zmiany wrzodziejące w jamie ustnej, przełyku i okolicach narządów płciowych oraz bóle mięśni i stawów. Rzadziej obserwuje się: biegunki, bóle głowy, nudności i wymioty, zapalenie mózgu, zapalenie opon mózgowo-rdzeniowych, neuropatię obwodową, porażenie nerwu twarzowego, zespół Guillain-Barre i psychozę.

PGL l Po ustąpieniu objawów ostrej choroby retrowirusowej następuje bezobjawowe zakażenie HIV, częstym zjawiskiem w tym czasie jest uogólniona limfadenopatia(persistent generalized lymphadenopathy- PGL, powiększone węzły powyżej 1 cm, utrzymujące się powyżej 3 miesięcy, w co najmniej 2 różnych miejscach symetrycznie (poza pachwinami)

Badania zalecane - morfologia krwi z rozmazem, liczba płytek, cukier, elektrolity, mocznik, kreatynina, bilirubina, transaminazy, wskaźnik protrombinowy, lipidy, żelazo, CD 4, CD 8, wiremia HIV, badanie moczu - rtg klatki piersiowej, USG j. brzusznej, a w przypadku podejrzenia zmian w OUN – badanie PMR, CT, MRI - w przypadku podejrzenia zakażeń oportunistycznych – odpowiednie badania mikrobiologiczne, serologiczne, PCR - badania w kierunku coinfekcji HBV, HCV - rozmaz cytologiczny Papanicolaou (Pap) u kobiet

Profilaktyka W uzasadnionych przypadkach należy rozpocząć: l chemioprofilaktykę przeciw niektórym zakażeniom opotunistycznym: - Profilaktykę pierwotną przeciw Pneumocystis carinii pneumonia i Toxoplazmozie rozpoczynamy zwykle kiedy liczba limfocytów CD 4 spada poniżej 200 kom/µl. - Profilaktyke wtórną - po przebyciu klinicznych epizodów zakażeń oportunistycznych

AIDS l Rozpoznajemy, kiedy u osoby zakażonej wirusem HIV obecna jest przynajmniej jedna choroba z listy wskaźnikowej (jest tych chorób 29). W USA istnieje jeszcze jedno kryterium – jeśli w przebiegu zakażenia HIV liczba komórek CD 4 obniża się poniżej 200.

Objawy kliniczne AIDS l l l Zakażenia oportunistyczne Zmiany w układzie nerwowym Zmiany w układzie krwiotwórczym Zmiany na skórze i na błonach śluzowych Nowotwory

Zakażenia oportunistyczne A/ zakażenia bakteryjne B/ zakażenia wirusowe C/ zakażenia grzybicze D/ zakażenia pasożytnicze

Zakażenia oportunistyczne cd. A/ zakażenia bakteryjne Teoretycznie wszystkie bakterie mogą powodować zakażenia oportunistyczne, natomiast dochodzenie epidemiologiczne wykazało, że u osób seropozytywnych zapadalność na gruźlicę jest 113 -krotnie a u chorych na AIDS 170 -krotnie wyższa.

Zakażenia oportunistyczne cd. B/ zakażenia wirusowe Najczęściej są to wirusy z rodziny Herpes (wirus opryszczki). Należą do niej – HSV typ I i II, VZ, EBV, CMV, HHV-8, HPV Poza rodziną Herpes stwierdzono zakażenia wirusami – papovavirus, H-parvovirus B 19, Poxvirus (Molluscum Contagiosum)

Zakażenia oportunistyczne cd. C/ zakażenia grzybicze W warunkach europejskich są to: Candida, Cryptococcus, Aspergillus, Histoplasma.

Zakażenia oportunistyczne cd. D/ zakażenia pasożytnicze Toxoplasma gondii, Pneumocystis carini ( P. jiroveci) Cryptosporidium parvum Isospera belli Giardia lamblia Microsporidia (E. Bieneusi, E. Intestinalis)

Zmiany w układzie nerwowym • Zmiany w ośrodkowym układzie nerwowym (oun) spowodowane są zarówno przez wirusa HIV jak i inne czynniki zakaźne oraz nowotwory. • Zmiany w obwodowym układzie nerwowym spowodowane są przez wirusa HIV

Zmiany w układzie krwiotwórczym l Z upływem czasu w przebiegu zakażenia HIV wszystkie wartości morfotyczne krwi obniżają się poza jedynym wyjątkiem – jest to układ supresorowy T 8 (CD 8). T 8 wzrasta zawsze procentowo a często w liczbie bezwzględnej. Małopłytkowość może być obecna w dowolnym stadium zakażenia HIV.

Zmiany na skórze i na błonach śluzowych l Suchość skóry, łojotokowe zapalenie skóry, łuszczyca, łupież pstry, zapalenie kącików ust, wybroczyny małopłytkowe, wykwity mięsaka Kaposiego, grzybica skórypaznokci i błon śluzowych, leukoplakia włochata, przebarwienie skóry i paznokci.

Nowotwory 3 rodzaje nowotworów zaliczane są do chorób wskaźnikowych AIDS: 1/ mięsak Kaposiego, 2/ chłoniaki, 3/ rak inwazyjny szyjki macicy.

Choroby wskaźnikowe l l l l Kandydoza przełyku, Kandydoza tchawicy, oskrzeli lub płuc Kokcydioidomykoza pozapłucna Kryptokokoza pozapłucna Kryptosporydioza z biegunką > 1 miesiąca Opryszczka skóry, błoń śluzowych > 1 miesiąca, lub zap. Oskrzeli, płuc lub przełyku Cytomegalia narządowa ( z wyjątkiem wątroby, śledziony i węzłów chłonnych)

Choroby wskaźnikowe C. D. l l l l Histoplazmoza pozapłucna Izosporozy Mykobakterioza rozsiana Gruźlica płuc, Gruźlica pozapłucna Nokardioza PCP Nawracajace, bakteryjne zap. Płuc (przynajmniej 2 x roku)

Choroby wskaźnikowe cd l l l Nawracająca uogólniona salmonelloza Strongyloidoza pozajelitowa Toksoplazmoza narządowa (OUN) Retinitis CMV Infekcje bakteryjne, mnogie, nawracajace (dzieci <13 roku życia) Środmiąższowe limfoidalne zap. Płuc (dzieci <13 roku życia

Choroby wskaźnikowe cd l l l ADC PML KS Chłoniaki Rak inwazyjny szyjki macicy u kobiet Zespól wyniszczenia

Profilaktyka poekspozycyjna

Leczenie ARV Wskazania do włączenia terapii ARV: 1. liczba limfocytów CD 4 poniżej 350 komórek/ l 2. liczba kopii HIV-RNA powyżej 100000/ml 3. objawowy AIDS CD 4 350 -500, VL 50000 -100000

Cel leczenia ARV l l Zahamowanie replikacji HIV Rekonstrukcja układu odporności

Leki antyretrowirusowe l l l Inhibitory odwrotnej transkryptazy nukleozydowe(NRTI), nienuleozydowe(NNRTI) nukleotydowe(Nt. RTI) Inhibitory proteazy Inhibitory fuzji

Leki ARV l l l NRTI –retrovir (AZT), didanosine(ddi, videx), stavudine(d 4 T, zerit), Lamivudine(3 TC, epivir), emtricitabine(FTC) abacavir NNRTI –nevirapine(NVP, viramune), delaviridine(DLV, rescriptor), efavirenz(EFV, stocrin) Nt. RTI –tenofovir (viread)

Leki antyretrowirusowe Antyproteazy –saquinavir (SQV, invirase), indinavir (IDV, crixivan), ritonavir(RTV, norvir), nelfinavir (NFV, viracept), amprenavir (APV, agenerase), lopinavir/ritonavir(LPV/r, kaletra), atazanavir(ATV, reyataz), fosamprenavir(telzir) l Inhibitor fuzji – Fuzeone (T 20, enfuvitride) l
- Slides: 44