INTERACTIONS VIH ET PATHOLOGIES TROPICALES DIU de prise












































- Slides: 49

INTERACTIONS VIH ET PATHOLOGIES TROPICALES DIU de prise en charge multidisciplinaire des personnes vivant avec le VIH/Sida dans la région des Grands Lacs Pr Matthieu Revest CHU et Université Rennes 5 novembre 2019

Objectifs (1) • Connaître l’impact du VIH sur le paludisme: • particulièrement chez la femme enceinte • Connaître l’impact du paludisme sur le VIH • Connaître les interactions entre ARV et antipaludiques

Objectifs (2) • Connaître les interactions entre le VIH et les autres parasitoses: • autres protozooses: • Leishmaniose • Maladie de Chagas • Trypanosomose africaine • helminthoses : • Schistosomoses • Strongyloïdose • Filarioses …

INTERACTIONS VIH ET PALUDISME

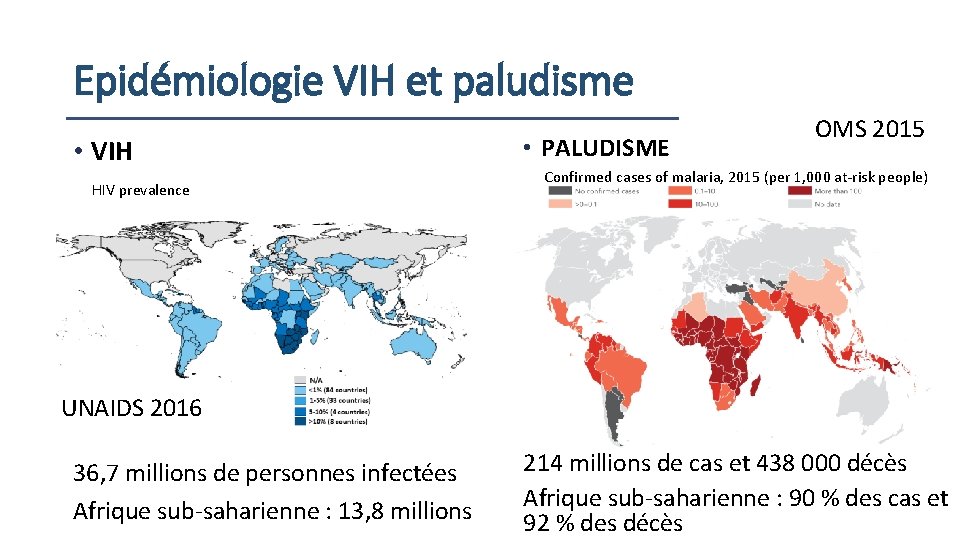
Epidémiologie VIH et paludisme • VIH HIV prevalence • PALUDISME OMS 2015 Confirmed cases of malaria, 2015 (per 1, 000 at-risk people) UNAIDS 2016 36, 7 millions de personnes infectées Afrique sub-saharienne : 13, 8 millions 214 millions de cas et 438 000 décès Afrique sub-saharienne : 90 % des cas et 92 % des décès

Immunité anti-palustre • Réponse immunitaire complexe humorale ++ et cellulaire • 2 faciès de transmission : Paludisme stable • ENDEMIQUE • Prémunition • Fragile et difficile à acquérir • Portage asymptomatique • Clairance parasitaire Paludisme instable • EPIDEMIQUE • Pas de prémunition • Morbi-mortalité

A. IMPACT DU VIH SUR LE PALUDISME • Une des premières causes de morbi-mortalité du sujet VIH : TB, infections bactériennes, paludisme Seyler, Antivir Ther 2003; Holmes, CID 2003 • CD 4 vs Plasmodium = rôle clé des CD 4 dans la réponse contre la paludisme • Populations à risque : • Adultes avec peu de CD 4 • Femmes enceintes • Enfants

French, Ouganda Rural, hyper-endémique, prospectif, 1990’ • 835 Pv. VIH suivis régulièrement • Taux d’incidence du paludisme à P. falciparum: • >500 T 4 : 57/1000 PA • 200 -499 T 4 : 93/1000 PA • <200 T 4 : 140/1000 PA p < 0. 001

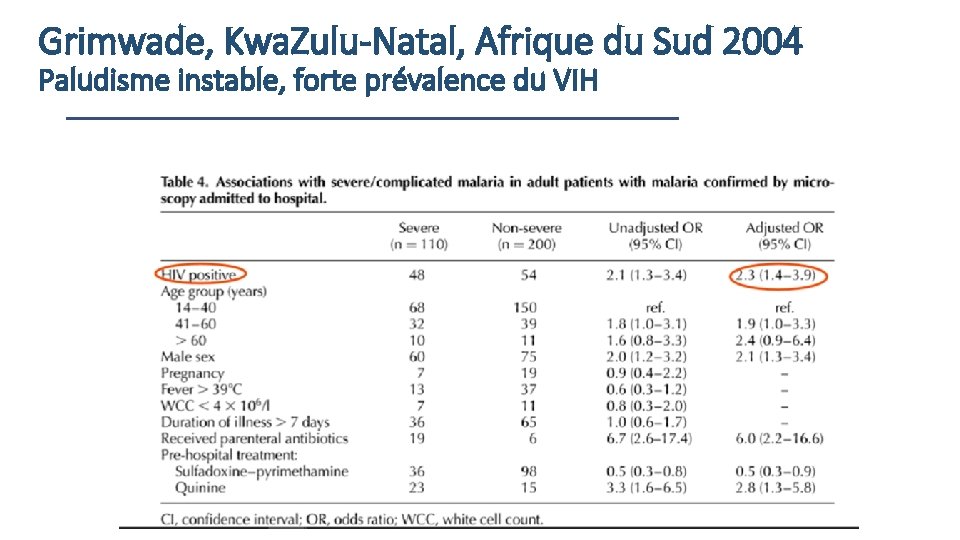
Grimwade, Kwa. Zulu-Natal, Afrique du Sud 2004 Paludisme instable, forte prévalence du VIH

1 - Effet sur la parasitémie • Parasitémie : Plus fréquente Plus élevée Inversement corrélée au taux de CD 4

2 - Des accès palustres plus fréquents et plus graves • Accès cliniques : Plus sévères Plus fréquents Effet réversible sous traitement ARV

4 - Intérêt de la prophylaxie par cotrimoxazole • CTX quotidien (CTX = cotrimoxazole) ↓ fréquence des épisodes fébriles Mermin Lancet 2006 (Ouganda) ↓ de 70 % du nbre d’accès palustres si seul (= sans ARV) Mermin Lancet 2004 (Uganda) ↓ de 95% du nbre d’accès palustres si CMX + ARV + moustiquaires Mermin Lancet 2000 • Efficacité même dans les zones de forte résistance aux anti-folates Guidelines OMS : « Dans les situations où le paludisme et/ou les infections bactériennes graves sont fréquentes, la prophylaxie par le CTX devrait être instituée indépendamment de la numération des CD 4 ou du stade OMS. »

Essai COSTOP, Ouganda • Adultes, stables sous ARV et CTX, CD 4 ≥ 250/mm 3 • Randomisés (1 : 1) : poursuite du CTX vs stop CTX (placebo) • 2180 participants, médiane de suivi 2, 5 ans • 3, 5 fois plus d’accès palustres dans le groupe placebo, et 6, 5 fois plus d’accès graves • Mais une différence qui s’atténue avec le temps confirmation du rôle protecteur du CTX mais intérêt d’identifier des sous-groupes de patients qui pourraient arrêter le CTX sans risque? Kasyrie AIDS 2016

5 - Impact des ARV • ↓ fréquence des accès palustres Mermin Lancet 2006 • IP = inhibiteurs de protéases (lopinavir, saquinavir, indinavir, ritonavir, and atazanavir) : inhibent la prolifération de P. falciparum in vitro Skinner-Adams, J Infect Dis 2004

IP et palu : sous-analyse de COSTOP (AIDS 2017) • Trithérapie incluant un IP = incidence plus basse d’accès palustres (vs 3 NRTI et NRTI + NNRTI). • Effet non modifié par l’utilisation de CTX, ni par le niveau de CD 4. AIDS 2017, 31: 577– 582

6 - Interactions ARV et anti-paludiques • Quinine : interaction avec IP mais études contradictoires; pas d’adaptation de doses • Artémether + luméfantrine • EFV (> NVP) luméfantrine artemether & dihydroartemisinine => Attention plus de risque d’échec • LPV/r luméfantrine (par inhibition du CYP 3 A 4) artemether & dihydroartemisinine inchangée = mais pas de contre-indication à associer LPV/r et artemether-lumefantrine (http: //www. hiv-druginteractions. org) JAIDS 2009; 51: 424 JAC 2012; 67: 2213

Interactions ARV et anti-paludiques • Artésunate – Amodiaquine (AS-AQ): • Attention potentialisation des toxicités • • EFV + AS-AQ = ↗ Hépatotoxicité (inhibition du CYP 2 C 8) AZT + AS-AQ = ↗ Neutropénie • NVP : peu de données, ↓ amodiaquine et son métabolite

Traitement de l’accès palustre non grave • Guidelines for the treatment of malaria, 3 rd edition (OMS 2015):

Burundi : AS+AQ… Quand la théorie se confronte aux réalités du terrain

B. IMPACT DU PALUDISME SUR LE VIH activation ++ des CD 4 ↑ cytokines pro-inflammatoires (IL-6, TNFα): effet délétère possible 1 - Effet sur la charge virale: augmentation transitoire de la réplication virale (jusqu’à 4 semaines après le traitement anti-palustre) • Rôle dans la transmission mère-enfant du VIH ? • Augmentation de la transmission du VIH en population générale? Impact sur la progression VIH ? Hoffman, AIDS 1999; Freitag, J Infect Dis 2001; Kublin, Lancet 2005

IMPACT DU PALUDISME SUR LE VIH 2 - Effet sur les CD 4 diminution transitoire des CD 4 • Impact sur la progression VIH ? • Impact sur la mortalité ? 3 - Un piège à éviter! Risque de faux positifs des sérologies VIH Watt CID 2000

C. PALUDISME ET VIH PENDANT LA GROSSESSE 1 - Chez la mère: • Parasitémie : - Plus fréquente - Plus élevée : sang / placenta / cordon Bloland, AIDS 1995; Steketee, AJTMH 1996; Verhoeff TMIH 1999 • Manifestations cliniques du paludisme : - Moins de formes asymptomatiques - Plus de formes sévères Van Eijk, AIDS 2003

Chez la mère • Le traitement présomptif intermittent moins efficace? → SP : ↑ nombre de prises ? : 3 voire mensuelle ? → quelle molécule ? : fansidar, méfloquine, dérivés artémisinine? Verhoeff, Trop Med Int Health 1999

Chez la mère • ↑ Anémie gravidique Van Eijk, Am J Trop Med Hyg 2001 • Charge virale : - ↑ dans le sang jusqu'à 7 mois en postpartum - ↑ sur placenta (liée à la parasitémie placentaire) Kapiga, J Acquir Immune Defic Syndr 2002; Mwapasa, AIDS 2004

2 - Chez l’enfant • • Retard de croissance intra-utérin (RCIU) Petit poids de naissance Prématurité Mortalité post néonatale Bloland, AIDS 1995; Ayisi AIDS 2003; ter Kuile, AJTMH 2004 • ↑ Transmission verticale du VIH : données discordantes • Parasitémie faible⇒ activation immunitaire ⇒ protecteur ? • Parasitémie élevée⇒ altération barrière HP ⇒ délétère ? Ayisi, Emerg Infect Dis 2004 ; Meshnick JID 2006 • ↑ Risque transmission VIH transfusionnel Greenberg, JAMA 1998

3 - Prophylaxie pendant la grossesse • Recommandations actuelles : • CTX 1 fois par jour • OU : TPI avec sulfadoxine-pyrimethamine (Traitement Présomptif Intermittent) • JAMAIS les 2 en même temps!! risque cumulé d’allergie

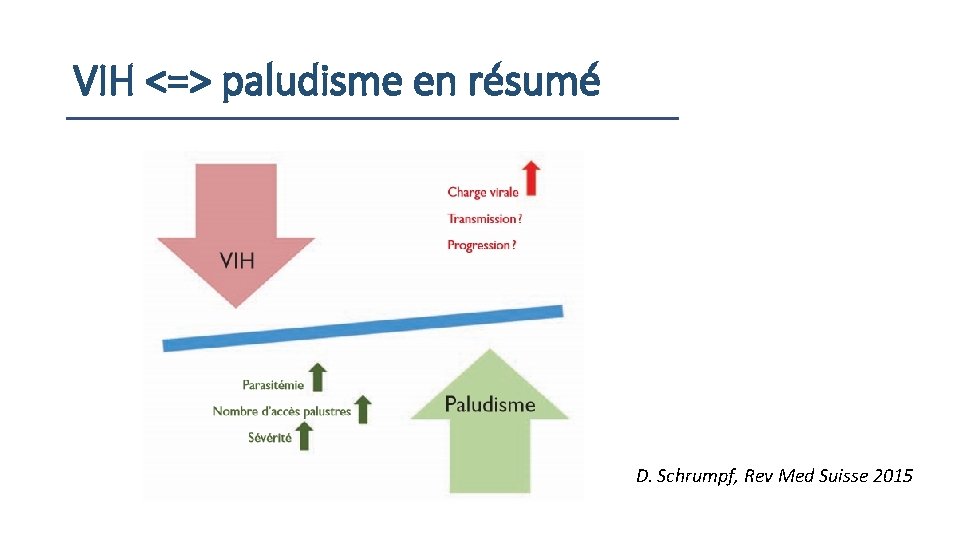
VIH <=> paludisme en résumé D. Schrumpf, Rev Med Suisse 2015

Palu & VIH : Take home message • Interactions dans les 2 sens • Risque ↗ mortalité par paludisme : • Surtout si paludisme instable/sujets non immuns • Risque ↗ accès palustres • Surtout si paludisme endémique • Dangers majeurs : CD 4 bas, Femmes enceintes, Enfants • Pièges : zones à basse transmission, villes • Importance de la prévention +++ • Moustiquaires imprégnées +++ • Cotrimoxazole + ARV • TDR palu si fièvre chez VIH + ! • Attention aux interactions anti-paludiques / ARV

Palu & VIH : Take home message (2) • Influence délétère sur la grossesse : mère / fœtus / nouveau-né • Grossesse VIH+, CAT en pratique : • MII + traitement ACT précoce • Si déjà sous CTX : pas de traitement présomptif intermittent (TPI) • Sinon : CTX > TPI mensuel (Kapito-Tembo, 2011)

AUTRES PROTOZOOSES ET VIH

Leishmaniose • 2ème protozoose IO après toxo • L infantum ++ – L donovani (Asie SE), L chagasi (Am sud) – Leishmanies à tropisme cutané • < 200 CD 4 ++ • Impact surtout sur L viscérale (LV) mais – Dissémination cutanée ds LV et viscérale ds LC • Primo infection ou réactivation (IO au sens strict) • Y penser quand T° au lg cours si séjour en zone d’endémie même ancien

Leishmaniose (2) • Tableau clinique idem immuno compétent (T° + hépatosplénomégalie + pancytopénie + AEG) • Tableaux atypiques - Clinique : atteinte peau et (presque) tous les organes décrits : poumon, GI, sérites - Récidives fréquentes : intérêt prophylaxie secondaire - Parasitologie : - « septicémie » (> 50% / rare c/° IC) - sérologie négative (50%)

Leishmaniose (3) • Diagnostic – Idem immunocompétents (sauf sérologie) – Culture + : 55 à 88% – PCR + : 82 à 98% – Intérêt hémoconcentration • TTT – Efficacité très liée à immunité => TTT standard moins efficace (40= 65%) + rechutes++ – Pentamidine / ampho B & ampho B liposomal • miltéfosine ? – Prophylaxie II indispensable tant que ID persiste • seuil d’arrêt ?

Maladie de Chagas

Trypanosomose africaine

Autres protozooses

SCHISTOSOMOSE ET VIH

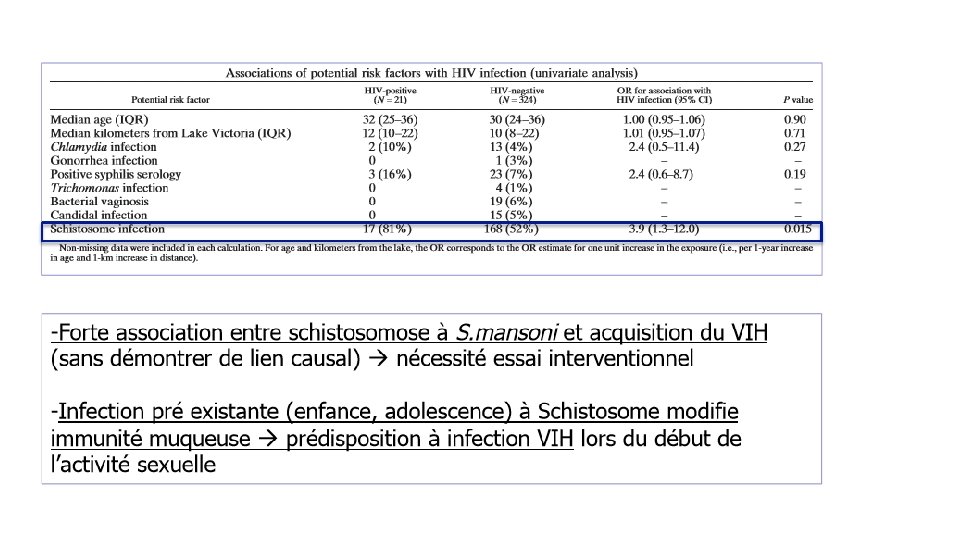
Downs 2012 • lac Victoria, région rurale de Tanzanie, région hyperendémie Schistosomose à S. mansoni • 345 femmes, 1 femme sur 2 atteinte de schistosomose, 6% VIH+


Ndeffo Mbah 2013 • Analyse de données épidémiologiques de 43 pays Afrique subsaharienne • Prévalence moyenne de S. haematobium de 22. 4% Prévalence moyenne VIH de 6. 21% • Analyse multivariée: chaque infection à S. haematobium pour 100 individus est associée à une augmentation relative de 2. 9% du VIH (95% CI: 0. 2 -5. 8%)

Ndeffo Mbah 2013 • L’infection à S. haematobium : associée à l’infection VIH en Afrique subsaharienne. • S. haematobium et VIH : rencontrées dans des populations migrantes, de voyageurs , en milieu périrubain. • Exode rural: explique la corrélation entre l’infection à S. haematobium et infection VIH ?

Mazigo 1785 adultes, villages de pêcheurs tanzaniens, analyse des œufs de schistosome dans les selles et statut VIH (+CD 4 si positif) • 854 adultes infectés par S. mansoni (47. 85%) • Nombre moyen d’œufs dans les selles (intensité de l’infection): 183œufs par gramme de selle • 125 sujets infectés par le VIH-1 (6. 29%) --> 40% d’entre eux (n=50) co-infectés avec S. mansoni. • Résultats: pas d’influence du VIH sur la probabilité et l’intensité de l’infection à Shistosoma Nécessité de mieux comprendre cette relation

AUTRES HELMINTHOSES ET VIH

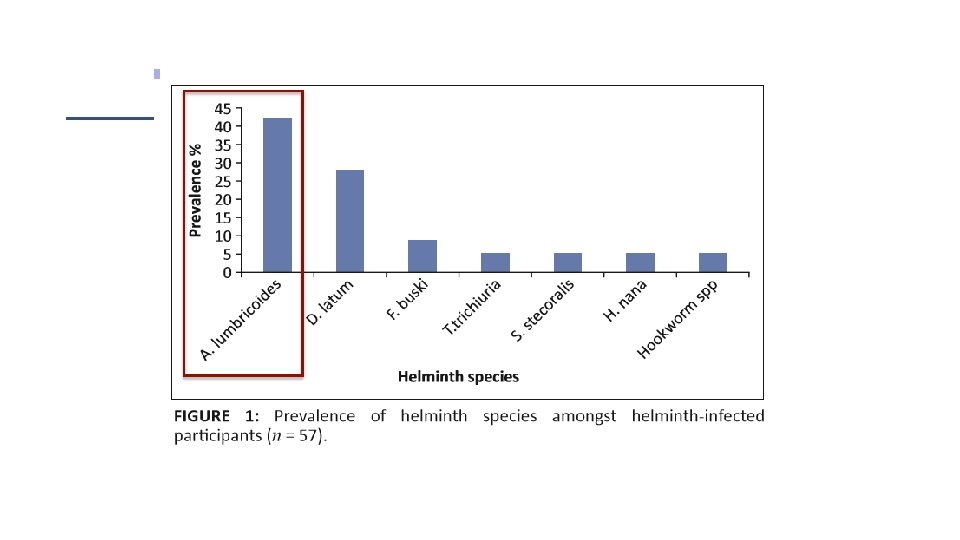
Adeleke Afrique du Sud, Oct-Dec 2013 • 231 adultes VIH+, âge moyen 35 ans, détection helminthes selles • Taux de CD 4 moyen de 348 /mm 3 - Charge virale moyenne de 4. 8 log 10 copies/m. L. • Prévalence helminthes au niveau intestinal: 24. 7% -à Ascaris lumbricoides espèce la plus fréquemment identifiée (42. 1%) • Association significative entre taux de CD 4 bas <200/mm 3 et infection à helminthes (p = 0. 05). forte prévalence d’infections à helminthes dans cette population de sujets VIH+ dépistage et traitement helminthoses chez tous les sujets VIH particulièrement chez les plus immunodéprimés (CD 4<200/mm 3).


Janssen 2015 408 patients VIH+, Gabon, naifs ARV ou exposés >3 mois ARV, bilan parasitaire pour helminthose

Anguillulose et VIH-IRIS • Anguillulose: une des helminthoses les plus fréquentes • Liée à un vers rond: Strongyloides stercoralis • Chez le sujet immunodéprimé risque d’anguillulose disséminée (ou syndrome hyperinfection), peu fréquent chez le sujet VIH. => emballement avec prolifération des larves dans tout l’organisme => syndrome abdominal aigu, manifestations neurologiques et pulmonaires • Quelques cas décrits cependant dans la littérature de syndrome de reconstitution immune et anguillulose chez le sujet VIH avec IRIS dans les semaines qui suivent le début des ARV (Bar-Yoseph & al)

Autres parasitoses & VIH : take home message

Take home message (2)