Universidade Federal do Tringulo Mineiro Residncia Integrada Multiprofissional































- Slides: 41

Universidade Federal do Triângulo Mineiro Residência Integrada Multiprofissional em Saúde RCP – Pediatria American Heart Association (AHA) – 2010 Guideline de Ressuscitação Cardiopulmonar (RCP). Luiza Elena Casaburi – Bach. Em Enfermagem EERP-USP Enfermeira Residente – UFTM luiza. casaburi@hotmail. com

Epidemiologia Diferentemente dos adultos, a parada cardiaca em crianças raramente é um evento súbito e suas causas são, predominantemente, extracardíacas. A etiologia é bastante heterogênea e varia de acordo com a idade, o contexto e as condições basais de saúde da criança. Causas mais comuns: asfixia por engasgo, afogamento, sepse, doenças neurológicas, asma grave e pneumonia.

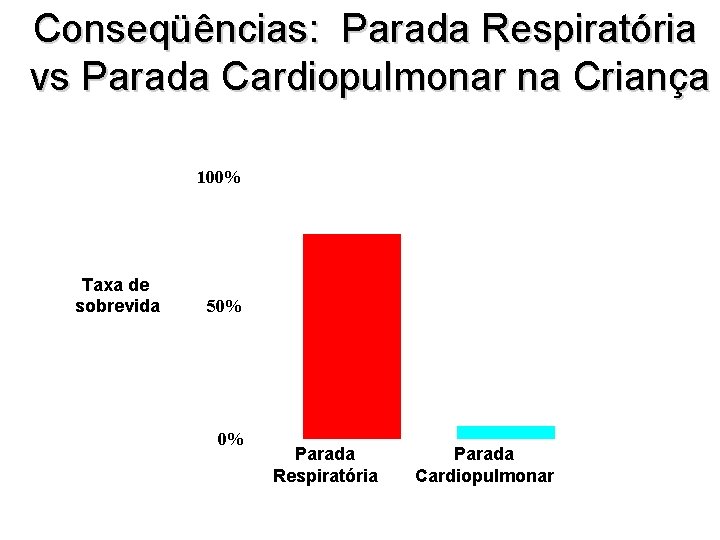
Conseqüências: Parada Respiratória vs Parada Cardiopulmonar na Criança 100% Taxa de sobrevida 50% 0% Parada Respiratória Parada Cardiopulmonar

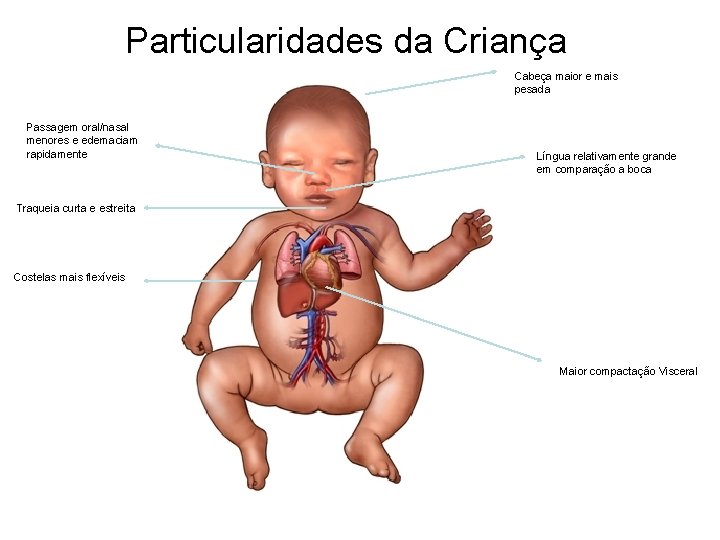
Particularidades da Criança Cabeça maior e mais pesada Passagem oral/nasal menores e edemaciam rapidamente Língua relativamente grande em comparação a boca Traqueia curta e estreita Costelas mais flexíveis Maior compactação Visceral

• Superfície corporal maior por unidade de peso + sistemas de termorregulação não desenvolvidos • Capacidade de compensação do organismo limitada • Capacidade limitada para se relacionar em situações fora do comum • Particularidades psicológicas

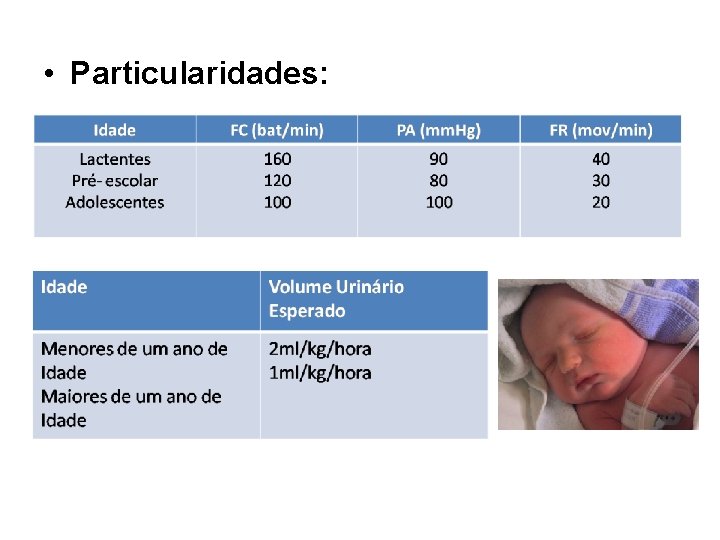
• Particularidades:

Lesões específicas da criança

Lesões específicas da criança

Suporte Avançado de Vida Pediatria SAVP 2010: Aprimoramento das recomendações existentes, e não de novas recomendações.

Reconhecimento Primeiros Sinais Emergências respiratórias quando não reconhecidas e/ou solucionadas a tempo, podem cursar com parada cardíaca. Sinais: Aumento da FR, esforços aumentados, batimentos de asa do nariz, retrações intercostal, gemido expiratório, e cianose. A Parada Cardícada pode ser constatada pelo socorrista quando o lactente não responde, não respira eficazmente e não tem pulso palpável em grandes artérias.

O ABC da Ressuscitação • A = Via Aérea (Airway) Ventilação • B = Boa respiração (Breath) Oxigenação • C= Circulação (Circulação) Perfusão

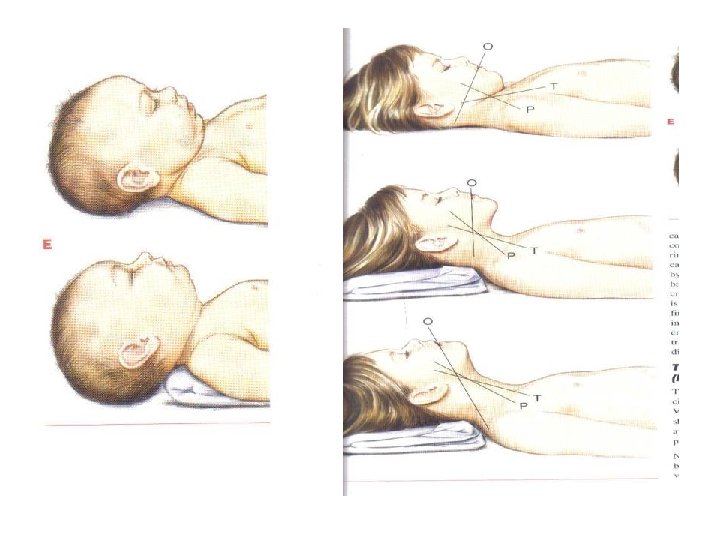
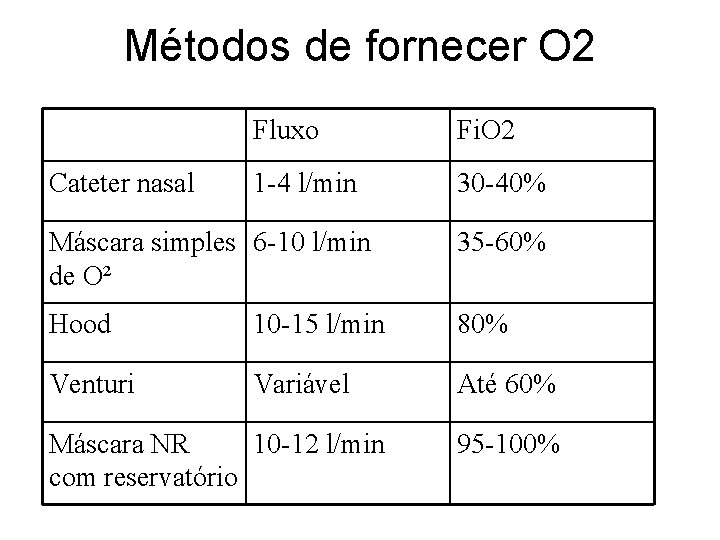
Via Aérea • Passos Inicias: • Aspiração de VAS: Aspirador de ponta rígida ou o mais calibroso possível • Abertura da Via Aérea – Manter Cabeça em Posição Neutra: (Coxim)


Boa Respiração Exame Físico - Avaliação Respiratória · Freqüência · Esforço respiratório · Entrada de ar: Ruídos audíveis ou não · Ausculta respiratória. · Coloração da pele e temperatura

Boa Respiração • Condutas: • Oximetria de pulso • Fornecer oxigênio com a máxima Fi. O 2 possível

Métodos de fornecer O 2 Cateter nasal Fluxo Fi. O 2 1 -4 l/min 30 -40% Máscara simples 6 -10 l/min de O² 35 -60% Hood 10 -15 l/min 80% Venturi Variável Até 60% Máscara NR 10 -12 l/min com reservatório 95 -100%

Tamanho adequado da máscara facial

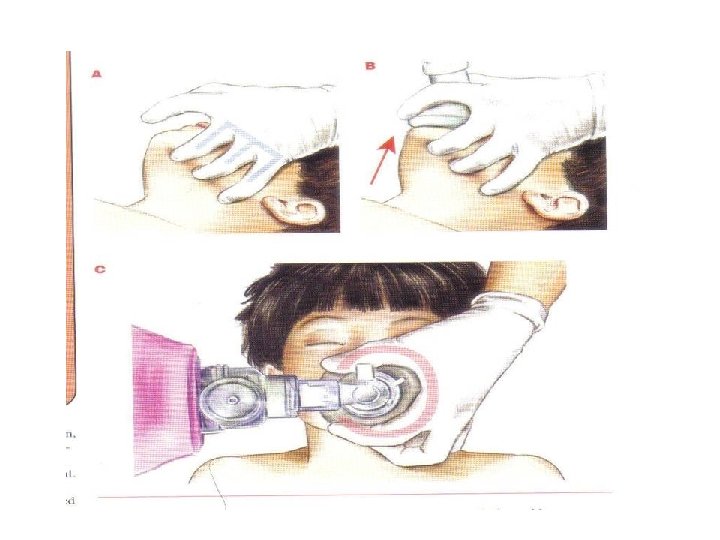
Não está melhorando com O 2? • Iniciar VPP • (Bolsa Valva-máscara com reservatório) – Indicações: – Apnéia apesar de fornecimento de O 2 – Bradicardia – Persiste cianose e baixa saturação mesmo com fornecimento de O 2


Circulação Exame Físico Circulação • Avaliar freqüência cardíaca: Ausculta cardíaca e palpação de pulsos: RN: Coto umbilical Lactente: Pulso femoral ou braquial Criança acima de 1 ano: Carotídeo • Perfusão sistêmica Pulsos periféricos Enchimento capilar Nível de consciência Débito urinário • Pressão sangüínea

Conhecimento e Habilidades Essenciais na RCP · Manter vias aéreas pérvias · Proporcionar oxigenação adequadas ventilação e · Manter débito cardíaco adequado. · Acesso venoso para infusão de líquidos e drogas · Acesso venoso periférico · Intra-óssea · Acesso venoso central

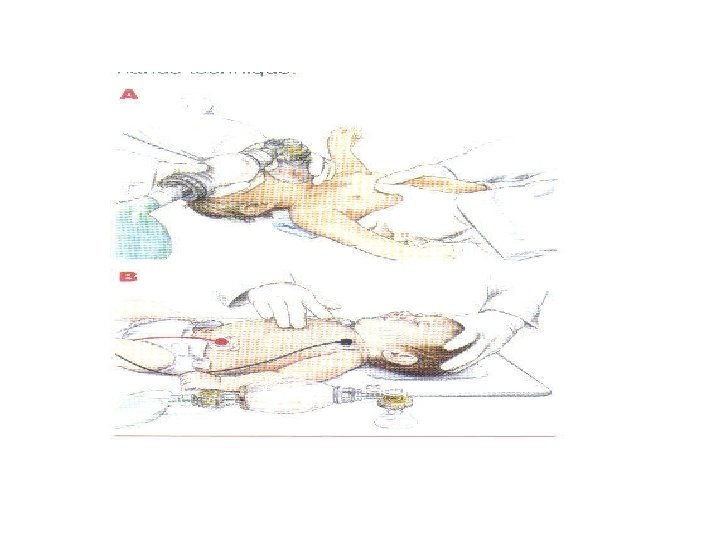
Acesso Venoso na Criança: Com a instalação do quadro, há a necessidade da obtenção de preferencialmente 2 acessos periféricos com cateteres curtos e calibrosos. O acesso é feito preferencialmente pelas vias: cefálica, basílica e jugular externa. Quando o acesso estiver dificultado em crianças menores de 6 anos optar pela punção intra-ossea. (O local da punção é a tíbia proximal com angulação de 45 a 60º). Por esta via pode-se infundir sangue, drogas e cristalóides. O tempo para que chegue na circulação é de 20 seg.

ABORDAGEM INICIAL • Abordagem Hemodinâmica Catéter Teflon (nº) Tubo Gástrico (nº) Tubo Vesical (nº) Prematuro 22 6 -8 6 Recém-Nascido 0 a 6 meses (3, 5 Kg) 22 8 6 - 12 meses (7 Kg) 22 8 -10 8 1 -3 anos (1012 Kg) 20 -22 12 10 4 -7 anos (16 18 Kg) 20 14 10 -12 8 -10 anos(24 -30 Kg) 20 -18 14 -16 12

Indicações de Compressão Torácica • FC abaixo de 60 bpm • Crianças até 1 ano: Relação Compressão/Ventilação – 1 socorrista : Relação 30: 2. Dois dedos comprimindo o terço inferior do esterno. – 2 socorristas Relação 15: 2. Manobra dos polegares abraçando o tórax

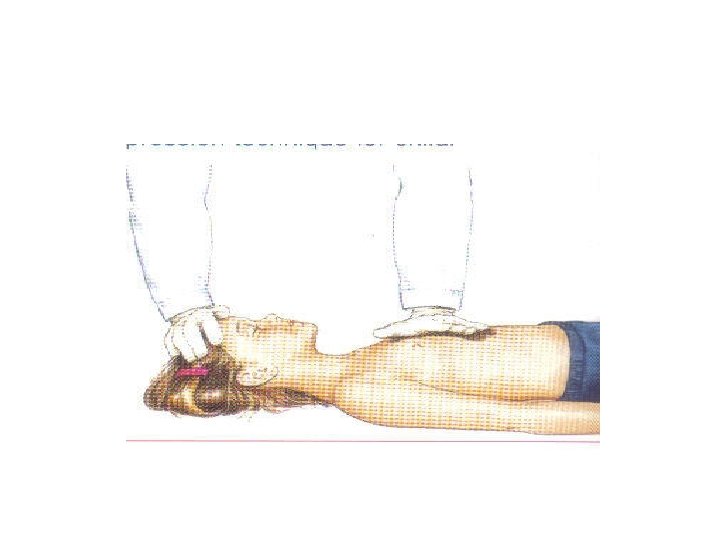
Compressões Torácicas • Criança acima de 1 ano e adulto: • 1 – 8 anos: Uma das mãos (região hipotenar) comprimindo o terço inferior do esterno, evitando o apêndice xifóide • Acima de 8 anos: Duas mãos no mesmo local • Um socorrista: Relação 30: 2 • Dois socorristas: Relação 15: 2 • Profundidade: ½ a 1/3 do diâmetro do Tórax



Compressões torácicas • Realizar cerca de 100 compressões por minuto • Realizar 5 ciclos de 30: 2(cerca de 2 minutos), se estiver sozinho, reavaliando o pulso ao término dos 2 minutos. • Dois socorristas : realizar 10 ciclos de 15 : 2 (cerca de 2 minutos) reavaliando o pulso ao término. • Revezar funções após cada 2 minutos • Com a via aérea segura(entubado): não é mais necessário a pausa para ventilação. Compressões contínuas com uma ventilação a cada 6 -8 segundos.

Indicações para intubação • Pode ser realizada a qualquer momento da RCP • Indicações precisas: – Coma: Glasgow < 8 – PCR ou Apnéia sem resposta a VPP, massagem ou Epinefrina – “Gasping” – Criança entrando em fadiga respiratória – Retenção de Co 2(Pa. Co 2 > 60) – Pa. O 2 < 50 com Fi. O 2 > 60

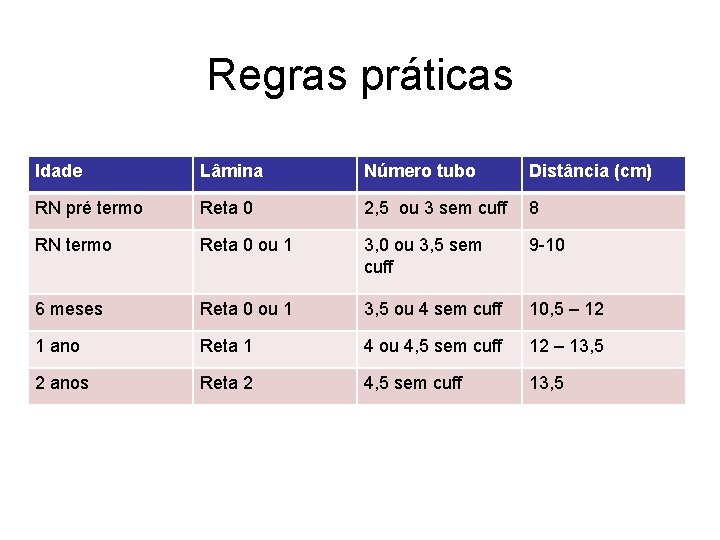
Regras práticas Idade Lâmina Número tubo Distância (cm) RN pré termo Reta 0 2, 5 ou 3 sem cuff 8 RN termo Reta 0 ou 1 3, 0 ou 3, 5 sem cuff 9 -10 6 meses Reta 0 ou 1 3, 5 ou 4 sem cuff 10, 5 – 12 1 ano Reta 1 4 ou 4, 5 sem cuff 12 – 13, 5 2 anos Reta 2 4, 5 sem cuff 13, 5

Intubação • Em paciente com PCR, nem sempre necessária • Pré-oxigenação • Atropina 0, 02 mg/kg(diminuir tono vagal) • Midazolan 0, 1 -0, 3 mg/kg • Fentanil 1 mcg/kg ou • Ketamina(se Broncoespasmo): 1 -2 mg/kg

Paciente em Parada sem pulso • Manter RCP • O que mais é essencial? ? ? • MONITORIZAÇÃO !!!!!!!


Porquê ? ? • Ritmos sem Pulso (Ritmos de colapso) ASSISTOLIA AESP FV TV SEM PULSO

Porquê ? ? ? • Ritmos não chocáveis • AESP e Assistolia • Condutas: RCP e Epinefrina • Ritmos Chocáveis • FV e TV sem Pulso • Condutas: RCP e DESFIBRILAÇÃO (2 joules/kg)

Circulação-Continuando os passos de RCP • Uso de medicações: Sempre em seguida a MCE • Droga ouro da ressuscitação: Epinefrina(Adrenalina) • • Apresentação: Ampola de 1 ml (1: 1000) Dose a ser usada na RCP: 0, 01 mg/kg ou 0, 1 ml/kg da solução 1: 10. 000 Na prática: Diluir uma ampola em 9 ml de SF ou AD e fazer 0, 1 ml/kg desta solução, seguida de “bolus” de 3 a 5 ml de SF • Repetir a cada 3 a 5 minutos, mantendo ciclos de RCP

Além da Monitorização Cardíaca. . . • Oximetria de Pulso • Sonda naso ou orogástrica. • Sonda vesical: débito urinário adequado: 12 ml/kg/hora • Glicemia capilar

Estabilizado. . . • Exames complementares: • Raios X de Tórax: Confirmar localização do tubo e avaliação cardiopulmonar • Hemograma, Bioquímica, Gasometria, Culturas, conforme necessidade de cada caso

No restante. . . • • Considerar uso de: Infusão de fluidos Sangue Correção de acidose metabólica Antimicrobianos Drogas vasoativas. Sedação e Analgesia Conseguir Vaga em UTI e/ou Ventilação Mecânica

Referências • MATSUMOTO, Toshio; CARVALHO, Werther Brunow de. Intubação traqueal. J. Pediatr. (Rio J. ), Porto Alegre, v. 83, n. 2, May 2007. • HOCKENBERRY, M. J. Wong Fundamentos de enfermagem. 7ª ed, Rio de Janeiro, Elsevier Editora. Ltda, 2006. • TOPJIAN, A. A. et al. Pediatric Cardiopulmonary Resuscitation: advances in sciences, techniques andoutcomes. Pediatrics. v. 122, p. 1086 -1098, 2008. • Unifesp. Universidade Federal de São Paulo. Pneumotórax. Junho, 2010. • Filócomo, et al. Estudos acidentes na infância em um pronto-socorro pediátrico. Rev Latino-am Enfermagem 2002 janeiro-fevereiro; 10(1): 41 -7.

Referências • Lino Junior, et al. Análise estatística do trauma ortopédico infanto juvenil do pronto socorro de ortopedia de uma metrópole tropical. ACTA ORTOP BRAS 13(4) – 2005. • Manual de emergências: um guia para primeiros socorros/ Will Chapleau. Rio de Janeiro: Elsivier 2008. • Regina Márcia Cardoso de Sousa et al. Atuação no trauma: uma abordagem para a enfermagem. São Paulo: Editora Atheneu, 2009.