SKAZY KRWOTOCZNE Anna Szylling I Katedra Pediatrii Klinika




















































- Slides: 54

SKAZY KRWOTOCZNE Anna Szylling I Katedra Pediatrii Klinika Pneumonologii i Alergologii Wieku Dziecięcego 31/10/2020

Hemostaza • Określenie obejmujące wiele procesów warunkujących utrzymanie krwi w łożysku naczyniowym w stanie płynnym i w stanie zachowanej ciągłości śródłbłonka naczyń • W procesie tym główna rola przypada…

SKAZY KRWOTOCZNE płytkowe osoczowe naczyniowe

Kaskada krzepnięcia

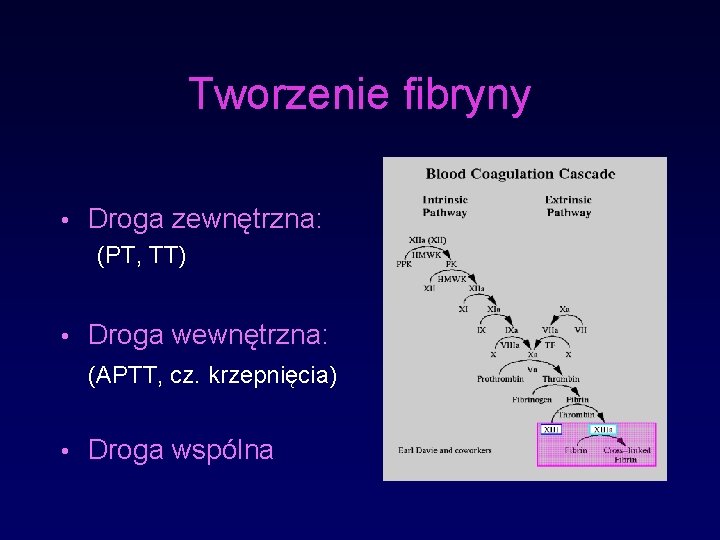
Tworzenie fibryny • Droga zewnętrzna: (PT, TT) • Droga wewnętrzna: (APTT, cz. krzepnięcia) • Droga wspólna

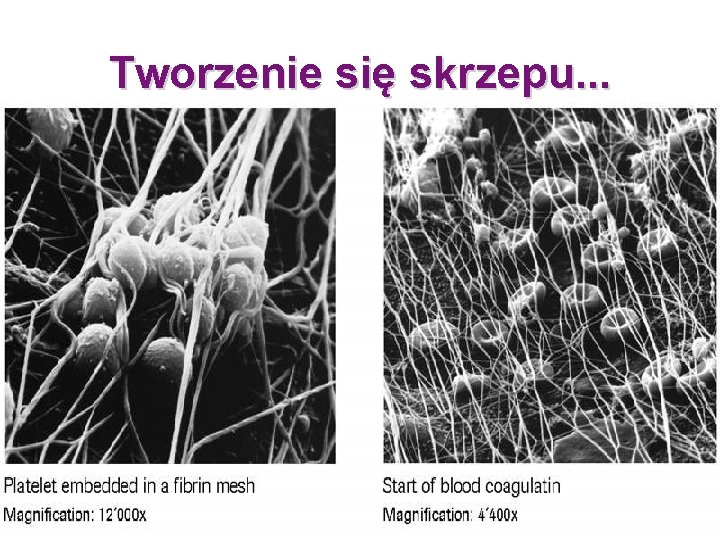
Tworzenie się skrzepu. . .

PŁYTKI KRWI wielkość: 1 -4 m liczba: (130)150 -400 tys. /mm 3 czas życia: 7 -10 dni dystrybucja: • • 2/3 krąży we krwi obwodowej 1/3 w śledzionie

SKAZY PŁYTKOWE: I. zmniejszona liczba płytek I. nieprawidłowa funkcja płytek

I. • • ZMNIEJSZONA LICZBA PŁYTEK KRWI: zmniejszone wytwarzanie wzrost niszczenia nieprawidłowe rozmieszczenie (sekwestracja) straty

1. ZMNIEJSZONE WYTWARZANIE PŁYTEK Nabyte Wrodzone wrodzone hipoplazje szpiku (zesp. Fanconiego) dziedziczna małopłytkowość (zesp. Wiskotta. Aldricha) TORCH anemia aplastyczna anemia megaloblastyczna choroby rozrostowe leki promieniowanie jonizujące

2. WZROST NISZCZENIA PŁYTEK immunologiczne: idiopatyczna (autoimmunologiczna) skaza małopłytkowa-ITP poinfekcyjne: (HIV, CMV, EBV, ospa, różyczka, świnka, gruźlica) polekowe poprzetoczeniowe nadczynność tarczycy alloimmunologiczna małopłytkowość noworodków nieimmunologiczne: zużycie: (DIC, zesp. hemolityczno – mocznicowy) uszkodzenie: (sztuczne zastawki serca, infekcje)

3. NIEPRAWIDŁOWA DYSTRYBUCJA PŁYTEK Hipersplenizm • • nadciśnienie wrotne sinicze wady serca nowotwory infekcje Hipotermia

4. UTRATA PŁYTEK KRWI Krążenie Krwotok pozaustrojowe

II. NIEPRAWIDŁOWA FUNKCJA PŁYTEK Wrodzone: • zaburzenia adhezji: choroba Bernarda – zaburzenia agregacji: trombastenia zaburzenia uwalniania: ADP, serotoniny Souliera Glanzmanna Nabyte: 1. mocznica choroby wątroby polekowe dysproteinemie

TESTY LABORATORYJNE W SKAZACH PŁYTKOWYCH I. • • Liczba płytek Czas krwawienia 1. Kurczliwość skrzepu: 48 -64% metoda Ivy: - 3 -8 min Zależy od: liczby, czynności płytek, stężenia fibrynogenu, hematokrytu. Jest to %objętości surowicy/krwi pełnej

TESTY LABORATORYJNE W SKAZACH PŁYTKOWYCH II. Przeciwciała p-płytkowe 2. Badanie adhezji, agregacji płytek 3. Badanie czasu życia płytek: 51 Cr, 111 In 1.

AUTOIMMUNOLOGICZNA SKAZA MAŁOPŁYTKOWA Charakteryzuje ją: 1. 2. 3. 1. trombocytopenia < 100 tys/mm 3 skrócenie czasu przeżycia płytek przeciwciała p-płytkowe w osoczu zwiększona lub prawidłowa liczba megakariocytów

AUTOIMMUNOLOGICZNA SKAZA MAŁOPŁYTKOWA (ITP) najczęstsza ostra, > 6 m-cy przewlekła, nawracająca 1: 10, 000/rok, > 50% u dzieci 2 -8 r. ż. dziewczynki=chłopcy jesień, zima 50 -80% wystąpienie poprzedza zakażenie niespecyficzne infekcje górnych dróg oddechowych 20%: różyczka, ospa, świnka, krztusiec, odra po szczepieniu p-ospie, p-odrze

AUTOIMMUNOLOGICZNA SKAZA MAŁOPŁYTKOWA (ITP) Patomechanizm: czas przeżycia 1 -4 h – kilka minut autoprzeciwciała(Ig. G) opłaszczają płytki, co przyśpiesza ich usuwanie w układzie siateczkowo – śródbłonkowym

AUTOIMMUNOLOGICZNA SKAZA MAŁOPŁYTKOWA OBJAWY samoistne wybroczyny na skórze i śluzówkach, siniaki krwawienie z nosa krwawienia z dziąseł, przewodu pokarmowego, układu moczowego rzadko krwotoki wewnętrzne: • • OUN – ból i zawroty głowy siatkówka ucho środkowe mięśnie (leki im) brak powiększonych węzłów chłonnych brak hepatosplenomegalii


AUTOIMMUNOLOGICZNA SKAZA MAŁOPŁYTKOWA badania dodatkowe I 1. 2. 3. 4. morfologia rozmaz szpik koagulogram: czas krwawienia – zwykle wydłużony kurczliwość skrzepu – słaba lub brak PT, APTT, fibrynogen – norm

AUTOIMMUNOLOGICZNA SKAZA MAŁOPŁYTKOWA badania dodatkowe II ANA, C 3, C 4, CH 50, anty-ds. -DNA 2. Przeciwciała p-płytkowe 3. ocena funkcji nerek, wątroby 4. wirusy: HBV, HCV, EBV, HIV, CMV, parvowirus 1. WYKLUCZYĆ WTÓRNĄ MAŁOPŁYTKOWOŚĆ!

AUTOIMMUNOLOGICZNA SKAZA MAŁOPŁYTKOWA LECZENIE • GLIKOKORTYKOSTEROIDY: prednison: 3 -6 tyg. ; 1 -2 mg/kg/24 h metylprednizolon: 30 mg/kg/24 h 3 dni, +20 mg/kg/24 4 dni 1. DUŻE DAWKI GAMMAGLOBULIN: 0, 4 g/kg/24 h przez 5 dni lub 1 g/kg/24 h przez 2 dni anty-Rh D 25 -50 ug/kg 2. Danazol 200 -800 mg/kg przez 3 m-ce 3. Splenektomia-przed zabiegiem szczepienia 1. 4. Koncentrat Krwinek Płytkowych: tylko w stanach zagrożenia życia

AUTOIMMUNOLOGICZNA SKAZA MAŁOPŁYTKOWA Rokowanie • • 70 -80% wyleczenie w ciągu 6 m-cy z tego 50% w 1 m-cu wyleczenia > roku rzadko 50 -60% pacjentów z przewlekłą małopłytkowością pozostaje bez leczenia i splenektomii

BADANIE UKŁADU HEMOSTAZY OSOCZOWEJ I • Czas krzepnięcia: 4 -10 s układ wewnątrzpochodny wydłużenie: niedobór II, V, VIII, IX, X, XII, antykoagulanty 1. (Dawniej czas kaolinowokefalinowy) APTT Activated Partial Thromboplastin Time 22 -55 s (zależy od metody) układ wewnątrzpochodny wydłużenie: hemofilia A, B, niedobór XII, v. WD, heparyna, inne antykoagulanty, obecność FDP 1. Czas trombinowy: TT wydłużenie: hipofibrynogenemia, FDP, heparyna, DIC

SKAZY OSOCZOWE Wrodzone • • • Nabyte Hemofilia A i B Choroba von Willebranda niedobory poszczególnych czynników: o a-, hipofibrynogenemia, dysfibrynogenemia, niedobór protrombiny, niedobór czynnika: V, VII, X, XII, XIII o o o niedobór wit. K choroby wątroby DIC antykoagulanty leki masywne przetoczenia krwi

BADANIE UKŁADU HEMOSTAZY OSOCZOWEJ II 1. Czas protrombinowy PT: 12 -16 s układ zewnątrzpochodny (cz. V, VII, X) Wsk. procentowy PT= PT os. badanej (s)/PT kontrolny (s) N: 80 -120% INR=(obserwowany współczynnik PT)ISI INR- międzynarodowy współcz. znormalizowany ISI- międzynarodowy wsk. czułości dla tromboplastyny wydłużenie: niedobór II, V, VII, X, vit. K, antykoagulanty, DIC, hipofibrynogenemia, marskość wątroby

Choroba von Willebranda Występuje gdy: stężenie czynnika v. W jest zbyt małe lub budowa, od której zależy jego funkcja nieprawidłowa Różna patogeneza: Typ I, III (objawy, badania, leczenie)

Choroba von Willebranda najczęstsza dziedziczna osoczowa skaza krwotoczna 1% populacji dziedziczenie autosomalne chromosom 12 dominujące lub recesywne Chłopcy=dziewczynki, (! częściej rozpoznawana)

Rola czynnika von Willebranda-v. W Produkowany przez śródbłonek, śródbłonek płytki krwi, megakariocyty Czynnik v. W łączy się z kolagenem i płytkami krwi Transport w osoczu czynnika VIII i ochrona przed degradacją

Choroba von Willebranda OBJAWY wylewy podskórne krwawienie z błon śluzowych jamy ustnej i nosa przedłużające się, obfite miesiączki krwawienia po ekstrakcji zębów i zabiegach operacyjnych krwawienia do mięśni, stawów rzadko tylko typ III, zwykle bez objawów artropatii

choroba von Willebranda BADANIA czas krwawienia - wydłużony/N liczba płytek krwi – N/w typie 2 B zmniejszona APTT - u większości wydłużony/ N Antygen czynnika (v. WF: Ag) N/obniżony/0 aktywność v. WF jako kofaktora ristocetyny (v. WF: Rco)- obniżona lub brak Aktywność koagulacyjana czynnika VIII poziom cz. VIII - 90% osób z umiarkowaną Analiza multimerów czynnika v. W (cz. VIII, cz. VIII: C) i ciężką postacią - obniżony

choroba von Willebranda LECZENIE Liofilizowane koncentraty czynnika v. W koncentraty cz. VIII z v. WF desmopresyna kwas epsilon-aminokapronowy

HEMOFILIA A 1: 16, 000 w Polsce ok. 2000, w tym połowa dzieci recesywnie sprzężone z płcią niedobór lub upośledzenie aktywności cz. VIII

HEMOFILIA A Podział wg stężenia cz. VIII ciężka – < 1% średnio łagodna ciężka – 1– 5% 5– 30%

HEMOFILIA A OBJAWY krwawienia podskórne wylewy krwi do mięśni i stawów: kol. > łokc. > skok. > bark. > nadgarstk. > biodr. bolesność, obrzęk, wzmożone ucieplenie, ograniczenie ruchomości krwawienie z błony śluzowej jamy ustnej i nosa krwiomocz krwawienie do OUN krwawienia do gardła, pozaotrzewnowe krwawienia pooperacyjne często masywne, po kilku godzinach-dniach upośledzone gojenie ran (słabe tworzenie skrzepu)

HEMOFILIA A ROZPOZNANIE obraz kliniczny wywiad rodzinny badania laboratoryjne: wydłużony czas krzepnięcia (APTT) prawidłowe: liczba płytek, czas krwawienia, czas protrombinowy PT

HEMOFILIA A - OBRAZ KLINICZNY zależy od postaci choroby ciężka: spontaniczne krwawienia od okresu niemowlęcego częste spontaniczne krwawienia dostawowe, domięśniowe oraz inne wymagające podania cz. VIII średnio ciężka: krwawienia wtórne do urazów i operacji rzadko spontaniczne krwawienia łagodna: bardzo rzadko spontaniczne krwawienia

HEMOFILIA A - LECZENIE substytucyjne wspomagające: • • rehabilitacja ortopedyczne leki p-fibrynolityczne Desmopresyna- DDAVP argininowazopresyna) hemostaza miejscowa (1 -deamino-8 -D-

HEMOFILIA A - SUBSTYTUCJA CZ. VIII • liofilizowane preparaty ludzkiego cz. VIII 1. rekombinowane preparaty cz. VIII systemy podawania: profilaktyczne co 2 -3 dni „na żądanie” w domu chorego (w Polsce) dawkowanie: DAWKA(j)=masa(kg)x wzrost aktywności (%normy)x 0, 5 1. krioprecypitat

HEMOFILIA A LECZENIE FARMAKOLOGICZNE DDAVP (1 -deamino-8 -D-argininowazopresyna) (Adiuretin) syntetyczna pochodna wazopresyny w łagodnych postaciach hemofilii działanie antydiuretyczne i uwalniające cz. VIII, v. WF z hepatocytów oraz śródbłonka naczyń po 1 h wzrost cz. VIII 2 -6 x 0, 3 -04 g/kg i. v. przez 30 min. co 12 h preparaty donosowe

HEMOFILIA A krwawienia z nosa ucisnąć przegrodę nosa po stronie krwawienia 5 -10 min. spongostan nasączony trombiną i solą fizjologiczną Exacyl: 20 mg/kg 4 x/24 h przez 5 -7 dni przedłużające się krwawienie lub nawroty wsk. do podania cz. VIII

HEMOFILIA A krwawienia śródstawowe ostre krwawienie podanie cz. VIII unieruchomienie + okłady z lodu + leki p-bólowe + rehabilitacja profilaktyka krwawień po 3 -4 krwawieniach czasie 1 -4 tyg. podanie cz. VIII 15 -20 j/kg 3 x/tydz. przez 3 m-ce (końca ok. dojrzewania!) przewlekłe zapalenie błony maziowej podanie cz. VIII codziennie-3 x/tyg. przez 2 -3 m-ce ibuprofen, prednison synwektomia chirurgiczna lub izotopowa

Zasady leczenia substytucyjnego

HEMOFILIA B ok. 8% wrodzonych skaz osoczowych niedobór cz. IX ch. Christmasa dziedziczenie recesywne sprzężone z płcią objawy jak w hemofilii A Leczenie: substytucja koncentratem cz. IX koncentrat zesp. protrombiny świeżo mrożone osocze

NACZYNIOWE SKAZY KRWOTOCZNE WRODZONE choroba Rendu. Oslera-Webera (teleangiektazja hereditaria) 1. Zaburzenia syntezy kolagenu zesp. Ehlersa i Danlosa kruchość kości (osteogenesis imperfekta) zesp. Marfana NABYTE • • 1. 2. plamica po długotrwałej sterydoterapii niedobór vit. C plamica Shöenleina. Henocha zesp. Churga i Strauss (ziarnica alergiczna, granulomatosis alergica) ch. Wegenera mięsak Kaposiego

NACZYNIOWE SKAZY KRWOTOCZNE rzadko poważne krwawienia płytki krwi – w normie osoczowy układ krzepnięcia w normie czas krwawienia może być przedłużony zwiększona „kruchość” naczyń – dodatni objaw opaskowy

PLAMICA SCHÖENLEINA – HENOCHA najczęstsza plamica niemałopłytkowa niebakteryjne zapalenie małych naczyń 90% po infekcji górnych dróg oddechowych częściej 2 -8 r. ż. częściej w miesiącach zimowych 2 chłopcy: dziewczynki 9: 100, 000 Przyczyna: specyficzna nieznana, rola Ig. A, C 3 w zapaleniu naczyń

PLAMICA SCHÖENLEINA–HENOCHA OBJAWY I nagły początek, rzuty gorączka, osłabienie > 50% Skóra: 100% wysypka plamisto-grudkowa różowa żywoczerwona sina brązowa typowa lokalizacja! utrzymuje się 3 -10 dni, nawroty po kliku dniach lub 3 -4 m-ce Stawy: 65% kolanowy, skokowy

PLAMICA SCHÖENLEINA–HENOCHA OBJAWY II Przewód pokarmowy: 50% kolkowy ból brzucha, wymioty (z krwią), krew w stolcu Nerki: 25 -50% krwinkomocz: przemijający lub trwały krwiomocz: początkowy lub nawracający białkomocz O. U. N. : napad padaczkowy, niedowład, śpiączka

PLAMICA SCHÖENLEINA–HENOCHA LECZENIE objawowe!!! • Leżenie • leki p-bólowe, uszczelniające naczynia • glikokortykosteroidy – objawy brzuszne oraz stawowe • leki immunosupresyjne – utrzymujące się zmiany nerkowe Rokowanie: saomograniczający przebieg dobre może być śmiertelna: OUN, nerki, p. pokarmowy

RÓŻNICOWANIE

LECZENIE WSPOMAGAJĄCE • Leki antyfibrynolityczne: kwas epsilon – aminokapronowy (20% syrop, granulat, amp. i. v. ) kwas traneksamowy p. o. lub i. v. 0, 01 -0, 025 g/kg/24 h 1. Miejscowo: Spongostan (gąbkę nasącza się trombiną), Kleje tkannkowe (Tissucol, Beriplast) – 2 fiolki: I - cz. XIII + fibrynogen, II – Ca 2+ + trombina 1. Paracetamol
 Anna szylling alergolog
Anna szylling alergolog Fri intern
Fri intern Dominika szalewska
Dominika szalewska Lowestoft polska klinika
Lowestoft polska klinika Ppv
Ppv Klinika za rehabilitaciju dr miroslav zotović
Klinika za rehabilitaciju dr miroslav zotović Bursa ileopectinea
Bursa ileopectinea Klinika patologii noworodka zabrze
Klinika patologii noworodka zabrze Neurológiai klinika szeged
Neurológiai klinika szeged Normospermija
Normospermija Klinika za psihijatriju beograd
Klinika za psihijatriju beograd Liepājas veterinārā klīnika
Liepājas veterinārā klīnika Klinika orthopedica
Klinika orthopedica Multimed miercurea ciuc
Multimed miercurea ciuc Foramen rotundum ct
Foramen rotundum ct Klinika za infektivne bolesti
Klinika za infektivne bolesti Kardiohirurgija skopje
Kardiohirurgija skopje Bcb klinika
Bcb klinika Klinika prawa definicja
Klinika prawa definicja Semmelweis egyetem konzerváló fogászati klinika budapest
Semmelweis egyetem konzerváló fogászati klinika budapest Breier klinika
Breier klinika Digestivna hirurgija skopje
Digestivna hirurgija skopje Abc klinika
Abc klinika Neurologická klinika nitra
Neurologická klinika nitra Klinika za zarazne bolesti veterinarski fakultet
Klinika za zarazne bolesti veterinarski fakultet Boli maligne
Boli maligne Semmelweis egyetem szemészeti klinika budapest
Semmelweis egyetem szemészeti klinika budapest Bt klinika
Bt klinika Cennik klinika xp
Cennik klinika xp Katedra za srpski jezik
Katedra za srpski jezik Katedra biofizyki cmuj
Katedra biofizyki cmuj Katedra za međunarodno privatno pravo
Katedra za međunarodno privatno pravo Katedra didaktiky prif uk
Katedra didaktiky prif uk Pravni fakultet poslovi
Pravni fakultet poslovi Pollub katedra informatyki
Pollub katedra informatyki Katedra mechatroniki uwm
Katedra mechatroniki uwm Katedra za alatne strojeve
Katedra za alatne strojeve Katedra za informacione sisteme fon
Katedra za informacione sisteme fon Katedra matematiky fsv
Katedra matematiky fsv Bss uw
Bss uw Leukotrijeni
Leukotrijeni Katedra psychologie ped muni
Katedra psychologie ped muni Katedra se lizbona
Katedra se lizbona Katedra za astronomiju
Katedra za astronomiju Katedra za financijsko pravo
Katedra za financijsko pravo Katedra elektroniki agh
Katedra elektroniki agh Katedra optiky
Katedra optiky Katedra za rimsko pravo
Katedra za rimsko pravo Univerzitet u kragujevcu
Univerzitet u kragujevcu Katedra zdrowia kobiety
Katedra zdrowia kobiety Superfiniš
Superfiniš Turnusi
Turnusi Katedra prawa finansowego umcs
Katedra prawa finansowego umcs Slidetodoc.com
Slidetodoc.com Stobiecki agh
Stobiecki agh