Raction Inflammatoire Eric Oksenhendler Immunopathologie Clinique Hpital SaintLouis











































- Slides: 55

Réaction Inflammatoire Eric Oksenhendler Immunopathologie Clinique Hôpital Saint-Louis Thomas Papo Médecine Interne Hôpital Bichat Oct 2005

Réaction inflammatoire • Urgence – Peut entraîner un état de choc et une défaillance multiviscérale • Intervention – Signe d’appel précieux • Gravité – – Risque mortel (choc septique) Risque de handicap sévère (cécité / Horton) Morbidité des formes chroniques Athérosclérose (inflammation de l’intima des vaisseaux) • Modèle de prise en charge « intelligente » ou les « recettes » ne suffisent pas …

Réaction inflammatoire - définition • Réponse à une agression – Exogène (infection, trauma) – Endogène (auto-immune, ischémie-perfusion) • Composante de la réponse immune – Impliquée dans l’immunité naturelle – Favorise la réponse spécifique (adjuvants/vaccins) • Le plus souvent adaptée et contrôlée – Généralement protectrice (défense et réparation des tissus) – Parfois inadaptée et agressive • Peut être aiguë – Choc septique, SDRA, brûlure ou chronique – 3ème cause de mortalité dans les pays développés • Peut être localisée – Plaie, infection localisée ou générale

Réponse immune Immunité adaptative Retardée, rencontre préalable avec Ag Spécifique via système de reconnaissance mutant (R-Ag B et T, HLA : peptides) Profil individuel Acteurs : lymphocytes, Ig +/- CPAg Immunité innée Immédiate, sans contact préalable « Non spécifique » via système de reconnaissance germinal 11 TLRs: lps, lpp, peptidoglycanes, ds. RNA(virus), ADN (Cp. G non methyl. , bactérie) Profil général Acteurs : PNN, macrophages, mastocytes, protéines du complément • phagocytose (bactérie) et présentation Ag / cellules dendritiques • apoptose (virus) • inflammation

Réaction inflammatoire - description 1. Initiation Réponse à un signal «DANGER» 2. Amplification Mobilisation cellulaire Cytokines pro-inflammatoires 3. Résolution/réparation Restaurer l’intégrité du tissu agressé • • Rougeur Tumeur (œdème) Chaleur Douleur

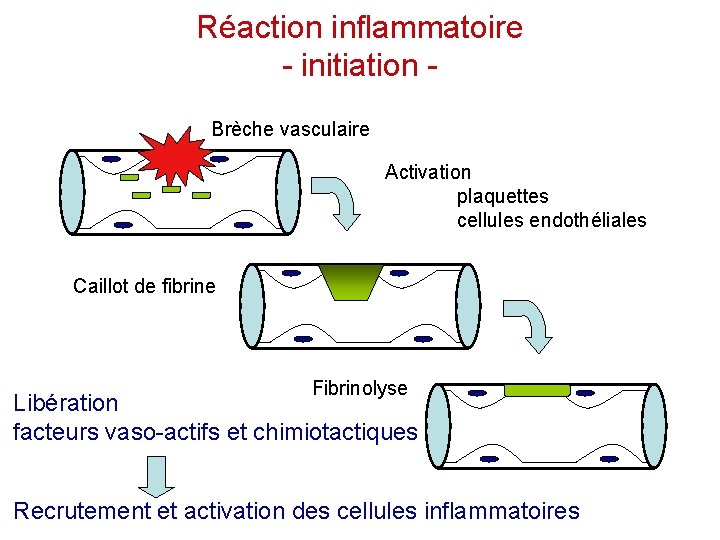
Réaction inflammatoire - initiation Brèche vasculaire Activation plaquettes cellules endothéliales Caillot de fibrine Fibrinolyse Libération facteurs vaso-actifs et chimiotactiques Recrutement et activation des cellules inflammatoires

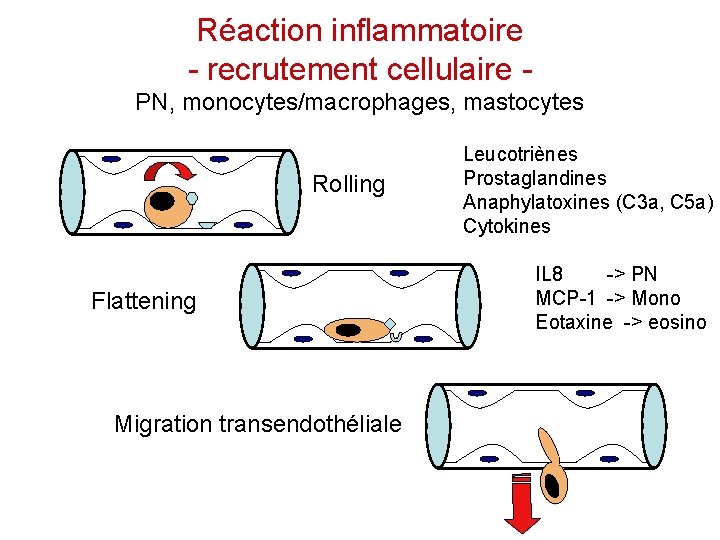
Réaction inflammatoire - recrutement cellulaire PN, monocytes/macrophages, mastocytes Rolling Flattening Migration transendothéliale Leucotriènes Prostaglandines Anaphylatoxines (C 3 a, C 5 a) Cytokines IL 8 -> PN MCP-1 -> Mono Eotaxine -> eosino

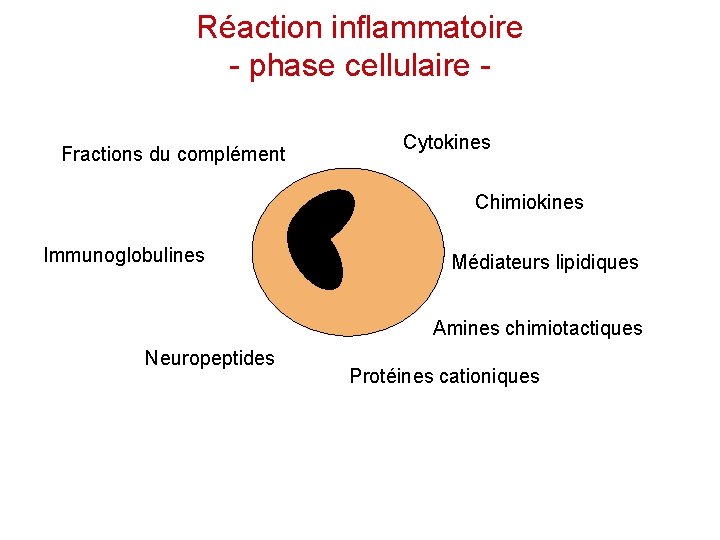
Réaction inflammatoire - phase cellulaire Fractions du complément Cytokines Chimiokines Immunoglobulines Médiateurs lipidiques Amines chimiotactiques Neuropeptides Protéines cationiques

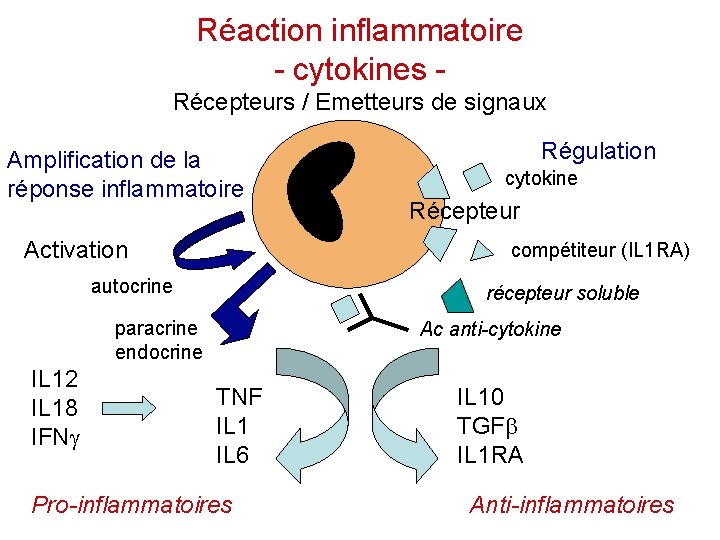
Réaction inflammatoire - cytokines Récepteurs / Emetteurs de signaux Amplification de la réponse inflammatoire Activation cytokine Récepteur compétiteur (IL 1 RA) autocrine récepteur soluble paracrine endocrine IL 12 IL 18 IFNg Régulation Ac anti-cytokine TNF IL 1 IL 6 Pro-inflammatoires IL 10 TGFb IL 1 RA Anti-inflammatoires

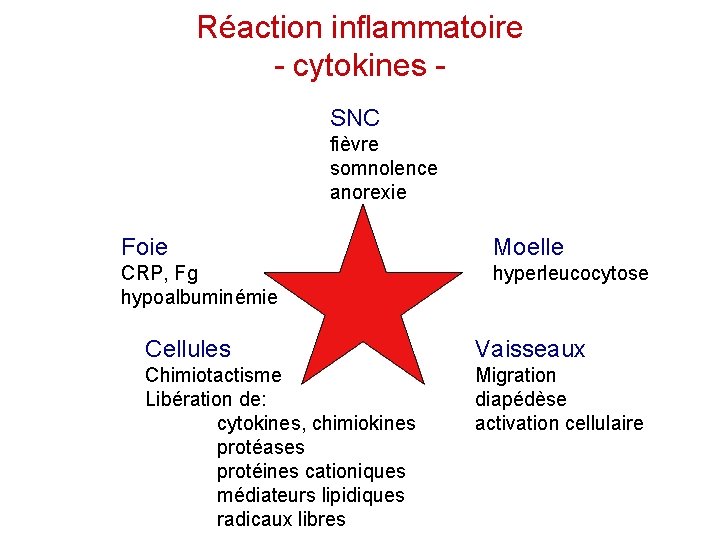
Réaction inflammatoire - cytokines SNC fièvre somnolence anorexie Foie Moelle CRP, Fg hypoalbuminémie hyperleucocytose Cellules Vaisseaux Chimiotactisme Libération de: cytokines, chimiokines protéases protéines cationiques médiateurs lipidiques radicaux libres Migration diapédèse activation cellulaire

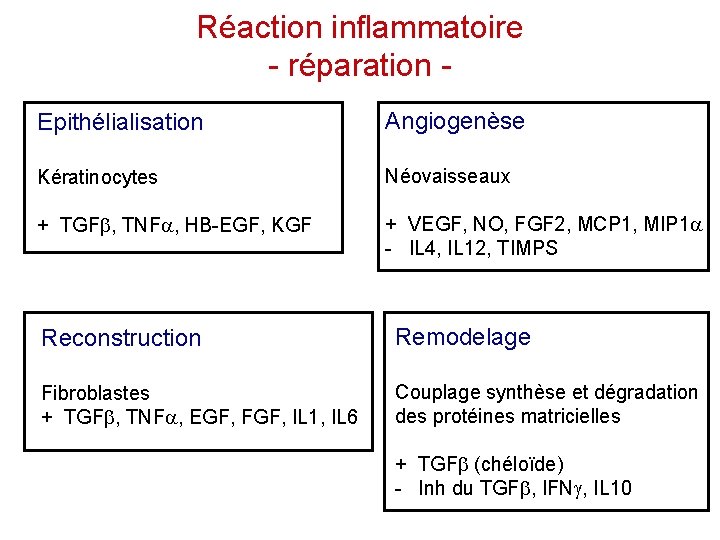
Réaction inflammatoire - réparation Epithélialisation Angiogenèse Kératinocytes Néovaisseaux + TGFb, TNFa, HB-EGF, KGF + VEGF, NO, FGF 2, MCP 1, MIP 1 a - IL 4, IL 12, TIMPS Reconstruction Remodelage Fibroblastes + TGFb, TNFa, EGF, FGF, IL 1, IL 6 Couplage synthèse et dégradation des protéines matricielles + TGFb (chéloïde) - Inh du TGFb, IFNg, IL 10

Syndrome inflammatoire - signes cliniques • Douleur – Médiateurs (bradykinine) -> voies nociceptives – Neuropeptides (substance P) -> inflammation • Rougeur-Œdème-Chaleur – Brève vasoconstriction puis vasodilatation des petits vaisseaux – Sérotonine, bradykinine, VEGF • Fièvre – IL 1, IL 6, TNF, PGE 2 -> hypothalamus • Anorexie – leptine • Asthénie - troubles du sommeil – Cytokines pro-inflammatoires -> hypothalamus • Amaigrissement – TNFa -> muscle • Athérosclérose – LDL oxydés -> VECAM 1, ICAM 1 (contrôle génétique)

Syndrome inflammatoire - signes biologiques • Hémogramme – anémie microcytaire, fer et sidérophylline bas, ferritine augmentée – hyperleucocytose (PN) – hyperplaquettose • Vitesse de sédimentation (VS) – modification de la viscosité plasmatique • Electrophorèse des protéines sériques – alpha 1 et alpha 2 augmentées – hypoalbuminémie • Protéines de l’inflammation (synthèse hépatique) – CRP – alpha 1, haptoglobine (alpha 2), fibrinogène – C 3

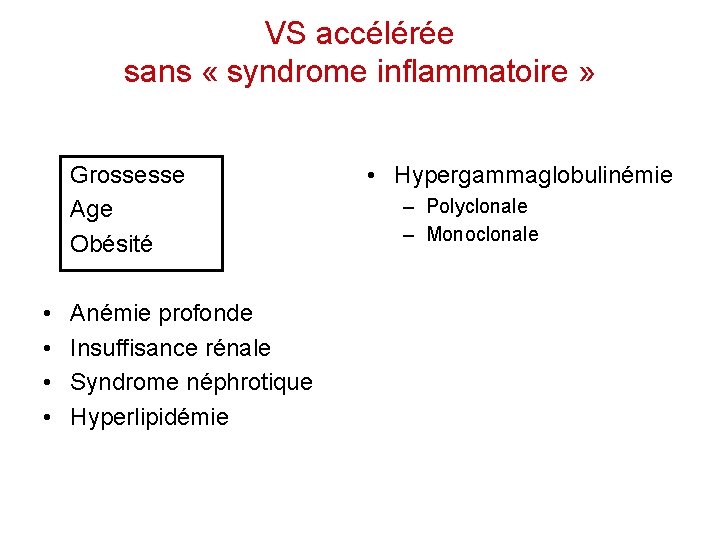
VS accélérée sans « syndrome inflammatoire » Grossesse Age Obésité • • Anémie profonde Insuffisance rénale Syndrome néphrotique Hyperlipidémie • Hypergammaglobulinémie – Polyclonale – Monoclonale

Gammaglobulines Immunoglobulines synthétisées par les plasmocytes et pas par les hépatocytes: non protéine de l’inflammation

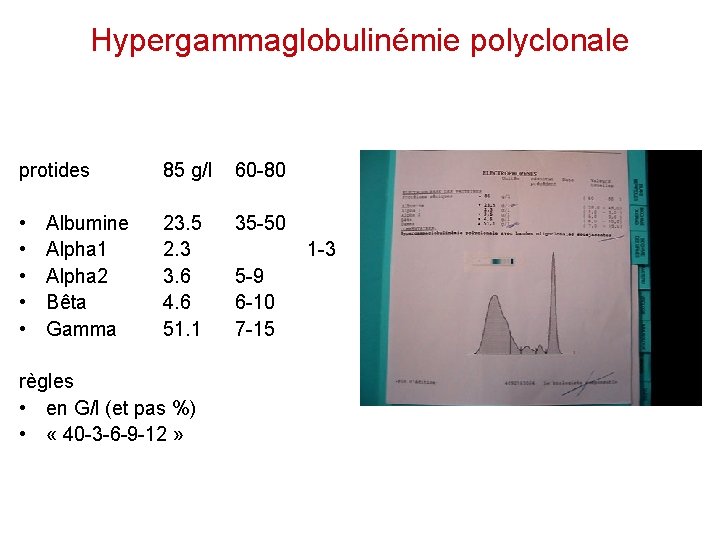
Hypergammaglobulinémie polyclonale protides 85 g/l • • • 23. 5 35 -50 2. 3 3. 6 5 -9 4. 6 6 -10 51. 1 7 -15 Albumine Alpha 1 Alpha 2 Bêta Gamma règles • en G/l (et pas %) • « 40 -3 -6 -9 -12 » 60 -80 1 -3

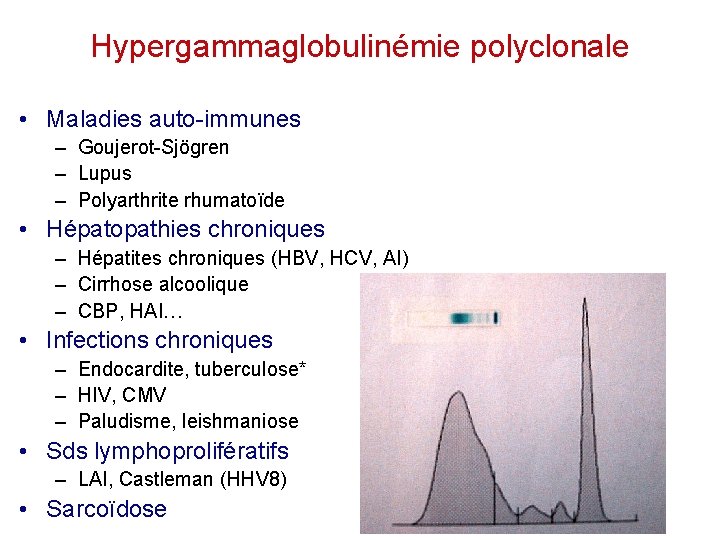
Hypergammaglobulinémie polyclonale • Maladies auto-immunes – Goujerot-Sjögren – Lupus – Polyarthrite rhumatoïde • Hépatopathies chroniques – Hépatites chroniques (HBV, HCV, AI) – Cirrhose alcoolique – CBP, HAI… • Infections chroniques – Endocardite, tuberculose* – HIV, CMV – Paludisme, leishmaniose • Sds lymphoprolifératifs – LAI, Castleman (HHV 8) • Sarcoïdose

Hypragammaglobulinémie polyclonale > 30 G/L • Maladies auto-immunes –Goujerot-Sjögren –Lupus –Polyarthrite rhumatoïde • Hépatopathies chroniques –Hépatites chroniques (HBV, HCV, AI) –Cirrhose alcoolique –CBP, HAI • Infections chroniques –Endocardite, tuberculose* (et intra-cellulaires) –HIV, CMV –Paludisme, leishmaniose • Sds lymphoprolifératifs –LAI, Castleman • Sarcoïdose

Immunoglobuline monoclonale • IEP ou Immunofixation – Ig. G, Ig. A, Ig. M – Kappa ou lambda • Hémopathie lymphoïde – Myélome – Waldenström – LLC • Ig mono « bénigne » (MGUS)

Facteurs responsables d’une diminution de la VS • • • Polyglobulie Cryoglobuline Importante hyperleucocytose Insuffisance cardiaque congestive Cachexie Hypofibrinémie (CIVD) Hémoglobinopathie Elévation majeure des sels biliaires Hypercorticisme

Protéines de l’inflammation Amplitude X 1000 de variation X 300 X 0. 5 Délai de réponse 6 h 12 h > 48 h 1/2 vie 1 j 2 j 4 j Protéines CRP SAA Procalcitonine haptoglobine C 3 fibrine

Inflammation et diminution de protéines de synthèse hépatique ? • Albumine • Transferrine

Protéines de l’inflammation • • • Haptoglobine abaissée en cas d’hémolyse CRP peu augmentée sur poussée lupique* Fibrinogène abaissé en cas de CIVD Ferritine normale si carence en fer Complément peut être consommé (lupus)

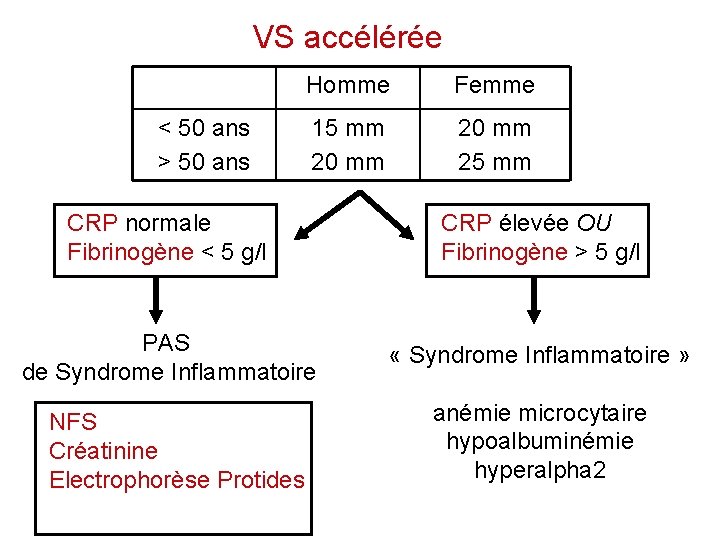
VS accélérée < 50 ans > 50 ans Homme Femme 15 mm 20 mm 25 mm CRP normale Fibrinogène < 5 g/l CRP élevée OU Fibrinogène > 5 g/l PAS de Syndrome Inflammatoire « Syndrome Inflammatoire » NFS Créatinine Electrophorèse Protides anémie microcytaire hypoalbuminémie hyperalpha 2

Critique de la VS pure • mauvaises spécificité et sensibilité • indicateur tardif, dépendant de fibrine (80%, délai 48 -96 H) • CRP >> VS spécificité, sensibilité (sauf lupus) donc diagnostic et suivi • Cout B 10 2. 6€ versus B 35 9. 1€ VS discutable pour le dépistage, mais coût augmenté / dosages supplémentaires (CRP, EP…)

VS accélérée et CRP normale 2 options principales Pseudo-syndrome inflammatoire QS Syndrome inflammatoire : CRP normalisée avant la VS

Syndrome Inflammatoire • Maladies Infectieuses – – Fièvre « canalaire » Tuberculose Endocardite Infection sur prothèse • Cancers – Colon, rein, foie • Hémopathies, lymphomes • Vascularites – PAN, Horton • Maladies systémiques – Still, Lupus • Granulomatoses – Crohn, sarcoïdose • Hyperthyroïdie • Médicaments Plus rares … ou moins «évident» • • Thromboses Dissection aortique Phéochromocytome Münchhausen

Exploration d’un syndrome inflammatoire ou d’une fièvre nue prolongée - grands principes - • Répétition inlassable – INTERROGATOIRE – Examen physique – Multiplier les acteurs (de l’externe au senior) • Hiérarchisation des examens selon – – La gravité Les orientations de l’examen clinique L’agressivité des examens Les probabilités diagnostiques parfois le patient guérit spontanément ….

Exploration d’un syndrome inflammatoire ou d’une fièvre nue prolongée « 1ère ligne» ambulatoire • • Hémogramme CRP, fibrine, électrophorèse des protides Transaminases, phosphatases alcalines Créatinine, calcémie ECBU, bandelette urinaire Rx thorax Echographie abdominale (IDR tuberculine)

Exploration d’un syndrome inflammatoire ou d’une fièvre nue prolongée « 2 ème ligne» hospitalisation • • • Hémocultures LDH, CPK, ferritine FAN, FR, ANCA Sérologies +/- orientées: HIV, HBV, HCV, brucellose … Rx sinus et panoramique dentaire Fond d’œil Biopsie artère temporale (> 55 ans) Echographie cardiaque transthoracique Scanner: thorax-abdomen-pelvis Endoscopies digestives PET-scan ?

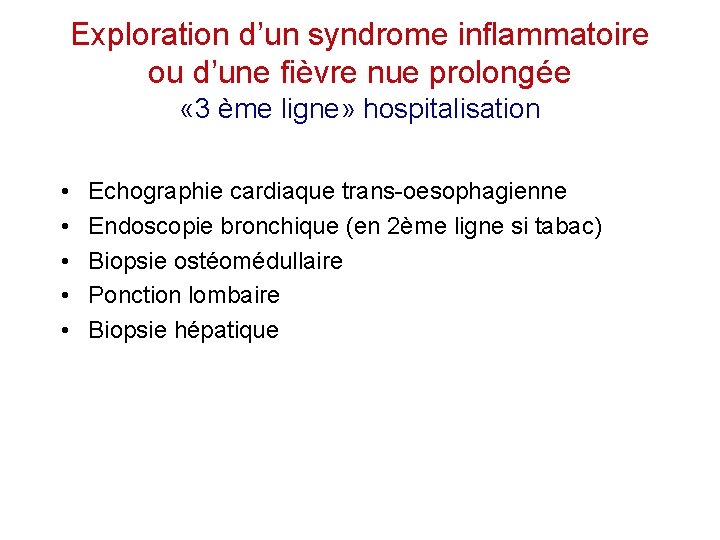
Exploration d’un syndrome inflammatoire ou d’une fièvre nue prolongée « 3 ème ligne» hospitalisation • • • Echographie cardiaque trans-oesophagienne Endoscopie bronchique (en 2ème ligne si tabac) Biopsie ostéomédullaire Ponction lombaire Biopsie hépatique

Thérapeutiques anti-inflammatoires • Glucocorticoïdes: effets multiples sur – – – Synthèse IL 1, IL 6 > TNF Production prostaglandines et leucotriènes Collagénase, élastase, activateurs du plasminogène Synthèse NO Traffic des cellules (chimiotactisme, adhérence) Perméabilité vasculaire • Effets ciblés sur les cytokines – Cytokines antagonistes (IL 10) – Récepteurs solubles des cytokines (s. TNF-R) – Anticorps anti-cytokines (anti-TNF) • Effets ciblés sur les médiateurs lipidiques – Antagonistes du PAF-acether – Anti-leucotriènes – Anti-cyclo-oxygénases: AINS -> anti-COX 1, anti-COX 2, aspirine

Cas clinique n° 1 • • Homme de 72 ans Amaigrissement 8 kg en 6 mois Constipation Tp: 37° 5 - 38° • Leuco: 6500 /mm 3 (72% PN) • Hb: 9. 4 g/dl, VGM: 80 m 3 • Plaq: 412 000 /mm 3 • VS: 92 mm / 1 h

Cas clinique n° 1 • CRP: 120 mg/l • Fibrinogène: 5. 2 g/l • • Fer sérique: Transferrine: Saturation: Ferritine: 6 m. Mol/l 2. 6 G/l 10% 120 m. Mol/l (10 - 30) (1. 8 – 2. 85) (18 - 41) (30 - 350) • EP: albumine: 34 g/l, alpha 2: 8. 5 g/l, gamma: 11. 1 g/l Orientations diagnostiques ?

Cas clinique n° 1 • Véritable syndrome inflammatoire • Hyposidérémie mixte – Inflammatoire – Carence martiale • Constipation -> suspicion de K colique

Cas clinique n° 1 • Phosphatases alcalines: 4 N • Rx thorax: normale • Echographie abdominale: Foie nodulaire • Coloscopie: Tumeur du colon droit Biopsies -> adénocarcinome colique

Cas clinique n° 2 • Femme de 66 ans • Douleurs des épaules depuis 2 mois • Céphalées • Leuco: 11600 /mm 3 (81% PN) • Hb: 10. 4 g/dl, VGM: 82 m 3 • Plaq: 464 000 /mm 3 • VS: 78 mm / 1 h Orientation diagnostique ?

Cas clinique n° 2 • CRP: 76 mg/l • Fibrinogène: 7. 2 g/l • • Fer sérique: Transferrine: Saturation: Ferritine: 8 m. Mol/l 1. 4 G/l 20% 610 m. Mol/l (10 - 30) (1. 8 – 2. 85) (18 - 41) (30 - 350) • EP: albumine: 36 g/l, alpha 2: 7. 9 g/l, gamma: 13. 2 g/l Orientations diagnostiques ?

Cas clinique n° 2 • Véritable syndrome inflammatoire • Femme > 60 ans, céphalées, arthralgies des épaules • -> suspicion de Maladie de Horton • Examen ophtalmo • Biopsie de l’artère temporale Biopsie -> vascularite Début de la corticothérapie (urgence)

Cas clinique n° 3 • • • Femme de 26 ans Lupus connu depuis 2 ans (polyarthrite, vespertilio) Cortancyl 10 mg/j Asymptomatique Change de domicile et de MT Examen clinique normal • Leuco: 3400 /mm 3 (68% PN) • Hb: 11 g/dl, VGM: 83 m 3 • Plaq: 164 000 /mm 3 • VS: 59 mm / 1 h Orientation diagnostique ?

Cas clinique n° 3 • CRP: 2 mg/l • Fibrinogène: 3. 7 g/l • • Fer sérique: Transferrine: Saturation: Ferritine: 7 m. Mol/l 3 G/l 9% 12 m. Mol/l (10 - 30) (1. 8 – 2. 85) (18 - 41) (30 - 350) • EP: albumine: 41 g/l, alpha 2: 3. 9 g/l, gamma: 35 g/l Orientations diagnostiques ?

Cas clinique n° 3 • Pas de syndrome inflammatoire • VS accélérée / hypergamma • -> Lupus non évolutif • -> possible syndrome de Sjögren associé – – Hypergamma importante Xérostomie, xérophtalmie Anti-Ro, FR BGSA: Infiltration lymphocytaire: Chisholm III ou IV • Carence martiale • -> reprendre interrogatoire (règles, digestif)

Cas clinique n° 4 • • • Homme de 73 ans Lombalgie aiguë après un effort Apyrétique AINS: amélioration partielle et transitoire Rx Os: tassements D 10 et L 2, ostéoporose diffuse • Leuco: 2500 /mm 3 (74% PN) • Hb: 9. 6 g/dl, VGM: 89 m 3 • Plaq: 208 000 /mm 3 • VS: 120 mm / 1 h Orientation diagnostique ?

Cas clinique n° 4 • CRP: 22 mg/l • Fibrinogène: 4. 7 g/l • Fer sérique: 24 m. Mol/l • Capacité fixation: 65 m. Mol/l • Saturation: 37% (10 - 30) (50 - 70) (18 - 41) • EP: albumine: 34 g/l, alpha 2: 3. 4 g/l, gamma: 51. 2 g/l Orientations diagnostiques ?

Cas clinique n° 4 • Pas ou peu de syndrome inflammatoire • VS accélérée / hypergamma • Homme > 70 ans, lésions osseuses • • • -> Myélome Créatinine: 254 m. Mol/l Calcémie: 3. 2 m. Mol/l Immunofixation: Ig. G kappa monoclonale Myélogramme: 32 % plasmocytes dystrophiques

Cas clinique n° 5 • Homme de 29 ans, toxicomane • Fièvre depuis 15 jours • Souffle tricuspide • Rx Thorax: 2 opacités arrondies du champ droit • Leuco: 12200 /mm 3 (85% PN) • Hb: 10. 7 g/dl, VGM: 84 m 3 • Plaq: 380 000 /mm 3 • VS: 110 mm / 1 h Orientation diagnostique ?

Cas clinique n° 5 • CRP: 264 mg/l • Fibrinogène: 6. 3 g/l • Fer sérique: 14 m. Mol/l • Capacité fixation: 52 m. Mol/l • Saturation: 27% (10 - 30) (50 - 70) (18 - 41) • EP: albumine: 31 g/l, alpha 2: 7. 1 g/l, gamma: 21. 4 g/l Orientations diagnostiques ?

Cas clinique n° 5 • Véritable syndrome inflammatoire – Toxicomane – Opacités pulmonaires • Hypergamma polyclonale • -> Pneumopathie • -> Endocardite droite • Hémocultures: Staph. Doré • Echographie cardiaque: végétations sur la Tricuspide • Sérologie HIV: positive

Cas clinique n° 6 • • Femme de 32 ans, martiniquaise Asthénie, troubles du sommeil Amaigrissement : 3 kg en 4 mois Adressée pour syndrome inflammatoire • Leuco: 3200 /mm 3 (61% PN) • Hb: 13. 8 g/dl, VGM: 87 m 3 • Plaq: 205 000 /mm 3 • VS: 66 mm / 1 h Orientation diagnostique ?

Cas clinique n° 6 • CRP: 4 mg/l • Fibrinogène: 2. 8 g/l • Fer sérique: 16 m. Mol/l • Capacité fixation: 58 m. Mol/l • Saturation: 21% (10 - 30) (50 - 70) (18 - 41) • EP: albumine: 38 g/l, alpha 2: 3. 5 g/l, gamma: 19. 7 g/l • Rx Thorax: adénopathies hilaires bilatérales et symétriques Orientations diagnostiques ?


Cas clinique n° 6 • Pas de syndrome inflammatoire • VS accélérée / hypergamma • -> Lymphome possible mais peu probable • -> Sarcoïdose – Calcémie: 2. 8 m. Mol/l – BGSA: granulome – Endoscopie bronchique: alvéolite lymphocytaire, granulomes bronchiques • Syndrome dépressif (? )

Cas clinique n° 7 • • Homme de 44 ans, chinois Fièvre > 38° 5 depuis 3 semaines Amaigrissement : 7 kg en 2 mois Adressé pour syndrome inflammatoire • Leuco: 9100 /mm 3 (82% PN) • Hb: 10. 1 g/dl, VGM: 82 m 3 • Plaq: 578 000 /mm 3 • VS: 112 mm / 1 h Orientation diagnostique ?

Cas clinique n° 7 • CRP: 310 mg/l • Fibrinogène: 10. 3 g/l • Fer sérique: • Transferrine: • Saturation: 8 m. Mol/l 1. 6 G/l 22% (10 - 30) (1. 8 – 2. 85) (18 - 41) • EP: albumine: 28 g/l, alpha 2: 10. 5 g/l, gamma: 9. 8 g/l • Rx Thorax: normale • Echo abdomen: normale Orientations diagnostiques ?

Cas clinique n° 7 • Créatinine: 135 m. Mol/l • Protéinurie: 2 g/24 h • Nouures palpables crêtes tibiales • Déficit SPE Dt • • FAN: négatif ANCA: négatif Cryoglobuline: négative Ag. HBs: positif • -> PAN • -> biopsie cutanée, neuromusculaire, voire artériographie rénale
 Eric oksenhendler
Eric oksenhendler Raction
Raction Haloalkanes
Haloalkanes Isabelle desmoulins
Isabelle desmoulins Réaction inflammatoire
Réaction inflammatoire Neuropsychologie clinique
Neuropsychologie clinique La psychologie clinique
La psychologie clinique Jugement clinique ifsi
Jugement clinique ifsi Sos mains trappes
Sos mains trappes Docteur assouly reims
Docteur assouly reims Atresia oogonia
Atresia oogonia Mammographie
Mammographie Clinique ambroise paré (neuilly chirurgie cardiaque)
Clinique ambroise paré (neuilly chirurgie cardiaque) Clinique tso
Clinique tso Katia bunaux
Katia bunaux Cas clinique neurologie
Cas clinique neurologie Approche clinique définition
Approche clinique définition Centres de traitement ibogaïne europe
Centres de traitement ibogaïne europe Score higham
Score higham Syndrome cordonal postérieur marche
Syndrome cordonal postérieur marche Bigéminisme conduite à tenir
Bigéminisme conduite à tenir Neurochirurgien clinique du bois lille
Neurochirurgien clinique du bois lille Examen clinique du foie
Examen clinique du foie Cas clinique insuffisance cardiaque
Cas clinique insuffisance cardiaque Exemple de démarche clinique infirmière
Exemple de démarche clinique infirmière Je suis à la clinique
Je suis à la clinique Cellulite génienne
Cellulite génienne Hypnose clinique melle
Hypnose clinique melle La clinique du sac
La clinique du sac Clinique du stress brugmann
Clinique du stress brugmann Imv psychiatrie
Imv psychiatrie Neurologue clinique bonnefon alès
Neurologue clinique bonnefon alès Cas clinique infirmier chirurgie
Cas clinique infirmier chirurgie Vignette clinique exemple
Vignette clinique exemple Eric knop
Eric knop Eric colby
Eric colby Eric fouh
Eric fouh Eric lawitz
Eric lawitz Mosaic first web browser
Mosaic first web browser Eric pitcher
Eric pitcher Eric dua
Eric dua Eric xing
Eric xing Eric deconinck
Eric deconinck Eric allenbaugh
Eric allenbaugh Lmtd heat exchanger formula
Lmtd heat exchanger formula Eric dunker
Eric dunker Eric pacholski
Eric pacholski Eric mavis
Eric mavis Eric hobsbawm
Eric hobsbawm Eric brumer
Eric brumer Banka nalog ric
Banka nalog ric Eric shogren
Eric shogren Ariel y eric en el lago
Ariel y eric en el lago Eric alu
Eric alu Eric savory
Eric savory Eric rosenberg mgh
Eric rosenberg mgh