Patofyziolgia aktneho a chronickho zlyhania obliiek Renata Pov

Patofyziológia akútneho a chronického zlyhania obličiek Renata Péčová

Akútne zlyhanie obličiek (ARF) • Náhle zníženie glomerulárnej filtrácie (GFR) • Retencia dusíkatých látok – vyskytuje sa u 5% hospitalizovaných pacientov a 30% hospitalizovaných pacientov na JIS

• Oligúria (množstvo moča < 400 ml/d) je častá • ARF je zvyčajne asymptomatické a je zvyčajne diagnostikované vtedy, keď v rámci screeningu hospitalizovaného pacienta sa zistí náhle zvýšenie plazmatickej hladiny urey a kreatinínu


ARF • môže komplikovať širokú škálu ochorení, ktoré možno z hľadiska diagnostiky a liečby rozdeliť do 3 kategórií: 1. Poškodenia renálnej perfúzie – Obličky sú nepoškodené (prerenálna azotémia, prerenálne ARF) (~55%) 2. Ochorenia renálneho parenchýmu – (renálna azotémia, renálne ARF) (~40%) 3. Akútna obštrukcia odtoku moča – (postrenálna azotémia, postrenálne ARF) (~5%)


Klasifikácia ARF 1. Prerenálne ARF 2. Renálne ARF 3. Postrenálne ARF


ARF • zvyčajne reverzibilné • hlavná príčina morbidity a mortality hospitalizovaných pacientov v dôsledku vážneho ochorenia s vysokou incidenciou komplikácií

ARF – etiológia and patofyziológia • Prerenálna azotémia (prerenálne ARF) – Dôsledok renálnej hypoperfúzie – Je rýchlo reverziblilné po obnovení renálnej cirkulácie a efektívneho glomerulárneho filtračného tlaku – Parenchým obličiek nie je poškodený – Silná a/alebo dlho trvajúca hypoperfúzia môže viesť k ischemickému poškodeniu obličkového parenchýmu a k renálnenu ARF


Hlavné príčiny prerenálneho ARF 1. Hypovolémia 1. Krvácanie (chirurgické, traumatické, gastrointestinálne), popáleniny, dehydratácia 2. Strata tekutín z gastrointestinálneho traktu: vracanie, chirurgická drenáž, hnačka 3. Strata tekutín obličkami: diuretiká, osmotická diuréza (napr. DM) 4. Sekvestrácia tekutiny v extravaskulárnom priestore: pankreatitída, peritonitída, trauma, popáleniny, hypoalbuminémia

Hlavné príčiny prerenálneho ARF 2. Znížený srdcový výdaj • • Ochorenia myokardu, chlopní a perikardu, arytmie, tamponáda srdca Ďalšie: pľúcna hypertenzia, pľúcna embólia 3. Zvýšená vaskulárna rezistencia • • • Systémová vazodilatácia: sepsa, vazodilatačná liečba, anestézia, anafylaxia Renálna vazokonstrikcia: hyperkalcémia, noradrenalín, adrenalín Cirhóza s ascitom

• Prerenálna azotémia (prerenálne ARF) – dôsledok renálnej hypoperfúzie hypovolémia stredný arteriálny tlak detekcia redukcie pomocou arteriálnych (napr. karotický sínus) a kardiálnych baroreceptorov spustenie série neurohumorálnych odpovedí s cieľom udržať tlak krvi • • • Aktivácia SNS RAA Uvoľnenie vazopresínu ( ADH) a endotelínu


• Prerenálne ARF – je rýchlo reverziblilné po obnovení renálnej cirkulácie a efektívneho glomerulárneho filtračného tlaku noradrenalín angiotenzín II ADH endotelín vazokonstrikcia muskulokutánnych a splanchnických ciev redukcia strát soli potnými žľazami smäd a stimulácia chuti na slané jedlo renálna retencia soli a vody

kardiálna a cerebrálna perfúzia je zachovaná na úkor ďalších menej dôležitých orgánov renálne odpovede za účelom udržania glomerulárnej perfúzie a filtrácie : stretch receptory v aferentných arteriolách stimulujú relaxáciu buniek hladkého svalu arteriol + biosyntéza vazodilatačných renálnych prostaglandínov (prostacyclín, PGE 2); oxid dusnatý dilatácia aferentných arteriol

+ angiotenzín II indukuje konstrikciu eferentných arteriol ( denzity receptorov pre angiotenzín II v tejto lokalizácii) intraglomerulárny tlak je zachovaný a filtračná frakcia je zvýšená počas silnej hypoperfúzie tieto kompenzačné mechanizmy sú prerenálne ARF nedostatočné a vzniká


„Vlastná“ renálna azotémia (renálne ARF) • Hlavné príčiny 1. Renovaskulárna obštrukcia 1. obštrukcia renálnej artérie: aterosklerotický uzáver, trombóza, embólia, disekujúca aneuryzma 2. obštrukcia renálnej vény: trombóza, kompresia

2. Ochorenia glomerulov • Glomerulonefritídy a vaskulitídy 3. Akútna tubulárna nekróza (ATN) • • Ischémia: ako u prerenálnej azotémie (hypovolémia, nízky CO, renálna vazokonstrikcia, systémová vazodilatácia) Toxíny: • • exogénne – kontrastné látky, cyklosporín, ATB (aminoglykozidy, amphotericin B), chemoterapeutiká (cisplatina), organické látky (etylén glykol) endogénne – rabdomyolýza, hemolýza, kyselina močová, oxaláty

4. Intersticiálne nefritídy • • Alergické: ATB (betalaktámové, sulfonamidy), cyklooxygenázové inhibítory, diuretiká Infekčné • • • bakteriálne – akútna pyelonefritída vírusové – CMV fungálne – kandidóza Infiltračné: lymfómy, leukémie, sarkoidóza Idiopatické


• Renálna azotémia (renálne ARF) – V mnohých prípadoch je ARF spôsobené renálnou ischémiou v dôsledku renálnej hypoperfúzie ischemické ARF – alebo pôsobením toxínov nefrotoxické ARF Ischemické a nefrotoxické ARF často spôsobuje nekrózu tubulárnych epiteliálnych buniek – tento syndróm sa nazýva akútna tubulárna nekróza (ATN)

• Termíny renálne ARF a ATN sa často zamieňajú, ale je to nevhodné, pretože niektoré ochorenia renálneho parenchýmu (vaskulitída, glomerulonefritída, intersticiálna nefritída) môžu spôsobiť ARF bez nekrózy tubulárnych epiteliálnych buniek • patologický termín ATN je často nedostatočný (neprimeraný) (dokonca aj u ischemického alebo nefrotoxického ARF), pretože nekróza tubulárnych buniek nemusí byť prítomná vo 20 až 30 % prípadov

Ischemické ARF – Renálna hypoperfúzia z rôznych príčin, rôznej intenzity a dĺžky trvania môže viesť k ischemickému ARF vtedy, keď autoregulačné a neurohumorálne obranné mechanizmy nie sú schopné kompenzácie – Vyskytuje sa najčastejšie po kardiochirurgických zákrokoch, traumách, krvácaní, dehydratácii, počas sepsy
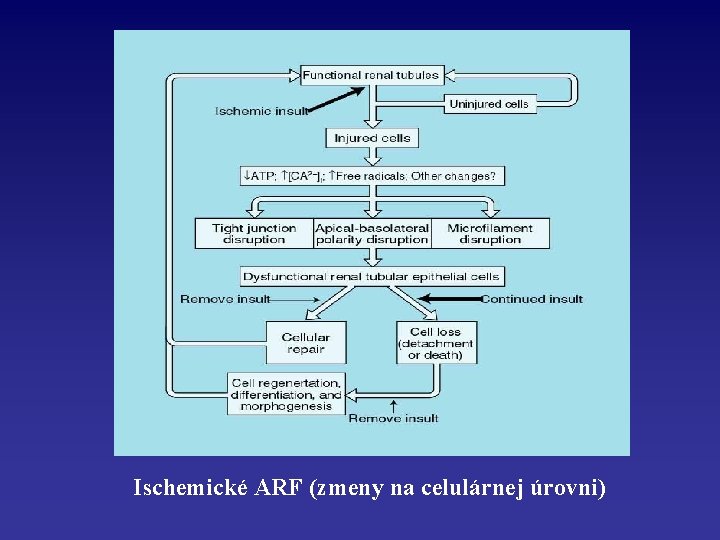
Ischemické ARF (zmeny na celulárnej úrovni)

Ischemické ARF – Redukcia glomerulárnej perfúzie a filtrácie – Obštrukcia toku moča v tubuloch bunkami a zvyškami buniek (včítane valcov) uvoľnených z ischemického tubulárneho epitelu – Spätný tok glomerulárneho filtrátu cez ischemický tubulárny epitel – Aktivácia neutrofilov v renálnych arteriolách a neutrofilmi sprostredkované poškodenie epiteliálnych buniek tubulov

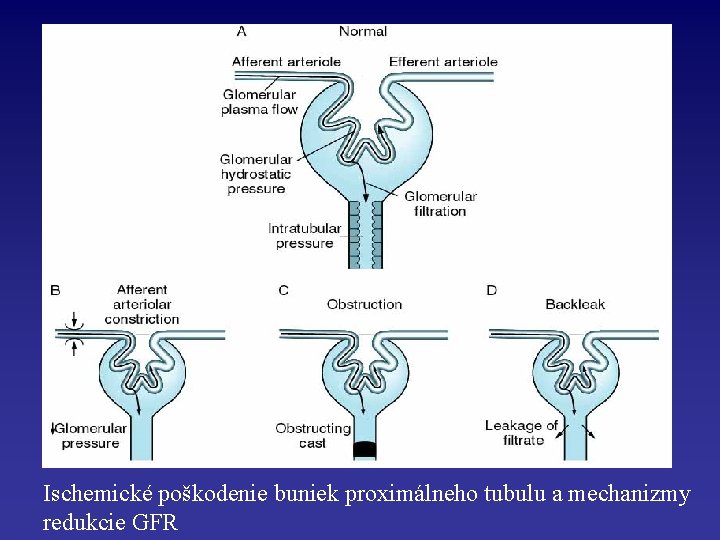
Ischemické poškodenie buniek proximálneho tubulu a mechanizmy redukcie GFR
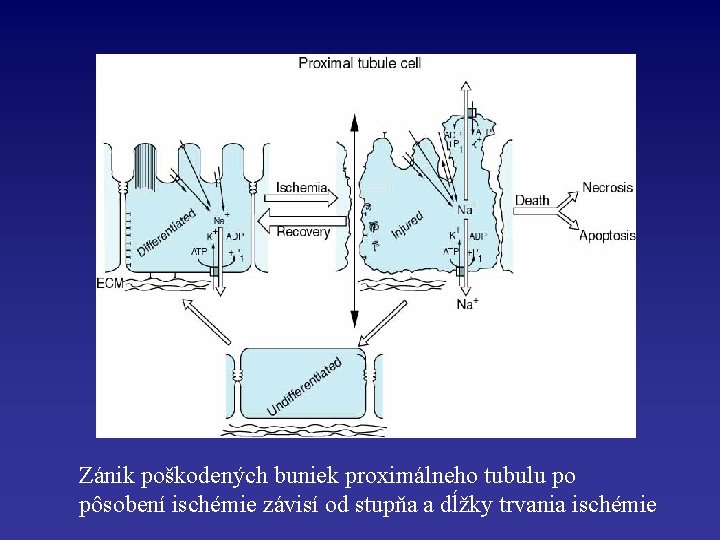
Zánik poškodených buniek proximálneho tubulu po pôsobení ischémie závisí od stupňa a dĺžky trvania ischémie

• Renálna hypoperfúzia vedie k ischémii tubulárnych epiteliálnych buniek v oblasti pars recta proximálneho tubulu a v oblasti hrubej časti ascendentného ramienka Henleho kľučky • Tieto segmenty pretínajú kortikomedulárnu junkciu a vonkajšiu dreň, oblasti obličky, ktoré sú relatívne hypoxické v porovnaní s obličkovou kôrou (v dôsledku zvláštneho usporiadania krvného zásobenia obličiek)


• Bunky proximálneho tubulu a hrubého ascendentného ramienka Henleho kľučky majú väčšie požiadavky na prívod kyslíka ako ďalšie bunky v rámci obličiek – je to v dôsledku aktívneho (ATP-dependentného) sodíkového transportu • Bunky proximálneho tubulu sú náchylné na vznik ischemického poškodenia aj preto, že nemôžu tvoriť ATP anaeróbnou glykolýzou a pre syntézu ATP je nevyhnutná mitochondriálna oxidatívna fosforylácia

• Ischémia buniek spôsobuje poškodenie – – – energetického metaboliznu bunky iónového transportu membránovej integrity Nekróza bunky: - deplécia ATP inhibícia aktívneho transportu sodíka a ďalších solútov poškodenie regulácie objemu bunky; vzniká „cell swelling“ poškodenie cytoskeletu akumulácia intracelulárneho kalcia poškodenie fosfolipidového metabolizmu tvorba voľných kyslíkových radikálov peroxidácia membránových lipidov
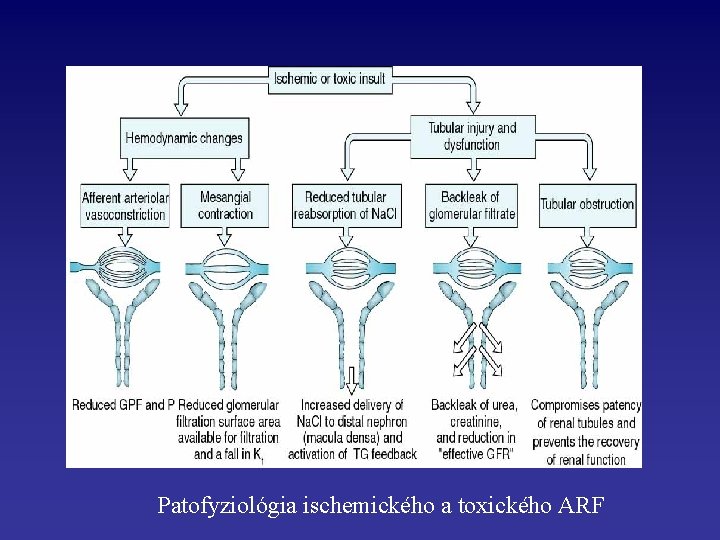
Patofyziológia ischemického a toxického ARF
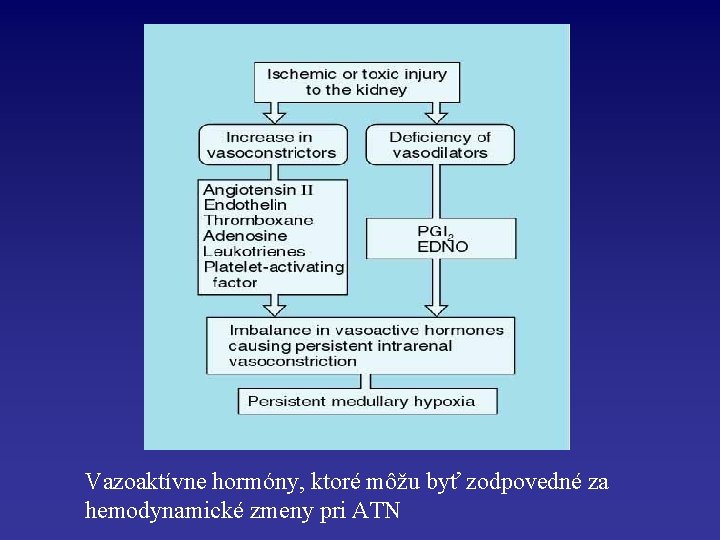
Vazoaktívne hormóny, ktoré môžu byť zodpovedné za hemodynamické zmeny pri ATN

• Nekrotický tubulárny epitel • umožňuje spätný tok prefiltrovaných solútov, včítane kreatinínu, urey a iných dusíkatých látok, a tým spôsobuje, že glomerulárna filtrácia je neefektívna • Môže sa „olúpať“ do tubulárneho lumenu, obštruovať tok moča, zvyšovať intratubulárny tlak a znižovať tvorbu glomerulárneho filtrátu


• Poškodenie epiteliálnych tubulárnych buniek spôsobuje sekundárnu renálnu vazokonstrikciu pomocou tubuloglomerulárnej spätnej väzby: – Bunky v oblasti macula densa distálneho tubulu detekujú zvýšenie množstva Na+, ktoré je v dôsledku poškodenej reabsorbcie v proximálnom tubule a stimulujú konstrikciu aferentnej arterioly


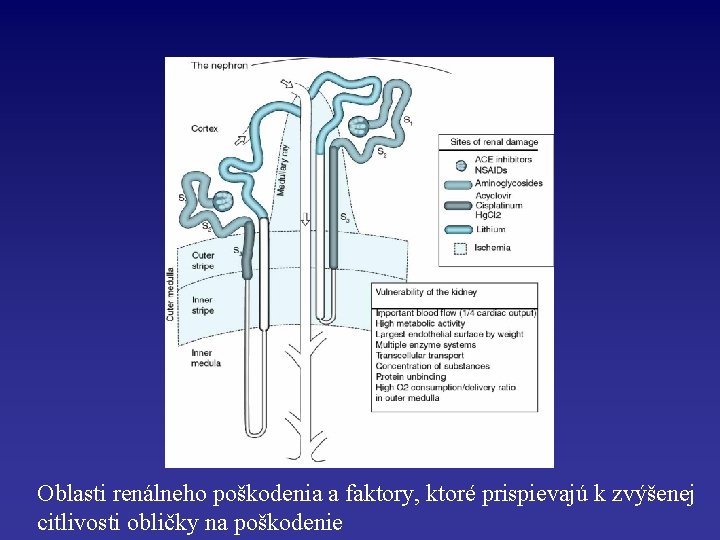
Oblasti renálneho poškodenia a faktory, ktoré prispievajú k zvýšenej citlivosti obličky na poškodenie

Nefrotoxické ARF – Obličky sú zvýšene citlivé na toxické poškodenie: • Bohaté krvné zásobenie (25 % of CO) • Schopnosť koncentrovať toxické látky v dreňovom interstíciu (cez renálny protiprúdový mechanizmus) • Renálne epiteliálne bunky (cez špecifické transportéry)

• ARF komplikuje 10 až 30 % prípadov počas užívania aminoglykozidových antibiotík a viac ako 70% prípadov počas liečby cisplatinou • Aminoglykozidy sú filtrované cez glomerulárnu filtračnú bariéru a akumulované bunkami proximálneho tubulu po interakcii s fosfolipidmi v oblasti kefkového lemu. Poškodzujú membránové fosfolipidy. • Cisplatina je akumulovaná bunkami proximálneho tubulu, spôsobuje poškodenie mitochondrií, inhibíciu ATPázy a transport solútov, zvyšuje tvorbu voľných kyslíkových radikálov a tým spôsobuje poškodenie bunkovej membrány.
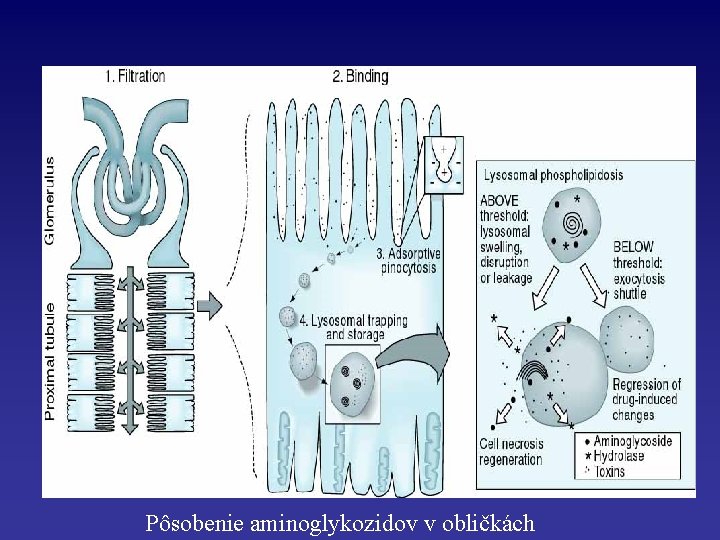
Pôsobenie aminoglykozidov v obličkách

• • Rádiokontrastné látky Mechanizmus: intrarenálna vazokonstrikcia a ischémia je spôsobená uvoľnením endotelínu z endoteliálnych buniek, priama tubulárna toxicita. Intraluminálna precipitácia proteínov alebo kryštálov kyseliny močovej. • Rabdomyolýza a hemolýza môžu spôsobiť ARF (u hypovolemických pacientov al. u pacientov so p. H krvi) – Rabdomyolýza a myoglobinuriké ARF môžu sprevádzať posttraumatický crush syndróm • svalová ischémia (napr. arteriálna insuficiencia, svalová kompresia), kŕče, excesívne cvičenie, malígna hypertermia, alkoholismus, infekcie (napr. influenza, legionella), atď.

• ARF v dôsledku hemolýzy – najčastejšie súčasť posttransfúznej reakcie • Mechanizmy, ktorými rabdomyolýza a hemolýza poškodzuje GFR sú nejasné, pretože ani hemoglobín ani myoglobín nie sú nefrotoxické v experimente (po podaní laboratórnym zvieratám) • Myoglobín a hemoglobín alebo ďalšie látky uvoľnené zo svalov alebo z erytrocytov môžu spôsobiť ARF priamym toxickým vplyvom na tubulárne epiteliálne bunky alebo indukciou intratubulárnej tvorby valcov; inhibujú tvorbu oxidu dusnatého a spúšťajú vazokonstrikciu
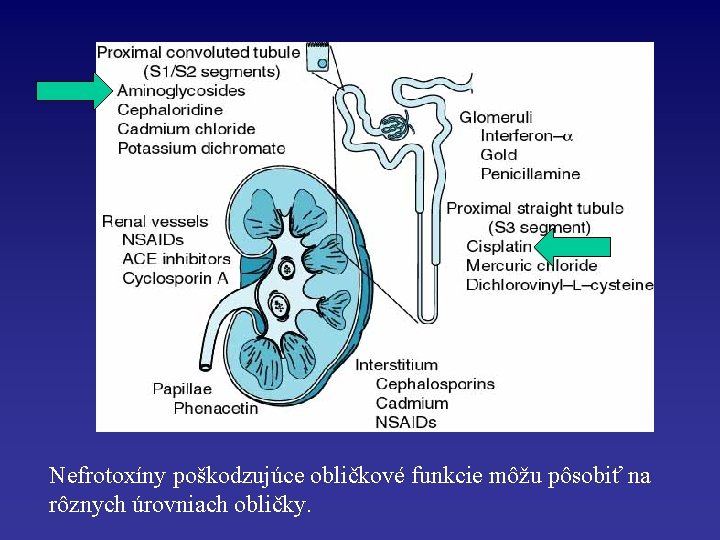
Nefrotoxíny poškodzujúce obličkové funkcie môžu pôsobiť na rôznych úrovniach obličky.

Priebeh ischemického a nefrotoxického ARF • 3 fázy: 1. Iniciálna fáza - od iniciálnej expozície kauzálnemu inzultu po stanovenie ARF - obnovenie renálnej perfúzie alebo odstránenie nefrotoxínu v tejto fáze môže zabrániť rozvoju renálneho poškodenia

2. Udržiavacia fáza (oligo-anurická) (priemerne 7 až 14 dní) - GFR znížená, môžu sa prejaviť metabolické dôsledky ARF 3. Fáza „návratu“ (diuretická, polyurická) u mnohých pacientov je charakterizovaná regeneráciou tubulárnych buniek a postupným návratom GFR k norme alebo blízko k nej - môže byť komplikovaná zvýšenou diurézou (diuretická fáza) v dôsledku exkrécie retinovanej soli a vody a ďalších solútov sprevádzajúcej užívanie diuretík a/alebo oneskorenou regeneráciou funkcie epiteliálnych buniek 4. Zotavovacia fáza
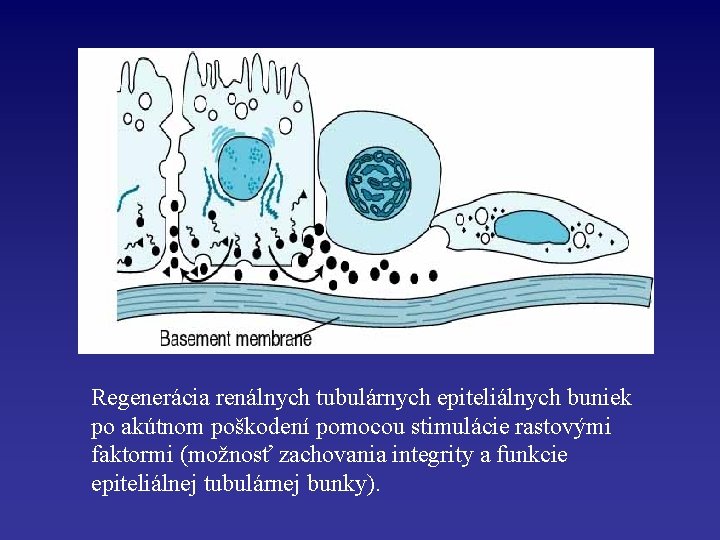
Regenerácia renálnych tubulárnych epiteliálnych buniek po akútnom poškodení pomocou stimulácie rastovými faktormi (možnosť zachovania integrity a funkcie epiteliálnej tubulárnej bunky).

Postrenálna azotémia (postrenálne ARF) Hlavné príčiny 1. Ureter kamene, krvná zrazenina, nádor 2. Močový mechúr (hrdlo) neurogénny mechúr, hyperplázia prostaty, kamene, krvná zrazenina, nádor 3. Uretra striktúra

Mechanizmus: • Na začiatku obštrukcie (hodiny až dni), pretrvávajúca glomerulárna filtrácia vedie k zvýšeniu intraluminálneho tlaku nad obštrukciou, postupnej distenzii proximálneho ureteru, renálnej panvičky, kalichov a k poklesu GFR

Chronické zlyhanie obličiek (CRF) • Mnohé formy poškodenia obličiek progredujú do CRF • Redukcia masy obličkového parenchýmu spôsobuje štrukturálnu a funkčnú hypertrofiu zostávajúcich funkčných nefrónov • Táto kompenzačná hypertrofia je spôsobená adaptačnou hyperfiltráciou spôsobenou zvýšením glomerulárneho kapilárneho tlaku a prietoku

CRF - príčiny • Glomerulonefritída – najčastejšia príčina v minulosti • Diabetes mellitus • Hypertenzia • Tubulointersticiálne nefritídy – v súčasnosti hlavné príčiny CRF

Dôsledky redukcie GFR • GFR – index renálnej exkretorickej funkcie • GFR retencia a akumulácia nevylúčených látok v telových tekutinách – A – urea, kratinín – B – H+, K+, fosfáty, uráty – C – Na+


Urémia je klinický syndróm, ktorý vzniká v dôsledku straty obličkových funkcií príčina(y) ostáva(jú) neznáma(e) zahŕňa všeobecne rovnaké symptómy a znaky bez ohľadu na to, aká príčina viedla k vzniku uremického syndrómu Prítomnosť symptómov a znakov závisí od veľkosti redukcie masy funkčného obličkového parenchýmu rýchlosti straty obličkových funkcií

Urémia – patofyziológia a biochémia • Uremické toxíny – vedľajšie produkty metabolizmu bielkovín a aminokyselín – – – Urea – 80% Guanidínové zlúčeniny: guanidín, kreatinín, kreatín, kyselina guanidínová Uráty Alifatické amíny Peptidy Deriváty aromatických aminokyselín: tryptofán, tyrozín a fenylalanín

• Úloha uremických toxínov v rámci vzniku a vývoja urémie je nejasná • uremické symptómy korelujú s koncentráciou urey v plazme • Zvýšená hladina urey je pravdepodobne spoluzodpovedná za vznik anorexie, nevoľnosti, vracania, bolesti hlavy

Tubulárny transport v redukovanom množstve obličkového parenchýmu • Napriek štrukturálnym zmenám zmeny glomerulárnych a tubulárnych funkcií zostávajú úzko späté ( glomerulotubulárna rovnováha) • Základom hypotézy intaktného nefrónu je, že v dôsledku straty funkčných nefrónov je renálna funkcia udržiavaná „prežívajúcimi“ zdravými nefrónmi

Tubulárny transport v redukovanom množstve obličkového parenchýmu • Napriek progresívnej deštrukcii nefrónov, mnohé mechanizmy kontroly rovnováhy vody a elektrolytov sa líšia iba kvalitatívne, nie kvantitaívne od tých, ktoré sú prítomné za normálnych okolností
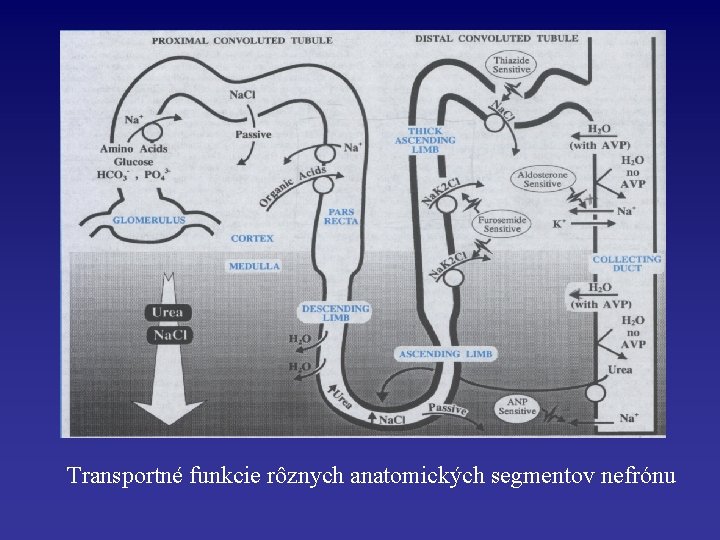
Transportné funkcie rôznych anatomických segmentov nefrónu

Tubulárny transport sodíka a vody - 1 • U mnohých pacientov so stabilizovaným CRF, celkové množstvo Na+ a vody je mierne zvýšené , hoci expanzia objemu ECT nemusí byť zrejmá • Excesívny príjem sodíka – kongestívne zlyhanie srdca – hypertenzia – ascites – edémy • Excesívny príjem vody – hyponatrémia – prírastok hmotnosti

Tubulárny transport sodíka a vody - 2 • pacient s CRF má poškodené renálne mechanizmy pre udržiavanie Na+ a vody • keď sú prítomné extrarenálne príčiny straty tekutín (vracanie, hnačka, horúčka), pacienti sú náchylní na vznik deplécie ECF objemu – deplécia ECF objemu rezultuje do zhoršenia reziduálnych obličkových funkcií

Homeostáza draslíka • Mnohí pacienti s CRF majú normálnu sérovú hladinu K+ až do koncových štádií urémie – V dôsledku adaptácie renálnych distálnych tubulov a čreva – miest, kde sa účinkom aldosterónu zvýši sekrécia K+ • oligúria alebo poškodenie kľúčových adaptačných mechanizmov (náhle zníženie p. H arteriálnej krvi), môžu viesť k hyperkalémii • Hypokalémia nie je častá – Znížený príjem K+ + excesívna diuretická liečba + zvýšené GIT straty

Metabolická acidóza • Metabolická acidóza u pacientov s CRF sa netýka nadprodukcie endogénnych kyselín, ale je odrazom redukcie renálneho parenchýmu, v dôsledku ktorej je limitovaná tvorba NH 3 (a tak HCO 3 -)

Fosfáty, kalcium a kosť • Hypokalcémia u CRF rezultuje zo zníženej schopnosti poškodenej obličky syntetizovať aktívny metabolit vitamínu D - 1, 25 -dihydroxyvitamín D • Hyperfosfatémia je v dôsledku GFR

Fosfáty, kalcium a kosť • PTH • Poškodený metabolizmus vitamínu D • chronická metabolická acidóza - kosť je rezervoárom alkalických solí – kalcium fosfát, kalcium karbonát; rozpustenie týchto zásaditých zdrojov pravdepodobne tiež vedie k: renálnej a metabolickej osteodystrofii: viac kostných abnormalít: osteomalácia, osteitis fibrosa, osteosclerosis
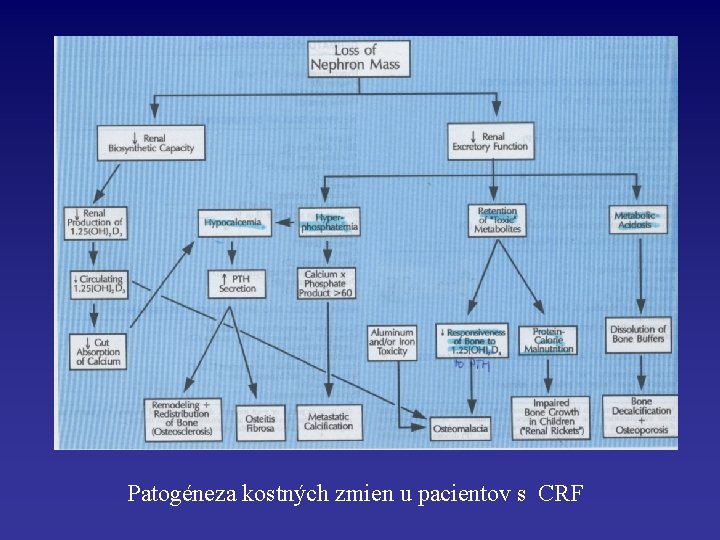
Patogéneza kostných zmien u pacientov s CRF

Kardiovaskulárne a pľúcne zmeny • • Hypertenzia Perikarditída (v súčasnosti menej častá v dôsledku včasnej dialyzačnej liečby) • Akcelerácia aterosklerózy – – – HT Hyperlipidémia Glukózová intolerancia Chronicky zvýšený CO Vaskulárne a myokardiálne kalcifikácie
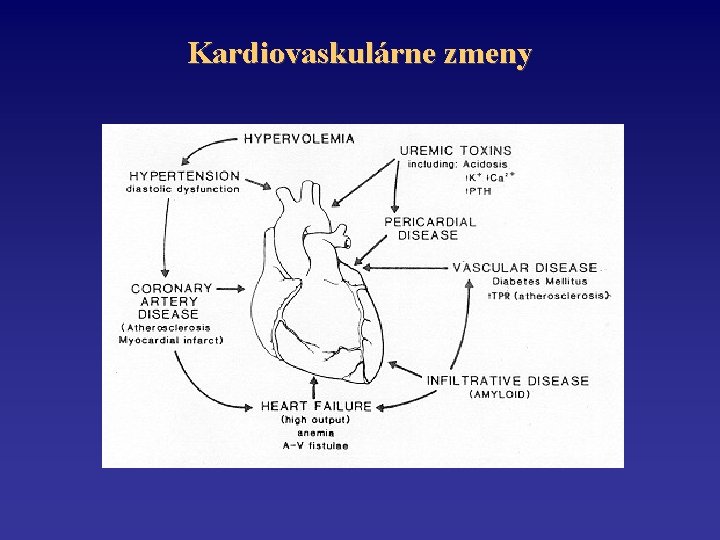
Kardiovaskulárne zmeny

Hematologické zmeny • Normochrómna normocytárna anémia – Zníženie erytropoézy • • • Efekt uremických toxínov Znížená biosyntéza erytropoetínu – najdôležitejšia Intoxikácia alumíniom – mikrocytárna anémia Fibróza kostnej drene v dôsledku hyperparatyreoidizmu Neadekvátna náhrada kyseliny listovej

Hematologické zmeny • Zmeny hemostázy – Tendencia k zvýšenému krvácaniu • z chirurgických rán • spontánne krvácanie z GIT, do perikardiálnej dutiny, do intrakraniálnej dutiny vo forme subdurálneho hematómu alebo intracerebrálneho krvácania – Predĺženie času krvácania • aktivity doštičkového faktora III – korelácia so plazmatickej hladiny kyseliny guanidínovej

Hematologické zmeny • Poškodenie funkcie leukocytov – – – uremické sérum koexistujúca acidóza zvýšená hladina glukózy proteínová malnutrícia sérová a tkanivová hyperosmolarita (v dôsledku azotémie) zvýšená vnímavosť na infekcie
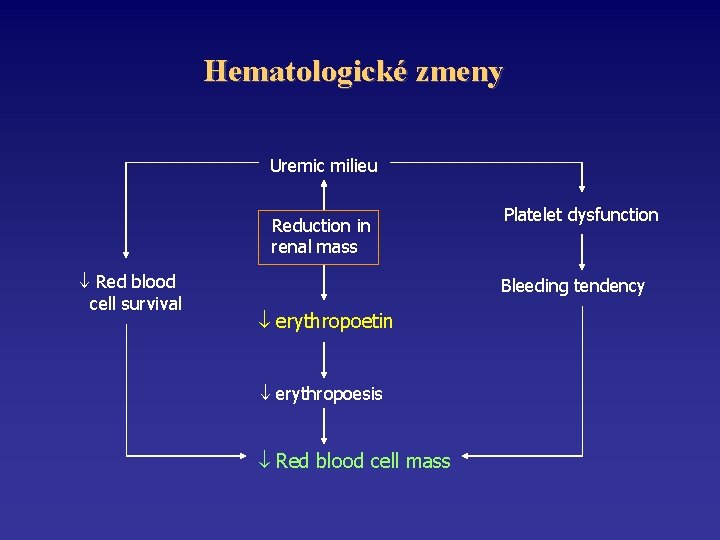
Hematologické zmeny Uremic milieu Reduction in renal mass Red blood cell survival Platelet dysfunction Bleeding tendency erythropoetin erythropoesis Red blood cell mass

Neuromuskulárne zmeny • CNS – neschopnosť koncentrácie – ospalosť – insomnia – zmeny nálady – zabúdanie – poruchy správania + neuromuskulárna iritabilita skoré symptómy urémie čkanie kŕče svalové zášklby
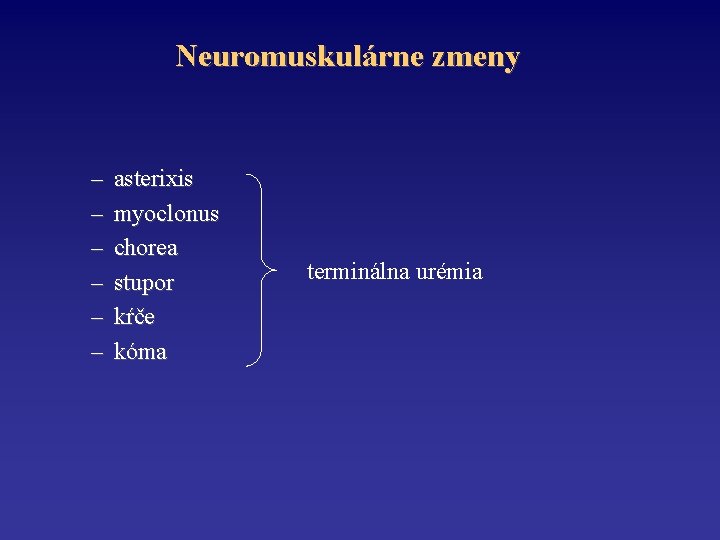
Neuromuskulárne zmeny – – – asterixis myoclonus chorea stupor kŕče kóma terminálna urémia

Neuromuskulárne zmeny • Periférna neuropatia – Senzorické nervy sú postihnuté na začiatku - hlavne postihnutie distálnej časti dolných končatín – syndróm nekľudných nôh je charakterizovaný pocitmi dyskomfortu v oblasti dolných končatín a častými pohybmi nôh – neskôr nastupuje poškodenie motorickej funkcie ( hĺbkových šľachových reflexov. . . )

Gastrointestinálne zmeny – – anorexia čkanie nauzea vracanie skoré manifestácie urémie Uremický foetor – štiepenie urey v slinách za vzniku amoniaku + pocit nepríjemnej chuti v ústach Uremická gastroentritída (neskoré štádiá CRF) Peptický vred žalúdočná acidita ? hypersekrécia gastrínu sekundárny hyperparatyreoidizmus

Lipidový metabolizmus • Hypertriglyceridémia a HDL cholesterol sú časté u urémie, hladina cholesterolu v plazme je zvyčajne normálna • či urémia zvyšuje tvorbu triglyceridov v pečeni a čreve je nejasné • zvýšenie lipogenézy účinkom inzulínu môže prispievať k zvýšeniu syntézy triglyceridov • Odstraňovanie triglyceridov z cirkulácie závisí od aktivity enzýmu lipoproteínová lipáza – jej aktivita je znížená u uremických pacientov • zvýšená incidencia aterosklerózy u pacientov s CRF
- Slides: 82