Enfermedad Cerebrovascular Dr Miguel A Barboza Elizondo Departamento

Enfermedad Cerebrovascular Dr. Miguel A. Barboza Elizondo Departamento de Neurología Hospital Rafael A. Calderón Guardia
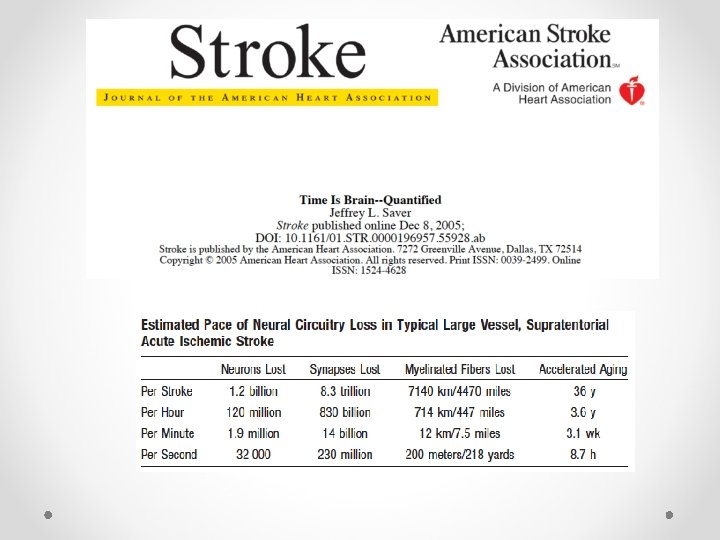

Ictus en números • 5, 7 millones de muertes en el 2005 (80% países en vías de desarrollo) • 62 millones de sobrevivientes de ictus a nivel mundial • Ictus reportados en América Latina varía de un 6 a 9% • 80% mortalidad y 56% de AVP por ictus en >60 años • Costa Rica ? ? Ferri C, Schoenborn C, Kalra L, Acosta D, Guerra M et al. Prevalence of stroke and related burden among older people in Latin America, India and China. J Neurol Neurosurg Psychiatrydoi; 10. 1136/jnnp. 2010. 234153

Epidemiología • USA: aproximadamente 200 000 muertes/año • La principal causa de discapacidad en adultos a nivel mundial • Factores de riesgo: o o o Hipertensión arterial (rr 2 -5) Fibrilación auricular (rr 1, 8 -2, 9) DM (rr 1, 8 -6), tabaquismo (rr 1, 8) Dislipidemia (rr 1, 8 -2, 6) Estenosis asintomática de carótida (rr 2) y sintomática (reducción de 70 -99% = 65% a los dos años o del 50 -69% = 29%)

Fisiopatología en el Ictus agudo • Flujo cerebral normal: 40 -50 ml/100 g cerebro/min. • Oclusión repentina→ disminución de flujo sanguíneo o Ausencia completa circulación = infarto en 4 a 10 min o < 16 a 18 ml/100 g/min = infarto en 60 minutos o < 20 ml/100 g/min = isquemia sin infarto (a menos que se prolongue por horas o días). • Re-establecimiento de la corriente = ICT • Tejido que rodea al centro del infarto sufre de isquemia con disfunción reversible (penumbra) o Valorable con estudios de RMN difusión-perfusión

Fisiopatología: elementos celulares • Rutas de muerte celular: o Necrosis = privación de Glucosa para producción de ATP→ despolarización neuronal → ↑Ca+2 intracelular y exceso de liberación de glutamato → toxicidad celular y radicales libres. o Apoptosis = más asociada a isquemia prolongada (ICT) con activación de rutas intracelulares de muerte programada o Fiebre acentúa la isquemia o Hiperglicemia (200 – 300 mg/dl) acentúa la isquemia
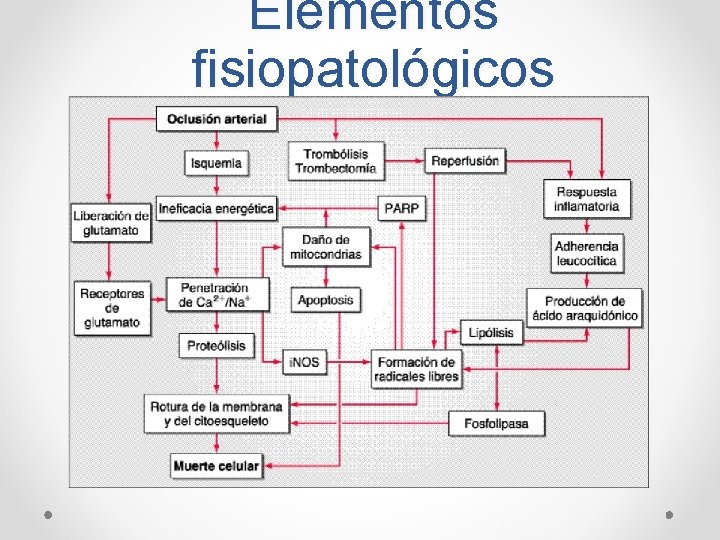
Elementos fisiopatológicos

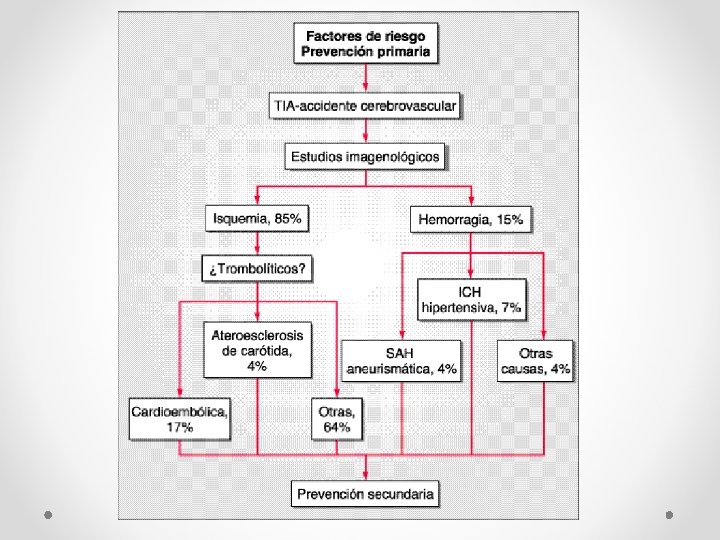
Etiología del ictus • Isquémico: corresponde a 85% de las causas – Trombótico (25%) • Infarto lacunar (20 -25%) • De gran vaso (1 -5%) – Embólico (75%) • • Cardioembólico (20%) Arteria-arteria (15%) Criptogénico (30%) Otros (10%) • Hemorrágico: corresponde a 15% de las causas – – Intraparenquimatosa (7 -10%) Subdural (<1%) Epidural (<1%) Subaracnoideo (1 -4%)
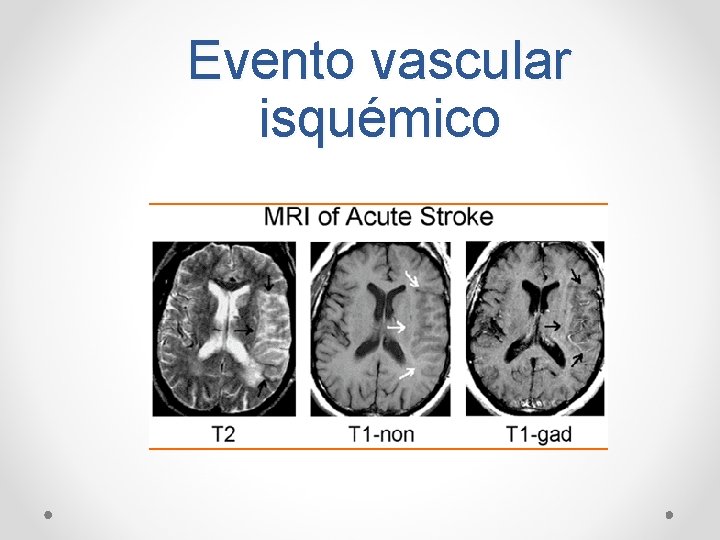
Evento vascular isquémico

Etiopatogenia • Fundamentada en los criterios de los estudios NINCDS, TOAST, Laussane Stroke Registry y la Asociación Española de Neurología. • Aterotrombrótico: o Formación de un trombo sobre una placa ateroesclerótica u otra lesión del endotelio o Principalmente en zonas de bifuración o grandes vasos o Asociado a factores de riesgo vascular (HTA, DM, etc. ) o Determinados por grados de estenosis < o > al 50% de la luz del vaso intra o extracraneal respectivo (Doppler)

Etiopatogenia • Infartos lacunares (pequeño vaso): – Oclusiones de arterias de pequeño calibre (procesos de lipohialinosis). – Estrechamente relacionados con HTA – Son de pequeño tamaño (< 1, 5 cm) en territorios de arterias perforantes profundas – Manifestaciones clínicas suelen ser focales • Infartos embólicos: – Embolos sanguíneos originados de otras zonas, principalmente de etiología cardioembólica. – Exige la presencia de una fuente embolígena de mayor o de alto riesgo, y ausencia de enfermedad ateroesclerótica significativa. – ACFA, IAM, trombo mural, miocardiopatía dilatada, valvulopatía

Isquemia cerebral transitoria • Definición actual (TIA Working Group): – Episodio breve de disfunción neurológica causado por una isquemia cerebral o retiniana, en concordancia con un territorio vascular, que tiene síntomas con una duración menor a 1 hora, y sin datos tomográficos que sugieran infarto cerebral. • Clasificación de pacientes con alto riesgo: – ABCD TIA Score = riesgo de ictus en los 7 días siguientes – 0% en puntajes <4 y 35, 5% en puntajes de 6 – Puntajes por encima de 4 ameritan hospitalización y estudios intrahospitalarios
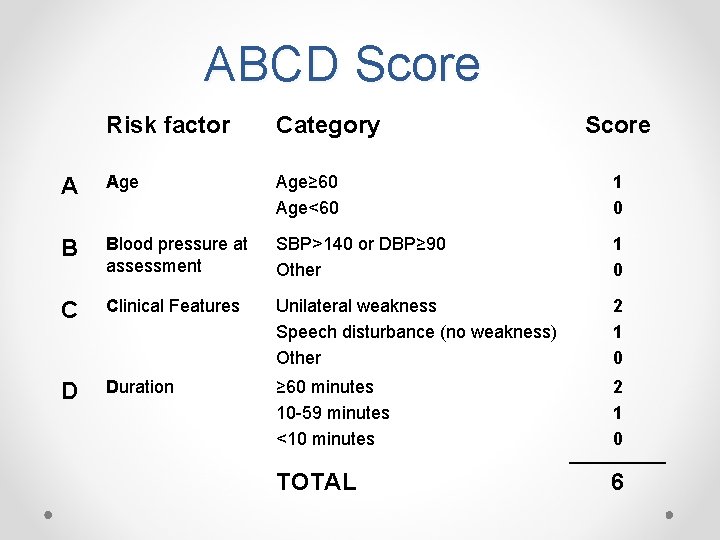
ABCD Score Risk factor Category Score A Age≥ 60 Age<60 1 0 B Blood pressure at assessment SBP>140 or DBP≥ 90 Other 1 0 C Clinical Features Unilateral weakness Speech disturbance (no weakness) Other 2 1 0 D Duration ≥ 60 minutes 10 -59 minutes <10 minutes 2 1 0 TOTAL 6

Interpretación v. Clasificación de pacientes con alto riesgo: • ABCD TIA Score = riesgo de ictus en los 7 días siguientes • • 0% en puntajes 1 -0 1, 3% en puntajes de 2 a 3 4, 1% puntajes de 4 -5 8, 1% puntajes de 6 -7 • Puntajes por encima de 4 ameritan hospitalización y estudios intrahospitalarios

Clasificación clínica del déficit • Oxfordshire Community Stroke Project: o TACI (total anterior circulation infarction), cumple los 3 • Disfunción cerebral cortical (disfasia, discalculia, trastornos visuoespaciales) • Déficit motor y/o sensitivo en al menos de las tres áreas siguientes : cara, brazo, pierna • Hemianopsia homónima o PACI (partial anterior circulation infarction), alguno de • Disfunción cerebral cortical (disfasia, discalculia, trastornos visuoespaciales), o • Dos de los criterios de TACI, o • Déficit motor y o sensitivo más restringido que el clasificado como LACI

Clasificación clínica del déficit • Oxfordshire Community Stroke Project: – LACI (lacunar infarction), no hay disfunción cortical o hemianopsia y se cumple alguno de: • Hemisíndrome motor puro (al < 2 de cara, brazo y pierna) • Hemisíndrome sensitivo-motor puro (al < 2 de cara, brazo y pierna) • Hemiparesia – ataxia ipsilateral • Disartria-mano torpe u otro síndrome lacunar – POCI (posterior circulation infarction), alguno de • Afectación ipsilateral de pares con déficit motor y/o sensitivo contralateral • Patología oculomotora • Déficit motor y/o sensitivo bilateral • Disfunción cerebelosa sin déficit de vías largas ipsilaterales • Hemianopsia homónima aislada

Clasificación clínico topográfica • Infartos del territorio de la carótida interna – Máxima expresión como un infarto masivo de la ACA y ACM – Amaurosis fugax se considera valoración de emergencia – Afecta más a la cerebral media respectiva • Infartos de la arteria cerebral media – – – Predominio de déficit motor en cara y brazo Hemianopsia Trastorno del lenguaje Anosognosia Alteración del esquema corporal

Clasificación clínico topográfica • Infarto de la arteria cerebral anterior o Predominio del déficit motor en pierna o Alteraciones conductuales, apatía, incontinencia urinaria. o Reflejos de liberación frontal (frontalización) • Infartos del territorio vertebro-basilar o o Alteraciones de pares craneales ipsilaterales Alteraciones de vías largas (motoras, sensitivas) contralaterales. Alteraciones cerebelosas Alteraciones visuales focales

Escala de Rankin Modificada 0 Asintomático 1 Con algún déficit neurológico pero sin incapacidad importante 2 Incapacidad leve de realizar algunas de sus actividades previas, sin precisar ayuda 3 Incapacidad moderada. Necesita alguna ayuda 4 Incapacidad moderadamente grave. Sin necesidad de atención continua 5 Incapacidad grave. Totalmente dependiente, con asistencia cte. Día y noche 6 Muerte

Escala de NIH Evaluación del pronóstico • Puntaje menor a 7 significaba un 90% de probabilidad de tener una recuperación excelente a los 7 días mientras que pacientes con puntajes superiores a 15 solo tenían 40% de probabilidad de un buen pronóstico. • 5 o menor: Hogar • 6 a 13: Rehabilitación intrahospitalaria • Mayor a 14: asistencia profesional

Escala NIH

Escala NIH
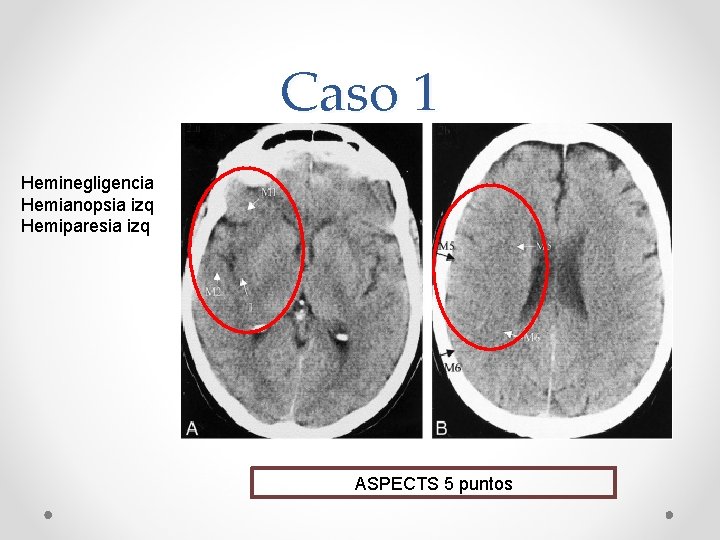
Caso 1 Heminegligencia Hemianopsia izq Hemiparesia izq ASPECTS 5 puntos
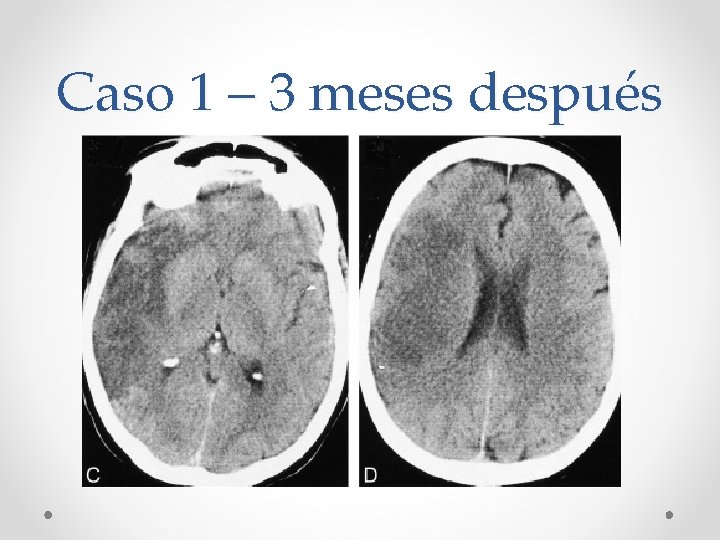
Caso 1 – 3 meses después
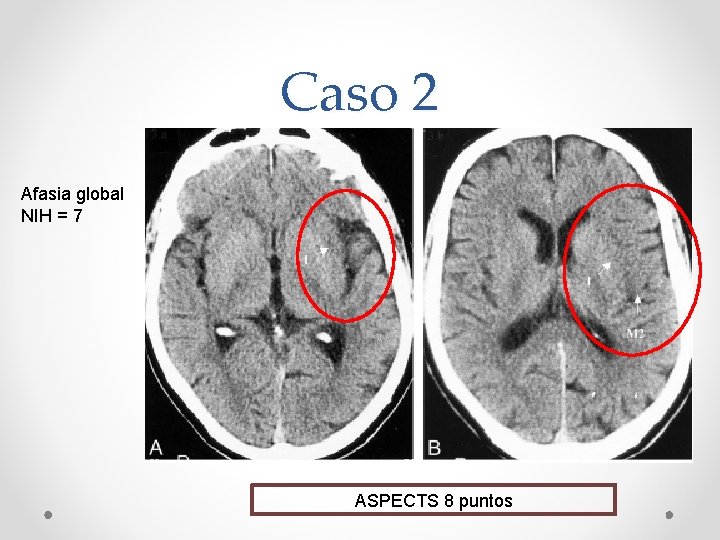
Caso 2 Afasia global NIH = 7 ASPECTS 8 puntos
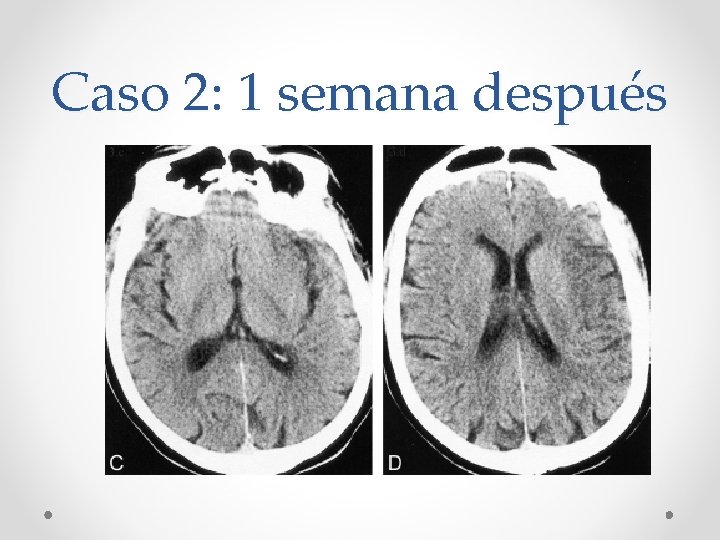
Caso 2: 1 semana después
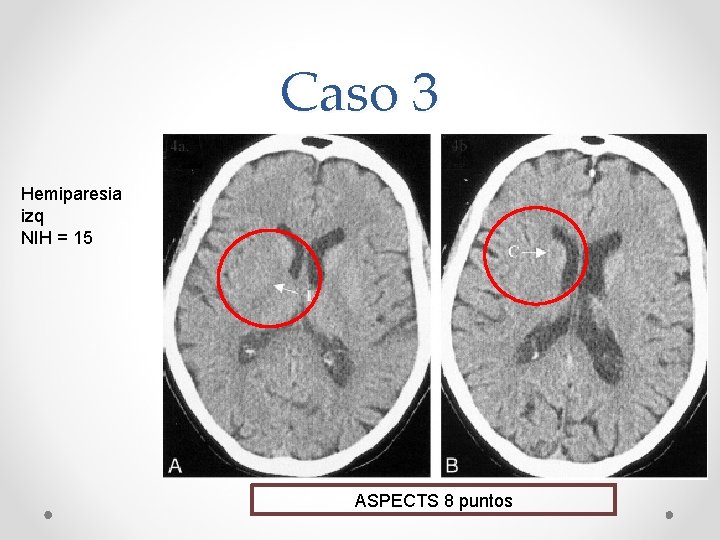
Caso 3 Hemiparesia izq NIH = 15 ASPECTS 8 puntos
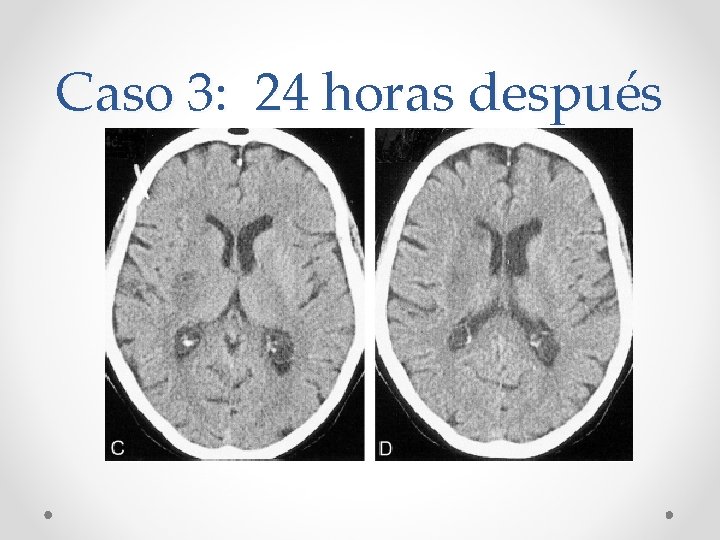
Caso 3: 24 horas después

Objetivos de manejo Normovolemia Normotensión Normoglucemia Normooxemia Normocapnia Normotermia Prevención de las complicaciones agudas

Monitorización • • • Signos vitales Glucemia Deglución y ruta de alimentación Balance hídrico y electrolítico NIHSS Neuroimágenes

Respiración Oximetría de pulso Suplemento de oxígeno SÓLO si Sat. O 2 < 92% Criterios para considerar TET Trastorno reflejos bulbares Disnea severa con desaturación Broncoaspiración GCS < 8

Soporte hídrico • NO SOLUCIONES HIPOTÓNICAS • NO SOLUCIONES GLUCOSADAS o Excepto x hipoglicemia • Salino con KCl a 100 cc/hra o Ajustar en pacientes con trastorno cardiovascular o Evitar EAP y Edema Cerebral x sobrecarga • Vigilar electrolitos: Na, K, Ca, Cl, PO 4, Mg

Glucemia Glic x MM c/4 -8 hrs Vigilar de cerca DM, uso de hipoglicemiantes, ayuno, desnutridos Glicemia meta 100 -140 Insulina simple SC con Glic >150 Insulina simple infusión IV con Glic >300 En alcohólicos recordar Tiamina antes de Glucosa No sulfonilureas en agudos!!!

Temperatura • ECV +fiebre = 85% infección • Buscar foco frecuente o o EGO Rx tórax Revisar piel y vías Hemocultivo y otros cultivos pertinentes • Antipirético si temp > 38 ºC

Presión arterial • Tratar HTA en las siguientes cifras o PAS > 220 mm Hg o PAD >120 mm Hg • Candidato a trombolisis o Si PAS > 185 o PAD >105 • O de inmediato si se presenta o IAM, Angor inestable, ICC, EAP, Disección de aorta, Encefalopatía hipertensiva, hemorr. Retiniana, Insuficiencia Renal Aguda

Trombolisis rt. Pa 0, 9 mg/k Inicio síntomas en 4. 5 hrs (3 hrs USA) NIHSS 4 -24 Síntomas no mejoran espontáneamente Nunca ha tenido Hemorragia en SNC No TCE, IAM ni ECV en últimos 3 m No SDA ni STU en últimas 3 semanas No Qx grandes en últimas 2 semanas No punciones profundas en última sem PAS < 185 mm. Hg y PAD < 110 mm. Hg No sangrado ni trauma al EF No uso de anticoagulantes ni trastorno de Pbs de coagulación PLT > 400 000/mm 3 Glucemia > 50 y < 400 mg/d. L Lesión < 1/3 hemisferio x TAC Descartar parálisis de Todd Informe a paciente y familia sobre riesgos
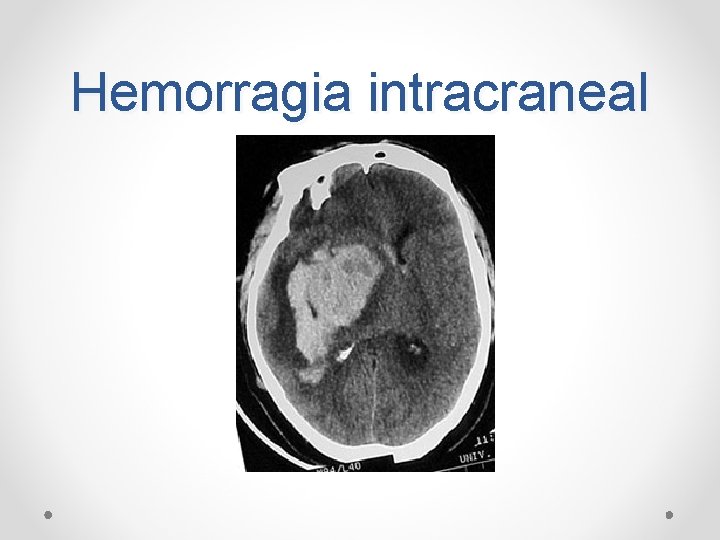
Hemorragia intracraneal

Hemorragia intracraneana • Características clínicas de acuerdo a los elementos característicos de la zona afectada. • Clínicamente difícil de diferenciar de un evento isquémico


Hemorragia intraparenquimatosa • Variedad de HIC más frecuente (10% de los EVC) • Principales causas: o Hipertensión arterial o Traumatismo o Angiopatía amiloide cerebral • Factores de riesgo: o Senectud o Alcoholismo o Derivados de la Erithroxylon coca

Hemorragia intraparenquimatosa • En caso de etiología hipertensiva: o Típicamente ruptura en las profundidades del cerebro (ganglios basales, parte profunda del cerebelo y el puente) o Evolución de 30 a 90 min • Otras localizaciones es preciso descartar MAV, Neoplasias, trastornos hemorrágicos (evolución de 24 a 48 h) • Características clínicas de acuerdo a la zona de sangrado inicial, su extensión, la hipertensión endocraneal secundaria y el resangrado (si existe) • Hemorragias lobares: por lo general un síndrome clínico restringido
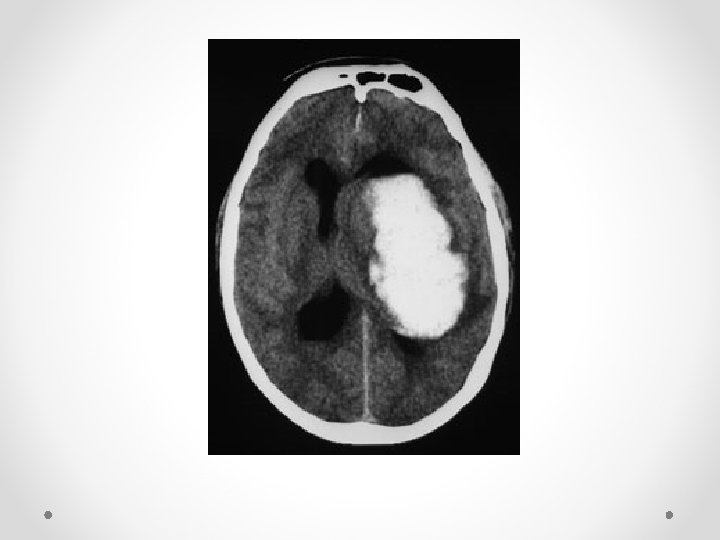

Trombosis de senos durales

Epidemiología • • • Trombosis Venosa de localización infrecuente Afecta a adultos jóvenes > mujeres y niños. Incidencia: 2 -4/millón de habitantes/año La presentación clínica es muy variable 80% evoluciona favorablemente Suelen afectarse senos y venas cerebrales simultaneamente, en màs de una localizaciòn • Los senos > afectados son el longitudinal superior (62%) y transverso (86%)

Factores de riesgo • • • Sexo femenino Consumo de ACO Tabaquismo TCE Cirugía SNC Embarazo / Puerperio Neoplasias Sepsis SNC Síndromes trombofílicos o Déficit proteína C, S, mutación factor V Leyden, hiperhomocisteinemía, mutación metil -tetra-hidrofolato-reductasa, Síndrome antifosfolípido • Enfermedades del tejido conectivo

FISIOPATOLOGÍA EVOLUCIÓN TVC sin tto, 50% INFARTO de ellos, 50% TRANSFORMACIÓN VENOSO HEMORRÁGICA • La fisiopatología de la TVC explica la importancia del desarrollo de vías colaterales de drenaje y de la repermeabilización precoz de las venas trombosadas • El objetivo del tratamiento será revertir parcial o totalmente el proceso antes del desarrollo de infarto venoso y/o hemorragia cerebral

Cuadro clínico • CEFALEA (90% de casos) Síntoma más frecuente - Comienzo insidioso - Ocasionalmente puede presentarse de forma súbita imitando clínicamente HSA (en algún caso la TVP ha debutado con una verdadera HSA en surcos de la convexidad) • CRISIS COMICIAL (45% de casos) - Es el ACV que más frecuentemente produce crisis comicial (+ que el infarto) - Suelen ser crisis focales y autolimitadas - Ocasionalmente se generalizan y pueden provocar status epiléptico • DÉFICITS NEUROLÓGICOS FOCALES (40% de casos) - Muy característica la aparición de síntomas hemisféricos unilaterales (hemiparesia, afasia…) a los que se añade, a medida que progresa la trombosis a través de venas corticales, sintomatología hemisférica contralateral

Cuadro clínico • SÍNDROME DE HIC BENIGNA (“PSEUDOTUMOR CEREBRI”) (20 -40% de casos) - Aumento de la presión intracraneal sin causa orgánica que la justifique en pruebas de imagen - Cursa con cefalea, alteraciones visuales y papiledema bilateral - No suelen presentar focalidad neurológica salvo diplopia por afectación VI par si la PIC es suficientemente alta • DISMINUCIÓN DE LA CONCIENCIA y/ o COMA (< 15% de casos) Signo de mal pronóstico - Es más frecuente en las trombosis del sistema venoso profundo, que es la forma potencialmente más grave de TVC, pudiendo presentarse de forma agresiva y fulminante - Suele asociarse a alteraciones parenquimatosas talámicas bilaterales (< frec unilat. ) • TROMBOSIS DEL SENO CAVERNOSO - Suele ser de etiología infecciosa (cefalea, fiebre y clínica oftalmológica)
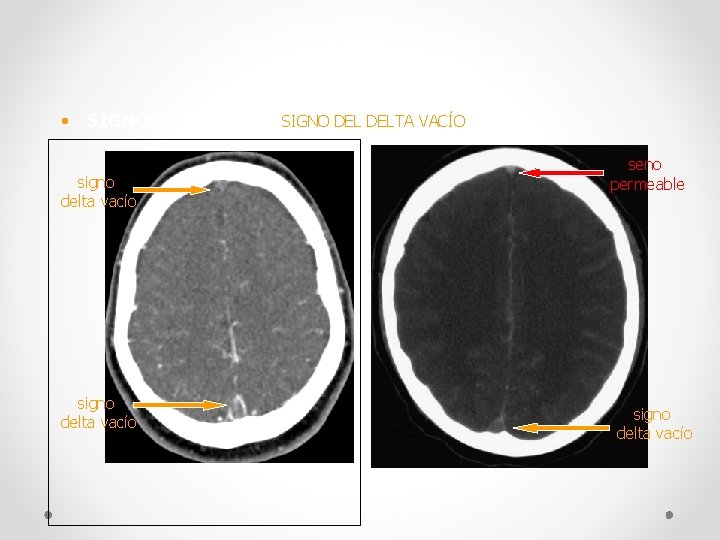
• SIGNOS DIRECTOS: SIGNO DELTA VACÍO seno permeable signo delta vacío +C +C signo delta vacío
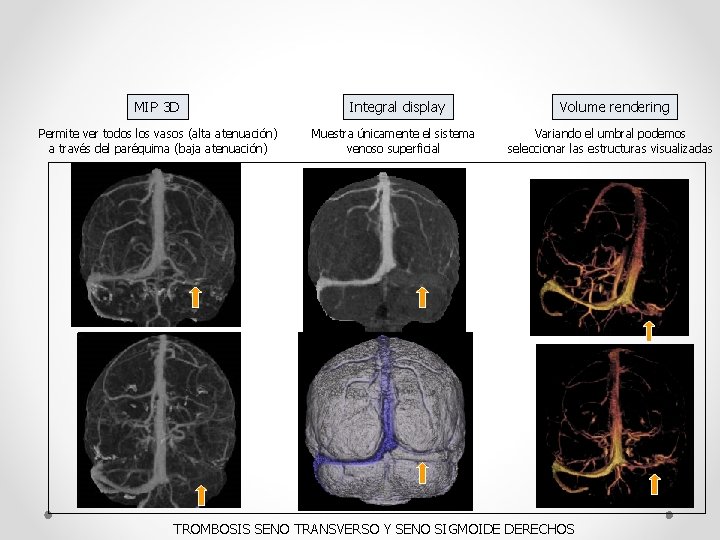
MIP 3 D Permite ver todos los vasos (alta atenuación) a través del paréquima (baja atenuación) Integral display Muestra únicamente el sistema venoso superficial Volume rendering Variando el umbral podemos seleccionar las estructuras visualizadas TROMBOSIS SENO TRANSVERSO Y SENO SIGMOIDE DERECHOS

¡Muchas gracias!
- Slides: 53