SALUD PBLICA II INTRODUCCIN Definicin de Salud Pblica

SALUD PÚBLICA II INTRODUCCIÓN

Definición de Salud Pública Winslow (1920), La salud pública es la ciencia y el arte de: modificada por Terris (1991) ‒ prevenir la enfermedad y la discapacidad, ‒ prolongar la vida y ‒ promover la salud física y mental y la eficiencia ‒ mediante esfuerzos comunitarios organizados en pro de: a) la sanidad del medio ambiente; b) el control de las enfermedades infecciosas, no infecciosas y las lesiones; c) la educación en higiene personal; d) la organización de servicios para el diagnóstico, tratamiento y rehabilitación de las enfermedades, y e) el desarrollo de mecanismos sociales que aseguren a cada individuo un nivel de vida adecuado para mantener la salud.

Funciones Esenciales Salud Pública

Rol del Estado en Salud Herramientas del Estado: promover, impedir, hacer

Cobertura ‒ Es la relación entre la población que necesita servicios y acciones de salud y la que efectivamente accede a ellos. ‒ La cobertura puede medirse como un porcentaje para el cual el valor 100% indica cobertura universal. ‒ En Argentina, el subsistema público brinda cobertura universal potencial (100% de la población), aunque parte de la población tiene también cobertura de seguros de salud a través de su empleo (seguridad social) o por el pago de una prima o cuota de seguro a una empresa de medicina prepaga (seguridad privada de salud).

Accesibilidad ‒ Grado o nivel en el que cualquier individuo, más allá de su condición física o sus facultades cognitivas, puede utilizar un producto o infraestructura, o disfrutar de un servicio. ‒ Problemas de accesibilidad en salud: ‒ Geográfica: distancia de los servicios. ‒ Económica: el costo de los servicios o del transporte para llegar a ellos. ‒ Culturales: fallas de comunicación o desconocimiento de la existencia de servicios.

Igualdad y Equidad ‒ La igualdad es el trato idéntico que un Estado, empresa, asociación, grupo o individuo le brinda a las personas sin que intervenga ningún tipo de reparo por la raza, sexo, clase social u otra circunstancia plausible de diferencia. ‒ En salud significaría brindar los mismos servicios a todos los individuos sin ningún tipo de discriminación. ‒ El objetivo de la Salud Pública no es la igualdad (brindar a todos lo mismo), sino la equidad: darle más a quien más necesita, o asignar recursos según la necesidad. ‒ Inequidades son las desigualdades injustas y evitables, es decir, que pueden ser prevenidas y remediadas.
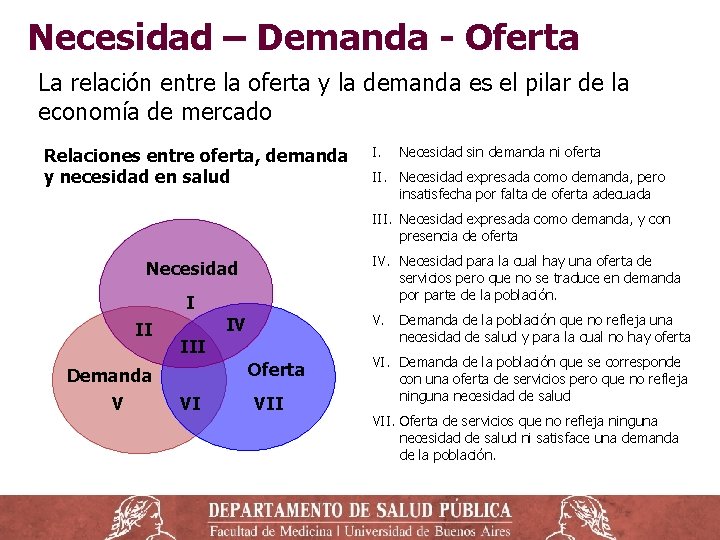
Necesidad – Demanda - Oferta La relación entre la oferta y la demanda es el pilar de la economía de mercado Relaciones entre oferta, demanda y necesidad en salud I. Necesidad sin demanda ni oferta II. Necesidad expresada como demanda, pero insatisfecha por falta de oferta adecuada III. Necesidad expresada como demanda, y con presencia de oferta IV. Necesidad para la cual hay una oferta de servicios pero que no se traduce en demanda por parte de la población. Necesidad I II III Oferta Demanda V V. Demanda de la población que no refleja una necesidad de salud y para la cual no hay oferta IV VI VI. Demanda de la población que se corresponde con una oferta de servicios pero que no refleja ninguna necesidad de salud VII. Oferta de servicios que no refleja ninguna necesidad de salud ni satisface una demanda de la población.

Necesidad ‒ Es lo que le hace falta a una persona para desarrollar una vida social y económicamente plena. ‒ Una necesidad de salud puede ser una enfermedad que requiere la atención profesional, o la administración de una vacuna o un control de embarazo o de niño sano. ‒ Las políticas y acciones de salud tienen como fin básico dar respuesta a las necesidades de salud de la población. ‒ No siempre los individuos perciben sus necesidades de salud. Depende del grado de conocimiento y comprensión de los aspectos esenciales de su situación de salud. Hay necesidades, como la importancia de un ambiente sano, que no se perciben hasta que surge un problema concreto.

Necesidad ‒ La población no percibe su necesidad por dos razones: ‒ porque no la conoce (ignorancia social), por ejemplo, una enfermedad subclínica ‒ porque no sabe que existe una solución o un servicio que atiende esos problemas (inconciencia social). ‒ Uno de los objetivos de la educación sanitaria es que la población conozca los mecanismos que dañan su salud y pueda identificar sus reales necesidades. ‒ Cuando la necesidad es efectivamente percibida por la población, puede transformarse en demanda.

Demanda ‒ Son los bienes y servicios reclamados por la población. ‒ Demanda explícita: los usuarios se dirigen a un establecimiento de salud y solicitan el bien o servicio; y en caso de no recibirlo o de no quedar satisfechos, pueden reclamar su provisión por otros medios. ‒ Demanda oculta es la demanda que no es percibida o conocida por la institución. Incluye a la población que percibiendo una necesidad de salud, no concurre a un establecimiento por diversos motivos: no tiene dinero para viajar, sus horarios de trabajo no se lo permiten, tiene miedo de tener algo grave y no quiere saberlo, no sabe como hacerlo, teme que lo reten porque fue “demasiado pronto” o “muy tarde”. ‒ En general, la población más instruida y con mayores recursos tiene capacidad de demanda mayor que la población más marginal, que es la que suele tener mayores necesidades. Esto genera situaciones de desigualdad en el acceso al sistema y a los servicios de salud.

Demanda ‒ Demanda rechazada: los pacientes no consiguen turnos para consultorio o para un examen complementario o para cirugía. Muchas veces, esto genera que la gente concurra a atenderse a los Servicios de Emergencia. ‒ Demanda inducida es la que generan en la población la publicidad y las noticias difundidas por los medios masivos de comunicación y las redes sociales. Muchas veces, esta demanda no está relacionada por los problemas reales que padece la población, o con las soluciones reales para esos problemas. Para ello, muchas veces se apela al miedo y al desconocimiento, o se magnifican las consecuencias de no realizar determinado estudio o tratamiento.

Oferta ‒ Conjunto de bienes y servicios que se ponen a disposición de la población para atender sus problemas o necesidades ‒ Recursos del sistema de salud: establecimientos, personal y tecnología (medicamentos, equipamiento y procesos) que se traducen en los servicios o prestaciones. ‒ La oferta incluye las acciones de información, educación, evaluación de salud y acciones sobre el ambiente. ‒ Los sistemas de salud no están obligados a dar respuesta a todas las necesidades de salud, sino fundamentalmente a necesidades que requieren de una acción colectiva para ser resueltas, o aquellas que las personas debieran pero no pueden resolver por si mismos.

Oferta ‒ Como regla general, la oferta de servicios debe adecuarse a las necesidades de salud de la población para lograr el mayor impacto en su nivel de salud, pero este ajuste no siempre es sencillo, ya que: ‒ Las necesidades son cambiantes, pero las instituciones y su personal son reacios o resistentes a los cambios. ‒ En ocasiones es difícil resistir a la presión de la población cuando demanda determinadas prestaciones o servicios, sobre todo cuando estos son muy publicitados.
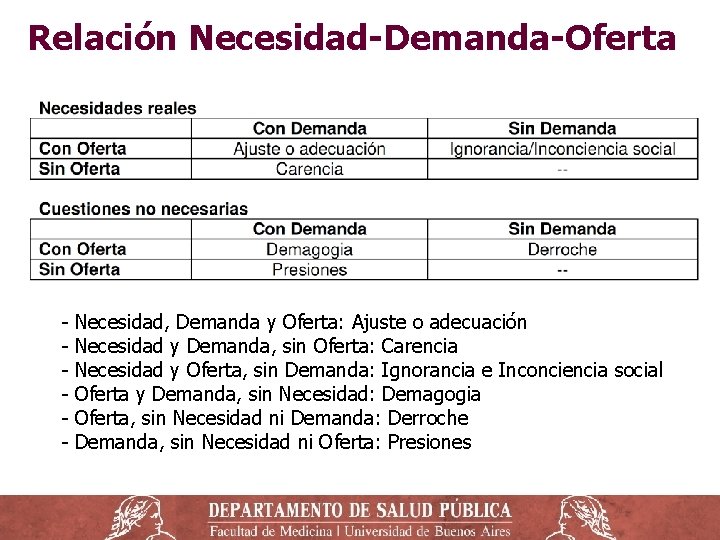
Relación Necesidad-Demanda-Oferta - Necesidad, Demanda y Oferta: Ajuste o adecuación Necesidad y Demanda, sin Oferta: Carencia Necesidad y Oferta, sin Demanda: Ignorancia e Inconciencia social Oferta y Demanda, sin Necesidad: Demagogia Oferta, sin Necesidad ni Demanda: Derroche Demanda, sin Necesidad ni Oferta: Presiones

Seguridad Social Revolución industrial, fines del siglo XVIII Alemania, 1883 Obreros industriales ‒ Enfermedad ‒ Accidentes laborales ‒ Jubilación ‒ Fallecimiento Otto von Bismark (1883) Ley de Seguro de Enfermedad Fondo con aportes de obreros y contribuciones de empleadores para financiar la atención de los obreros enfermos.

Servicio Nacional de Salud Informe Beveridge, post-segunda guerra mundial Inglaterra, 1948 Ciudadanos ingleses ‒ Inequidad ‒ Pobres y desempleados con peores condiciones de salud Servicio Nacional de Salud Servicios públicos de salud para toda la población, financiados con impuestos.

Modelo liberal EE. UU. , 1940 -1950 La atención de la salud es responsabilidad individual El Estado desarrolla programas de prevención y de control Cada individuo (o el empleador) debe pagar un seguro de salud a un costo basado en el riesgo.
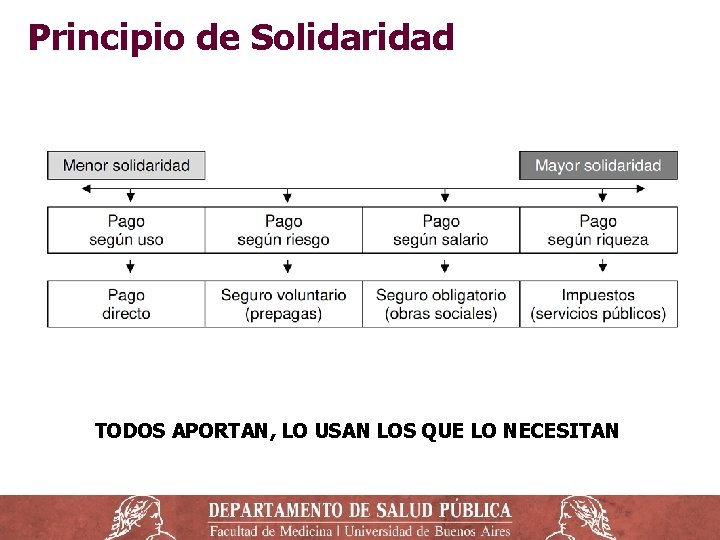
Principio de Solidaridad TODOS APORTAN, LO USAN LOS QUE LO NECESITAN

Sistema de Salud (OMS) ‒ Conjunto de organizaciones, instituciones y recursos cuyo objetivo principal es mejorar la salud en hogares, lugares de trabajo, lugares públicos y las comunidades, así como en el ambiente físico y psicosocial. ‒ Los sistemas de salud están formados por: ‒ El personal que actúa, ‒ las decisiones que se toman, y ‒ las instituciones en las que se llevan a cabo. ‒ Incluye políticas y acciones desde otros sectores como la educación, trabajo, obras públicas, acción social, agrícola o ambiental, y que repercuten en la salud de la población
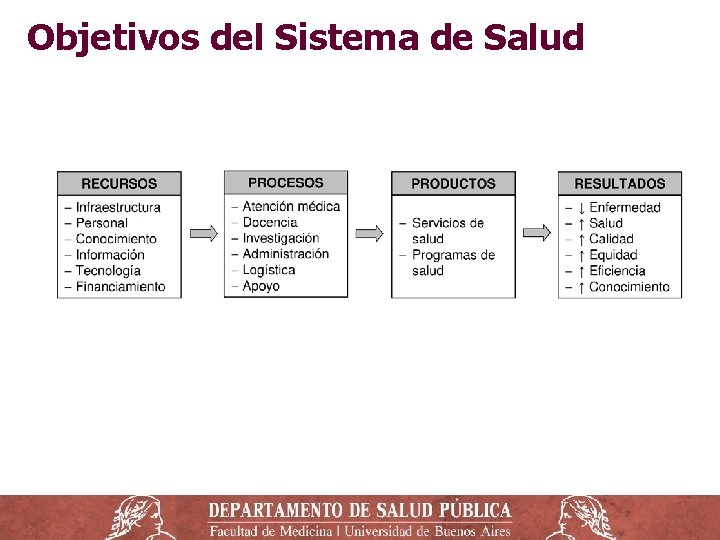
Objetivos del Sistema de Salud
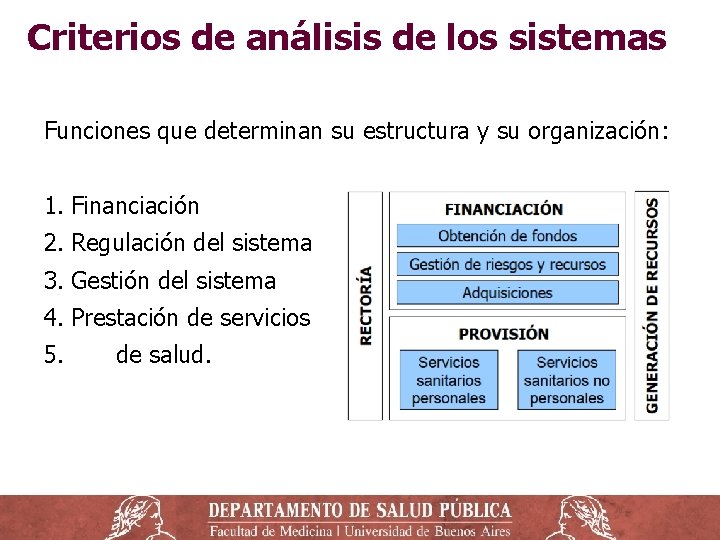
Criterios de análisis de los sistemas Funciones que determinan su estructura y su organización: 1. Financiación 2. Regulación del sistema 3. Gestión del sistema 4. Prestación de servicios 5. de salud.

Financiación de los sistemas ‒ Financiación: proceso por el cual se recaudan ingresos y el dinero se asigna a la prestación de servicios de salud Movilización de recursos: 1. Pagos en efectivo (gasto de bolsillo) 2. Seguro voluntario en función del riesgo 3. Seguro obligatorio o compulsivo (obras sociales) 4. Impuestos generales y específicos 5. Donaciones de gobiernos u ONG

Solidaridad / Redistribución ‒ En el caso de los sistemas financiados con fondos públicos sea por seguro obligatorio (seguridad social) o por el pago de impuestos, se produce un efecto de redistribución (sistemas solidarios) ‒ El dinero recaudado proviene de un porcentaje del salario de los trabajadores asumido directamente por éstos y/o sus empleadores, o bien del pago en la tributación fiscal, es decir, el aporte es proporcional al volumen financiero y no al riesgo de enfermar.

Gestión común de recursos y riesgos ‒ El riesgo de enfermar varía según los individuos y grupos, y a la vez, las diferentes enfermedades causan diferentes impactos tanto en el bienestar como en el costo financiero. ‒ Uno de los objetivos de un sistema de salud es reducir el riesgo financiero individual a través de la acumulación y la gestión común de los recursos, haciendo que compartan las prestaciones. Es lo que se conoce como seguro, y está asociado directamente a la incertidumbre que rodea el uso de las acciones de salud. ‒ La gestión común es la forma de repartir los riesgos entre los participantes, aún si la separación entre contribución y utilización es total. El pooling no solo minimiza los costos para los pacientes, sino también para los proveedores.

Compra de prestaciones ‒ La compra de prestaciones médicas es el proceso por el se paga a los proveedores, institucionales o individuales, con los recursos obtenidos y puestos en común. ‒ La compra puede efectuarse de forma pasiva (mediante un presupuesto o con el pago de facturas) o de manera estratégica (pugnando por maximizar los resultados de salud mediante la contratación selectiva y los incentivos) ‒ En cualquier caso se deben garantizar que el paquete de prestaciones de salud sea el adecuado y que no se afecte ni la capacidad de respuesta ni la equidad.

Provisión de servicios ‒ La provisión de servicios de salud también se estructura en torno a dos ejes: ‒ Gestión pública o privada ‒ Gestión centralizada o descentralizada ‒ Casi todos los países tienen una combinación de servicios públicos y privados (sistema mixto), aunque varía el grado de combinación. En Reino Unido predominan los públicos, en EEUU los privados.

Modelos de Sistema de Salud La mayoría de los autores considera la existencia de 4 o 5 modelos de sistemas de salud, en función del esquema de financiamiento y de la gestión de los servicios ‒ Modelo Beveridge: Servicio Nacional de Salud ‒ Modelo Bismark: Seguridad Social ‒ Modelo Liberal: Seguros médicos privados ‒ Modelo mixto: combinación variable público y privado

Servicio Nacional (Beveridge) I ‒ Inglaterra después de la II Guerra Mundial. ‒ Informe Beveridge: todo ciudadano tiene derecho al mejor tratamiento médico existente, independientemente de sus medios económicos. ‒ La financiación es mayoritariamente pública a través de los impuestos generales, aunque pueden existir cotizaciones especiales pagadas por la población. ‒ La provisión también es pública. ‒ La cobertura alcanza de igual manera a toda la población, es decir, es universal.

Servicio Nacional (Beveridge) II ‒ Ventajas: modelo más integrado y equitativo, con mayor posibilidad de controlar el gasto. ‒ Desventajas: la libertad de elección del usuario está muy restringida y existen problemas de accesibilidad (listas de espera). ‒ Después de la 2 GM el modelo se extendió a los países nórdicos (Suecia, Noruega, Dinamarca) y, desde 1980, a Italia, España, Grecia y Portugal. Canadá, Australia y Nueva Zelanda tienen modelos similares.

Seguros Sociales (Bismark) I ‒ Antecedentes: los gremios y cofradías de la Edad Media, a través del pago periódico de una cantidad, ofrecían los servicios de cirujano, boticario y enterrador. ‒ Bismark, canciller prusiano, lo implementó de manera oficial en Alemania (Prusia) en 1880. ‒ Seguridad social: sistema de previsión social destinado a brindar a los trabajadores y a sus familias una protección económica frente a algunos riesgos, como el desempleo, jubilación, enfermedad o muerte. Luego se incorporaron otros beneficios, como préstamos de dinero o facilidades para viajes y vacaciones.

Seguros Sociales (Bismark) II ‒ La financiación de este modelo proviene de un porcentaje de las rentas del trabajo y la pagan parte los trabajadores y parte los empleadores. ‒ La provisión de servicios suele ser pública y privada. ‒ La cobertura inicialmente alcanzaba sólo a la población de los trabajadores y sus familias. Luego se extendió al resto de la población. ‒ Ventajas: mayor capacidad de elección del usuario. ‒ Desventajas: problemas de equidad y costos. ‒ Ejemplos: Francia, Alemania, Países Bajos. Funciona bien en países con altas tasas de trabajo formal.

Modelo Liberal I ‒ Principio: la salud como un bien de mercado ‒ Poca participación o regulación estatal. ‒ El usuario realiza el pago directamente al proveedor de los servicios, sin intermediarios o a través de las compañías privadas de seguros. ‒ La mayoría de los proveedores de servicios son privados. La utilización se basa en la ley de la oferta y la demanda. ‒ El Estado o las redes de beneficencia cubren a la población vulnerable (ancianos, desempleados o bajos ingresos). La regulación se limita a establecer las condiciones para el ejercicio profesional y el resto depende del mercado.

Modelo Liberal II ‒ Ventajas: la alta competitividad entre los proveedores hace que la tecnología y la investigación avancen notablemente para captar clientes. ‒ Desventajas: la accesibilidad es muy reducida para gran parte de la población y los resultados generales de salud son más limitados. Alto costo para la sociedad: el gasto sanitario supera el 10% del PIB. Discriminación y falta de equidad. ‒ Ejemplo: EE. UU.

Modelo Mixto ‒ La mayoría de estos países reconocen la universalidad del derecho a la salud, pero la financiación estatal es reducida. ‒ Combinan de manera variable diversas modalidades de aseguramiento público y privado, y el Estado asume la atención de la población no cubierta por éstos y precisa, con gran frecuencia, de aportes y colaboraciones de ONG y organismos internacionales relacionadas con la salud. ‒ Desventajas: la inequidad de acceso a los servicios y las cifras de morbilidad evitable por enfermedades infecciosas y vinculadas al ambiente ‒ Ejemplo: países de Asia y América Latina.
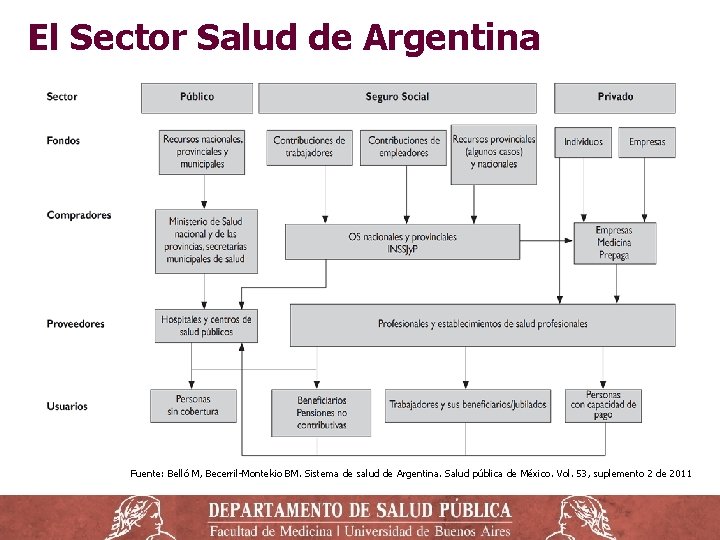
El Sector Salud de Argentina Fuente: Belló M, Becerril-Montekio BM. Sistema de salud de Argentina. Salud pública de México. Vol. 53, suplemento 2 de 2011
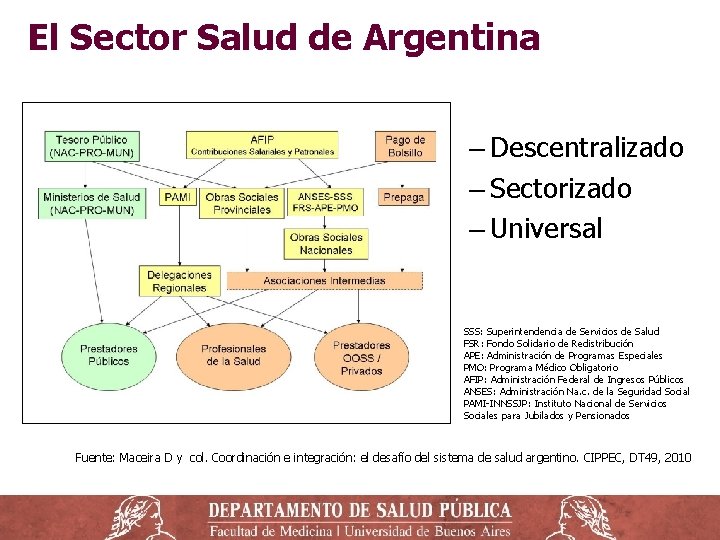
El Sector Salud de Argentina ‒ Descentralizado ‒ Sectorizado ‒ Universal SSS: Superintendencia de Servicios de Salud FSR: Fondo Solidario de Redistribución APE: Administración de Programas Especiales PMO: Programa Médico Obligatorio AFIP: Administración Federal de Ingresos Públicos ANSES: Administración Na. c. de la Seguridad Social PAMI-INNSSJP: Instituto Nacional de Servicios Sociales para Jubilados y Pensionados Fuente: Maceira D y col. Coordinación e integración: el desafío del sistema de salud argentino. CIPPEC, DT 49, 2010
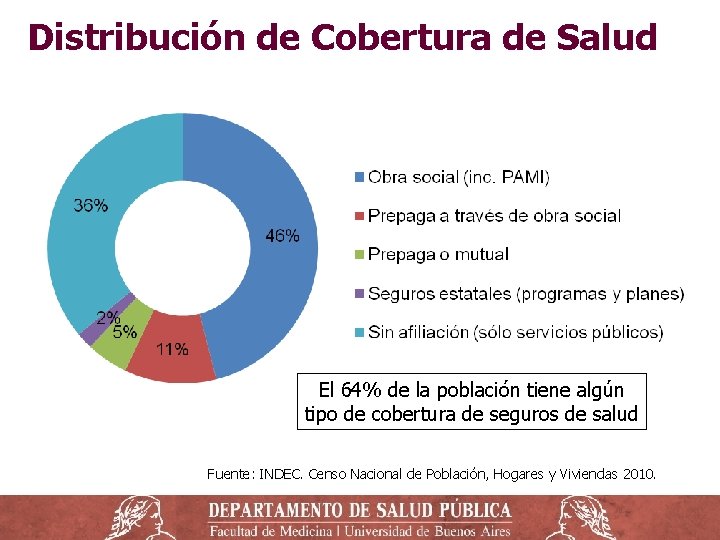
Distribución de Cobertura de Salud El 64% de la población tiene algún tipo de cobertura de seguros de salud Fuente: INDEC. Censo Nacional de Población, Hogares y Viviendas 2010.

Financiamiento del Sistema ‒ El sector público se financia con rentas fiscales generales (impuestos). El Ministerio de Salud y hospitales nacionales se financian con recursos del presupuesto nacional. ‒ Provincias: el ministerio de salud y la red de servicios se financia con impuestos provinciales y municipales. ‒ El INSSJy. P-PAMI se financia con la contribución (1, 5%) de los trabajadores asalariados y con recursos fiscales. ‒ Nación: Impuesto a las ganancias, bienes personales, IVA y retenciones a las exportaciones. ‒ Provincias: ingresos brutos ‒ Municipios: ABL, impuestos territoriales, actividad económica.

Financiamiento del Sistema ‒ Las OS nacionales se financian con el 9% del salario de los trabajadores activos: 3% trabajador y 6% empleador. ‒ Las OS provinciales se financian de la misma manera, con los aportes de los empleados públicos y la contribución de los gobiernos provinciales como empleadores. ‒ Algunas prestaciones se financian también copagos, es decir, parte del gasto cubierto por dinero de bolsillo de los afiliados, principalmente medicamentos y cirugías.

Sector Público ‒ Ministerios de salud: estructuras administrativas nacional y provinciales. Secretaría de salud municipal en provincias con mayor nivel de descentralización (PBA, SFE, CBA). ‒ Red de hospitales y centros de atención primaria. ‒ Se atiende a toda persona que lo demande, en general a personas sin cobertura de seguro y sin capacidad de pago, son aproximadamente 16 millones de personas. ‒ Atención gratuita, sea ciudadano argentino o no. ‒ Cada provincia define su propia organización y la cantidad y calidad de los servicios que presta en su territorio.

Subsistema Privado El subsector privado incluye: a) profesionales independientes que atienden pacientes que son afiliados de OS seguros privados, o pagan la consulta de manera particular. b) establecimientos asistenciales, contratados por las OS o las empresas de medicina prepaga c) entidades de seguro voluntario según riesgo: Empresas de Medicina Prepaga (EMP) d) cooperativas y mutuales de salud: entidades no lucrativas que ofrecen planes de salud pero no operan como OS ni como EMP.

Medicina Prepaga ‒ Las EMP cubren a la población de mayor poder adquisitivo, aproximadamente 3, 3 millones de personas; 40% están afiliadas de manera individual o familiar y el resto a través de sus empleadores. ‒ Existen alrededor de 150 EMP en el país, pero sólo cinco concentran el 60% de la afiliación. ‒ Ley 26. 682 de Medicina Prepaga: ‒ La cobertura mínima igual al PMO ‒ Prohibición de rechazar afiliados según edad o preexistencias ‒ El gobierno debe autorizar los aumentos de cuotas ‒ Cobertura de prestaciones básicas para discapacidad

Seguridad social ‒ Se organiza en torno a las Obras Sociales, que cubren a los trabajadores asalariados y sus familias según ramas de actividad. Hay alrededor de 300 OS. Estas organizaciones son sin fines de lucro. ‒ Aporte del trabajador 3%, contribución del empleador 6%. ‒ OS nacionales sindicales y no sindicales (70%): Congreso, Fuerzas Armadas y Seguridad, Universidades, Judicial. ‒ OS provinciales (30%): empleados públicos provinciales. ‒ INSSJy. P - Programa de Asistencia Médica Integral (PAMI) cubre a los jubilados del sistema nacional de previsión y a sus familias. Tiene 5 millones de beneficiarios, incluyendo a excombatientes de Malvinas y pensionados por invalidez.

Seguridad social ‒ Las Obras Sociales más grandes ofrecen servicios propios principalmente de alta complejidad, en algunos casos para diagnóstico y consultorios. El resto contrata proveedores privados o públicos. En algunas poblaciones pequeñas hay un solo proveedor, público o privado. ‒ 2010: 18 millones de afiliados. En caso de multiempleo se da la superposición de beneficiarios, pero actualmente es obligatorio elegir una sola OS. ‒ Desde 1995 rige la libre elección de obra social (o prepaga si existe convenio entre ésta y la obra social)

El Programa Médico Obligatorio ‒ Las OS nacionales y las EMP tienen obligación de atender el Programa Médico Obligatorio (PMO) dispuesto por el MS, bajo supervisión de la Superintendencia de Servicios de Salud (SSS). ‒ El PMO es un amplio conjunto de prestaciones, incluyendo un vademecum de medicamentos, que cubre 95% de las causas de consulta ambulatoria, internaciones, cirugías, odontología, salud mental, rehabilitación y paliativos. ‒ Las OS provinciales no están obligadas a ofrecer el PMO, lo cual da lugar a la existencia de diferentes esquemas de beneficios. No obstante, 13/24 OS provinciales ofrecen un conjunto explícito de prestaciones básicas.

Fondo Solidario de Redistribución ‒ Una parte de las contribuciones a las OS financia el Fondo Solidario de Redistribución (FSR), creado para aumentar la equidad en la distribución de los recursos entre entidades. Su objetivo es cubrir la diferencia entre la cotización del trabajador y la cápita asociada al PMO. ‒ La Administración Federal de Ingresos Públicos (AFIP) redistribuye a las OS una cierta cantidad por cada grupo familiar afiliado que no alcance a cubrir el costo del PMO. ‒ Los recursos remanentes se utilizan para sustentar a las OS en la cobertura de padecimientos de alto costo y baja frecuencia (Sistema Único de Reintegros, Ex-APE).

Superintendencia de Servicios de Salud ‒ Regulación y Fiscalización de las OS sindicales y prepagas. ‒ Fiscaliza el cumplimiento del PMO. ‒ Vigila el costo de las prestaciones incluidas en el PMO. ‒ Controla la Calidad Médica de prestadores y servicios. ‒ Audita la gestión contable, médica, legal y social de las obras sociales. ‒ Administra el padrón de beneficiarios (libre elección). ‒ Controla el pago de prestaciones a Hospitales Públicos de Gestión Descentralizada y agentes del seguro de salud que posean prestadores propios. ‒ Administra el Fondo Solidario de Redistribución (FSR).

Políticas Públicas ‒ Las políticas son el conjunto de decisiones que hace posible la organización de una comunidad ‒ Las políticas públicas son el conjunto de decisiones y acciones que llevan a cabo los gobiernos para resolver los problemas que los ciudadanos y el propio gobierno consideran prioritarios en un momento determinado. ‒ Macropolíticas: por ejemplo, decidir cómo debe ser el sistema de salud de un país o qué tipo de servicios se debe brindar a los ciudadanos. ‒ Micropolíticas: resolver problemas puntuales, como la contaminación que produce una fábrica.

Políticas Públicas ‒ Distinción entre política pública (acciones, decisiones y omisiones por parte de los actores involucrados en los asuntos públicos ) y el concepto tradicional de política (relaciones o lucha por el poder, procesos electorales, confrontación entre organizaciones sociales y gobierno) ‒ Hacer es una política, y no hacer, también es una política. Políticas sectoriales ‒ Educación obligatoria, atención de salud, campañas de educación vial, control de actividades contaminantes, el otorgamiento de pensiones, etc.

Los valores básicos ‒ Salud como derecho humano. La salud es determinante de la calidad de vida. Las necesidades tradicionalmente reconocidas (vivienda, alimentos, trabajo, libertad de movimiento) se relacionan al bienestar físico y mental. ‒ Accesibilidad y Equidad. Todos los individuos poseen el derecho a alcanzar el mejor estado de salud posible, de modo independiente a su etnia, religión, género, etc. ‒ Participación y transparencia o rendición de cuentas. Establecer estructuras que permitan una participación de la comunidad en la elaboración de políticas públicas y mecanismos para la rendición de cuentas democrática y transparente. ‒ Otros: Solidaridad, Eficiencia, Efectividad.

Ciclo de las políticas públicas 1. Identificación y definición del problema. 2. Formulación de las alternativas de solución. 3. Toma de decisión o adopción de una alternativa. 4. Implementación de la alternativa seleccionada. 5. Evaluación de los resultados obtenidos.

Políticas de Salud ‒ Son las políticas públicas sectoriales de la salud. ‒ En todos los sectores sociales de gobierno, la política resulta una herramienta para la toma de decisiones (u elección de opciones) en un universo de dos variables: los recursos escasos e insuficientes, y las necesidades crecientes o infinitas. ‒ Por eso, las políticas de salud parten de una serie de valores (equidad, justicia, eficiencia, accesibilidad, etc. ) para orientar la asignación de recursos para satisfacer las necesidades de salud de la comunidad.

Políticas de Salud ‒ El sistema de salud es la expresión estructural/institucional de un conjunto de decisiones. Tres perspectivas: 1. Macro o perspectiva política: la del responsable político o el gobierno del sistema, que define la dirección del sistema. 2. Meso o perspectiva político-técnica: la de los responsables político-administrativos sobre la gestión del sistema, o sea alcanzar los objetivos con los recursos disponibles. 3. Micro o perspectiva técnica: la que tienen los profesionales asistenciales, la acción del sistema, ya que de las opciones diagnósticas y terapéuticas que ellos determinan depende el 70% del gasto del sistema.

Alma-Ata 1978 (URSS) Almaty 2016 (Kazajistán) Centro de Convenciones Lenín Palacio de la República

Atención primaria de la salud ‒ APS es asistencia sanitaria esencial basada en métodos y tecnologías prácticos, científicamente fundados y socialmente aceptables, puesta al alcance de todos los individuos y familias de la comunidad con su plena participación, y a un costo que la comunidad y el país puedan soportar, en todas y cada una de las etapas de su desarrollo, con un espíritu de autorresponsabilidad y autodeterminación. ‒ Representa el primer nivel de contacto de los individuos, la familia y la comunidad con el sistema de servicios de salud, llevando lo más cerca posible la atención al lugar donde viven y trabajan las personas.

Valores y elementos de la APS ‒ Acceso y cobertura universal: eliminar barreras para la utilización de servicios y la participación en el sistema. ‒ Atención integral: responder a las necesidades de la población, incluir promoción, prevención, curación, etc. ‒ Atención integrada: coordinación de todos los niveles. ‒ Atención apropiada: medidas, tecnologías y recursos en cantidad y calidad para cumplir con los objetivos. ‒ Énfasis en la promoción y prevención: intervenir lo más temprano en riesgo, problemas de salud y secuelas. ‒ Calidad: efectividad, eficiencia, aceptabilidad, equidad y legitimidad.

Valores y elementos de la APS ‒ Orientación familiar y comunitaria: perspectiva para valorar riesgos, identificar problemas y priorizar acciones. ‒ Mecanismos activos de participación: la APS es una estrategia nacional y local de desarrollo socioeconómico, con participación social para garantizar la transparencia y la rendición de cuentas en todos los niveles. ‒ Marco legal e institucional: políticas y programas del sector salud, normas y regulaciones legales. ‒ Organización y gestión óptimas: organización legal y financiera del sistema. ‒ Políticas y programas proequidad: disminuir efectos negativos de las desigualdades sociales.

Valores y elementos de la APS ‒ Primer contacto: organización en niveles de atención con un punto de entrada útil y accesible cada vez que el paciente tiene un problema de salud. ‒ Recursos humanos apropiados: miembros del equipo de salud, personal administrativo y agentes comunitarios deben tener una combinación correcta de habilidades y conocimientos. Planificación e inversión en capacitación. ‒ Recursos adecuados y sostenibles: ajustados según las necesidades de salud y presupuesto suficiente para brindar una atención de alta calidad. ‒ Acciones intersectoriales: abordar los determinantes de la salud de la población dentro y fuera de los servicios de salud, con impacto sobre la salud y los determinantes.

Ampliación de la cobertura ‒ Mejorar el acceso y la utilización de los servicios de salud ‒ Aumentar la disponibilidad de recursos ‒ El sistema técnico-administrativo sirve a la población. El acceso a los servicios depende de tres factores: ‒ Existe una oferta sostenida y regular de servicios que se encuentra al alcance geográfica, temporal, económico y cultural de las comunidades. ‒ Los servicios se adecuantitativa y cualitativamente al número y estructura de la población y a sus problemas o necesidades en materia de salud. ‒ La comunidad utiliza realmente los servicios y participa activamente en su diseño y prestación.

Regionalización ‒ Esquema de implementación racional de los recursos de salud, organizados dentro de una disposición jerárquica en la que es posible ofrecer la mayor atención posible en los centros primarios, y los demás servicios se utilizan de acuerdo con las necesidades individuales del enfermo. ‒ La regionalización es un mecanismo de descentralización de la administración técnica y de servicios, con el fin de aumentar la cobertura y la eficiencia del sistema ‒ No se trata sólo de un espacio geográfico, sino también de un espacio demográfico, epidemiológico, tecnológico, económico, social y político, donde se articulan, por una parte, los servicios de salud y, por otra, la población con sus necesidades y posibilidades.

Regionalización ‒ Sistema Local de Salud (SILOS): unidades organizativas básicas de una entidad global plenamente articulada que es el sistema nacional de salud. Los sistemas locales de salud constituyen el punto local de planificación y gestión periférica de los servicios de salud, bajo la integración y regulación de la coordinación provincial o nacional del sistema de salud, nivel en el que se formulan las políticas globales de salud. ‒ Área programática: área epidemiológico-social asignada por planificación a una o varias instituciones de salud (hospitales, centros de salud, etc. ) para que realicen en ella acciones integrales e integradas de salud para sus habitantes y su ambiente.

Descentralización ‒ Transferencia de responsabilidad desde el nivel central a los niveles locales a fin de que estos puedan planificar y y administrar los recursos. ‒ Acto jurídico y administrativo por el cual se transfieren niveles de decisiones, funciones, facultades, programas y recursos a un ente de derecho público de otra jerarquía. ‒ Delegación: transferencia de ciertas funciones a órganos inferiores pero sin ceder el poder de decisión. ‒ Desconcentración: es el acto administrativo de transferir programas y recursos de órganos centrales a organismos de menor jerarquía pero dentro de la misma jurisdicción, sin sostén jurídico. Implica el otorgamiento de mayor autonomía en funciones técnicas-operativas del subordinado, atenuándose la relación jerárquica respecto al nivel central. Ejemplos: manejo de presupuesto, gestión del personal, etc.

Participación comunitaria ‒ “El pueblo tiene el derecho y el deber de participar en las acciones de protección y atención de su salud. ” Alma Ata, 1978 ‒ Participación comunitaria: esencial para cambiar el modelo de atención, centrado en persona, familia y comunidad. ‒ Implica que la comunidad se involucre en todo aquello que la afecta directa o indirectamente, con actitud proactiva e interesada en lugar de pasiva y dependiente. ‒ Una cultura de participación contribuye a que las personas sean solidarias, activas, comprometidas y responsables, en satisfacer las necesidades comunitarias locales y en la vida democrática de una sociedad. ‒ Participación es un diálogo permanente con la comunidad, para la toma de decisiones y con respeto por la diversidad.

Rectoría del sistema: COFESA ‒ Los gobiernos provinciales son responsables de la salud de sus habitantes a través de sus ministerios de salud. ‒ La coordinación entre nación y las provincias se articula en el Consejo Federal de Salud (COFESA), integrado por los ministros de las provincias y el ministro de la nación. ‒ El COFESA es el espacio para construcción de consensos, definición de metas y adopción de políticas y decisiones compartidas entre sectores y jurisdicciones.
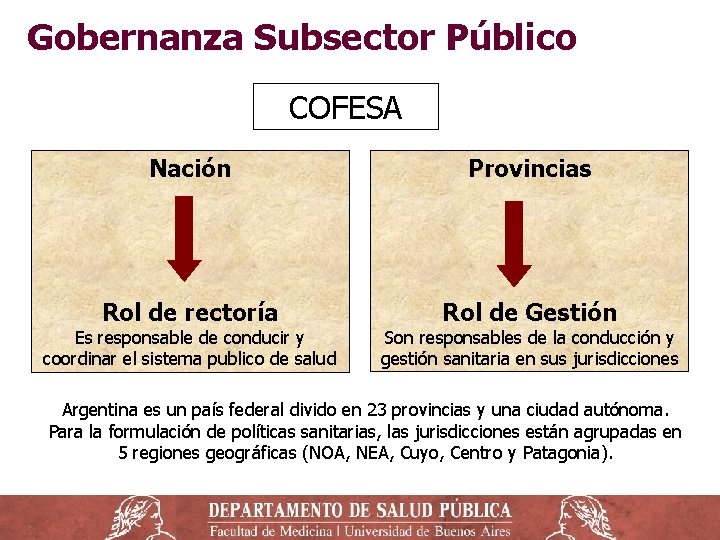
Gobernanza Subsector Público COFESA Nación Provincias Rol de rectoría Rol de Gestión Es responsable de conducir y coordinar el sistema publico de salud Son responsables de la conducción y gestión sanitaria en sus jurisdicciones Argentina es un país federal divido en 23 provincias y una ciudad autónoma. Para la formulación de políticas sanitarias, las jurisdicciones están agrupadas en 5 regiones geográficas (NOA, NEA, Cuyo, Centro y Patagonia).

Política nacional de medicamentos ‒ Implementada a partir de 2002 (post-crisis). Tres ejes: 1. Prescripción de medicamentos por nombre genérico. 2. El Programa Remediar (actualmente CUS Medicamentos) para proveer medicamentos esenciales a los sectores más necesitados en los CAPS. 3. La implementación y modificación del PMO, que ahora cubre más de 370 medicamentos, incluyendo 70% de los medicamentos destinados a enfermedades crónicas. ‒ El Consumo de medicamentos vendidos se incrementó de 277 a 405 millones de unidades entre 2002 y 2005. ‒ El programa Remediar brinda medicamentos esenciales de manera gratuita a 16. 000 personas, y paga un precio de hasta 90% más bajo que el valor de mercado.

Programa Remediar ‒ Provisión de medicamentos esenciales en el PNA para garantizar el acceso de la población más vulnerable ‒ Fortalecer el modelo de atención primaria de la salud y los Centros de Atención Primaria de la Salud (CAPS) ‒ Capacitación en Uso Racional de Medicamentos y uso de Guías de Diagnóstico y Tratamiento ‒ ‒ ‒ 7464 Centros de Salud Distribución directa Operador logístico habilitado ANMAT Buenas Prácticas de Almacenamiento Producción mensual: 15. 300 botiquines

Programa Sumar El Programa SUMAR es la ampliación del Plan NACER Programa de financiamiento por resultados de prestaciones de salud priorizadas destinado a incrementar el acceso a prestaciones de calidad para población sin cobertura formal de salud y a fortalecer la red pública de servicios. • POBLACIÓN OBJETIVO: niños hasta 9 años, adolescentes de 10 a 19 años, embarazadas y puérperas y mujeres de 20 a 64 años • TOTAL POBLACIÓN CUBIERTA: 9, 5 millones • ESTABLECIMIENTOS DE SALUD: 7. 258 • TIPOS DE PRESTACIONES: 400 • TOTAL DE PRESTACIONES FINANCIADAS: más de 47 millones INCORPORACIONES 2012 - 2013 - Control clínico de salud - Embarazo de alto riesgo - Salud Mental - Inmunizaciones - Prematurez - Oncología - Control odontológico - Enfermedades respiratorias - Cirugías - Control oftalmológico - Trastornos metabólicos - Cardiopatías congénitas - Control ginecológico - Trastornos nutricionales

Direccion Nacional Maternidad e Infancia ‒ Plan Reducción Mortalidad Materno-infantil, de las Mujeres y las Adolescentes ‒ Fortalecimiento hospitales pediátricos y maternidades ‒ Capacitación RRHH ‒ Implementación Bancos de Leche Materna ‒ Elaboración de guías de diagnóstico y tratamiento Provisión Insumos • Medicamentos: síndrome bronquial obstructivo, sales de RHO y soluciones IV, hierro, hormona crecimiento, palivizumab • Alimentos: 7. 000 kg/año leche en polvo • Equipamiento: saturómetros, incubadoras, etc.

Salud Sexual y Reproductiva Ley 25. 673: creación del PNSSPR ‒ Provisión de MAC a todo el país a través de Remediar ‒ Capacitaciones sobre MAC, derechos sexuales y reproductivos, género y salud y consejería en salud sexual y reproductiva ‒ Material de prevención de violencia y violencia sexual ‒ Encuesta a adolescentes sobre uso de MAC ‒ Encuesta Nacional de Salud Sexual y Reproductiva ‒ Línea gratuita de información y acceso a derechos (0 -800 Salud Sexual) ‒ Boletín de Salud Sexual ‒ Sistema de información y monitoreo del Programa

1999 2003 vacunas 8 2000 2001 Triple bacteriana celular Sabin Doble bacteriana BCG Hepatitis B - personal de salud Triple viral - 12 meses, 6 años Cuádruple bacteriana - <2 años 2002 2003 2004 2005 2006 2008 2009 § Gripe § HPV - 11 años § Neumococo - <2 años § Triple bacteriana acelular - 11 años 2007 § Pentavalente - <1 años § Fiebre amarilla - para zonas de riesgo § Fiebre hemorrágica argentina § Hepatitis A - 12 meses § Hepatitis B § Triple viral § Hepatitis B - recién nacido § § § § Enfermedades Inmunoprevenibles 2010 Calendario de vacunación: Vacunas gratuitas y obligatorias 2011 2015 vacunas 19
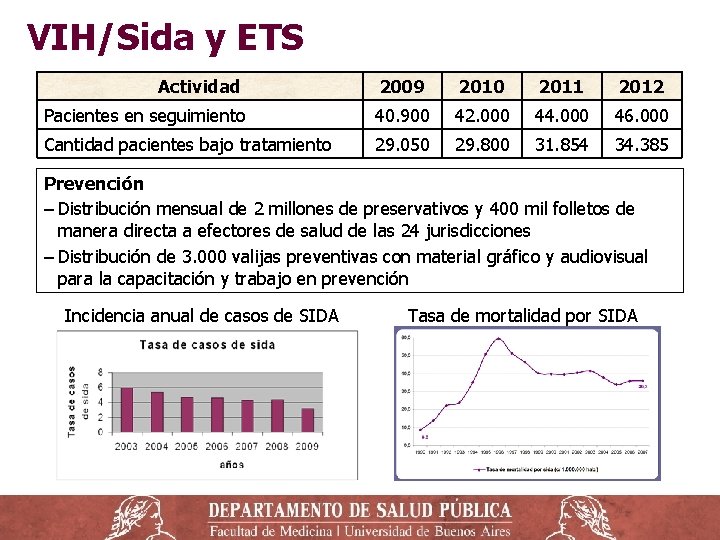
VIH/Sida y ETS Actividad 2009 2010 2011 2012 Pacientes en seguimiento 40. 900 42. 000 44. 000 46. 000 Cantidad pacientes bajo tratamiento 29. 050 29. 800 31. 854 34. 385 Prevención ‒ Distribución mensual de 2 millones de preservativos y 400 mil folletos de manera directa a efectores de salud de las 24 jurisdicciones ‒ Distribución de 3. 000 valijas preventivas con material gráfico y audiovisual para la capacitación y trabajo en prevención Incidencia anual de casos de SIDA Tasa de mortalidad por SIDA

ECNT – Promoción de la Salud • • • PLAN NACIONAL ARGENTINA SALUDABLE PROGRAMA NACIONAL DE CONTROL DE TABACO PROGRAMA ESCUELA PROMOTORAS DE SALUD − Reducción del Consumo de Sal: campaña “ – Sal + Vida” − Reducción Consumo Grasas Trans − Promoción del consumo de frutas y hortalizas frescas − Campaña 100. 000 corazones para un cambio saludable − Actividad física (Pausa Activa®, uso de escaleras, pistas de salud, gimnasios al aire libre, etc. ) − Campaña “Ambientes libres de humo”
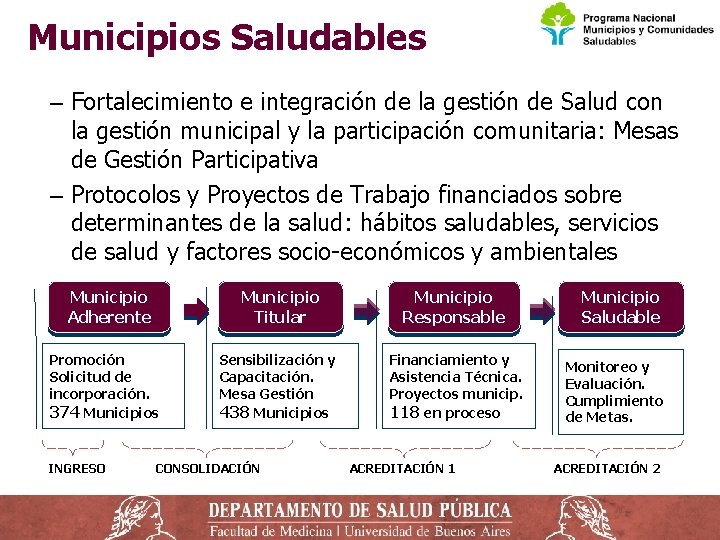
Municipios Saludables ‒ Fortalecimiento e integración de la gestión de Salud con la gestión municipal y la participación comunitaria: Mesas de Gestión Participativa ‒ Protocolos y Proyectos de Trabajo financiados sobre determinantes de la salud: hábitos saludables, servicios de salud y factores socio-económicos y ambientales Municipio Adherente Promoción Solicitud de incorporación. 374 Municipios INGRESO Municipio Titular Municipio Responsable Sensibilización y Capacitación. Mesa Gestión 438 Municipios Financiamiento y Asistencia Técnica. Proyectos municip. 118 en proceso CONSOLIDACIÓN ACREDITACIÓN 1 Municipio Saludable Monitoreo y Evaluación. Cumplimiento de Metas. ACREDITACIÓN 2

Garantía de la Calidad de Atención 1. Capacitación e Investigación − Estandarización de procesos asistenciales − Seguridad de pacientes y gestión del riesgo sanitario − Desarrollo de procesos de calidad 2. Evaluación de establecimientos − Centros APS (3700/7525) − Establecimientos donde se realizan partos (746/867) − Centros de cirugía de cardiopatías congénitas 3. Guías y Directrices − 59 directrices de organización y funcionamiento − 21 guías de diagnóstico y tratamiento − 35 guías de procedimientos

Regulación y Gestión de RRHH ‒ ‒ Acreditación de Residencias de Salud Reconocimiento de Sociedades Científicas Reconocimiento de Especialidades de Salud Curso Líderes en RRHH Observatorio Permanente de RRHHS ‒ ‒ Residencias Especialidades otorgadas por universidades Profesiones y Tecnicaturas de Salud Carreras de Grado

Vigilancia Sanitaria ‒ ANMAT: organismo descentralizado (MSal) para garantizar eficacia, seguridad y calidad de productos de uso humano. ‒ Competencia: medicamentos, tecnología médica, reactivos diagnóstico, alimentos procesados, suplementos dietarios, productos de uso doméstico y cosméticos. ‒ Funciones: autorización, registro, regulación, vigilancia y fiscalización de elaboración, comercialización y publicidad. ‒ ANLIS: supervisión y referencia nacional de las redes de laboratorio microbiológico, la vigilancia de enfermedades específicas e investigación epidemiológica, y la elaboración y control de calidad de productos biológicos estratégicos como vacunas y sueros antiveneno. ‒ OTROS: Obras públicas, Ambiente, SENASA.

Relaciones Internacionales OPS/OMS ‒ Miembro del Comité Ejecutivo de OPS MERCOSUR / UNASUR ‒ Armonización en temas de Salud Internacional (SGT 11: Vigilancia, Servicios y Productos; SGT 3: Alimentos; y Reuniones de Ministros de Salud y Estados Asociados) ‒ Coordinación UNASUR Acceso Universal Medicamentos ‒ Cooperación Car. PHA y Africa Cooperación y asistencia ‒ Donaciones de medicamentos, vacunas, sueros e insumos a Paraguay, Bolivia, Haití, Chile, Uruguay, Venezuela, entre otros ‒ Vigilancia y control vectorial en zona de frontera

Salud en el Mercosur Subgrupo de Trabajo III: reglamentación técnica en vigilancia sanitaria, con directrices de protección de la salud pública. SGT XI: armonización de: ‒ Alimentos. ‒ Vigilancia epidemiológica. ‒ Control sanitarios de puertos, aeropuertos y pasos frontera. ‒ Ejercicio profesional: requisitos de habilitación profesional para el nivel superior, técnico y auxiliar, sistema de control del ejercicio profesional, reconocimiento de especialidades. ‒ Tecnología en salud: evaluación, definición y uso. ‒ Servicios de salud: habilitación de establecimientos, guías de atención, niveles de atención y complejidad de servicios.

Legislación y Ley ‒ Legislación: conjunto o cuerpo de leyes por las cuales se gobierna un Estado o una materia determinada. En el sentido etimológico, es el conjunto de las leyes de un país. Por extensión, es la ciencia de las leyes, y también la acción de legislar. ‒ Ley: precepto dictado por la autoridad competente, en el que se manda o prohíbe algo en consonancia con la justicia y para el bien de los gobernados. ‒ Regla social obligatoria establecida de modo permanente por la autoridad pública y sancionada por la fuerza.

Poder de policía ‒ La constitución establece derechos, garantías y beneficios para todos los ciudadanos, pero ellos no son absolutos, sino que su ejercicio está sujeto a reglamentación. ‒ El orden, la seguridad, la moralidad y la salubridad (y el bienestar en general) imponen ciertas limitaciones al libre albedrío individual para permitir la convivencia social. ‒ El poder de policía es la potestad que tiene el Congreso, dentro del marco de la Constitución y bajo el principio de razonabilidad y el control judicial, de restringir derechos de los individuos en función del bien común, o sea, para satisfacer principios del bien general. ‒ Es la facultad legislativa de regular la amplitud y límites de los derechos individuales fijados en la constitución.

El Derecho a la Salud ‒ Los Derechos parten de las necesidades reconocidas como universales por determinada sociedad y tiempo histórico. ‒ Por ejemplo ¿Cuáles son las necesidades de la infancia? ‒ Existe un conjunto de necesidades de la infancia que se consideran básicas y universales para garantizar la salud y bienestar de los niños, niñas y adolescentes, como el alimento, el afecto y la estimulación. ‒ Las necesidades universales son de diferente naturaleza (psicológicas, físicas, sociales, económicas y culturales) aunque interdependientes. ‒ El modo en que se satisfacen las necesidades varía según las diversas culturas. Por ejemplo, la edad de inicio de la educación formal. ‒ El abordaje de la necesidad también varia según las características de los niños, por ejemplo, la discapacidad necesita un apoyo adicional.

El Derecho a la Salud ‒ Las necesidades se transforman en derechos cuando se establecen como una obligación para quien tiene el deber de satisfacerlas. ‒ La forma habitual de incorporar una obligación es a través de la Constitución Nacional o de una Ley específica, que define quién es el responsable de satisfacerla. ‒ Crear un derecho implica la posibilidad de exigir por su cumplimiento. ‒ En el caso de los niños, niñas y adolescentes, la obligación corresponde a los padres, el Estado y a instituciones como la escuela, etc.

La Constitución Nacional ‒ 1853: Derecho a la vida (Art. 33). ‒ 1949 (derogada): Derecho a la “preservación de la salud” entre los derechos del trabajador y la ancianidad. ‒ 1957: incorpora los derechos económicos y sociales, sin regular el derecho a la salud. El art. 14 bis al consagrar el beneficio de la seguridad social de los trabajadores y esto se interpreta como un reconocimiento al derecho social a la salud.

La Constitución Nacional 1994 ‒ Tampoco sistematiza el derecho a la salud. a) Preámbulo: “promover el bienestar general”. b) Art. 41: derechos de “tercera generación” e introduce la protección de los derechos ambientales, relacionados con el derecho a la salud: “todos los habitantes gozan del derecho a un ambiente sano, equilibrado. . . ”. c) Art. 42: derechos de consumidores y usuarios. Resguarda la libertad de mercado, intenta armonizar los beneficios económicos en conflicto y tutela los intereses del usuario y consumidor de bienes y servicios. d) Art. 75 inc. 19: el progreso económico con justicia social; y lo conducente al desarrollo humano.

La Constitución Nacional 1994 e) Art. 75 inc. 22: otorga jerarquía constitucional a tratados y declaraciones internacionales de Derechos Humanos, las cuales se refieren al derecho a la salud como fundamental ‒ Declaración Americana de los Derechos y Deberes del Hombre art. 7 y 11; ‒ Declaración Universal de Derechos Humanos art. 3, 8, 25; ‒ Pacto Internacional sobre Derechos Económicos, Sociales y Culturales art. 12; ‒ Pacto Internacional de Derechos Civiles y Políticos art. 24; ‒ Convención Americana de Derechos Humanos art. 4; y ‒ Convención de los Derechos del Niño art. 6, 23, 24 y 26.

La Constitución Nacional 1994 e) Art. 75 inciso 23: el Congreso Nacional deberá legislar y promover medidas de acción positivas que garanticen la igualdad real de oportunidades de trato y el pleno goce y ejercicio de los Derechos reconocidos por la Constitución y por los tratados internacionales, en particular respecto de los niños, las mujeres, los ancianos y los discapacitados. ‒ Varias constituciones provinciales (prov. de Buenos Aires, y Ciudad de Buenos Aires) han establecido el derecho a la salud “para todos sus habitantes” (así lo especifican). La constitución de la provincia de Buenos Aires declara a los medicamentos “un bien social”.

Legislación sanitaria nacional ‒ La República Argentina (1853) tiene la forma de gobierno democrática representativa y federal, en virtud de la cual las provincias conservan el poder no delegado al gobierno central de manera expresa. ‒ La Constitución Nacional es la ley suprema y toda otra legislación debe sujetarse a sus disposiciones. ‒ Las 23 provincias y la Ciudad Autónoma de Buenos Aires son jurisdicciones político-administrativas que mantienen la responsabilidad del cuidado y la protección de la salud de sus respectivas poblaciones, es decir, la atención de la salud es una función no delegada por las provincias en el gobierno nacional

Leyes sobre Persona Humana Nro. Ley 24. 540 Régimen de identificación para los recién nacidos 25. 929 Derechos de mujer en embarazo, trabajo de parto y posparto, de toda persona recién nacida y de los padres de recién nacidos en riesgo. 25. 871 Política migratoria: igualdad de derechos, incluyendo atención de la salud. 26. 529 Derechos del paciente en relación con profesionales e instituciones de salud. 26. 742 Muerte digna 26. 743 Identidad de género
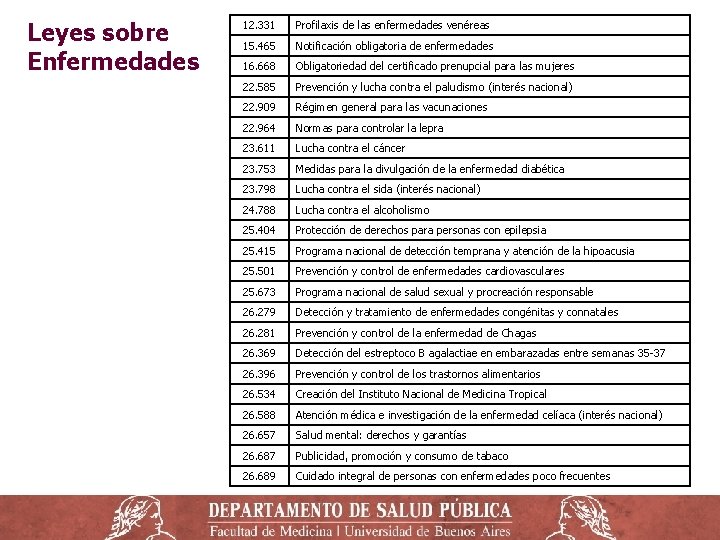
Leyes sobre Enfermedades 12. 331 Profilaxis de las enfermedades venéreas 15. 465 Notificación obligatoria de enfermedades 16. 668 Obligatoriedad del certificado prenupcial para las mujeres 22. 585 Prevención y lucha contra el paludismo (interés nacional) 22. 909 Régimen general para las vacunaciones 22. 964 Normas para controlar la lepra 23. 611 Lucha contra el cáncer 23. 753 Medidas para la divulgación de la enfermedad diabética 23. 798 Lucha contra el sida (interés nacional) 24. 788 Lucha contra el alcoholismo 25. 404 Protección de derechos para personas con epilepsia 25. 415 Programa nacional de detección temprana y atención de la hipoacusia 25. 501 Prevención y control de enfermedades cardiovasculares 25. 673 Programa nacional de salud sexual y procreación responsable 26. 279 Detección y tratamiento de enfermedades congénitas y connatales 26. 281 Prevención y control de la enfermedad de Chagas 26. 369 Detección del estreptoco B agalactiae en embarazadas entre semanas 35 -37 26. 396 Prevención y control de los trastornos alimentarios 26. 534 Creación del Instituto Nacional de Medicina Tropical 26. 588 Atención médica e investigación de la enfermedad celíaca (interés nacional) 26. 657 Salud mental: derechos y garantías 26. 687 Publicidad, promoción y consumo de tabaco 26. 689 Cuidado integral de personas con enfermedades poco frecuentes

Leyes sobre Prácticas Médicas Nro. Ley 22. 853 Habilitación y funcionamiento de las unidades de diálisis 22. 990 Utilización de sangre humana y hemoderivados 24. 193 Transplante de órganos y tejidos humanos 25. 392 Registro de donantes de células progenitoras hematopoyéticas 26. 130 Régimen para las intervenciones de contracepción quirúrgica
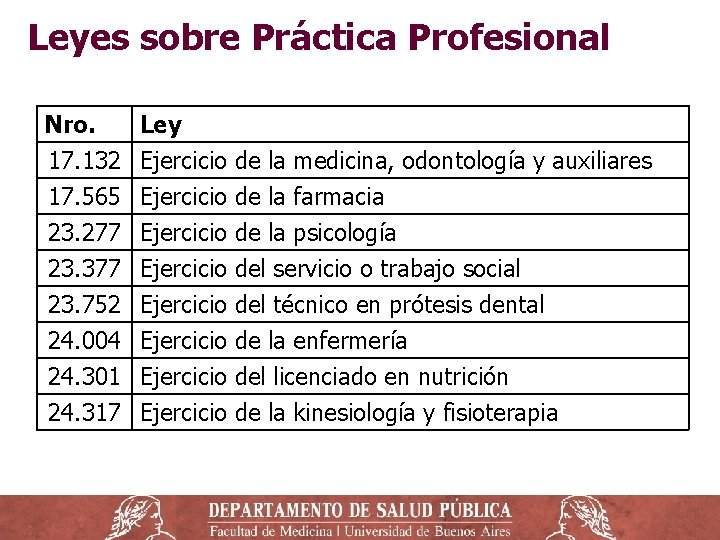
Leyes sobre Práctica Profesional Nro. 17. 132 17. 565 23. 277 Ley Ejercicio de la medicina, odontología y auxiliares Ejercicio de la farmacia Ejercicio de la psicología 23. 377 23. 752 24. 004 24. 301 24. 317 Ejercicio Ejercicio del servicio o trabajo social del técnico en prótesis dental de la enfermería del licenciado en nutrición de la kinesiología y fisioterapia
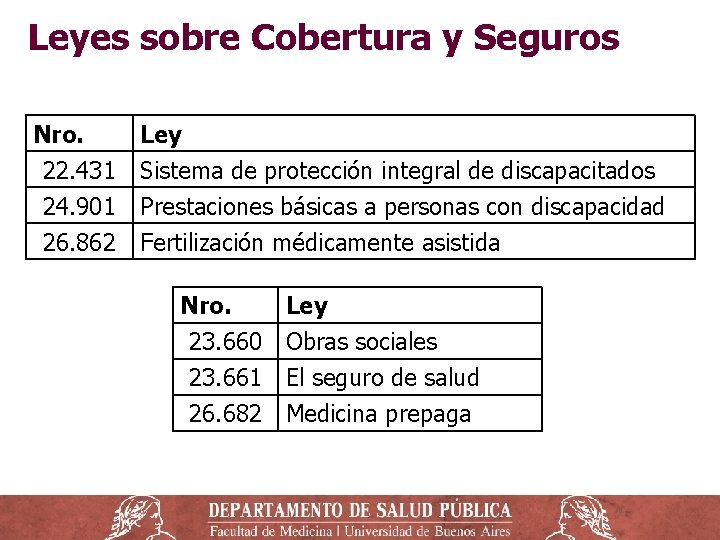
Leyes sobre Cobertura y Seguros Nro. 22. 431 24. 901 26. 862 Ley Sistema de protección integral de discapacitados Prestaciones básicas a personas con discapacidad Fertilización médicamente asistida Nro. 23. 660 23. 661 26. 682 Ley Obras sociales El seguro de salud Medicina prepaga

Las organizaciones ‒ Sistemas sociales compuestos por individuos y grupos de individuos que, mediante la utilización de ciertos recursos, desarrollan actividades relacionadas y coordinadas para el logro de un objetivo común, en un contexto en el que se establece una influencia recíproca. ‒ Supervisión o ápice estratégico: director ‒ Base de la organización o núcleo operativo: personal que realiza el trabajo básico de fabricar un producto o prestar determinados servicios. ‒ Las organizaciones complejas requieren una línea media o una jerarquía de autoridad entre el núcleo operativo y el ápice estratégico.

Estructura organizativa ‒ Misión y funciones: objetivo institucional-responsabilidades. ‒ Organigrama: Esquemática de la estructura jerárquica. ‒ Posición: vínculo de subordinación de una unidad. ‒ Localización: disposición del área física de la unidad. ‒ Competencia: atribución específica y exclusiva de la unidad o instancia de decisión o de ejecución de acciones. ‒ Diagrama o flujograma: lo que entra y sale de la unidad. ‒ Normas: reglas generales para situaciones cotidianas que afectan las funciones del hospital. Permiten decidir, actuar y monitorear (auditoría y acreditación).

Niveles de Atención ‒ Primer Nivel (PNA): Primer contacto o puerta de entrada al sistema. Establecimientos de baja complejidad, como consultorios, policlínicas o centros de salud. ‒ Segundo Nivel: hospitales y establecimientos donde se prestan servicios de medicina interna, pediatría, ginecoobstetricia y cirugía general. ‒ Tercer nivel: alta complejidad y subespecialidades para patologías complejas. Alta disponibilidad de recursos humanos y equipamiento. ‒ Funcionamiento en red con mecanismos de referencia y contrarreferencia.
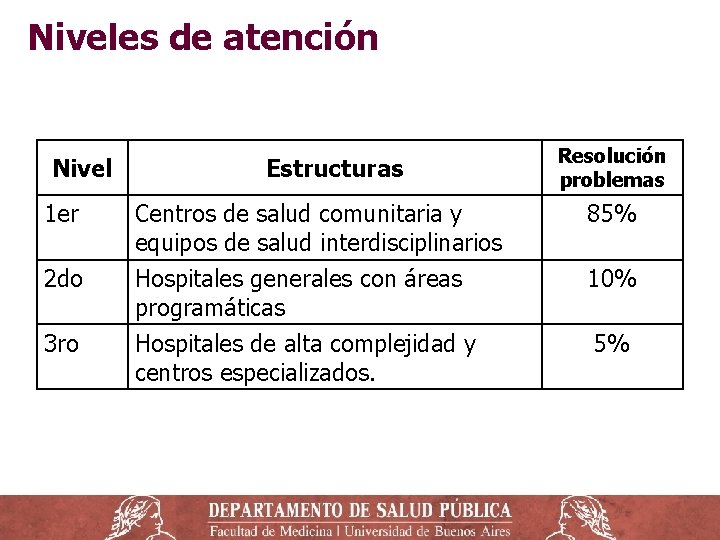
Niveles de atención Nivel 1 er 2 do 3 ro Estructuras Resolución problemas Centros de salud comunitaria y equipos de salud interdisciplinarios Hospitales generales con áreas programáticas 85% Hospitales de alta complejidad y centros especializados. 5% 10%

El Hospital o Nosocomio ‒ Establecimiento destinado a brindar atención médica de todo tipo, incluidas operaciones quirúrgicas e internación durante la recuperación o tratamiento. También se realiza investigación y enseñanza médica. ‒ La atención de los enfermos se realiza por medio de los profesionales médicos, de enfermería y personal auxiliar y de servicios técnicos durante las 24 horas del día, los 365 días del año, para lo cual dispone de tecnología, equipos, instrumental y farmacología adecuadas. ‒ Núcleo o columna vertebral del sistema sanitario. ‒ Son las instituciones más complejas de administrar, con + de 300 tipos de empleos, distribuidos en una diversidad de servicios o departamentos.

Caracterización de los hospitales ‒ Tipo de establecimiento, año de construcción, superficie construida y número de camas para internación. ‒ Propiedad o titularidad, modalidad de gestión. ‒ Financiación: pública, privada, seguridad social. ‒ Nivel asistencial o de complejidad: 1 er, 2 do o 3 ro. ‒ Modalidades de atención: ambulatoria o internación, de diagnóstico, tratamiento o ambos, etc. ‒ Área de referencia: nacional, provincial, regional, local, municipal, zonal, interzonal. ‒ Área programática y tamaño de la población a cargo.

Servicios clínicos o finales Diagnóstico, tratamiento, seguimiento y rehabilitación ‒ Urgencia y emergencias. ‒ Consultorios, salas de internación y hospital de día ‒ Cirugía y quirófanos ‒ Atención gineco-obstétrica ‒ Atención psiquiátrica ‒ Rehabilitación

Servicios auxiliares o intermedios ‒ Laboratorio ‒ Diagnóstico por imágenes ‒ Farmacia ‒ Hemoterapia ‒ Nutrición ‒ Medicina nuclear ‒ Anatomía patológica y morgue

Servicios de apoyo o generales ‒ Administración: contabilidad, planificación y diseño ‒ Capacitación, docencia e investigación ‒ Control de Calidad ‒ Mantenimiento y reparaciones ‒ Limpieza y manejo de residuos comunes y patológicos ‒ Transporte ‒ Lavadero ‒ Esterilización ‒ Almacenamiento y depósito ‒ Comunicaciones

Cuidados progresivos ‒ Los cuidados que requieran los pacientes se basa en su capacidad física y mental, o sea, el grado de autonomía para realizar el tratamiento y en la intensidad del reposo y la supervisión médica y de enfermería que demandan. a) Atención ambulatoria: pacientes cuya capacidad física y mental les permite asistencia de diagnóstico y terapia en consultorio externo, con terapia autoadministrada, sin ayuda técnica. b) Atención domiciliaria: pacientes que requieren reposo y sólo periódicamente necesitan supervisión médica y de enfermería. Deben contar con medios que les aseguren cuidados básicos en su domicilio. Requiere de un equipo formado por médico, enfermera y trabajadora social.

Cuidados progresivos c) Cuidado institucional: pacientes que necesitan supervisión permanente de enfermería y, según su estado, pueden requerir supervisión médica permanente (cuidado agudo o intensivo) o periódica (cuidado intermedio para pacientes crónicos y convalecientes). La atención de pacientes agudos requiere mayor flujo de personal, equipamiento y medicamentos, y acceso rápido a servicios auxiliares de diagnóstico y tratamiento, todo lo cual implica mayor costo de inversión y operación. La atención de pacientes convalecientes y crónicos se realiza en un ambiente similar al del domicilio, con menor concentración de equipo y personal.

Organización del hospital ‒ 3 niveles jerárquicos o de autoridad (eje vertical) ‒ 5 niveles de agrupamiento de actividades (horizontal). Los niveles jerárquicos son: ‒ Nivel superior o dirección (ápice estratégico). Establece los objetivos, políticas y las metas a alcanzar, además de las normas de funcionamiento. Tiene la responsabilidad de la conducción global de la institución. ‒ Nivel intermedio administrativo o gerencia: planificación, desarrollo y ejecución de programas de acción y gestión presupuestaria y de recursos. ‒ Nivel inferior operativo (núcleo operativo): personal que ejecuta las tareas concretas.
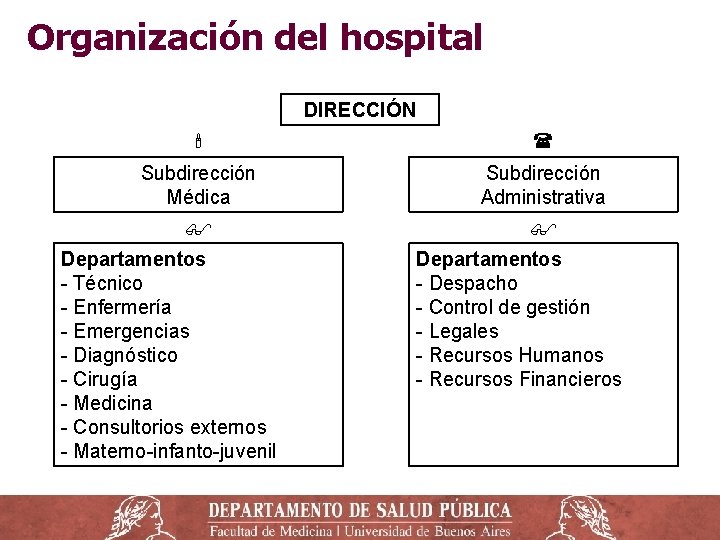
Organización del hospital DIRECCIÓN Subdirección Médica Subdirección Administrativa Departamentos - Técnico - Enfermería - Emergencias - Diagnóstico - Cirugía - Medicina - Consultorios externos - Materno-infanto-juvenil Departamentos - Despacho - Control de gestión - Legales - Recursos Humanos - Recursos Financieros

Área programática ‒ Zona geográfica asignada a una institución de atención a la salud para realizar acciones integradas de salud para sus habitantes y el ambiente. ‒ Transformación de hospitales en instituciones orientadas hacia la promoción de la salud y la prevención en su área de influencia geográfica y social. ‒ Permite el funcionamiento en red de todos los niveles de atención con derivación, referencia y contrarreferencia

Niveles de complejidad hospitalaria ‒ Número y el grado de desarrollo de tareas diferenciadas que integran la actividad global de un establecimiento. ‒ Existen diversas clasificaciones de complejidad. ‒ El esquema internacional contabiliza tres niveles ‒ Un modelo argentino contempla nueve niveles.

Clasificación internacional NIVEL I o de Bajo Riesgo ‒ Constituye la puerta de entrada a la red de servicios de salud. Aborda acciones de promoción y protección de la salud, control y detección temprana de enfermedades e internación para atención de pacientes con bajo riesgo. ‒ La estructura básica es una sala de espera, consultorio y office de enfermería, pero pueden incorporar otras áreas como admisión y egresos, guardia de urgencia y cirugía de bajo riesgo (cirugía menor, partos sin complicaciones, traumatología básica, y/o derivación). ‒ Puesto de salud, posta sanitaria, sala de salud (salita), centro de salud, centro de atención primaria de la salud (CAPS), salas de atención primaria de la salud (SAPS), centro de salud comunitario (CESAC).

Clasificación internacional NIVEL II o de Mediano Riesgo ‒ Mayor nivel de resolución para enfermedades o técnicas diagnósticos y terapéuticos que exceden la resolución del bajo riesgo. Cuentan con salas de internación, sector de cuidados especiales (unidad de reanimación, aislamiento, etc. ), guardia 24 horas en cirugía y obstetricia y médicos con las especialidades básicas. NIVEL III o de Alto Riesgo ‒ Enfermedades y técnicas diagnósticas y/o terapéuticas que requieren el mayor nivel de resolución. ‒ Profesionales de todas las subespecialidades, UTI, UCO, quirófanos de alta complejidad, investigación y docencia, control de infecciones hospitalarias, comité bioética, etc.

Los Centros de APS ‒ Hacia 1950, prácticamente todos los servicios de salud eran hospitales. En esa época se comenzó a advertir que un porcentaje de las acciones de promoción, prevención, diagnóstico y tratamiento se resuelven más eficazmente en establecimiento menos complejos y más cercanos a la población, con mejor impacto y resultado en término de salud, y a un costo mucho menor. ‒ Bajo esta conceptualización se comenzaron a crear los Centros de Atención Primaria de la Salud (CAPS). ‒ Los CAPS son la estructura física y funcional en la que se desarrollan las actividades de la atención primaria en los ámbitos de la promoción, prevención, asistencia curativa y de rehabilitación y la participación comunitaria.

Redes de Servicios ‒ Es la organización de servicios destinados a atender algún problema específico de salud o la prestación de un servicio específico, habitualmente según niveles de complejidad. ‒ Por ejemplo, Neurocirugía, Hemodinamia, Salud Mental. ‒ Deberían articular subsistemas (seguridad social, público y privado), niveles (nacional, provincial) y jurisdicciones.
Redes Integradas de Servicios ‒ Red de organizaciones que presta, o que hace los arreglos para prestar, servicios de salud equitativos e integrales a una población definida, y que rinde cuentas por el estado de salud de la población a la que sirve (OPS).

Redes Integradas de Servicios 1. Población nominalizada y territorio definidos y a cargo. 2. Red de establecimientos en todos los niveles que además integra los programas verticales: cobertura y acceso para todos, con atención integral, integrada y continua según niveles de complejidad. 3. PNA como puerta de entrada y de seguimiento: a) capacidad de programar las consultas con asignación de turnos en el propio nivel y en los demás. b) Luego de haberse atendido en los otros niveles y servicios, el paciente regresa al PNA para su seguimiento. 4. Prestaciones especializadas en entornos apropiados: según el tipo de atención que se requiera.

Redes Integradas de Servicios 5. Mecanismos de coordinación asistencial entre servicios y niveles de atención para evitar la duplicación servicios, el maluso de recursos y la generación de espacios vacíos en los que ningún nodo asume una tarea determinada: a) Referencia y contrarreferencia: información de exámenes complementarios e interconsultas. b) El registro clínico en el PNA debe incluir un resumen de lo que se registre en los otros niveles de atención. c) Guías: estandarización de prácticas y criterios comunes de atención y seguimiento. 6. Atención centrada en las personas y no en enfermedades o en enfermos.

Políticas Públicas en RRHHS Formación profesional y técnica Cantidad y calidad Regulación del ejercicio profesional Profesión liberal pero de riesgo social Trabajo en servicios de salud Disponibilidad, calidad y satisfacción laboral

RRHHS ‒ Profesionales de la salud: médicos, farmacéuticos, bioquímicos, odontólogos, psicólogos, fonoaudiólogos, kinesiólogos, lic. en enfermería, lic. en nutrición, etc. ‒ Técnicos de salud: enfermería, anestesia, hemoterapia, laboratorio, etc. ‒ Auxiliares de salud: enfermería, laboratorio, etc. ‒ Otras profesiones: contadores, abogados, ingenieros en biomedicina, etc. ‒ Otros empleos: administrativos, personal de limpieza, esterilización, mantenimiento, transporte, etc.

Formación de RRHHS ‒ El primer ciclo de formación en salud o de grado se desarrolla dentro del sistema educativo a través de las distintas ofertas incluidas en el nivel superior, terciario o universitario: auxiliar, técnico y grado universitario. ‒ Carreras de grado: la formación en un conocimiento profundo de una o más disciplinas, en sus principios, teorías, leyes, y en su forma de construcción del saber. ‒ El segundo ciclo de formación o posgrado: dos tipos: 1. Sistema educativo: carreras de posgrado con título de especialista, magister o doctor. 2. Sistema sanitario: residencias básicas y posbásicas (médicas y otras profesiones de salud) para obtener el título de especialista. Formación en servicio.

Formación de RRHHS ‒ Carreras de grado: la formación en un conocimiento profundo de una o más disciplinas, en sus principios, teorías, leyes, y en su forma de construcción del saber. ‒ Las especialidades tienen por objeto profundizar en el dominio de un determinado tema o área dentro de una profesión o el mismo campo de aplicación de varias profesiones, ampliando así la capacitación profesional a través de un entrenamiento intensivo. Cuentan con evaluación final de carácter integrador.

Carreras de Riesgo Social ‒ Ley de Educación Superior (Art. 43): establece que las profesiones reguladas por el Estado, cuyo ejercicio pudiera comprometer el interés público poniendo en riesgo de modo directo la salud, deben cumplir otros dos requisitos, además de la carga horaria: 1. Los planes de estudio deben considerar los contenidos curriculares básicos y los criterios sobre intensidad de la formación práctica que defina el Min. de Educación; 2. Deben someterse a acreditación periódica por CONEAU o entidades privadas debidamente reconocidas.

Formación de Postgrado ‒ Según la Ley de Educación Superior, el título de grado de médico es habilitante para ejercer la profesión en cualquiera de las especialidades (= cualquier tipo de práctica), pero muchos profesionales optan por seguir su formación a través de diversos posgrados. ‒ Formación de posgrado universitario: especialidades, maestrías y doctorados. Son siempre aranceladas. ‒ La formación de posgrado conduce al otorgamiento del título de Especialista, con especificación de la profesión o campo de aplicación. Debe cumplir una carga horaria mínima de 360 horas, incluyendo horas de formación práctica, sin contar el trabajo final” (RME 160/11).

Control del Ejercicio Profesional ‒ La función de registro y habilitación para el ejercicio de las profesiones de la salud reside en los ministerios de salud provinciales o en los Colegios de Ley, potestad delegada por el Poder Legislativo de cada jurisdicción. ‒ En 13 jurisdicciones, el ministerio de salud se ocupa de esta función, mientras que en 11 restantes los Colegios de Ley desempeñan ese rol. ‒ A nivel nacional, los profesionales deben rematricularse cada 5 años (RMS 404/2008) y revalidar cada 5 años el título de especialista (RMS 231/2009), lo que se conoce como “recertificación”.

La matrícula profesional ‒ Habilitación y regulación según el nivel de formación: grado universitario, tecnicatura o auxiliarato. ‒ Grado universitario: la validez de los títulos es siempre nacional por tratarse de universidades nacionales. ‒ Títulos de universidades extranjeras: convalidación de títulos en los países convenios específicos (Bolivia, Ecuador o Colombia). Para los países sin convenios se aplica el mecanismo de revalidación (mayor exigencia). ‒ Técnicos de salud: regulación provincial, el título puede tener validez nacional o sólo provincial. ‒ Auxiliares de salud: de regulación provincial, sin validez nacional. En algunas provincias ya no se habilitan para el ejercicio profesional.

El título de especialista ‒ El título de grado es habilitante para efectuar cualquier práctica profesional sin necesidad de ser especialista. ‒ La certificación de una especialidad es el reconocimiento a una aptitud garantizada para las prácticas inherentes a especialidad. ‒ Para anunciarse en calidad de especialista en todas las jurisdicciones es necesario estar certificado y registrado por la autoridad competente (Ministerio provincial o el Colegio de Ley según la jurisdicción).

Certificación Especialidad Ley 23. 873 a) Residencia completa en los servicios aprobados por la autoridad de aplicación o reconocidos por convenios con otras jurisdicciones. b) Título de "Especialista” otorgado o revalidado por una universidad nacional o privada reconocida por el Estado Nacional (Posgrados). c) Profesor universitario en actividad que reviste en las categorías Titular, Asociado, Adjunto. d) Certificación otorgada por entidad reconocida (sociedad científica) como Entidad Científica de la Especialidad y con requerimientos no inferiores a los otros incisos. e) Examen ante pares con los mismos requisitos previos y con imposibilidad de cumplimentar otro inciso.

Tecnología − Estudio o ciencia de los oficios, o "artes prácticas”. − Aplicación del conocimiento (científico o no) a la solución de problemas prácticos y el logro de metas humanas. − Provee métodos o medios para controlar el entorno: extraer recursos, producir bienes y servicios, y mejorar condiciones de vida en general. − Permite transformar el mundo, según las necesidades del ser humano. Supervivencia como alimento, higiene, salud, vivienda o defensa, o aspiraciones humanas como el arte, el conocimiento o el control social. − Innovación: transformación de una idea en un producto, un proceso productivo, o un nuevo procedimiento para la organización social.

Tecnología Médica − La asistencia médica ha cambiado con la incorporación de nuevas tecnologías diagnósticas y terapéuticas. − Principio de siglo XX: la anestesia o la penicilina. − Diagnóstico por imágenes comienza con el descubrimiento de los rayos X, y se revoluciona con la TC en 1970. Nuevas tecnologías: tomografía emisión de positrones, angiografía por sustracción digital y resonancia magnética. − Dx de laboratorio (bioquímica, microbiología, hematología, inmunología y genética) autoanalizadores computarizados: procesan más muestras, mayor precisión y menor tiempo. − Terapéutica: litroticia extracorpórea por ondas de choque, aplicaciones de láser, técnicas endovasculares y medicina nuclear; mejora o reemplaza procedimientos invasivos.

Tecnología de la Salud − Tecnología de la salud, además de drogas y equipamiento, incluye la práctica clínico-quirúrgica y cómo se organiza. − Informática en salud: estudio de los registros médicos y el tratamiento de datos clínicos por medios automatizados. − Control de los procesos: manejo de sistemas inteligentes aplicados a la gerencia, los estudios económicos en salud, vigilancia de las operaciones quirúrgicas, cuidados críticos y posoperatorios. − La Epidemiología y la Salud Pública usan tecnologías para la vigilancia en salud, evaluación de programas de salud, seguridad del trabajador y del ambiente, inmunizaciones, promoción y educación para la salud y la investigación en sistemas y servicios de salud.

Uso racional de la tecnología médica 1. Apropiado: evidencia científica y opiniones de expertos para establecer en qué circunstancias clínicas específicas puede la aplicación de una tecnología puede ser apropiada. 2. Inapropiado: − Innecesario: igual objetivo con medios más sencillos. − Inútil: el estado clínico es avanzado como para responder al tratamiento. − Inseguro: más efectos secundarios que beneficios. − Inclemente: la calidad de vida que se obtiene no justifica la intervención. − Insensato: consume recursos de otras intervenciones que podrían ser más beneficiosas.

Tecnología apropiada El uso inadecuado de la tecnología causa diversos problemas ambientales: − Globales: pérdida de diversidad biológica, contaminación del suelo, aire y agua, degradación del suelo, cambios climáticos y agotamiento de la capa de ozono. − Regionales: contaminación del aire, deposición atmosférica ácida y tóxica, acidificación de la lluvia y el aire, aumento de las concentraciones de ozono superficial. − Locales: contaminación del aire en las ciudades y emisiones accidentales durante el uso, procesamiento, manipulación o transporte de sustancias tóxicas radioactivas que causan episodios agudos de contaminación del aire.

Tecnología apropiada − Tecnología apropiada, conveniente o intermedia es aquella que contribuye al logro de los objetivos socioeconómicos y ambientales del desarrollo de la sociedad. − Se adapta a las condiciones y los requerimientos del medio donde se utilizará y aprovecha racionalmente los recursos locales. − Alternativa para responder a problemas tecnológicos de las naciones industrializadas, y una solución al problema del desequilibrio social, que se generan por la transferencia de las tecnologías avanzadas de países desarrollados a países subdesarrollados.

Tecnología apropiada − Mejora en la calidad de vida y propensión al desarrollo con uso racional de recursos renovables y empleo de materias locales o regionales. − Interpretación, análisis, incorporación y enriquecimiento de las tecnologías autóctonas. − Consumo sostenible de energía o combustible. − Estímulo para la confianza en las capacidades creativas de los pueblos, al considerar los elementos de la cultura en la cual se inserta. − Contribución a la solución de los problemas propios y a la independencia.

Regulación - ANMAT − Habilitación e inspección de laboratorios medicinales − Evaluación y registro de productos − Control de calidad de productos − Liberación de lotes − Control de ensayos clínicos − Vigilancia post-comercialización − Farmacovigilancia - Tecnovigilancia − Programa Pesquisa de Medicamentos Ilegítimos − Sistema Nacional de Trazabilidad − Alimentos: Código Alimentario Nacional

Legislación – Ley de Genéricos Ley Nacional de Medicamentos Genéricos (25. 649): − En 2010, la prescripción por DCI alcanzó el 60% (genérico + genérico y marca en la receta) en farmacias privadas y el 95% (genérico) en farmacias del sector público. − La sustitución en farmacias privadas descendió entre 2006 y 2010 (1, 9% a 0, 4% de las recetas). − En el sector público se brindan 2, 8 veces más consejería de uso que en el privado y se percibe más confianza en la calidad de los medicamentos (80% vs 57% de usuarios). Promoción del Uso Racional (Adecuado) de Medicamentos: − Plan Integral de Control de Resistencia Antimicrobiana. − Programas de capacitación a personal de salud (10. 000).

La planificación ‒ La planificación es una guía para el cambio dentro de un sistema social; el proceso por el cual las decisiones actuales se relacionan con los futuros resultados deseados. ‒ La planificación es un proceso orientado a la acción por el cual una institución trata de adaptarse a los cambios tanto en su estructura interna como en su ambiente exterior. ‒ Planificar consiste en identificar problemas (actuales y futuros), fijar prioridades de intervención para implementar soluciones, identificar los factores causales, determinar si las soluciones están dentro de la capacidad de acción de quien planifica, establecer los cursos de acción posibles, determinar las responsabilidades de ejecución de las soluciones propuestas y definir los métodos de evaluación (ex ante y ex post) que permitan verificar si el curso de acción seguido es el adecuado para el fin perseguido y si los resultados están dentro de lo esperado.

Normativo versus Estratégico Planificación normativa Planificación estratégica No se plantea el problema del poder político como un recurso escaso. Se plantea el problema del poder político Existe una relación lineal entre: diagnóstico fines medios con modelo de sistema cerrado. No existe una relación lineal ni predecible La planificación se basa en una teoría del comportamiento social con las relaciones causa-efecto y asume que el efecto es siempre predecible. Hay variedad de puntos de vista e intereses en los actores del sistema que pueden derivar en un resultado inesperado: incertidumbre sobre el estado actual-futuro El planificador es externo al sistema. El planificador es un actor del sistema

Conceptos de la planificación ‒ Programar: es ofrecer una propuesta adecuada para alcanzar un objetivo y consiste fundamentalmente en establecer el conjunto de acciones que se deberán realizar y calcular los recursos necesarios para poder implementarlos. ‒ Plan: documento que, basado en directivas generales (políticas), plantea los objetivos prioritarios, las alternativas disponibles para alcanzarlos (estrategias) y los medios para obtenerlos (esquema general de asignación de recursos). Ej. Plan Federal de Salud. ‒ Programa: conjunto coordinado y ordenado de propuestas que persiguen los mismos objetivos para resolver problemas específicos relacionados con alguno de los aspectos señalados en el plan. Los programas no suelen tener un periodo de tiempo acotado. ‒ Proyecto: conjunto de actividades relacionadas que se proponen para resolver un problema determinado en un territorio y tiempo definidos (intervención planificada con tiempo y recursos acotados).

Qué es un problema Un problema comprende cuatro elementos (Matus): ‒ Es una realidad insatisfactoria: existencia de una brecha o separación entre la realidad que se percibe y las expectativas, ideales o normas que se suponen adecuadas para esa realidad. ‒ Definida por un actor social: los actores sociales son los que definen los problemas, de modo que las percepciones de la realidad y las expectativas mencionadas son propias del actor en cuestión y no son necesariamente compartida por todos. La resolución de un problema depende en parte de que los actores sociales lo reconozcan como tal. En otras palabras, lo que para un actor es un problema, para otro tal vez no lo sea, o no lo sea en la misma magnitud. ‒ Posible de cambiar: una realidad inevitable o inmodificable para el actor escapa a su poder y, por lo tanto, a sus objetivos de acción. ‒ Que desafía a la acción.
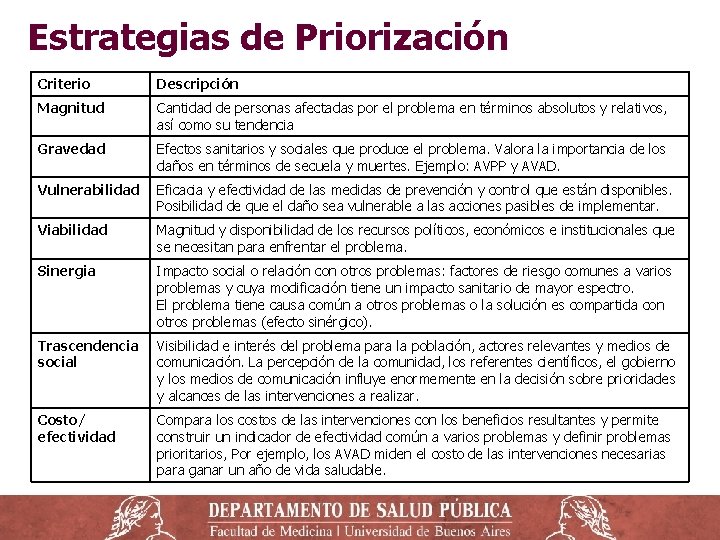
Estrategias de Priorización Criterio Descripción Magnitud Cantidad de personas afectadas por el problema en términos absolutos y relativos, así como su tendencia Gravedad Efectos sanitarios y sociales que produce el problema. Valora la importancia de los daños en términos de secuela y muertes. Ejemplo: AVPP y AVAD. Vulnerabilidad Eficacia y efectividad de las medidas de prevención y control que están disponibles. Posibilidad de que el daño sea vulnerable a las acciones pasibles de implementar. Viabilidad Magnitud y disponibilidad de los recursos políticos, económicos e institucionales que se necesitan para enfrentar el problema. Sinergia Impacto social o relación con otros problemas: factores de riesgo comunes a varios problemas y cuya modificación tiene un impacto sanitario de mayor espectro. El problema tiene causa común a otros problemas o la solución es compartida con otros problemas (efecto sinérgico). Trascendencia social Visibilidad e interés del problema para la población, actores relevantes y medios de comunicación. La percepción de la comunidad, los referentes científicos, el gobierno y los medios de comunicación influye enormemente en la decisión sobre prioridades y alcances de las intervenciones a realizar. Costo/ efectividad Compara los costos de las intervenciones con los beneficios resultantes y permite construir un indicador de efectividad común a varios problemas y definir problemas prioritarios, Por ejemplo, los AVAD miden el costo de las intervenciones necesarias para ganar un año de vida saludable.

Las causas del problema ‒ Una vez priorizados los problemas hay que analizar sus causas para poder diseñar intervenciones apropiadas. ‒ La cadena de acontecimientos que lleva a un efecto sanitario adverso comprende causas inmediatas y remotas. Los factores inmediatos son aquellos que actúan de modo directo o casi directo en el desarrollo de enfermedades y las causas remotas serán aquellas que se encuentran al inicio de la cadena causal y actúan a través de causas intermedias. ‒ Por ejemplo, la sociedad y la cultura propician determinadas hábitos tales como el consumo de alcohol, que a su vez influyen en resultados como la cardiopatía coronaria (por procesos fisiológicos) o el aumento de accidentes de tránsito causados por conductores alcoholizados. ‒ Los factores de riesgo pueden estar separados temporalmente de los resultados. Por ej, el bajo peso al nacer se asocia a tasas mayores de cardiopatía coronaria, ACV, HTA y diabetes insulino-independiente en la edad adulta.
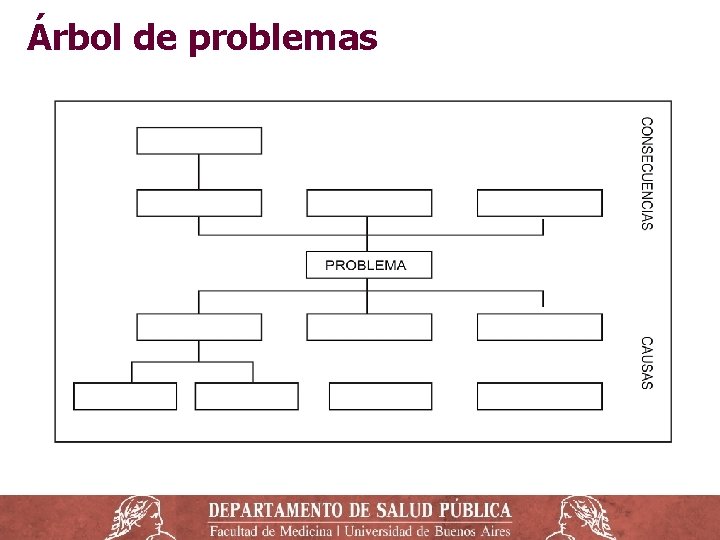
Árbol de problemas

Programación ‒ Cuando se tiene conocimiento suficiente sobre la realidad, se realiza un plan de trabajo de actividades programadas orientadas a dar soluciones a los problemas diagnosticados. El plan debe poseer ciertas características: ‒ Ser posible de llevar a cabo, por las personas involucradas, con los recursos que existen y en los plazos fijados, con criterios de eficacia y racionalidad. ‒ Motivar y movilizar la participación de la comunidad desde la propia programación. ‒ Estar científicamente fundado: incorpora los aportes de la tecnología y se adecua a las condiciones y recursos que ofrece la realidad. ‒ Un documento de trabajo claramente planteado facilita la ejecución y evaluación posterior de las acciones

Elementos de Plan de Trabajo ‒ Objetivos ‒ Población objetivo ‒ Actividades ‒ Recursos ‒ Plazos ‒ Responsables ‒ Evaluación.

Objetivos ‒ Finalidad o resultado que se intenta lograr con la acción programada. ‒ Objetivo general o terminal: situación final a la que se quiere llegar. ‒ Objetivos específicos o intermedios: logros parciales o los pasos que se irán concretando para llegar al objetivo general. ‒ Metas: objetivos cuantificados con plazos definidos. ‒ Un objetivo bien formulado expresa con la mayor exactitud posible los cambios que se buscan sobre las situaciones existentes. ‒ Técnica del árbol de problemas reformulando problemas en objetivos: el problema que se había formulado como una condición negativa se presenta ahora como una forma de condición positiva para el futuro. ‒ Las relaciones causa/efecto se transforman en relaciones medios/fines en el árbol de objetivos, lo cual permite identificar las alternativas de acción necesarias y posibles.

Las actividades ‒ Para producir los cambios que se plantean, es necesario diseñar las operaciones y acciones del plan, actuando sobre los nudos críticos. ‒ Las actividades u operaciones son los módulos básicos y prácticos de la planificación, están destinadas a alterar uno o varios nudos críticos, pueden desagregarse en acciones, cada una de ellas con uno o varios responsables bien definidos. ‒ Se definen los responsables de cada operación, de su seguimiento y el presupuesto necesario para llevarlas a cabo, así como también las actividades de apoyo: administración y gestión, transporte, etc. ‒ Se hace un análisis de control o gobernabilidad, determinando con precisión las causas que están bajo el control de los distintos actores y permitiendo establecer un plan de acción (con la responsabilidad de los actores que planifican) y un plan de demandas (que es negociado con otros actores sociales, instituciones o autoridades).

Los recursos ‒ Una vez especificados los recursos necesarios, deben cuantificarse en valor monetario (costo). Este cálculo anticipado de los costos totales constituye el presupuesto requerido por el programa, que se anexa al documento del programa. El presupuesto debe identificar las fuentes de financiación con que se cuenta o a las que se pueden acceder. Existen algunas medidas que ayudan a la precisión del presupuesto y al ajuste de este en la futura etapa de ejecución: ‒ Los recursos necesarios para cada actividad se detallan al máximo, y habitualmente clasificados en grupos generales (ej. insumos, equipos, recursos humanos). ‒ Las actividades y servicios de apoyo necesarios están contabilizados. ‒ El presupuesto incluye un ítem de imprevistos (hasta 7% del monto total), para cubrir necesidades que se detecten durante la ejecución y una eventual fluctuación de precios.

El cronograma de trabajo ‒ Se definirse los plazos para la realización de cada actividad o conjunto de tareas (por tipo de tareas o por etapas), considerando la duración total del programa. ‒ Durante la programación, se ordenan secuencialmente las diferentes etapas y/o actividades, en un cronograma anexo. ‒ Las unidades de tiempo (semanas, meses, años) se indican en las columnas, y en las filas etapas y/o actividades, señalando en las cuadrículas correspondientes la ubicación de la actividad. Meses 1 1. Convocatoria 2. Negociación de trabajo 3. Organización del equipo 2 3 4 5 6 7 8 9 10 11 12
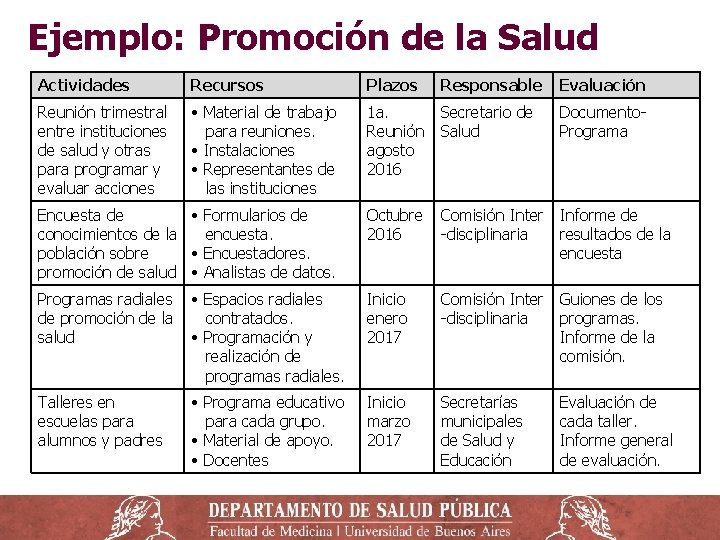
Ejemplo: Promoción de la Salud Actividades Recursos Plazos Responsable Evaluación Reunión trimestral entre instituciones de salud y otras para programar y evaluar acciones • Material de trabajo para reuniones. • Instalaciones • Representantes de las instituciones 1 a. Reunión agosto 2016 Secretario de Salud Documento. Programa Encuesta de • Formularios de conocimientos de la encuesta. población sobre • Encuestadores. promoción de salud • Analistas de datos. Octubre 2016 Comisión Inter Informe de -disciplinaria resultados de la encuesta Programas radiales de promoción de la salud • Espacios radiales contratados. • Programación y realización de programas radiales. Inicio enero 2017 Comisión Inter Guiones de los -disciplinaria programas. Informe de la comisión. Talleres en escuelas para alumnos y padres • Programa educativo para cada grupo. • Material de apoyo. • Docentes Inicio marzo 2017 Secretarías municipales de Salud y Educación Evaluación de cada taller. Informe general de evaluación.

La evaluación ‒ Evaluación ex-ante: antes de la ejecución. Aporta el conocimiento de la realidad en que se operará y la elección de la mejor alternativa de intervención, que posea el menor costo. Se evalúa la factibilidad, la viabilidad y la calidad del proyecto. ‒ Evaluación de proceso o formativa: durante la ejecución. Tiene una finalidad formativa, ya que analiza la práctica y permite capacitar al equipo y efectuar los ajustes que requiere la ejecución adecuada del programa o proyecto. ‒ Evaluación ex post o de resultados: al finalizar el programa. Su propósito es conocer el grado de cumplimiento de los objetivos, los resultados o productos obtenidos y la percepción y satisfacción de la población beneficiaria. ‒ Evaluación de impacto: al finalizar el programa. Busca establecer el impacto de la intervención sobre los indicadores de salud, lo cual sólo es posible medir en el mediano y largo plazo.

Calidad en la atención de salud ‒ ‒ ‒ Un alto nivel de excelencia profesional El uso eficiente de los recursos Un mínimo de riesgos para los pacientes Un alto grado de satisfacción en los pacientes Resultados finales de salud

Calidad en la atención de salud ‒ Calidad es la idoneidad, aptitud o adecuación al uso o propiedad de un bien o servicio para contribuir a la satisfacción de las necesidades de los clientes. Por esto se tiende a juzgarla según la percibe el usuario y no según el proveedor. ‒ La calidad de la asistencia sanitaria significa asegurar que cada paciente reciba el conjunto de servicios diagnósticos y terapéuticos más adecuados para conseguir una atención óptima, teniendo en cuenta los factores y los conocimientos del paciente y del equipo médico, y lograr el mejor resultado con el mínimo riesgo de efectos iatrogénicos, el uso racional de los recursos y la máxima satisfacción del usuario.

Calidad en la atención de salud Requisitos para un programa de garantía de la calidad: ‒ Habilitación: la licencia otorgada para funcionar. ‒ Categorización: clasificación de los establecimientos, según el grado de complejidad. ‒ Matriculación y certificación: aval al profesional para el ejercicio de una especialidad. Recertificación periódica: reconfirmación periódica del aval al ejercicio especializado. ‒ Acreditación: evaluación periódica que califica el funcionamiento y operatividad de un establecimiento según criterios preestablecidos.

Estrategias de gestión de calidad ‒ Auditoría médica: control de la calidad técnica y científica de la atención profesional conforme a normas (MBE) y realizada sólo por otros médicos. ‒ Control de calidad/mejora continua/calidad total: proceso continuo que parte de la planificación de acciones para mejorar, sigue con su ejecución, evaluación y reinicio del ciclo. ‒ Garantía o aseguramiento de calidad: se deben satisfacer estándares cualitativos cuyo cumplimiento puede ser verificado. ‒ Reingeniería: procesos innovadores que modifican radicalmente las formas de producción de un bien o el otorgamiento de servicios. ‒ Benchmarking: identificación de procesos concretos que deban ser mejorados, medición de los resultados y comparación con resultados de organizaciones similares, tomando en cuenta los factores críticos de éxito de los mejores e implementando esas prácticas en la propia organización.

Niveles de evaluación la calidad 1. La estructura: las condiciones físicas o institucionales adecuadas para brindar atención de calidad. Calidad o estado de los recursos materiales, humanos y organizativos o gerenciales de la institución en la que se prestan los servicios. 2. El proceso: las acciones que constituyen la prestación de una buena atención de la salud. Miden, de forma directa o indirecta, la calidad de las actividades realizadas para la atención del paciente. Incluye la calidad de la historia clínica, las acciones del paciente al procurar la atención de salud, y las acciones del profesional para diagnosticar e indicar el tratamiento. 3. El resultado: lo que se logra con el paciente. Miden el nivel de éxito alcanzado en la salud de los pacientes, es decir, si se ha conseguido lo que se pretendía durante el proceso de atención. Es el efecto de la atención para el estado de salud de los enfermos y la población.

Niveles de evaluación la calidad 1. La estructura: las condiciones físicas o institucionales adecuadas para brindar atención de calidad. Es el marco en que se prestan los servicios: recursos materiales (instalaciones, equipamiento y dinero), recursos humanos (cantidad y calificación del personal) y estructura institucional (organización del personal, métodos para la evaluación de colegas y métodos de reembolsos). El enfoque estructural: da lugar a la acreditación de instituciones de salud y la certificación y recertificación de profesionales. El modelo es la estructura óptima, definida de acuerdo con el nivel deseado de calidad del servicio. La acreditación no mide la calidad de la atención de salud, sino la calidad de la estructura con relación al grado de calidad esperado del servicio, que también depende de la ejecución del proceso y del control y mejora del mismo.

Niveles de evaluación la calidad 2. El proceso: las acciones que constituyen la prestación de una buena atención de la salud. Incluye las acciones del paciente al buscar la atención de salud, y las acciones del profesional para diagnosticar e indicar el tratamiento. El enfoque de proceso: si se aplica plenamente el conocimiento médico del momento y la tecnología disponible, es más probable obtener un buen resultado, que si se emplean de modo deficiente. Se basa en la utilización de protocolos médicos y de enfermería, que formalizan la atención científica y técnica, disminuyendo la incertidumbre y ayuda a actualizar los conocimientos. Si todos los procesos se normalizan, difunden y aplican de forma correcta, su calidad depende sólo de la ejecución, y el control permitirá la corrección de desvíos. El método más común es la auditoría médica, y la historia clínica, el objeto de evaluación de la asistencia prestada.

Niveles de evaluación la calidad 3. El resultado: lo que se logra con el paciente. El efecto de la atención para el estado de salud de los enfermos y la población. 4. El enfoque de resultados: los objetivos de la asistencia sanitaria son curar la enfermedad, detener su progreso, restablecer la capacidad funcional o aliviar el dolor y el sufrimiento, por lo que el éxito y la calidad de la asistencia sanitaria deben medirse según el grado de consecución de estos objetivos. 5. Las variables individuales consideran los cinco desenlaces posibles: curación, mejoría, estabilización, empeoramiento y muerte. 6. Un problema es que la salud de las personas y la población están vinculadas a factores externos al sector. Son muchos los elementos que intervienen en el proceso de cura y mejora de la salud y que no siempre están al alcance de la ciencia y la tecnología médica. 7. Otro que la productividad sanitaria debería medirse en términos de bienestar (los servicios de salud no son un objetivo en sí mismos. La correcta medida sería con un criterio de eficiencia: AVAC.

Programas de garantía de calidad ‒ La garantía de calidad es una parte de la programación local de los servicios de salud, que garantiza al paciente la atención adecuada para alcanzar un resultado óptimo, acorde al estado actual de la ciencia médica y a enfermedad, a la edad y al régimen terapéutico. Para ello se utilizará el mínimo de recursos necesarios, con el menor riesgo de efectos secundarios al tratamiento y la mayor satisfacción del usuario. Requisitos: a) Calidad técnica de los profesionales. b) Motivación y compromiso de los miembros del equipo de salud. c) Apoyo financiero necesario para monitorear y evaluar las acciones de salud, además del uso eficiente de los recursos. d) Minimización de riesgos de lesiones asociadas a la atención de salud. e) Integración y coordinación de los servicios intra y extrahospitalarios. f) Satisfacción del paciente en demandas, expectativas y accesibilidad a los servicios.

Indicadores de eficiencia ‒ Eficiencia: producción de servicios de salud al menor costo social posible ‒ Mide aspectos relacionados con la producción de bienes y servicios: factores de producción, costo social, competencia, gestión económica, etcétera ‒ Fórmula: cociente resultados/recursos ‒ Niveles básicos: eficiencia técnica, eficiencia de gestión y eficiencia económica. ‒ Otros: eficiencia estratégica y eficiencia operativa

Indicadores hospitalarios ‒ Promedio de camas disponibles ‒ Porcentaje de ocupación hospitalaria ‒ Promedio de días de permanencia hospitalaria ‒ Giro cama o índice de rotación ‒ Promedio diario de cirugías por quirófano ‒ Porcentaje de partos por cesárea ‒ Razón de médicos por cama disponible ‒ Razón de enfermeras por cama disponible

Indicadores centinela ‒ Gangrena gaseosa ‒ Absceso del SNC ‒ Daño por anoxia cerebral ‒ Punción o laceración accidental durante acto quirúrgico ‒ Dehiscencia de sutura operatoria ‒ Cuerpo extraño residual durante el acto quirúrgico ‒ Reacción ABO incompatible ‒ Reacción Rh incompatible ‒ Fallecimiento tras cirugía menor de bajo riesgo ‒ Muerte materna (ocurrida en el hospital)

Indicadores agregados (tasas) ‒ Tasa de mortalidad hospitalaria (general o por servicios) ‒ Tasa de reingreso por la misma enfermedad ‒ Tasa de infecciones intrahospitalarias ‒ Tasa de complicaciones relacionadas a la hospitalización (úlcera de decúbito, dehiscencia de sutura) ‒ Tasa de incapacidad (física o psíquica al egreso) ‒ Tasa de accidentes quirúrgicos por número de operaciones ‒ Tasa de mortalidad por complicaciones anestésicas (por número de operaciones) ‒ Tasa de mortalidad por insuficiencia cardiaca congestiva ‒ Tasa de mortalidad por infarto del miocardio

Indicadores ambulatorios ‒ Promedio de consultas por consultorio ‒ Porcentaje de embarazadas captadas en el 1 er trimestre ‒ Promedio de consultas prenatales ‒ Porcentaje de consultas por infección respiratoria aguda ‒ Porcentaje de pacientes controlados con hipertensión arterial
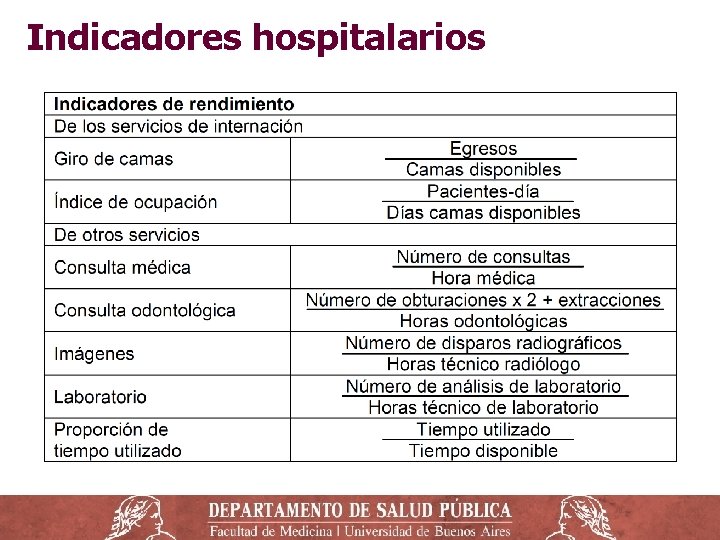
Indicadores hospitalarios
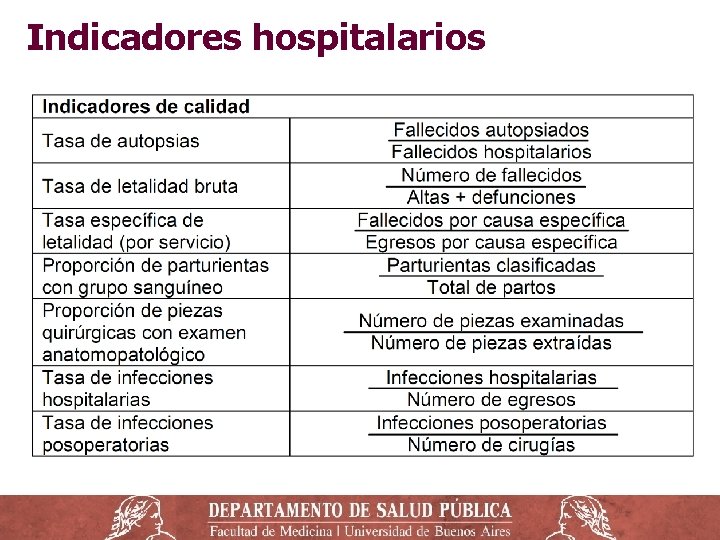
Indicadores hospitalarios
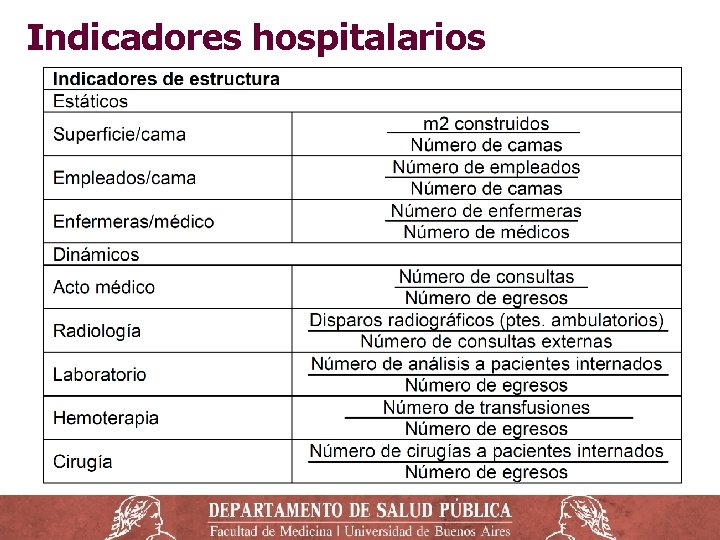
Indicadores hospitalarios

- Slides: 168