Centre Hospitalier de lArdenne Dr Moreau Dr Meunier










































- Slides: 70

Centre Hospitalier de l’Ardenne Dr Moreau Dr Meunier Dr Van Migem Imagerie de la femme n Sein : dépistage, examens disponibles n Pelvis féminin

Cancer du sein Risque en augmentation globalement au sein de la population Entre 1975 et 1995 • Le cancer du sein a augmenté d'environ 3% / an • Soit une augmentation de 60% • Toutes les tranches d'âge à partir de 35 ans. • ? ? avant 35 ans. • L'augmentation de la mortalité n'a été que de 8% • http: //www. bordet. be/infomed/sein/engl/freque. htm

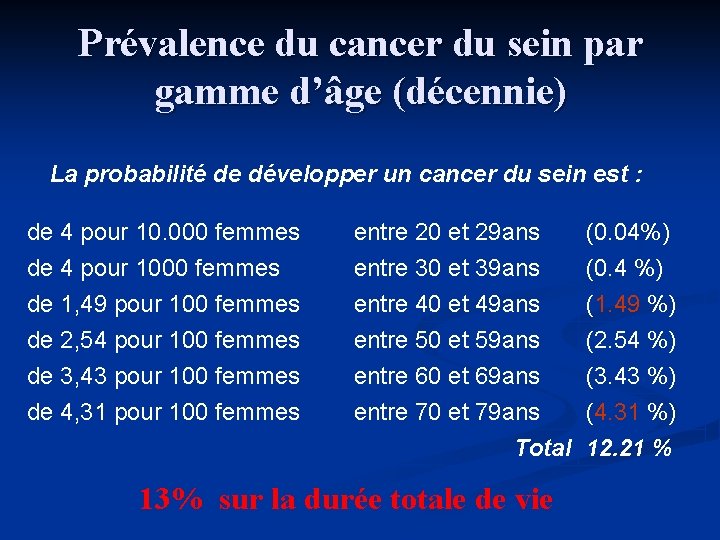
Prévalence du cancer du sein par gamme d’âge (décennie) La probabilité de développer un cancer du sein est : de 4 pour 10. 000 femmes de 4 pour 1000 femmes de 1, 49 pour 100 femmes de 2, 54 pour 100 femmes entre 20 et 29 ans entre 30 et 39 ans entre 40 et 49 ans entre 50 et 59 ans de 3, 43 pour 100 femmes de 4, 31 pour 100 femmes entre 60 et 69 ans (3. 43 %) entre 70 et 79 ans (4. 31 %) Total 12. 21 % 13% sur la durée totale de vie (0. 04%) (0. 4 %) (1. 49 %) (2. 54 %)

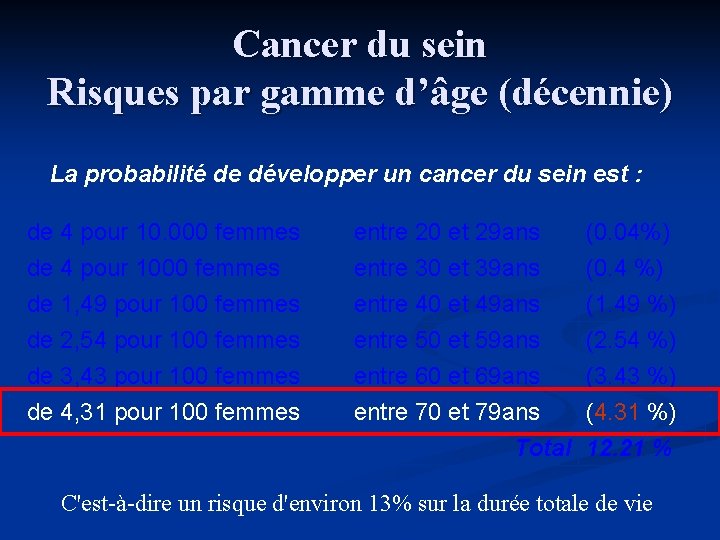
Cancer du sein Risques par gamme d’âge (décennie) La probabilité de développer un cancer du sein est : de 4 pour 10. 000 femmes de 4 pour 1000 femmes de 1, 49 pour 100 femmes de 2, 54 pour 100 femmes entre 20 et 29 ans entre 30 et 39 ans entre 40 et 49 ans entre 50 et 59 ans (0. 04%) (0. 4 %) (1. 49 %) (2. 54 %) de 3, 43 pour 100 femmes de 4, 31 pour 100 femmes entre 60 et 69 ans (3. 43 %) entre 70 et 79 ans (4. 31 %) Total 12. 21 % C'est-à-dire un risque d'environ 13% sur la durée totale de vie

Cancer du sein Risques par gamme d’âge (décennie) La probabilité de développer un cancer du sein est : de 4 pour 10. 000 femmes de 4 pour 1000 femmes de 1, 49 pour 100 femmes de 2, 54 pour 100 femmes entre 20 et 29 ans entre 30 et 39 ans entre 40 et 49 ans entre 50 et 59 ans (0. 04%) (0. 4 %) (1. 49 %) (2. 54 %) de 3, 43 pour 100 femmes de 4, 31 pour 100 femmes entre 60 et 69 ans (3. 43 %) entre 70 et 79 ans (4. 31 %) Total 12. 21 % C'est-à-dire un risque d'environ 13% sur la durée totale de vie

Bilan Sénologique n n Large gamme d’âge Examens n n n Mammographie => prérequis Echographie => complémentaire Galactographie Ponction Biopsie ( IRM ) L'examen sénologique complet qui comprend l'examen clinique, la mammographie et l'échographie est d'une grande sensibilité (entre 93 et 98%) Mammotest n n [50 -69] Mode de dépistage basé sur 2 x 2 clichés Double lecture Examens complémentaires différés en cas de problèmes

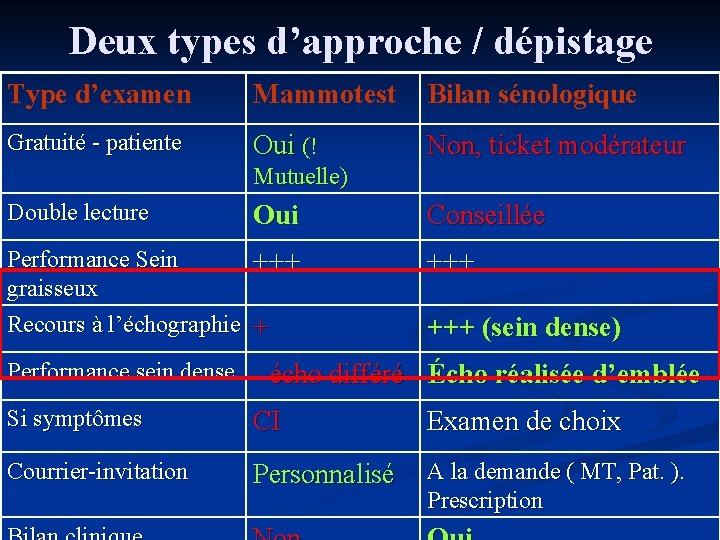
Deux types d’approche / dépistage Type d’examen Mammotest Bilan sénologique Gratuité - patiente Oui (! Non, ticket modérateur Mutuelle) Double lecture Oui Conseillée Performance Sein graisseux Recours à l’échographie +++ + +++ (sein dense) Performance sein dense - écho différé Écho réalisée d’emblée Si symptômes CI Examen de choix Courrier-invitation Personnalisé A la demande ( MT, Pat. ). Prescription

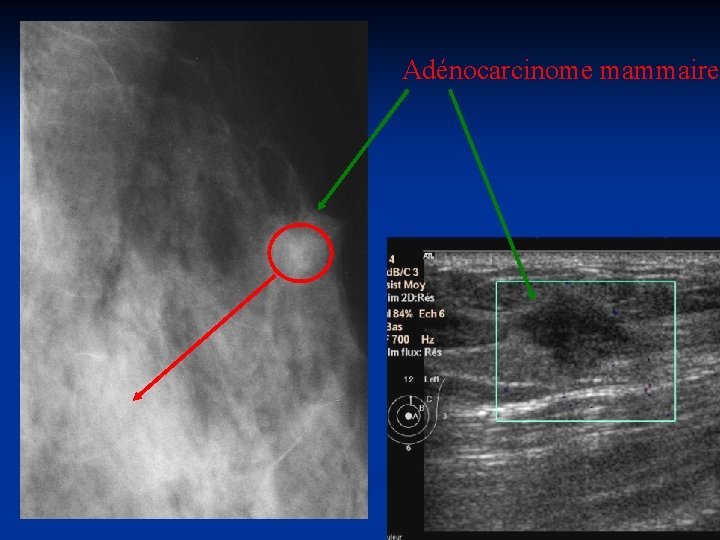
Adénocarcinome mammaire

Mammotest <> Bilan sénologique n Sensibilité de la mammographie en fonction de la densité des seins Sein graisseux 98 % Seins denses hétérogènes 70% Seins denses [30 -48%] n Densité 1/âge [30 -40 ans] 60% > 60 ans 27% n => Echographie complémentaire n Importance de la comparaison avec les clichés antérieurs

Mammotest n Très bonne technique n n n Recrutement, technique, double lecture Densité mammaire permettant une analyse fiable (sinon rappel) Ne convient pas : Patientes à risque (seins denses, sensibilité) n Patientes symptomatiques n Seins denses ( => échographie ) n n Dystrophie mammaire, … n Limitation assez arbitraire de la gamme d’âge [50 - 69]

Cancer du sein Risques par gamme d’âge (décennie) La probabilité de développer un cancer du sein est : de 4 pour 10. 000 femmes de 4 pour 1000 femmes de 1, 49 pour 100 femmes de 2, 54 pour 100 femmes entre 20 et 29 ans entre 30 et 39 ans entre 40 et 49 ans entre 50 et 59 ans (0. 04%) (0. 4 %) (1. 49 %) (2. 54 %) de 3, 43 pour 100 femmes Dépistage / an de 4, 31 pour 100 femmes Bilan sénologique entre 60 et 69 ans (3. 43 %) entre 70 et 79 ans (4. 31 %) Total 12. 21 % C'est-à-dire un risque d'environ 13% sur la durée totale de vie

Cancer du sein Risques par gamme d’âge (décennie) La probabilité de développer un cancer du sein est : de 4 pour 10. 000 femmes de 4 pour 1000 femmes de 1, 49 pour 100 femmes de 2, 54 pour 100 femmes entre 20 et 29 ans entre 30 et 39 ans entre 40 et 49 ans entre 50 et 59 ans (0. 04%) (0. 4 %) (1. 49 %) (2. 54 %) de 3, 43 pour 100 femmes entre 60 et 69 ans (3. 43 %) Pas de dépistage de 4, 31 pour 100 femmes entre 70 et 79 ans (4. 31 %) Sauf facteurs de Total 12. 21 % risque C'est-à-dire un risque d'environ 13% sur la durée totale de vie

Quand faire un dépistage et à quelle fréquence ? n Facteurs de risques familiaux !!!!!!! n n n 4 à 10% de la population présente une prédisposition héréditaire "forte" Risque jusqu'à 80% au cours de la vie L'anomalie d'un gêne dit "autosomique dominant" (BRCA 1, BRCA 2) , maternelle ou paternelle. La moitié des cancers du sein des femmes génétiquement prédisposées survient avant l'âge de 40 ans et dans ce cas est plus souvent bilatéral. Risque augmente de 1. 5 à 3 si elle a une mère, une fille, une sœur Risque augmente si la parentée est jeune au moment du diagnostic ou si le cancer était bilatéral (facteur de 1. 5 à 9)

Quand faire un dépistage et à quelle fréquence ? n 5 à 10 ans avant l’age d’apparition d’un cancer du sein chez un parent au premier degré. n A partir de 40 ans (tous) les ans => 50 ans (ACR ) n Après 50 ans tous les 2 ans

Bilan sénologique chez la femme symptomatique Femmes < 25 ans => échographie n Femmes [25 35] ans => échographie/mammo à discuter n Femmes > 35 ans => bilan sénologique n Ecoulement mammelonnaire => galactographie n Masse / anomalie n Cyto / biopsie si classe III n Biopsie si classe IV n n Foyer µCa n Biopsie stéréotaxique ( appareil de Virton )

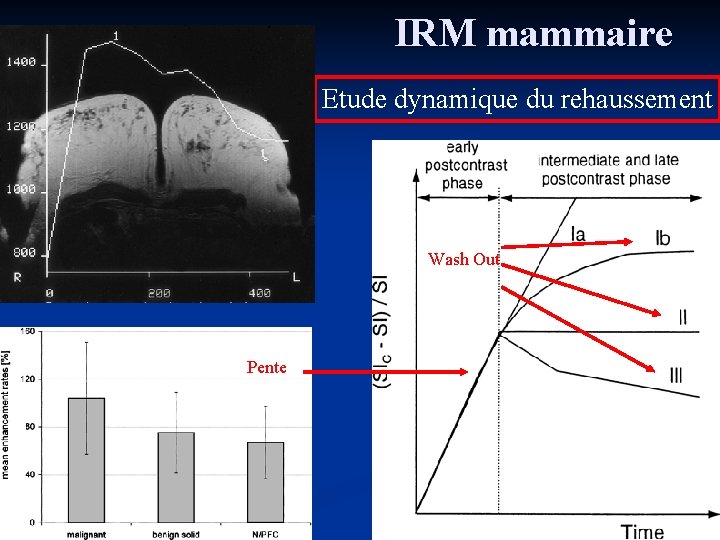
IRM mammaire Etude dynamique du rehaussement Wash Out Pente

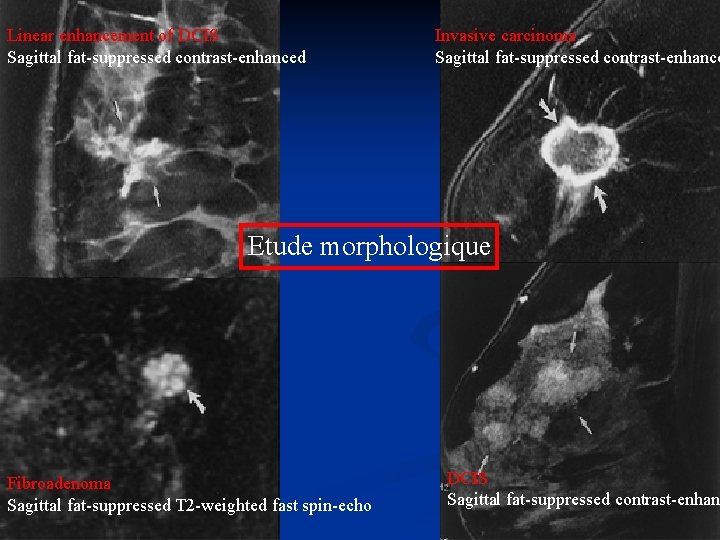
Linear enhancement of DCIS Sagittal fat-suppressed contrast-enhanced Invasive carcinoma Sagittal fat-suppressed contrast-enhance Etude morphologique Fibroadenoma Sagittal fat-suppressed T 2 -weighted fast spin-echo DCIS Sagittal fat-suppressed contrast-enhan

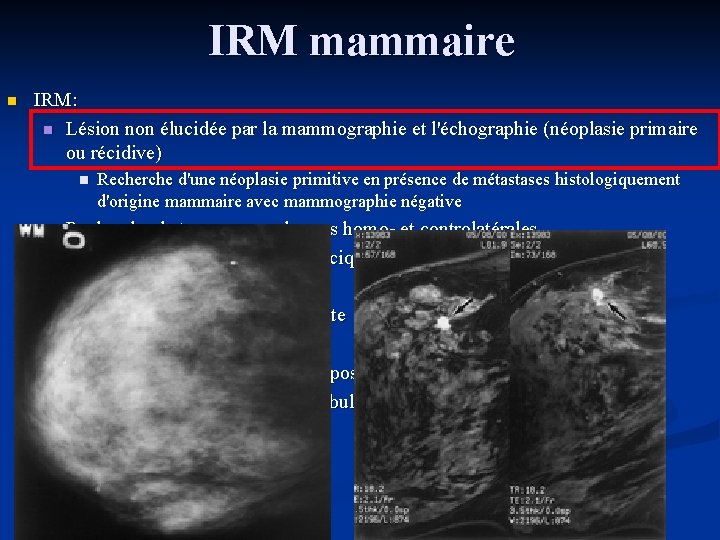
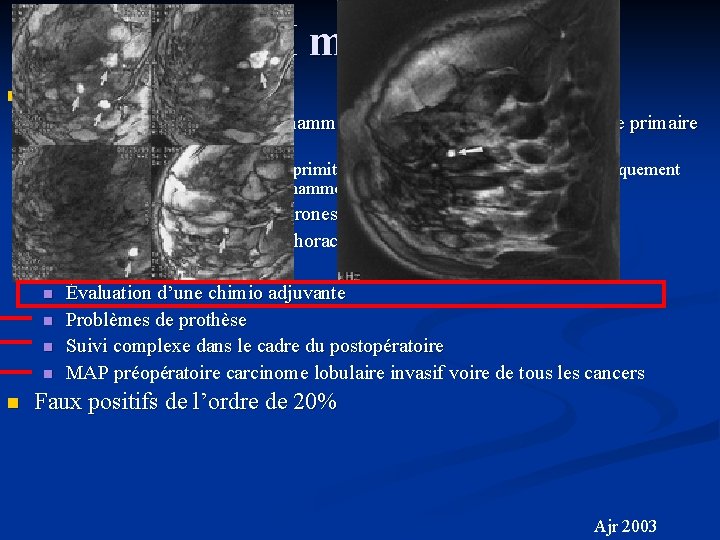
IRM mammaire n IRM: n Lésion non élucidée par la mammographie et l'échographie (néoplasie primaire ou récidive) n n n n Recherche d'une néoplasie primitive en présence de métastases histologiquement d'origine mammaire avec mammographie négative Recherche de tumeurs synchrones homo- et controlatérales Bilan d'extension à la paroi thoracique Détection DCIS Évaluation d’une chimio adjuvante Problèmes de prothèse Suivi complexe dans le cadre du postopératoire MAP préopératoire carcinome lobulaire invasif voire de tous les cancers Ajr 2003

IRM mammaire n IRM: n Lésion non élucidée par la mammographie et l'échographie (néoplasie primaire ou récidive) n n n n Recherche d'une néoplasie primitive en présence de métastases histologiquement d'origine mammaire avec mammographie négative Recherche de tumeurs synchrones homo- et controlatérales Bilan d'extension à la paroi thoracique Détection DCIS Évaluation d’une chimio adjuvante Problèmes de prothèse Suivi complexe dans le cadre du postopératoire MAP préopératoire carcinome lobulaire invasif voire de tous les cancers Ajr 2003

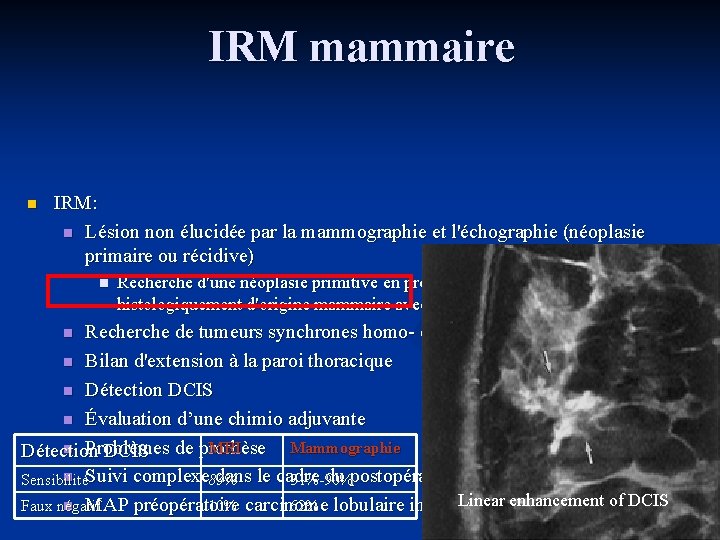
IRM mammaire n IRM: n Lésion non élucidée par la mammographie et l'échographie (néoplasie primaire ou récidive) n Recherche d'une néoplasie primitive en présence de métastases histologiquement d'origine mammaire avec mammographie négative Recherche de tumeurs synchrones homo- et controlatérales n Bilan d'extension à la paroi thoracique n Détection DCIS n Évaluation d’une chimio adjuvante MRI Mammographie n Problèmes de prothèse Détection DCIS n Suivi complexe dans le cadre du postopératoire Sensibilité 83% 31%-90% Linear enhancement of DCIS Faux négatif 10% 62% n MAP préopératoire carcinome lobulaire invasif voire de tous les cancers n Ajr 2003

IRM mammaire n IRM: n Lésion non élucidée par la mammographie et l'échographie (néoplasie primaire ou récidive) n n n n n Recherche d'une néoplasie primitive en présence de métastases histologiquement d'origine mammaire avec mammographie négative Recherche de tumeurs synchrones homo- et controlatérales Bilan d'extension à la paroi thoracique Détection DCIS Évaluation d’une chimio adjuvante Problèmes de prothèse Suivi complexe dans le cadre du postopératoire MAP préopératoire carcinome lobulaire invasif voire de tous les cancers Faux positifs de l’ordre de 20% Ajr 2003

Imagerie de la femme n Sein : dépistage, examens disponibles n Pelvis féminin

Bilan pelvien de la femme n Différents techniques d’imagerie n Echo n n n n Sus pubienne Transvaginale Sono-hystérographie CT IRM Hysterosalpingographie Techniques diagnostiques complémentaires n n Hystéroscopie Coelioscopie

Bilan pelvien de la femme n Echo n n n n n Examen par voie sus-pubienne ou trans-vaginale Particulièrement adapté à la population pédiatrique Examen de première intention pour toutes les pathologies de l'abdomen inférieur (y compris paroi abdominale, digestif, …) Etude vessie, utérus, annexes, ovaires, etc. Suivi d'une grossesse Bonne sensibilité Meilleure différenciation tissulaire des organes génitaux internes que le CT Très sensible pour la recherche de faibles quantités d'ascite Echo-Doppler: vascularisation tumorale, torsion ovarienne, vaisseaux sanguins

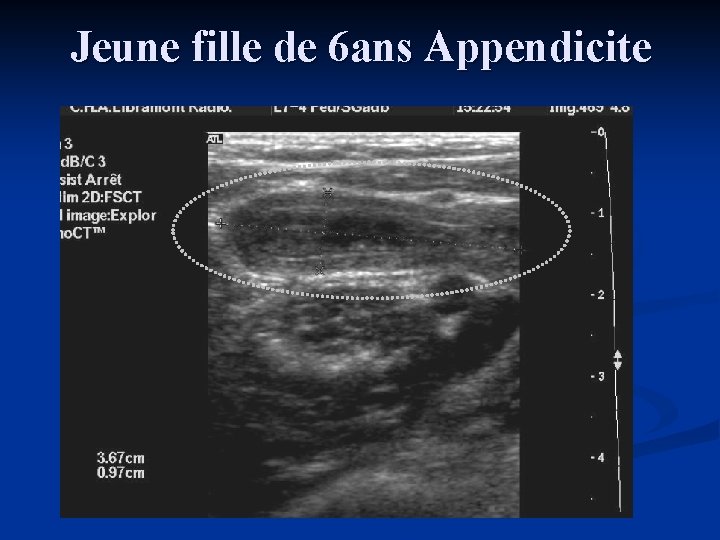
Jeune fille de 6 ans Appendicite

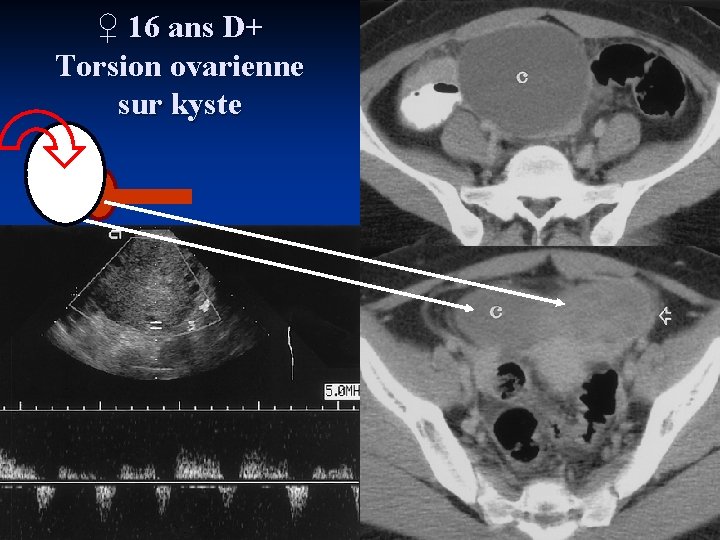
♀ 16 ans D+ Torsion ovarienne sur kyste K

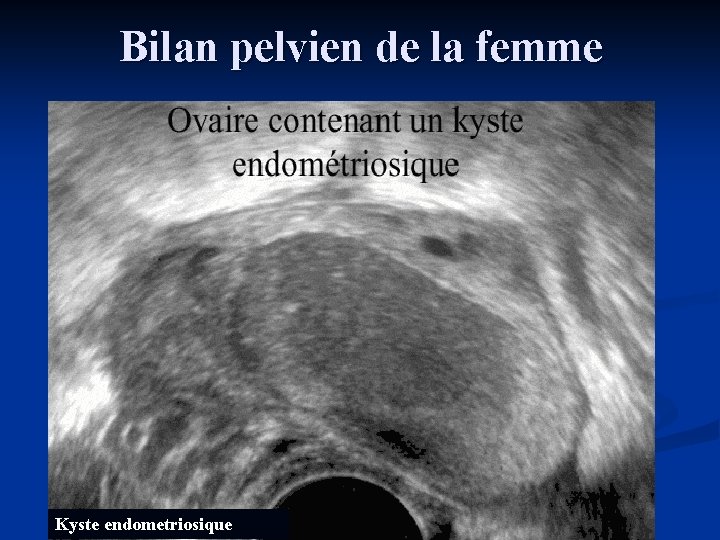
Bilan pelvien de la femme Kyste endometriosique

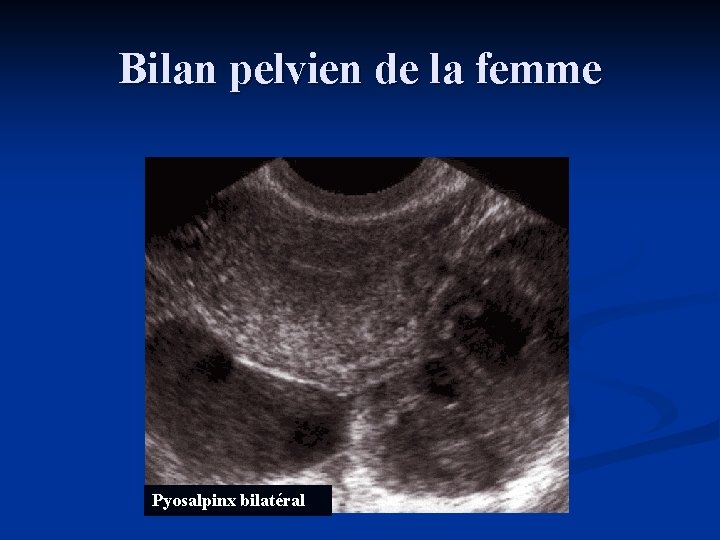
Bilan pelvien de la femme Pyosalpinx bilatéral

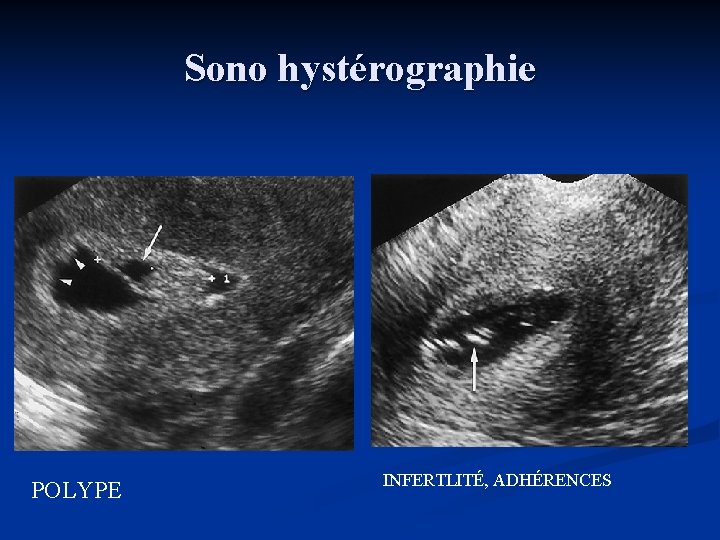
n Sono hystérographie Permet, grâce au remplissage de la cavité utérine, une meilleure analyse de l’endomètre et du myomètre. n n n Polypes, fibromes sous-muqueux. Portion endoluminale des fibromes sous-muqueux ( <>50%). Hyperplasie endométriale. Cancers Adhésions ( fertilité, FC, …) Evaluation pré-thérapeutique n n n Lésion focale => biopsie / exérèse sous hystéroscopie Lésion diffuse => biopsie aveugle Lésion diffuse inquétante => curetage

Sono hystérographie POLYPE INFERTLITÉ, ADHÉRENCES

Bilan pelvien de la femme n CT n n n n examen hautement performant de seconde intention après l’échographie pour toutes les pathologies de l'abdomen inf. traumatismes (examen de première intention) suspicion de diverticulite, d'abcès intra- ou rétropéritonéal patients obèses, en iléus ou opérés rendant l'échographie difficile => examen de première intention. plus performant que l'échographie pour: rétropéritoine (adénopathies), tractus digestif, surfaces péritonéales, récessus péritonéaux profonds bonne performance en ce qui concerne les tumeurs ovariennes moins performant que l'échographie et l'IRM pour l'analyse détaillée du col, de l'utérus et des annexes ponctions et drainages dirigés

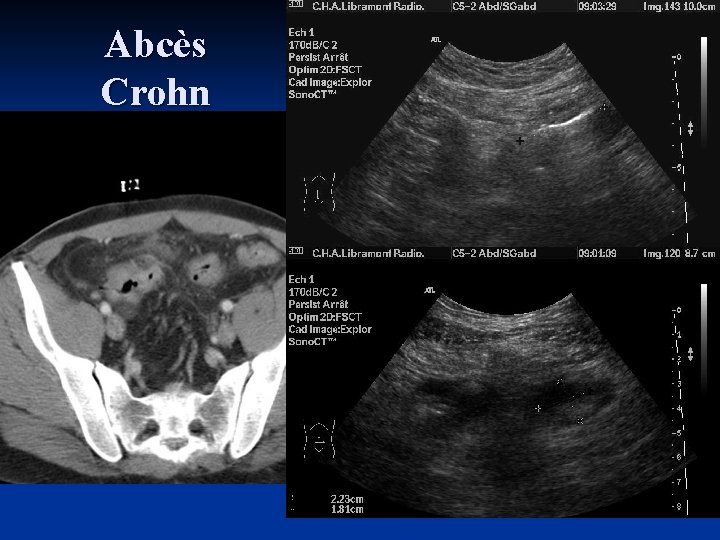
Abcès Crohn

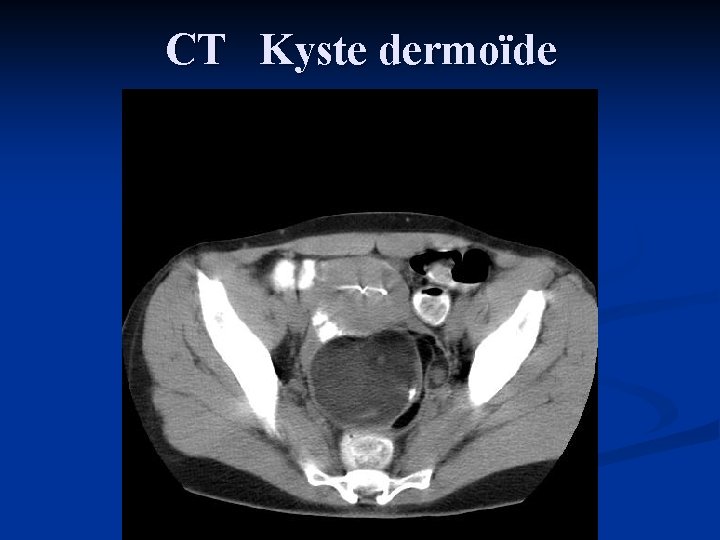
CT Kyste dermoïde

n Bilan pelvien de la femme IRM n complémentaire à l'échographie pour les lésions de l'utérus et des annexes n caractérisation des masses utérines, n endométriose, n lésions ovariennes, n bilan d'extension local et régional des tumeurs du col utérin et de l'endomètre présente, de par son contraste, une spécificité accrue par rapport au scanner n Grossesse n n pelvimétrie; investigations prénatales chez le foetus

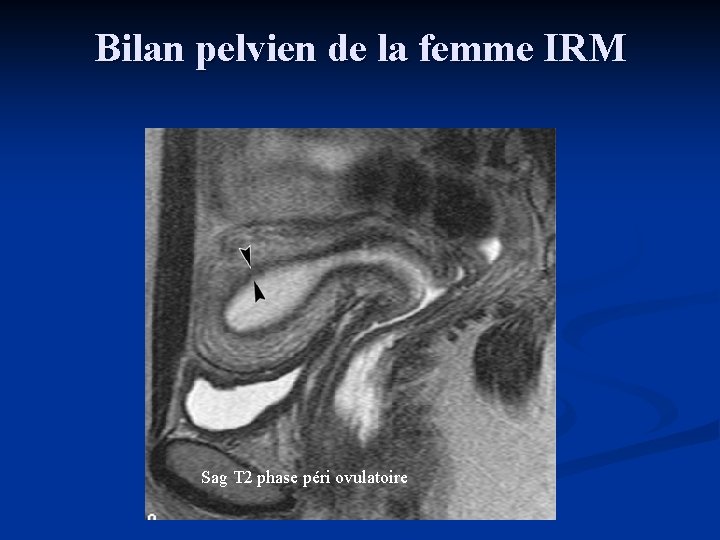
Bilan pelvien de la femme IRM Sag T 2 phase péri ovulatoire

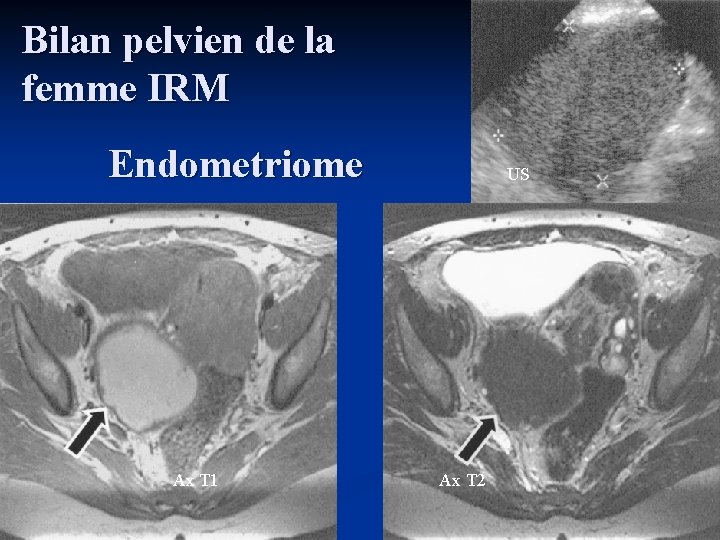
Bilan pelvien de la femme IRM Endometriome Ax T 1 US Ax T 2

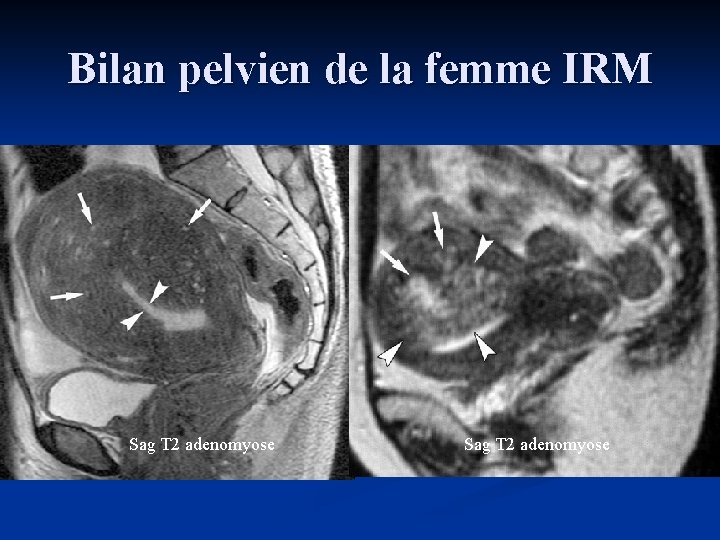
Bilan pelvien de la femme IRM Sag T 2 adenomyose

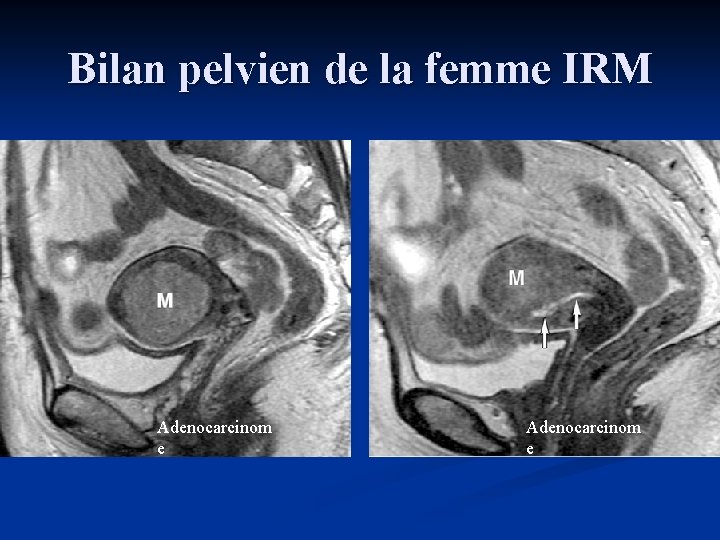
Bilan pelvien de la femme IRM Adenocarcinom e

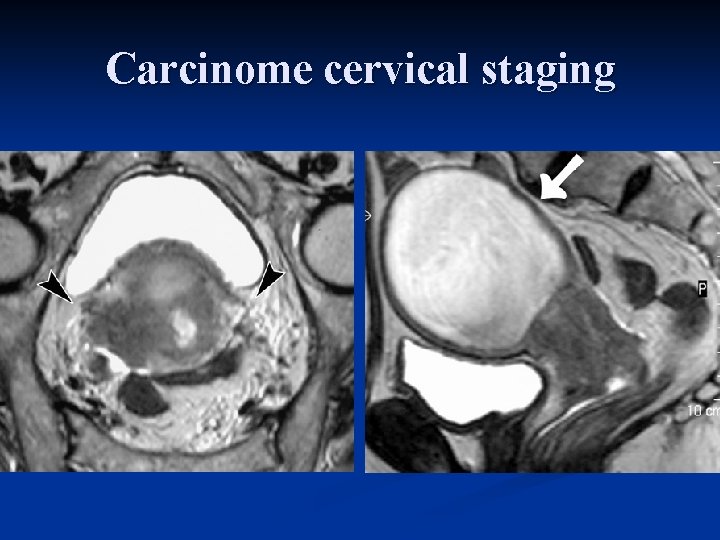
Carcinome cervical staging Stage IIb

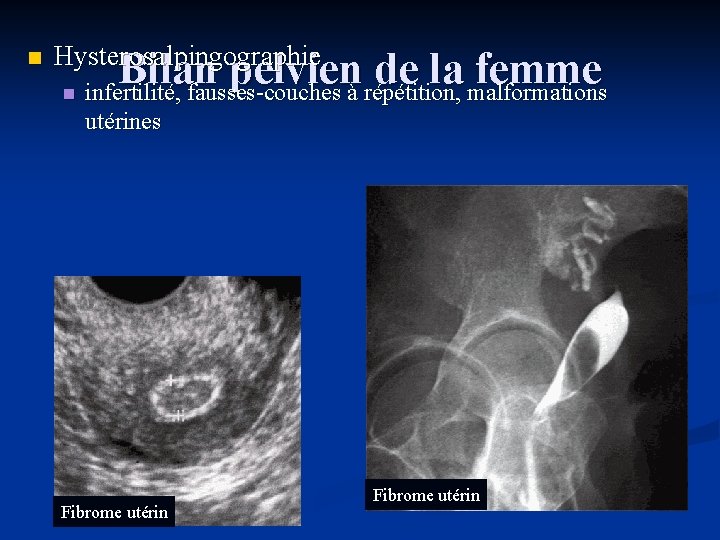
n Hysterosalpingographie n Bilan pelvien de la femme infertilité, fausses-couches à répétition, malformations utérines Fibrome utérin

Polycopié Merci n n n Rappel des techniques Principales indications en fonction de la clinique « Guide Lines »

Centre Hospitalier de l’Ardenne Dr Moreau Dr Meunier Dr Van Migem Imagerie de la femme n Sein : dépistage, examens disponibles n Pelvis féminin


Bilan pelvien de la femme n Gamme d’examen par pathologie n Un symptôme – présentation clinique n => examens adaptés n n n 1° choix 2° choix Critères n Rendement diagnostique n Accessibilité n Coût n Evolution

Masse et douleur pelvienne n n n US (vessie pleine!): collection liquidienne, tumeur, kyste ovarien, utérus (myome, tumeur, adénomyose), hémopéritoine (GEU), grossesse, mole hydatiforme, appendicite, Crohn, globe vésical, hernie. US endovaginal: GEU, autres pathologies gynécologiques. [Abdomen couché: fécalome, effet de masse, calcif. (myome)] CT: diverticulite, appendicite, entérite, adénite, abcès, masse, hématome, hernie; moins performant que l'US pour la pathologie gynécologique. Supérieur à l'IRM pour la recherche de métastases péritonéales IRM: pathologies utérines ou ovariennes mal caractérisées par l'US, endométriose, bilan d'extension de tumeurs du col et du corps utérin, du rectum, de la vessie, de la prostate, des parties molles du bassin Lavement baryté: pathologies intrinsèques du côlon, compression extrinsèque (endométriose, status adhérentiel, tumeurs pelviennes), nature d'une obstruction basse, recherche de fistule

Perturbations du cycle menstruel, métrorragie US (vessie pleine!), US endovaginal: anomalies utérines (myome, hyperplasie endomètre, polype, endométriose, hématométrocolpos, etc. ), ovariennes (kyste, masse solide), liquide péritonéal, grossesse n IRM: n

Infertilité chez la femme US (vessie pleine!), US endovaginal: malformations utérines, myome, kystes ovariens, endométriose, etc. n Hystérosalpingographie: obstruction tubaire, hydrosalpynx, status adhérentiel, malformations et autres anomalies utérines. n IRM: malformations utérines, endométriose, myome, etc. n

Grossesse n US (± Doppler) n transvésical ou endovaginal: à 10 -12 semaines d'aménorrhée n n transvésical: à 20 -23 semaines d'aménorrhée n n diagnostic de grossesse ortho- ou ectopique, grossesse gémellaire vitalité foetale, âge de gestation et calcul du terme de la grossesse malformations foetales (clarté nuchale), pathologies maternelles utéroplacentaires et ovariennes vitalité, position du foetus, croissance foetale, malformations étude du placenta, des membranes (quantité de liquide amniotique) et du cordon ombilical US-Doppler: détermination des résistances vasculaires (artères ombilicales, artères sylviennes foetales, artères utérines maternelles) en cas de retard de croissance intra-utérin IRM: malformations foetales complexes; pelvimétrie par IRM (suspicion de dysproportion foeto-pelvienne)

Caractérisation et bilan d’extension des Tumeurs de l’ovaire n. Echo endovaginale et Doppler n. Haut pouvoir de détection n. Différencie T solide <> Kyste n. Hypervascularisation n. Peu utile pdv bilan d’extension n. TDM n. K dermoïde ( dents, calcifications, graisse, ) n. Bilan d ‘extension extra ovarienne ( atteinte péritonéale) n. Irradiant ( examen lors de la première partie de cycle) n. IRM n. Non irradiant n. Endométriose n. Implants péritonéaux n. Extension utérine ( 1/3 des cas de C. Ovarien)

1. 2. 3. http: //www. bordet. be/infomed/sein/sommai. htm http: //www. esante. be/magazine/article. asp? id. Article=458&id. Rubrique=254 http: //www. medinet. be/shownews. asp? ID=852

Classification des anomalies mammographiques adaptées du référentiel Birads de l'ACR (American College of Radiology ) n Mammographie normale (Birads-ACR 1) n Aspect bénin (Birads-ACR 2) n Probablement bénin (Birads-ACR 3) n Suspect (Birads-ACR 4) n Malin (Birads-ACR 5)

Mammotest Un cancer du sein rapidement détecté se soigne mieux n Pour faire diminuer de 30% la mortalité liée au cancer du sein, il faudrait une participation de 70% des femmes. 800 vies sauvées par ans en Belgique. n Programme de dépistage organisé => Recrutement +++ n

Mammotest n Exigences n n Centre agréé Suivi technique n Avantages : n n n Gratuité Recrutement d’office Chaîne de qualité Double lecture Désavantages : n n n 2 clichés / sein Pas d’échographie ni d’approche clinique La mise au point complémentaire pour sein dense est « freinée »

Nodule mammaire n n RX thorax, US (foie), CT: bilan d'extension locale et à distance en début de traitement scintigraphie osseuse: bilan d'extension en début de traitement ou en cas de suspicion de métastases osseuses.

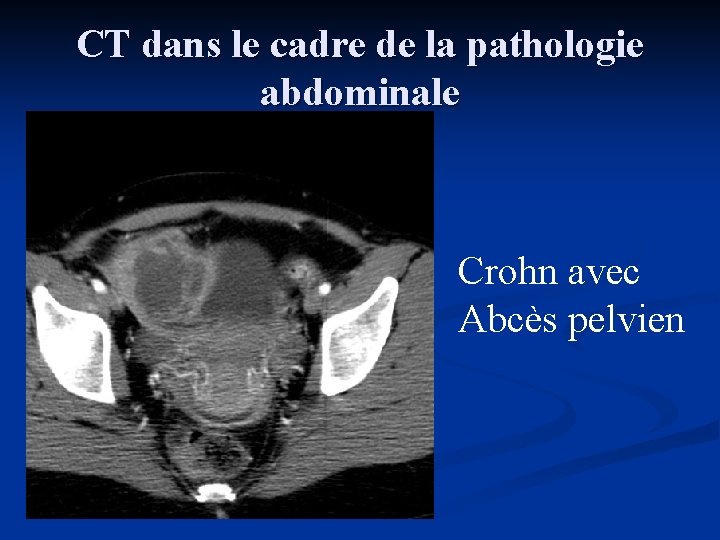
CT dans le cadre de la pathologie abdominale Crohn avec Abcès pelvien

Stag e US Findings Staging System for Ovarian Neoplasms I Growth limited to the ovaries Ia Growth limited to one ovary, no ascites present containing malignant cells, no tumor on the external surface, capsule intact Ib Growth seen in both ovaries, no ascites present containing malignant cells, no tumor on the external surfaces, capsules intact Ic Tumor either stage Ia or Ib but tumor found on surface of one or both ovaries, capsule ruptured, ascites present containing malignant cells, or peritoneal washings positive II Growth involving one or both ovaries with pelvic extension IIa Extension or metastases to the uterus or fallopian tubes IIb Extension to other pelvic tissues IIc Tumor either stage IIa or IIb but tumor found on surface of one or both ovaries, capsule(s) ruptured, ascites present containing malignant cells, or peritoneal washings positive III* Tumor involving one or both ovaries with histologically confirmed peritoneal implants outside the pelvis or positive retroperitoneal or inguinal nodes; tumor limited to the true pelvis but with histologically confirmed malignant extension to small bowel or omentum IIIa Tumor grossly limited to the true pelvis with negative nodes but with histologically confirmed microscopic seeding of abdominal peritoneal surfaces or extension to small bowel or mesentery IIIb Tumor involving one or both ovaries with histologically confirmed implants, metastasis to abdominal peritoneal surfaces (lesions 2 cm), negative nodes IIIc Extrapelvic peritoneal metastasis (lesions >2 cm) or positive retroperitoneal or inguinal nodes IV Growth involving one or both ovaries with distant metastases, positive cytologic findings if pleural effusion is present Source. —Reference 50. *Includes superficial liver metastases. Includes parenchymal liver metastases.

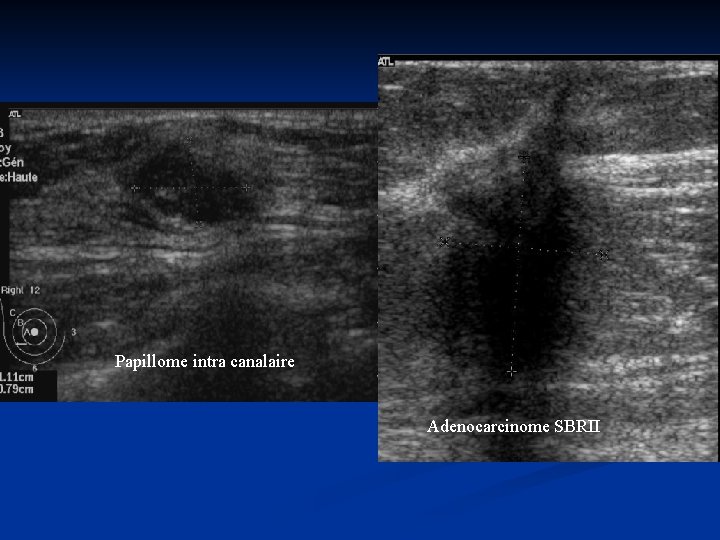
Papillome intra canalaire Adenocarcinome SBRII

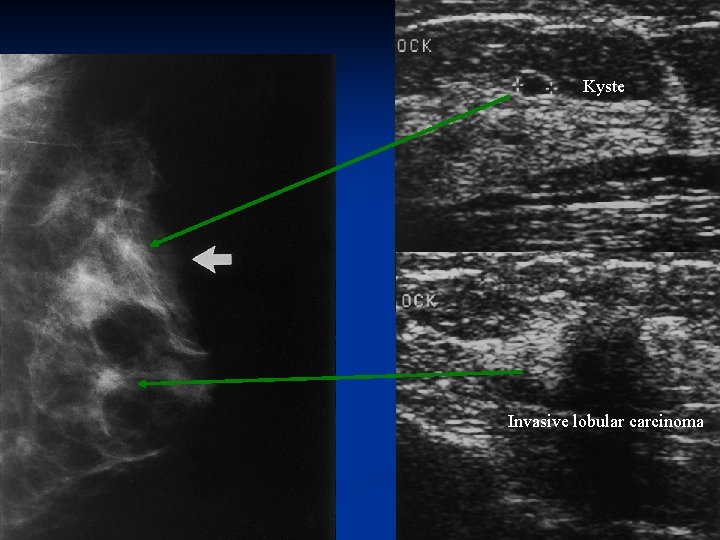
Kyste Invasive lobular carcinoma

IRM mammaire n IRM: n Lésion non élucidée par la mammographie et l'échographie (néoplasie primaire ou récidive) n n n n Recherche d'une néoplasie primitive en présence de métastases histologiquement d'origine mammaire avec mammographie négative Recherche de tumeurs synchrones homo- et controlatérales Bilan d'extension à la paroi thoracique Détection DCIS Évaluation d’une chimio adjuvante Problèmes de prothèse Suivi complexe dans le cadre du postopératoire MAP préopératoire carcinome lobulaire invasif voire de tous les cancers Détection DCIS MRI Mammographie Sensibilité 83% 31% Faux négatif 10% 62%

Imagerie de la femme n Pathologie mammaire n Dépistage n Epidémiologie n Différentes techniques n n Mammotest Bilan sénologique n Groupe à risque n Techniques disponibles n Mammographie n Echographie n Galatographie n Cytologie Biopsie n IRM

Pathologie mammaire Cancer Un cancer du sein rapidement détecté se soigne mieux => Nécessité d’un dépistage n

Cancer du sein Deux modes de dépistage • Bilan sénologique • Mammotest • [50 69] • Conditions =>

Mammotest CI ATCD personnels ou familiaux n Contre-indications: n n n si vous avez eu un cancer du sein, même depuis de nombreuses années, ou si 3 femmes de votre famille maternelle ont eu un cancer du sein, ou si deux femmes de votre famille maternelle ont eu un cancer du sein dont l’une avant 40 ans, ou si deux femmes de votre famille maternelle ont eu un cancer du sein dont l’une a chaque sein, ou si deux femmes de votre famille maternelle ont eu l’une cancer du sein et l’autre un cancer de l’ovaire, ou si plusieurs femmes de votre famille maternelle ont eu un cancer de l’ovaire, f C p r é i p o c y l o

Mammotest n n n n Il s'agit d'une simple mammographie, qui sera lue par 2 radiologues. Une mise au point sera réalisée dans un deuxième temps si une anomalie a été constatée - 5 à 10% des cas, pour lesquels 1 femme sur 10 aura un cancer du sein. Les femmes de 50 -69 ans - en ordre de mutualité – seront invitées par lettre personnelle à se présenter sur rendez-vous chez un radiologue agréé par le Programme pour procéder au mammotest. Elles seront conviées sur base du mois et du jour de naissance. Le chiffre pair ou impair de la date d'anniversaire détermine l'année d'invitation : 2002 pour le jour pair et 2003 pour le jour impair. Sur une période de 2 ans, le centre de coordination provincial se chargera d'envoyer l'invitation, accompagnée de la liste des radiologues agréés dans la province et d'un document explicatif. Le choix du radiologue est libre. Le mammotest pourra être effectué dans une autre province (par exemple, celle du lieu de travail). Il s'agit d'un examen gratuit : pas de ticket modérateur à payer et tiers payant assuré par le radiologue. Le radiologue devra pouvoir disposer de tous les clichés de mammographie antérieurs. Si une femme estime que le délai de l'invitation au test trop long, elle pourra demander à son médecin généraliste ou son gynécologue de lui prescrire un mammotest - un nouveau code de nomenclature a été instauré. Les résultats, envoyés par le radiologue, seront disponibles chez le médecin, au plus tard 3 semaines après l'examen. f C p r é i p o c y l o

Apport des différentes techniques n mammographie: n dépistage, masse, distorsion architecturale, microcalcifications pathologiques. n Elle n'est jamais "non contributive" dans les seins denses (microcalcifications)

Apport des différentes techniques n US: n n n en première intention chez la jeune fille, la femme enceinte et pendant l'allaitement dernière mammographie date de moins d'un an et que la patiente a un symptôme a priori bénin ( kyste) complémentaire à la mammographie: n n n nodule palpable non visible sur la mammographie, caractérisation d'une masse, recherche de collection, d'adénopathies axillaires, ponction-biopsie échoguidée, repérage pré-opératoire 5 à 10 % des cancers ne sont visibles qu'à l'échographie. Généralement de petites tumeurs de moins d'1 cm (1) l'échographie n'est pas destinée au dépistage du cancer du sein (trop de faux négatifs et de faux positifs, µCA, mais dépend de l’opérateur et du matériel)

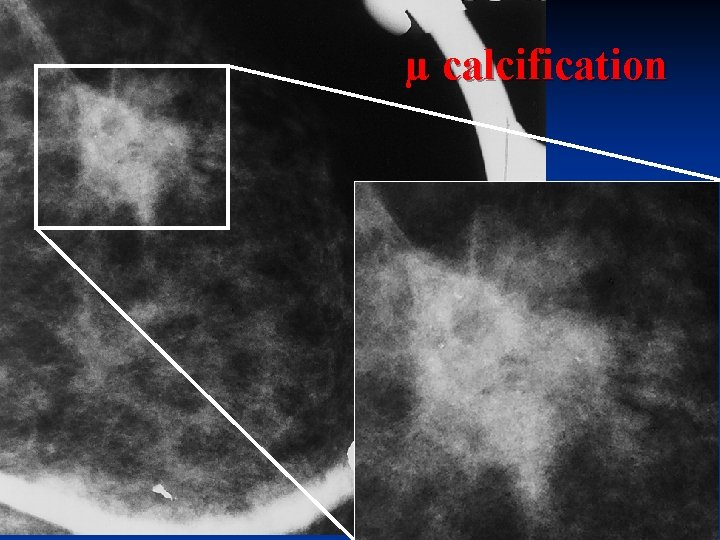
µ calcification

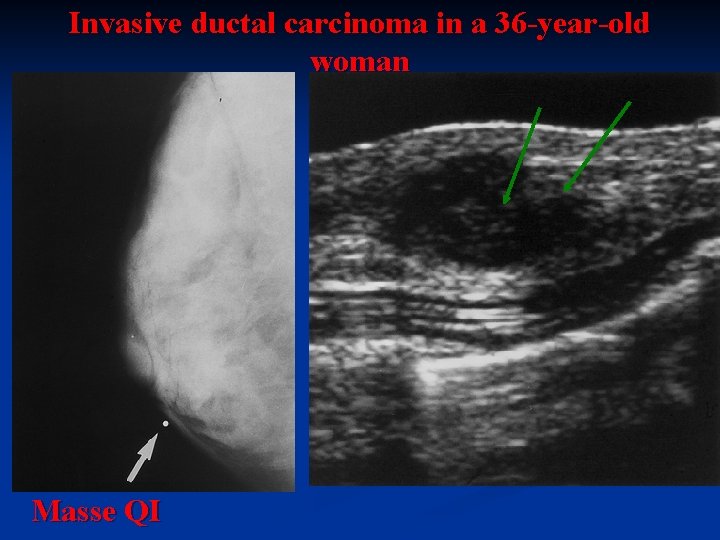
Invasive ductal carcinoma in a 36 -year-old woman Masse QI

Cystologie Biopsie n A faire lorsque l’imagerie de base n’apporte pas la preuve de la bénignité d’une lésion Classe III => ou biospie n Lésions dystrophiques => biopsie n Classe IV => Biopsie => caractérisation lésionnelle n Galactographie n Caractérisation d’un écoulement monopore.

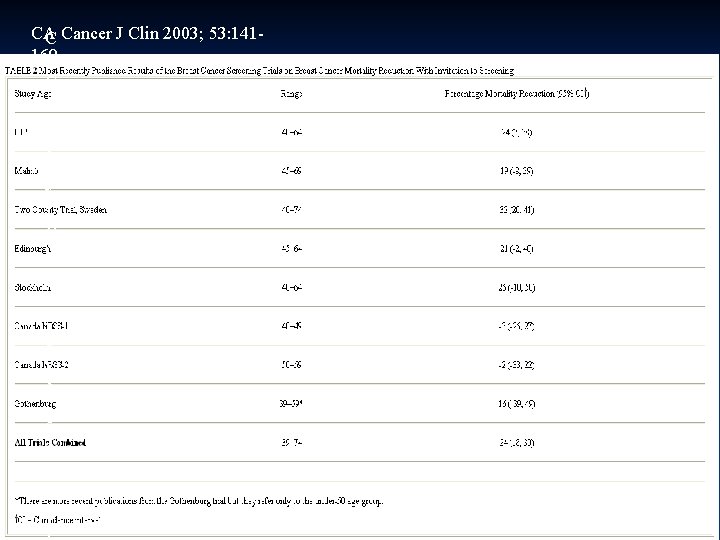
CA Cancer J Clin 2003; 53: 141 C 169 A C a n c e r J C l i n 2 0 0 3 ; 5 3 : 1 4