Dittique des patients atteints d affections nphrologiques et






























































- Slides: 87

Diététique des patients atteints d ’affections néphrologiques et urologiques Pascale Jego - IFSI

Diététique et Insuffisance rénale • Rappels : définition de IR fonctions du rein • Les désordres métaboliques engendrés par l ’IR et les impératifs diététiques • La diététique lors du tt conservateur de IR • La diététique lors de l’épuration extra rén. hémodialyse - dialyse péritonéale

Diététique et Insuffisance rénale • La diététique lors de la transplantation ( ttt par substitution ) • Un risque majeur: la dénutrition • Diététique et insuffisance rénale aiguë • Diététique et syndrome néphrotique

L ’Insuffisance rénale Définition : IR correspond à une réduction importante et irréversible du nb de néphrons fonctionnels secondaire à une maladie rénale aboutit à la permanente du débit de filtration glomérulaire

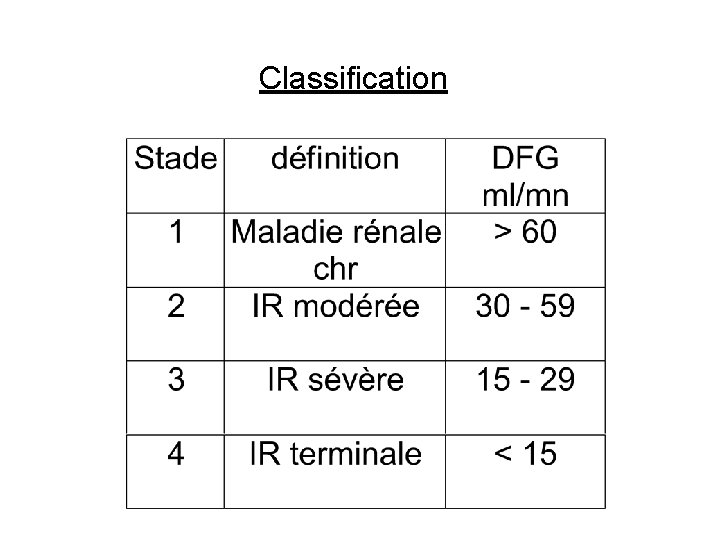
Evaluation de la fonction rénale - créatinémie ( N = 60 à 110 µmol / l ) ce dosage ne suffit pas - estimation du DFG formule de Crockroft et Gault ( créat - âge - poids - sexe ) pb pour obèse et P âgée> 75 ans différents stades évolutifs de l ’I R

Classification

- marqueurs biologiques de l ’atteinte rénale . Protéinurie. µ albuminurie. Hématurie - marqueurs histologiques

Rappels des fonctions du reins Reins EPURATION REGULATION Protéines Glucides Lipides ENDOCRINNE METABOLIQUE

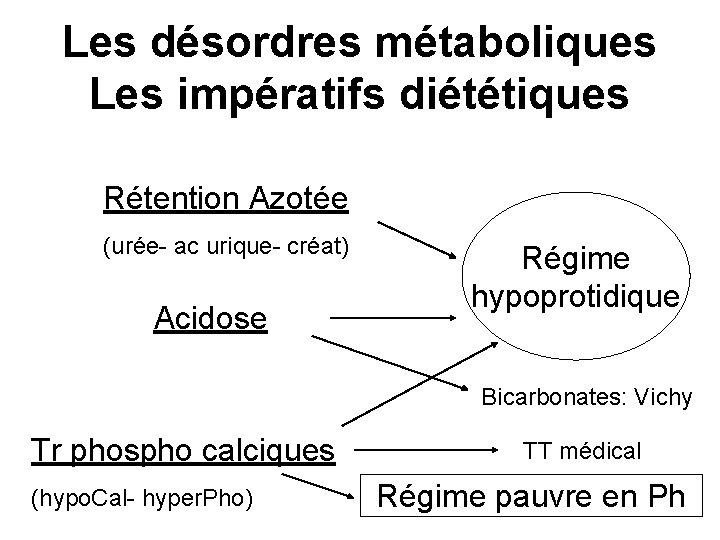
Les désordres métaboliques Les impératifs diététiques Rétention Azotée (urée- ac urique- créat) Acidose Régime hypoprotidique Bicarbonates: Vichy Tr phospho calciques (hypo. Cal- hyper. Pho) TT médical Régime pauvre en Ph

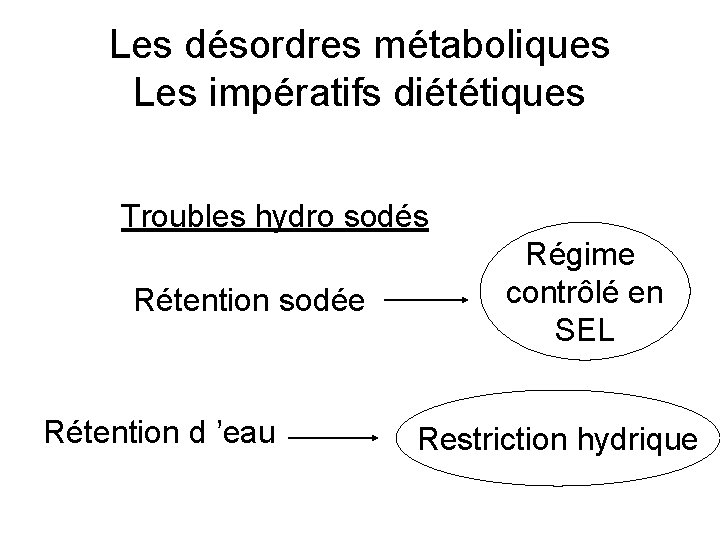
Les désordres métaboliques Les impératifs diététiques Troubles hydro sodés Rétention sodée Rétention d ’eau Régime contrôlé en SEL Restriction hydrique

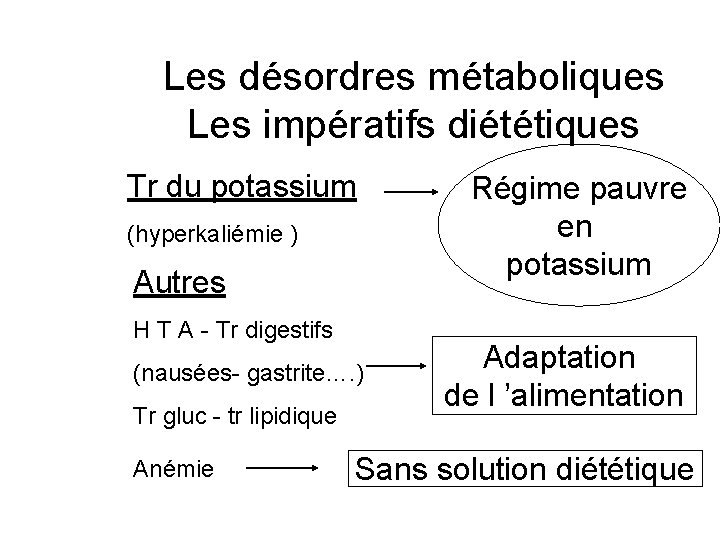
Les désordres métaboliques Les impératifs diététiques Tr du potassium (hyperkaliémie ) Autres H T A - Tr digestifs (nausées- gastrite…. ) Tr gluc - tr lipidique Anémie Régime pauvre en potassium Adaptation de l ’alimentation Sans solution diététique

Objectifs de la prise en charge nutritionnelle • Ralentir la progression de l ’IR • Corriger les désordres métaboliques • Tenir compte des pathologies associées (diabète - dyslipidémies…. . ) • Tenir compte de la technique d ’épuration

Objectifs de la prise en charge nutritionnelle • Maintenir un statut nutritionnel correct • Maintenir une certaine qualité de vie • la morbidité propre l ’atteinte rénale Prise en charge pluridisciplinaire

Diététique de l ’IRC ( tt conservateur ) Les apports protidiques = restriction obj : ralentir la progression de I ’IR limiter la rétention azotée diminuer le risque d ’acidose

Les apports protidiques Quantité : f ° du stade de l ’IR calculée en f° du DFG IR modérée: 30 < DFG < 60 ml / mn 1 à 1, 2 g / kg / jour IR sévère : DFG < 30 ml / mn 0, 7 à 0, 8 g /kg / jour ( tenir compte de la protéinurie)

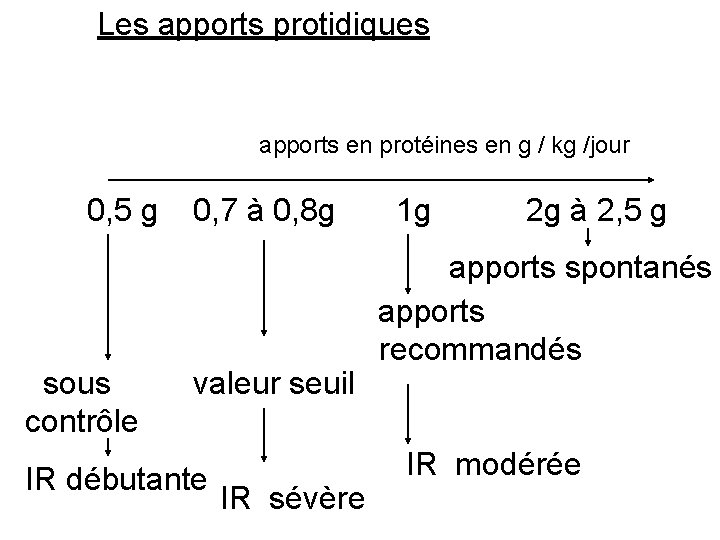
Les apports protidiques apports en protéines en g / kg /jour 0, 5 g 2 g à 2, 5 g 0, 7 à 0, 8 g 1 g apports spontanés sous contrôle apports recommandés valeur seuil IR débutante IR sévère IR modérée

Le régime hypoprotidique modéré ( 1 -1, 2 g) En pratique réduction des apports / apports spontanés choisir des protéines de bonne valeur bio > 50% d ’origine animale (viande-poisson-œufs-produits laitiers) complément est d ’origine végétale (céréales - légumineuses - légumes et fruits)

Le régime hypoprotidique modéré (1 -1, 2 g) Choix des aliments. Préférer viande blanche / rouge. Consommer du poisson (3 -4 / semaine). Consommer des œufs à la place de la viande (1 à 2 fois : semaine). Consommer du lait et fromages frais plûtôt que du fromage

Le régime hypoprotidique modéré( 1 -1, 2 g). Consommer suffisamment de pain ( à chaque repas ). Manger des féculents 1/ jour. Intérêt des produits à base de soja. Varier les légumes et les fruits Utiliser les équivalences ou les parts de protéines

Le régime hypoprotidique modéré (1 -1, 2 g) Exemple patiente de 1, 65 m - 60 kg - 72 g de prot Lait 50 ml Pain 200 g Fromage 30 g Féculents 200 g From frais 100 g Légumes 400 g Viande 150 g Fruits 2 + matières grasses et produits sucrés

Le régime hypoprotidique à 0, 7 - 0, 8 g En pratique même recommandations les quantités de protéines sont

Le régime hypoprotidique à 0, 7 - 0, 8 g Exemple: patiente 1, 65 m - 60 kg - 48 g de protéines Lait 50 ml Pain 150 g Fromage 30 g Féculents 200 g From frais 100 g Lég 500 à 600 g Viande 50 g Fruits 2 à 3 + matières grasses et produits sucrés

Le régime hypoprotidique à 0, 5 g /kg Obj : lutter contre intoxication urémique « casser » la progression de la dégradation des néphrons A débuter de façon très précoce créatinémie = 200 - 300 µmol/l

Le régime hypoprotidique à 0, 5 g /kg = 1/2 des apports recommandés En pratique. Choisir des protéines de bonne valeur bio. ( lait ou œuf ). Protéines d ’origine végétale en q. pesée. Utilisation de produits diet « appauvris » en protéines

Le régime hypoprotidique à 0, 5 g /kg Le complément = médicaments « les cétoanalogues » (sels de Ca) Ac Aminés Ess participent à anabolisme des protéines pas de déchets azotés améliore la symptomatologie pourrait retarder le passage en dialyse

Le régime hypoprotidique à 0, 5 g /kg Posologie: 1 comp / 5 kg de poids ( 55 kg 11 comp ) à prendre au cours des 3 repas Surveillance +++ - compliance - évolution de IR - état nutritionnel

Le régime hypoprotidique à 0, 5 g /kg Exemple: femme 60 kg - 30 g de protéines Lait 150 ml ou équivalent ou 1 œuf Pain 100 g Féculents 250 g Légumes 500 g Fruits 2 à 3 + mat grasses et produits sucrés + produits diététiques + médicaments

Le régime hypoprotidique à 0, 5 g /kg Nb difficultés. coût et tolérance des produits diet. médicaments substituent aliments. difficile à suivre / activité prof / vie familiale et sociale. demande une grande compliance. risque de dénutrition

Les autres apports nutritionnels: Les lipides: (30 ) 35 % de A E T il existe svt une dyslipidémie veiller à la qualité des apports lipidiques Les glucides: 55 % ( 60% ) de AET pain et féculents en quantité contrôlée (PA) produits sucrés libres si pas de diabète Les calories: 30 à 35 cal / kg / jour

Les autres apports nutritionnels: Le phosphore lié aux protéines la restr. protidique aide à la restr. phosp Le calcium la rest. protidique apports insuffisants supplémentation médicamenteuse Le potassium surveillance aucune restriction ( sf si IEC - diab - acid )

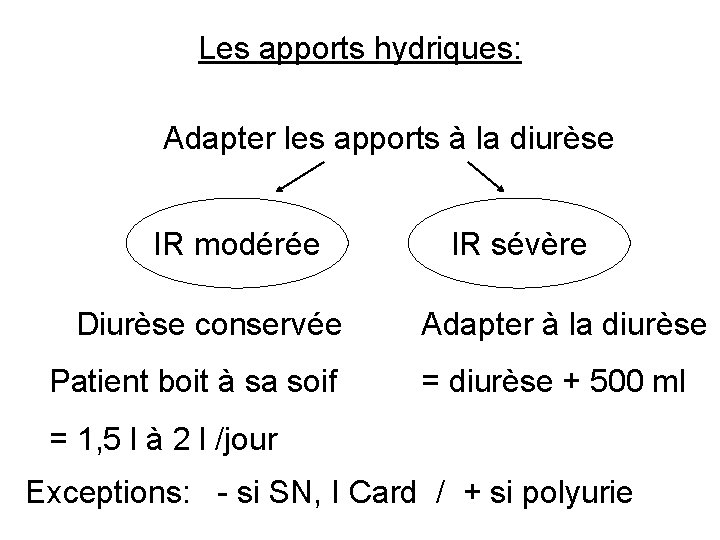
Les apports hydriques: Adapter les apports à la diurèse IR modérée IR sévère Diurèse conservée Adapter à la diurèse Patient boit à sa soif = diurèse + 500 ml = 1, 5 l à 2 l /jour Exceptions: - si SN, I Card / + si polyurie

Les apports sodés Besoins: 1 à 2 g par jour Consommation en France: moyenne 7 à 9 g par jour mais grande variation selon région ( élevé dans Est ) selon individu 25 g Avis de AFSSA: 6 à 8 g par jour

Les apports sodés dans l ’IR 6 à 8 g de sel /jour Réduire à 4 -6 g si HTA ou insuf card Réduire à 2 g si oedèmes Augmenter si perte de sel (PKR ) ou si déshydratation

Sources alimentaires • Le sel naturellement présent ds les aliments ( crustacés - eaux gazeuses) • Le sel ajouté aux aliments ou boissons au cours de la fabrication ou conditionnement • Le sel ajouté à la cuisson • Le sel de table • (le sel contenu dans certains médicaments)

Les principaux vecteurs du sel • • Les produits de panification Les viennoiseries, la pâtisserie la charcuterie les fromages les soupes et les plats composés pizzas, quiches, pâtisseries salées les condiments -sauces-pr apéritif

Principe du régime à 2 g de sel *ne pas saler à la cuisson *ne pas mettre la salière sur la table * exclure les conserves, les produits de boulangerie, de biscuiterie les produits de l ’industrie agro-alimentaire

la charcuterie, viandes et poissons fumés les mollusques et crustacés les produits pour apéritif les condiments les eaux gazeuses salées

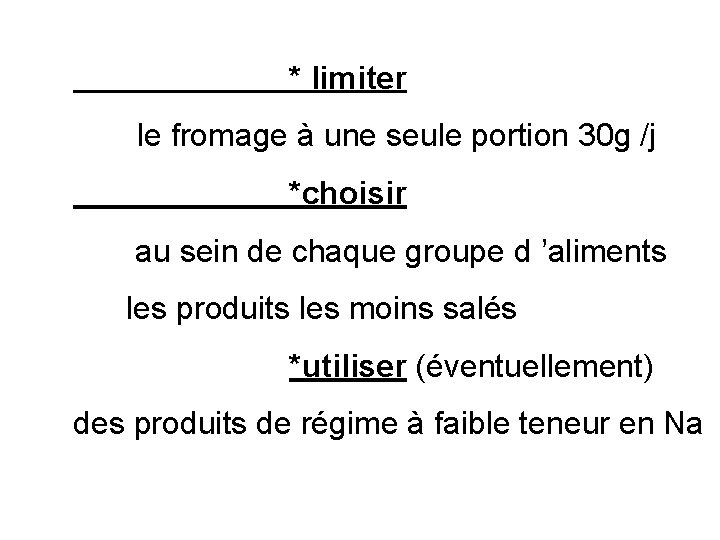
* limiter le fromage à une seule portion 30 g /j *choisir au sein de chaque groupe d ’aliments les produits les moins salés *utiliser (éventuellement) des produits de régime à faible teneur en Na

*certains produits diététiques utiles condiments: moutarde, cornichons pain-pain de mie pain grillé-biscotte biscuits quelques conserves…. Pas de sels de régime

Les régimes sans sel: • 2 g = sans sel (avec fromage, pain sans sel ) • 4 g = sans sel + 2 g (+ 2 g en sachet ou équivalences ou 150 g pain Normal • 6 g = sans sel + pain normal + 2 g (IR sévère)

• peu salé ( IR mod) très légèrement saler à la cuisson Cas exceptionnel: • sans sel strict = 1 g de sel ( fromage, céleri, bettes, blanc œuf, abat, fenouil, épinards)

Les difficultés: = changer d ’habitudes / famille = difficile en collectivités/repas à extérieur = difficile devant «le tout prêt à consommer» = difficile car peu infos sur étiquetage = facteur de désocialisation = facteur de dénutrition chez Pers Agée

Critères de surveillance • courbe de poids • courbe de diurèse • natrémie • natriurèse • tension artérielle

Les apports vitaminiques: Supplémentation: vitamine D indispensable + / - vitamines B 6, B 12, Ac folique

En résumé: IR modérée IR sévère Calories: 30 à 35 cal / kg Protéines: 1 -1, 2 g/kg 0, 7 - 0, 8 g/kg Eau: libre diurèse+500 ml Sel: 6 - 8 g 4 -6 g P : limité par la des protéines Ca: supplémentation K: libre surveillance

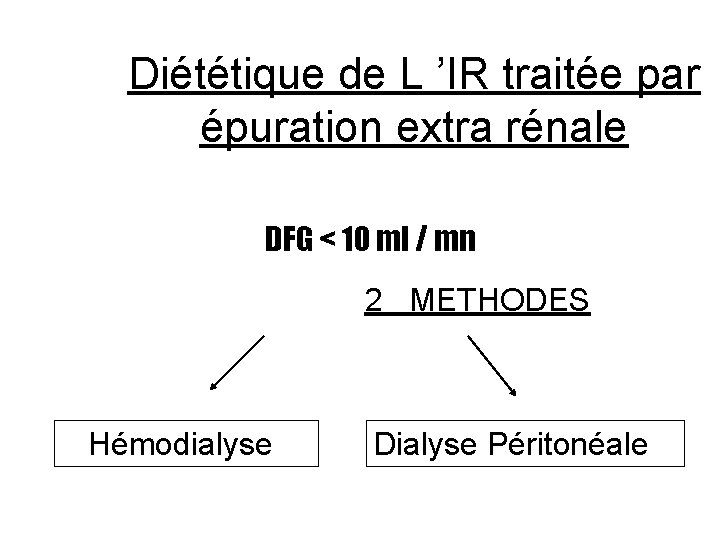
Diététique de L ’IR traitée par épuration extra rénale DFG < 10 ml / mn 2 METHODES Hémodialyse Dialyse Péritonéale

. Epuration sélect. L ’HEMODIALYSE membrane dialysat FAV (fistule) générateur. 2 à 3 fois /semaine. séances 3 à 6 h Alimentation contrôlée

. Epuration sélect Dialyse péritonéale membrane cathéter solutés #. quotidienne 4 fois / jour - manuelle de nuit - cycleur Alimentation plus souple

Dans les 2 techniques Trouble du métab des proteines ( IR) Fuite de protéines HD: pertes DP: pertes de 5 à 10 g AA de 10 à 15 g d ’AA par séance par jour Hyperprotidique 1, 2 à 1, 4 g /kg/j 1, 2 à 1, 5 g /kg/j

Dans les 2 techniques Apports Dyslipidémie lipidiques contrôlés Hyperphosphorémie Régime pauvre en phosphore

Alimentation pauvre en phosphore Obj: limiter les apports de P : 850 mg / j !!! apporter du calcium : 1 g /jour !!! 1 - Supprimer les aliments riches en phosphore: D ’origine végétale: céréales complètes-pain complet légumes secs fruits secs et oléagineux

cacao et chocolat certaines boissons: coca-cola, bière, sodas ( poly phosphates ) D ’origine animale: lait en poudre fromage à pâte dure - fondus abats - charcuterie thon - sardine-saumon-hareng-dorade coquillages et crustacés

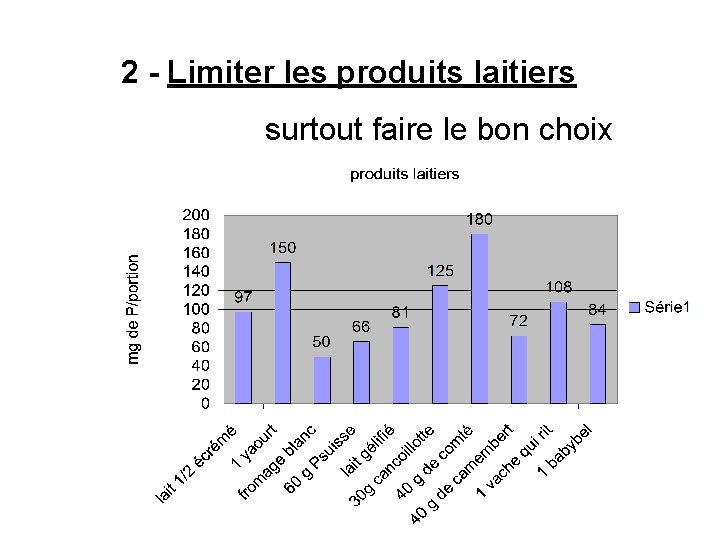
2 - Limiter les produits laitiers surtout faire le bon choix

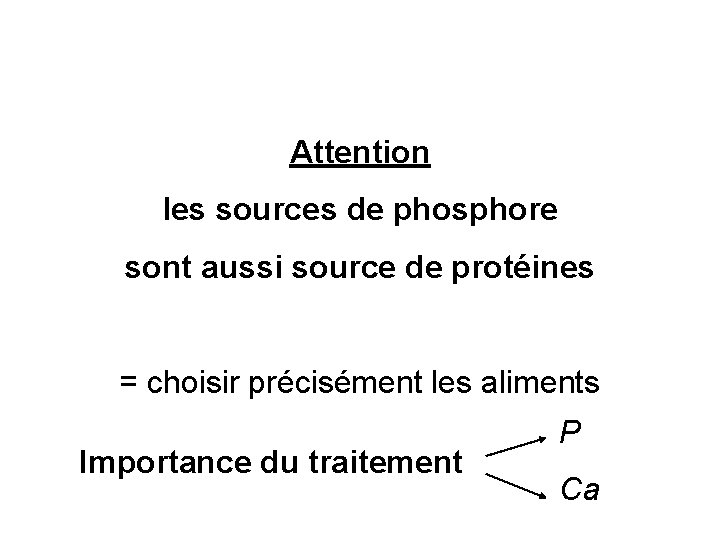
Attention les sources de phosphore sont aussi source de protéines = choisir précisément les aliments Importance du traitement P Ca

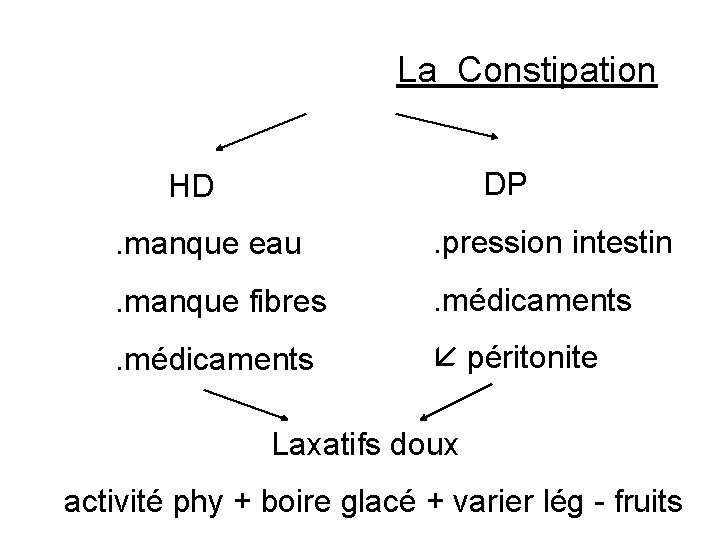
La Constipation HD DP . manque eau . pression intestin . manque fibres . médicaments péritonite Laxatifs doux activité phy + boire glacé + varier lég - fruits

Différences entre les 2 techniques L ’apport de glucose en DP Les poches ont des concentrations # Les patients absorbent 50 à 80% de ce glucose alimentation sans sucres rapides

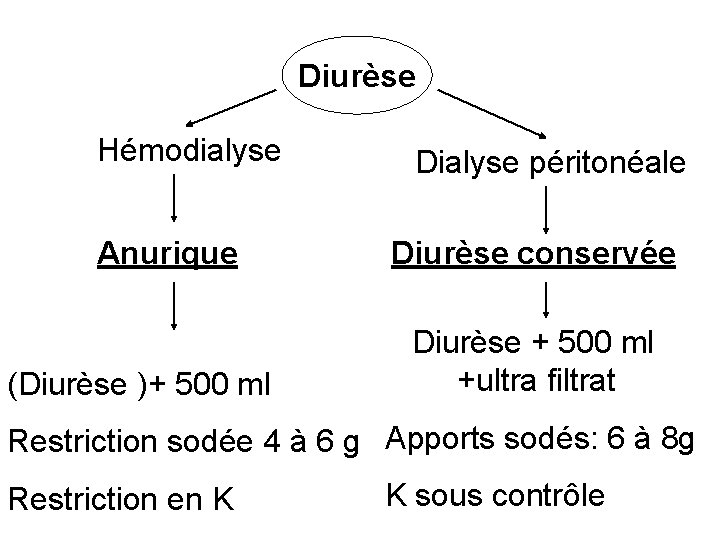
Diurèse Hémodialyse Anurique (Diurèse )+ 500 ml Dialyse péritonéale Diurèse conservée Diurèse + 500 ml +ultra filtrat Restriction sodée 4 à 6 g Apports sodés: 6 à 8 g Restriction en K K sous contrôle

La restriction hydrique: modalités Bien tout compter: Eau de boisson Café- Thé- Tisane Potage mais aussi : Compléments nutritionnels Alimentation entérale - parentérale Perfusions…. .

Surveillance: Courbe de poids (HD: prise de poids entre 2 séances < 5% du poids ) Diurèse Natrémie Difficultés / compliance !

CONSEILS PRATIQUES Boire par petite quantité Utiliser les brumisateurs Ajouter quelques gouttes de citron En été, sucer quelques glaçons Limiter les boissons qui donnent soif = boissons sucrées ou salées Suivre les recommandations pour les apports en sel ( le sel donne soif )

EXEMPLE de RESTRICTION à 500 ml Matin : 1 tasse à déjeuner 150 ml Midi et soir : 1 verre ( 2 x 150 ml ) 16 h : 1 tasse à café 50 ml A adapter avec le patient 1 verre = 150 ml 1 tasse à café = 50 ml 1 assiette de potage = 250 ml bol = 250 ml

Alimentation pauvre en potassium • Eviter les aliments riches en potassium. fruits secs -fruits oléagineux. banane. légumes secs. certains légumes: épinards-champignons-bettes-fenouil

- les graines de soja - le potage et les bouillons , - les chips - le cacao et le chocolat - les sels de remplacement - certaines boissons (jus fruits- alcool-sodas)

• Utiliser des modes de préparations permettant une élimination du K - éplucher les légumes -les couper en petits morceaux -faire tremper ou -cuire dans 2 eaux ( ne pas utiliser l ’eau) Eviter les cuissons vapeur, au micro onde les fritures, pochage….

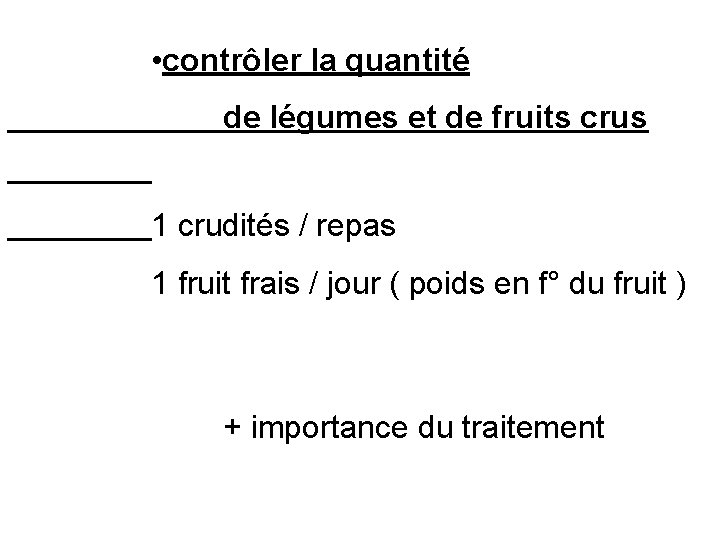
• contrôler la quantité de légumes et de fruits crus 1 crudités / repas 1 fruit frais / jour ( poids en f° du fruit ) + importance du traitement

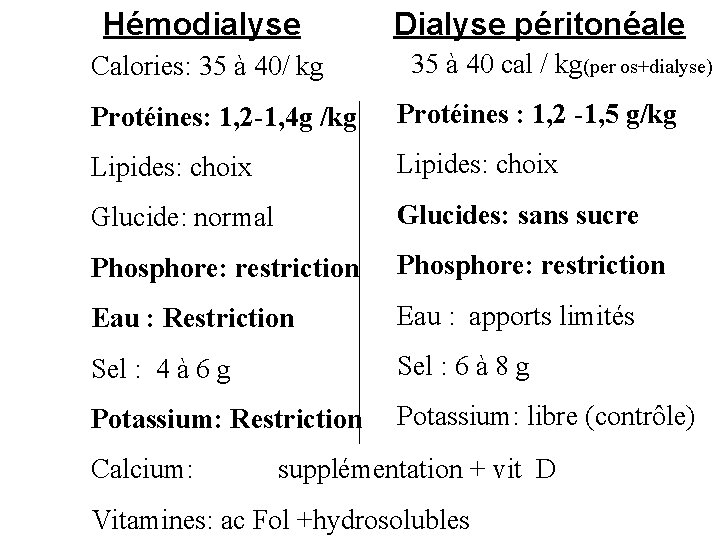
Hémodialyse Calories: 35 à 40/ kg Dialyse péritonéale 35 à 40 cal / kg(per os+dialyse) Protéines: 1, 2 -1, 4 g /kg Protéines : 1, 2 -1, 5 g/kg Lipides: choix Glucide: normal Glucides: sans sucre Phosphore: restriction Eau : Restriction Eau : apports limités Sel : 4 à 6 g Sel : 6 à 8 g Potassium: Restriction Potassium: libre (contrôle) Calcium: supplémentation + vit D Vitamines: ac Fol +hydrosolubles

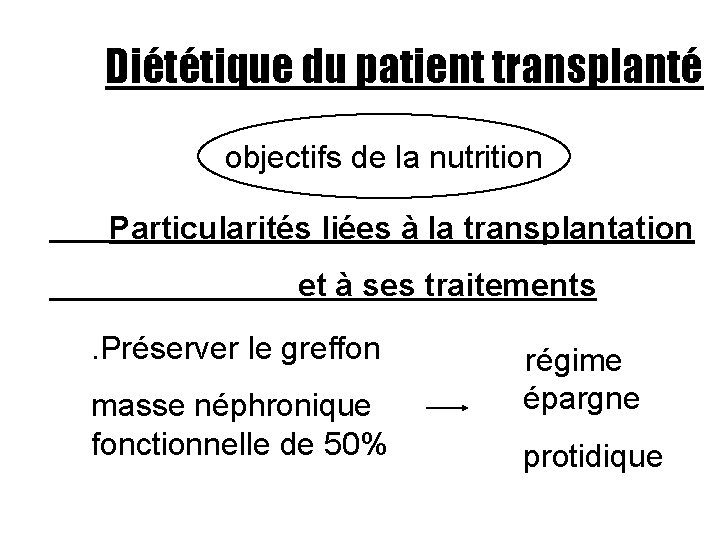
Diététique du patient transplanté objectifs de la nutrition Particularités liées à la transplantation et à ses traitements. Préserver le greffon masse néphronique fonctionnelle de 50% régime épargne protidique

. prévenir ou traiter les complications nutritionnelles: - prise de poids -hyperlipémie, hypertension, -diabète -hyperkaliémie (iatrogène) . participer à la prévention de ostéoporose . maintenir un bon état nutritionnel

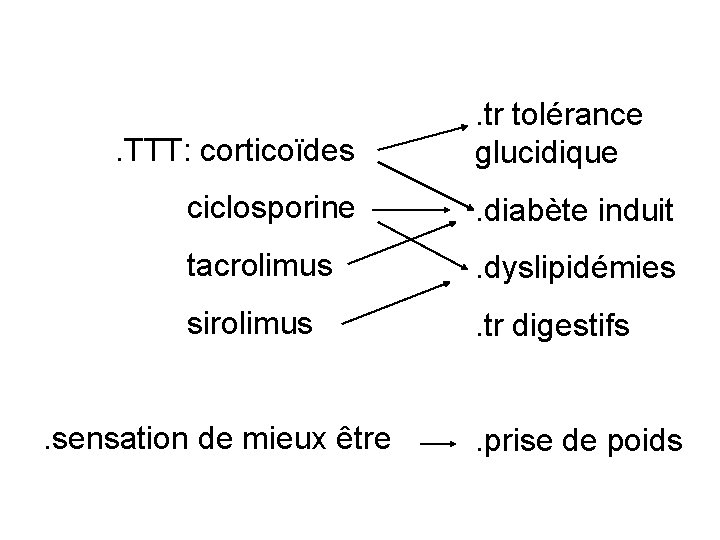
. TTT: corticoïdes . tr tolérance glucidique ciclosporine . diabète induit tacrolimus . dyslipidémies sirolimus . tr digestifs . sensation de mieux être . prise de poids

Les différentes phases de l’alimentation. Alimentation à court terme. réalimentation progressive. régime hyperprotidique (1, 3 à 1, 5 g / kg- 30 à 35 cal/kg). régime sans sucre rapide

. régime pauvre en sel : 4 à 6 g f°diurèse. 3 litres d’eau / jour (hyperdiurèse) ( ré apprendre à boire ). correction tr hydro électrolytiques (hypo. Kaliémie ) + rappel des règles d’hygiène ( immunodéprimé)

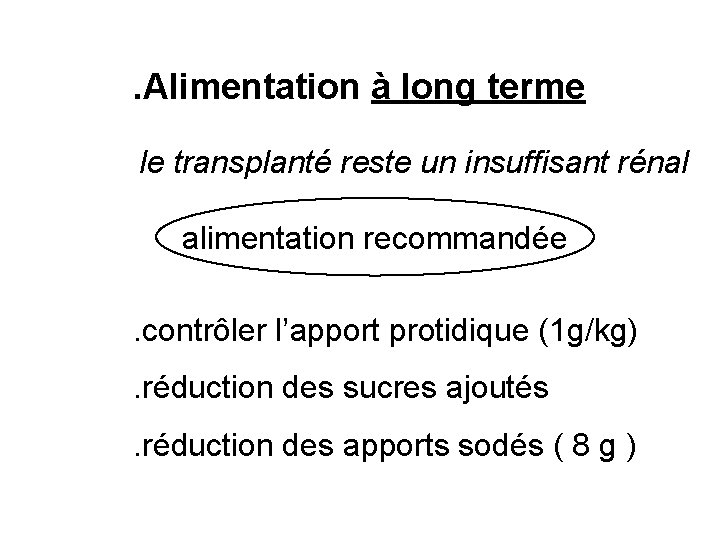
. Alimentation à long terme le transplanté reste un insuffisant rénal alimentation recommandée. contrôler l’apport protidique (1 g/kg) . réduction des sucres ajoutés . réduction des apports sodés ( 8 g )

alimentation recommandée. contrôle de la quantité et qualité MG(30%). volume de boisson suffisant ( 2 l /j ). apport indispensable en calcium (1, 2 g /j). alimentation équilibrée, variée (fruit et lég ) + activité physique

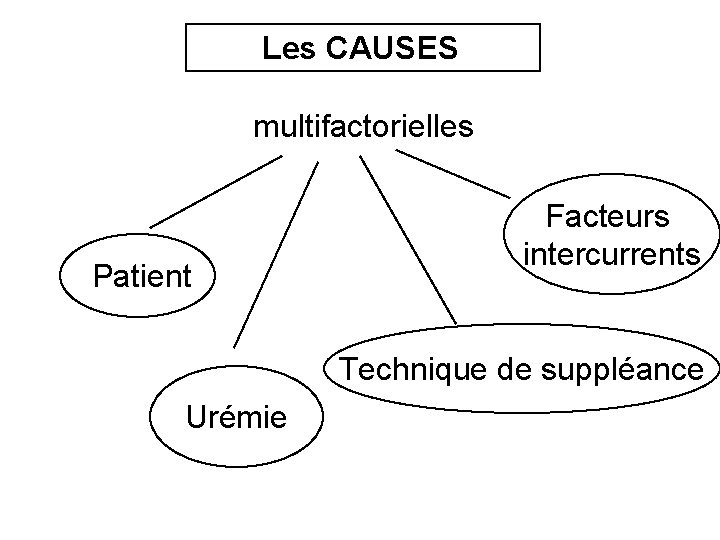
Un risque majeur: la Dénutritio Complication fréquente et grave de IRC La PREVALENCE 30 à 40 % des patients dialysés 20 à 30 % forme modérée 8 à 10 % forme sévère

Les CAUSES multifactorielles Patient Facteurs intercurrents Technique de suppléance Urémie

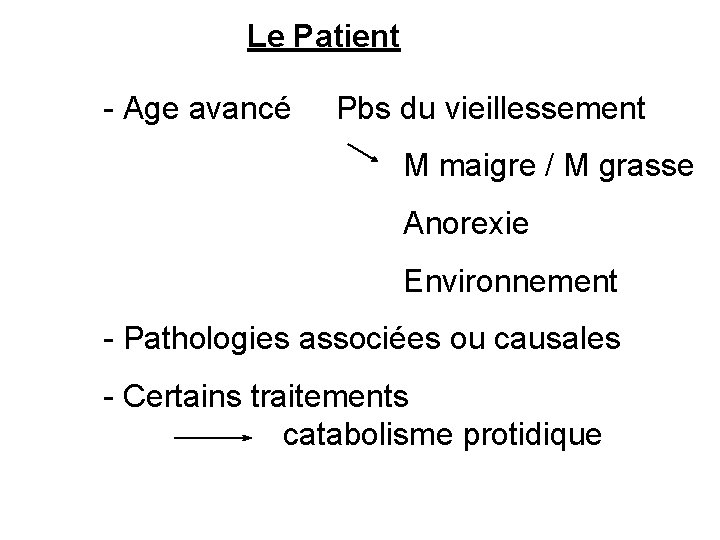
Le Patient - Age avancé Pbs du vieillessement M maigre / M grasse Anorexie Environnement - Pathologies associées ou causales - Certains traitements catabolisme protidique

Rôle de l’Urémie - Toxines urémiques symptomatologie digestive inhibiteur de synthèse protéique - Acidose - Facteurs Hormonaux

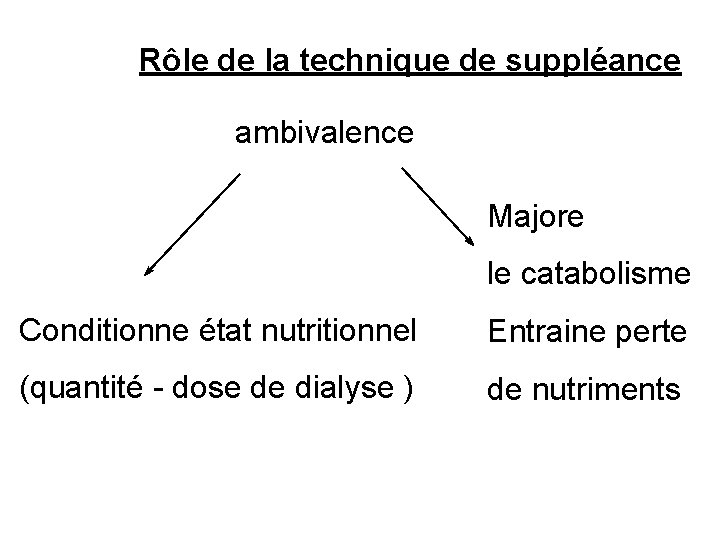
Rôle de la technique de suppléance ambivalence Majore le catabolisme Conditionne état nutritionnel Entraine perte (quantité - dose de dialyse ) de nutriments

Les Facteurs intercurrents * agression aigüe origine infectieuse traumatique - chirurgicale * hospitalisation

Les Conséquences Déséquilibre Besoins Accrus Apports insuffisants Dans tous les cas, le patient apparaît en situation nutritionnelle précaire. La dénutrition rapide constitue un risque permanent.

Les Conséquences Dénutrition = cause essentielle de morbidité et de mortalité des patients insuffisants rénaux chroniques

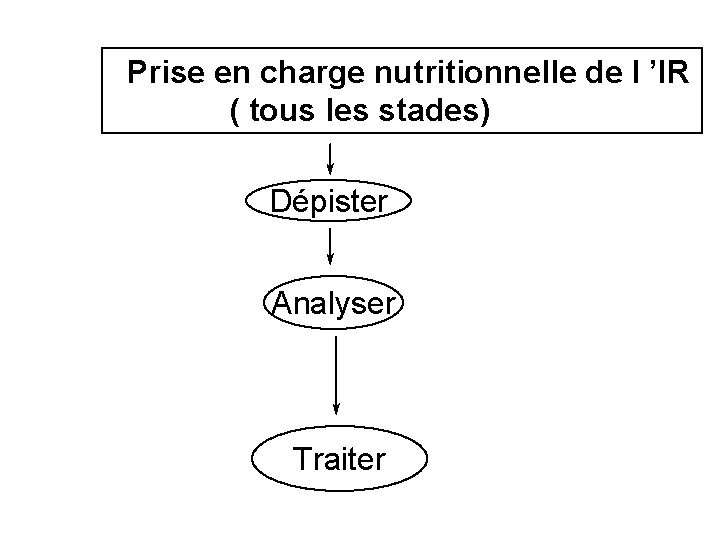
Prise en charge nutritionnelle de l ’IR ( tous les stades) Dépister Analyser Traiter

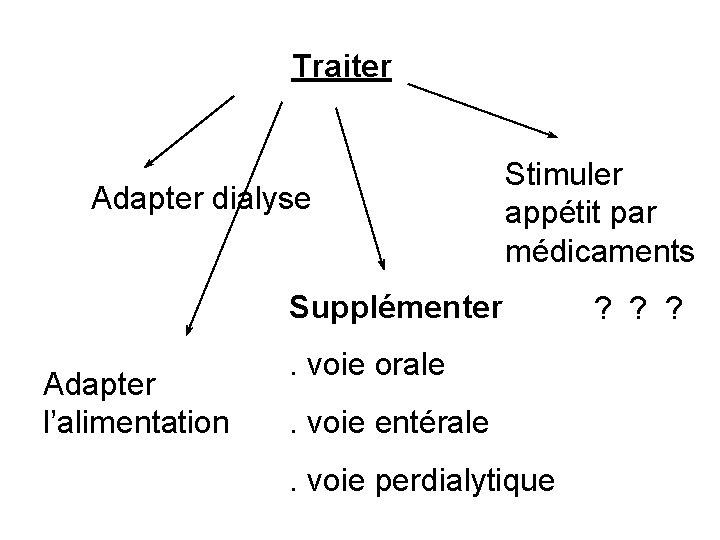
Traiter Adapter dialyse Stimuler appétit par médicaments Supplémenter ? ? ? Adapter l’alimentation . voie orale. voie entérale. voie perdialytique

Insuffisance rénale aiguë -connaître et traiter la cause sous jacente -traiter les troubles hydro-électrolytiques -cause IRA est source d ’hypercatabolisme (état de choc, chirurgie, septicémie ) Maintenir un bon état nutritionnel par tous les moyens

Insuffisance rénale aiguë = satisfaire les besoins énergétiques - éviter le catabolisme protéique musc hyperprotidique Difficultés +++ déséquilibre entre ingesta / besoins

Le syndrome néphrotique - apports protidiques suffisants pour compenser protéinurie ms pas hyperprotidique - éviter un excès de lipides - régime sans sel + restriction hydrique - sans sucre ajouté si corticoïdes
