PRISE EN CHARGE NUTRITIONNELLE DES PATIENTS ATTEINTS DAFFECTIONS
















































- Slides: 49

PRISE EN CHARGE NUTRITIONNELLE DES PATIENTS ATTEINTS D’AFFECTIONS DIGESTIVES Melle RAMAYE, Diététicienne Avril 2008

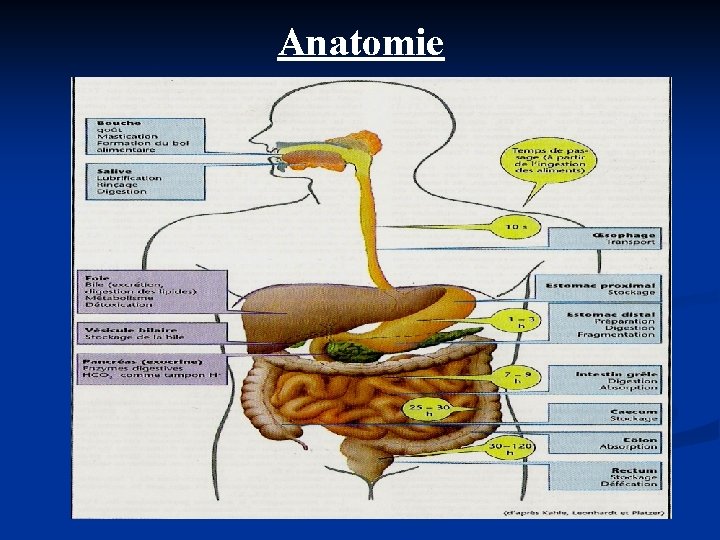
Anatomie

Maladies oesophagiennes n n n Oesophagite : inflammation muqueuse oesophagienne (sensation de brûlure) On distingue : oesophagite peptique (reflux du contenu acide de l’estomac (Cf. RGO) : oesophagite caustique : oesophagite mycosique (retrouvée dans l’alcoolisme, immudépression…) Traitement diététique : Ø Ø oesophagite peptique : Cf. RGO : alimentation peu épicée, peu acide, texture molle, tendre, peu irritante (pas de croûtes) Oesophagite mycosique : selon tolérance du malade : alimentation peu acide, peu épicée, froide

Maladies oesophagiennes n Traitement diététique : Ø Ø oesophagite caustique : selon la gravité (fibro) : Stade 1 et 2 : Alimentation PRT pendant quelques jours (durée décidée par les gastro. ) (mise au repos de l’O. ) puis alimentation orale liquide puis ½ liquide puis molle toujours peu épicée, peu acide Stade 3 : Alimentation PRT exclusive pendant quelques jours (sinon risques de complications (hémorragie, perforation gastrique…)) ü ü ü A la date précisée par les gastro. : fibro de contrôle pour bilan : Si lésions cicatrisées : reprise alimentation orale (évolution texture) Si sténose modérée : RAS Si sténose serrée : dilatation Si sténose étendue : oesophagoplastie car risque de dégénérescence important Si lésions évolutives : alimentation PRT à poursuivre jusqu’au prochain contrôle fibro

Maladies oesophagiennes n Traitement diététique : Ø oesophagite caustique : Stade 4 : gastrectomie totale /oesogastretomie Conséquences nutritionnelles Caractéristiques Régime Liquide / ½ Liquide

Liquide n n Utilisé pour le démarrage des réalimentations en chirurgie viscérale : Ø bouillons de légumes « clairs » Ø veloutés de viande/fromage Ø laitages (yaourts, fromages blancs, petits suisses, lait gélifié) Ø compotes lisses (pommes, poires, bananes) Utilisé pour sa texture (blocage en ORL, sténose œsophagienne) : Doit pouvoir être pris à la paille : Ø Idem que précédemment + potage de légumes + lait (en boisson ou pour liquéfier) + yaourt à boire + milk-shake + jus de fruits + boissons diététiques

Semi-liquide n Texture proche de celle de la purée Légumes Purées de légumes seuls ou mixtes (PDT/légumes) ; potages épais Boissons Tisanes; ricorée, café/thé légers, jus de fruits, sirop Féculents PDT en purée, petites pâtes, semoule fine, polenta, tapioca, farine, maïzena, fécule, biscottes, pain de mie, biscuits fondants, porridge, farines infantiles Fruits Compotes lisses ou avec de fins grumeaux

Semi-liquide Aliments protidiques Laitages n Viande mixée, œuf cru/cuit, poisson sans arêtes émiettés, mousse de poisson Tous (yaourts, petits suisses, fromages blancs natures et aromatisés, crèmes desserts, entremets, milk-shake, yaourts à boire, riz/semoule au lait, mousses, crèmes et boissons diététiques Enrichissement : beurre, crème fraîche, râpé, poudre de lait, poudre de protéines, miel, sirop

Maladies oesophagiennes n RGO : Reflux Gastro-Oesophagien : reflux du contenu gastrique dans l’œsophage : anatomie œsophage/estomac n Traitement diététique : Principes : Renforcer le tonus du SIO et Diminuer les causes du reflux (hyperpression abdominale et postures)

Maladies oesophagiennes n En pratique : Ø Renforcer le tonus du SIO : limiter au maximum les aliments favorisant l’ouverture du sphincter 1. Aliments acides et aliments fortement épicés et les épices fortes (piment, poivre, vinaigre, moutarde…) Aliments gras et préparations grasses et compliquées Aliments très sucrés et très salés Aliments entraînant aérogastrie et difficiles à digérer (légumes secs et légumes type choux) Café, thé, OH, boissons gazeuses aliments apportant beaucoup de volume pour peu d’énergie (bouillons, potages) Aliments durs, insuffisamment mastiqués (croûtes de pain, chips, oléagineux…) Crudités riches en fibres consommées en grandes quantités Fromages fermentés (bleus…) Chocolat/friandises à base de menthe

Maladies oesophagiennes n En pratique : Ø Renforcer le tonus du SIO : limiter au maximum les aliments favorisant l’ouverture du sphincter : 2. Tenir compte d’une éventuelle dénutrition protéique (surtout chez les PA) 3. Règles d’hygiène alimentaire : ü Eviter tachyphagie car sollicite trop brutalement le bas œsophage (mastication insuffisante) ü Eviter pinotrogondrie (boire beaucoup pendant les repas) pour ne pas diluer les sécrétions gastriques et pour ne pas rendre le bol alimentaire trop liquide. ü Eviter aliments trop chauds ou trop froids (glacés) car entretiennent l’irritation de la muqueuse O. ü Eviter les repas trop copieux : Fractionner l’alimentation en 5 prises par jour

Maladies oesophagiennes n En pratique : Ø Renforcer le tonus du SIO : limiter au maximum les aliments favorisant l’ouverture du sphincter : 4. Règles d’hygiène générale : ü Manger à heures fixes, dans le calme : Bien mastiquer, prendre son temps ü Arrêt tabac ü Eviter la sieste post-prandiale en décubitus (et laisser au moins 2 h entre le dîner et le coucher) Ø Diminuer les causes du reflux : 1. Réduction des causes d’hyperpression abdominale : ü Agir sur l’obésité (régime hypocalorique) ü Eviter le port de vêtements serrés (gaine, corset, ceinture)

Maladies oesophagiennes n En pratique : Ø Diminuer les causes du reflux : 1. Réduction des causes d’hyperpression abdominale : ü Lutter contre la dyschésie qui oblige à des efforts d’exonération intestinale ü Ne pas se livrer à une activité physique intempestive (abdominaux) 2. Réduction du syndrome postural : « Tout sujet porteur d’un RGO doit vivre l’œsophage à la VERTICALE » . Il faut : ü Ne pas se pencher mais s’accroupir ü Se mettre à genoux plutôt que de fléchir le tronc en avant et vers le bas ü Utiliser des sièges à dossier droit, même en voiture ü Coucher le dos aussi surélevé que possible en redressant les pieds du lit (côté tête) avec des cales d’au moins 15 cm de hauteur (but du lit (côté tête) avec des cales d’au moins 15 cm de hauteur ( : ne pas dormir à plat)

Maladies oesophagiennes et estomac Hernie hiatale non opérée : schéma Principes du traitement diététique : Ø Eviter le RGO : ü Mesures pour renforcer le tonus du SIO ü Mesures pour diminuer les causes du reflux (hyperpression abdominale et postures) Ø Calmer l’oesophagite : ü Choix des aliments (- aliments acides et épicés) ü Choix de la texture (tendre, molle, sans croûtes) n Ø Conseils généraux d’hygiène alimentaire

Maladies oesophagiennes n Traitement diététique des sténoses oesophagiennes : Ø Si sténose complète : rien en per os + Alimentation PRT ou entérale Si sténose incomplète : S’adapter à la dysphagie : texture liquide / ½ liquide / Normale + bonne mastication Dans tous les cas, pallier l’amaigrissement : Régime hypercalorique hyperprotidique + Compléments oraux Ø Ø

Maladies oesophagiennes n Ø Ø Ø Ø Traitement diététique des varices oesophagiennes : VO : Voies de dérivation veineuse lorsque le bloc hépatique fait obstacle (thrombose veine porte, cirrhose évoluée…) A l’hôpital : tableau d’hémorragie digestive pour rupture des VO (ligature VO) Diététique : idem Hémorragie digestive pour ulcère Evolution texture et température : Lacté froid / ½ Liquide tiède / Normale lisse mixée au départ(sans croûtes) Si récidive VO : réalimentation plus lente Si ascite associée : Régime hyposodé Si encéphalopathie : Régime hypoprotidique

Maladies oesophagiennes n Ø Ø Diététique des K oesophagiens non opérés : Si radio/chimiothérapie : ü Pendant le ttt : persistance de la dysphagie Alimentation PRT ou gastrostomie d’alimentation ü Ensuite : Alimentation hyperénergétique adaptée à la dysphagie : alimentation liquide ou ½ liquide ENRICHIE fractionnée si nécessaire Ttt palliatifs (survie courte du malade) : Si alimentation orale possible : hyperénergétique, adaptée à la dysphagie, FAIRE PLAISIR Si alimentation orale impossible : alimentation entérale par gastrostomie ou jéjunostomie.

Maladies oesophagiennes Diététique de l’oesophagectomie avec coloplastie : Principes : Ø Résection colique : conséquences mineures au niveau digestif mais introduction progressive des fibres Ø Estomac : si gastrectomie (Cf. cours) Ø Résection œsophage : perte péristaltisme oesophagien : texture à adapter, pas de morceaux qui « bouchent » Ø Anastomose oesocolique haute : texture à adapter (liquide, ½ liquide, normale molle lisse) Ø Chirurgie plus lourde : réalimentation plus lente n

Maladies oesophagiennes n Ø Ø Ø Diététique de l’oesophagectomie avec coloplastie : Application : lors de l’intervention mise en place d’une jéjunostomie d’alimentation : alimentation entérale (quand reprise du transit, choix du produit) ; alimentation orale après contrôle fibro (prévention des complications) Réalimentation orale : Cf. gastrectomisé avec maintien tecture lisse et mixée environ 10 jours Sortie du malade : alimentation normale molle ou bonne mastication FRACTIONNNEE (ne pas avaler « tout rond » )

Maladies oesophagiennes n Diététique de l’oesophagectomie avec gastroplastie : Ø Principes : Nette diminution du volume gastrique ü Situation gastrectomie partielle ü Petits volumes alimentaires ü Fractionnement pour conserver taux calorique correct Perte du péristaltisme oesophagien et d’une bonne partie de la fonction de broyage gastrique : texture mixée / bonne mastication par la suite Suture œsophagienne haute : texture liquide puis ½ liquide puis mixée puis normale molle lisse Ø Ø

Maladies oesophagiennes n Diététique de l’oesophagectomie avec gastroplastie : Ø Application : Alimentation PRT jusqu’à contrôle anastomose (fibro) ; Si RAS, début alimentation orale dès reprise du transit Ensuite : Cf. réalimentation gastrectomie avec maintien texture lisse et mixée Sortie du malade : alimentation mixée, puis au domicile après consultation de suivi diététique molle puis normale molle + bonne mastication FRACTIONNEE Ø Ø n Si prothèse oesophagienne : texture molle, pas de morceaux qui « bouchent » , coca avant et après pour décaper (but : ne pas « boucher » la prothèse)

Maladies du foie et de la vésicule biliaire n n n Lithiase biliaire/Cholécystite aigue : non opérée régime sans graisses cuites Lithiase biliaire/Cholécystite aigue : opérée (cholécystectomie) : continuer à faire attention aux graisses mais rien de strict (pas de régime particulier) et enrichissement de la ration en fibres. Cirrhose : Si non décompensée : 3 mesures diététiques particulières : Ø Ø Ø alimentation équilibrée apport protidique satisfaisant (1, 2 à 1, 5 g/kg/jour) car dénutrition fréquente sauf si hyperazotémie et/ou hyperammoniémie) suppression totale et définitive OH sous toutes ses formes

Maladies du foie et de la vésicule biliaire n Cirrhose : Cirrhose Si décompensée : la diétothérapie est une arme de 1 er plan : Ø apport suffisant en protéines sauf si hyperazotémie et/ou hyperammoniémie Ø avec ascite associée : contrôle de l’apport sodé (cours cardio) Ø si hyperazotémie : apport en protéines à 60 g (cours Néphro) Ø si hyperkaliémie : arrêt des sels diététiques Ø si hypokaliémie : enrichir la ration en aliments riches en K+ et utiliser sels de régime

Maladies du foie et de la vésicule biliaire n Cirrhose : Si décompensée : la diétothérapie est une arme de 1 er plan : Ø si hyponatrémie : n’est pas due à une carence en Na+ mais à une rétention d’eau exagérée donc continuer le régime hyposodé et provoquer l’élimination de l’eau + apport hydrique (Permet de rétablir l’équilibre Eau/Sodium) Ø si hyperammoniémie : le foie ne transforme plus l’ammoniaque en urée se méfier de l’entrée du cirrhotique dans l’encéphalopathie Restreindre apport protidique à 0, 8 g/kg de poids corporel (poids idéal) Préférer les protéines d’origine lactée à celles de la viande car moins ammoniagènes.

Maladies du foie et de la vésicule biliaire n Hépatites ictérigènes : Ø Ø Ø Arrêt OH sous toutes ses formes Période ictérique souvent marquée par une phase d’anorexie fractionner l’alimentation en 5 prises par jour ou plus Gastronomiser l’alimentation pour la rendre appétissante (goût/couleur) Eviter aliments gras et les préparations grasses et compliquées REGIME SANS GRAISSES CUITES Ø Veiller à un apport protidique suffisant (c’est le cas si alimentation équilibrée)

REGIME SANS GRAISSES CUITES VIANDES et CHARCUTERIES POISSONS ET PRODUITS DE LA PÊCHE ŒUFS Viandes maigres (veau, cheval, gibiers, lapin…), Volailles sans la peau (blanc de poulet, escalope) Morceaux maigres de bœuf et de porc (filets) Cuits sans graisses Jambon blanc dégraissé et découenné uniquement Tous les poissons frais ou surgelés cuits sans graisses (pas de court-bouillons gras ni de fritures), les conserves au naturel Fruits de mer (lambis, chatrous, langoustes, crabes, palourdes…) cuits sans graisses (pas de fricassées…) Tous cuits sans graisses (attention à quantité)

REGIME SANS GRAISSES CUITES Lait et dérivés Fruits Légumes Lait ½ écrémé ou écrémé (250 m. L maximum par jour) Fromages à 0 % ou 20 % de matières grasses Yaourts 0 % de matières grasses ou au lait ½ écrémé Tous les fruits Avocat en quantité limitée Tous les légumes verts

REGIME SANS GRAISSES CUITES Pommes de terre Racines (igname, madère, patate douce…) Pain ordinaire Céréales et féculents Pâtes (sans œufs), Riz, semoule, maïs Tous les légumes secs (lentilles, haricots rouges, haricots blancs, pois de bois, pois cassés…) Sucre et Produits En quantité modérée sucrés Matières grasses Crues et en petites quantités : huiles, beurre, margarine et crème fraîche Pas de graisses cuites (plats en sauce, fritures…)

REGIME SANS GRAISSES CUITES Aromates Boissons Tous (ail, oignons, persil, cives, fines herbes, thym, laurier, cerfeuil, citron, sauces tomates « maison » …) Eau du robinet Eaux minérales ATTENTION : L’alcool sous toutes ses formes (vins, bière, cidre, apéritifs, liqueurs, digestifs, punchs, préparations culinaires à base de vin ou d’alcool…) est absolument interdit Préparations simples à l’eau, à la vapeur, au four, à la poêle anti-adhésive, au gril, en papillote… Modes de cuisson

REGIME SANS GRAISSES CUITES Exemple de répartition : PD : Infusion ou thé ou café léger +/- sucre Lait ½ écrémé ou écrémé Pain Margarine 1 fruit DJ et DN : Crudités vinaigrette Viande ou poisson (maigres/cuisson sans graisses) Féculents + Légumes verts (Pain) 1 fruit 1 yaourt nature +/- sucre

Maladies du pancréas Pancréatite chronique : Les 5 points du régime : n Ø Ø 1 er point CAPITAL : suppression totale et définitive OH sous toutes ses formes (même cuisson) 3 autres points IMPORTANTS : Graisses surtout animales REGIME SANS GRAISSES CUITES Protéines (dénutrition protéino-énergétique) Sucres simples voire arrêt si diabète Ø 5ème point est UTILE : gastronomiser le régime car malade souvent inappétent.

Maladies de l’estomac Règles générales de la diétothérapie ü ü ü ü Lutter contre la tachyphagie : le bol alimentaire insuffisamment mastiqué oblige l’estomac à un travail qui n’est pas le sien Vérifier l’état des dents Eviter les repas copieux, les préparations grasses et compliquées, les aliments gras (charcuteries…) Lutter contre la pinotrogondrie pour ne pas diluer les sécrétions gastriques ; assurer tout de même au minimum 1, 5 L d’eau par jour Eviter boissons et aliments glacés ou trop froids car entraînent contraction pylorique et l’estomac doit réchauffer le liquide, prolongeant le séjour gastrique. Eviter boissons et aliments trop chauds car entraînent la congestion de la muqueuse Arrêt OH sous toutes ses formes

Maladies de l’estomac Règles générales de la diétothérapie ü ü ü ü Eviter aliments hypertoniques (trop sucrés type miel, gelée ou trop salés) car entraîne une réponse hypersécrétoire Eviter boissons fortement minéralisées et gazeuses car entraînent un soulagement immédiat mais ont un effet rebond (production secondaire HCl et pepsine avec à terme risque d’épuisement des glandes) Eviter les aliments fibreux et durs en excès (légumes secs et crudités) Eviter aliments acides, épices fortes, vinaigre, moutarde car irritent la muqueuse Eviter café et thé (forts) Eviter bouillons de viandes et soupes de poissons car contiennent des peptones qui entraînent sécrétion pepsique et chlorhydrique EXAGEREE Eviter chewing-gums

Maladies de l’estomac Règles générales de la diétothérapie ü ü ü ü Eviter tabac Fractionner l’alimentation en au moins 3 prises par jour Manger à heures fixes et dans le calme Ne pas enfermer le malade dans un régime trop strict (risque de dénutrition) alimentation équilibrée tenant compte des goûts du malade Gastromoniser le régime : préparer aliments de façon variée, agréable et appétissante Pratique activité physique régulière et d’intensité modérée Intérêt techniques de relaxation

Maladies de l’estomac Traitement diététique des gastrites : Ø Définition : inflammation muqueuse gastrique, souvent associée à troubles de la sécrétion et de la motricité gastrique Ø On distingue : ü gastrites chroniques : fréquentes, signes cliniques nombreux (brûlures, éructation, diarrhée, anémie, AEG), déclenchées souvent par l’OH, les aliments épicés, acides, sucrés ü gastrites aiguës : moins fréquentes, lésions multiples à type d’ulcère, provoqués par stress important, médicaments (aspirine, corticoïdes…), OH +++, ingestion toxique, germes présents dans les aliments ingérés § Diététique : Rien de vraiment codifié Ø Eviter aliments trop gras, épicés, acides Ø Arrêt OH et tabac Ø Conseils alimentation équilibrée, conseils généraux sur le rythme des repas Ø Règles générales diétothérapie n

Maladies de l’estomac n Traitement diététique des ulcères non opérés : Ø Ø Ø Ø Pas de régime particulier Conseils généraux : faire du repas 1 moment agréable, manger à heures régulières, dans le calme, assis, prendre son temps pour le repas (30 minutes) Bien mastiquer, retrouver le goût des aliments Conseils alimentaires : alimentation équilibrée et variée, corriger erreurs alimentaires (excès, carences) Pendant la crise : alimentation selon tolérance De façon traditionnelle : OH, café, thé, aliments épicés, acides, épices fortes, aliments gras et préparations grasses Arrêt tabac Règles générales de la diétothérapie en cas de maladies de l’estomac

Maladies de l’estomac n Traitement diététique des ulcères compliqués : Hémorragie : présence de sang dans l’estomac anorexie Reprise alimentaire dès la fin du saignement et OK des gastro Ø Principe : Hémorragie sélection température et texture Malade instable sélection texture et volume réduits Ø Application : Température froid puis tiède Texture liquide lisse puis ½ liquide lisse puis Normale lisse ( « sans crôutes » ) Ø En pratique : Réalimentation +/- rapide 1 jour : Lacté froid lisse (- chocolat), puis 1 jour : liquide tiède lisse, puis 1 jour : ½ liquide tiède lisse, puis Léger, à la sortie Normale sans graisses cuites (évolution décidée par les gastro) Ø

Maladies de l’estomac n n Si sténose : localisation principale duodénale Ttt chir, en pré-op : Ø si sténose complète : à jeun alimentation PRT si sténose complète : à jeun Ø n si sténose incomplète : liquide ou ½ liquide Si perforations = urgence chir. En pré-op : à jeun strict Ø En post-op : à jeun puis dès ok du chirurgien ETB puis liquide puis ½ liquide puis Léger puis Normale Sans graisses cuites à la sortie Ø

Maladies de l’estomac n Traitement diététique des gastrectomies partielles : Ø Principes : S’adapter aux conséquences de la résection : ü Volume gastrique adaptation volume des repas ü Perte ou diminution de la fonction de broyage choix Perte ou diminution de la fonction de broyage texture des aliments ü Evacuation gastrique très rapide surveillance osmolarité et température des aliments ü Fonctions sécrétoires gastriques altérées : vigilance / apports Ca 2+, fer, vitamine B 12, vitamines liposolubles ü Fonctions sécrétoires bilio-pancréatiques altérées : surveiller malabsorption éventuelle lipides et protides

Maladies de l’estomac Ø Application : ü Volume des repas : volume en NB de repas (pour maintien taux énergétique correct) = alimentation FRACTIONNEE o o ü ü ü ü Eviter aliments peu énergétiques sous un grand volume Eviter de boire pendant les repas Texture : mixée puis bonne mastication Osmolarité : éviter aliments concentrés en sucre pris isolément Température : tiède Calcium : veiller apports suffisants (attention au départ lait en boisson mal toléré) Lipides : pas de restriction Protides : alimentation hyperprotidique (risque dénutrition) Vitamines : alimentation équilibrée +/- couverture médicamenteuse

Maladies de l’estomac n Traitement diététique des gastrectomies totales : Ø Idem GP mais risques de dénutrition +++ Insister encore plus sur la nécessité de : Ø ü ü Ø Ø Fractionner l’alimentation (6 à 10 repas / jour) de volume équivalents Maintenir un taux énergétique et protidique correct En pratique : Evolution progressive en volume et texture Malades difficiles à réalimenter : ü ü anorexie stimuler +++ Vitesse de réalimentation en fonction de la tolérance personnelle

Maladies de l’estomac n Schéma de réalimentation des gastrectomies : GP GT Réalimentation en 7 jrs environ 5 à 6 repas par jour Réalimentation en 10 jrs environ 6 à 10 repas par jour J 0 à J 5 : A JEUN (PRT) J 0 à J 8 : A JEUN (PRT) J 6 : vérification sutures, si reprise transit et ok chirurgiens ETB tièdes J 9 : vérification sutures, si reprise transit et ok chirurgiens ETB tièdes J 7 : alimentation liquide/fractionnée J 10 et J 11 : alimentation liquide/fractionnée J 8 et J 9 : alimentation ½ liquide SR/fractionnée J 12, J 13 et J 14 : alimentation ½ liquide SR/fractionnée J 10 et J 11 : SR mixé/fractionnée J 15, J 16 et J 17 : SR mixé/fractionnée J 12 : SF mixé/fractionnée Elargissement régime fait en CS de suivi J 18 : SF mixé/fractionnée Elargissement régime fait en CS de suivi

Maladies de l’estomac n Ø Traitement diététique des complications des gastrectomies : Le syndrome du petit estomac : ü Apparition : immédiatement après le repas ü Signes cliniques : sensation plénitude gastrique, douleurs, ballonnements ü Evolution : amélioration progressive ü Physiopath. : distension forcée du mignon gastrique ü DTQ : o volume des repas o NB des repas FRACTIONNEMENT

Maladies de l’estomac n Ø Traitement diététique des complications des gastrectomies : Le syndrome post-prandial tardif ou hypoglycémies postprandiales : ü Apparition : plusieurs mois à années après intervention (7% des opérés) ü Signes cliniques : l’irruption brutale des glucides dans le jéjunum rapide pic hyperglycémique post-prandial et hyperinsulinisme réactionnel ü DTQ : o ou arrêt PS o Arrêt sucre pris de façon isolée (inclusion obligatoire dans un repas lipido-protidique) o PD protidique

Maladies de l’estomac n Ø Traitement diététique des complications des gastrectomies : Dénutrition sévère : Amaigrissement quasi constant dans les GT et très fréquent dans les GP. ü ü ü Réduction spontanée des ingestas de 15%. Signes cliniques : anorexie, asthénie, anémie, carences vitaminiques, déminéralisation osseuse, oedèmes dénutrition quelquefois DTQ : ü ü ü FRACTIONNEMENT +++ Si interrogatoire alimentaire révèle un régime trop monotone et trop strict A ELARGIR ! Si taux énergétique trop bas : progressive + 100 à 200 kcal/j et +10 à 20 g de protéines/j en partant du taux consommé Si dénutrition trop sévère : hospitalisation : alimentation entérale ou PRT Si oedèmes de dénutrition : surtout pas sans sel sinon favorise anorexie

Maladies de l’estomac n Ø Traitement diététique des complications des gastrectomies : Dumping Syndrome : ü Apparition : 5 à 20 minutes après la fin du repas Dure de 20 à 40 minutes / calmé par décubitus ü Signes cliniques : manifestations générales : sueurs, pâleur, tachycardie, palpitations, asthénie majeure, somnolence invincible : manifestations digestives : sensation de plénitude gastrique, ballonnements, parfois vomissements, en fin de malaise parfois diarrhée, polyurie ü Evolution : environ 15% à 30% opérés ont 1 à plusieurs manifestations : environ 5% ont une invalidité importante ü Physiopath. : inondation brutale du jéjunum par un bol alimentaire hyperosmolaire distension intestinale importante d’où appel d’eau d’où diarrhée et hypovolémie libération médiateurs (sérotonine) d’où nausées, vomissements

Maladies de l’estomac ü DTQ Dumping Syndrome : o o Rôle déclenchant des aliments hyperosmolaires : arrêt aliments concentrés en sucre consommés en dehors des repas Revoir le volume des repas (- boissons pendant repas / attention aliments peu énergétiques sous 1 grand volume) Revoir FRACTIONNEMENT (5 repas minimum selon Gastrectomie) Sieste post-prandiale souvent bénéfique (position semiassise)

Maladies de l’estomac n Ø Traitement diététique des complications des gastrectomies : Diarrhées tardives : ü Apparition : 5 à 20 % des opérés, + fréquent dans GT ü Signes cliniques : diarrhées impérieuses juste après repas ü Physiopath. : différents mécanismes avec rôle déclenchant de certains aliments (sucre, lait, aliments hyperosmolaires) ü 1 er mécanisme : diarrhée par du transit = diarrhée motrice : voir dumping syndrome ü Autre mécanisme : malabsorption avec stéatorrhée ou intolérance au lactose soit pré-existante soit révélée par l’ vidange gastrique

Maladies de l’estomac ü DTQ diarrhées tardives : o o o Refaire le point sur l’alimentation : penser aux problèmes possibles d’intolérance au lait ; attention produits hyperosmolaires (très sucrés pris isolément) Prévention dénutrition : apports énergétique et protidique suffisants Prévention déshydratation : apports hydriques suffisants ( )