Waldemar Machaa Intensywna Terapia cz I ukad oddechowy





































- Slides: 60

Waldemar Machała Intensywna Terapia – cz. I (układ oddechowy) Klinika Anestezjologii i Intensywnej Terapii Centralny Szpital Kliniczny

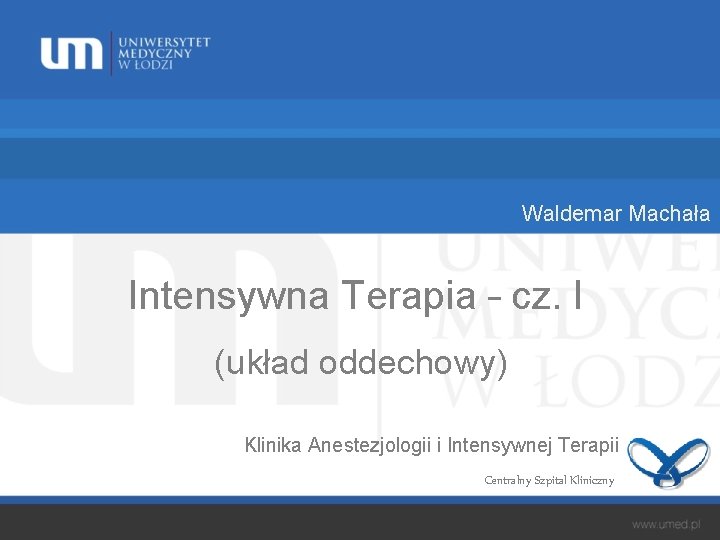
Drogi oddechowe

Funkcje płuc Pozaoddechowa. Arterializacja – funkcja oddechowa.

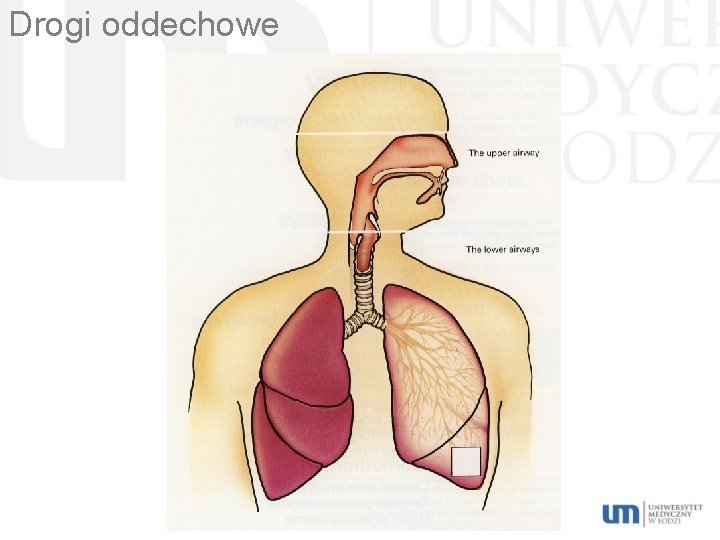
Funkcja nosa, gardła i krtani

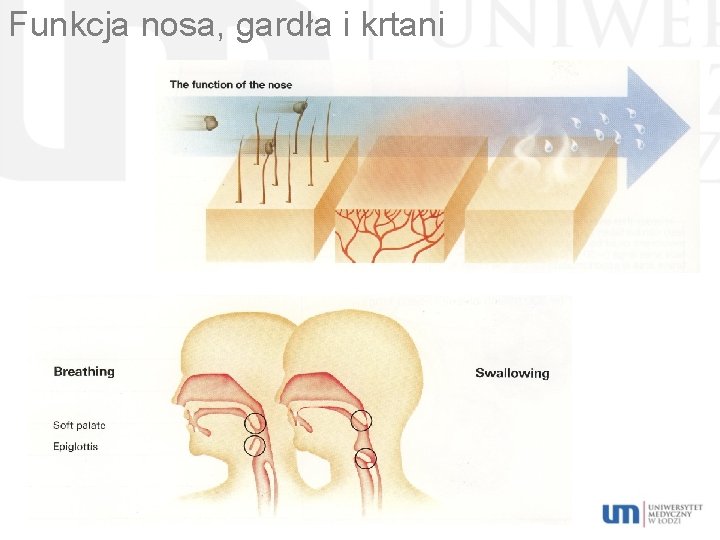
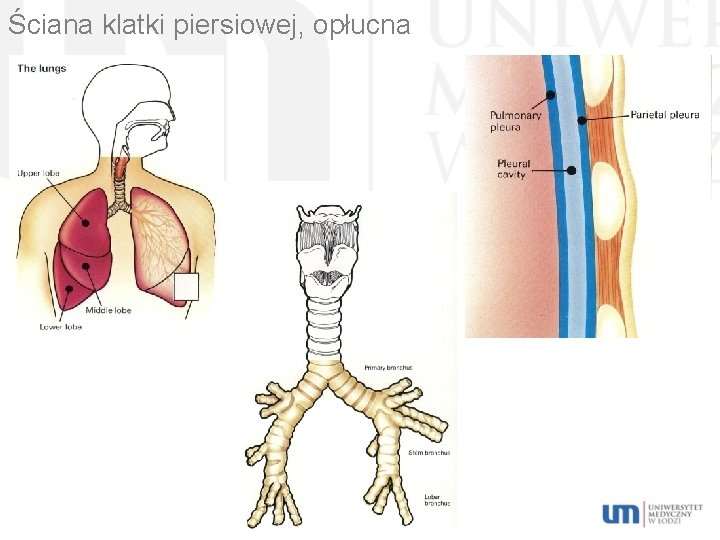
Ściana klatki piersiowej, opłucna

Regulacja oddychania Ośrodkowa – wzbudzana w neuronach rdzenia przedłużonego autonomiczny (rytmogeneza ośrodkowa). Chemiczna (niezależna od ośrodkowej).

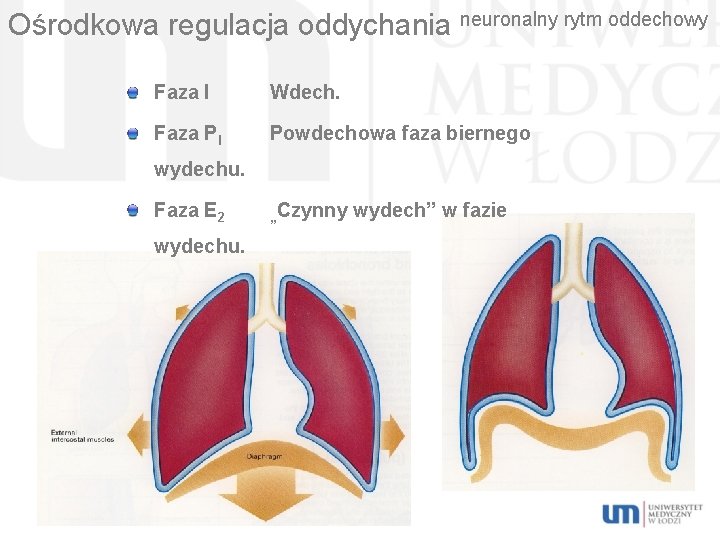
Ośrodkowa regulacja oddychania neuronalny rytm oddechowy Faza I Wdech. Faza PI Powdechowa faza biernego wydechu. Faza E 2 wydechu. „Czynny wydech” w fazie

Chemiczna regulacja oddychania Chemoreceptory ośrodkowe (pień mózgu). Chemoreceptory obwodowe. Pa. CO 2. Pa. O 2. p. H – względnie stężenie H+.

Chemiczna regulacja oddychania Kontrola Pa. CO 2, i H+ przez chemoreceptory ośrodkowe: Chemoreceptory ośrodkowe (pień mózgu). Klątwa Ondyny/ Zespół Pickwicka.

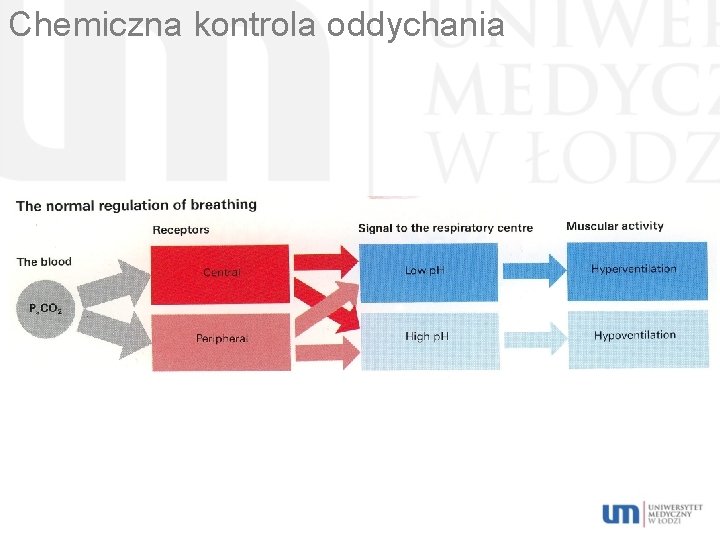
Chemiczna kontrola oddychania Kontrola Pa. CO 2, Pa. O 2 i p. H przez chemoreceptory obwodowe: Chemoreceptory obwodowe: Kłębek szyjny (n. językowo-gardłowy). Kłębki łuku aorty. Kłębki prawej tętnicy podobojczykowej. Chemoreceptory tętnicze – szybka reakcja na: Podwyższenie Pa. CO 2. Obniżenie Pa. O 2. Obnżenie p. H – względnie stężenie H+. Zmniejszenie przepływu krwi.

Chemiczna kontrola oddychania Obniżenie Pa. O 2 – pobudzenie chemoreceptorów obwodowych: Podwyższenie objętości oddechowej. Przyspieszenie częstości oddechów. Podwyższenie Pa. O 2 : Zmniejszenie wentylacji.

Chemiczna kontrola oddychania Podwyższenie Pa. CO 2 – pobudzenie chemoreceptorów obwodowych: Podwyższenie wentylacji. Obniżenie p. H – pobudzenie chemoreceptorów obwodowych i ośrodkowych: Zwiększenie wentylacji.

Chemiczna kontrola oddychania

Modyfikacja oddychania przez czynniki ośrodkowe i odruchowe Niezależne sterowanie oddychaniem (drogi pozapiramidowe); śpiew, mówienie. Zwiększenie wentylacji związane z wysiłkiem. Odruchy z baroreceptorów: Obniżenie ciśnienia tętniczego krwi - wentylacji. Podwyższenie ciśnienia tętniczego krwi - wentylacji). Odruchy krtaniowe i tchawicze (chemo- i mechanoreceptory).

Modyfikacja oddychania przez czynniki ośrodkowe i odruchowe Odruch rozciągania płuc – Heringa-Breuera (dośrodkowe włókna – n. błędny). Odruch deflacji (ośrodek oddechowy). Odruch J (receptory ruchowo-czuciowe w tkance przegród międzypęcherzykowych). Zwiększenie objętości pozkomórkowej (obrzęk płuc) – zahamowanie wdechu (odruch rdzeniowy). Wrzecionka mięśniowe (odruchy rdzeniowe).

Przyczyny hipowentylacji 1. Polekowa depresja ośrodka oddechowego (barbiturany, opioidy). 2. Choroby rdzenia kręgowego (zapalenie, krwawienie, nowotwory). 3. Nieprawidłowości rdzenia kręgowego (obrażenia). 4. Choroby komórek rogów przednich (polio). 5. Choroby nerwów mięsni oddechowych (ch. Guillain-Barre). 6. Choroby łączy nerwowo-mięśniowych. (miastenia, zatrucie lekami antycholinoestrazowymi). 7. Choroby mięśni oddechowych (postępująca dystrofia mięśniowa). 8. Zaburzenia czynności klatki piersiowej (wiotka klatka).

Mięśnie oddechowe biorące udział w oddychaniu Przepona (wyłączenie czynności przepony: VT o 50 -80%, a MV o 30%). Mięśnie międzyżebrowe zewnętrzne (wdechowe). Mięśnie międzyżebrowe wewnętrzne (wydechowe). Rezerwowe mięśnie oddechowe: Mięśnie mostkowo-obojczykowo-sutkowe. Mięśnie pochyłe szyi.

Mięśnie oddechowe biorące udział w oddychaniu Zużycie tlenu w spoczynku – ok. 3 ml/ min. - < 2% całkowitego zużycia tlenu. Zużycie tlen w czasie wysiłku – 1 ml/ min. / podwyższenie MV o 1 l. Współczynnik sprawności mięśni oddechowych: 5 – 10% Praca oddechowa Współczynnik sprawności [%] = x 100 Zapotrzebowanie na energię

Mięśnie biorące udział w oddychaniu

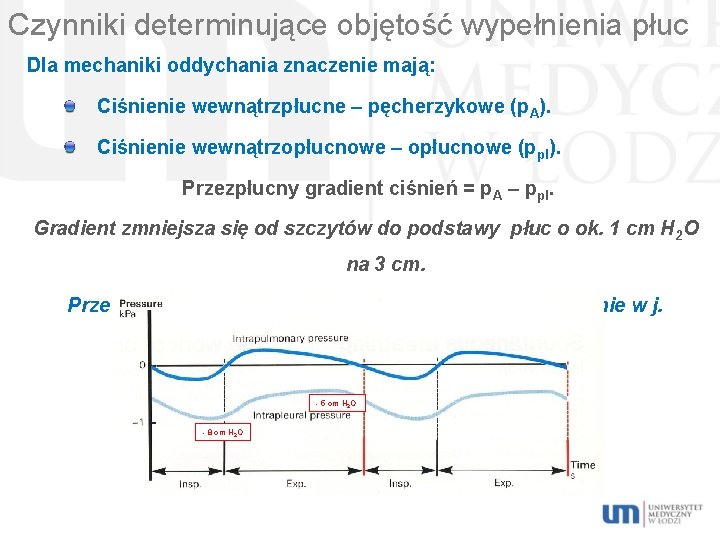
Czynniki determinujące objętość wypełnienia płuc Dla mechaniki oddychania znaczenie mają: Ciśnienie wewnątrzpłucne – pęcherzykowe (p. A). Ciśnienie wewnątrzopłucnowe – opłucnowe (ppl). Przezpłucny gradient ciśnień = p. A – ppl. Gradient zmniejsza się od szczytów do podstawy płuc o ok. 1 cm H 2 O na 3 cm. Przezklatkowy gradient ciśnień = ciśnienie atm. – ciśnienie w j. opłucnowej - 5 cm H 2 O - 8 cm H 2 O

Sprężystość płuc Po części wyjaśnione prawem Hooke’a: Im działająca siła mięśniowa jest większa, tym większe jest rozciągnięcie tkanek sprężystych oraz VT – aż do osiągnięcia lub przekroczenia granicy sprężystości. Podatność (rozciągliwość) – zmiana objętości w litrach, która dokonuje się podczas zmiany ciśnienia rozciągającego płuco o 1 cm H 2 O. Sztywność (elastancja) – przeciwieństwo podatności. Wraz ze wzrostem stopnia rozciągnięcia : Obniża się podatność.

Sprężystość płuc

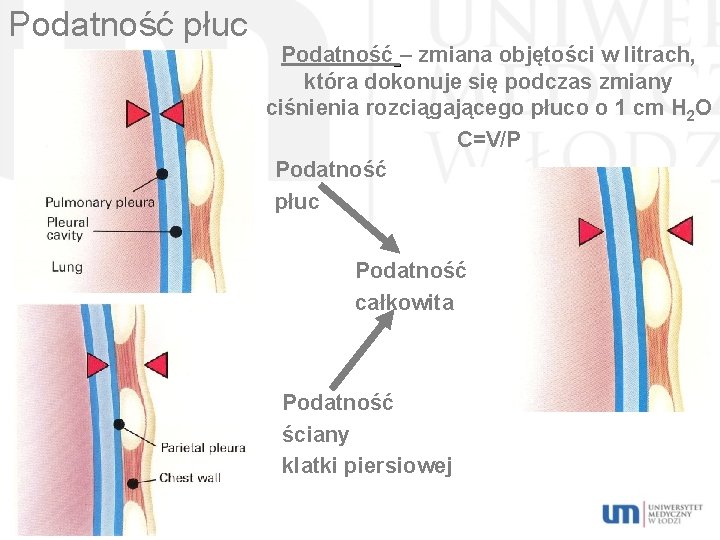
Podatność płuc Podatność – zmiana objętości w litrach, która dokonuje się podczas zmiany ciśnienia rozciągającego płuco o 1 cm H 2 O C=V/P Podatność płuc Podatność całkowita Podatność ściany klatki piersiowej

Sprężystość płuc siły powierzchniowe w pęcherzykach płucnych Płuca wypełnione płynem (przy takiej samej zmianie ciśnienia) można rozciągnąć bardziej, aniżeli płuca wypełnione samym powietrzem (dzięki siłom powierzchniowym). Gradient ciśnienia transmuralnego (pm) w pęcherzu gazu zależy od napięcia powierzchniowego płynu na powierzchni granicznej (T) i promienia krzywizny (r) pęcherza lub pęcherzyka płucnego (prawo Laplace’a. 2 T pm = r

Sprężystość płuc surfaktant Pneumonocyty II typu. Mieszanina białek, fosfolipidów i węglowodanów. Działanie powierzchniowe zależy od dipalmitoilolecytyny i cholesterolu. Stężenie surfaktantu zwiększa się wraz ze zmniejszeniem średnicy pęcherzyków płucnych (zmniejsza się napięcie powierzchniowe). Stężenie surfaktantu zmniejsza się wraz z zwiększeniem średnicy pęcherzyków płucnych (zwiększa się napięcie powierzchniowe). Surfaktant zapobiega zapadaniu się małych pęcherzyków i Surfaktant zmniejszaich napięcie powierzchniowe płynu na wewnętrznej opróżnianiem zawartości do dużych pęcherzyków. powierzchni pęcherzyków płucnych w czasie wzrostu w nich ciśnienia (wydech) przyczyniając się do utrzymania stabilności płuc.

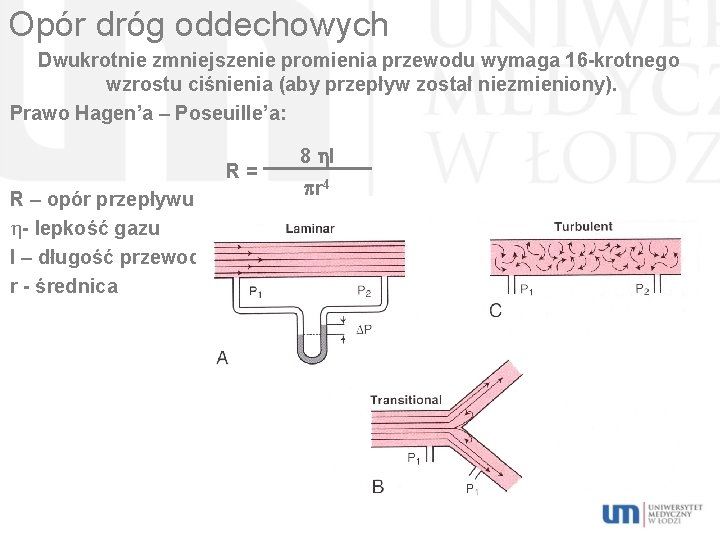
Opór dróg oddechowych jest wywołany przez wewnętrzne tarcie przepływu powietrza oddechowego, a także przez tarcie pomiędzy powietrzem oddechowym a drogami oddechowymi. Opór dróg oddechowych (R) = Ciśnienie w j. ustnej – ciśnienie pęcherzykowe Wielkość przepływu oddechowego Konduktywność (przewodnictwo) – odwrotność oporności (l/ sek. / cm H 2 O).

Opór dróg oddechowych Dwukrotnie zmniejszenie promienia przewodu wymaga 16 -krotnego wzrostu ciśnienia (aby przepływ został niezmieniony). Prawo Hagen’a – Poseuille’a: R= R – opór przepływu h- lepkość gazu l – długość przewodu r - średnica 8 l r 4

Opór dróg oddechowych Zróżnicowanie wielkości oporu dróg oddechowych: W czasie oddychania przez nos: Nos: 50%. Krtań: 20%. Drzewo oskrzelowe: 30%. Oskrzeliki końcowe: < 1% całkowitego oporu drzewa oskrzelowego. W czasie oddychania przez usta: Krtań: Drzewo oskrzelowe: 40%. 60%. Norma oporu dróg oddechowych: 0, 05 – 1, 5 cm H 2 O/ l/ s.

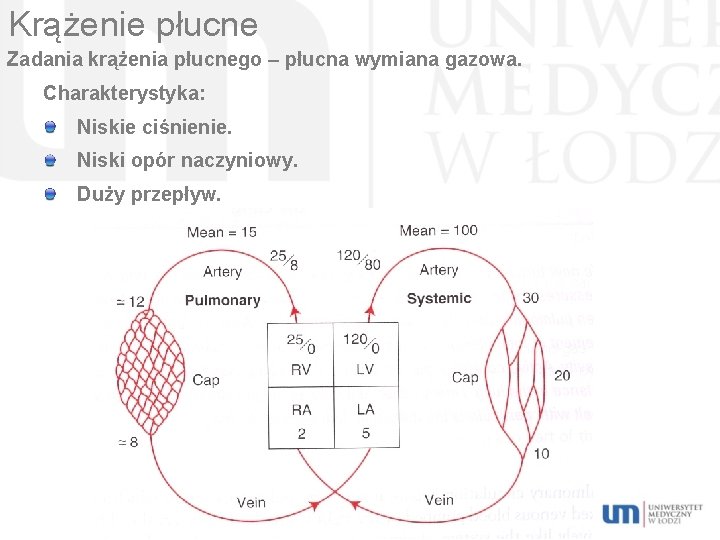
Krążenie płucne Zadania krążenia płucnego – płucna wymiana gazowa. Charakterystyka: Niskie ciśnienie. Niski opór naczyniowy. Duży przepływ.

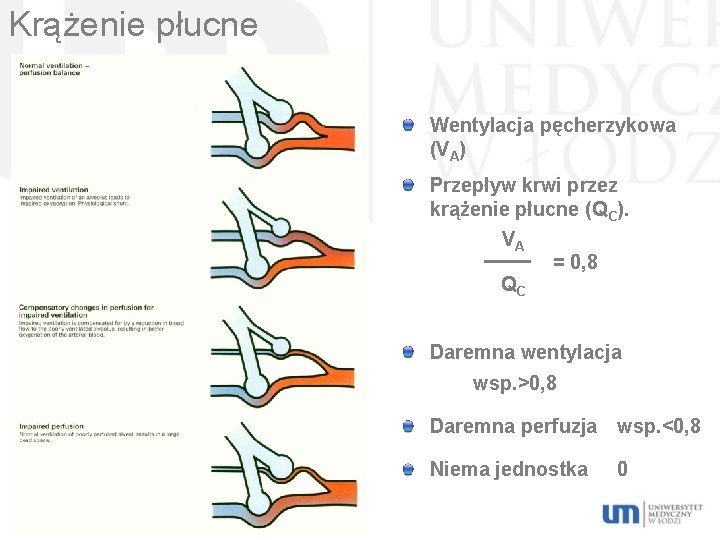
Krążenie płucne Wentylacja pęcherzykowa (VA) Przepływ krwi przez krążenie płucne (QC). VA = 0, 8 QC Daremna wentylacja wsp. >0, 8 Daremna perfuzja wsp. <0, 8 Niema jednostka 0

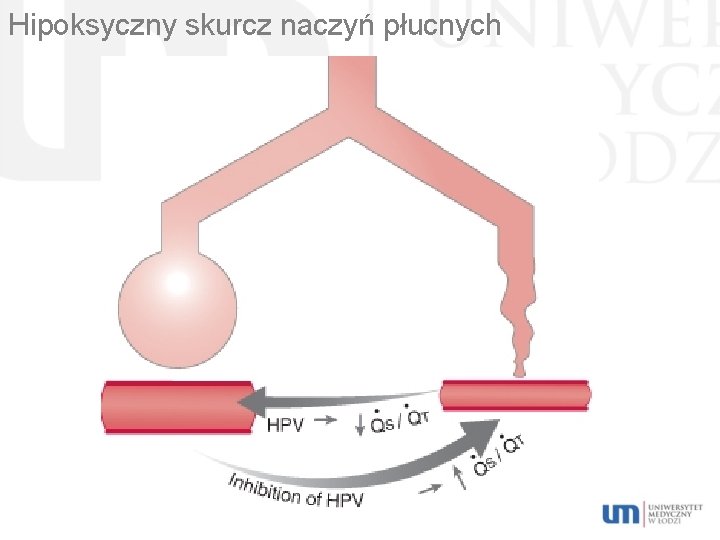
Hipoksyczny skurcz naczyń płucnych

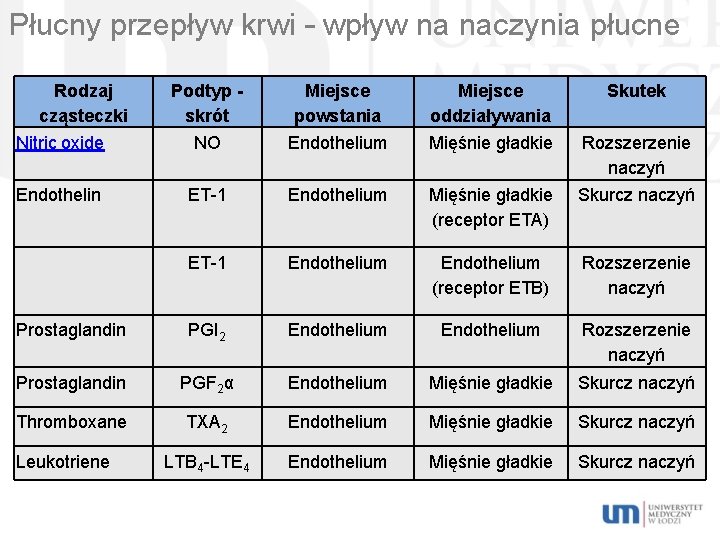
Płucny przepływ krwi – wpływ na naczynia płucne Rodzaj cząsteczki Nitric oxide Podtyp skrót NO Miejsce powstania Endothelium Miejsce oddziaływania Mięśnie gładkie Endothelin ET-1 Endothelium Mięśnie gładkie (receptor ETA) Skurcz naczyń ET-1 Endothelium (receptor ETB) Rozszerzenie naczyń Prostaglandin PGI 2 Endothelium Rozszerzenie naczyń Prostaglandin PGF 2α Endothelium Mięśnie gładkie Skurcz naczyń Thromboxane TXA 2 Endothelium Mięśnie gładkie Skurcz naczyń LTB 4 -LTE 4 Endothelium Mięśnie gładkie Skurcz naczyń Leukotriene Skutek Rozszerzenie naczyń

Płucny przepływ krwi Dla wywołania przepływu krwi przez płuca – konieczny gradient ciśnienia. Średnie ciśnienie w tętnicy płucnej – 15 mm Hg. Ciśnienie końcowo-rozkurczowe w lewej komorze – 8 mm Hg. Gradient: 15 – 8 = 7 mm Hg.

Płucny przepływ krwi W pozycji stojącej: Ciśnienie krwi w górnych partiach płuc – jest niższe niż w dolnych. Przepływ krwi w górnych partiach płuc – jest niższy niż w dolnych.

Przeciek śródpłucny Żylny przeciek śródpłucny (shunt, Qs/Qt) - część rzutu serca, wyrażoną w %, która przepływa przez płuco, nie natleniając się. Za „fizjologiczny shunt” przyjmuje się objętość krwi zawartą w żyłach oskrzelowych, żyłach Tebezjusza (venae minimae cordis) i przepływającą przez fizjologicznie „nieme” pęcherzyki płucne (perfundowane, ale niewentylowane). W warunkach fizjologii przeciek żylny szacuje się na 3 -5%, choć u pacjentów torakochirurgicznych (pomimo dobrego stanu ogólnego – w skali Amerykańskiego Towarzystwa Anestezjologów ASA I-II) jego wielkość przekracza 10, a

Podstawowa czynność płuc Arterializacja: Pobieranie tlenu. Usuwanie dwutlenku węgla.

Wentylacja Częstość oddechów zależy: Położenia ciała (wolno: leżąca siedząca stojąca: szybko). Pory dnia (rano – wolniej). Wysiłku fizycznego. Wydech dłuższy od wdechu: o 1, 4 x. Stosunek wdech : wydech (1, 62 s. : 2, 22 s. ) – 0, 73. Obniżenie stosunku wdech : wydechu – choroby obturacyjne.

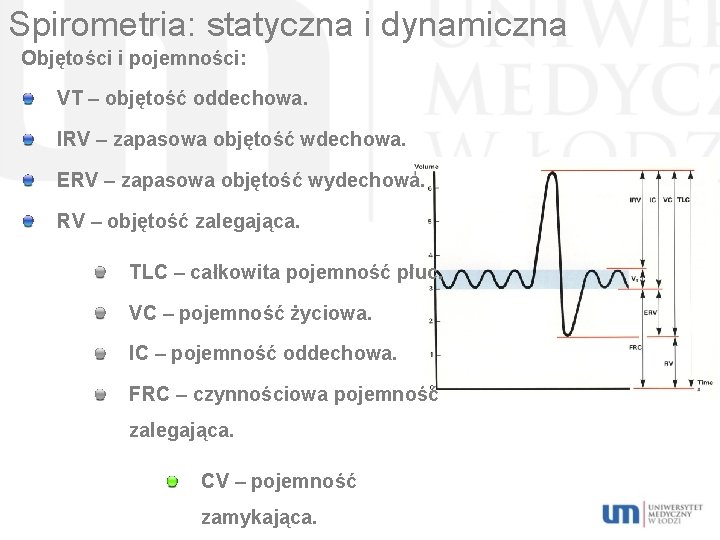
Spirometria: statyczna i dynamiczna Objętości i pojemności: VT – objętość oddechowa. IRV – zapasowa objętość wdechowa. ERV – zapasowa objętość wydechowa. RV – objętość zalegająca. TLC – całkowita pojemność płuc. VC – pojemność życiowa. IC – pojemność oddechowa. FRC – czynnościowa pojemność zalegająca. CV – pojemność zamykająca.

Spirometria Wentylacja spoczynkowa minutowa (MV/ V): Wentylacja przestrzeni martwej (VD): 2, 2 ml/ kg. Wentylacja pęcherzykowa (VA): m 2/ min. Wentylacja spoczynkowa (wz. Baldwina): Kobiety: 3, 7 x BSA (m 2). Mężczyźni: 3, 2 x BSA (m 2). 2 -2, 5 l/

Przestrzeń bezużyteczna (martwa) – VD: Anatomiczna – objętość, która pozostaje w drogach oddechowych przewodzących i nie bierze udziału w wymianie gazowej (ok. 2, ml/ kg). Fizjologiczna – objętość, która nie bierze udziału w wymianie gazowej i stanowi sumę anatomicznej przestrzeni bezużytecznej i pęcherzyków nadmiernie wentylowanych (daremna wentylacja). Anestezjologiczna – obejmuje przestrzeń od miejsca oddzielenia powietrza wydechowego od wdechowego (zastawka wydechowa, lub rozdział rur) do pęcherzyków płucnych.

Całkowita pojemność płuc (TLC) Suma VT, ERV, IRV, RV. Wzór Baldwina i Cournanda: Kobiety (ml): [28, 6 – (0, 06 x wiek)] x wzrost (cm). Mężczyźni (ml): [36, 2 – (0, 06 x wiek)] x wzrost (cm).

Pojemność życiowa (VC) stanowi 72% TLC. Wzór Cournanda: Kobiety (ml): [21, 78 – (0, 101 x wiek)] x wzrost (cm). Mężczyźni (ml): [27, 63 – (0, 112 x wiek)] x wzrost (cm). Za nieprawidłowe uznawane są wartości przekraczające normę > 25%.

Spirometria Objętość oddechowa (VT) 15% VC. Objętość zapasowa wdechowa (IRV) 65% VC. Objętość zapasowa wydechowa (ERV) 20% VC. Objętość zalegająca (RV) 20 -35% TLC. Czynnościowa pojemność zalegająca (FRC) TLC. 40 -50%

Czynnościowa pojemność zalegająca (FRC) 40 -50% TLC: Bufor zapobiegający silnym zmianom ciśnienia parcjalnego i prężności tlenu i dwutlenku węgla. Choroby obturacyjne - FRC. Choroby restrykcyjne - FRC

Pojemność zamykająca (CC) Objętość gazu znajdująca się w płucach w momencie rozpoczynania zamykania pęcherzyków płucnych. CC mniejsza od FRC. CC wynosi ok. 41% TLC. FRC/ CC > 1.

Obniżenie FRC/ CC Zmiana pozycji ze stojącej na leżącą. Znieczulenie ogólne. Okres pooperacyjny. Podeszły wiek. Otyłość. Niewydolność krążenia. Marskość wątroby. Szybkie przetaczanie płynów. Skutek: zwiększenie shunt i obniżenie Pa. O 2. W ARDS: FRC < CC

Objętość zamykająca (CV) = CC – RV (n = 20)

Natężona objętość wydechowa (FEV) Odsetkowa pojemność życiowa wydalona w określonym czasie przy maksymalnym wysiłku. Natężona objętość wydechowa jednosekundowa (FEV 1, 0). Wyniki: W wartościach bezwzględnych. W % (próba Tiffeneau). Zdrowy człowiek wydycha: 83% VC w 1 sekundzie. 94% VC w 2 sekundzie. 97% VC w 3 sekundzie. Całość w ciągu 4 sekund.

Natężona objętość wydechowa w POCh. P W rozedmie płuc i astmie oskrzelowej: 43% VC w 1 sekundzie. 59% VC w 2 sekundzie. 71% VC w 3 sekundzie.

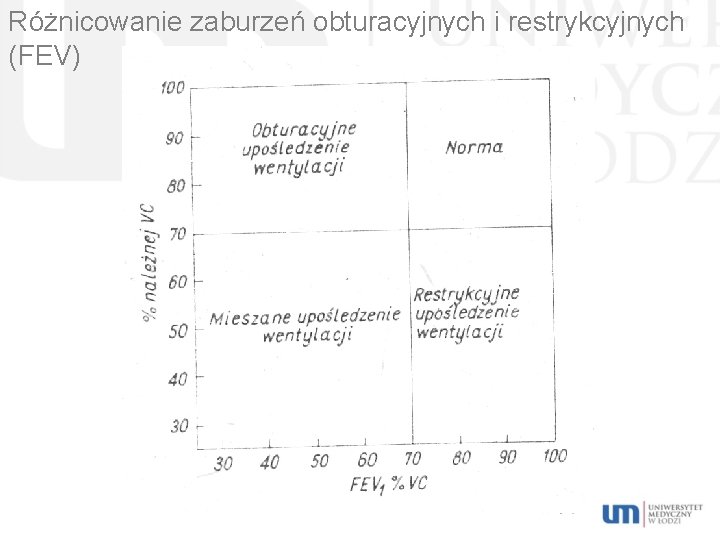
Różnicowanie zaburzeń obturacyjnych i restrykcyjnych (FEV)

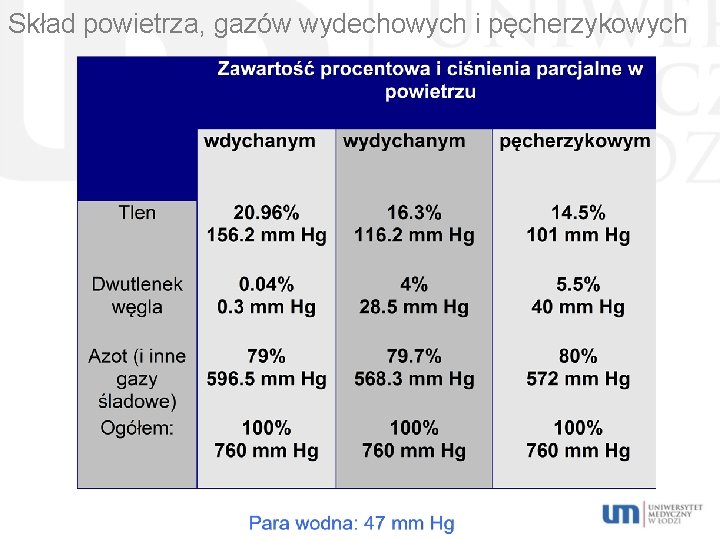
Skład powietrza, gazów wydechowych i pęcherzykowych

Współczynnik oddechowy (RI) Stosunek wytwarzanego CO 2 do zużywanego O 2. Wytwarzanie CO 2 – 230 ml/ min. Zużycie O 2 – 280 ml/ min. RI – 0, 82.

Współczynnik oddechowy (RI) W warunkach fizjologii: Prężność CO 2 we krwi tętniczej jest równa końcowowydechowemu stężeniu CO 2.

Pęcherzykowo-tętnicza różnica prężności tlenu p(A-a)Do 2 Wynika z: Przecieku anatomicznego. Przecieku fizjologicznego. Prężność O 2 jest nieco niższa niż ciśnienie pęcherzykowe. Norma p(A-a)DO 2: 10 -15 mm Hg (21% tlen). Norma p(A-a)DO 2: 50 -60 mm Hg (100% tlen).

Płucna wymiana gazowa (bariera krew-gaz) Bariera krew-gaz (pęcherzykowo-włośniczkowa): Średnica: 0, 2 – 0, 3 m Powierzchnia oddychania: 50 – 100 m 2. Liczba pęcherzyków: ok. 500 000. Podwyższenie ciśnienia w krążeniu płucnym może uszkodzić barierę (cała objętość prawego serca). Średnica kapilarów – 7 do 10 m. Czas przebywania krwi w kapilarach – ok. 0, 75 s.

Płucna wymiana gazowa Przyczyny hipoksemii: Hipowentylacja. Zaburzenia dyfuzji. Żylny przeciek śródpłucny. Zaburzenia wentylacja przepływ.

Płucna wymiana gazowa Przyczyny hipoksemii – hipowentylacja: Zawsze jej towarzyszy podwyższenie p. CO 2. Powoduje obniżenie p. O 2, chyba, że rozpoczęta zostanie tlenoterapia. Hipoksemia jest łatwa do odwrócenia – przez rozpoczęcie podawania tlenu.

Płucna wymiana gazowa Przyczyny hipoksemii – żylny przeciek sródpłucny (shunt): Podanie tlenu nie powoduje ustąpienia hipoksemii. Podawanie 100% tlenu nie przynosi spodziewanego podwyższenia p. O 2.

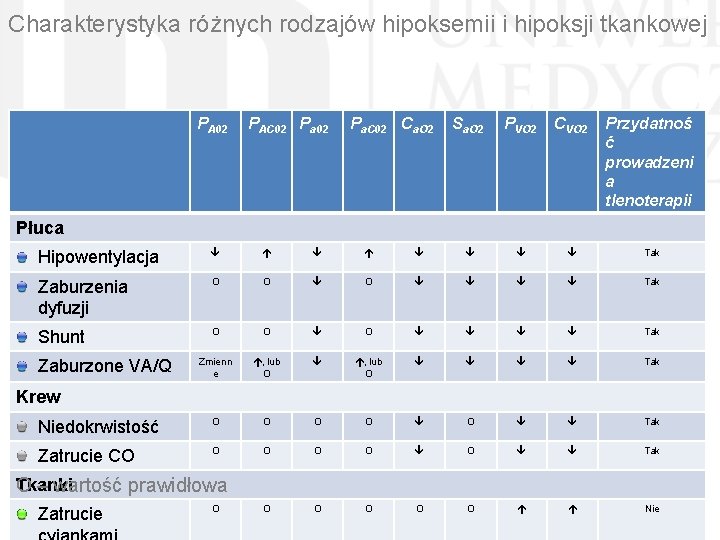
Charakterystyka różnych rodzajów hipoksemii i hipoksji tkankowej PA 02 PAC 02 Pa. C 02 Ca. O 2 Sa. O 2 PVO 2 CVO 2 Przydatnoś ć prowadzeni a tlenoterapii Płuca Hipowentylacja Tak Zaburzenia dyfuzji O O O Tak Shunt O O O Tak Zmienn e , lub O Tak Niedokrwistość O O O Tak Zatrucie CO O O Tak O O O Nie Zaburzone VA/Q Krew Tkanki O – wartość prawidłowa Zatrucie O
