Tratamiento farmacolgico Diabetes tipo 2 Actualizacin Murcia 11

Tratamiento farmacológico Diabetes tipo 2. Actualización Murcia 11 Junio 2012 Juan Martínez Candela Médico CS “Mariano Yago” Yecla (Murcia)
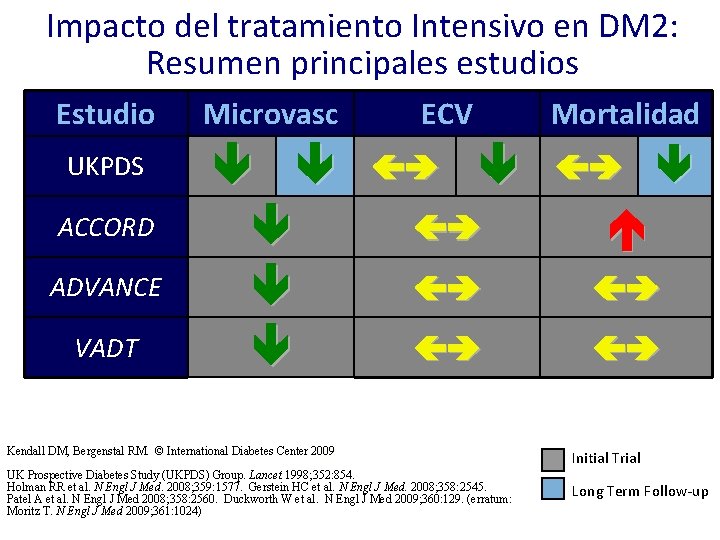
Impacto del tratamiento Intensivo en DM 2: Resumen principales estudios Estudio Microvasc UKPDS ACCORD ADVANCE VADT ECV Mortalidad Kendall DM, Bergenstal RM. © International Diabetes Center 2009 UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998; 352: 854. Holman RR et al. N Engl J Med. 2008; 359: 1577. Gerstein HC et al. N Engl J Med. 2008; 358: 2545. Patel A et al. N Engl J Med 2008; 358: 2560. Duckworth W et al. N Engl J Med 2009; 360: 129. (erratum: Moritz T. N Engl J Med 2009; 361: 1024) Initial Trial Long Term Follow-up

ADA-EASD Position Statement: Management of Hyperglycemia in T 2 DM OBJETIVOS DE CONTROL GLUCÉMICO - Hb. A 1 c < 7. 0% (media GP 150 -160 mg/dl) - Pre-prandial GP <130 mg/dl - Post-prandial GP <180 mg/dl - Individualización objetivos: Ø Objetivos estrictos (6. 0 - 6. 5%) - jóvenes, sin comorbilidades, corta evolución diabetes Ø Objetivos menos estrictos (7. 5 - 8. 0%) - ancianos, comorbilidades, propensos a hipoglucemias, etc. - Prevenir la hipoglucemia GP = glucemia plasmática Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]
![Figure 1 Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print] (Adapted with Figure 1 Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print] (Adapted with](http://slidetodoc.com/presentation_image_h2/474d2a42fc4dec81c60243faa0a07348/image-4.jpg)
Figure 1 Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print] (Adapted with permission from: Ismail-Beigi F, et al. Ann Intern Med 2011; 154: 554)
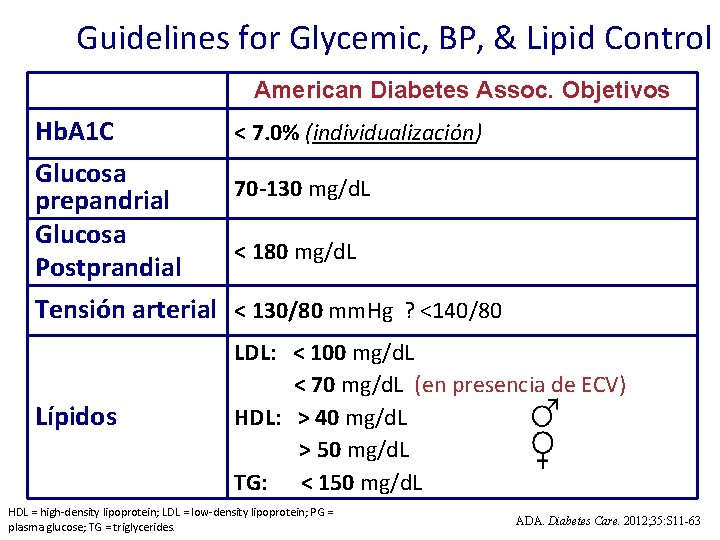
Guidelines for Glycemic, BP, & Lipid Control American Diabetes Assoc. Objetivos Hb. A 1 C Glucosa prepandrial Glucosa Postprandial Tensión arterial Lípidos < 7. 0% (individualización) 70 -130 mg/d. L < 180 mg/d. L < 130/80 mm. Hg ? <140/80 LDL: < 100 mg/d. L < 70 mg/d. L (en presencia de ECV) HDL: > 40 mg/d. L > 50 mg/d. L TG: < 150 mg/d. L HDL = high-density lipoprotein; LDL = low-density lipoprotein; PG = plasma glucose; TG = triglycerides. ADA. Diabetes Care. 2012; 35: S 11 -63

ADA-EASD Position Statement: Management of Hyperglycemia in T 2 DM PATOGÉNESIS DE LA DM 2 - Alteración en la secreción de insulina. - Resistencia a la insulina (musculo, hígado, tejido adiposo) -Incremento de la producción endógena de glucosa. -Alteración en la biología del adipocito. -Disminución del efecto incretina. Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]
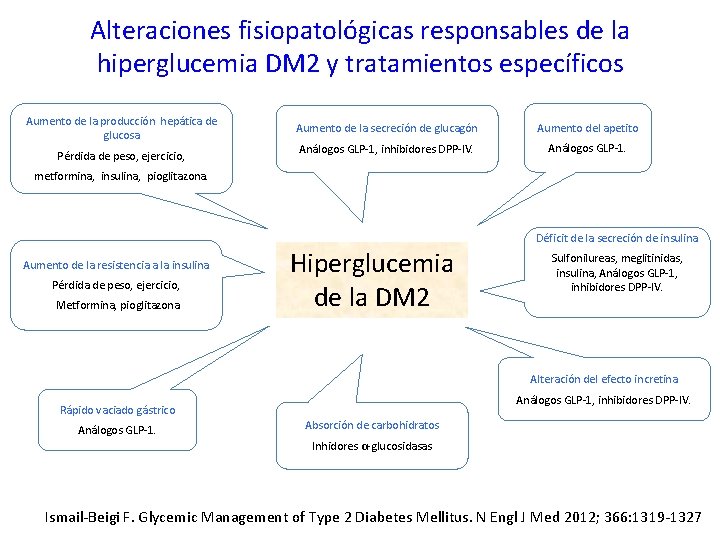
Alteraciones fisiopatológicas responsables de la hiperglucemia DM 2 y tratamientos específicos Aumento de la producción hepática de glucosa Pérdida de peso, ejercicio, Aumento de la secreción de glucagón Aumento del apetito Análogos GLP-1, inhibidores DPP-IV. Análogos GLP-1. metformina, insulina, pioglitazona. Déficit de la secreción de insulina Aumento de la resistencia a la insulina Pérdida de peso, ejercicio, Metformina, pioglitazona Hiperglucemia de la DM 2 Sulfonilureas, meglitinidas, insulina, Análogos GLP-1, inhibidores DPP-IV. Alteración del efecto incretina Análogos GLP-1, inhibidores DPP-IV. Rápido vaciado gástrico Análogos GLP-1. Absorción de carbohidratos Inhidores α-glucosidasas Ismail-Beigi F. Glycemic Management of Type 2 Diabetes Mellitus. N Engl J Med 2012; 366: 1319 -1327

ADA-EASD Position Statement: Management of Hyperglycemia in T 2 DM TRATAMIENTO HIPOGLUCEMIANTE • OPCIONES TERAPEÚTICAS: (en España) Agentes orales e inyectables no insulínicos - Metformina - Sulfonilureas - Glitazonas - Inhibidores DPP-4 - Análogos GLP-1 - Meglitinidas - Inhibidores a-glucosidasas Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]

ADA-EASD Position Statement: Management of Hyperglycemia in T 2 DM Tratamiento hipoglucemiante • Insulinas - Neutral protamine Hagedorn (NPH) y Lispro-protamina - Regular - Análogos basales (glargina, detemir) - Análogos rápidos (lispro, aspart, glulisina) - Pre-mezcladas (varias composiciones) Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]
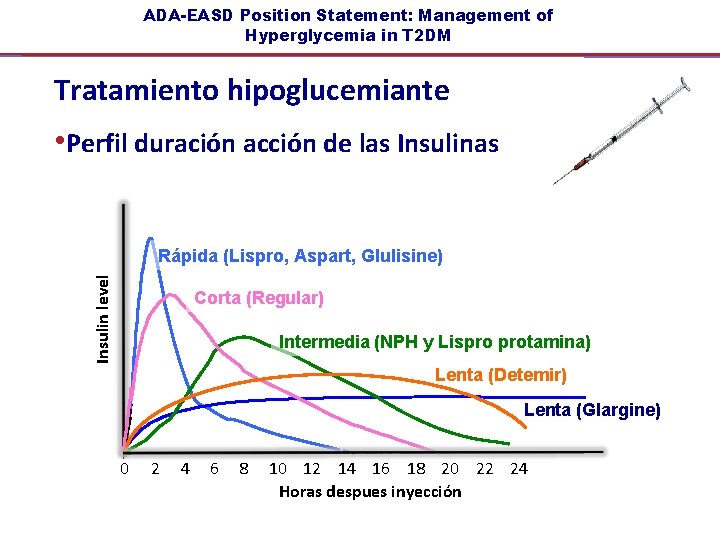
ADA-EASD Position Statement: Management of Hyperglycemia in T 2 DM Tratamiento hipoglucemiante • Perfil duración acción de las Insulin level Rápida (Lispro, Aspart, Glulisine) Corta (Regular) Intermedia (NPH y Lispro protamina) Lenta (Detemir) Lenta (Glargine) 0 2 4 6 8 Hours 10 12 14 16 18 20 22 24 Horas despues inyección
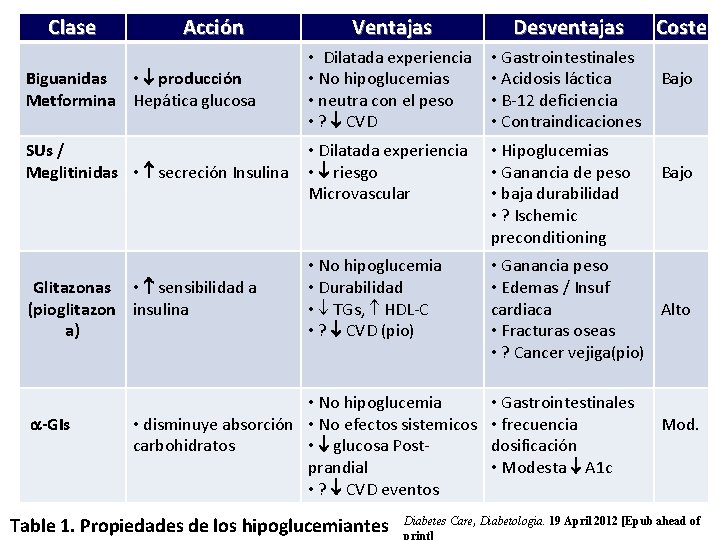
Clase Acción Biguanidas • producción Metformina Hepática glucosa SUs / Meglitinidas • secreción Insulina Glitazonas • sensibilidad a (pioglitazon insulina a) a-GIs Ventajas Desventajas • Dilatada experiencia • No hipoglucemias • neutra con el peso • ? CVD • Gastrointestinales • Acidosis láctica • B-12 deficiencia • Contraindicaciones • Dilatada experiencia • riesgo Microvascular • Hipoglucemias • Ganancia de peso • baja durabilidad • ? Ischemic preconditioning • No hipoglucemia • Durabilidad • TGs, HDL-C • ? CVD (pio) • Ganancia peso • Edemas / Insuf cardiaca Alto • Fracturas oseas • ? Cancer vejiga(pio) • No hipoglucemia • disminuye absorción • No efectos sistemicos carbohidratos • glucosa Postprandial • ? CVD eventos Table 1. Propiedades de los hipoglucemiantes • Gastrointestinales • frecuencia dosificación • Modesta A 1 c Coste Bajo Mod. Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]
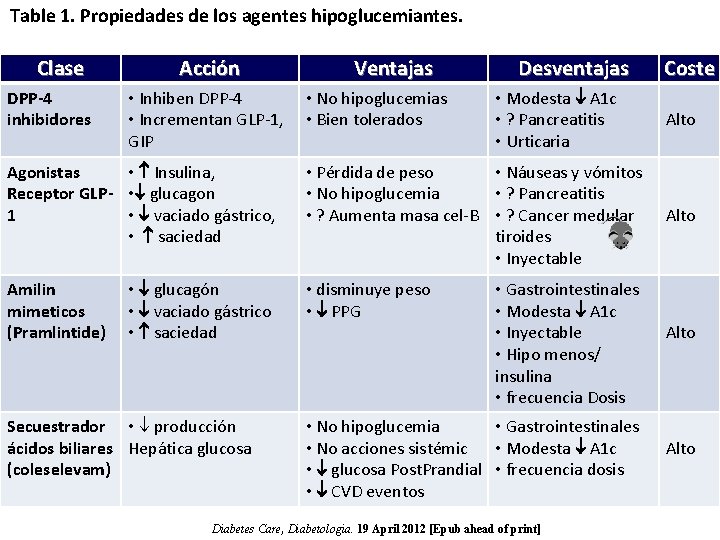
Table 1. Propiedades de los agentes hipoglucemiantes. Clase DPP-4 inhibidores Acción • Inhiben DPP-4 • Incrementan GLP-1, GIP Agonistas • Insulina, Receptor GLP- • glucagon 1 • vaciado gástrico, • saciedad Amilin mimeticos (Pramlintide) • glucagón • vaciado gástrico • saciedad Secuestrador • producción ácidos biliares Hepática glucosa (coleselevam) Ventajas • No hipoglucemias • Bien tolerados Desventajas • Modesta A 1 c • ? Pancreatitis • Urticaria • Pérdida de peso • Náuseas y vómitos • No hipoglucemia • ? Pancreatitis • ? Aumenta masa cel-B • ? Cancer medular tiroides • Inyectable • disminuye peso • PPG • Gastrointestinales • Modesta A 1 c • Inyectable • Hipo menos/ insulina • frecuencia Dosis • No hipoglucemia • Gastrointestinales • No acciones sistémic • Modesta A 1 c • glucosa Post. Prandial • frecuencia dosis • CVD eventos Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print] Coste Alto
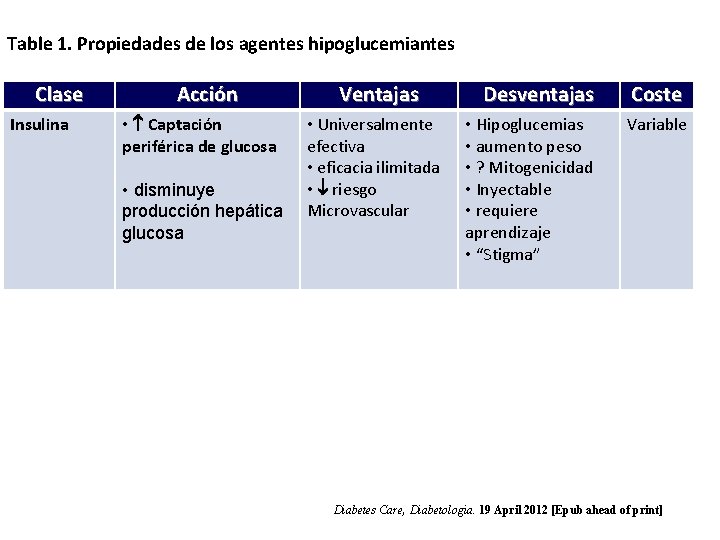
Table 1. Propiedades de los agentes hipoglucemiantes Clase Insulina Acción • Captación periférica de glucosa • disminuye producción hepática glucosa Ventajas • Universalmente efectiva • eficacia ilimitada • riesgo Microvascular Desventajas Coste • Hipoglucemias • aumento peso • ? Mitogenicidad • Inyectable • requiere aprendizaje • “Stigma” Variable Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]
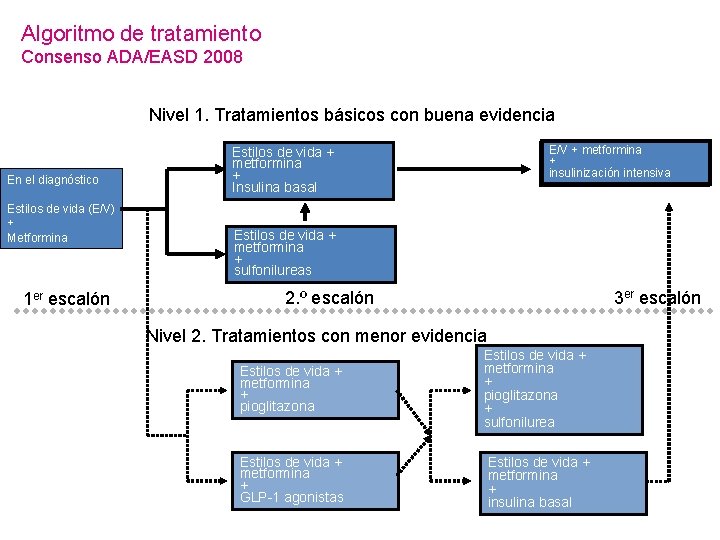
Algoritmo de tratamiento Consenso ADA/EASD 2008 Nivel 1. Tratamientos básicos con buena evidencia En el diagnóstico Estilos de vida (E/V) + Metformina 1 er escalón E/V ++ Metformina metformina E/V ++ insulinización intensiva Insulinización Estilos de vida + metformina + Insulina basal Estilos de vida + metformina + sulfonilureas 2. º escalón 3 er escalón Nivel 2. Tratamientos con menor evidencia Estilos de vida + metformina + pioglitazona + sulfonilurea Estilos de vida + metformina + GLP-1 agonistas Estilos de vida + metformina + insulina basal

Management of Hyperglycemia in Type 2 Diabetes: A Patient-Centered Approach Position Statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD)

ADA-EASD Position Statement: Management of Hyperglycemia in T 2 DM TRATAMIENTO HIPOGLUCEMIANTE • Estrategias de tratamiento basadas en: - Eficacia (disminución Hb. A 1 c) - - Riesgo de hipoglucemia. - - Efecto sobre el peso - Efectos adversos - Costes Tratamiento inicial Avanzar a tratamiento combinado. - Avanzar a triple terapia - Transición a/y titulación de insulina Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]

T 2 DM Terapia hipoglucemiante: Recomendaciones generales Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]
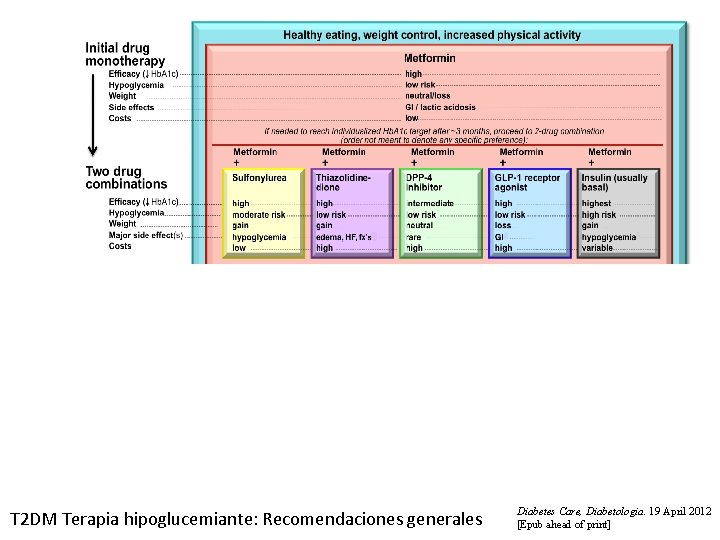
T 2 DM Terapia hipoglucemiante: Recomendaciones generales Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]
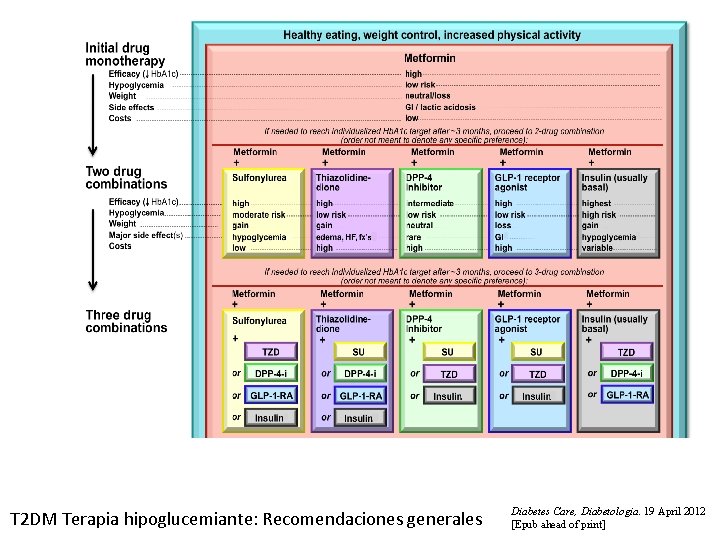
T 2 DM Terapia hipoglucemiante: Recomendaciones generales Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]
![Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print] Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]](http://slidetodoc.com/presentation_image_h2/474d2a42fc4dec81c60243faa0a07348/image-20.jpg)
Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]
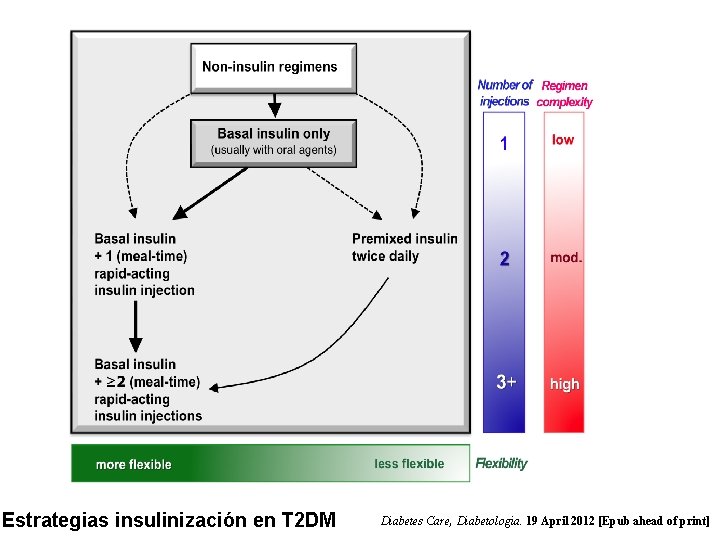
Estrategias insulinización en T 2 DM Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]

ADA-EASD Position Statement: Management of Hyperglycemia in T 2 DM Otras consideraciones al elegir tratamiento • Edad • Peso • Sexo / raciales/ diferencias genéticas • Comorbilidades - Enfermedad coronaria Insuficiencia cardiaca Insuficiencia renal crónica Disfunción hepática Hipoglucemias Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]

ADA-EASD Position Statement: Management of Hyperglycemia in T 2 DM PUNTOS CLAVES • Reducción integral del RCV, objetivo principal del tratamiento. • Objetivos control y tratamiento deben individualizarse. • Dieta, ejercicio y educación: base del tratamiento de T 2 DM • Si no existe contraindicación, metformina 1º fármaco elección. • Después metformina. Tratamiento combinado con 1 -2 oral/ inyectable fármacos; minimizar efectos adversos. • Al final muchos requieren insulina para el control. • Todos los tratamientos deberian acordarse con el paciente (según preferencias, necesidades y valores) Diabetes Care, Diabetologia. 19 April 2012 [Epub ahead of print]

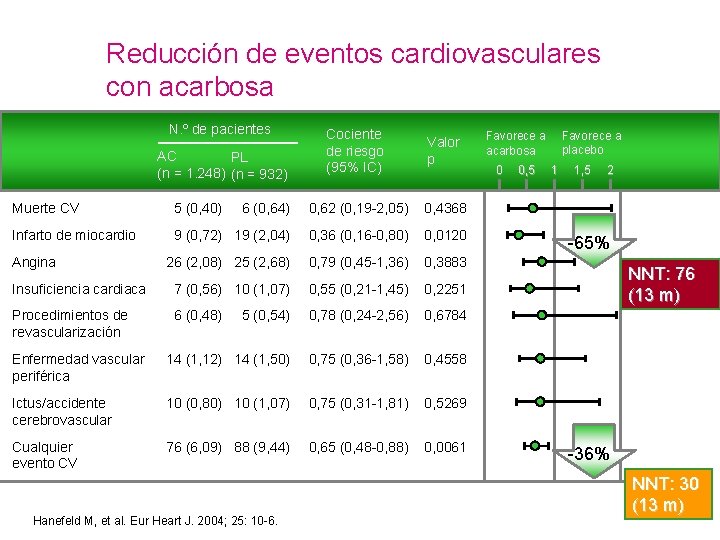
Reducción de eventos cardiovasculares con acarbosa N. º de pacientes AC PL (n = 1. 248) (n = 932) Cociente de riesgo (95% IC) Valor p Muerte CV 5 (0, 40) 6 (0, 64) 0, 62 (0, 19 -2, 05) 0, 4368 Infarto de miocardio 9 (0, 72) 19 (2, 04) 0, 36 (0, 16 -0, 80) 0, 0120 26 (2, 08) 25 (2, 68) 0, 79 (0, 45 -1, 36) 0, 3883 Insuficiencia cardiaca 7 (0, 56) 10 (1, 07) 0, 55 (0, 21 -1, 45) 0, 2251 Procedimientos de revascularización 6 (0, 48) 5 (0, 54) 0, 78 (0, 24 -2, 56) 0, 6784 Enfermedad vascular periférica 14 (1, 12) 14 (1, 50) 0, 75 (0, 36 -1, 58) 0, 4558 Ictus/accidente cerebrovascular 10 (0, 80) 10 (1, 07) 0, 75 (0, 31 -1, 81) 0, 5269 Cualquier evento CV 76 (6, 09) 88 (9, 44) 0, 65 (0, 48 -0, 88) 0, 0061 Angina Hanefeld M, et al. Eur Heart J. 2004; 25: 10 -6. Favorece a placebo Favorece a acarbosa 0 0, 5 1 1, 5 2 -65% NNT: 76 (13 m) -36% NNT: 30 (13 m)
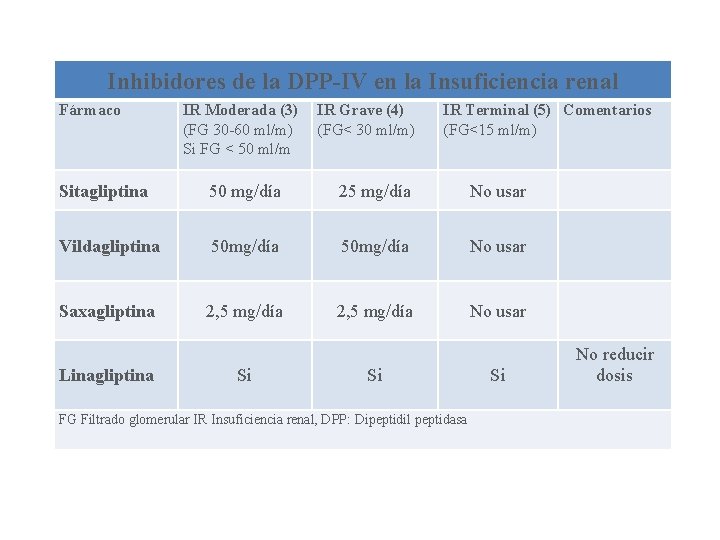
Inhibidores de la DPP-IV en la Insuficiencia renal Fármaco IR Moderada (3) (FG 30 -60 ml/m) Si FG < 50 ml/m IR Grave (4) (FG< 30 ml/m) IR Terminal (5) Comentarios (FG<15 ml/m) Sitagliptina 50 mg/día 25 mg/día No usar Vildagliptina 50 mg/día No usar Saxagliptina 2, 5 mg/día No usar Linagliptina Si Si FG Filtrado glomerular IR Insuficiencia renal, DPP: Dipeptidil peptidasa Si No reducir dosis
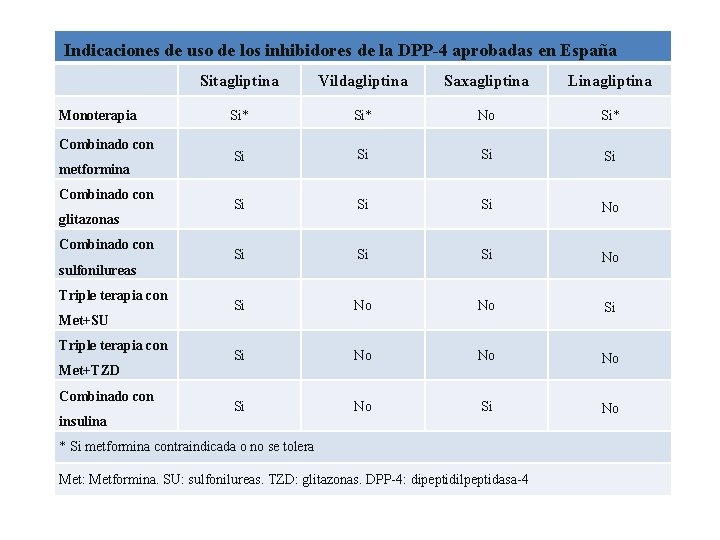
Indicaciones de uso de los inhibidores de la DPP-4 aprobadas en España Monoterapia Combinado con metformina Combinado con glitazonas Combinado con sulfonilureas Triple terapia con Met+SU Triple terapia con Met+TZD Combinado con insulina Sitagliptina Vildagliptina Saxagliptina Linagliptina Si* No Si* Si Si No Si Si Si No No No Si No * Si metformina contraindicada o no se tolera Met: Metformina. SU: sulfonilureas. TZD: glitazonas. DPP-4: dipeptidilpeptidasa-4
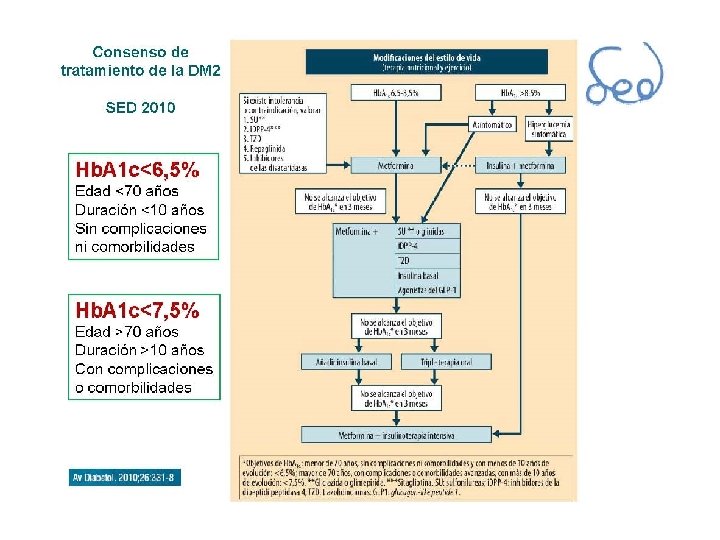
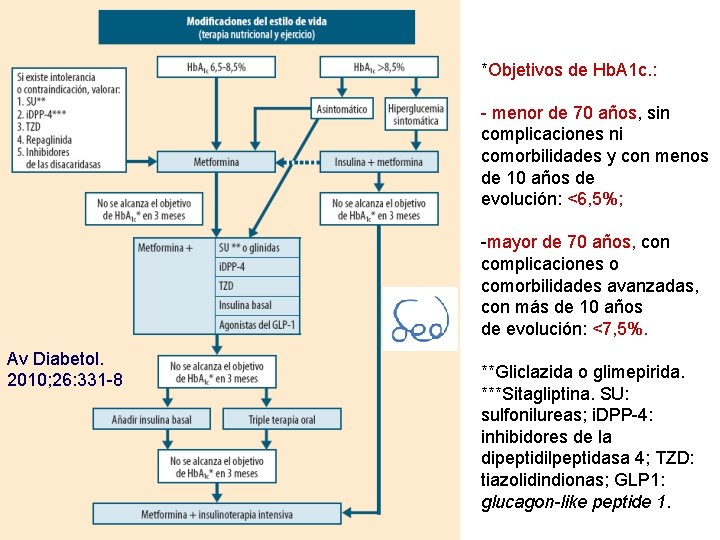
*Objetivos de Hb. A 1 c. : - menor de 70 años, sin complicaciones ni comorbilidades y con menos de 10 años de evolución: <6, 5%; -mayor de 70 años, con complicaciones o comorbilidades avanzadas, con más de 10 años de evolución: <7, 5%. Av Diabetol. 2010; 26: 331 -8 **Gliclazida o glimepirida. ***Sitagliptina. SU: sulfonilureas; i. DPP-4: inhibidores de la dipeptidilpeptidasa 4; TZD: tiazolidindionas; GLP 1: glucagon-like peptide 1.


Insulinoterapia en diabetes tipo 2 Indicaciones • Hiperglucemia grave al debut (glucotoxicidad). • Progresión de la diabetes tipo 2. – Pacientes no controlados con dosis máximas de AO. • Conseguir los objetivos de control glucémico: – Pacientes en los que los AO están contraindicados. – Preconcepción y gestación en diabetes tipo 2. – Enfermedad aguda/cirugía/descompensación. AO: agentes orales
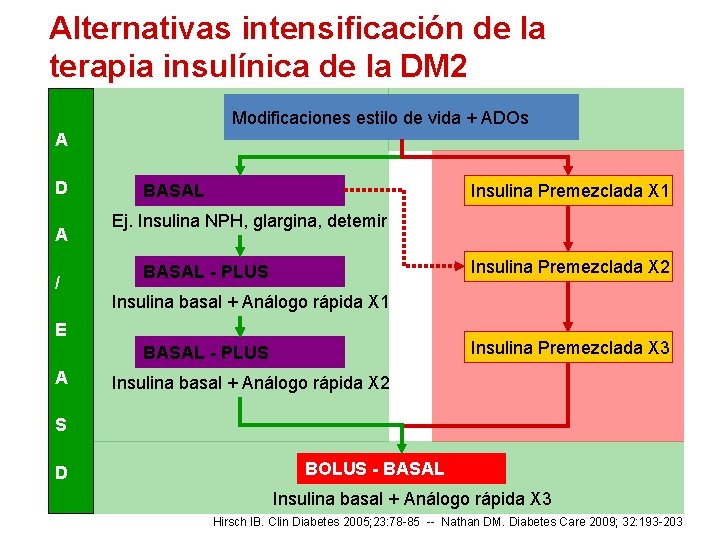
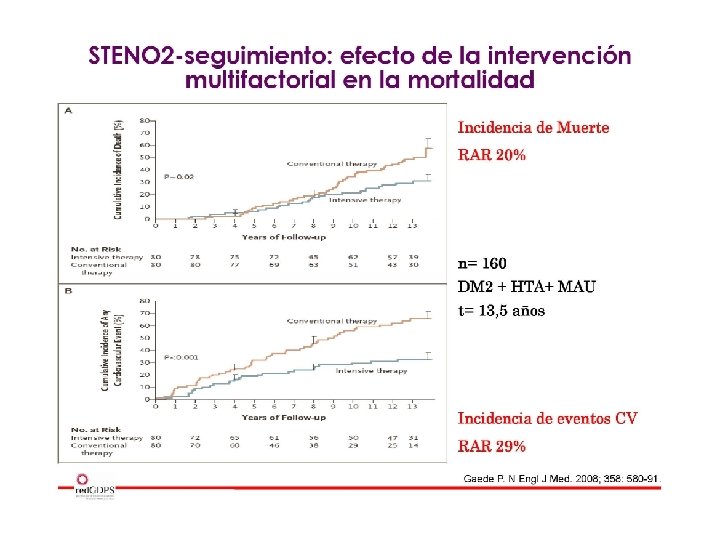
Alternativas intensificación de la terapia insulínica de la DM 2 Modificaciones estilo de vida + ADOs A D A / Insulina Premezclada X 1 BASAL Ej. Insulina NPH, glargina, detemir Insulina Premezclada X 2 BASAL - PLUS Insulina basal + Análogo rápida X 1 E Insulina Premezclada X 3 BASAL - PLUS A Insulina basal + Análogo rápida X 2 S D BOLUS - BASAL Insulina basal + Análogo rápida X 3 Hirsch IB. Clin Diabetes 2005; 23: 78 -85 -- Nathan DM. Diabetes Care 2009; 32: 193 -203
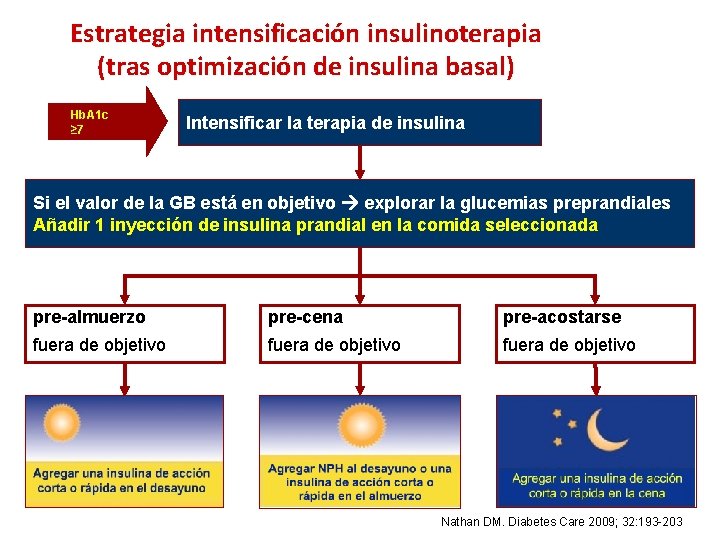
Estrategia intensificación insulinoterapia (tras optimización de insulina basal) Hb. A 1 c ≥ 7 Intensificar la terapia de insulina Si el valor de la GB está en objetivo explorar la glucemias preprandiales Añadir 1 inyección de insulina prandial en la comida seleccionada pre-almuerzo pre-cena pre-acostarse fuera de objetivo Nathan DM. Diabetes Care 2009; 32: 193 -203
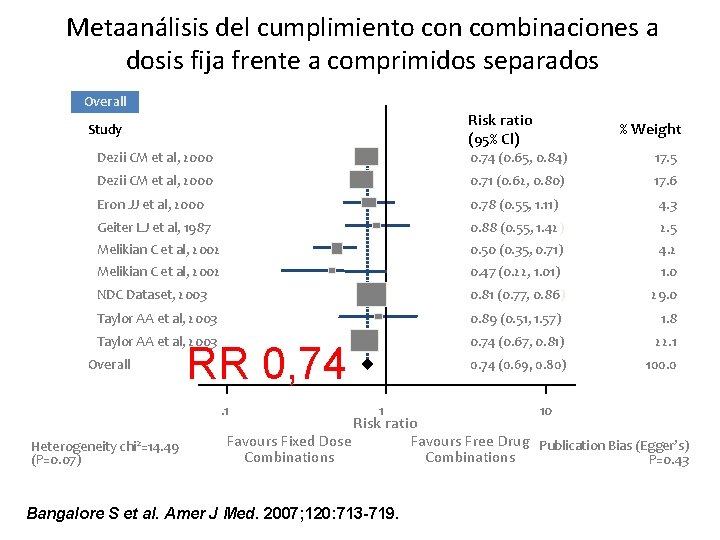
Metaanálisis del cumplimiento con combinaciones a dosis fija frente a comprimidos separados Overall Risk ratio (95% Cl) Study % Weight Dezii CM et al, 2000 0. 74 (0. 65, 0. 84) 17. 5 Dezii CM et al, 2000 0. 71 (0. 62, 0. 80) 17. 6 Eron JJ et al, 2000 0. 78 (0. 55, 1. 11) 4. 3 Geiter LJ et al, 1987 0. 88 (0. 55, 1. 42) 2. 5 Melikian C et al, 2002 0. 50 (0. 35, 0. 71) 4. 2 Melikian C et al, 2002 0. 47 (0. 22, 1. 01) 1. 0 NDC Dataset, 2003 0. 81 (0. 77, 0. 86) 29. 0 Taylor AA et al, 2003 0. 89 (0. 51, 1. 57) 1. 8 Taylor AA et al, 2003 0. 74 (0. 67, 0. 81) 22. 1 0. 74 (0. 69, 0. 80) 100. 0 Overall RR 0, 74. 1 Heterogeneity chi 2=14. 49 (P=0. 07) 1 10 Risk ratio Favours Fixed Dose Favours Free Drug Publication Bias (Egger’s) Combinations P=0. 43 Bangalore S et al. Amer J Med. 2007; 120: 713 -719.

Cumplimiento con antidiabéticos orales Ventajas de las pautas con presentaciones a dosis fija Pauta 2 Glimepirida Metformina + Pio o IDPP 4 Total: 3 comprimidos/día

Writing Group American Diabetes Association European Assoc. for the Study of Diabetes Richard M. Bergenstal MD Michaela Diamant MD, Ph. D John B. Buse MD, Ph. D Ele Ferrannini MD Anne L. Peters MD Michael Nauck MD Richard Wender MD Apostolos Tsapas MD, Ph. D Silvio E. Inzucchi MD (co-chair) David R. Matthews MD, DPhil (co-chair) Int’l Diabetes Center, Minneapolis, MN University of North Carolina, Chapel Hill, NC Univ. of Southern California, Los Angeles, CA Thomas Jefferson University, Philadelphia, PA Yale University, New Haven, CT VU University, Amsterdam, The Netherlands University of Pisa, Italy Diabeteszentrum, Bad Lauterberg, Germany Aristotle University, Thessaloniki, Greece Oxford University, Oxford, UK

ADA-EASD Position Statement: Management of Hyperglycemia in T 2 DM Invited Reviewers James Best, The University of Melbourne, AU Ilias Migdalis, NIMTS Hospital, Athens, Greece Henk Bilo, Isala Clinics, Zwolle, NL Donna Miller, Univ of So California, LA, CA John Boltri, Wayne State University, Detroit, MI Robert Ratner, Med. Star/Georgetown Univ, DC Thomas Buchanan, Univ of So California, LA, CA Julio Rosenstock, Dallas Diab/Endo Ctr, Dallas, TX Paul Callaway, University of Kansas, Wichita, KS Guntram Schernthaner, Rudolfstiftung Hosp, Vienna, AT Bernard Charbonnel, University of Nantes, France Stephen Colagiuri, The University of Sydney, AS Samuel Dagogo-Jack, Univ of Tenn, Memphis, TN Margo Farber, Detroit Medical Center, Detroit, MI Cynthia Fritschi, University of Illinois, Chicago, IL Robert Sherwin, Yale University, New Haven, CT Jay Skyler, University of Miami, FL Geralyn Spollett, Yale University, New Haven, CT Ellie Strock, Int’l Diabetes Center, Minneapolis, MN Rowan Hillson, Hillingdon Hospital, Uxbridge, U. K. Agathocles Tsatsoulis, University of Ioannina, GR Faramarz Ismail-Beigi, CWR Univ, Cleveland, OH Andrew Wolf, Univ of Virginia Charlottesville, VA Devan Kansagara, Oregon H&S Univ, Portland, OR Bernard Zinman, University of Toronto, CA Professional Practice Committee, American Diabetes Association Panel for Overseeing Guidelines and Statements, European Association for the Study of Diabetes American Association of Diabetes Educators The Endocrine Society American College of Physicians
- Slides: 39