Actualizacin en el tratamiento de la diabetes y

Actualización en el tratamiento de la diabetes y seguimiento farmacológico individualizado en pacientes con diabetes tipo 2. Uso Racional del Medicamento. Mª Teresa Hernández López Enfermera Especialista en Educación Terapeútica en Diabetes

DECRETO 307/2009 PRESCRIPCIÓN ENFERMERA EN EL SSPA

¿Por qué la diabetes? Elevada prevalencia e incidencia Presencia de complicaciones Causa importante de invalidez prematura El número cada vez más elevado de personas con diabetes atendidas en consulta de Atención Primaria (85% según datos SAS) • En consulta de enfermería son atendidas al menos 3 veces al año • En Andalucía el 7, 99% de la población tienen diabetes (datos del 2007) • •
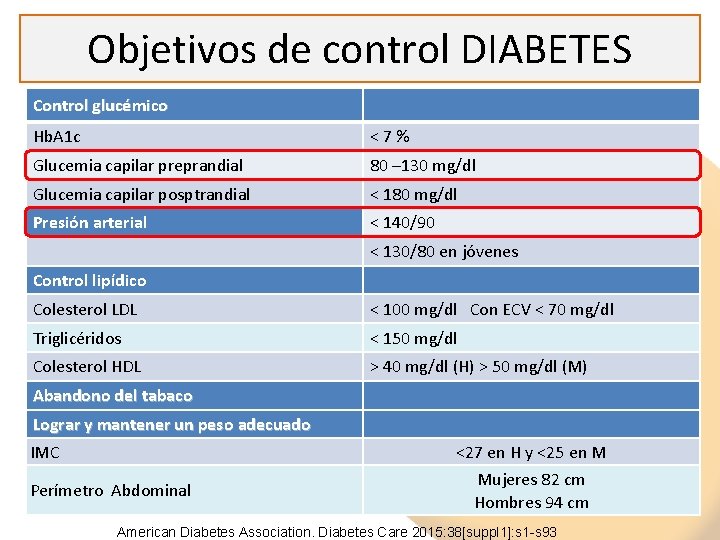
Objetivos de control DIABETES Control glucémico Hb. A 1 c < 7 % Glucemia capilar preprandial 80 – 130 mg/dl Glucemia capilar posptrandial < 180 mg/dl Presión arterial < 140/90 < 130/80 en jóvenes Control lipídico Colesterol LDL < 100 mg/dl Con ECV < 70 mg/dl Triglicéridos < 150 mg/dl Colesterol HDL > 40 mg/dl (H) > 50 mg/dl (M) Abandono del tabaco Lograr y mantener un peso adecuado IMC Perímetro Abdominal <27 en H y <25 en M Mujeres 82 cm Hombres 94 cm American Diabetes Association. Diabetes Care 2015: 38[suppl 1]: s 1 -s 93

Objetivos de control personalizados, según: Menos estricto Más estricto Muy motivado, adherente, experto, excelente capacidad de autocuidado, sistemas integrales de apoyo - 8% - 7% Factores psicosociales - 6% Poco motivado, sin adherencia, perspicacia limitada, mala capacidad de autocuidado y falta de sistemas de apoyo - 8% - 7% Riesgo de hipoglucemia - 6% Bajo Moderado Alto - 8% - 7% - 6% 40 45 50 55 60 65 70 75 - 8% - 7% - 6% 5 10 15 20 - 8% - 7% - 6% Ninguna Poca o ligera Múltiple o grave - 8% - 7% - 6% Macrovascular: Ninguna Enfermedad cardiovascular Microvascular: Ninguna Incipiente Avanzada Modificado de Isamil-Beigi F. et al. Ann Intern Med. 2011; 154: 554 -559

OBJETIVOS PRESCRIPCION ENFERMERA EN DIABETES NOC: “Autocontrol de la diabetes”: – 161932: Utiliza los medicamentos según esta prescrito – 161933: Controla los efectos de las medicaciones prescritas.

INTERVENCIONES PRESCRIPCIÓN ENFERMERA EN DIABETES • MODIFICACIÓN DE LOS ESTILOS DE VIDA – La intervención dietética – Control del peso – Actividad física aeróbica – Deshabituación tabáquica • SI TRATAMIENTO FARMACOLÓGICO – NIC 5616: Enseñanza medicamentos prescritos – NIC: 4240: Acuerdo con el paciente – NIC 2130: Manejo hipoglucemias (según tipo de tratamiento)
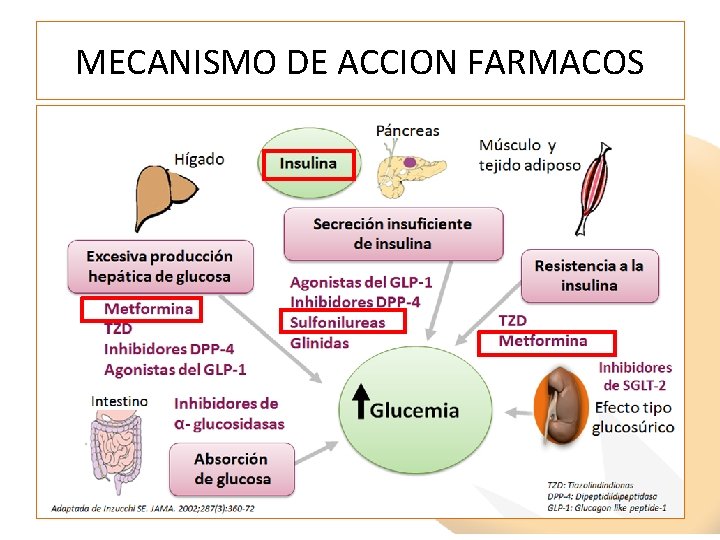
MECANISMO DE ACCION FARMACOS

TRATAMIENTO FARMACOLOGICO FÁRMACOS ORALES • BIGUANIDAS: Metformina • SULFONILUREAS: – Glimepirida – Glipizida – Gliclazida – Glinidas • Glitazonas • Inhibidores de la enzima α glucosidasa • Inhibidores DPP-4 • Inhibidores del cotransportador de sodio Nagluc-2 (SGLT 2) FÁRMACOS INYECTABLES • ANÁLOGOS GLP-1 • INSULINA: – Basal: NPH, Detemir, Glargina – Rápida: Regular, Lispro, Aspartica, Glulisina – Bifásica: Mixtard 30, 50 y 70 y MIX 25 y 50.

CONSENSO ADA/EASD 2012 PLAN TERAPUETICO
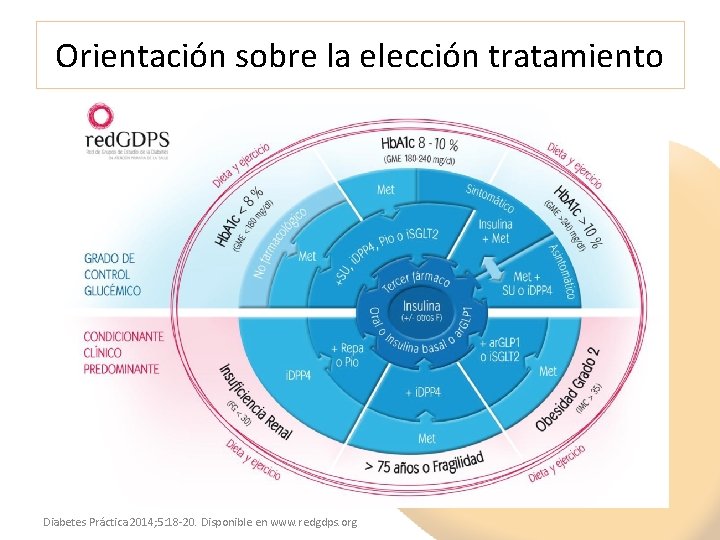
Orientación sobre la elección tratamiento Diabetes Práctica 2014; 5: 18 -20. Disponible en www. redgdps. org
Por tanto es necesario conocer: • DE LA PERSONA CON DM 2 – Características clínicas, sociales, laborales, etc – Nivel de manejo – Nivel de adherencia • DE LOS FÁRMACOS – Mecanismo de acción, efecto, duración, etc – Indicaciones – Contraindicaciones – Efectos secundarios
BIGUANIDA (Metformina)
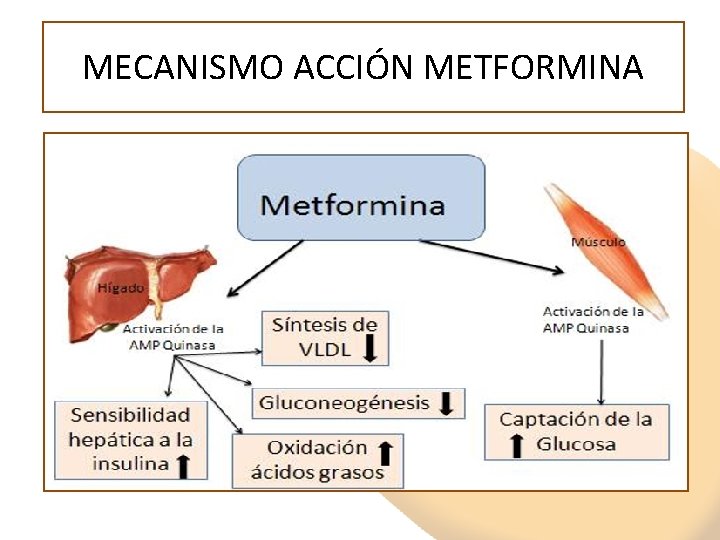
MECANISMO ACCIÓN METFORMINA
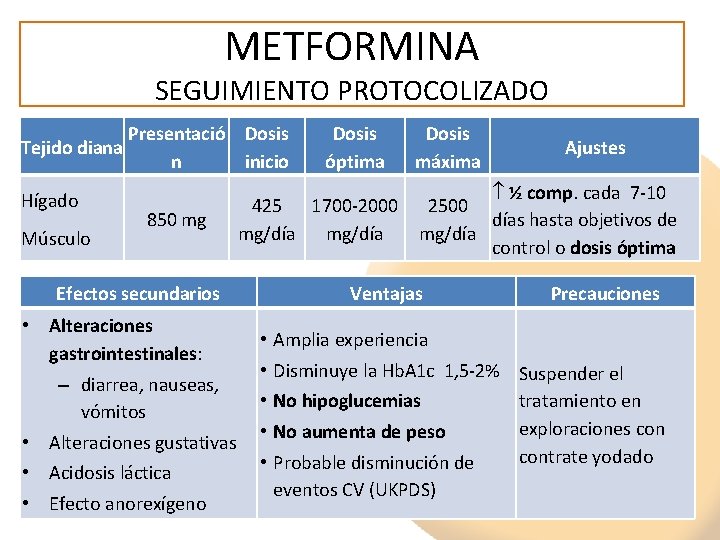
METFORMINA SEGUIMIENTO PROTOCOLIZADO Tejido diana Hígado Músculo Presentació Dosis n inicio 850 mg Dosis máxima Ajustes ½ comp. cada 7 -10 425 1700 -2000 2500 días hasta objetivos de mg/día control o dosis óptima Efectos secundarios • Alteraciones gastrointestinales: – diarrea, nauseas, vómitos • Alteraciones gustativas • Acidosis láctica • Efecto anorexígeno Dosis óptima Ventajas • • • Precauciones Amplia experiencia Disminuye la Hb. A 1 c 1, 5 -2% Suspender el No hipoglucemias tratamiento en exploraciones con No aumenta de peso contrate yodado Probable disminución de eventos CV (UKPDS)
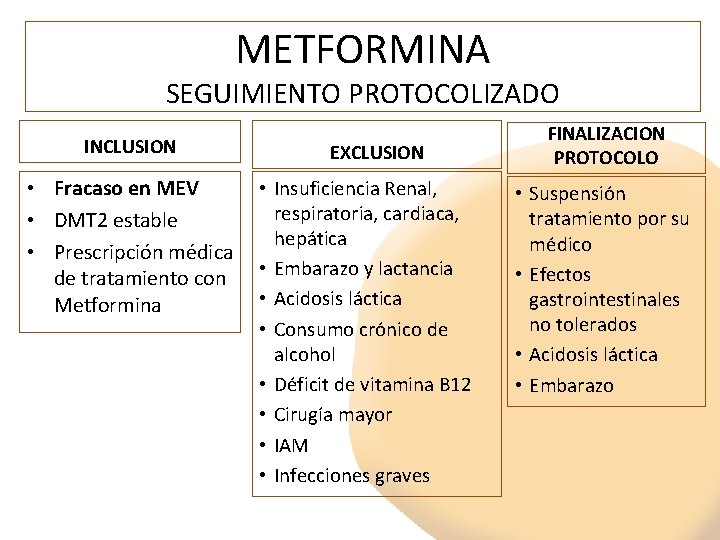
METFORMINA SEGUIMIENTO PROTOCOLIZADO INCLUSION EXCLUSION • Insuficiencia Renal, • Fracaso en MEV respiratoria, cardiaca, • DMT 2 estable hepática • Prescripción médica de tratamiento con • Embarazo y lactancia • Acidosis láctica Metformina • Consumo crónico de • • alcohol Déficit de vitamina B 12 Cirugía mayor IAM Infecciones graves FINALIZACION PROTOCOLO • Suspensión tratamiento por su médico • Efectos gastrointestinales no tolerados • Acidosis láctica • Embarazo

Caso tipo Mujer de 60 años, con diabetes tipo 2 de 4 años de evolución, actualmente con intervención en estilos de vida sin tratamiento farmacológico. En la última analítica presenta: Glucemia basal 169 mg/dl, Hb. A 1 c 8, 5 %, Peso 82 Kg Talla: 162 cm Perímetro de cintura: 98 cm Es remitida por su médico tras indicar tratamiento con Metformina 850 mg

Caso tipo • ¿Cuál es el objetivo de control glucémico a alcanzar ? • ¿Qué intervenciones haríamos? • ¿Qué aspectos de uso y seguridad se deben tener en cuenta? • ¿Presenta alguna contraindicación para la toma de Metformina?

ASPECTOS SOBRE SEGURIDAD DEL PACIENTE • Informar de los posibles efectos gastrointestinales • Darle por escrito de forma clara la dosis y horarios de toma aconsejados (con la comida o justo despues) • En caso de olvido tomarla en cualquier momento • Si toma más de una dosis diaria, no tomar la olvidada si faltan menos de 8 horas para la siguiente dosis • En caso de vómitos o diarrea, no tomar y acudir a su centro de salud • Si a los 3 meses Hb. A 1 c > 7% remitir a su médico
SULFONILUREAS: GLIMEPIRIDA, GLICLAZIDA, GLIPIZIDA
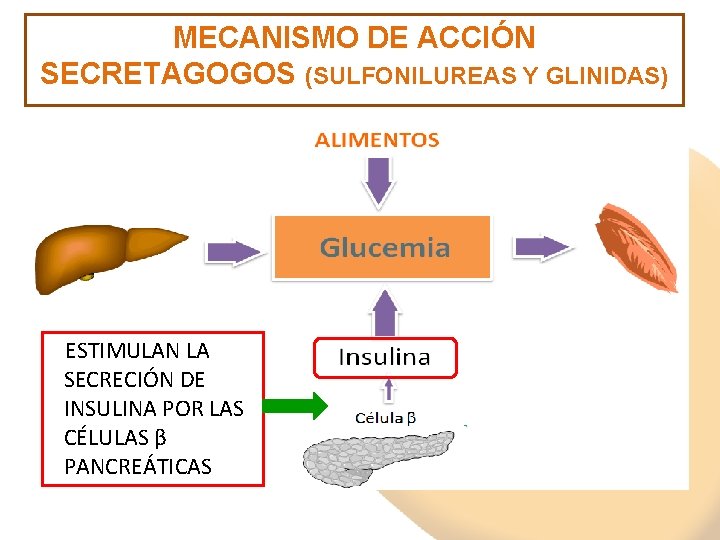
MECANISMO DE ACCIÓN SECRETAGOGOS (SULFONILUREAS Y GLINIDAS) ESTIMULAN LA SECRECIÓN DE INSULINA POR LAS CÉLULAS β PANCREÁTICAS
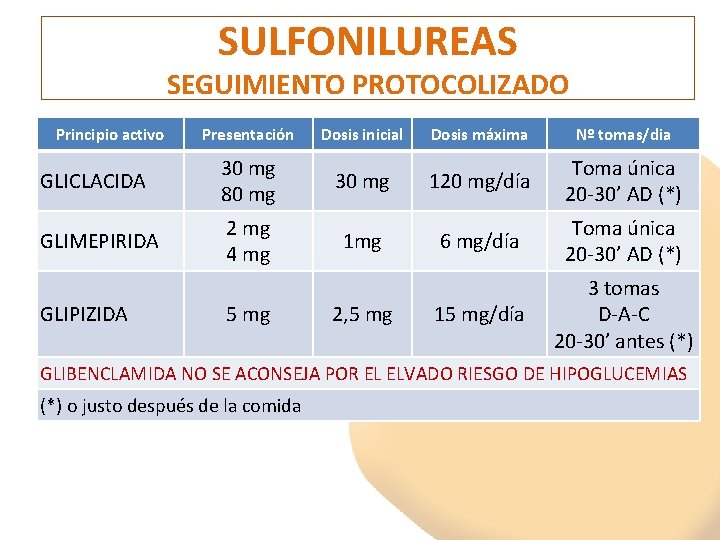
SULFONILUREAS SEGUIMIENTO PROTOCOLIZADO Principio activo Presentación GLICLACIDA 30 mg 80 mg GLIMEPIRIDA 2 mg 4 mg GLIPIZIDA 5 mg Dosis inicial 30 mg 1 mg 2, 5 mg Dosis máxima Nº tomas/dia 120 mg/día Toma única 20 -30’ AD (*) 6 mg/día Toma única 20 -30’ AD (*) 15 mg/día 3 tomas D-A-C 20 -30’ antes (*) GLIBENCLAMIDA NO SE ACONSEJA POR EL ELVADO RIESGO DE HIPOGLUCEMIAS (*) o justo después de la comida

SULFONILUREAS SEGUIMIENTO PROTOCOLIZADO • EFECTOS SECUNDARIOS VENTAJAS FRECUENTES HIPOGLUCEMIA AUMENTO DE PESO POCO FRECUENTES/RARAS Trastornos gastrointestinales Erupciones cutáneas Trastornos hematológicos • Amplia experiencia • Disminuye la glucemia basal (50 -60 mg/dl) y la Hb. A 1 c (1 -1, 5%) • Disminuye riesgo microvascular (UKPDS) • • •
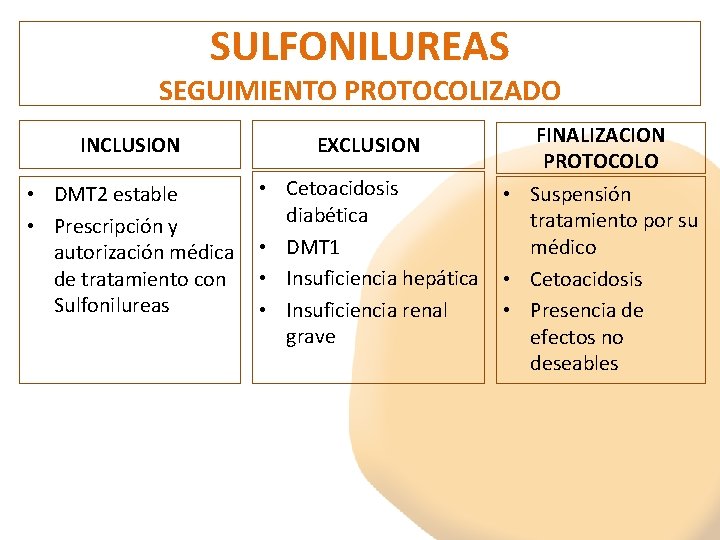
SULFONILUREAS SEGUIMIENTO PROTOCOLIZADO INCLUSION EXCLUSION • DMT 2 estable • Prescripción y autorización médica de tratamiento con Sulfonilureas • Cetoacidosis diabética • DMT 1 • Insuficiencia hepática • Insuficiencia renal grave FINALIZACION PROTOCOLO • Suspensión tratamiento por su médico • Cetoacidosis • Presencia de efectos no deseables

Caso Tras valoración a los 3 meses, presenta una Hb. A 1 c de 8%, a pesar de presentar buena adherencia al tratamiento El médico le prescribe sulfonilureas Intervenciones NIC 5616: Enseñanza medicamentos prescritos. Sulfonilureas NIC 4240: Acuerdo con el paciente NIC 2130: Manejo hipoglucemias

SULFONILUREAS SEGUIMIENTO PROTOCOLIZADO AJUSTES • Valorar glucemias e hipoglucemias cada 7 -10 días • Aumentar si varias glucemias basales o preprandiales son superiores a 130 mg/dl • Ajustes cada 2 semanas. En caso de personas de alto riesgo de hipoglucemias (ancianos, en tratamiento con betabloqueantes…), ajuste mensual

ASPECTOS SOBRE SEGURIDAD DEL PACIENTE • Instruirle y darle por escrito de forma clara la dosis y horarios de toma aconsejados. • Enseñar y/o proporcionar información por escrito de los síntomas y signos de hipoglucemias, como prevenirla y como tratarla • No es aconsejable tomar de alcohol

ASPECTOS SOBRE SEGURIDAD DEL PACIENTE • Informar que hacer en caso de olvido – Glimepirida y Gliclacida • Menos de 8 h. tomar la dosis • Entre 8 -12 h. tomar la mitad • Más de 12 h no tomar – Glipizida: no tomar si faltan menos de 6 horas para la siguiente toma – INSISTIR EN NO SALTARSE NINGUNA COMIDA • Informar que hacer en caso de vómito o diarrea

GLINIDAS: REPAGLINIDA, NATEGLINIDA Mecanismo Principio Presenta Dosis Activo ción óptima máxima • Estimula las Repaglinida células βpancreática • Secreción de insulina • glucemia Nateglinida postprandial Inconveniente 0, 5 mg 1 mg 2 mg 4 mg 16 mg • Hipoglucemia • Aumento de peso • Baja durabilidad • Frecuencia de 60 mg 180 mg 360 mg dosificación

INHIBIDORES -GLUCOSIDASAS Mecanismo Principio Present Dosis Activo ación máxima Ventajas Inconveniente • No • Efectos hipoglucemia gastrointestina les (flatulencia, • Glucosa diarrea) posprandial Acarbosa Inhibe la absorción intestinal de 50 mg 300 mg • Eficacia los hidratos de Hb. A 1 c (0, 5 carbono Miglitol 0, 8%) • Modesta Hb. A 1 c
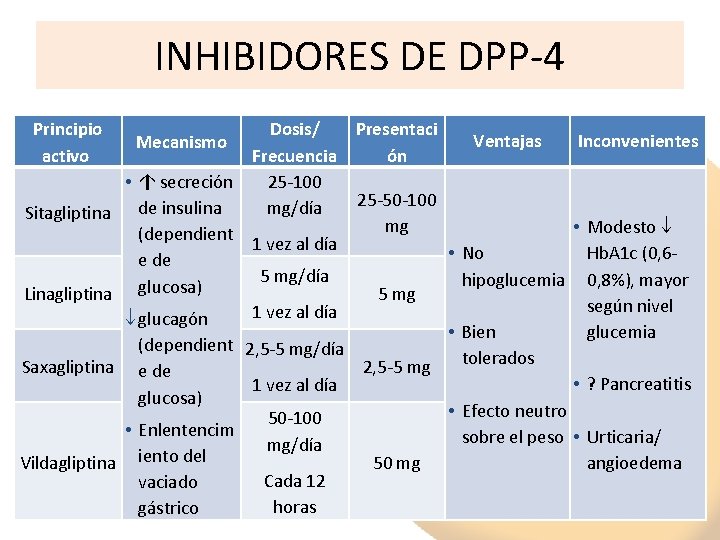
INHIBIDORES DE DPP-4 Principio activo Dosis/ Presentaci Ventajas Inconvenientes Mecanismo Frecuencia ón • ↑ secreción 25 -100 25 -50 -100 mg/día Sitagliptina de insulina mg • Modesto (dependient 1 vez al día • No Hb. A 1 c (0, 6 e de 5 mg/día hipoglucemia 0, 8%), mayor glucosa) Linagliptina 5 mg según nivel 1 vez al día glucagón • Bien glucemia (dependient 2, 5 -5 mg/día tolerados Saxagliptina e de 2, 5 -5 mg • ? Pancreatitis 1 vez al día glucosa) • Efecto neutro 50 -100 • Enlentencim sobre el peso • Urticaria/ mg/día Vildagliptina iento del 50 mg angioedema Cada 12 vaciado horas gástrico
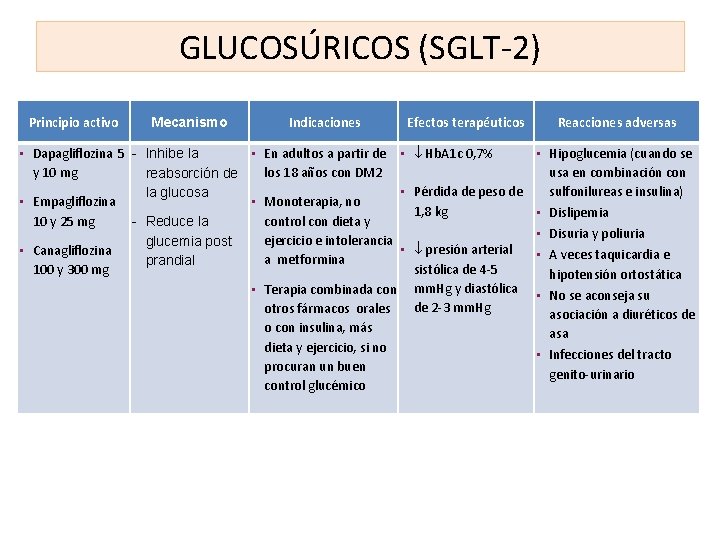
GLUCOSÚRICOS (SGLT-2) Principio activo Mecanismo Indicaciones • Dapagliflozina 5 - Inhibe la • En adultos a partir de • y 10 mg los 18 años con DM 2 reabsorción de • la glucosa • Empagliflozina • Monoterapia, no 10 y 25 mg control con dieta y - Reduce la ejercicio e intolerancia glucemia post • • Canagliflozina a metformina prandial 100 y 300 mg • Terapia combinada con otros fármacos orales o con insulina, más dieta y ejercicio, si no procuran un buen control glucémico Efectos terapéuticos Hb. A 1 c 0, 7% Reacciones adversas • Hipoglucemia (cuando se usa en combinación con Pérdida de peso de sulfonilureas e insulina) 1, 8 kg • Dislipemia • Disuria y poliuria presión arterial • A veces taquicardia e sistólica de 4 -5 hipotensión ortostática mm. Hg y diastólica • No se aconseja su de 2 -3 mm. Hg asociación a diuréticos de asa • Infecciones del tracto genito-urinario
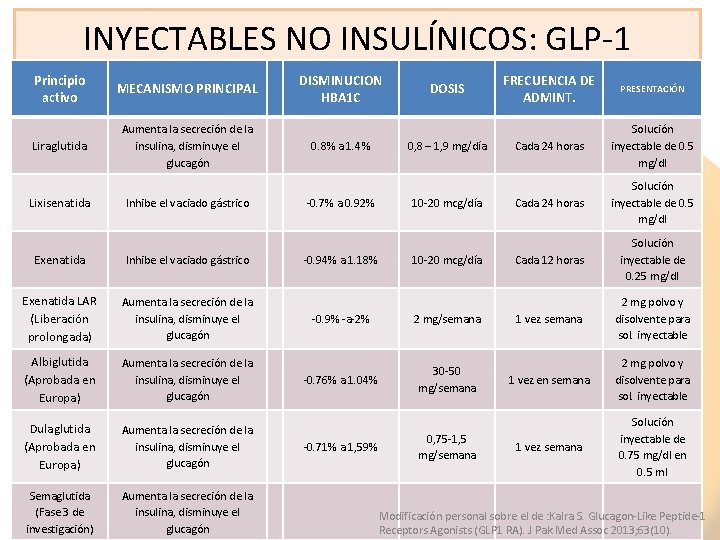
INYECTABLES NO INSULÍNICOS: GLP-1 Principio activo MECANISMO PRINCIPAL Liraglutida Aumenta la secreción de la insulina, disminuye el glucagón Lixisenatida Inhibe el vaciado gástrico Exenatida LAR (Liberación prolongada) Aumenta la secreción de la insulina, disminuye el glucagón Albiglutida (Aprobada en Europa) Aumenta la secreción de la insulina, disminuye el glucagón Dulaglutida (Aprobada en Europa) Aumenta la secreción de la insulina, disminuye el glucagón Semaglutida (Fase 3 de investigación) Aumenta la secreción de la insulina, disminuye el glucagón DISMINUCION HBA 1 C 0. 8% a 1. 4% -0. 7% a 0. 92% -0. 94% a 1. 18% DOSIS 0, 8 – 1, 9 mg/día 10 -20 mcg/día -0. 9% -a-2% 2 mg/semana -0. 76% a 1. 04% 30 -50 mg/semana -0. 71% a 1, 59% 0, 75 -1, 5 mg/semana FRECUENCIA DE ADMINT. PRESENTACIÓN Cada 24 horas Solución inyectable de 0. 5 mg/dl Cada 12 horas Solución inyectable de 0. 25 mg/dl 1 vez semana 2 mg polvo y disolvente para sol. inyectable 1 vez en semana 2 mg polvo y disolvente para sol. inyectable 1 vez semana Solución inyectable de 0. 75 mg/dl en 0. 5 ml Modificación personal sobre el de : Kalra S. Glucagon-Like Peptide-1 Receptors Agonists (GLP 1 RA). J Pak Med Assoc 2013; 63(10).

Inyectables no insulínicos: GLP-1 Características comunes • No produce hipoglucemias • Presencia de Náuseas y vómitos • Reducción peso • Vía de administración: subcutánea • Requiere adiestramiento
INSULINA RÁPIDAS BIFÁSICAS BÁSICAS

Abordaje de terapias inyectables • El miedo a las inyecciones en general, incluye dos aspectos fundamentales: – Miedo al dolor – Fobia a las agujas

Abordaje • ¿Cuál es el objetivo de control glucémico a alcanzar en esta paciente? • ¿Qué estrategias de insulinización es la mas adecuada con esta paciente? • Plan de cuidados individualizado
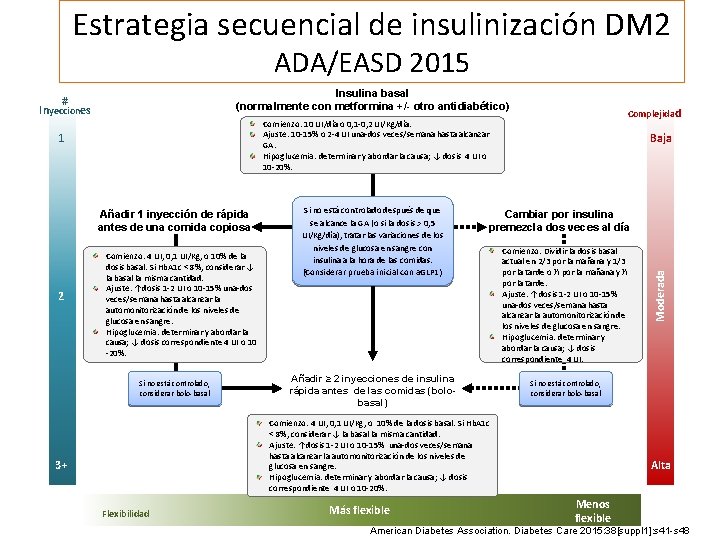
Estrategia secuencial de insulinización DM 2 ADA/EASD 2015 Insulina basal (normalmente con metformina +/- otro antidiabético) Inyecciones 1 Añadir 1 inyección de rápida antes de una comida copiosa 2 Complejidad Comienzo: 10 UI/día o 0, 1 -0, 2 UI/Kg/día. Ajuste: 10 -15% o 2 -4 UI una-dos veces/semana hasta alcanzar GA. Hipoglucemia: determinar y abordar la causa; ↓ dosis 4 UI o 10 -20%. Comienzo: 4 UI, 0, 1 UI/Kg, o 10% de la dosis basal. Si Hb. A 1 c < 8%, considerar ↓ la basal la misma cantidad. Ajuste: ↑dosis 1 -2 UI o 10 -15% una-dos veces/semana hasta alcanzar la automonitorización de los niveles de glucosa en sangre. Hipoglucemia: determinar y abordar la causa; ↓ dosis correspondiente 4 UI o 10 -20%. Si no está controlado, considerar bolo-basal Si no está controlado después de que se alcance la GA (o si la dosis > 0, 5 UI/Kg/día), tratar las variaciones de los niveles de glucosa en sangre con insulina a la hora de las comidas. (Considerar prueba inicial con a. GLP 1) Baja Cambiar por insulina premezcla dos veces al día Añadir ≥ 2 inyecciones de insulina rápida antes de las comidas (bolobasal) Comienzo: Dividir la dosis basal actual en 2/3 por la mañana y 1/3 por la tarde o ½ por la mañana y ½ por la tarde. Ajuste: ↑dosis 1 -2 UI o 10 -15% una-dos veces/semana hasta alcanzar la automonitorización de los niveles de glucosa en sangre. Hipoglucemia: determinar y abordar la causa; ↓ dosis correspondiente 4 UI. Si no está controlado, considerar bolo-basal Comienzo: 4 UI, 0, 1 UI/Kg, o 10% de la dosis basal. Si Hb. A 1 c < 8%, considerar ↓ la basal la misma cantidad. Ajuste: ↑dosis 1 -2 UI o 10 -15% una-dos veces/semana hasta alcanzar la automonitorización de los niveles de glucosa en sangre. Hipoglucemia: determinar y abordar la causa; ↓ dosis correspondiente 4 UI o 10 -20%. 3+ Flexibilidad Más flexible Moderada # Alta Menos flexible American Diabetes Association. Diabetes Care 2015: 38[suppl 1]: s 41 -s 48

Indicaciones para la insulinización en DM 2 • Fracaso del tratamiento con ADOs (Hb. A 1 c > 7%) • Descompensaciones hiperglucémicas agudas • Enfermedades intercurrentes: sepsis, infarto agudo de miocardio, cirugía mayor, traumatismo grave, intolerancia oral, insuficiencia cardíaca, hepática o renal aguda. • Glucocorticoides. • Embarazo. • Pérdida de peso no explicable por dieta hipocalórica o cetonuria intensa. (Red. GEDAPS) 2014

Intervenciones NIC 5616: Enseñanza medicamentos prescritos. Insulina NIC: 4240: Acuerdo con el paciente NIC 2130: Manejo hipoglucemias Enseñanza autoanálisis Adecuación de ingesta en caso necesario

PERSONALIZANDO PLANES DE CUIDADOS • • • En los planes de cuidados es imprescindible que se incluyan: Técnica correcta de inyección subcutánea. Nº de ingestas de HC/ dia y elección del tipo de planes de alimentación (método del plato, dieta semáforo, dieta por raciones. Flexibilidad en los horarios tanto de inyección de insulina como de ingestas. Nº y frecuencia de Autoanalisis. Prevención y tratamiento de hipoglucemias.
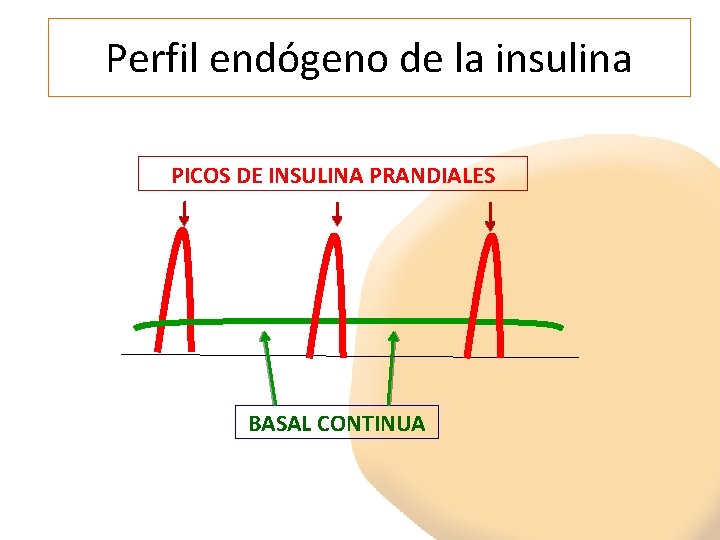
Perfil endógeno de la insulina PICOS DE INSULINA PRANDIALES BASAL CONTINUA
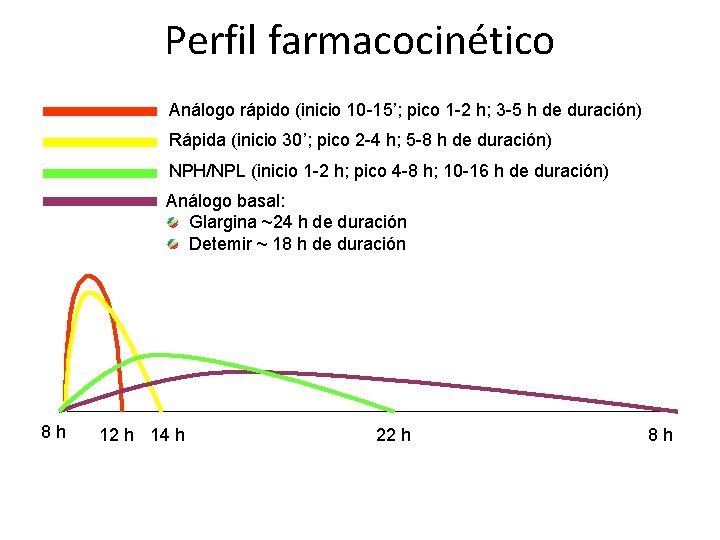
Perfil farmacocinético Análogo rápido (inicio 10 -15’; pico 1 -2 h; 3 -5 h de duración) Rápida (inicio 30’; pico 2 -4 h; 5 -8 h de duración) NPH/NPL (inicio 1 -2 h; pico 4 -8 h; 10 -16 h de duración) Análogo basal: Glargina ~24 h de duración Detemir ~ 18 h de duración 8 h 12 h 14 h 22 h 8 h
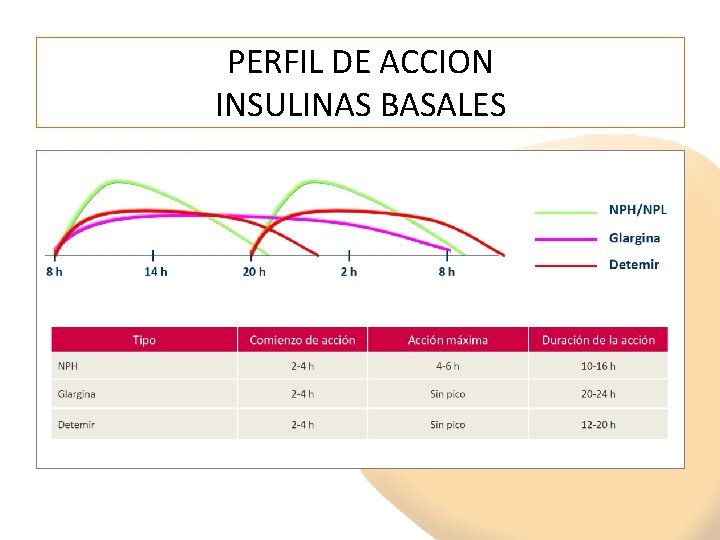
PERFIL DE ACCION INSULINAS BASALES

Enseñanza Medicamentos prescritos de Insulina Basal (1 dosis) • Inicio: Monodosis nocturna. 10 -12 ui o 0, 15 ui/kg/peso • Continuar con los agentes orales (valorar riesgo hipoglucemias) • Adecuación de la ingesta: 3 tomas/día (si riesgo de hipoglucemias suplemento antes de acostarse) • Titulación: aumentar 2 ui cada 3 -4 días hasta conseguir glucemias basales de 80 -130 mg/dl • Monitorización glucemias: según protocolo • Horario fijo de inyección de insulina

Enseñanza Medicamentos prescritos Insulina NPH/NPL (2 DOSIS) • Administrar en desayuno y cena • A la misma hora (una diferencia de 12 horas) • Valorar retirada de secretagogos • Ajustar dosis en función de las preprandiales y presencia de hipoglucemias • Ajuste ingestas, 5 tomas/día • Valorar determinación glucemia de madrugada si sospecha de hipoglucemias

CONSIDERACIONES CON LA INSULINA NPH • Presenta variabilidad de absorción intra e intersujeto. • Administración, preferentemente en zonas lentas (muslos o glúteos), establecer rotación • Mover siempre la insulina antes de administrarla para homogenizar la protamina • Mayor riesgo de hipoglucemia • ajustar horarios de ingesta y no saltarse comidas
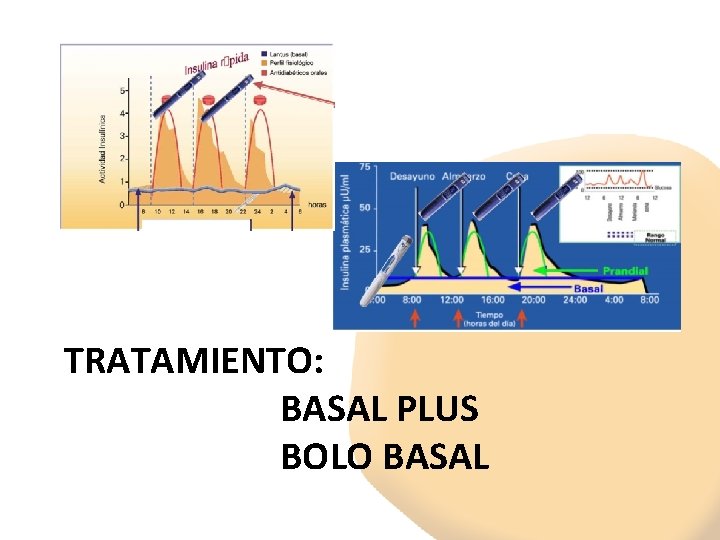
TRATAMIENTO: BASAL PLUS BOLO BASAL
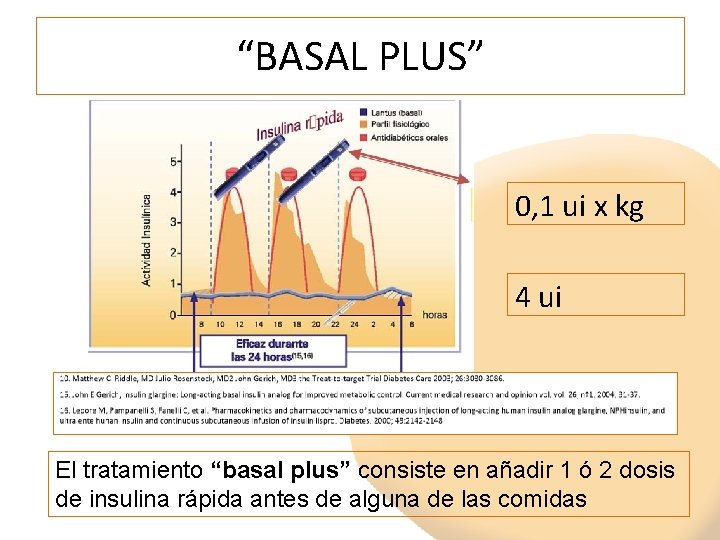
“BASAL PLUS” 0, 1 ui x kg 4 ui El tratamiento “basal plus” consiste en añadir 1 ó 2 dosis de insulina rápida antes de alguna de las comidas
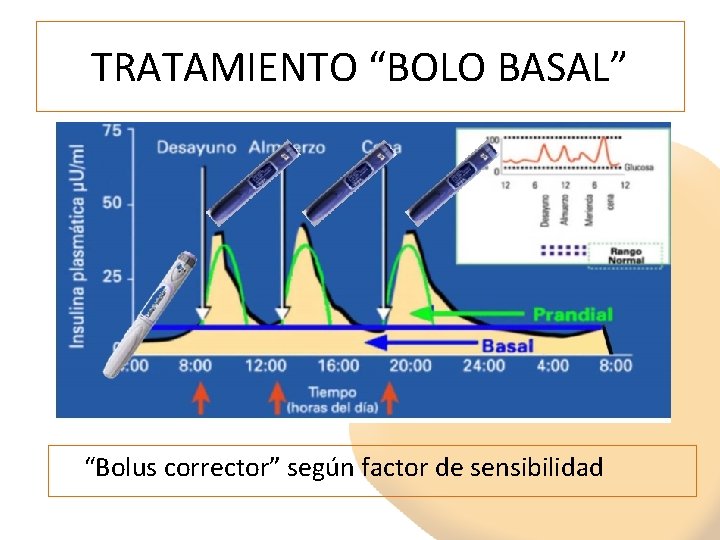
TRATAMIENTO “BOLO BASAL” “Bolus corrector” según factor de sensibilidad

PLAN CUIDADOS “BASAL PLUS” y “BOLO BASAL” • Suspender secretagogos • Primero controlamos las preprandiales con la insulina basal (modificación de 2 -2 ui) • Después las posprandiales, en función de la ingesta con dosis adicionales de insulina rápida: – Inicio dosis: 4 ui de insulina rápida ó 0, 1 x kg – Ajustar dosis según glucemia posprandial de 1 -1 ui cada 3 -4 días. Hasta objetivo glucemias (estable)
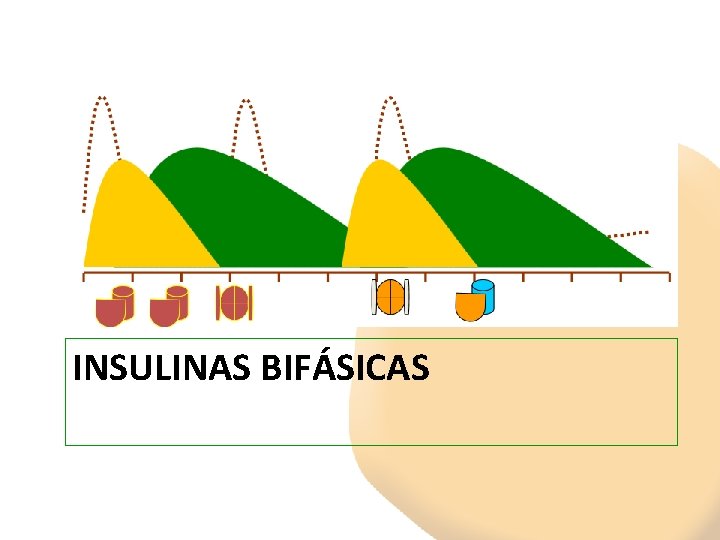
INSULINAS BIFÁSICAS
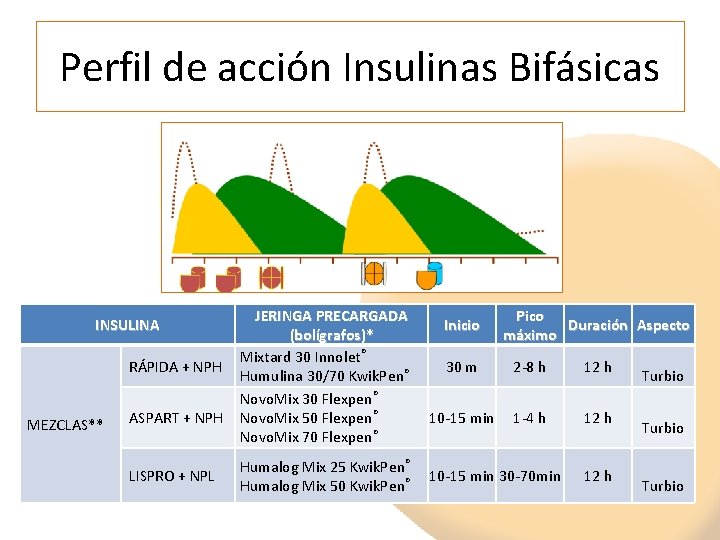
Perfil de acción Insulinas Bifásicas INSULINA RÁPIDA + NPH MEZCLAS** ASPART + NPH LISPRO + NPL JERINGA PRECARGADA (bolígrafos)* Mixtard 30 Innolet® Humulina 30/70 Kwik. Pen® Novo. Mix 30 Flexpen® Novo. Mix 50 Flexpen® Novo. Mix 70 Flexpen® Humalog Mix 25 Kwik. Pen® Humalog Mix 50 Kwik. Pen® Inicio 30 m 10 -15 min Pico Duración Aspecto máximo 2 -8 h 12 h Turbio 1 -4 h 10 -15 min 30 -70 min 12 h Turbio

Dos dosis insulina bifásica DESAYUNO Y CENA • Ajustar dosis según glucemias preprandiales • Número de ingestas: 5 -6 al día • Ajustar dosis (+ 2 ui) cada 3 -4 días hasta conseguir objetivo de control • AJUSTES: – Insulina AD, valorar glucemia AA y AC – Insulina AC, valorar glucemia AD (cuidado con el pico máximo de acción de NPH a las 5 -6 h) • Hb. A 1 c a los 3 meses • No olvidar mezclar indicar mezclar bien la insulina

3 dosis de Insulina Bifásica De-Al-Ce • AJUSTES: – Insulina AD, valorar glucemia AA y AC – Insulina AA, valorar glucemias DA y AC – Insulina AC, valorar glucemia AD (cuidado con el pico máximo de acción de NPH a las 5 -6 h) • Ingestas entre 5 -6 día • Horario estable de insulina y comida

EFECTOS ADVERSOS DE LA INSULINA • HIPOGLUCEMIA – Exceso de insulina – Ingesta de HC reducida – Incremento de la actividad física • AUMENTO DE PESO • LIPODISTROFIAS, como consecuencia – No rotación adecuada dentro de una zona y entre zonas – Reuso de agujas

Para finalizar • ESTABLECER PLANES DE CUIDADOS ATENDIENDO A: – CONOCIMIENTOS E IMPLICACIÓN DEL EQUIPO DE SALUD – CARACTERISTICAS DEL PACIENTE Y NIVEL DE MANEJO – ADHERENCIA
GRACIAS por vuestra atención
- Slides: 58